ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การประเมินสภาวะจิตสำนึก
Last reviewed: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
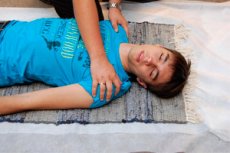
เมื่อตรวจผู้ป่วยที่มีอาการผิดปกติทางสติสัมปชัญญะ จำเป็นต้องประเมินความเพียงพอของภาวะการทำงานของหัวใจ (ระบบทางเดินหายใจและระบบหัวใจและหลอดเลือด) ก่อน และหากพบสัญญาณบ่งชี้ความบกพร่อง ให้ดำเนินการแก้ไขที่เหมาะสมโดยด่วน โดยให้สังเกตความลึก ความถี่ จังหวะการหายใจ ความถี่และจังหวะการบีบตัวของหัวใจ ความตึงของชีพจร และความดันโลหิต
การตรวจผู้ป่วยที่มีความบกพร่องทางสติจะดำเนินการตามหลักการทั่วไป แต่เนื่องจากการสัมผัสกับผู้ป่วยมีจำกัดหรือขาดการสัมผัส การตรวจจึงมีลักษณะเฉพาะหลายประการ
ความทรงจำ
เมื่อรวบรวมประวัติจากญาติหรือพยานเกี่ยวกับการพัฒนาของโรค จำเป็นต้องค้นหาว่าผู้ป่วยมีโรคหรืออาการป่วยก่อนหน้านี้หรือไม่(การบาดเจ็บที่สมองและกะโหลกศีรษะเมื่อ เร็ว ๆ นี้ อาการ ปวดหัว เวียนศีรษะโรคทางกายหรือจิตใจเรื้อรังในประวัติ) จำเป็นต้องค้นหาว่าผู้ป่วยใช้ยาใด ๆ หรือไม่ จำเป็นต้องระบุอาการใดทันทีก่อนที่จะมีการเปลี่ยนแปลงของสติ อัตราการพัฒนาของโรคคือเท่าใด การพัฒนาโคม่า อย่างรวดเร็วกะทันหัน โดยไม่มีปัจจัยใด ๆ ก่อนหน้านี้ในคนหนุ่มสาวมักบ่งชี้ถึงการมึนเมาจากยาหรือเลือดออกใต้เยื่อหุ้มสมองในผู้สูงอายุ การพัฒนาดังกล่าวเป็นลักษณะเฉพาะของเลือดออกหรือกล้ามเนื้อหัวใจ ตาย
การตรวจสอบ
ระหว่างการตรวจทั่วไปจะให้ความสนใจกับการมีสัญญาณของการบาดเจ็บที่ศีรษะ ลำตัว และแขนขา การกัดลิ้น สัญญาณของโรคทั่วไป (สี ความตึงและอุณหภูมิของผิวหนัง สถานะโภชนาการ ผื่นที่ผิวหนังและเยื่อเมือก อาการบวม ฯลฯ) ลมหายใจมีกลิ่นเหม็น ร่องรอยของการฉีดยา
เมื่อทำการตรวจระบบประสาทควรให้ความใส่ใจเป็นพิเศษกับกลุ่มอาการต่อไปนี้
ตำแหน่งของผู้ป่วยควรสังเกตการเหวี่ยงศีรษะไปด้านหลัง แสดงถึงอาการเยื่อหุ้มสมอง อักเสบ ( เยื่อหุ้มสมองอักเสบ เลือดออกใต้เยื่อหุ้มสมอง) ความไม่สมมาตรของแขนขาตามแนวแกนลำตัว ( อัมพาตครึ่งซีก ) ตำแหน่งของแขนและขาในภาวะงอและ/หรือเหยียด (การหลุดของสมอง การหลุดของสมอง) ควรสังเกตการมีอาการชัก (อาการแสดงของโรคลมบ้าหมู พิษจาก โรค อีแลมป์เซียยูรีเมีย) ฮอร์โมนผิดปกติ (บ่งบอกถึงความเสียหายของโครงสร้างตรงกลางของไดเอนเซฟาลอนทั้งสองข้าง มักพบในเลือดออกในช่องโพรงสมอง) การกระตุกของเส้นไหมในกลุ่มกล้ามเนื้อต่างๆ (อิเล็กโทรไลต์ผิดปกติ) การเคลื่อนไหวอัตโนมัติที่ควบคุม ไม่ได้ (เช่น การนับเหรียญ การเดิน ฯลฯ) การกระตุ้นมอเตอร์ที่สับสน (ภาวะขาดออกซิเจน) การเคลื่อนไหว เช่น การสะบัด การผลักวัตถุในจินตนาการออกไป (ภาพหลอน) ฯลฯ
การพูดและลักษณะการพูด การพูดของผู้ป่วยอาจแตกต่างกันไปตั้งแต่แบบละเอียด เข้าใจได้ จนถึงไม่มีเลย หากสามารถพูดคุยกับผู้ป่วยได้ จะต้องประเมินการวางตัวของผู้ป่วยในสถานที่ เวลา สถานการณ์ส่วนตัว จังหวะ ความสอดคล้อง และความสามารถในการเข้าใจคำพูด จำเป็นต้องใส่ใจเนื้อหาของคำพูด ( อาการเพ้อคลั่ง ประสาทหลอน) ควรจำไว้ว่าความผิดปกติของการพูดอาจเป็นอาการเฉพาะที่ของความเสียหายต่อศูนย์การพูดของซีกสมองที่ถนัด ( ภาวะอะเฟเซีย ) สมองน้อย (การพูดแบบสแกน) นิวเคลียสของเส้นประสาทสมองคู่ที่ IX, X และ XII ในก้านสมอง (ความผิดปกติของการออกเสียง ภาวะพูดไม่ชัด ) ในกรณีเหล่านี้ ไม่สามารถใช้สิ่งเหล่านี้เพื่อระบุสถานะของสติได้
การทำตามคำสั่งและการประเมินปฏิกิริยาของกล้ามเนื้อ ในกรณีที่มีการติดต่อทางคำพูด การปฏิบัติตามคำสั่งของกล้ามเนื้อจะได้รับการประเมิน ได้แก่ ความถูกต้อง ความเร็วในการรวมเข้ากับงาน จังหวะของการดำเนินการ และความเหนื่อยล้า
หากผู้ป่วยไม่ปฏิบัติตามคำแนะนำ แพทย์จะประเมินการตอบสนองของระบบกล้ามเนื้อต่อการกระตุ้นความเจ็บปวด การตอบสนองที่ดีที่สุดคือการตอบสนองที่ผู้ป่วยระบุตำแหน่งที่เจ็บปวดและเคลื่อนไหวประสานกันเพื่อขจัดสิ่งกระตุ้น ปฏิกิริยาการถอนยาจะแยกความแตกต่างได้น้อยกว่า ปฏิกิริยาของระบบกล้ามเนื้อในรูปแบบของการยืดขยายแบบโทนิกที่แขนหรือขา ซึ่งมักเกิดขึ้นทั่วทั้งแขนและขาทั้งสองข้าง ควรพิจารณาว่าเป็นอาการผิดปกติ การไม่มีการตอบสนองของระบบกล้ามเนื้อต่อความเจ็บปวดถือว่าไม่ดี
สถานะของรีเฟล็กซ์ทรงกลม สถานะของรีเฟล็กซ์ทางสรีรวิทยา (เพิ่มขึ้น ระงับ ไม่มีอยู่) และการแยกตัวของรีเฟล็กซ์ตามแกนของร่างกาย สังเกตการมีอยู่ของรีเฟล็กซ์ทางพยาธิวิทยา การหยิบจับ และการป้องกัน รีเฟล็กซ์ของการทำงานอัตโนมัติของช่องปาก การประเมินรีเฟล็กซ์ทรงกลมให้ข้อมูลที่สำคัญเกี่ยวกับตำแหน่ง ระดับของความเสียหายของสมอง และระดับการระงับการทำงานของสมอง
การลืมตาตอบสนองต่อเสียงหรือความเจ็บปวดเป็นหนึ่งในสัญญาณที่สำคัญที่สุดของการวินิจฉัยแยกโรคของภาวะตื่น หากไม่มีปฏิกิริยาต่อการลืมตา ภาวะดังกล่าวจะถือว่าอยู่ในอาการโคม่า จำเป็นต้องคำนึงว่าในบางกรณี การลืมตาไม่ได้อาจเกิดจากสาเหตุพิเศษ เช่น เปลือกตาบวมทั้งสองข้างอย่างชัดเจน ความเสียหายเฉพาะที่ของนิวเคลียสของเส้นประสาทกล้ามเนื้อตาในก้านสมอง บางครั้งผู้ป่วยอาจนอนหมดสติโดยลืมตา (อาการโคม่าขณะตื่น) ซึ่งอาจเกิดจากภาวะความตึงตัวของกล้ามเนื้อที่เกี่ยวข้อง สำหรับผู้ป่วยเหล่านี้ การไม่มีปฏิกิริยากระพริบตาและการกระพริบตาโดยไม่ได้ตั้งใจถือเป็นเรื่องปกติ ในสถานการณ์เช่นนี้ จำเป็นต้องอาศัยอาการสำคัญอื่นๆ ที่ช่วยแยกแยะภาวะโคม่า โดยเฉพาะอย่างยิ่งจากการสัมผัสทางวาจา
ตำแหน่งและการเคลื่อนไหวของลูกตามีความสำคัญมากในการกำหนดระดับความเสียหายของสมองและแยกแยะโรคทางอินทรีย์และการเผาผลาญ ในกรณีที่มีการสัมผัสคำพูด จะมีการประเมินการเคลื่อนไหวของลูกตาโดยสมัครใจ โดยให้ความสนใจกับการจ้องมองขึ้น ปริมาตรของการจ้องมองไปทางด้านข้าง และความเข้ากันได้ของการเคลื่อนไหวของลูกตา ในกรณีที่ไม่มีการสัมผัส จะมีการตรวจสอบการเคลื่อนไหวของลูกตาโดยสะท้อน ได้แก่ การจ้องมองขึ้น การมีอยู่ของรีเฟล็กซ์ oculocephalic และ vestibulocephalic ในกระบวนการ supratentorial อาจสังเกตเห็นการเบี่ยงเบนของลูกตาไปทางโรค (ความเสียหายต่อสนามต่อต้าน) การหย่อน คล้อยข้างเดียว และตาเหล่แยกออกบ่งชี้ถึงความเสียหายของเส้นประสาท oculomotorซึ่งเมื่อรวมกับการกดสติสัมปชัญญะที่ค่อยๆ แย่ลง ถือเป็นลักษณะเฉพาะของการพัฒนาของหมอนรองกระดูกเคลื่อน ภาษาไทยสำหรับความเสียหายทางอินทรีย์ในระดับสมองกลาง อาการทั่วไป ได้แก่ ระยะห่างแนวตั้งของลูกตา (อาการของ Magendie) การเคลื่อนลูกตาลง (อาการของ Parinaud) ตาเหล่แบบบรรจบกันหรือแยกออกจากกัน การสั่น ของลูกตาแบบเฉียงหรือหมุนในแนวทแยงหรือแบบหมุนตาข้างเดียวหรือ สองข้าง หากเกิดความเสียหายในระดับก้านสมอง การเคลื่อนไหวของลูกตาแบบลอยตัวและแบบกระตุกพร้อมกันหรือหลายทิศทาง อาจเกิดการสั่นของลูกตาแบบแนวนอนหรือแนวตั้งในตาข้างเดียวหรือสองข้างได้ รีเฟล็กซ์ของกล้ามเนื้อตาและศีรษะแบบปกติ การหมุนศีรษะอย่างรวดเร็วแบบเฉื่อยๆ จะทำให้ลูกตาเบี่ยงไปในทิศทางตรงข้ามและกลับสู่สภาพเดิมอย่างรวดเร็ว ในพยาธิวิทยา ปฏิกิริยานี้อาจไม่สมบูรณ์หรือไม่มีเลย ปฏิกิริยาของกล้ามเนื้อตาและหูชั้นในประกอบด้วยการปรากฏของการสั่นของลูกตาไปทางสิ่งระคายเคืองเมื่อล้างช่องหูชั้นนอกด้วยน้ำแข็ง การเปลี่ยนแปลงนี้เกิดขึ้นในลักษณะเดียวกับรีเฟล็กซ์ของกล้ามเนื้อตาและศีรษะ รีเฟล็กซ์ของกล้ามเนื้อตาและกล้ามเนื้อหูรูดมีความสำคัญอย่างยิ่งในการทำนายผลของโรค การไม่มีรีเฟล็กซ์เหล่านี้ถือเป็นผลเสียต่อการพยากรณ์โรค และส่วนใหญ่มักบ่งชี้ถึงภาวะโคม่าที่ไม่สามารถกลับคืนสู่สภาวะปกติได้ ควรจำไว้ว่ารีเฟล็กซ์ของกล้ามเนื้อตาและศีรษะจะไม่ได้รับการตรวจในกรณีที่ได้รับบาดเจ็บที่กระดูกสันหลังส่วนคอหรือสงสัยว่าได้รับบาดเจ็บ
สถานะของรูม่านตาและปฏิกิริยาต่อแสง จำเป็นต้องใส่ใจกับการหดตัวของรูม่านตา ทั้งสองข้าง (อาจบ่งบอกถึงความเสียหายต่อบริเวณพรีเท็กตัลและพอนส์ ซึ่งมักพบในภาวะยูรีเมีย พิษสุรา การใช้สารเสพติด) การปรากฏตัวของอาการไม่เท่ากันของเยื่อบุตาอาจเป็นอาการแรกๆ ของหมอนรองกระดูกเคลื่อน การขยายรูม่านตา ทั้งสองข้าง บ่งชี้ถึงความเสียหายที่ระดับสมองกลาง นอกจากนี้ยังพบได้บ่อยในการใช้ยาต้านโคลิเนอร์จิก (เช่น แอโทรพีน) การตรวจสอบปฏิกิริยาของรูม่านตาต่อแสง เป็นสิ่งสำคัญอย่างยิ่งการไม่มีปฏิกิริยาของรูม่านตาทั้งสองข้างร่วมกับการขยายรูม่านตา (รูม่านตาขยายคงที่) เป็นสัญญาณการพยากรณ์โรคที่ไม่พึงประสงค์อย่างยิ่ง
ในการตรวจดูรีเฟล็กซ์ของกระจกตา ควรเน้นที่ปฏิกิริยาที่ดีที่สุด เนื่องจากการขาดรีเฟล็กซ์ข้างเดียวอาจเกิดจากความผิดปกติของความไวของกระจกตาภายในกรอบของความผิดปกติของความไวต่อการนำไฟฟ้า ไม่ใช่จากความเสียหายของลำตัว
งานวิจัยเครื่องมือและห้องปฏิบัติการ
ด้วยวิธีการทางประสาทวิทยาที่มีอยู่ในปัจจุบันCTหรือMRIจึงมีความจำเป็นในการตรวจผู้ป่วยที่มีสติสัมปชัญญะบกพร่อง และต้องทำในเวลาอันสั้นที่สุด นอกจากนี้ การศึกษายังช่วยให้คุณยืนยันหรือแยกแยะการมีอยู่ของการเปลี่ยนแปลงโครงสร้างในสมองได้อย่างรวดเร็ว ซึ่งเป็นสิ่งสำคัญมาก โดยเฉพาะอย่างยิ่งในการวินิจฉัยแยกโรคของสติสัมปชัญญะที่ไม่ทราบสาเหตุ ในกรณีที่มีการเปลี่ยนแปลงโครงสร้างในสมอง ผล CT และ MRI จะช่วยกำหนดวิธีการจัดการผู้ป่วย (แบบอนุรักษ์นิยมหรือแบบผ่าตัด) ในกรณีที่ไม่มี CT และ MRI จำเป็นต้องทำการตรวจกะโหลกศีรษะและกระดูกสันหลังส่วนคอเพื่อแยกแยะความเสียหายของกระดูกกะโหลกศีรษะและคอ รวมถึง EchoES หากผู้ป่วยเข้ารับการรักษาในระยะเริ่มต้นโดยสงสัยว่าเป็นโรคหลอดเลือดสมองขาดเลือดและไม่มีวิธีการตรวจพิเศษ (CT perfusion, diffusion methods in MRI) จำเป็นต้องทำการตรวจซ้ำเนื่องจากช่วงเวลาของการสร้างโฟกัสของภาวะขาดเลือด
ก่อนเริ่มการรักษา จำเป็นต้องทำการทดสอบในห้องปฏิบัติการ อย่างเร่งด่วน เพื่อตรวจสอบอย่างน้อยพารามิเตอร์ต่อไปนี้: น้ำตาลในเลือดอิเล็กโทรไลต์ยูเรีย ความเข้มข้น ของออสโมลา ร์ของเลือด ปริมาณ ฮีโมโกลบินและองค์ประกอบของก๊าซในเลือด ประการที่สอง ขึ้นอยู่กับผลการตรวจ CT และ/หรือ MRI จะทำการทดสอบเพื่อตรวจสอบการมีอยู่ของยาระงับประสาทและสารพิษในเลือดและปัสสาวะ การทดสอบการทำงานของตับ ต่อมไทรอยด์ ต่อมหมวกไต ระบบการแข็งตัวของเลือด การเพาะเชื้อในเลือดหากสงสัยว่ามีภาวะติดเชื้อ เป็นต้น หากสงสัยว่ามีการติดเชื้อในระบบประสาท จำเป็นต้องเจาะน้ำไขสันหลัง (หลังจากแยกหมอนรองประสาทตาที่คั่งค้างระหว่างการส่องกล้องตรวจตา ) ร่วมกับการศึกษาองค์ประกอบของน้ำไขสันหลังปริมาณกลูโคส การตรวจแบคทีเรียและการตรวจทางแบคทีเรียวิทยา
การศึกษาที่สำคัญของผู้ป่วยที่หมดสติคือEEGซึ่งช่วยแยกแยะอาการโคม่าที่เกิดจากสารอินทรีย์ การเผาผลาญ และจิตใจ และยังช่วยระบุระดับของภาวะซึมเศร้าและการเสื่อมสลายของการทำงานของสมองได้อีกด้วย EEG มีความสำคัญอย่างยิ่งในการกำหนดการตายของสมองการศึกษาศักยภาพที่กระตุ้นสำหรับการกระตุ้นประเภทต่างๆจะช่วยในการกำหนดสถานะการทำงานของสมองได้
ประเภทของสภาวะจิตสำนึก
สถานะของจิตสำนึกประเภทต่าง ๆ แบ่งออกเป็นดังนี้:
- มีจิตสำนึกที่แจ่มใส;
- ภาวะจิตสำนึกที่ไม่ชัดเจน โดยที่ผู้ป่วยถึงแม้จะมีสติปัญญาดีแต่ก็ตอบคำถามล่าช้าและไม่รับรู้สภาพแวดล้อมรอบข้างอย่างเพียงพอ
- อาการมึนงง - อาการชา; เมื่อออกจากภาวะนี้แล้วจะตอบคำถามได้ไม่ฉลาดพอ;
- อาการมึนงง - ความมึนงง; ผู้ป่วยตอบสนองต่อสภาพแวดล้อม แต่เป็นปฏิกิริยาที่เกิดขึ้นเป็นครั้งคราว ไม่เพียงพอ และผู้ป่วยไม่สามารถอธิบายได้อย่างเป็นเหตุเป็นผลว่าเกิดอะไรขึ้นหรือกำลังเกิดขึ้นกับตน
- ภาวะหมดสติ - โคม่า (อาการหมดสติ มักมีอาการกล้ามเนื้อคลายตัว)
ภาวะหมดสติอาจเกิดจากกระบวนการทางพยาธิวิทยาต่างๆ ในระบบประสาทส่วนกลาง รวมถึงกระบวนการที่เกี่ยวข้องกับความผิดปกติของระบบไหลเวียนเลือดในสมอง ซึ่งมักเกิดขึ้นในผู้สูงอายุที่มีความผิดปกติของระบบไหลเวียนเลือดแบบไดนามิคอันเป็นผลจากการกระตุกของหลอดเลือด แต่ก็อาจเกี่ยวข้องกับความผิดปกติทางกายวิภาคแบบต่อเนื่องในรูปแบบของเลือดออกหรือสมองขาดเลือด ในบางกรณี อาจยังมีสติอยู่ แต่สามารถแสดงออกทางการพูดได้ ภาวะง่วงซึมอาจพัฒนาไปพร้อมกับการติดเชื้อในสมอง เช่น เยื่อหุ้มสมองอักเสบ
ภาวะหมดสติรวมถึงภาวะโคม่า มักเกิดขึ้นบ่อยครั้ง โดยมีการเปลี่ยนแปลงที่สำคัญในระบบโฮมีโอสตาซิส ซึ่งนำไปสู่ความเสียหายอย่างรุนแรงต่ออวัยวะภายใน โดยปกติแล้ว ในทุกกรณีของพิษจากภายในดังกล่าว มักมีความผิดปกติทางระบบทางเดินหายใจบางอย่างหรืออื่นๆ (การหายใจแบบ Cheyne-Stokes การหายใจแบบ Kussmaul เป็นต้น) อาการที่พบบ่อยที่สุด ได้แก่ภาวะยูรีเมียภาวะตับโรคเบาหวาน (และกลุ่มอาการดังกล่าว) และภาวะโคม่าจากภาวะน้ำตาลในเลือดต่ำ
อาการโคม่าจากภาวะไตวายเฉียบพลันและมีการคั่งของเสียไนโตรเจนในร่างกายเป็นหลัก มักเกิดขึ้นพร้อมๆ กับสัญญาณอื่นๆ ของความเสียหายของไตในระยะลุกลาม (ภาวะโลหิตจาง ภาวะโพแทสเซียมในเลือดสูง กรดเกิน) แต่น้อยครั้งที่จะเกิดร่วมกับภาวะไตวายเฉียบพลัน
อาการโคม่าจากตับในผู้ที่ตับเสียหายอย่างรุนแรงสามารถเกิดขึ้นได้อย่างรวดเร็ว โดยปกติจะเกิดการเปลี่ยนแปลงทางจิตตามมาซึ่งอาจถือได้ว่าเป็นปรากฏการณ์ที่เกิดขึ้นโดยสุ่มซึ่งสะท้อนถึงลักษณะนิสัยของผู้ป่วย (ความกังวล การนอนไม่หลับ)
อาการโคม่าจากเบาหวาน (กรดไหลย้อน) อาจเกิดขึ้นได้อย่างรวดเร็วแม้จะมีสุขภาพที่ดีก็ตาม ถึงแม้ว่าอาการกระหายน้ำอย่างรุนแรงจะเกิดขึ้นพร้อมกับปัสสาวะออกมาเป็นจำนวนมาก ซึ่งตัวผู้ป่วยเองมักไม่คิดที่จะแจ้งให้แพทย์ทราบ และจะมาพร้อมกับผิวแห้งอีกด้วย
อาการโคม่าจากน้ำตาลในเลือดต่ำอาจเกิดขึ้นได้ในโรคเบาหวานอันเป็นผลจากการรักษาด้วยอินซูลิน แม้ว่าผู้ป่วยเบาหวานจะตระหนักดีถึงความรู้สึกหิวซึ่งเป็นสัญญาณบ่งชี้ของโรคนี้ แต่ก็อาจเกิดขึ้นอย่างกะทันหันได้เช่นกัน (บนท้องถนนหรือระหว่างการเดินทาง) ในกรณีนี้ สิ่งสำคัญคือต้องพยายามหา "สมุดบันทึกสำหรับผู้ป่วยเบาหวาน" ที่ระบุขนาดอินซูลินที่ให้ไป หนึ่งในสัญญาณที่ชัดเจนของอาการโคม่านี้ซึ่งทำให้แตกต่างจากอาการโคม่าของผู้ป่วยเบาหวานคือผิวหนังมีความชื้นมากเกินไป
อาการโคม่าจากแอลกอฮอล์ไม่ใช่เรื่องแปลก ในกรณีนี้ เราสามารถรับรู้กลิ่นแอลกอฮอล์จากปากได้
อาการหมดสติชั่วคราวเกิดขึ้นได้บ่อย เมื่ออาการดีขึ้นแล้ว สุขภาพจะกลับคืนมาอย่างน่าพอใจในเวลาอันรวดเร็ว อาการส่วนใหญ่มักเกิดจากการไหลเวียนเลือดในสมองลดลงชั่วคราว หรืออาจเกิดโรคลมบ้าหมูได้ในกรณีที่เกิดขึ้นไม่บ่อยนัก
การลดลงของการไหลเวียนเลือดในสมองอาจเกิดขึ้นได้เมื่อมีการกระตุ้นกลไกต่างๆ
อาการหมดสติ แบบธรรมดา(vasovagal)เกิดจากปฏิกิริยาตอบสนองที่ทำให้หัวใจเต้นช้าลงและหลอดเลือดขยายตัวในเวลาเดียวกัน โดยเฉพาะในกล้ามเนื้อโครงร่าง ซึ่งอาจส่งผลให้ความดันโลหิตลดลงอย่างกะทันหัน เห็นได้ชัดว่าสถานะของตัวรับในหัวใจห้องล่างซ้ายมีความสำคัญ ซึ่งควรได้รับการกระตุ้นด้วยการลดปริมาณเลือดซิสโตลิกอย่างมีนัยสำคัญ โทนซิมพาเทติกที่เพิ่มขึ้น (ซึ่งเพิ่มการหดตัวของหัวใจห้องล่าง) ร่วมกับความดันในหัวใจห้องล่างที่ลดลง (อันเป็นผลจากเลือดออกหรือการขาดน้ำ) มักทำให้หมดสติ ความเจ็บปวด ความกลัว ความตื่นเต้น ผู้คนมากมายในห้องที่อบอ้าวเป็นปัจจัยที่กระตุ้นให้เป็นลมบ่อยครั้ง การสูญเสียสติสัมปชัญญะมักเกิดขึ้นในท่ายืน ไม่ค่อยนั่ง และโดยเฉพาะเมื่อนอนลง อาการหมดสติไม่เกิดขึ้นระหว่างการออกกำลังกาย แต่สามารถเกิดขึ้นได้หลังจากออกแรงทางกายมาก ก่อนที่จะเป็นลม หลายคนมักจะรู้สึกอ่อนแรง คลื่นไส้ เหงื่อออก รู้สึกเหมือนตัวร้อนหรือหนาวสั่น ผู้ป่วยดูเหมือนจะทรุดตัวลงกับพื้น ดูซีด มักจะหมดสติไม่เกินหนึ่งนาที
อาการหมดสติเมื่อลุกจากเตียงมักเกิดขึ้นเมื่อขยับตัวจากท่านอนเป็นท่ายืนอันเป็นผลจากความผิดปกติของรีเฟล็กซ์หลอดเลือดและการเคลื่อนไหว โดยมักเกิดขึ้นเมื่อรับประทานยาหลายชนิด เช่น ในระหว่างการรักษาความดันโลหิตสูงความดันโลหิตต่ำเมื่อลุกจากเตียงมักเกิดขึ้นในผู้ป่วยสูงอายุ โดยเฉพาะผู้ป่วยที่หลอดเลือดได้รับความเสียหายต่อระบบประสาทอัตโนมัติ ซึ่งมักเกิดขึ้นกับผู้ป่วยที่นอนเป็นเวลานาน
อาการเป็นลมร่วมกับการเคลื่อนไหวศีรษะ (การหมุน) อาจเกิดจากความไวของตัวรับไซนัสคอโรติดที่เพิ่มขึ้น หรือการไหลเวียนเลือดไปยังกระดูกสันหลังส่วนคอลดลง ซึ่งได้รับการยืนยันจากการเกิดภาวะหัวใจเต้นช้าร่วมกับการกดไซนัสคอโรติดในระยะสั้น ภาวะกระดูกสันหลังส่วนคอไม่เพียงพอมักมาพร้อมกับอาการวิงเวียนศีรษะหรือเห็นภาพซ้อน (มองเห็นภาพซ้อน)
อาการเป็นลมขณะไอมักพบในหลอดลมอักเสบเรื้อรังในผู้ป่วยโรคอ้วนที่ดื่มสุราและสูบบุหรี่มากเกินไป อาการดังกล่าวมักเกิดจากภาวะหายใจเร็วเกินไป ซึ่งทำให้หลอดเลือดส่วนปลายขยายตัวและหลอดเลือดในสมองหดตัว
การกลั้นเสียงขณะปิดกล่องเสียง (valsalva maneuver) ซึ่งบางครั้งใช้เป็นการทดสอบการทำงานในสาขาโรคหัวใจและปอด สามารถลดปริมาณเลือดที่ออกจากหัวใจได้มากจนทำให้เกิดอาการหมดสติได้ อาการหมดสติขณะออกแรงอาจเกิดขึ้นกับผู้ป่วยที่มีโรคหัวใจร้ายแรงที่เลือดไหลออกจากห้องล่างซ้ายของหัวใจถูกขัดขวาง ( ภาวะตีบของหลอดเลือดแดงใหญ่ )
อาการหมดสติมักเกิดขึ้นพร้อมกับความผิดปกติของจังหวะการเต้นของหัวใจส่งผลให้ปริมาณเลือดที่ออกจากหัวใจลดลงและเลือดไปเลี้ยงสมองไม่เพียงพอ โดยเฉพาะในผู้ป่วยสูงอายุ ลักษณะของอาการดังกล่าวจะชัดเจนขึ้นเมื่อตรวจคลื่นไฟฟ้าหัวใจในระยะยาว ( การตรวจติดตามด้วยคลื่นไฟฟ้าหัวใจแบบโฮลเตอร์ )
อาการชักจากโรคลมบ้าหมูเป็นอีกสาเหตุสำคัญที่ทำให้หมดสติในระยะสั้นอันเนื่องมาจากความผิดปกติของกระบวนการทางไฟฟ้าในเซลล์ประสาทในสมอง อาการผิดปกติดังกล่าวเกิดขึ้นในบริเวณจำกัดของสมองหรือเกิดขึ้นอย่างแพร่หลาย แต่เกิดขึ้นไม่บ่อยนักในช่วงที่มีไข้หรือมีประจำเดือน ซึ่งเป็นผลจากแสงวาบหรือเสียงดัง อาการชักแบบแกรนด์มัลจะมีอาการชักแบบฉับพลันและเกิดขึ้นอย่างฉับพลัน โดยลืมตาและเอียงไปด้านใดด้านหนึ่ง ขาเหยียดตรง และใบหน้าเต็มไปด้วยเลือด การล้มอย่างกะทันหันอาจทำให้บาดเจ็บที่ศีรษะได้ การปัสสาวะโดยไม่ได้ตั้งใจและการกัดลิ้นเป็นเรื่องปกติ
ในอาการชักเล็กน้อย (petit mal) อาการหมดสติจะเกิดขึ้นเพียงช่วงสั้นๆ ผู้ป่วยดูเหมือนจะหายไปหลายวินาที อาการชักดังกล่าวอาจเกิดขึ้นซ้ำได้ทุกวัน ในบางครั้ง อาการชักอาจไม่หายไปอย่างสมบูรณ์ในผู้ป่วยโรคลมบ้าหมู แม้ว่าจะเกิดภาพหลอนได้ก็ตาม จากนั้นจะหมดสติไปโดยสิ้นเชิง ผู้ป่วยส่วนใหญ่ไม่สามารถจำได้ว่าเกิดอะไรขึ้นกับตนเองในระหว่างเกิดอาการชัก
บางครั้งอาการชักดังกล่าวในผู้ที่มีโรคลมบ้าหมูในครอบครัว ซึ่งเริ่มตั้งแต่วัยเด็ก อาจเกิดซ้ำได้เป็นเวลาหลายปี ซึ่งบ่งชี้ว่าไม่มีจุดที่ได้รับความเสียหายของสารอินทรีย์ในสมอง อาการชักที่เริ่มในวัยผู้ใหญ่อาจเกี่ยวข้องกับการเติบโตของเนื้องอกในสมอง อาการปวดศีรษะและอาการเฉพาะที่อื่นๆ ในสมองยืนยันสมมติฐานเหล่านี้
อาการชักที่เกิดขึ้นในตอนเช้าขณะท้องว่างหรือหลังจากอดอาหารเป็นเวลานาน บ่งชี้ว่าเนื้องอกจะหลั่งอินซูลิน (อาการต่างๆ ขึ้นอยู่กับภาวะน้ำตาลในเลือดต่ำ) อาการชักที่เกิดจากโรคลมบ้าหมูอาจเกิดจากยาบางชนิด โดยเฉพาะในช่วงที่หยุดยาอย่างรวดเร็ว (ยากล่อมประสาทและยานอนหลับบางชนิด)
อาการชักจากโรคลมบ้าหมูบางครั้งมีลักษณะคล้าย กับ โรคนอนหลับยากและโรคกล้ามเนื้ออ่อนแรง โรคนอนหลับยากมีลักษณะเฉพาะคือผู้ป่วยจะรู้สึกอยากนอนหลับมากจนแทบทนไม่ได้ โรคกล้ามเนื้ออ่อนแรงมีลักษณะเฉพาะคือผู้ป่วยจะอ่อนแรงอย่างรุนแรงจนล้มลงโดยไม่หมดสติ
อาการฮิสทีเรียมักมาพร้อมกับอาการมึนงงและอาการอื่นๆ เช่นกลั้นปัสสาวะไม่อยู่และกัดลิ้น อย่างไรก็ตาม ไม่มีการเบี่ยงตาไปด้านใดด้านหนึ่ง เลือดไหลมากขึ้น และใบหน้าเขียวคล้ำ (เช่นเดียวกับโรคลมบ้าหมู) อาการฮิสทีเรียมักเกิดขึ้นต่อหน้าคนอื่น การเคลื่อนไหวของแขนขามักจะประสานกันและมักจะมุ่งเป้าไปที่คนรอบข้างอย่างก้าวร้าว
ดังนั้น การโจมตีด้วยการสูญเสียสติอาจเกี่ยวข้องกับสาเหตุที่แตกต่างกัน กระตุ้นโดยปัจจัยที่แตกต่างกัน และลักษณะของการโจมตีจะได้รับการระบุโดยผ่านการระบุและวิเคราะห์อาการที่เกิดขึ้น


 [
[