ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การตรวจผู้ป่วยโคม่า
ตรวจสอบล่าสุด: 07.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
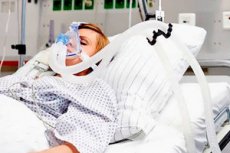
อาการโคม่าเป็นภาวะที่ผู้ป่วยไม่สามารถพูด ทำตามคำสั่ง ลืมตา และตอบสนองต่อสิ่งเร้าที่ทำให้เจ็บปวดได้อย่างประสานกันอาการโคม่าเกิดขึ้นพร้อมกับความเสียหายแบบกระจายทั่วร่างกายทั้งสองข้าง (ทางกายวิภาคหรือทางเมตาบอลิก) ต่อคอร์เทกซ์และซับคอร์เทกซ์ของซีกสมอง ก้านสมอง หรือความเสียหายร่วมกันที่ระดับเหล่านี้
หลักการทั่วไปของการสอบ
เมื่อตรวจผู้ป่วยที่อยู่ในภาวะโคม่า ควรปฏิบัติตามขั้นตอนต่อไปนี้
- การประเมินหน้าที่ที่สำคัญ ได้แก่ การหายใจและการไหลเวียนโลหิต พิจารณาความสามารถในการเปิดผ่านของทางเดินหายใจ ลักษณะการหายใจ การหายใจแบบผิดปกติ ความถี่ ปริมาตร และจังหวะของชีพจร ความดันเลือดแดง
- การประเมินระดับภาวะซึมเศร้าของสติ (Deep of Coma)
- คำอธิบายสั้นๆ เกี่ยวกับสภาวะการเกิดอาการโคม่า ปัจจัยที่ทำให้เกิดอาการโคม่า และอัตราการสูญเสียสติ
- การตรวจร่างกายทั่วไปของผู้ป่วยโดยควรให้ความสนใจเป็นพิเศษกับอาการบาดเจ็บ (ถลอก ฟกช้ำ บวม ฯลฯ) เลือดออกจากหูและจมูก การมีเลือดออกรอบดวงตา การเปลี่ยนแปลงของสีผิว ความชื้น อุณหภูมิ ลมหายใจมีกลิ่นเหม็น อุณหภูมิร่างกาย อาการอื่น ๆ ของพยาธิวิทยาเฉียบพลัน
- การตรวจทางระบบประสาทโดยย่อ โดยเฉพาะอย่างยิ่งการใส่ใจรีเฟล็กซ์ของก้านสมอง ( ปฏิกิริยาของรูม่านตาตำแหน่งและการเคลื่อนไหวของลูกตา) ท่าทาง โทนของกล้ามเนื้อ รีเฟล็กซ์ส่วนลึก อาการทางพยาธิวิทยา กิจกรรมการเคลื่อนไหวที่ควบคุมไม่ได้ อาการระคายเคืองของเยื่อหุ้มสมอง
การตรวจผู้ป่วยที่อยู่ในภาวะโคม่าต้องรวมกับมาตรการฉุกเฉินเพื่อขจัดความผิดปกติทางทางเดินหายใจและระบบไหลเวียนโลหิตที่คุกคามชีวิต
การประเมินการทำงานที่สำคัญ
หน้าที่ที่สำคัญ ได้แก่ การหายใจและการไหลเวียนโลหิต ความสามารถในการเปิดของทางเดินหายใจ ลักษณะการหายใจ ชีพจร และความดันโลหิตจะได้รับการประเมิน ผลการประเมินดังกล่าวมีความสำคัญอย่างยิ่งต่อการแก้ไขความผิดปกติที่ตรวจพบอย่างทันท่วงที
มักตรวจพบความผิดปกติของการหายใจในผู้ป่วยโคม่า ประเภทของความผิดปกติของการหายใจอาจใช้เพื่อบอกตำแหน่งและบางครั้งอาจบอกลักษณะของกระบวนการทางพยาธิวิทยาได้
- การหายใจแบบ Cheyne-Stokes เป็นการหายใจแบบเพิ่มและลดลงอย่างช้าๆ และลึกขึ้นสลับกับการหายใจตื้นๆ หรือหยุดหายใจเป็นช่วงสั้นๆ (แอมพลิจูดและความถี่ของการเคลื่อนไหวของระบบหายใจจะเพิ่มขึ้นและลดลงเป็นคลื่นจนกระทั่งเกิดการหยุดหายใจ) ช่วงเวลาของการหายใจเร็วจะยาวนานกว่าช่วงเวลาของภาวะหยุดหายใจ การหายใจแบบ Cheyne-Stokes บ่งบอกถึงความเสียหายของบริเวณไฮโปทาลามัส (ไดเอนเซฟาลิก) หรือการทำงานผิดปกติของสมองทั้งสองข้าง พบได้ในความผิดปกติของระบบเผาผลาญความดันในกะโหลกศีรษะ ที่เพิ่มขึ้นอย่างรวดเร็ว โรคทางกาย (เช่น หัวใจล้มเหลวรุนแรง)
- การหายใจตื้น ช้า แต่เป็นจังหวะ เป็นลักษณะเฉพาะของอาการโคม่าที่เกิดขึ้นจากความผิดปกติของระบบเผาผลาญหรือพิษของยา
- การหายใจแบบ Kussmaul คือการหายใจลึกๆ ที่มีเสียงดัง โดยมีลักษณะเป็นจังหวะการหายใจเป็นช่วงๆ หายใจเข้าเสียงดังและหายใจออกแรงๆ การหายใจแบบนี้มักพบในผู้ที่มีภาวะกรดคีโตนในเลือดสูง ตับวาย ไตวาย และภาวะอื่นๆ ที่มีกรด เมตาบอลิกร่วมด้วย (กรดแลคติกในเลือดสูง พิษจากกรดอินทรีย์) ภาวะหายใจเร็วเกินไปอาจเกิดขึ้นร่วมกับภาวะด่างในเลือด ( โรคสมองจากตับ พิษจากซาลิไซเลต) หรือภาวะออกซิเจนในเลือดต่ำ
- ภาวะหายใจเร็วเกินปกติจากระบบประสาทส่วนกลาง ("การหายใจด้วยเครื่อง") คือ การหายใจเข้าลึกๆ อย่างรวดเร็ว (มากกว่า 30 ครั้งต่อนาที) มักมีการขยายของหน้าอกน้อยลง ภาวะนี้มักเกิดขึ้นพร้อมกับความผิดปกติของพอนส์หรือสมองส่วนกลาง และมักเป็นสัญญาณบ่งชี้ถึงภาวะโคม่าที่รุนแรงขึ้น ลักษณะการหายใจเร็วเกินปกติจากระบบประสาทจะระบุได้หลังจากแยกสาเหตุที่เป็นไปได้อื่นๆ ออกไปแล้ว ซึ่งได้กล่าวถึงข้างต้น
- การหายใจแบบหยุดหายใจมีลักษณะเฉพาะคือต้องหายใจเข้าเป็นเวลานานตามด้วยการกลั้นหายใจในขณะที่หายใจเข้าสูงสุด (“อาการกระตุกของการหายใจเข้า”) และมีความสำคัญเฉพาะที่ โดยบ่งบอกถึงการโฟกัสที่บริเวณพอนส์ (เช่น มีการอุดตันของหลอดเลือดแดงเบซิลาร์)
- การหายใจแบบคลัสเตอร์: การหายใจเร็วไม่สม่ำเสมอสลับกับการหายใจแบบหยุดหายใจ อาจคล้ายกับการหายใจแบบเชย์น-สโตกส์ ร่วมกับการหายใจลำบากหลายประเภท เกิดขึ้นพร้อมกับความเสียหายของส่วนบนของเมดัลลาอ็อบลองกาตาหรือส่วนล่างของพอนส์ และเป็นสัญญาณอันตราย ทางเลือกหนึ่งคือการหายใจแบบบิโอต์: การเคลื่อนไหวหายใจสม่ำเสมอและถี่เป็นระยะๆ คั่นด้วยช่วงหยุดหายใจ เป็นลักษณะของความเสียหายของพอนส์
- การหายใจแบบอะแท็กเซีย มีลักษณะเฉพาะคือหายใจเข้าออกสลับกันอย่างไม่สมดุลระหว่างหายใจเข้าลึกๆ และหายใจออกสั้นๆ พร้อมกับหยุดเป็นระยะ เกิดขึ้นเมื่อเมดัลลาออบลองกาตา (ศูนย์การหายใจ) ได้รับความเสียหาย ในกรณีนี้ ความไวของโครงสร้างสมองต่อยาสงบประสาทและยาอื่นๆ จะเพิ่มขึ้น ซึ่งหากเพิ่มขนาดยาขึ้น อาจทำให้หยุดหายใจได้ การหายใจแบบนี้มักเกิดขึ้นก่อนสิ้นสุดชีวิต
- เสียงถอนหายใจแบบอะโกนัลเป็นเสียงหายใจแบบกระตุกสั้นๆ ลึกๆ ครั้งเดียวที่เกิดขึ้นไม่บ่อย โดยมีสาเหตุมาจากภาวะหยุดหายใจชั่วขณะ เสียงถอนหายใจนี้จะเกิดขึ้นขณะที่มีอาการปวดและมักเกิดขึ้นก่อนการหายใจหยุดสนิท
ความดันโลหิตและชีพจร
ความดันโลหิตลดลงอาจเกิดขึ้นไม่เพียงแต่จากภาวะทางพยาธิวิทยาที่นำไปสู่อาการโคม่า (เลือดออกภายในกล้ามเนื้อหัวใจตาย ) แต่ยังเกิดจากการกดการทำงานของเมดัลลาออบลองกาตา (พิษจากแอลกอฮอล์และบาร์บิทูเรต) ความดันโลหิตสูงอาจสะท้อนถึงกระบวนการที่นำไปสู่อาการโคม่าหรือเป็นผลจากความผิดปกติของโครงสร้างก้านสมองดังนั้น การเพิ่มขึ้นของความดันในกะโหลกศีรษะจะนำไปสู่การเพิ่มขึ้นของความดันโลหิตซิสโตลิกและไดแอสโตลิก ในขณะที่ชีพจรมักจะเต้นช้า ความดันโลหิตสูงร่วมกับหัวใจเต้นช้า (ปรากฏการณ์คุชชิง) บ่งชี้ถึงการเพิ่มขึ้นของความดันในกะโหลกศีรษะ
การประมาณความลึกของอาการโคม่า
วิธีเชิงปริมาณอย่างรวดเร็วที่เป็นที่รู้จักมากที่สุดในการกำหนดความลึกของอาการโคม่าคือการใช้ Glasgow Coma Scaleตามแนวทางนี้ ความรุนแรงของภาวะซึมเศร้าของสติจะถูกกำหนดโดยพิจารณาจากการประเมินปฏิกิริยาของผู้ป่วย: การลืมตา ปฏิกิริยาการพูด ปฏิกิริยาการเคลื่อนไหวต่อความเจ็บปวด คะแนนรวมใน Glasgow Coma Scale อาจอยู่ระหว่าง 3 ถึง 15 คะแนน คะแนน 8 คะแนนหรือต่ำกว่านั้นบ่งชี้ถึงการมีอยู่ของอาการโคม่า การใช้มาตราส่วนนี้ช่วยให้ประเมินความลึกของความผิดปกติของสติได้เบื้องต้นเท่านั้น โดยสามารถสรุปผลได้แม่นยำยิ่งขึ้นหลังจากการตรวจระบบประสาท
- อาการโคม่าระดับอ่อน (ระดับ 1) มีลักษณะอาการกระสับกระส่ายทางการเคลื่อนไหวทั่วไปหรือถอนแขนขาออกเมื่อได้รับสิ่งเร้าที่เจ็บปวด มีปฏิกิริยาตอบสนองแบบรีเฟล็กซ์ในรูปแบบของการจามเมื่อเยื่อเมือกของจมูกระคายเคืองจากสำลีชุบแอมโมเนีย ใบหน้ามีปฏิกิริยาตอบสนองด้านเดียวกันเมื่อเคาะส่วนโค้งของกระดูกโหนกแก้ม ปฏิกิริยาตอบสนองของกระจกตาและรูม่านตาต่อแสงยังคงอยู่ การกลืนไม่เสียหาย การหายใจและการไหลเวียนของเลือดเพียงพอที่จะรักษาการทำงานที่สำคัญของร่างกาย การปัสสาวะเป็นไปโดยไม่ได้ตั้งใจ อาจกลั้นปัสสาวะได้
- อาการโคม่ารุนแรง (ระดับ II) มีลักษณะเฉพาะคือไม่มีการตอบสนองของกล้ามเนื้อต่อสิ่งเร้าที่ทำให้เกิดความเจ็บปวดในระดับปานกลาง และเกิดปฏิกิริยาตอบสนองป้องกันต่อสิ่งเร้าที่ทำให้เกิดความเจ็บปวดอย่างรุนแรง สังเกต อาการหายใจผิดปกติ ความดันโลหิตต่ำ และหัวใจเต้นผิดจังหวะ รูม่านตาจะแคบลงและกว้างขึ้น ปฏิกิริยาตอบสนองต่อแสงและกระจกตาจะอ่อนลง การกลืนจะบกพร่อง แต่เมื่อของเหลวเข้าไปในทางเดินหายใจ จะเกิดอาการไอ ซึ่งบ่งชี้ว่าการทำงานของหลอดเลือดสมองยังทำงานได้ไม่เต็มที่ ปฏิกิริยาตอบสนองในระดับลึกจะถูกระงับ ปฏิกิริยาตอบสนองการหยิบจับและงวง ซึ่งเป็นอาการของบาบินสกี้
- อาการโคม่าขั้นลึก (ระดับ III) มีลักษณะเฉพาะคือไม่มีการตอบสนองใดๆ ทั้งสิ้น รวมทั้งการตอบสนองที่สำคัญต่อชีวิต อาการทั่วไป ได้แก่ หายใจไม่เพียงพอ (หายใจช้าด้วยความถี่น้อยกว่า 10 ครั้งต่อนาที เป็นต้น) หัวใจทำงานอ่อนแรง (หมดสติ หัวใจเต้นผิดจังหวะ ผิวหนังและเยื่อเมือกเขียวคล้ำ) ไม่มีปฏิกิริยาการเคลื่อนไหว กล้ามเนื้ออ่อนแรง ลูกตาอยู่ในตำแหน่งปกติ รูม่านตากว้าง ไม่มีปฏิกิริยาตอบสนองต่อแสงและกระจกตา กลืนอาหารไม่ได้
ชี้แจงสถานการณ์การเกิดอาการโคม่า
ข้อมูลเกี่ยวกับสถานการณ์ของอาการโคม่า อัตราการหมดสติ และโรคที่ผู้ป่วยเป็นอยู่จะได้รับจากญาติหรือคนรอบข้างของผู้ป่วย ข้อมูลเหล่านี้มีความสำคัญในการระบุสาเหตุของอาการโคม่า
- ประวัติโรคหลอดเลือดสมอง ความดันโลหิตสูงหลอดเลือดอักเสบ หรือโรคหัวใจ (อาจบ่งบอกถึงลักษณะของหลอดเลือดในอาการโคม่า)
- ในผู้ป่วยโรคเบาหวาน อาการโคม่าอาจเป็นผลมาจากภาวะกรดคีโตนในเลือดจากเบาหวาน (โคม่าจากกรดคีโตน), ภาวะไฮเปอร์ออสโมลาร์ที่ไม่เกิดจากคีโตเจนิก (โคม่าไฮเปอร์ออสโมลาร์), กรดแลคติกในเลือด (โคม่าจากกรดแล็กติกในเลือดสูง) และภาวะน้ำตาลในเลือดต่ำที่เกิดจากอินซูลิน (โคม่าภาวะน้ำตาลในเลือดต่ำ)
- อาการโคม่าในผู้ป่วยโรคลมบ้าหมูอาจเป็นผลมาจากอาการชักแบบสเต็ปป์ หรือจากการบาดเจ็บที่สมองที่เกิดจากอาการชัก
- ประวัติการบาดเจ็บศีรษะเมื่อเร็วๆ นี้ชี้ให้เห็นถึงสาเหตุของอาการโคม่า เช่นสมองฟกช้ำเลือดออกในสมอง และการบาดเจ็บของแกนประสาททั่วร่างกาย
- ประวัติการติดสุราทำให้มีความเสี่ยงต่ออาการโคม่าจากแอลกอฮอล์อาการโคม่าจากตับและโรคสมองเวอร์นิเก้รวมถึงทำให้สงสัยว่าการบาดเจ็บที่ศีรษะอาจเป็นสาเหตุหนึ่งที่ทำให้เกิดอาการโคม่าได้
- อาการโคม่าอาจเป็นผลมาจากการใช้ยาอินซูลิน ยากล่อมประสาท ยานอนหลับ ยาแก้ซึมเศร้า ยารักษาโรคจิต ยาเสพติด บาร์บิทูเรต เกินขนาด
- ในการติดเชื้อ อาจมีสาเหตุทั้งจากการเผาผลาญ ( เยื่อหุ้มสมองอักเสบสมองอักเสบ ภาวะติด เชื้อ ในกระแสเลือด ซาร์คอยโดซิสของเส้นประสาท) และจากโครงสร้าง ( สมองอักเสบจากเริม ฝีในสมองที่มีอาการเคลื่อนของสมอง) ที่ทำให้เกิดอาการโคม่าได้
การตรวจร่างกายทั่วไปของผู้ป่วย
การตรวจผิวหนังและเยื่อเมือก รวมถึงการตรวจทรวงอก ช่องท้อง และส่วนปลายแขนขา ซึ่งดำเนินการตามกฎทั่วไป มีจุดมุ่งหมายเพื่อระบุอาการที่เฉพาะกับอาการโคม่าบางชนิด
- จำเป็นต้องตรวจร่างกายผู้ป่วยอย่างละเอียดเพื่อดูว่ามีสัญญาณของการบาดเจ็บหรือไม่ (เลือดออก ช้ำ เลือดออกมาก เนื้อเยื่อบวม) ดังนั้น สัญญาณของการแตกของกะโหลกศีรษะฐานอาจรวมถึงอาการของแบตเทิล (เลือดออกในบริเวณกกหู) อาการปวดเฉพาะที่ เลือดออกในเยื่อบุตาและเนื้อเยื่อรอบดวงตา ("แว่นตา") เลือดออกและน้ำไขสันหลังไหลจากหูและจมูก
- เมื่อประเมินสภาพผิวหนัง ต่อไปนี้มีความสำคัญในการวินิจฉัยที่แตกต่างกัน: "แมงมุม" รอยถลอก รอยดำ รอยฉีด ผิวหนังตึง แห้งหรือชื้น ผิวสีชมพูหรือแดงก่ำเป็นลักษณะของพิษคาร์บอนมอนอกไซด์และไซยาไนด์ ผิวหนังที่เป็นดีซ่าน - เป็นโรคตับ ผิวสีเหลืองอมเทาพร้อมริมฝีปากสีขาว - เป็นโรคยูรีเมียผิวซีดมาก - เป็นโรคโลหิตจางและมีเลือดออกภายใน ผิวสีเขียวแกมน้ำเงินหรือดำอมน้ำเงิน - จากการได้รับพิษที่ก่อให้เกิดเมทฮีโมโกลบิน ผิวสีน้ำตาล - จากการได้รับพิษโบรไมด์
- ข้อมูลเกี่ยวกับภาวะของสเกลอร่า โทนสีของลูกตา อุณหภูมิร่างกาย และสีของอาเจียนถือเป็นสิ่งสำคัญ
- ความหนาแน่นของลูกตาจะถูกกำหนดโดยการกดเปลือกตากับเนื้อของกระดูกโคนเล็บของนิ้วชี้ การลดลงของความตึงของผิวหนังและความหนาแน่นของลูกตาพบได้ในโรคยูรีเมีย คลอร์พีเนีย การติดเชื้อพิษจากอาหาร โรคทางเดินอาหารผิดปกติ ภาวะน้ำตาลในเลือดสูง ภาวะร่างกายขาดน้ำจากสาเหตุใดๆ ก็ตาม ในทางตรงกันข้าม ในผู้ที่ได้รับบาดเจ็บที่สมองและกะโหลกศีรษะอย่างรุนแรง แม้ว่าพารามิเตอร์เฮโมไดนามิกจะลดลงอย่างรวดเร็ว ความหนาแน่นของลูกตาจะเพิ่มขึ้น และความเป็นไปได้ของการเคลื่อนตัวเข้าไปในเบ้าตาจะถูกจำกัด การฉีดยาเข้าที่สเกลอร่ามักพบในภาวะเลือดออกใต้เยื่อหุ้มสมอง โรคลมบ้าหมู ไขมันอุดตันในหลอดเลือดสมอง พิษสุรา
- รอยแผลเป็นสีขาวหลายแห่งบนผิวด้านข้างของลิ้นจากการถูกกัดสดๆ เกิดขึ้นจากอาการชักกระตุกซ้ำๆ
- อาการไฮเปอร์เทอร์เมียพบได้ในโรคเยื่อหุ้มสมองอักเสบ โรคสมองอักเสบโรคลิ่มเลือดอุด ตันในโพรงสมองจากการติดเชื้อ โรคไทรอยด์ เป็นพิษ อาหารเป็นพิษ โรคปอดบวม ภาวะขาดน้ำ พิษจากยาที่คล้ายกับแอโทรพีนและยาต้านซึมเศร้าแบบไตรไซคลิก เลือดออกในกะโหลกศีรษะที่มีอาการของความเสียหายที่ก้านสมองและไฮโปทาลามัส อาการไฮโปเทอร์เมียเป็นลักษณะเฉพาะของโรคคลอร์พีเนีย ยูรีเมีย อ่อนเพลียจากอาหาร ต่อมหมวกไตทำงานไม่เพียงพอรวมถึงพิษจากบาร์บิทูเรตและยาคลายเครียด
การประเมินสถานะทางระบบประสาท
การตรวจทางระบบประสาทมีจุดมุ่งหมายเพื่อประเมินปฏิกิริยาของระบบการเคลื่อนไหวทั่วไป ปฏิกิริยาของก้านสมอง และระบุอาการระคายเคืองของเยื่อหุ้มสมอง
มอเตอร์สเฟียร์
เราประเมินท่าทางของผู้ป่วย โทนของกล้ามเนื้อ ปฏิกิริยาตอบสนองลึก กิจกรรมมอเตอร์ที่เกิดขึ้นเองและกระตุ้น
ท่าทางทางพยาธิวิทยา:
- หากผู้ป่วยนอนในท่าปกติ เช่น ขณะหลับปกติ อาจมีอาการโคม่าเล็กน้อย ซึ่งได้รับการยืนยันโดยยังคงหาวและจามอยู่ ปฏิกิริยาตอบสนองอื่นๆ เช่น การไอ กลืน หรือสะอึก ยังคงอยู่แม้จะมีระดับความรู้สึกตัวที่ลึกกว่า
- ภาษาไทยบางครั้งพบอาการผิดปกติทางร่างกาย โดยเฉพาะอาการงอหรือเหยียด ในผู้ป่วยโคม่า บางครั้งมีการใช้คำศัพท์ที่ยืมมาจากพยาธิสรีรวิทยา เช่น "การงอตัว" และ "การแข็งของสมองแบบแยกส่วน" ในอาการแข็งของสมองแบบแยกส่วน แขนจะงอเข้าหาลำตัว งอข้อศอกและข้อมือ มือจะหงายขึ้น ขาจะเหยียดตรงที่สะโพกและเข่า หมุนเข้าด้านใน เท้าจะอยู่ในตำแหน่งงอฝ่าเท้า ท่าทางนี้เกิดจากการสูญเสียอิทธิพลของคอร์ติโคสไปนัลที่ยับยั้ง และบ่งบอกถึงการบาดเจ็บเหนือสมองส่วนกลาง ในอาการแข็งของสมองแบบแยกส่วน ศีรษะจะเงยไปด้านหลัง (opisthotonus) กัดฟัน เหยียดแขนและหมุนเข้าด้านใน งอนิ้ว ขาจะเหยียดตรงและหมุนเข้าด้านใน เท้าจะอยู่ในตำแหน่งงอฝ่าเท้า การบีบผิวหนังบริเวณลำตัวและปลายแขนปลายขาทำให้เกิดปฏิกิริยาตอบสนองของกระดูกสันหลังที่ช่วยป้องกัน ซึ่งในขา มักมีลักษณะของการงอตัวสามครั้ง (ที่ข้อสะโพก ข้อเข่า และข้อเท้า) ภาวะแข็งของสมองส่วนปลายบ่งชี้ถึงความเสียหายที่ส่วนบนของก้านสมองที่ระดับระหว่างนิวเคลียสสีแดงและนิวเคลียสของระบบเวสติบูลาร์ โดยสูญเสียผลยับยั้งส่วนกลางต่อเซลล์ประสาทสั่งการส่วนปลาย และมีการยับยั้งแรงกระตุ้นของระบบเวสติบูลาร์ที่ลดลง ท่าทางของสมองส่วนปลายเมื่อเทียบกับท่าทางของสมองส่วนปลายบ่งชี้ว่าตำแหน่งของโรคอยู่ทางด้านหน้ามากกว่า และมีแนวโน้มว่าจะดีขึ้น อย่างไรก็ตาม ไม่สามารถตัดสินตำแหน่งของโรคได้อย่างน่าเชื่อถือโดยอาศัยท่าทางของผู้ป่วยเพียงอย่างเดียว
- ความไม่สมมาตรของตำแหน่งแขนขาและท่าทางที่ผิดปกติของส่วนต่างๆ ของร่างกายอาจมีค่าในการวินิจฉัย ดังนั้นในผู้ป่วยอัมพาตครึ่งซีกซึ่งเกิดจากความเสียหายของแคปซูลภายในและต่อมน้ำเหลืองที่ฐานของสมอง โทนของกล้ามเนื้อในแขนขาที่ได้รับผลกระทบจะลดลงในระยะเฉียบพลันของโรค หากผู้ป่วยดังกล่าวอยู่ในอาการโคม่า เท้าของเขาที่อยู่ด้านที่เป็นอัมพาตจะหมุนออกด้านนอก (อาการของ Bogolepov) มักพบการเอียงศีรษะไปข้างหลังและด้านข้างอย่างคงที่ในผู้ป่วยที่มีเนื้องอกในโพรงกะโหลกศีรษะด้านหลัง ท่าทางที่มีศีรษะเงยไปด้านหลังและหลังโค้งงอ มักเป็นสัญญาณของการระคายเคืองของเยื่อหุ้มสมอง (มีเลือดออกใต้เยื่อหุ้มสมอง เยื่อหุ้มสมองอักเสบ) การเอียงขาไปที่ท้องพบได้ในผู้ป่วยโคม่ายูรีเมียหลายราย
โทนของกล้ามเนื้อและกิจกรรมการเคลื่อนไหวตามธรรมชาติ
- การกระตุกซ้ำๆ ของกล้ามเนื้อใบหน้า นิ้ว และ/หรือเท้า อาจเป็นอาการเดียวของอาการชักจากโรคลมบ้าหมู อาการชักจากโรคลมบ้าหมูขั้นรุนแรงไม่มีความสำคัญในการวินิจฉัยโรคเฉพาะที่ แต่บ่งชี้ว่าทางเดินคอร์ติโคสเตียรอยด์ยังคงอยู่
- อาการชักแบบไมโอโคลนิกหลายจุดมักเป็นสัญญาณของความเสียหายของสมองจากการเผาผลาญ (อะโซเทเมีย พิษจากยา) หรือโรคครอยต์ซ์เฟลด์ต์-จาคอบ ในระยะ ลุกลาม อาการแอสเทอริกซิสยังบ่งบอกถึงภาวะสมองเสื่อมจากการเผาผลาญ (ในภาวะยูรีเมีย ตับวาย) อีกด้วย
- การรักษาปฏิกิริยาตอบสนองที่ซับซ้อน เช่น การเคลื่อนไหวป้องกันตัวและการกระทำที่มีจุดประสงค์อื่น ๆ (เช่น การเกาจมูกเมื่อถูกจั๊กจี้ที่รูจมูก) แสดงให้เห็นถึงการรักษาระบบปิรามิดที่ด้านที่เกี่ยวข้อง การไม่มีการเคลื่อนไหวอัตโนมัติในแขนขาบางส่วนในผู้ป่วยโคม่าบ่งชี้ถึงอัมพาตที่ด้านนั้น
- อาการชักแบบฮอร์โมน (อาการกล้ามเนื้อตึงขึ้น มักเกิดกับแขนขาที่เป็นอัมพาตและตามมาด้วยอาการหยุดเป็นระยะสั้นๆ) มักพบร่วมกับเลือดออกในโพรงสมอง อาการชักแบบฮอร์โมนดังกล่าวมีระยะเวลาตั้งแต่ไม่กี่วินาทีไปจนถึงหลายนาที โดยทั่วไป อาการตึงขึ้นแบบเป็นพักๆ ของแขนมักเกิดกับกล้ามเนื้อที่ดึงเข้าด้านในของไหล่และกล้ามเนื้อที่เหยียดแขน และที่ขา ได้แก่ กล้ามเนื้อที่ดึงเข้าด้านในของต้นขาและกล้ามเนื้อที่เหยียดหน้าแข้ง
กิจกรรมการเคลื่อนไหวที่เริ่มต้น - การเคลื่อนไหวที่เกิดขึ้นโดยอัตโนมัติเป็นการตอบสนองต่อการกระตุ้นจากภายนอก (การจิ้ม การบีบ การลูบ)
- เมื่อการกระตุ้นที่เจ็บปวดทำให้แขนขาถูกยกขึ้นโดยไม่ได้งออย่างชัดเจน เราอาจคิดถึงการรักษาเส้นทางของเปลือกกล้ามเนื้อไปยังแขนขานั้นไว้ หากการยกขึ้นโดยมีเป้าหมายคล้ายกันเกิดขึ้นในแขนขาทุกแขนระหว่างการกระตุ้นที่เจ็บปวด แสดงว่าความผิดปกติของระบบการเคลื่อนไหวของผู้ป่วยมีน้อยมาก ดังนั้น การยกขึ้นของแขนขาจึงเป็นสัญญาณของการรักษาระบบการเคลื่อนไหวไว้ได้ในระดับหนึ่ง ในทางกลับกัน หากผู้ป่วยโคม่าแสดงท่าทางซ้ำซากจำเจตอบสนองต่อการระคายเคืองของแขนขา นั่นบ่งชี้ว่าระบบพีระมิดได้รับความเสียหายอย่างรุนแรงทั้งสองข้าง
- การตรวจจับรีเฟล็กซ์การจับเมื่อมีการกระตุ้นบริเวณผิวฝ่ามือบ่งชี้ถึงความเสียหายที่กลีบหน้าด้านตรงข้าม
- ปรากฏการณ์ของการต่อต้านการควบคุมปัสสาวะโดยเกิดการต้านทานต่อการเคลื่อนไหวแบบพาสซีฟของแขนขาเป็นลักษณะเฉพาะของความเสียหายแบบแพร่กระจายต่อส่วนหน้าของสมองอันเนื่องมาจากกระบวนการทางเมแทบอลิซึม หลอดเลือด หรือการฝ่อตัว
- โทนกล้ามเนื้อปกติและการตอบสนองที่ลึกยังคงเหมือนเดิมบ่งชี้ว่าคอร์เทกซ์และคอร์ติโคสไปนัลเทรนไม่เสียหาย โทนกล้ามเนื้อและการตอบสนองที่ไม่สมมาตรจะสังเกตได้จากตำแหน่งเหนือเทนโทเรียลของรอยโรค ซึ่งไม่ใช่ลักษณะเฉพาะของอาการโคม่าจากการเผาผลาญ โทนกล้ามเนื้อที่ลดลงอย่างสมมาตรและการกดการทำงานของรีเฟล็กซ์ส่วนลึกเป็นลักษณะเฉพาะของอาการโคม่าจากการเผาผลาญ โทนกล้ามเนื้อที่เปลี่ยนแปลงและการตอบสนองที่เปลี่ยนไปมักพบในอาการชักจากโรคลมบ้าหมูและพยาธิสภาพทางจิตเวช
รีเฟล็กซ์ของก้านสมองมีบทบาทสำคัญในการประเมินอาการโคม่าของสมองและสะท้อนถึงระดับการรักษาไว้ของนิวเคลียสของเส้นประสาทสมอง (ในขณะที่รีเฟล็กซ์ลึกๆ ในแขนขาเป็นรีเฟล็กซ์ของไขสันหลัง ดังนั้นคุณค่าในการวินิจฉัยในผู้ป่วยโคม่าจึงมีจำกัด) รีเฟล็กซ์ของก้านสมองที่บกพร่องมักบ่งชี้ว่าภาวะซึมเศร้าของสติสัมปชัญญะมีความเกี่ยวข้องกับความผิดปกติของระบบการกระตุ้นแบบขาขึ้นของการสร้างเรตินูลัมของก้านสมอง ในทางกลับกัน การรักษารีเฟล็กซ์ของก้านสมองไว้บ่งบอกถึงความสมบูรณ์ของโครงสร้างก้านสมอง (อาการโคม่ามักเกี่ยวข้องกับความเสียหายของสมองซีกทั้งสองข้างอย่างรุนแรง) เพื่อประเมินการทำงานของก้านสมอง จะต้องตรวจสอบปฏิกิริยาของรูม่านตา รีเฟล็กซ์ของกระจกตา และการเคลื่อนไหวของตาเป็นหลัก
- มีการประเมิน ขนาดและรูปร่างของรูม่านตา รวมถึงปฏิกิริยาตรงและโดยสมัครใจต่อแสง
- รูม่านตาขยายข้างเดียวโดยไม่ตอบสนองต่อแสงในผู้ป่วยโคม่า (รูม่านตาของฮัทชินสัน) มักบ่งชี้ถึงการกดทับของเส้นประสาทกล้ามเนื้อตาอันเป็นผลจากหมอนรองกระดูกเคลื่อน โดยเฉพาะถ้ารูม่านตาขยายร่วมกับการเบี่ยงลูกตาลงและออกด้านนอก ในกรณีอื่น ๆ รูม่านตาขยายแต่ไม่ตอบสนองต่อแสงมักเกิดขึ้นในกรณีที่สมองส่วนกลางได้รับความเสียหายหรือถูกกดทับ
- รูม่านตาเล็กทั้งสองข้างที่มีปฏิกิริยาต่อแสงอ่อนๆ (ในกรณีนี้จะใช้แว่นขยายเพื่อประเมินปฏิกิริยาของรูม่านตา) บ่งชี้ถึงความเสียหายของพอนทีนเทกเมนตัมโดยมีเส้นทางซิมพาเทติกที่เคลื่อนลงมาผ่านบริเวณนี้ (เส้นประสาทซิมพาเทติกของรูม่านตาสูญเสียไป และเส้นประสาทพาราซิมพาเทติกเริ่มมีอิทธิพลเหนือกว่า เนื่องจากนิวเคลียส Edinger-Westphal ยังคงอยู่ครบถ้วน)
- ภาวะม่านตาขยายกว้างทั้งสองข้างคงที่ (รูม่านตาขยายกว้างโดยมีเส้นผ่านศูนย์กลาง 4-6 มม.) พบได้ในสมองส่วนกลางที่ได้รับความเสียหายอย่างรุนแรง โดยมีการทำลายนิวเคลียสพาราซิมพาเทติกของเส้นประสาทกล้ามเนื้อตา เช่นเดียวกับใน โรค โบทูลิซึมและพิษจากแอโทรพีน โคเคน และเห็ด
- การตอบสนองของรูม่านตาต่อแสงอาจใช้เป็นเบาะแสในการกำหนดสาเหตุของอาการโคม่า ในความผิดปกติของระบบเผาผลาญ การตอบสนองของรูม่านตาต่อแสงในผู้ป่วยโคม่าส่วนใหญ่มักจะคงอยู่เป็นเวลานาน แม้ว่าจะไม่มีปฏิกิริยาทางระบบประสาทอื่นๆ ก็ตาม (ยกเว้นภาวะสมองขาดออกซิเจนและการได้รับพิษจากยาต้านโคลิเนอร์จิก) ในขณะที่รอยโรคในสมองเฉพาะจุด จะหายไปเร็ว ตัวอย่างเช่น ในผู้ป่วยที่ได้รับบาดเจ็บที่กะโหลกศีรษะและสมอง การตอบสนองของรูม่านตาต่อแสงที่อ่อนแอลงมักจะสังเกตได้เกือบทุกครั้ง และไม่ได้บ่งชี้ว่ามีการพยากรณ์โรคที่ไม่ดี
- การรักษาการตอบสนองของรูม่านตาเป็นสัญญาณของความสมบูรณ์ของสมองส่วนกลาง รูม่านตาที่เท่ากันที่ตอบสนองต่อแสงบ่งบอกถึงอาการโคม่าจากพิษ/การเผาผลาญ โดยมีข้อยกเว้นบางประการ สาเหตุการเผาผลาญของภาวะรูม่านตาขยายไม่เต็มที่ ได้แก่ โรคสมองขาดออกซิเจนและพิษจากยาต้านโคลิเนอร์จิก (แอโทรพีน) หรือโบทูลินั่มท็อกซิน พิษจากยา รวมถึงการใช้ยาแก้ปวดประเภทนาร์โคติกหรือพิโลคาร์พีน จะทำให้รูม่านตาหดตัว (miosis) โดยมีปฏิกิริยาอ่อนๆ ต่อแสง ซึ่งบางครั้งสามารถตรวจพบได้ด้วยแว่นขยายเท่านั้น
- ให้ความสำคัญกับการปิดเปลือกตา (กล่าวคือ การรักษาการเชื่อมต่อระหว่างเส้นประสาทสมองคู่ V และ VII) และความสมมาตรของรีเฟล็กซ์กระจกตา รีเฟล็กซ์กระจกตามีลักษณะเฉพาะด้วยรูปแบบที่แตกต่างจากปฏิกิริยาของรูม่านตาต่อแสง: ในกรณีของการวางยาพิษด้วยยาที่กดระบบประสาทส่วนกลาง รีเฟล็กซ์กระจกตาจะลดลงหรือหายไปค่อนข้างเร็ว ในขณะที่ในอาการโคม่าที่เกิดจากการบาดเจ็บที่สมอง ในทางตรงกันข้าม การหายไปของรีเฟล็กซ์กระจกตาบ่งชี้ถึงความรุนแรงของการบาดเจ็บและเป็นสัญญาณการพยากรณ์โรคที่ไม่พึงประสงค์ ดังนั้น การรักษาปฏิกิริยาของรูม่านตาในผู้ป่วยที่อยู่ในอาการโคม่าลึกโดยไม่มีรีเฟล็กซ์กระจกตาและการเคลื่อนไหวของตาทำให้เราสงสัยว่ามีความผิดปกติของการเผาผลาญ (เช่นภาวะน้ำตาล ในเลือดต่ำ ) หรือการวางยาพิษ (โดยเฉพาะอย่างยิ่งบาร์บิทูเรต)
- การประเมินตำแหน่งและการเคลื่อนไหวของลูกตา เมื่อเปลือกตาของผู้ป่วยโคม่าถูกยกขึ้น เปลือกตาจะค่อยๆ ตกลงมา หากเปลือกตาไม่ปิดสนิทที่ด้านใดด้านหนึ่ง อาจสันนิษฐานได้ว่าเส้นประสาทใบหน้าได้รับความเสียหาย (ความเสียหายของนิวเคลียสที่ด้านนี้หรือความเสียหายของเหนือนิวเคลียสที่ด้านตรงข้าม) หากผู้ป่วยไม่ได้อยู่ในโคม่าแต่มีอาการชักแบบฮิสทีเรีย ผู้ป่วยจะเกิดการต่อต้านเมื่อลืมตาขึ้นเฉยๆ การกระพริบตาในผู้ป่วยโคม่าบ่งชี้ถึงการทำงานของการสร้างเรติคูลาร์ของพอนส์ หลังจากเปิดเปลือกตาแล้ว ตำแหน่งของลูกตาและการเคลื่อนไหวของลูกตาโดยธรรมชาติจะถูกประเมิน ในคนปกติ แกนของลูกตาจะขนานกันในตอนที่ตื่น และในตอนที่ง่วง ลูกตาจะเบี่ยงเบนไป ในผู้ป่วยที่อยู่ในอาการโคม่า ลูกตาอาจอยู่ในตำแหน่งตามแนวเส้นกึ่งกลาง แยกออกจากแกนแนวนอนหรือแนวตั้ง หรือแยกขึ้น/ลงหรือไปด้านข้าง
- การเบี่ยงลูกตาไปด้านข้างอย่างต่อเนื่องโดยสมัครใจอาจบ่งบอกถึงความเสียหายต่อซีกสมองซีกเดียวกันหรือบริเวณตรงข้ามของพอนส์ เมื่อสมองส่วนหน้าได้รับความเสียหาย (ศูนย์กลางการจ้องมองในแนวนอนด้านหน้า) ลูกตาจะ "มอง" ไปทางรอยโรค "หันหลัง" จากแขนขาที่เป็นอัมพาต การเคลื่อนไหวสะท้อนกลับของลูกตาจะคงอยู่ (กล่าวคือ การเบี่ยงลูกตาในกรณีที่สมองส่วนหน้าได้รับความเสียหายสามารถเอาชนะได้โดยการหันศีรษะอย่างแรง - ปรากฏการณ์ "ตาตุ๊กตา" จะคงอยู่) เมื่อศูนย์กลางการจ้องมองในแนวนอนในพอนส์เทกเมนตัมได้รับความเสียหาย ในทางตรงกันข้าม ดวงตาจะ "เบี่ยง" จากรอยโรคและ "มอง" ที่แขนขาที่เป็นอัมพาต ไม่สามารถเอาชนะการเบี่ยงลูกตาได้โดยการหันศีรษะเนื่องจากการระงับการตอบสนองของระบบเวสติบูโล-โอคอรัล (ไม่มีปรากฏการณ์ "ตาตุ๊กตา") มีข้อยกเว้นเพียงข้อเดียวสำหรับกฎที่ว่ารอยโรคที่เหนือเทนโทเรียลทำให้ตาเบี่ยงไปทางจุดที่ถูกทำลาย ซึ่งก็คือ เมื่อมีเลือดออกในส่วนตรงกลางของธาลามัส อาจเกิดการเบี่ยงสายตาที่ "ไม่ถูกต้อง" ได้ โดยตาจะ "เบี่ยงออก" จากธาลามัสที่ได้รับผลกระทบและ "มอง" ไปที่แขนขาที่เป็นอัมพาต
- การเบี่ยงเบนของลูกตาลงมาร่วมกับการเบี่ยงเบนที่ผิดปกติของความลู่เข้าจะสังเกตได้ในกรณีที่เกิดความเสียหายต่อทาลามัสหรือบริเวณพรีเท็กตัลของสมองส่วนกลาง อาจเกิดร่วมกับอาการไม่ตอบสนองของรูม่านตา (Parinaud's syndrome) มักเกิดขึ้นในอาการโคม่าจากการเผาผลาญ (โดยเฉพาะในกรณีที่ได้รับพิษจากบาร์บิทูเรต)
- การแยกตัวของลูกตาตามแกนแนวตั้งหรือแนวนอน หรือการเบี่ยงขึ้น/ลงหรือออกด้านข้างของลูกตาทั้งสองข้าง มักบ่งชี้ถึงรอยโรคที่เป็นจุดของสมอง
- การเบี่ยงเข้าด้านในของลูกตาข้างหนึ่งเกิดขึ้นพร้อมกับอาการอัมพาตของกล้ามเนื้อตรงด้านข้างของลูกตา และบ่งชี้ถึงความเสียหายของเส้นประสาทอะบดูเซนส์ (ซึ่งมักเกิดขึ้นในบริเวณนิวเคลียสของเส้นประสาทในพอนส์) การเบี่ยงเข้าด้านในของลูกตาทั้งสองข้างเกิดจากความเสียหายของเส้นประสาทอะบดูเซนส์ทั้งสองข้าง ซึ่งเป็นอาการที่เกิดขึ้นระหว่างภาวะความดันโลหิตสูงในกะโหลกศีรษะ การเบี่ยงออกด้านนอกของลูกตาข้างหนึ่งบ่งชี้ถึงความเสียหายของกล้ามเนื้อตรงด้านในของลูกตา โดยที่นิวเคลียสของเส้นประสาทกล้ามเนื้อตาทำงานไม่เพียงพอ
- การแยกตัวของลูกตาในแนวตั้ง โดยลูกตาเบี่ยงลงและเข้าด้านในของด้านที่ได้รับผลกระทบ และเบี่ยงขึ้นและออกด้านนอกของด้านตรงข้าม (อาการของ Hertwig-Magendie) เป็นลักษณะเฉพาะของความผิดปกติของการเชื่อมต่อระหว่างระบบการทรงตัวกับใยประสาทตามยาวในแนวกลาง อาการนี้พบได้ในเนื้องอกของโพรงสมองส่วนหลังหรือในความผิดปกติของการไหลเวียนโลหิตในบริเวณก้านสมองและสมองน้อย รวมถึงในตำแหน่งของเนื้องอกในซีกสมองน้อยที่มีแรงกดทับที่หลังคาของสมองกลาง
- การเบี่ยงเบนของลูกตาลงอย่างต่อเนื่อง (ปรากฏการณ์พระอาทิตย์ตก) มักเกิดขึ้นพร้อมกับภาวะน้ำในสมองคั่งพร้อมกับการขยายตัวของโพรงสมองที่ 3
- การเคลื่อนไหวของลูกตาโดยธรรมชาติ การเคลื่อนไหวของลูกตาในลักษณะ "ลอย" ในแนวนอนบางครั้งพบได้ในอาการโคม่าระดับอ่อน ซึ่งไม่มีความสำคัญเป็นพิเศษสำหรับการวินิจฉัยโรคเฉพาะที่ การปรากฏของการเคลื่อนไหวดังกล่าวบ่งชี้ถึงการรักษาโครงสร้างของก้านสมอง (นิวเคลียสของเส้นประสาทสมองคู่ที่สามและมัดเส้นใยประสาทตามยาวในแนวกลาง) การสั่นของลูกตาที่ปกติไม่ใช่ลักษณะปกติของผู้ป่วยที่อยู่ในอาการโคม่า เนื่องจากในอาการโคม่า ปฏิสัมพันธ์ระหว่างอุปกรณ์โคเคลียสและการเคลื่อนไหวในก้านสมอง (การก่อตัวของการสั่นของลูกตาในระยะช้า) และซีกสมอง (การก่อตัวของการสั่นของลูกตาในระยะเร็ว) ซึ่งจำเป็นต่อการพัฒนาของลูกตาจะถูกขัดขวาง และไม่สามารถจ้องจับจ้องได้โดยสมัครใจ
- การเคลื่อนไหวแบบรีเฟล็กซ์ของลูกตา (รีเฟล็กซ์ oculocephalic หรือ vestibulo-ocular) เกิดขึ้นโดยทางเดินที่ผ่านก้านสมอง ดังนั้นการยับยั้งปฏิกิริยาเหล่านี้บ่งชี้ถึงความเสียหายของโครงสร้างก้านสมอง การเคลื่อนไหวแบบรีเฟล็กซ์ของลูกตาทำให้เกิดการทดสอบ "ตาตุ๊กตา" และการทดสอบความเย็น (การใส่น้ำเย็นเข้าไปในช่องหูส่วนนอก) ซึ่งพบได้น้อยครั้งกว่า
อาการเยื่อหุ้มสมอง (โดยเฉพาะอาการแข็งบริเวณคอ) อาจเป็นสัญญาณของโรคเยื่อหุ้มสมองอักเสบ การบาดเจ็บที่สมอง หรือเลือดออกใต้เยื่อหุ้มสมอง ไม่ควรตรวจอาการเหล่านี้หากสงสัยว่ากระดูกสันหลังส่วนคอหัก
สิ่งที่ต้องตรวจสอบ?


 [
[