ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การผ่าตัดตัดต่อมลูกหมากผ่านท่อปัสสาวะ
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
การทำงานของระบบสืบพันธุ์ของผู้ชายไม่เพียงแต่ขึ้นอยู่กับคุณภาพชีวิต ความนับถือตนเอง สภาพจิตใจและร่างกายของเขาเท่านั้น ปัญหาทางเพศบางอย่างอาจเกิดขึ้นกับผู้ชายทุกวัย แต่ยังมีปัญหาที่พบได้บ่อยในผู้ชายอายุ 40 ปีขึ้นไปอีกด้วย เรากำลังพูดถึงต่อมลูกหมากอักเสบและเนื้องอกต่อมลูกหมากที่ฉาวโฉ่ ซึ่งไม่เพียงแต่ส่งผลเสียต่อการทำงานทางเพศของผู้ชายเท่านั้น แต่ยังเป็นอุปสรรคต่อการไหลออกของปัสสาวะตามปกติของร่างกายอีกด้วย และเนื่องจากภาวะนี้ทำให้รู้สึกไม่สบายอย่างเห็นได้ชัดเมื่อมีเพศสัมพันธ์บ่อย และยังทำให้เกิดภาวะที่เป็นอันตรายต่อสุขภาพอีกด้วย ความจำเป็นในการรักษาพยาธิสภาพดังกล่าวข้างต้นจึงชัดเจน และการตัดต่อมลูกหมากออกเป็นหนึ่งในวิธีที่มีประสิทธิภาพมากที่สุด หากการบำบัดด้วยยาไม่สามารถให้ผลลัพธ์ตามที่คาดหวัง
ต่อมลูกหมากและวิธีการรักษา
ต่อมลูกหมากเป็นอวัยวะภายในเพียงไม่กี่แห่งที่ผู้ชายมี แต่ผู้หญิงไม่มี ต่อมลูกหมากเป็นส่วนหนึ่งของระบบสืบพันธุ์และทำหน้าที่ผลิตของเหลวซึ่งเป็นสารอาหารสำหรับสเปิร์ม ซึ่งก็คือน้ำอสุจิของผู้ชาย การหลั่งของต่อมลูกหมากจะผสมกับสเปิร์มและทำให้ลูกอ๊อดตัวเล็กสามารถมีชีวิตอยู่ได้ ซึ่งจะทำให้สิ่งมีชีวิตใหม่เกิดขึ้นได้
ต่อมลูกหมาก (ชื่ออื่นของต่อมลูกหมาก) ช่วยให้ผู้ชายเป็นพ่อและไม่ก่อให้เกิดอาการไม่พึงประสงค์ใดๆ จนกว่าต่อมลูกหมากจะเริ่มมีขนาดใหญ่ขึ้น การเพิ่มขึ้นของขนาดต่อมลูกหมากอาจเกิดขึ้นได้จากกระบวนการอักเสบในอวัยวะเป็นเวลานาน ( ต่อมลูกหมากอักเสบ ) ผู้ชายหลายคนไม่รีบร้อนไปพบแพทย์ด้วยปัญหาของตนเอง ซึ่งทำให้โรคนี้กลายเป็นโรคเรื้อรัง และการอักเสบในระยะยาวโดยไม่มีการรักษาที่มีประสิทธิภาพจะนำไปสู่การขยายตัวของเนื้อเยื่อของอวัยวะที่ได้รับผลกระทบ (ต่อมลูกหมากโตหรือเรียกอีกอย่างว่า อะดีโนมาของต่อมลูกหมาก)
ต่อมลูกหมากอักเสบและเนื้องอกต่อมลูกหมากไม่ใช่โรคเดียวที่พบว่าอวัยวะมีขนาดใหญ่ขึ้น ดังที่เราทราบกันดีว่า สถานการณ์ที่คล้ายกันนี้สามารถสังเกตได้จากการแบ่งตัวของเซลล์มะเร็งอย่างไม่สามารถควบคุมได้ (แพร่กระจาย) ภายในอวัยวะ ในกรณีนี้ เรากำลังพูดถึงเนื้องอกมะเร็ง
หากเนื้องอกของต่อมลูกหมากเป็นเนื้องอกชนิดไม่ร้ายแรง ซึ่งในช่วงเจริญเติบโตจะกดทับอวัยวะใกล้เคียงเท่านั้น ทำให้การทำงานของอวัยวะเหล่านั้นหยุดชะงัก มะเร็งต่อมลูกหมากก็เป็นกระบวนการร้ายแรง ซึ่งไม่เพียงแต่เนื้องอกจะเจริญเติบโตจากการแบ่งตัวของเซลล์มะเร็งเท่านั้น แต่ยังทำให้ร่างกายได้รับพิษจากสารพิษและทำให้เซลล์ดีตายอีกด้วย
ไม่ว่าจะเป็นต่อมลูกหมากอักเสบหรือเนื้องอกต่อมลูกหมากหรือมะเร็งต่อมลูกหมากก็ทำให้ขนาดของอวัยวะขยายใหญ่ขึ้น และต่อมลูกหมากมีตำแหน่งที่ล้อมรอบท่อปัสสาวะซึ่งเป็นทางที่ปัสสาวะและน้ำอสุจิ (สารคัดหลั่งจากต่อมลูกหมากผสมกับอสุจิ) ออกจากร่างกายของผู้ชาย เป็นที่ชัดเจนว่าเมื่อต่อมลูกหมากมีขนาดใหญ่ขึ้นก็ส่งผลให้ท่อปัสสาวะถูกกดทับ ดังนั้น จึงเกิดปัญหาไม่เพียงแค่การแข็งตัวของอวัยวะเพศเท่านั้น แต่ยังรวมถึงการปัสสาวะด้วย
สถานการณ์เช่นนี้มีอันตรายอย่างไร และมีอาการอะไรบ้างที่อาจบ่งบอกถึงขนาดของต่อมลูกหมากที่ใหญ่ขึ้น? ส่วนใหญ่แล้วผู้ชายจะบ่นว่ามีปัญหาตอนเริ่มปัสสาวะเช่น รู้สึกว่าปัสสาวะเต็มกระเพาะปัสสาวะ รู้สึกอยากปัสสาวะแต่ปัสสาวะไม่ออกหรือรู้สึกเจ็บนอกจากนี้ มักจะรู้สึกอยากเข้าห้องน้ำเพื่อความต้องการเล็กๆ น้อยๆ บ่อยมาก แต่ปัสสาวะออกน้อยกว่าที่คาดไว้มาก สิ่งที่แย่กว่านั้นคือตอนกลางคืน จำนวนครั้งที่รู้สึกอยากปัสสาวะจะเพิ่มขึ้น ในขณะที่โอกาสที่จะเกิดอาการอยากปัสสาวะผิดก็เพิ่มขึ้นเช่นกัน
หากปัสสาวะได้ผล ผู้ชายอาจต้องติดอยู่ในห้องน้ำเป็นเวลานาน เนื่องจากปัสสาวะจะไหลออกมาเป็นสายบางๆ หรือเป็นหยดๆ เมื่อเวลาผ่านไป อาจพบภาวะ เลือดออก ในปัสสาวะ เป็นเวลานานขึ้นเรื่อยๆ โดยพบอนุภาคของเลือดในปัสสาวะ
การคั่งของปัสสาวะในร่างกายถือเป็นภาวะหนึ่งที่ทำให้เกิดการระคายเคืองที่ผนังกระเพาะปัสสาวะ ทำให้เกิดการติดเชื้อและการอักเสบภายในกระเพาะปัสสาวะ ทำให้เกิดนิ่วในทางเดินปัสสาวะ ( urolithiasis ) ไตอักเสบและเกิดนิ่วในไต ซึ่งในที่สุดจะนำไปสู่ภาวะไตวาย ( renal failure )
อย่างที่เราเห็น ผลที่ตามมาของต่อมลูกหมากโตนั้นค่อนข้างเลวร้ายสำหรับผู้ชาย ดังนั้น ก่อนที่ภาวะแทรกซ้อนที่เป็นอันตรายจะเกิดขึ้น เราต้องทำทุกอย่างเพื่อหลีกเลี่ยงการกดทับท่อปัสสาวะ เพื่อหยุดการอักเสบที่ทำให้ต่อมลูกหมากโต ใช้ยา แต่ถ้าไม่ได้ผล จำเป็นต้องตัดต่อมลูกหมากบางส่วนออก ซึ่งจะทำให้ท่อปัสสาวะ ถูกกดทับ หรือแม้แต่ทั้งอวัยวะ การผ่าตัดนี้เรียกว่าการตัดต่อมลูกหมากออกทั้งหมด หากเราพูดถึงการตัดต่อมลูกหมากออกทั้งหมดแพทย์จะสั่งให้ ตัด ต่อมลูกหมากออก ทั้งหมด
ตัวบ่งชี้สำหรับขั้นตอน
เนื่องจากการตัดส่วนหนึ่งของต่อมลูกหมากโดยเฉพาะเนื้อเยื่อทั้งหมดเป็นการผ่าตัดที่สำคัญและต้องระมัดระวัง ซึ่งอาจส่งผลต่อการทำงานของระบบสืบพันธุ์ของผู้ชายในภายหลัง การผ่าตัดจึงมักจะทำเฉพาะในกรณีที่มีอาการรุนแรงเท่านั้น ซึ่งการรักษาด้วยยาไม่ได้ผล และหากอาการของผู้ป่วยน่าเป็นห่วงเนื่องจากอาจเกิดภาวะแทรกซ้อนหรือภาวะแทรกซ้อนที่เกิดขึ้นแล้ว การผ่าตัดก็อาจจะเป็นทางเลือกที่ดีที่สุด
การผ่าตัดบริเวณต่อมลูกหมากมีข้อบ่งชี้สำหรับผู้ป่วยประเภทต่อไปนี้:
- ผู้ชายที่ป่วยเป็นต่อมลูกหมากอักเสบเรื้อรัง ซึ่งทำให้เนื้อเยื่อต่อมลูกหมากแข็งตัว
- ผู้ป่วยที่มีอาการอักเสบเรื้อรังของต่อมลูกหมากซึ่งมีนิ่วอยู่ภายในอวัยวะ เช่น กระเพาะปัสสาวะ หรือในไต
- ผู้ป่วยที่มีเนื้องอกต่อมลูกหมาก หรือที่เรียกว่า เนื้องอกต่อมลูกหมากโตชนิดไม่ร้ายแรง ซึ่งมักเกิดจากต่อมลูกหมากอักเสบ
- ผู้ที่ได้รับการวินิจฉัยว่าเป็นมะเร็งต่อมลูกหมากหรือมะเร็งต่อมลูกหมาก (เพื่อบรรเทาอาการและป้องกันการแพร่กระจายของมะเร็ง)
การผ่าตัด TUR เหมาะสำหรับผู้ที่เคยได้รับการผ่าตัดแบบเปิดมาก่อน ผู้ป่วยที่มีโรคที่ห้ามผ่าตัดแบบเปิด และชายหนุ่มที่จำเป็นต้องรักษาสมรรถภาพทางเพศให้ดี
ผู้ป่วยต้องมีอาการใดบ้าง นอกจากการเกิดนิ่วแล้ว จึงจะสามารถกำหนดวิธีการรักษาโรคที่กล่าวมาข้างต้นได้:
- อาการของการกักเก็บปัสสาวะ (มึนเมา, น้ำและอิเล็กโทรไลต์ไม่สมดุล, การเปลี่ยนแปลงของสีและกลิ่นของของเหลวที่ขับออกมา, มีทรายในปัสสาวะ)
- อาการปวดอย่างรุนแรงในช่วงเริ่มปัสสาวะ
- รู้สึกปวดปัสสาวะมากขึ้นแต่บางครั้งก็ไม่ได้ทำให้ปัสสาวะออก
- การไปเข้าห้องน้ำเพื่อปัสสาวะบ่อยในเวลากลางคืน ซึ่งมีจำนวนมากกว่าในเวลากลางวัน
- การปัสสาวะที่ช้าและยาวนาน โดยปัสสาวะจะถูกปล่อยออกมาเป็นสายบางๆ หรือเป็นหยดๆ
- การพบเลือดในปัสสาวะที่บันทึกไว้ในช่วงระยะเวลาหนึ่ง
หากสามารถบรรเทาอาการเหล่านี้ด้วยยาได้ การผ่าตัดเอาส่วนต่อมลูกหมากที่โตออกก็ไม่จำเป็น
สิ่งสำคัญคือต้องเข้าใจว่าการผ่าตัดต่อมลูกหมากไม่ใช่วิธีการรักษาโรคที่กล่าวมาข้างต้นอย่างครบถ้วน การผ่าตัดเพียงแต่ช่วยขจัดอาการอันตรายของการกักเก็บปัสสาวะและป้องกันภาวะแทรกซ้อนที่เกี่ยวข้อง และในกรณีของเนื้อเยื่อต่อมลูกหมากโต การผ่าตัดยังช่วยป้องกันไม่ให้กระบวนการนี้กลายเป็นมะเร็งอีกด้วย
ในมะเร็งต่อมลูกหมาก การผ่าตัดเอาต่อมลูกหมากออกจะช่วยหลีกเลี่ยงการแพร่กระจายไปยังอวัยวะอื่นได้ หากทำในระยะเริ่มต้นของโรค
การจัดเตรียม
การผ่าตัดเพื่อเอาส่วนหนึ่งของอวัยวะหรือเนื้อเยื่อทั้งหมดออกมักไม่ดำเนินการโดยไม่ได้เตรียมการเบื้องต้น และการตัดต่อมลูกหมากก็ไม่มีข้อยกเว้น ขั้นตอนการเตรียมการหลักคือการตรวจร่างกายผู้ป่วยอย่างละเอียดโดยนักบำบัด แพทย์ระบบทางเดินปัสสาวะ แพทย์ระบบต่อมไร้ท่อ รวมถึงการตรวจทางห้องปฏิบัติการและเครื่องมือที่จำเป็น
การทดสอบบังคับมีดังนี้:
- การตรวจเลือดทางคลินิกและการตรวจปัสสาวะ
- การตรวจเลือด (ทางชีวเคมี)อย่างละเอียด
- การทดสอบการแข็งตัวของเลือดที่เรียกว่าcoagulogram
- การเพาะเลี้ยงจุลินทรีย์ รวมถึงการตรวจสอบความไวของเชื้อก่อโรคที่ระบุต่อยาปฏิชีวนะ (ซึ่งจำเป็นเนื่องจากต้องให้การบำบัดด้วยยาต้านการอักเสบด้วยสารต้านแบคทีเรียก่อนการผ่าตัด)
- การตรวจสอบวัสดุชีวภาพสำหรับโรคซิฟิลิส ( การตรวจเลือดสำหรับ RW ), โรคตับอักเสบ, การติดเชื้อ HIV (การทดสอบสามารถทำได้แยกกันหรือเป็นส่วนหนึ่งของชุดการทดสอบที่ห้องปฏิบัติการหลายแห่งเสนอ)
นอกจากนี้ อาจมีการนำเลือดดำมาตรวจหมู่เลือดและปัจจัย Rh ซึ่งถือเป็นเรื่องสำคัญอย่างยิ่งหากไม่เคยตรวจพารามิเตอร์เหล่านี้มาก่อนหรือหากผู้ป่วยเคยเข้ารับการถ่ายเลือดมาก่อน
นอกจากการทดสอบแล้ว นักบำบัดยังกำหนดให้ทำการตรวจอัลตราซาวนด์อวัยวะในอุ้งเชิงกราน ( กระเพาะปัสสาวะต่อมลูกหมาก ) การตรวจเอกซเรย์ปอดการตรวจคลื่นไฟฟ้าหัวใจการศึกษาสองชิ้นสุดท้ายมีความสำคัญในแง่ของการให้ยาสลบ ซึ่งอาจเป็นแบบเฉพาะที่ (ไขสันหลัง) หรือแบบทั่วไป การปรึกษาหารือกับแพทย์ด้านระบบทางเดินปัสสาวะและแพทย์ด้านวิสัญญีเป็นสิ่งที่จำเป็น
หากอาการอักเสบของต่อมลูกหมากเกิดจากจุลินทรีย์แบคทีเรีย จะต้องให้ยาปฏิชีวนะที่มีประสิทธิภาพล่วงหน้า ซึ่งจะช่วยป้องกันการแพร่กระจายของการติดเชื้อระหว่างการผ่าตัดและการอักเสบทั่วไป
สำหรับผู้ป่วยที่มีความเสี่ยงเลือดออกเพิ่มขึ้น อาจเลื่อนวันผ่าตัดออกไป 1-3 เดือน โดยระหว่างนั้นควรให้การรักษาด้วยคอร์ติโคสเตียรอยด์ (Finacetride, Dutasteride เป็นต้น) ซึ่งจำเป็นเพื่อลดการเติมเลือดในหลอดเลือดของต่อมลูกหมาก ซึ่งจะช่วยลดโอกาสเกิดภาวะแทรกซ้อน เช่น เลือดออกระหว่างผ่าตัด
สำหรับการเตรียมตัวก่อนการผ่าตัดนั้น ผู้ป่วยจะต้องได้รับการเตือนล่วงหน้าว่า 1.5-2 สัปดาห์ก่อนวันผ่าตัด ผู้ป่วยจะต้องหยุดรับประทานยาทุกชนิด โดยเฉพาะยาต้านการแข็งตัวของเลือด ซึ่งจะทำให้เลือดหนืดน้อยลงและอาจทำให้เกิดเลือดออกระหว่างการผ่าตัดได้ หากผู้ป่วยไม่สามารถปฏิเสธการใช้ยาได้ (มียาสำคัญสำหรับโรคต่างๆ มากมาย ซึ่งการหยุดยาถือเป็นสิ่งที่ยอมรับไม่ได้) ผู้ป่วยจะต้องแจ้งให้แพทย์ทราบ
คืนก่อนการผ่าตัด คุณต้องทำหัตถการสุขอนามัย ทำการสวนล้างและเตรียม (โกน) บริเวณอวัยวะเพศ มื้อเย็นในวันก่อนการผ่าตัดควรเป็นช่วงเช้าและไม่หนักเกินไป หลังเที่ยงคืน คุณจะต้องจำกัดการรับประทานอาหารและเครื่องดื่มเนื่องจากต้องใช้ยาสลบ
ก่อนที่จะนำเทคนิครุกรานมาใช้ แพทย์จะสั่งยาปฏิชีวนะให้กับทุกคนเพื่อป้องกันการปนเปื้อนของเชื้อโรค ก่อนการผ่าตัด แพทย์จะจ่ายยาก่อน เช่น การให้ยาระงับประสาทเพื่อป้องกันปฏิกิริยาทางกายต่อพืช
เทคนิค การผ่าตัดตัดต่อมลูกหมากผ่านท่อปัสสาวะ
เนื่องจากต่อมลูกหมากเป็นอวัยวะสืบพันธุ์ภายในของผู้ชายและการเข้าถึงต่อมลูกหมากมีข้อจำกัด ผู้ป่วยและแพทย์จึงต้องเผชิญกับคำถามในการเลือกวิธีการผ่าตัด ก่อนหน้านี้ การผ่าตัดทั้งหมดจะทำโดยใช้วิธีเหนือหัวหน่าว (การผ่าตัดต่อมน้ำเหลืองผ่านกระเพาะปัสสาวะ) ซึ่งเกือบจะทำโดยการสัมผัส การผ่าตัดต่อมลูกหมากเป็นวิธีการที่ค่อนข้างได้รับความนิยมในการแก้ปัญหาต่อมลูกหมากโต และในบางครั้งศัลยแพทย์จะทำการเอาอวัยวะหรือส่วนต่างๆ ของต่อมลูกหมากออกโดยกรีดที่ผนังหน้าท้องด้านหน้าภายใต้การวางยาสลบ จากนั้นจึงเย็บแผลโดยไม่ให้หลอดเลือดแข็งตัว
เป็นที่ชัดเจนว่าการผ่าตัดดังกล่าวต้องใช้เวลาฟื้นฟูร่างกายเป็นเวลานานและส่งผลเสียต่อสมรรถภาพทางเพศของผู้ชาย นอกจากนี้ ยังมีความเสี่ยงที่จะเกิดเลือดออกหลังการผ่าตัดอยู่เสมอ
เมื่อเวลาผ่านไป การแพทย์ก็เริ่มมีการพัฒนามากขึ้น โดยให้ความสำคัญกับการผ่าตัดต่อมลูกหมากผ่านท่อปัสสาวะ (TURP) และวิธีการส่องกล้อง ซึ่งจัดว่าเป็นการผ่าตัดที่มีการบุกรุกน้อยที่สุดและมีผลข้างเคียงน้อยกว่าการผ่าตัดต่อมลูกหมากแบบผ่าตัด
วิธีการส่องกล้องเป็นนวัตกรรมใหม่ มีการหารือครั้งแรกในปี 2002 ในทางทฤษฎีเป็นการผ่าตัดแบบเดียวกัน แต่ทำโดยไม่ต้องมีแผลขนาดใหญ่บนร่างกาย เจาะรูสามหรือสี่รู (ไม่เกิน 10 มม.) บนผนังหน้าท้องด้านหน้า จากนั้นจึงสอดเครื่องมือผ่าตัด กล้องวิดีโอที่ส่งภาพไปยังจอมอนิเตอร์คอมพิวเตอร์ แสงสว่าง และอากาศเพื่อให้มองเห็นได้ชัดเจนขึ้นผ่านเข็มเจาะ ศัลยแพทย์จะควบคุมเครื่องมือจากระยะไกลโดยติดตามความคืบหน้าของการผ่าตัดบนจอมอนิเตอร์ ส่วนต่อมลูกหมากที่ถูกบดจะถูกนำออกผ่านท่อระบายน้ำที่ใส่เข้าไปในรูเจาะหนึ่งรู การผ่าตัดใช้เวลาประมาณสองชั่วโมงครึ่ง
ข้อดีของวิธีการส่องกล้อง คือ
- ความเป็นไปได้ในการกำจัดต่อมลูกหมากโต ( มากกว่า 120 cm3 )
- การมองเห็นการกระทำของศัลยแพทย์ ช่วยให้มีความเสี่ยงต่อความเสียหายของเนื้อเยื่อที่แข็งแรงและการกำจัดเนื้อเยื่อที่โตเกินออกได้ไม่สมบูรณ์
- ความเสี่ยงต่อการเกิดเลือดออกและภาวะแทรกซ้อนระหว่างการผ่าตัดต่ำ
- ความรุนแรงของความเจ็บปวดค่อนข้างต่ำ
- การใส่สายสวนหลังการผ่าตัดผ่านกล้องจะถูกใส่ในระยะเวลาสั้นกว่าการใส่สายสวนหลังการผ่าตัดโดยใช้วิธีเหนือหัวหน่าว
- สามารถกลับมาทำกิจกรรมทางกายได้รวดเร็ว (สามารถเดินได้ในวันถัดไปหลังผ่าตัด)
- ระยะเวลาการรักษาในโรงพยาบาลสั้นลงเมื่อเทียบกับวิธีการแบบดั้งเดิม
- ไม่มีรอยแผลเป็นขนาดใหญ่ที่น่าเกลียด
- ความเสี่ยงในการผ่าตัดซ้ำต่ำ
- อาการของโรคแทบจะหายไปหมดสิ้น
- ในหลายกรณี สามารถหลีกเลี่ยงภาวะกลั้นปัสสาวะไม่อยู่หลังการผ่าตัดได้
การตัดผ่านท่อปัสสาวะไม่ใช่เทคนิคใหม่ แต่มีประวัติศาสตร์ยาวนาน ต้นแบบของกล้องตัดท่อปัสสาวะซึ่งใช้ทำการผ่าตัด TUR ได้รับการประดิษฐ์ขึ้นในช่วงปลายศตวรรษที่ 19 เรากำลังพูดถึงกล้องตัดท่อปัสสาวะ Max Nitz ซึ่งใช้วินิจฉัยโรคทางระบบทางเดินปัสสาวะและจี้เนื้อเยื่อที่ขัดขวางการไหลของปัสสาวะตามปกติ
รีเซกโตสโคปเครื่องแรกถูกคิดค้นโดย Max Stern ในปี 1926 จุดเด่นของเครื่องนี้คือห่วงไฟฟ้า ซึ่งต่อมามีการปรับปรุงหลายครั้งเพื่อรองรับกระแสไฟฟ้าความถี่สูง ทำให้ไม่เพียงแต่สามารถตัดเนื้อเยื่อออกได้เท่านั้น แต่ยังสามารถทำให้หลอดเลือดที่เริ่มมีเลือดออกมากแข็งตัว (ปิดผนึก) ได้พร้อมกัน ซึ่งช่วยลดความเสี่ยงของภาวะแทรกซ้อนที่เป็นอันตรายได้อย่างมาก

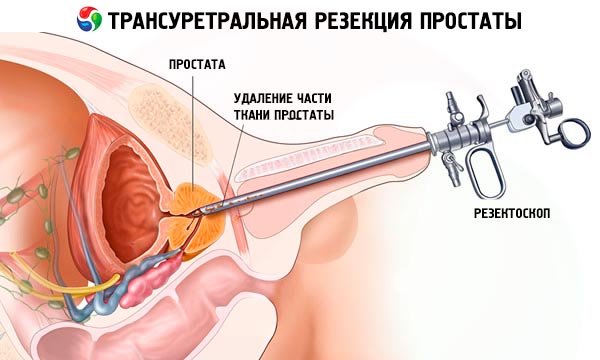
การผ่าตัดต่อมลูกหมากผ่านท่อปัสสาวะเป็นการผ่าตัดแบบพิเศษที่ไม่ทิ้งร่องรอยบนร่างกายของคนไข้ เนื่องจากขั้นตอนการสอดกล้องตรวจต่อมลูกหมากเข้าไปนั้นไม่จำเป็นต้องกรีดหรือเจาะบริเวณผิวร่างกาย ความจริงก็คือการเข้าถึงต่อมลูกหมากทำได้โดยผ่านทางท่อปัสสาวะ
Resectoscope เป็นท่อที่มีเส้นผ่านศูนย์กลาง 7-10 มม. และยาวประมาณ 30 ซม. พร้อมระบบออปติก (กล้องโทรทรรศน์) วาล์วสำหรับของเหลวที่ใช้ล้างบริเวณผ่าตัด และชุดเครื่องมือสำหรับนำเนื้อเยื่อออกและจี้ไฟฟ้า (เครื่องจี้ไฟฟ้า ห่วง คีมขูด มีดไฟฟ้า) เช่นเดียวกับการส่องกล้อง แพทย์สามารถมองเห็นการกระทำของตนเองได้แทนที่จะต้องตัดด้วยการสัมผัส
ขั้นแรกจะสอดกล้องตรวจกระเพาะปัสสาวะ (ผ่านท่อปัสสาวะ) เข้าไปในช่องกระเพาะปัสสาวะ จากนั้นจะตรวจดูอวัยวะและบริเวณระหว่างกระเพาะปัสสาวะกับท่อปัสสาวะซึ่งเป็นที่ตั้งของต่อมลูกหมาก จากนั้นจะทำการเอาเนื้อเยื่อต่อมลูกหมากหรืออะดีโนม่าที่อยู่ภายในออกโดยใช้ห่วงไฟฟ้าหรือมีด ซึ่งทำหน้าที่เหมือนเครื่องขุด กล่าวคือ จะนำอวัยวะออกเป็นส่วนๆ
ชิ้นส่วนเล็กๆ ของต่อมลูกหมากจะเข้าไปในกระเพาะปัสสาวะ จากนั้นจะถูกชะล้างออกด้วยเครื่องมือพิเศษ เมื่อสิ้นสุดการผ่าตัด แพทย์จะตรวจดูโพรงของกระเพาะปัสสาวะและต่อมลูกหมาก หากมีหลอดเลือดที่มีเลือดออก หลอดเลือดเหล่านั้นจะถูกปิดผนึกด้วยเครื่องจี้ไฟฟ้า เมื่อแพทย์แน่ใจว่าไม่มีความเสี่ยงที่จะมีเลือดออก และเนื้อเยื่อต่อมลูกหมากทั้งหมดถูกเอาออกจากกระเพาะปัสสาวะแล้ว ก็จะนำกล้องตรวจต่อมลูกหมากออก และใส่ท่อที่มีบอลลูนที่ปลายท่อ ซึ่งเรียกว่าสายสวนโฟลีย์ เข้าไปในท่อปัสสาวะแทน
เมื่อลูกโป่งเข้าไปในกระเพาะปัสสาวะแล้ว ของเหลวจะถูกสูบเข้าไป ทำให้ต่อมลูกหมากถูกกดทับ ป้องกันเลือดออก และช่วยให้บริเวณที่ผ่าตัดได้พักผ่อน สายสวนที่เต็มแล้วไม่สามารถหลุดออกมาได้อีกต่อไป
สายสวนปัสสาวะแบบ Foley มีช่องระบายไม่ใช่เพียงช่องเดียว แต่มีถึงสามช่อง โดยสองช่องทำหน้าที่ชะล้างเนื้อเยื่อภายในกระเพาะปัสสาวะอย่างต่อเนื่อง และช่องที่สามทำหน้าที่เติมและระบายบอลลูนที่ปลายสายสวนปัสสาวะ ระยะเวลาในการชะล้างกระเพาะปัสสาวะขึ้นอยู่กับปริมาณเลือดในของเหลวที่ถูกขับออกมา
ในประเทศของเรา การดำเนินการด้วยเทคโนโลยี TUR ได้รับการดำเนินการอย่างแข็งขันมาตั้งแต่ทศวรรษที่ 1970 ของศตวรรษที่แล้ว ในตอนแรกเป็นเรื่องของการตัดท่อปัสสาวะแบบขั้วเดียว อิเล็กโทรดจะอยู่ที่ปลายทั้งสองข้างของห่วงการตัด แรงดันไฟฟ้าที่จ่ายให้กับอิเล็กโทรดจะทำให้มีดร้อนถึง 400 องศา ซึ่งทำให้สามารถตัดเนื้อเยื่อและทำให้หลอดเลือดแข็งตัวได้ในเวลาเดียวกัน ข้อเสียหลักของวิธีนี้คืออันตรายจากกระแสไฟฟ้าที่ไหลผ่านร่างกายของผู้ป่วยทั้งหมดในระหว่างการผ่าตัด เป็นที่ชัดเจนว่าการผ่าตัดดังกล่าวมีข้อห้ามหลายประการ และประการแรก ห้ามใช้ในโรคหลอดเลือดหัวใจ
ต่อมามีการปรับปรุงเทคโนโลยีใหม่โดยหันมาใช้วิธีใหม่ที่เรียกว่า bipolar transurethral resection of the prostate ซึ่งมีลักษณะเด่นคือมีการวางขั้วลบและขั้วบวกไว้ที่ปลายด้านหนึ่งของห่วง ซึ่งหมายความว่ากระแสไฟฟ้าจะผ่านระหว่างขั้วลบและขั้วบวกอย่างเคร่งครัด จึงลดความเสี่ยงในการเผาไหม้เนื้อเยื่อที่แข็งแรงและภาวะแทรกซ้อนอื่นๆ และทำให้ผู้ชายที่เป็นโรคหัวใจสามารถกำจัดความรู้สึกไม่สบายที่เกี่ยวข้องกับต่อมลูกหมากโตได้ ซึ่งเป็นวิธีการผ่าตัดแบบไม่ผ่าตัดที่ได้รับความนิยมและมีประสิทธิภาพมากที่สุด
ข้อดีของการทำศัลยกรรม TUR:
- ความเสี่ยงเลือดออกต่ำ เพราะหลอดเลือดจะแข็งตัวขณะผ่าตัด
- การบาดเจ็บของเนื้อเยื่อน้อยที่สุดและไม่มีแผลผ่าตัด
- ความสามารถในการควบคุมสิ่งที่เกิดขึ้นด้วยภาพ
- การฟื้นฟูระยะสั้น
- ข้อห้ามขั้นต่ำ
- ความสามารถในการแก้ปัญหาต่างๆ พร้อมกัน: การกำจัดเนื้องอกต่อมลูกหมาก การรักษามะเร็ง (การกำจัดต่อมลูกหมากจะทำเฉพาะในสาขาเนื้องอกวิทยาเท่านั้น) การกำจัดนิ่วในกระเพาะปัสสาวะ การผ่าตัดแก้ไขการตีบของท่อปัสสาวะ
- ไม่มีร่องรอยการผ่าตัด,
- ความเป็นไปได้ของการใช้ยาสลบแบบอ่อนโยน
- ความเสี่ยงต่อภาวะเสื่อมสมรรถภาพทางเพศต่ำกว่าการผ่าตัดแบบเปิด
- การรักษาที่มีประสิทธิภาพสำหรับเนื้องอกที่กลับมาเป็นซ้ำ
การผ่าตัดต่อมลูกหมากด้วยเลเซอร์เป็นวิธีการรักษาปัญหาของผู้ชายที่ทันสมัยและปลอดภัยยิ่งขึ้น โดยทำในลักษณะเดียวกับการผ่าตัดต่อมลูกหมากด้วยไฟฟ้า โดยใช้เครื่องมือส่องกล้องชนิดเดียวกัน แต่แทนที่จะใช้ห่วงไฟฟ้า การผ่าตัดทั้งหมดจะใช้ลำแสงที่โฟกัส (เลเซอร์) แทน
การใช้เลเซอร์สามารถดำเนินการได้ 4 ประเภท:
- การทำให้ต่อมลูกหมากระเหยด้วยเลเซอร์แบบสัมผัส (photoselective) การผ่าตัดนี้เป็นการผ่าตัดแบบอะนาล็อกของ TUR ทั่วไป แต่ใช้เลเซอร์โพแทสเซียม-ไททาเนียมฟอสเฟตและลิเธียม-ไตรโบเรต เนื้อเยื่อจะถูกกำจัดออกทีละชั้น แต่ไม่ถูกบด แต่จะถูกทำให้ระเหย (แห้ง) ในกรณีนี้ หลอดเลือดที่ได้รับผลกระทบจากเลเซอร์จะแข็งตัวเพื่อป้องกันเลือดออกมาก วิธีนี้ทำให้เกิดภาวะแทรกซ้อนน้อยที่สุด ไม่ส่งผลต่อการแข็งตัวของอวัยวะเพศ และเหมาะสำหรับการรักษามะเร็งต่อมลูกหมากทุกระยะ
ข้อเสียเพียงประการเดียวของวิธีการนี้ก็คือค่าใช้จ่ายสูง ระยะเวลาในการดำเนินการนาน (ประมาณ 2 ชั่วโมง) และขาดอุปกรณ์ที่จำเป็นในโรงพยาบาลของรัฐ
- การควักลูกตาด้วยเลเซอร์ วิธีนี้ถือเป็นวิธีใหม่ล่าสุด (ใช้มานานกว่า 10 ปีเล็กน้อย) และทันสมัยที่สุดสำหรับการผ่าตัดเอาอวัยวะออก การผ่าตัดนี้ใช้เครื่องมือส่องกล้องและเลเซอร์ฮอลเมียม ซึ่งจะตัดต่อมลูกหมากที่แบ่งออกเป็นกลีบออกเป็นส่วนๆ เพื่อความสะดวกในการนำออก แทนที่จะทำให้เป็นเศษไม้เหมือนการผ่าตัดต่อมลูกหมากแบบ TUR แคปซูลของต่อมลูกหมากจะไม่ได้รับความเสียหาย และสามารถนำส่วนต่างๆ ของอวัยวะที่ควักออกมาเพื่อการตรวจทางจุลพยาธิวิทยาได้
วิธีนี้ยังห่างไกลจากวิธีการรักษาที่ถูกมาก การผ่าตัดอาจใช้เวลา 1 ถึง 2 ชั่วโมง ขึ้นอยู่กับขนาดของอวัยวะ
- การทำลายด้วยเลเซอร์ วิธีการนี้คล้ายกับวิธีก่อนหน้านี้ แต่ต่อมลูกหมากจะไม่ถูกกำจัดออกทั้งหมด ส่วนที่โตเกินของต่อมลูกหมากจะถูกทำให้ตาย (จี้ไฟฟ้า) ภายใต้อิทธิพลของเลเซอร์ฮอลเมียมชนิดเดียวกัน เนื้อเยื่อที่ตายแล้วจะถูกขับออกมาพร้อมกับปัสสาวะในภายหลัง
- การแข็งตัวของเนื้อเยื่อระหว่างต่อมลูกหมาก เป็นวิธีที่ใช้กันน้อยที่สุดในการลดขนาดต่อมลูกหมากโดยใช้การผ่าตัดด้วยเลเซอร์ที่บริเวณต่อมลูกหมาก การผ่าตัดจะต้องรักษาในอนาคต แต่ความเข้มข้นของกระบวนการฟื้นฟูจะแตกต่างกันไปในแต่ละคน วิธีนี้ไม่ได้ใช้กับต่อมลูกหมากขนาดใหญ่
ข้อดีประการหนึ่งของการผ่าตัดใดๆ ที่ใช้เลเซอร์ก็คือ การลดความเสี่ยงในการเกิดเลือดออกและการติดเชื้อในร่างกายระหว่างการผ่าตัดให้เหลือน้อยที่สุด รวมถึงไม่มีผลกระทบเชิงลบต่อสมรรถภาพทางเพศ ซึ่งสำคัญมากในการรักษาคนไข้วัยรุ่นที่ยังมีเพศสัมพันธ์และใฝ่ฝันจะมีทายาท
แพทย์จะเลือกวิธีการผ่าตัดอย่างไรนั้นไม่ได้ขึ้นอยู่กับความต้องการของคนไข้ แต่ขึ้นอยู่กับขนาดของต่อมลูกหมากด้วย ดังนั้น การผ่าตัดช่องท้องจึงทำได้เมื่อต่อมลูกหมากมีขนาดใหญ่กว่า 85 ซม. 3นอกจากนี้ยังสามารถส่องกล้องได้เมื่อต่อมลูกหมากมีขนาดใหญ่เกินไป (มากกว่า 120 ซม. 3 ) และด้วยความช่วยเหลือของการควักลูกตาด้วยเลเซอร์ ก็สามารถเอาต่อมลูกหมากที่โตเกิน 200 ซม. 3 ออก ได้
ในบรรดาวิธีที่เหลือ มีเพียงวิธี TUR แบบสองขั้วเท่านั้นที่เหมาะสำหรับการกำจัดอะดีโนมาขนาดใหญ่ถึง 120 ซม. 3การใช้การผ่าตัดแบบขั้วเดียวสามารถกำจัดอวัยวะที่มีขนาดไม่เกิน 80 ซม. 3ได้ ซึ่งใช้ได้กับการทำให้ระเหยด้วยเลเซอร์เช่นเดียวกัน การแข็งตัวของเลือดด้วยเลเซอร์นั้นไม่ค่อยได้ใช้และใช้กับต่อมลูกหมากที่มีขนาดค่อนข้างเล็กเท่านั้น (30-60 ซม. 3 )
การคัดค้านขั้นตอน
การผ่าตัดต่อมลูกหมาก เช่นเดียวกับการผ่าตัดร้ายแรงอื่นๆ มีข้อห้ามที่สำคัญหลายประการที่อาจขัดขวางการผ่าตัดหรือเลื่อนการผ่าตัดออกไปหลายวันหรือหลายสัปดาห์ ดังนั้น การผ่าตัดใดๆ จะไม่ดำเนินการหากผู้ป่วยมีอุณหภูมิร่างกายหรือความดันโลหิต สูง หรือมีโรคติดเชื้อเฉียบพลัน (แบคทีเรียหรือไวรัส) แต่การผ่าตัดจะถูกกำหนดทันทีที่อาการของโรคหายไป
การสูบบุหรี่และรับประทานยาที่มีผลต่อการแข็งตัวของเลือดก็เช่นเดียวกัน โดยการผ่าตัดจะดำเนินการภายใน 2-3 สัปดาห์หลังจากผู้ป่วยสูบบุหรี่มวนสุดท้ายหรือหยุดรับประทานยาต้านการแข็งตัวของเลือดที่ห้ามรับประทานในกรณีนี้
สำหรับข้อห้ามโดยสิ้นเชิง การผ่าตัดจะไม่ทำในโรคมะเร็ง ยกเว้นมะเร็งต่อมลูกหมากในระยะเริ่มต้น เนื่องจากมีความเสี่ยงที่มะเร็งจะแพร่กระจายผ่านกระแสเลือด เช่น ผ่านทางเลือด สำหรับการใช้เลเซอร์ระเหย มะเร็งต่อมลูกหมากระยะ 3 และ 4 ไม่ถือเป็นข้อห้าม ในขณะที่การผ่าตัดต่อมลูกหมากแบบธรรมดาจะทำได้เฉพาะในระยะ 1 และ 2 ของโรคเท่านั้น
การใช้ยาสลบอาจทำให้ผู้ป่วยที่มีปัญหาในการทำงานของหัวใจหรือระบบทางเดินหายใจมีข้อจำกัดได้ โดยเฉพาะในกรณีที่อวัยวะสำคัญทำงานไม่เพียงพอ ข้อห้ามส่วนใหญ่คือการใช้ยาสลบ ซึ่งเกี่ยวข้องกับวิธีการผ่าตัดแบบดั้งเดิมโดยใช้วิธีเหนือหัวหน่าวและการส่องกล้อง TUR จะทำภายใต้การดมยาสลบที่ไขสันหลังเป็นหลัก
การผ่าตัดต่อมลูกหมากจะไม่ทำกับคนไข้ที่มีอายุมากกว่า 70 ปี ซึ่งร่างกายอาจไม่สามารถทนต่อภาระดังกล่าวได้เนื่องมาจากการสึกหรอตามสรีรวิทยา
นอกจากนี้ การผ่าตัดช่องท้องในผู้ป่วยที่มีความผิดปกติของระบบต่อมไร้ท่อ เช่นภาวะไทรอยด์ทำงานน้อย ( thyrotoxicosis ) โรคคอพอก เบาหวาน โรคอ้วน (โรคเหล่านี้ไม่ถือเป็นข้อห้ามสำหรับการผ่าตัด TUR) ถือเป็นสิ่งที่ไม่พึงปรารถนา เนื่องจากมีความเสี่ยงต่อภาวะแทรกซ้อนต่างๆ หลังการผ่าตัด ผู้ที่ป่วยด้วยโรคลำไส้ร้ายแรงและผู้ที่มีปัญหาที่ไม่สามารถสอดอุปกรณ์ส่องกล้องเข้าไปในท่อปัสสาวะ (สำหรับ TUR) อาจปฏิเสธการผ่าตัดได้ การผ่าตัดในบริเวณอุ้งเชิงกรานและผู้ป่วยที่มีเส้นเลือดขอดในบริเวณอุ้งเชิงกรานถือเป็นอันตราย
ผู้ป่วยโรค ฮีโมฟิเลียมีความเสี่ยงสูงที่จะเกิดเลือดออกรุนแรงซึ่งจะกลายเป็นอุปสรรคต่อการนำอวัยวะออก อย่างไรก็ตาม การใช้เลเซอร์ระเหยทำให้สามารถช่วยผู้ป่วยที่มีอาการผิดปกติของการแข็งตัวของเลือดได้ เนื่องจากหลอดเลือดจะแข็งตัวทันทีเมื่อเกิดความเสียหาย
ไม่ว่าจะเป็นอย่างไรก็ตาม การตัดสินใจเกี่ยวกับความเป็นไปได้ในการทำการผ่าตัดให้กับผู้ป่วยแต่ละรายนั้นขึ้นอยู่กับแพทย์ผู้ทำการรักษาซึ่งจะรับผิดชอบต่อการตัดสินใจและชีวิตของผู้ที่มอบชะตากรรมไว้ในมือของเขา ดังนั้น ควรให้ความสำคัญกับผู้เชี่ยวชาญที่มีความรู้และประสบการณ์เพียงพอในด้านนี้เสมอ
ผลหลังจากขั้นตอน
ไม่ว่าจะใช้วิธีใดในการผ่าตัดต่อมลูกหมากก็ไม่มีแพทย์คนใดสามารถรับประกันได้ว่าการผ่าตัดจะไม่มีผลข้างเคียงใดๆ ส่วนใหญ่จะเป็นการผ่าตัดช่องท้องแบบดั้งเดิม การผ่าตัดนี้แทบจะทำได้ด้วยการสัมผัส แพทย์ต้องมีความรู้ด้านกายวิภาคเป็นอย่างดี มีการศึกษาข้อมูลอัลตราซาวนด์อย่างละเอียด การวางแนวโครงสร้างกายวิภาค และความสามารถในการแยกแยะเนื้อเยื่อที่แข็งแรงจากเนื้อเยื่อที่เปลี่ยนแปลงทางพยาธิวิทยาโดยไม่ต้องควบคุมด้วยสายตา เพราะหากไม่ตัดเนื้อเยื่อออกให้หมด ก็มีความเสี่ยงสูงที่เนื้อเยื่อจะเริ่มเติบโตขึ้นอีกครั้ง
ระยะเวลาการพักฟื้นหลังการผ่าตัดแบบเปิดมักจะยาวนานกว่าปกติ และมักมีอาการปวดเล็กน้อยซึ่งต้องรับประทานยาแก้ปวด หากเกิดการติดเชื้อระหว่างการผ่าตัด (และไม่สามารถตัดประเด็นนี้ออกได้ระหว่างการผ่าตัดแบบเปิด) จะต้องให้ยาปฏิชีวนะเพิ่มเติม
การผ่าตัดโดยทั่วไปจะมีแผลเปิดบริเวณหน้าท้องค่อนข้างใหญ่ ซึ่งต้องใช้เวลาในการรักษาค่อนข้างนาน หากไม่เย็บและจัดการไหมเย็บใหม่ให้ถูกต้อง ก็มีความเสี่ยงที่จะเกิดการติดเชื้อที่แผลได้
ผลที่ไม่พึงประสงค์ของการผ่าตัดแบบเปิดคือความต้องการทางเพศลดลง การใช้วิธีอื่นจะลดโอกาสที่ผลลัพธ์ดังกล่าวจะเป็นเช่นนั้น จึงถือว่าวิธีเหล่านี้ดีกว่าสำหรับผู้ป่วยที่อายุน้อยและวัยกลางคน อาจสังเกตเห็นการแข็งตัวของอวัยวะเพศได้อย่างสมบูรณ์หลังการผ่าตัดต่อมลูกหมากออกหากเส้นประสาทที่ทำหน้าที่เกี่ยวกับการทำงานทางเพศได้รับผลกระทบระหว่างการผ่าตัด ซึ่งเป็นกระบวนการที่ไม่สามารถย้อนกลับได้
ในกรณีส่วนใหญ่ การลดลงของกิจกรรมทางเพศเป็นเพียงชั่วคราว ท้ายที่สุดแล้ว การผ่าตัดใดๆ แม้จะแทบไม่เจ็บปวดเลยก็ตาม ถือเป็นการบาดเจ็บต่อร่างกาย และต้องใช้เวลาในการฟื้นฟูการทำงานบางอย่าง เมื่อเวลาผ่านไป ทุกอย่างจะกลับมาเป็นปกติ และผู้ชายก็จะใช้ชีวิตได้อย่างเต็มที่ หากสิ่งนี้ไม่เกิดขึ้นเป็นเวลานาน คุณจะต้องเข้ารับการตรวจเพิ่มเติมเพื่อระบุสาเหตุของการไม่มีอาการแข็งตัว
ผลที่ตามมาค่อนข้างบ่อยจากการผ่าตัดต่อมลูกหมาก ซึ่งพบได้บ่อยกว่าสำหรับวิธีเหนือหัวหน่าวและการผ่าตัด TUR คือการหลั่งย้อนกลับซึ่งผู้ชายจะถึงจุดสุดยอดในขณะที่แข็งตัว แต่ไม่มีน้ำอสุจิไหลออกมา ซึ่งไม่ได้หมายความว่าไม่มีอสุจิ แต่เพียงแต่ถูกขับออกมาในทิศทางที่ผิด (ไม่ใช่เข้าไปในท่อปัสสาวะ แต่เข้าไปในกระเพาะปัสสาวะ) อสุจิบางส่วนอาจยังคงถูกปล่อยออกมาในระหว่างการมีเพศสัมพันธ์ แต่ส่วนใหญ่พบในปัสสาวะ ซึ่งจะกลายเป็นสีขุ่นและเป็นสีขาว
ควรกล่าวว่าพยาธิวิทยาไม่ได้ส่งผลกระทบต่อความพึงพอใจจากการมีเพศสัมพันธ์ของทั้งสองฝ่าย แต่อาจมีปัญหาในการตั้งครรภ์ การหลั่งน้ำอสุจิย้อนกลับได้รับการรักษาด้วยวิธีการต่างๆ (การบำบัดด้วยยา การกดจุดสะท้อน การกายภาพบำบัด การทำศัลยกรรมตกแต่งหูรูดของกระเพาะปัสสาวะและท่อปัสสาวะ เป็นต้น) แต่เนื่องจากการหลั่งน้ำอสุจิผิดปกติไม่ได้ส่งผลกระทบต่อชีวิตทางเพศโดยเฉพาะ และความต้องการที่จะตั้งครรภ์ไม่ได้เกิดขึ้นทุกวัน ดังนั้นในช่วงเวลาดังกล่าว คุณสามารถลองมีเพศสัมพันธ์ในขณะที่กระเพาะปัสสาวะเต็ม ซึ่งจะไม่อนุญาตให้อสุจิไหลผ่านทางเข้าท่อปัสสาวะ
การตัดเนื้อเยื่อต่อมลูกหมากออกบางส่วนอาจไม่สามารถรักษาให้หายขาดได้ในทุกกรณี ความถี่ของอาการกำเริบอาจแตกต่างกันไปขึ้นอยู่กับวิธีการผ่าตัด แต่ถึงแม้จะใช้วิธีการรักษาที่มีประสิทธิภาพ เช่น การตัดต่อมลูกหมากด้วยเลเซอร์ โอกาสที่อาการกำเริบก็อยู่ที่ประมาณ 10% อย่างไรก็ตาม จำเป็นต้องทำการผ่าตัดซ้ำอีกครั้งหลังจากผ่านไปหลายปี เมื่อเนื้อเยื่อของอวัยวะเติบโตมากจนเริ่มบีบรัดท่อปัสสาวะ
ภาวะแทรกซ้อนหลังจากขั้นตอน
ควรกล่าวว่าแม้แต่วิธีที่ก่อให้เกิดผลข้างเคียงน้อยที่สุด เช่น การส่องกล้องต่อมลูกหมาก การตัดต่อมลูกหมากออกทั้งหมดหรือบางส่วนด้วยเลเซอร์ ก็ไม่สามารถป้องกันภาวะแทรกซ้อน เช่น เลือดออกหลังผ่าตัดได้อย่างสมบูรณ์ แม้แต่การฉายแสงเลเซอร์ ซึ่งช่วยให้หลอดเลือดแข็งตัวทันทีระหว่างการผ่าตัด ก็ไม่ได้ช่วยป้องกันเลือดออกที่อาจเกิดขึ้นได้ในช่วงหลังการผ่าตัด หลังจากเนื้อเยื่อที่เน่าเปื่อยเริ่มลอกออกทีละน้อย ซึ่งถือเป็นอันตรายอย่างยิ่งสำหรับผู้ที่มีอาการผิดปกติของการแข็งตัวของเลือด
ไม่สามารถแยกแยะลักษณะของแผลเป็น พังผืด และการตีบแคบที่บริเวณต่อมลูกหมากที่ผ่าตัดออกและในท่อปัสสาวะได้ ซึ่งอาจทำให้เกิดความผิดปกติของระบบทางเดินปัสสาวะและอาการจะบรรเทาลงชั่วคราว หลังจากนั้น จำเป็นต้องทำการผ่าตัดใหม่เพื่อรักษาภาวะแทรกซ้อน อัตราการเกิดภาวะแทรกซ้อนดังกล่าวอยู่ที่ประมาณ 2-5%
ภาวะต่อมลูกหมากโตถือเป็นภาวะแทรกซ้อนที่ค่อนข้างอันตรายของการผ่าตัดผ่านท่อปัสสาวะ โดยมักต้องล้างบริเวณที่ผ่าตัดระหว่างการผ่าตัด เนื่องจากในช่วงนี้หลอดเลือดได้รับความเสียหาย น้ำบางส่วนอาจผสมกับเลือดและเข้าสู่ระบบไหลเวียนโลหิตได้ ยิ่งต่อมลูกหมากเล็กลงและใช้เวลาในการผ่าตัดสั้นลง ความเสี่ยงต่อภาวะแทรกซ้อนดังกล่าวก็จะยิ่งลดลง ซึ่งอาจส่งผลต่อการมองเห็นและทำให้รู้สึกตัวลดลง โดยหลักการแล้ว การรับประทานยาขับปัสสาวะหลังการผ่าตัดจะช่วยให้ลืมอาการดังกล่าวได้เร็วยิ่งขึ้น
บางครั้งภาวะแทรกซ้อนไม่ได้เกิดจากรายละเอียดของการผ่าตัด แต่เกิดจากความประมาทหรือความสามารถไม่เพียงพอของศัลยแพทย์ ภาวะแทรกซ้อนมักเกิดจากการอักเสบและเกิดจากความเสียหายของอวัยวะต่างๆ (ท่อปัสสาวะ กระเพาะปัสสาวะ ต่อมลูกหมาก ลำไส้) ในระหว่างการผ่าตัด
ภาวะแทรกซ้อนที่น่าละอายอีกประการหนึ่งที่เกิดขึ้นในผู้ชาย 17-83% หลังจากการผ่าตัดต่อมลูกหมากด้วยวิธีการต่างๆ คือ ภาวะ กลั้นปัสสาวะไม่อยู่ซึ่งเป็นภาวะทางจิตเวชที่กระทบกระเทือนจิตใจในผู้ชายวัยผู้ใหญ่ ผลที่ตามมาซึ่งเกี่ยวข้องกับการรบกวนการทำงานของหูรูดท่อปัสสาวะภายนอก มักสังเกตได้หลังการผ่าตัดสักระยะหนึ่ง อาจหายได้เอง (หนึ่งปีหลังการผ่าตัด จำนวนผู้ป่วยที่เกิดภาวะแทรกซ้อนนี้จะลดลงเหลือ 5-23%) หรืออาจต้องได้รับการรักษาพิเศษ
อะไรทำให้เกิดความผิดปกติของหูรูด? ในระหว่างการผ่าตัดช่องท้องแบบเปิด โดยเฉพาะอย่างยิ่งหากต่อมลูกหมากถูกเอาออกจนหมด มีความเสี่ยงที่เส้นประสาทที่ทำหน้าที่หดตัวของกล้ามเนื้อหูรูดและกระเพาะปัสสาวะจะได้รับความเสียหาย และในระหว่างการผ่าตัดที่มีการเข้าถึงผ่านท่อปัสสาวะ หูรูดส่วนต้นซึ่งควบคุมการไหลของปัสสาวะเข้าสู่ท่อปัสสาวะจะถูกยืดออก อย่างไรก็ตาม การผ่าตัดอาจใช้เวลา 1-2 ชั่วโมง ซึ่งระหว่างนั้นจะมีการสอดท่อเข้าไปในท่อปัสสาวะ ซึ่งมีเส้นผ่านศูนย์กลางใหญ่สำหรับทางเข้าจากท่อปัสสาวะไปยังกระเพาะปัสสาวะ
ภาวะกลั้นปัสสาวะไม่อยู่สามารถสังเกตได้ในผู้ป่วยหลังการผ่าตัดด้วยวิธีใดก็ได้ แต่โอกาสเกิดภาวะแทรกซ้อนดังกล่าวจะน้อยลงหากใช้การส่องกล้อง น้ำหนักเกินและอายุของผู้ป่วยอาจมีบทบาทสำคัญในการปรากฏของอาการดังกล่าว มีความสัมพันธ์ระหว่างความถี่ของอาการและขนาดของต่อมลูกหมาก โรคที่เกิดร่วม และภาวะปัสสาวะรดที่นอนในอดีต
ภาวะแทรกซ้อนนี้ต้องได้รับการดูแลเป็นพิเศษ และก่อนที่จะดำเนินการใดๆ เพื่อขจัดปัญหา จำเป็นต้องทำการวินิจฉัยบางอย่างเพื่อแยกแยะลักษณะการติดเชื้อของพยาธิวิทยา โดยปกติ ผู้ป่วยจะตรวจปัสสาวะและเพาะเชื้อแบคทีเรียเพื่อหาจุลินทรีย์ กรอกแบบสอบถามพิเศษซึ่งเขาจะอธิบายความแตกต่างทั้งหมดของการปัสสาวะรดที่นอน ในบางกรณี ปรากฏว่าการกลั้นปัสสาวะไม่อยู่เป็นผลมาจากความเครียด ซึ่งอาจรวมถึงการผ่าตัดด้วย
การตรวจปัสสาวะเพื่อหาระดับของภาวะปัสสาวะรดที่นอนจะทำโดยใช้แผ่นซับปัสสาวะ โดยวัดปริมาณปัสสาวะที่สูญเสียไปภายใน 1 ชั่วโมง หากปริมาณปัสสาวะน้อยกว่า 10 กรัม แสดงว่ามีอาการกลั้นปัสสาวะไม่อยู่เล็กน้อย ปริมาณปัสสาวะที่น้อยกว่า 11-50 กรัม แสดงว่ามีอาการปานกลาง และมากกว่า 51 กรัม แสดงว่ามีอาการรุนแรง
การตรวจระบบประสาทการตรวจทางทวารหนักและ ทางเดินปัสสาวะ การส่องกล้อง ตรวจถุงปัสสาวะและการเอกซเรย์ทางเดินปัสสาวะแบบลงพร้อมสารทึบรังสี อาจจำเป็นเพื่อตรวจหาการตีบแคบของท่อปัสสาวะและรูรั่ว
การรักษาภาวะปัสสาวะรดที่นอนรองมักจะเริ่มหลังจากผ่าตัดประมาณ 6 เดือนถึง 1 ปี เนื่องจากในผู้ป่วยส่วนใหญ่ ปัญหานี้จะหายไปเองในระหว่างนี้เนื่องจากความสามารถในการชดเชยของร่างกาย หากปัสสาวะไม่ออกมาตามปกติภายในระยะเวลาดังกล่าว ก็ไม่มีความหวังที่จะฟื้นฟูการทำงานของหูรูดได้เอง และต้องใช้วิธีการรักษาต่างๆ
ระยะการรักษาภาวะกลั้นปัสสาวะไม่อยู่หลังการผ่าตัดต่อมลูกหมากแบ่งออกเป็นดังนี้:
- การบำบัดแบบอนุรักษ์นิยมซึ่งดำเนินการเป็นเวลาหนึ่งปี:
- การบำบัดด้วยยา (ยาต้านโคลิเนอร์จิกที่ทำให้ความสามารถในการหดตัวของหูรูดเป็นปกติ)
- การออกกำลังกายเพื่อการบำบัดเพื่อฝึกกล้ามเนื้ออุ้งเชิงกราน
- การกระตุ้นไฟฟ้าของกล้ามเนื้ออุ้งเชิงกราน
- การรักษาด้วยการผ่าตัดจะดำเนินการเมื่อการรักษาแบบอนุรักษ์นิยมในระยะยาวไม่ได้ผล:
- ในภาวะกลั้นปัสสาวะไม่อยู่ระดับเล็กน้อยถึงปานกลาง จะมีการใช้วิธีการแทรกแซงน้อยที่สุดที่เรียกว่า สลิงชาย ซึ่งเกี่ยวข้องกับการวางแถบพิเศษไว้ด้านหน้าของส่วนที่ห้อยอยู่ของท่อปัสสาวะ เพื่อกดท่อปัสสาวะด้วยกลไกเพื่อหยุดการสูญเสียปัสสาวะระหว่างการปัสสาวะ
- การรักษาภาวะปัสสาวะรดท่อปัสสาวะอย่างรุนแรงทำได้โดยการฝังหูรูดท่อปัสสาวะเทียม
- อาจจำเป็นต้องทำการผ่าตัดเพื่อเอาเนื้อเยื่อแผลเป็นและพังผืดที่ส่งผลเสียต่อการทำงานของระบบทางเดินปัสสาวะออก และวิธีนี้จะช่วยทำให้ปัสสาวะไหลได้ปกติอีกครั้ง
เป็นที่ชัดเจนว่าภาวะกลั้นปัสสาวะไม่อยู่เป็นภาวะที่ไม่พึงประสงค์อย่างยิ่งซึ่งเกิดขึ้นหลังการผ่าตัดต่อมลูกหมากและต้องใช้เวลาค่อนข้างนานในการแก้ไขสถานการณ์ แต่ไม่ควรปฏิเสธการผ่าตัด เพราะจะช่วยแก้ปัญหาการคั่งของปัสสาวะในร่างกายและภาวะแทรกซ้อนที่เกิดขึ้นเป็นเวลานานได้ การรักษาภาวะปัสสาวะรดที่นอนดีกว่าการทนทุกข์ทรมานกับไตที่มีปัญหา
อย่างน้อยที่สุดก็ยังมีทางเลือกในการผ่าตัดและคลินิกที่มีบุคลากรหลากหลายระดับ ไม่มีใครห้ามไม่ให้คุณไปเยี่ยมชมโรงพยาบาลและศูนย์การแพทย์ต่างๆ พูดคุยกับแพทย์ อ่านบทวิจารณ์บนอินเทอร์เน็ตจากผู้ที่เคยเข้ารับการผ่าตัดมาแล้ว
ดูแลหลังจากขั้นตอน
การผ่าตัดต่อมลูกหมากเป็นการผ่าตัดที่สามารถทำได้หลายวิธี แต่อย่างไรก็ตาม การผ่าตัดต่อมลูกหมากไม่ได้เปลี่ยนทัศนคติที่มีต่อการผ่าตัดต่อมลูกหมาก เพราะหลังจากนั้นร่างกายจะต้องใช้เวลาในการฟื้นตัว เนื่องจากเนื้อเยื่อบางส่วนได้รับความเสียหาย และการทำงานของระบบสืบพันธุ์และระบบทางเดินปัสสาวะอาจบกพร่อง ซึ่งหมายความว่าผู้ป่วยจะต้องระมัดระวังและปฏิบัติตามคำแนะนำของแพทย์เพื่อหลีกเลี่ยงภาวะแทรกซ้อนที่เป็นอันตราย
ไม่ว่าจะใช้วิธีการผ่าตัดแบบใดก็ตาม หลังจากการผ่าตัดต่อมลูกหมากออกทั้งหมดหรือบางส่วนแล้ว ผู้ป่วยจะถูกสอดสายสวนปัสสาวะเข้าไป ซึ่งมีเป้าหมาย 2 ประการ คือ การระบายอวัยวะปัสสาวะออกหลังการผ่าตัด และทำความสะอาดกระเพาะปัสสาวะจากเลือดที่สะสมอยู่ที่นั่น อนุภาคของเนื้อเยื่อที่ตายแล้ว และการติดเชื้อที่อาจเกิดขึ้น การสอดสายสวนปัสสาวะเข้าไปหลังจากการผ่าตัดต่อมลูกหมากออกถือเป็นขั้นตอนที่จำเป็น อีกประการหนึ่งคือระยะเวลาที่สายสวนปัสสาวะจะอยู่ในร่างกายแตกต่างกันไปตามวิธีการผ่าตัดที่แตกต่างกัน
ผู้ป่วยที่เข้ารับการผ่าตัดแบบเปิดตามแบบแผนจะต้องทนกับการใส่สายสวนปัสสาวะเป็นเวลานานที่สุด เป็นเวลา 7-10 วัน เลือดอาจไหลออกจากแผลภายในร่างกายได้ ซึ่งต้องล้างแผลอย่างต่อเนื่องเพื่อป้องกันการคั่งค้างและการติดเชื้อในกระเพาะปัสสาวะ ตลอดระยะเวลาดังกล่าว สายสวนปัสสาวะจะอยู่ในท่อปัสสาวะเพื่อขับปัสสาวะและชะล้างน้ำออกสู่ภายนอก
หลังจากการส่องกล้องต่อมลูกหมาก ระยะเวลาการใส่สายสวนจะสั้นลง คือ 2 ถึง 4 วัน ขึ้นอยู่กับความเข้มข้นของสีแดงของของเหลวที่ขับออกมา หากของเหลวเปลี่ยนเป็นสีชมพูอ่อนหรือไม่มีสีผิดปกติ ให้ถอดสายสวนออก
ในเรื่องนี้ การผ่าตัด TUR เป็นเรื่องที่น่ายินดียิ่งกว่า เพราะโดยปกติแล้วคุณจะต้องทนใส่สายสวนปัสสาวะไม่เกิน 3 วัน และหลังจากการรักษาด้วยเลเซอร์ ซึ่งส่งผลให้หลอดเลือดแข็งตัวเกือบจะทันที และมีความเสี่ยงต่อการติดเชื้อน้อยที่สุด ก็สามารถนำท่อออกจากท่อปัสสาวะได้ภายในเวลาเพียง 24 ชั่วโมง
หลังจากถอดสายสวนปัสสาวะแล้ว ผู้ป่วยสามารถกลับบ้านได้ แต่ในบางกรณีอาจอนุญาตให้ทำได้เร็วขึ้น ในขณะที่สายสวนปัสสาวะอยู่ในร่างกายและหลังจากถอดท่อออกจากท่อปัสสาวะแล้ว ผู้ป่วยอาจรู้สึกไม่สบายตัวเล็กน้อย สิ่งแปลกปลอมในท่อปัสสาวะอาจทำให้เกิดอาการกระตุกและปวดปัสสาวะได้ หลังจากถอดสายสวนปัสสาวะแล้ว อาจมีอาการแสบขณะเข้าห้องน้ำเพื่อความต้องการเล็กน้อย บางครั้งปัสสาวะมีสีชมพู ซึ่งอาการดังกล่าวไม่ถือเป็นอาการผิดปกติและจะหายไปเองภายใน 1 สัปดาห์
หลังจากถอดสายสวนปัสสาวะแล้ว ผู้ชายจะรู้สึกโล่งใจขึ้นอย่างเห็นได้ชัด การปัสสาวะจะน่าพึงพอใจมากขึ้นเนื่องจากของเหลวจะเริ่มไหลเป็นสายแรง แต่คุณต้องเข้าใจว่าอวัยวะภายในไม่สามารถฟื้นตัวได้เต็มที่ในช่วงเวลาสั้น ๆ และกระเพาะปัสสาวะจำเป็นต้องเรียนรู้ที่จะทำงานตามปกติอีกครั้ง ดังนั้นในวันแรก ๆ หลังจากถอดสายสวนปัสสาวะ คุณไม่จำเป็นต้องรอให้กระเพาะปัสสาวะเต็ม แนะนำให้เข้าห้องน้ำทุกครึ่งชั่วโมง และในวันที่ 3-5 อย่างน้อยทุก ๆ 1 ชั่วโมง โดยเฉพาะอย่างยิ่งเนื่องจากคุณจะต้องดื่มน้ำมาก
ความต้องการของเหลวจำนวนมากเข้าสู่ร่างกายเกิดจากหลายสาเหตุดังนี้:
- ตั้งแต่เที่ยงคืนของวันก่อนผ่าตัด ผู้ป่วยจะไม่อนุญาตให้รับประทานอาหารหรือดื่มน้ำ ซึ่งหมายความว่าจำเป็นต้องเติมน้ำให้ร่างกาย หากผู้ป่วยรู้สึกดีขึ้น อาจอนุญาตให้ดื่มน้ำได้เร็วที่สุด 2 ชั่วโมงหลังผ่าตัด แต่ห้ามรับประทานอาหารจนกว่าจะถึงวันถัดไป
- การดื่มน้ำน้อยทำให้ปัสสาวะเข้มข้นขึ้น ซึ่งจะทำให้ผนังกระเพาะปัสสาวะเกิดการระคายเคืองและอาจทำให้เกิดการอักเสบได้
- จำเป็นต้องล้างช่องกระเพาะปัสสาวะตามธรรมชาติหลังจากถอดสายสวนออก โดยเฉพาะถ้าปัสสาวะยังคงเป็นสีชมพู (เนื้อเยื่อที่เน่าอาจยังคงถูกขับออกพร้อมกับปัสสาวะไปอีกระยะหนึ่งหลังจากการจี้ด้วยเลเซอร์หรือกระแสไฟฟ้า การกักเก็บเนื้อเยื่อดังกล่าวไว้ในร่างกายก็ถือเป็นสิ่งที่ไม่พึงประสงค์เช่นกัน)
ผู้ป่วยจะต้องดื่มในปริมาณมาก (ไม่ได้หมายถึงเครื่องดื่มแอลกอฮอล์ แต่หมายถึงน้ำ ชา ผลไม้แช่อิ่ม) แต่จะมีข้อจำกัดในการรับประทานอาหารบ้าง ในช่วงพักฟื้นจะต้องเลิกกินอาหารที่มีไขมัน เผ็ด เค็มมาก ทอด และรมควัน แต่อาหารต้มและนึ่ง ผลิตภัณฑ์นมไขมันต่ำ น้ำแร่ธรรมชาติเท่านั้นที่จะเป็นประโยชน์
หากทำการผ่าตัดด้วยวิธีเปิดหรืออุปกรณ์ส่องกล้อง แผลจากแผลผ่าตัดและรอยเจาะจะยังคงอยู่ตามร่างกาย ซึ่งต้องได้รับการรักษาด้วยยาฆ่าเชื้อด้วยไฮโดรเจนเปอร์ออกไซด์หรือสีเขียวสดใส เปลี่ยนผ้าพันแผลและผ้าพันแผล และตัดไหมหลังจากแผลหายดีแล้ว หลังการผ่าตัดแบบเปิด ผู้ป่วยอาจต้องนอนโรงพยาบาลนานกว่า 1 สัปดาห์ ซึ่งระหว่างนั้นจะมีเจ้าหน้าที่ทางการแพทย์คอยติดตามอาการแผล หลังจากอยู่ในโรงพยาบาลครบเวลาแล้ว ผู้ป่วยจะต้องติดตามอาการแผลด้วยตนเอง หากพบว่ามีอาการปวดมาก แพทย์จะสั่งยาแก้ปวดให้
ในช่วงนี้ผู้ป่วยจะต้องจำกัดกิจกรรมทางกายของตนเอง โดยหลังจากการผ่าตัดหลายวัน ผู้ป่วยจะไม่สามารถลุกจากเตียงหรือเคลื่อนไหวกล้ามเนื้ออุ้งเชิงกรานได้มากเกินไป โดยหลักการแล้ว การจำกัดกิจกรรมทางกาย (เป็นเวลา 1 เดือนครึ่ง ห้ามเล่นกีฬา เคลื่อนไหวร่างกาย ยกน้ำหนัก หรือมีเพศสัมพันธ์) เป็นสิ่งที่จำเป็นในการผ่าตัดทุกประเภท แต่หลังการส่องกล้อง ผู้ป่วยสามารถลุกจากเตียงได้หลังจาก 1-2 วัน และหากใช้วิธีที่ไม่รุกราน แม้จะอยู่ในวันเดียวกันหรือวันถัดไปหลังการผ่าตัดก็ตาม
เพื่อป้องกันภาวะแทรกซ้อนจากการติดเชื้อ ผู้ป่วยจะได้รับยาปฏิชีวนะแบบกว้างๆ ในช่วงหลังการผ่าตัด โดยระยะเวลาในการรักษาด้วยยาปฏิชีวนะคือ 1-2 สัปดาห์ หลังจากการรักษาด้วยเลเซอร์ซึ่งช่วยลดความเสี่ยงของการติดเชื้อ ไม่จำเป็นต้องใช้ยาปฏิชีวนะ แต่แพทย์แนะนำให้เลือกวิธีที่ปลอดภัยกว่า นอกจากนี้ การรักษาด้วยยาปฏิชีวนะยังช่วยลดความเสี่ยงของการเกิดกระบวนการอักเสบซึ่งไม่เหมาะสมอย่างยิ่งในช่วงพักฟื้น
เพื่อลดภาระของกล้ามเนื้ออุ้งเชิงกรานและป้องกันเลือดออก ผู้ป่วยจะต้องควบคุมการขับถ่ายเพื่อหลีกเลี่ยงอาการท้องผูก ผู้ที่มีปัญหาด้านการย่อยอาหารอาจต้องใช้ยาระบายซึ่งควรได้รับการสั่งจ่ายโดยแพทย์ผู้ทำการผ่าตัด โดยทั่วไปแล้ว ควรตกลงกับแพทย์ผู้ทำการผ่าตัดเกี่ยวกับการใช้ยาใดๆ เป็นเวลาหลายวันหลังการผ่าตัด โดยเฉพาะอย่างยิ่งหากเป็นยาที่มีผลต่อลักษณะของเลือด
ในช่วงวันแรกๆ หลังการผ่าตัด ไม่แนะนำให้เคลื่อนไหวร่างกายกะทันหัน กระโดดจากเตียง หรือนั่งยองๆ แต่ภาวะพละกำลังต่ำจะไม่ส่งผลต่อการฟื้นฟูการทำงานของอวัยวะต่างๆ หลังจากออกจากโรงพยาบาล แนะนำให้ผู้ป่วยเดินในอากาศบริสุทธิ์ทุกวัน ออกกำลังกายเบาๆ และออกกำลังกายพิเศษเพื่อฟื้นฟูการทำงานของอวัยวะในระบบทางเดินปัสสาวะ
ภาวะแทรกซ้อนที่พบบ่อยหลังการผ่าตัดต่อมลูกหมากคือภาวะกลั้นปัสสาวะไม่อยู่ หากต้องการฟื้นฟูความสามารถในการหดตัวของหูรูดท่อปัสสาวะ จำเป็นต้องฝึกโดยใช้การออกกำลังกายแบบพิเศษ อาจจำเป็นต้องเข้ารับการรักษาเฉพาะทางหรือผ่าตัดเพื่อขจัดผลที่ตามมา
เพื่อให้การฟื้นตัวเร็วขึ้นและมีประสิทธิภาพมากขึ้น ผู้ชายจะต้องยึดมั่นในวิถีชีวิตที่มีสุขภาพดี สำหรับหลายๆ คน นี่คือโอกาสที่ดีในการเลิกนิสัยที่ไม่ดีและเริ่มต้นชีวิตใหม่
ข้อเสนอแนะเกี่ยวกับการดำเนินงาน
ผู้ชายมักมีความหยิ่งยโสและรู้จักยับยั้งชั่งใจ จึงไม่ชอบพูดถึงปัญหาของตัวเอง โดยเฉพาะปัญหาเรื่องสมรรถภาพทางเพศและการปัสสาวะ ดังนั้นพวกเขาจึงไม่รีบร้อนที่จะบอกความเศร้าโศกกับแพทย์จนกว่าปัญหาจะลุกลามจนต้องผ่าตัด นอกจากนี้ ยังมีรีวิวเกี่ยวกับการผ่าตัดต่อมลูกหมากทางอินเทอร์เน็ตน้อยมาก ใครล่ะจะอยากบอกคนทั้งโลกว่าตัวเองมีปัญหาที่ละเอียดอ่อนจนกระทบต่อชีวิตทางเพศของตัวเอง?!
อย่างไรก็ตาม บางครั้งคุณอาจพบโพสต์ที่ผู้ชายแบ่งปันผลการรักษาของเพื่อน และอดีตคนไข้ของศัลยแพทย์ระบบทางเดินปัสสาวะวัย 65-75 ปี ที่ไม่มีอะไรต้องอาย ก็สามารถบอกคุณบางอย่างเกี่ยวกับประสิทธิภาพของการรักษาด้วยการผ่าตัดได้
ควรกล่าวได้ทันทีว่าทั้งสองคนพูดคุยกันอย่างกระตือรือร้นเกี่ยวกับวิธีการรักษาด้วยการผ่าตัด โดยถือว่าเป็นวิธีการรักษาที่รุนแรงที่สุด ถึงแม้ว่าการผ่าตัดอาจมีภาวะแทรกซ้อนและรายละเอียดปลีกย่อย แต่ผู้ชายที่เหนื่อยล้าจากโรคนี้ก็พร้อมที่จะทำทุกอย่างเพื่อกำจัดความเจ็บปวดและปัญหาการปัสสาวะ แม้แต่ภาวะแทรกซ้อนอย่างการกลั้นปัสสาวะไม่อยู่ก็แทบจะหยุดใครไม่ได้
รีวิวเชิงบวกส่วนใหญ่อยู่ที่การรักษาด้วยเลเซอร์ (laser vaporization) เพราะมีความเสี่ยงต่อภาวะแทรกซ้อน เช่น เลือดออกและสมรรถภาพทางเพศลดลงน้อยมาก ซึ่งเป็นสิ่งสำคัญสำหรับชายหนุ่ม และภาวะกลั้นปัสสาวะไม่อยู่ในกรณีนี้พบได้น้อย การรักษาด้วยเลเซอร์จะมีความเสี่ยงต่อภาวะแทรกซ้อน เช่น กลั้นปัสสาวะไม่อยู่ หย่อนสมรรถภาพทางเพศ หลั่งเร็ว และมีเลือดออกเล็กน้อย ซึ่งใกล้เคียงกับการผ่าตัด TUR โดยใช้ห่วงไฟฟ้า
เมื่อพูดถึงค่าใช้จ่ายที่สูงของการผ่าตัด TUR และการรักษาด้วยเลเซอร์ อดีตคนไข้หลายรายอ้างว่าการบำบัดด้วยยาเป็นเวลาหลายปีทำให้เงินในกระเป๋าของพวกเขาหมดลงไปมากขึ้น แม้ว่าผลการรักษาจะเป็นลบก็ตาม
ความคิดเห็นของผู้ป่วยและเพื่อนของพวกเขาได้รับการยืนยันจากความคิดเห็นของแพทย์ที่สังเกตเห็นการปรับปรุงในการไหลออกของปัสสาวะและสภาพทั่วไปของผู้ป่วยหลังจากการผ่าตัดใด ๆ เพื่อรักษาต่อมลูกหมาก ตามหลักการแล้วหากมีการทำการศึกษาที่จำเป็นทั้งหมดและคำนึงถึงข้อห้าม ผู้ชายจะทนต่อการผ่าตัดได้ดีไม่ว่าจะใช้วิธีใดก็ตาม อีกประเด็นหนึ่งคือระยะเวลาการฟื้นตัวภาวะแทรกซ้อนที่อาจเกิดขึ้นและรอยความงามบนร่างกาย
การผ่าตัดแบบเปิดเหนือหัวหน่าวถือเป็นการผ่าตัดที่ประหยัดที่สุด แต่ก็มีโอกาสเกิดภาวะแทรกซ้อนและอาการกำเริบได้มากที่สุด มีข้อห้ามมากมาย และต้องใช้เวลาพักฟื้นหลายเดือน (นานถึง 6 เดือน) ในขณะที่การผ่าตัดแบบอื่นๆ ผู้ป่วยจะกลับไปใช้ชีวิตปกติได้อย่างสมบูรณ์ภายใน 1.5 เดือน แม้จะมีราคาถูก แต่ผู้ชายเพียงไม่กี่คนเท่านั้นที่ตัดสินใจเสี่ยงต่อการแข็งตัวของอวัยวะเพศ ซึ่งมักจะยังคงมีปัญหาหลังการผ่าตัดแบบเปิด
การผ่าตัดผ่านกล้องมีผลข้างเคียงเพียงเล็กน้อย ภาวะกลั้นปัสสาวะไม่อยู่มักจะหายได้เองภายใน 6 เดือน อาจพบภาวะหย่อนสมรรถภาพทางเพศชั่วคราว เลือดออกมากพบได้น้อยมาก
การผ่าตัด TUR เช่นเดียวกับการรักษาด้วยเลเซอร์ ให้ผลลัพธ์ระยะยาวที่ดีที่สุด แม้ว่าความน่าจะเป็นของภาวะกลั้นปัสสาวะไม่อยู่หลังจากการผ่าตัดท่อปัสสาวะจะยังคงสูงอยู่ก็ตาม อย่างไรก็ตาม มีบทวิจารณ์เกี่ยวกับภาวะแทรกซ้อนบนอินเทอร์เน็ตน้อยกว่ามากเมื่อเทียบกับบทวิจารณ์ที่แพทย์ให้ผลลัพธ์ที่ดีหลังการผ่าตัด ซึ่งบ่งชี้ถึงประสิทธิภาพสูงของวิธีการนี้ ในท้ายที่สุดแล้ว ขึ้นอยู่กับอายุของผู้ป่วย (ยิ่งผู้ป่วยอายุมากขึ้น การฟื้นฟูความตึงของหูรูดก็จะยิ่งยากขึ้น) ความตรงเวลาของการขอความช่วยเหลือ (ขนาดของต่อมลูกหมากจะค่อยๆ เพิ่มขึ้น และยิ่งมีขนาดใหญ่ขึ้น การผ่าตัดก็จะยิ่งใช้เวลานานขึ้น และความเสี่ยงของภาวะแทรกซ้อนก็จะยิ่งสูงขึ้น) ลักษณะเฉพาะของร่างกายของผู้ชาย และพยาธิสภาพที่เป็นอยู่
การผ่าตัดต่อมลูกหมากถือเป็นการผ่าตัดทางกายวิภาคศาสตร์ที่แม่นยำและต้องอาศัยความสามารถสูงของแพทย์ในสาขานี้ แต่ถึงแม้จะมีความรู้ทางการแพทย์ กายวิภาคศาสตร์ และการผ่าตัดก็ไม่สามารถช่วยเหลือได้หากแพทย์ไม่ทราบวิธีการใช้เครื่องมือที่จำเป็นในการทำการผ่าตัดประเภทใดประเภทหนึ่งอย่างถูกต้อง เพื่อให้ผลลัพธ์ออกมาดีและลดจำนวนภาวะแทรกซ้อนให้น้อยที่สุด จำเป็นต้องใช้แนวทางที่รับผิดชอบในการเลือกคลินิกและศัลยแพทย์ที่จะทำการผ่าตัด เพราะสุขภาพของผู้ชายและการรับรู้ของตนเองในฐานะผู้ชายในอนาคตขึ้นอยู่กับเรื่องนี้ ความเสี่ยงเป็นสาเหตุอันสูงส่ง แต่ไม่ใช่เมื่อเกี่ยวข้องกับชีวิตและสุขภาพของบุคคล


 [
[