ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
วัณโรคไมเลียร์
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
เมื่อเชื้อแบคทีเรียวัณโรคแพร่กระจายไปทั่วร่างกายพร้อมกับการปรากฏของจุดเล็กๆ จำนวนมากในรูปแบบของตุ่มเนื้อ - tubercles หรือ granulomas - ปุ่มที่มีขนาดเท่าเมล็ดข้าวฟ่าง (ในภาษาละตินคือ milium) ถือว่าวินิจฉัยว่าเป็นวัณโรคแบบกระจายตัว
เชื้อวัณโรคในโรคประเภทนี้สามารถพบได้ไม่เพียงแต่ในปอดเท่านั้น แต่ยังพบในอวัยวะอื่นด้วย [ 1 ]
ระบาดวิทยา
ตามข้อมูลขององค์การอนามัยโลกในปี 2018 พบว่ามีผู้ป่วยวัณโรคเกือบ 10 ล้านคน และมีผู้ป่วยเสียชีวิตจากโรคนี้ประมาณ 1.6 ล้านคน ในขณะเดียวกัน ผู้เชี่ยวชาญระบุว่าในระดับโลก ประชากรประมาณหนึ่งในสามอาจมีการติดเชื้อแฝง (โดยเฉพาะในประเทศกำลังพัฒนา) [ 2 ]
วัณโรคปอดชนิดมีเลียรีคิดเป็นร้อยละ 1-2 ของผู้ป่วยวัณโรคทั้งหมดในพื้นที่นี้ และรูปแบบนอกปอดคิดเป็นอย่างน้อยร้อยละ 20 ของสถิติวัณโรคทั้งหมด [ 3 ]
สาเหตุ วัณโรค
เป็นที่ทราบกันดีว่าสาเหตุของวัณโรคคือการติดเชื้อแบคทีเรีย Mycobacterium tuberculosis จุลินทรีย์ก่อโรคชนิดเดียวกันในสกุลแอคติโนไมซีตส์ ซึ่งเข้าสู่ร่างกายโดยละอองฝอยในอากาศ ยังทำให้เกิดวัณโรคแบบกระจายตัวหรือขนาดเล็กหลายจุดอีกด้วย
โรคที่ดำเนินไปเรื่อยๆ นี้สามารถเกิดขึ้นได้ระหว่างการแพร่กระจายของไมโคแบคทีเรียมในระบบเลือดหรือระบบน้ำเหลืองทั่วร่างกาย หรืออาจเกิดขึ้นที่อวัยวะอื่นหากไม่รักษาโรควัณโรคที่มีอยู่
ดูเพิ่มเติม - วัณโรคปอดแพร่กระจาย
วัณโรคติดต่อได้หรือไม่? สำหรับเชื้อวัณโรคชนิดนี้สามารถแพร่เชื้อสู่ผู้อื่นได้นั้น มีความเห็นว่าเชื้อวัณโรคสามารถแพร่เชื้อสู่ผู้อื่นได้น้อยกว่า เนื่องจากเชื้อวัณโรคแพร่กระจายผ่านกระแสเลือด (หรือน้ำเหลือง)
เชื้อแบคทีเรียวัณโรคติดต่อได้จากผู้ป่วย และวัณโรคติดต่อได้เมื่อมีอาการทางคลินิกที่บ่งชี้ถึงการทำงานของเชื้อก่อโรค แต่หากเชื้อไมโคแบคทีเรียมไม่ก่อให้เกิดโรค นั่นคือ การติดเชื้อในบุคคลนั้นแฝงอยู่ (ไม่มีอาการ) เขาก็ไม่สามารถแพร่เชื้อให้ผู้อื่นได้
ในขณะเดียวกัน จากประสบการณ์ทางคลินิกพบว่าผลการทดสอบทูเบอร์คูลินบนผิวหนัง หรือที่เรียกว่าการทดสอบ Mantouxมักจะเป็นลบเท็จ และใน 10 กรณีจาก 100 กรณี เชื้อที่แฝงอยู่จะกลายเป็นเชื้อที่แพร่เชื้อได้ในที่สุด และเมื่อใดจึงจะเกิดขึ้น ก็ไม่สามารถคาดเดาได้ [ 4 ]
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงที่ไม่อาจโต้แย้งได้สำหรับการพัฒนาของโรควัณโรคคือการสัมผัสกับผู้ป่วยและภาวะที่นำไปสู่ภาวะภูมิคุ้มกันบกพร่อง ซึ่งเป็นภาวะที่ภูมิคุ้มกันของร่างกายอ่อนแอลง
และระบบภูมิคุ้มกันก็อ่อนแอลง:
- ในผู้ติดเชื้อเอชไอวีและเอดส์ พบวัณโรคแบบกระจายตัวในผู้ป่วยเอดส์ร้อยละ 10 (ดู – วัณโรคในการติดเชื้อเอชไอวี );
- ผู้ที่มีภาวะโภชนาการไม่ดีและติดสุราเรื้อรัง
- ในผู้ป่วยมะเร็งรวมทั้งหลังการทำเคมีบำบัด
- ในภาวะไตวายเรื้อรังและการฟอกไตอย่างต่อเนื่อง
- เนื่องมาจากภาวะขาดแอนติบอดี (hypogammaglobulinemia)
- กรณีใช้ยาภูมิคุ้มกันและคอร์ติโคสเตียรอยด์เป็นเวลานาน
นอกจากนี้ ความเสี่ยงของการติดเชื้อแฝงที่พัฒนาไปเป็นวัณโรคระยะรุนแรงยังเพิ่มขึ้นในโรคเบาหวานอีกด้วย
กลไกการเกิดโรค
วัณโรคเป็นโรคที่ร้ายแรงและซับซ้อน และแม้ว่าผู้เชี่ยวชาญด้านพยาธิวิทยาจะทราบดีถึงสาเหตุการเกิดโรคของเชื้อวัณโรคเป็นอย่างดี แต่ยังไม่มีการอธิบายกลไกที่แน่ชัดของความเสียหายในรูปแบบต่างๆ ของโรคอย่างชัดเจน
ในบุคคลที่ติดเชื้อไมโคแบคทีเรียที่เข้าสู่ร่างกายในระยะแรก มักจะได้รับผลกระทบที่ส่วนบนหรือส่วนหลังของปอด และการกระตุ้นแมคโครฟาจในถุงลมจะนำไปสู่การจับกินแบคทีเรีย นั่นคือ ภูมิคุ้มกันจะจำกัดการสืบพันธุ์ต่อไป และโดยปกติแล้วการติดเชื้อดังกล่าวจะไม่มีอาการทางคลินิกใดๆ
แต่ถึงแม้จะอยู่ในรูปแบบแฝง โฟคัสกอน (กลุ่มแบคทีเรียวัณโรคหลักที่มีแบคทีเรียที่ไม่ทำงานอยู่ภายในแคปซูล) ก็อาจมีแบคทีเรียที่มีชีวิตซึ่งอยู่ในสถานะจำศีลอยู่ด้วย และหากภูมิคุ้มกันอ่อนแอลง แบคทีเรีย M. tuberculosis จะกลับมาทำงานอีกครั้งในร่างกาย โดยแบคทีเรียจะเริ่มขยายพันธุ์ในแมคโครฟาจ แพร่กระจายไปยังเซลล์ใกล้เคียงและอวัยวะอื่นๆ โดยอาศัยวิธีการทางเลือด
จุดโฟกัสในวัณโรคแบบกระจายจะมีลักษณะเป็นปุ่มเนื้อเดียวกัน (มีเส้นผ่านศูนย์กลาง 1-3 มม.) ที่มีความหนาแน่นกระจายอยู่ทั่วไปในปอด [ 5 ]
ในกรณีนี้ การเปลี่ยนแปลงที่ทำลายล้างในปอดในวัณโรคแบบกระจายจะแสดงออกมาในรูปแบบของการแทรกซึมของเนื้อเยื่อโดยปุ่มเหล่านี้ ซึ่งสามารถรวมกันทำให้เกิดจุดเปลี่ยนแปลงที่ใหญ่ขึ้นและทำให้เกิดพังผืดในเนื้อปอด
อาการ วัณโรค
อาการเริ่มแรกของวัณโรคจะแสดงออกโดยอาการทั่วไปจะเสื่อมลงและอ่อนแอลง
การรวมกันของอาการและสัญญาณของการเกิดรอยโรคที่อยู่นอกปอดจะขึ้นอยู่กับรูปแบบของโรค
รูปแบบทางคลินิกของวัณโรคแบบกระจาย ได้แก่ วัณโรคปอดแบบกระจาย ซึ่งตรวจพบในผู้ป่วยวัณโรคทุกประเภท 1-7% นอกจากนี้ ยังพบ อาการทั่วไปอื่นๆ ของวัณโรคด้วย โดยเฉพาะเหงื่อออกมากตอนกลางคืน เบื่ออาหารและน้ำหนักลด ไอ (แห้งหรือมีเสมหะเป็นเมือก) และหายใจลำบากมากขึ้น
โรคนี้ส่วนใหญ่มักจะมีอาการกึ่งเฉียบพลันหรือเรื้อรัง แต่น้อยครั้งที่จะเกิดวัณโรคเฉียบพลัน
ในระยะเฉียบพลันของวัณโรคทั่วไป จะมีอาการหนาวสั่นและมีไข้ตับสูง (โดยอาจมีไข้ขึ้นสูงด้วย) หัวใจเต้นเร็ว หายใจลำบาก ผิวหนังเขียวคล้ำ คลื่นไส้และอาเจียน (ซึ่งบ่งบอกถึงอาการมึนเมา) และหมดสติ อาการนี้ - เนื่องจากมีความคล้ายคลึงกับอาการของไข้รากสาด - จึงอาจจัดเป็นวัณโรคไทฟอยด์หรือวัณโรคไทฟอยด์แบบกระจาย ซึ่งมักเกิดขึ้นระหว่างการติดเชื้อครั้งแรก
ในรูปแบบนอกปอด การติดเชื้อสามารถส่งผลต่ออวัยวะหลายส่วนในคราวเดียว จากนั้นผู้ป่วยจะได้รับการวินิจฉัยว่าเป็นวัณโรคแบบหลายตำแหน่งซึ่งแสดงอาการหลากหลาย มักไม่จำเพาะเจาะจง และนำไปสู่ภาวะผิดปกติของอวัยวะที่ได้รับผลกระทบหรือระบบอวัยวะบางส่วน
ดังนั้นวัณโรคตับแบบกระจายอาจไม่มีอาการ หรืออาจมีไข้และเหงื่อออกมากผิดปกติร่วมด้วยจนทำให้อวัยวะโตจนตับโตได้
อ่านเพิ่มเติม:
วัณโรคชนิดแพร่กระจายนอกปอดที่พบได้น้อยชนิดหนึ่งคือวัณโรคชนิดแพร่กระจายของผิวหนัง ซึ่งในผู้ใหญ่ถือเป็นรูปแบบรองของโรค (เป็นผลจากการแพร่กระจายของการติดเชื้อทางเลือดจากจุดโฟกัสหลัก) และในวัยเด็กและวัยรุ่นถือเป็นรูปแบบหลัก โดยมีการติดเชื้อทางผิวหนังจากการสัมผัส บริเวณที่ได้รับความเสียหายบ่อยที่สุด ได้แก่ ใบหน้า คอ ผิวเหยียดของแขนขา และลำตัว เมื่อพิจารณาจากอาการทางร่างกายของวัณโรค จะเห็นตุ่มสีแดงเล็กๆ จำนวนมากปรากฏบนผิวหนัง ซึ่งไม่ทำให้เกิดอาการคันหรือเจ็บปวด แต่จะกลายเป็นแผลได้อย่างรวดเร็ว จึงสามารถวินิจฉัยได้ว่าเป็นวัณโรคชนิดแพร่กระจายของผิวหนังและเนื้อเยื่อใต้ผิวหนัง [ 6 ]
ภาวะแทรกซ้อนและผลกระทบ
ภาวะขาดออกซิเจน (กลุ่มอาการหายใจลำบาก) ที่เกี่ยวข้องกับการเปลี่ยนแปลงทางพยาธิวิทยาที่ผนังถุงลมและการแพร่กระจายออกซิเจนเข้าสู่เลือดที่บกพร่อง เยื่อหุ้มปอดอักเสบร่วมกับโรคไฟโบรทรวงอก การก่อตัวของรูเปิดระหว่างหลอดลมและเยื่อหุ้มปอด - ภาวะแทรกซ้อนของวัณโรคปอดแบบกระจาย
วัณโรคตับแบบกระจายอาจเกิดจากระดับบิลิรูบินในเลือดที่สูงขึ้นและการเกิดโรคดีซ่าน รวมถึงภาวะไขมันเกาะตับและการเสื่อมของโปรตีนอะไมลอยด์ ลำไส้อุดตันเป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดของวัณโรคลำไส้แบบกระจาย
วัณโรคเยื่อหุ้มสมองอักเสบแบบกระจาย (ซึ่งมีความเสี่ยงเพิ่มขึ้นในเด็ก) อาจทำให้ความดันในกะโหลกศีรษะสูงขึ้น ภาวะน้ำคั่งในสมอง และอัมพาตของเส้นประสาทสมอง ผลที่ตามมาของโรคแบบทั่วไปคืออวัยวะหลายส่วนล้มเหลว [ 7 ]
การวินิจฉัย วัณโรค
การวินิจฉัยตั้งแต่เนิ่นๆ ช่วยให้รักษาโรควัณโรคได้อย่างมีประสิทธิภาพและลดการแพร่เชื้อต่อไปได้ แต่ผู้เชี่ยวชาญที่ตรวจผู้ป่วยวัณโรคยอมรับว่ายังมีปัญหาบางประการที่ยังคงเผชิญอยู่ เนื่องมาจากโรคมีหลากหลายรูปแบบ และอาการทางคลินิกหลายรูปแบบที่ไม่จำเพาะเจาะจง
ต้องมีการทดสอบมาตรฐาน ได้แก่ การแยกเชื้อวัณโรคจากเสมหะและการล้างหลอดลม การทดสอบ PCR ของ DNA เชื้อวัณโรค การวิเคราะห์ระดับอะดีโนซีนดีอะมิเนสในเลือด ESR นอกจากนี้ยังทำการตรวจทางจุลพยาธิวิทยาของตัวอย่างชิ้นเนื้อด้วย [ 8 ]
อ่านเพิ่มเติม:
- การตรวจวินิจฉัยทางห้องปฏิบัติการเกี่ยวกับวัณโรค
- วัณโรค: การตรวจหาเชื้อไมโคแบคทีเรียมทูเบอร์คูโลซิส
- วิธีการตรวจหาเชื้อวัณโรค
การวินิจฉัยด้วยเครื่องมือดำเนินการอย่างไร ซึ่งวิธีหลักยังคงเป็นการเอ็กซเรย์ อัลตราซาวนด์ CT ความละเอียดสูง และ MRI เพื่อชี้แจงการวินิจฉัย มีรายละเอียดอยู่ในเอกสารเผยแพร่การวินิจฉัยด้วยเครื่องมือของโรควัณโรค
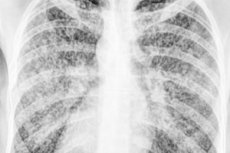
วัณโรคแบบกระจายตัวจะมองเห็นได้จากการเอ็กซ์เรย์ทรวงอกโดยการกระจายตัวของเนื้อเยื่อปอดทั้งสองข้างเป็นกลุ่มก้อนของความทึบแสงแบบไฟโบรโนดูลาร์ที่กระจายตัวชัดเจน ผู้ป่วยบางรายอาจมีน้ำในช่องเยื่อหุ้มปอดข้างเดียว โดยเยื่อหุ้มปอดด้านในและข้างขม่อมจะหนาขึ้น
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคมีความสำคัญ: ต้องแยกความแตกต่างระหว่างวัณโรคปอดแบบกระจายจากคริปโตค็อกคัสและซาร์คอยโดซิสของปอด จากเยื่อหุ้มปอดชนิดมะเร็ง วัณโรคแบบกระจายของสมอง จากเยื่อหุ้มสมองอักเสบจากเชื้อเมนิงโกคอคคัสหรือเชื้อสแตฟิโลคอคคัส วัณโรคแบบกระจายที่ผิวหนังต้องแยกความแตกต่างด้วยความระมัดระวังเป็นพิเศษจากโรคผิวหนัง จากผื่นในโรคซิฟิลิส (ซิฟิลิสวัณโรค) ฯลฯ
ข้อมูลเพิ่มเติมในเอกสาร:
ใครจะติดต่อได้บ้าง?
การรักษา วัณโรค
การรักษา หลักสำหรับวัณโรคทุกรูปแบบคือการรักษาแบบ ethiotropic โดยจะคงอยู่ 6-12 เดือน ยาหลักๆ ได้แก่ ยาปฏิชีวนะต้านวัณโรค ได้แก่ไอโซไนอาซิด ริแฟมพิซินมาโครไซด์ 500 (ไพราซินาไมด์ ไพราซิดีน) โซเดียมพาราอะมิโนซาลิไซเลต เป็นต้น
อ่านเพิ่มเติมเกี่ยวกับผลข้างเคียง ข้อห้าม วิธีการใช้ และขนาดยาในสิ่งพิมพ์ - เม็ดรักษาโรควัณโรค
ในกรณีมีแผลเป็นฝีหรือเนื้อเยื่อตายจะมีการรักษาด้วยการผ่าตัด
การป้องกัน
การป้องกันหลักๆ คือ การฉีดวัคซีนบีซีจี หรือวัคซีนป้องกันโรควัณโรค
อ่านเพิ่มเติม:
ในกรณีตรวจพบการติดเชื้อแฝงการรักษาป้องกันวัณโรคก็เป็นไปได้

