ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
มะเร็งปอด
ตรวจสอบล่าสุด: 12.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
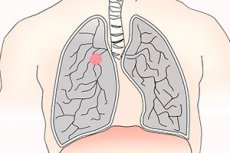
มะเร็งปอดเป็นเนื้องอกร้ายของปอด มักจำแนกเป็นชนิดเซลล์เล็กหรือไม่ใช่เซลล์เล็ก การสูบบุหรี่เป็นปัจจัยเสี่ยงหลักของเนื้องอกส่วนใหญ่ อาการได้แก่ ไอ แน่นหน้าอก และไอเป็นเลือด ซึ่งพบได้น้อย แต่ผู้ป่วยหลายรายไม่มีอาการ และบางรายมีรอยโรคที่แพร่กระจาย การวินิจฉัยทำได้โดยการตรวจเอกซเรย์ทรวงอกหรือซีทีสแกน และยืนยันด้วยการตรวจชิ้นเนื้อ การรักษา ได้แก่ การผ่าตัด การให้เคมีบำบัด และการฉายรังสี แม้จะมีความก้าวหน้าในการรักษา แต่การพยากรณ์โรคก็ยังไม่ดีนัก จึงควรให้ความสนใจในการตรวจพบและป้องกันในระยะเริ่มต้น
สาเหตุ มะเร็งปอด
การสูบบุหรี่ รวมถึงการสูบบุหรี่แบบไม่ได้สูบ เป็นสาเหตุที่สำคัญที่สุดของโรคมะเร็งปอด ความเสี่ยงขึ้นอยู่กับอายุ ความรุนแรง และระยะเวลาของการสูบบุหรี่ ความเสี่ยงจะลดลงหลังจากเลิกสูบบุหรี่ แต่จะไม่กลับมาเป็นปกติอีกเลย ในผู้ที่ไม่สูบบุหรี่ ปัจจัยเสี่ยงด้านสิ่งแวดล้อมที่สำคัญที่สุดคือการสัมผัสกับก๊าซเรดอน ซึ่งเป็นผลผลิตจากการสลายของเรเดียมและยูเรเนียมที่เกิดขึ้นตามธรรมชาติ อันตรายจากการทำงาน ได้แก่ การสัมผัสกับก๊าซเรดอน (คนงานเหมืองยูเรเนียม) แร่ใยหิน (คนงานก่อสร้างและรื้อถอน ช่างประปา ช่างต่อเรือ และช่างซ่อมรถยนต์) ควอตซ์ (คนงานเหมืองและช่างพ่นทราย) สารหนู (โรงหลอมทองแดง ผู้ผลิตยาฆ่าแมลง และผู้ผลิตผลิตภัณฑ์ป้องกันพืช) อนุพันธ์โครเมียม (ผู้ผลิตสแตนเลสและผู้ผลิตเม็ดสี) นิกเกิล (ผู้ผลิตแบตเตอรี่และผู้ผลิตสแตนเลส) คลอโรเมทิลอีเธอร์ การปล่อยสารเบริลเลียมและเตาเผาโค้ก (ในคนงานเหล็ก) มีจำนวนกรณีที่เกิดขึ้นไม่มากนักในแต่ละปี ความเสี่ยงต่อการเกิดมะเร็งในระบบทางเดินหายใจจะสูงขึ้นเมื่อเกิดอันตรายจากการทำงานร่วมกับการสูบบุหรี่ มากกว่าเมื่อเกิดอย่างใดอย่างหนึ่งเพียงอย่างเดียวโรคปอดอุดกั้นเรื้อรังและพังผืดในปอดอาจเพิ่มความเสี่ยงได้ อาหารเสริมเบตาแคโรทีนอาจเพิ่มความเสี่ยงในผู้สูบบุหรี่ มลพิษทางอากาศและควันซิการ์มีสารก่อมะเร็ง แต่ยังไม่มีการพิสูจน์บทบาทของสารเหล่านี้ในการเกิดมะเร็งปอด
อาการ มะเร็งปอด
ประมาณ 25% ของผู้ป่วยมะเร็งปอดทั้งหมดไม่มีอาการและตรวจพบโดยบังเอิญระหว่างการตรวจทรวงอก อาการของมะเร็งปอดประกอบด้วยอาการเฉพาะที่ของเนื้องอก การแพร่กระจายในระดับภูมิภาค และการแพร่กระจาย กลุ่มอาการพารานีโอพลาสติกและอาการทั่วไปอาจเกิดขึ้นได้ในทุกระยะ
อาการเฉพาะที่ ได้แก่ ไอ และหายใจลำบากอันเนื่องมาจากการอุดตันของทางเดินหายใจ ปอดแฟบหลังการอุดตัน และการแพร่กระจายของน้ำเหลือง อาจมีไข้ขึ้นเมื่อเกิดปอดอักเสบหลังการอุดตัน ผู้ป่วยเกือบครึ่งหนึ่งบ่นว่าเจ็บหน้าอกเป็นพักๆ หรือเป็นพักๆไอเป็นเลือดพบได้น้อยและเสียเลือดน้อยมาก ยกเว้นในกรณีที่หายากเมื่อเนื้องอกแตกในหลอดเลือดแดงใหญ่ ทำให้เกิดเลือดออกมาก และเสียชีวิตเนื่องจากขาดอากาศหายใจ
การแพร่กระจายในระดับภูมิภาคอาจทำให้เกิดอาการปวดเยื่อหุ้มปอดหรือหายใจลำบากเนื่องจากการเกิดน้ำในช่องเยื่อหุ้มปอด เสียงแหบเนื่องจากเนื้องอกบุกรุกเส้นประสาทกล่องเสียงซ้ำ และหายใจลำบากและขาดออกซิเจนเนื่องจากอัมพาตของกระบังลมเมื่อเส้นประสาทกะบังลมเกี่ยวข้อง
การกดทับหรือการบุกรุกของ vena cava เหนือศีรษะ (superior vena cava syndrome) อาจทำให้ปวดศีรษะหรือรู้สึกแน่นในศีรษะ ใบหน้าหรือแขนบวม หายใจลำบาก และหน้าแดงก่ำเมื่อนอนหงาย อาการของโรค vena cava เหนือศีรษะ ได้แก่ ใบหน้าและแขนบวม เส้นเลือดใหญ่ที่คอและใต้ผิวหนังของใบหน้าและลำตัวส่วนบนขยายตัว และหน้าและลำตัวแดงก่ำ โรค vena cava เหนือศีรษะพบได้บ่อยในผู้ป่วยประเภทเซลล์เล็ก
เนื้องอกที่ปลายประสาท ซึ่งมักเป็นเซลล์ไม่เล็ก อาจลุกลามไปยังกลุ่มเส้นประสาทแขน เยื่อหุ้มปอด หรือซี่โครง ทำให้เกิดอาการปวดและอ่อนแรงที่ไหล่และแขนส่วนบน หรือฝ่อแขนข้างหนึ่ง (เนื้องอก Pancoast) กลุ่มอาการฮอร์เนอร์ (ptosis, miosis, anophthalmos และ anhidrosis) เกิดขึ้นเมื่อมีโซ่ซิมพาเทติกข้างกระดูกสันหลังหรือปมประสาทสเตลเลตของคอได้รับผลกระทบ การยืดตัวของเยื่อหุ้มหัวใจอาจไม่มีอาการ หรือส่งผลให้เกิดเยื่อหุ้มหัวใจอักเสบหรือหัวใจอุดตัน ในบางครั้ง การกดทับหลอดอาหารจะส่งผลให้เกิดอาการกลืนลำบาก
การแพร่กระจายมักทำให้เกิดอาการที่เกี่ยวข้องกับตำแหน่งที่แพร่ กระจาย การแพร่กระจายไปยัง ตับทำให้เกิดอาการทางระบบทางเดินอาหารและสุดท้ายคือตับวาย การแพร่กระจายไปยังสมองส่งผลให้เกิดความผิดปกติทางพฤติกรรม ความจำเสื่อม พูดไม่ได้ ชัก อัมพาต คลื่นไส้และอาเจียน และสุดท้ายคือโคม่าและเสียชีวิต การแพร่กระจายไปยังกระดูกทำให้เกิดอาการปวดอย่างรุนแรงและกระดูกหักจากพยาธิวิทยา เนื้องอกร้ายของระบบทางเดินหายใจมักแพร่กระจายไปยังต่อมหมวกไต แต่ไม่ค่อยทำให้ต่อมหมวกไตทำงานไม่เพียงพอ
กลุ่มอาการพารานีโอพลาสติกไม่ได้เกิดขึ้นโดยตรงจากมะเร็ง กลุ่มอาการพารานีโอพลาสติกที่พบบ่อยในผู้ป่วย ได้แก่ ภาวะแคลเซียมในเลือดสูง (เกิดจากการผลิตโปรตีนที่เกี่ยวข้องกับฮอร์โมนพาราไทรอยด์ของเนื้องอก), กลุ่มอาการของการหลั่งฮอร์โมนต่อต้านการขับปัสสาวะที่ไม่เหมาะสม (SIADH), นิ้วฟาดพื้นโดยมีหรือไม่มีโรคข้อเสื่อมชนิดโต, การแข็งตัวของเลือดสูงพร้อมกับหลอดเลือดดำอักเสบแบบเคลื่อนไปมา (กลุ่มอาการทรูโซ), โรคกล้ามเนื้ออ่อนแรง (กลุ่มอาการอีตัน-แลมเบิร์ต) และกลุ่มอาการทางระบบประสาทต่างๆ เช่น โรคทางระบบประสาท โรคสมองเสื่อม โรคสมองอักเสบ โรคไขสันหลังอักเสบ และโรคทางสมองน้อย กลไกในการพัฒนากลุ่มอาการทางระบบประสาทและกล้ามเนื้อเกี่ยวข้องกับการแสดงออกของเนื้องอกของออโตแอนติเจนพร้อมกับการสร้างออโตแอนติบอดี แต่สาเหตุของกลุ่มอาการอื่นๆ ส่วนใหญ่ยังไม่ทราบแน่ชัด
อาการทั่วไปมักจะได้แก่ น้ำหนักลด อ่อนเพลีย และบางครั้งอาจเป็นสัญญาณแรกของมะเร็ง
สิ่งที่รบกวนคุณ?
ขั้นตอน
| เนื้องอกขั้นต้น | |
| ทิส | มะเร็งในตำแหน่ง |
| ทีวัน | เนื้องอกขนาด < 3 ซม. โดยไม่มีการบุกรุก ตั้งอยู่ใกล้กับหลอดลม ส่วนกลีบ (คือ ไม่อยู่ในหลอดลมหลัก) |
| ทีทู | เนื้องอกที่มีลักษณะใดลักษณะหนึ่งต่อไปนี้: >3 ซม. เกี่ยวข้องกับหลอดลมหลัก >2 ซม. ส่วนปลายจากกระดูกสันอก บุกรุกเยื่อหุ้มปอดในช่องท้อง ปอดแฟบหรือปอดอักเสบหลังการอุดกั้นที่ลามไปที่ปลายปอดแต่ไม่ครอบคลุมปอดทั้งหมด |
| ตซ | เนื้องอกขนาดใดก็ได้ที่มีลักษณะดังต่อไปนี้: ลุกลามไปที่ผนังทรวงอก (รวมถึงรอยโรคที่ร่องบน) กะบังลม เยื่อหุ้มปอดในช่องกลางทรวงอก หรือเยื่อหุ้มหัวใจข้างขม่อม เกี่ยวข้องกับหลอดลมหลัก < 2 ซม. ส่วนปลายจากกระดูกคอหอยแต่ไม่เกี่ยวข้องกับกระดูกคอหอย ปอดแฟบหรือปอดอักเสบหลังการอุดกั้นของปอดทั้งหมด |
| ที4 | เนื้องอกขนาดใดก็ได้ที่มีลักษณะดังต่อไปนี้: ลุกลามไปยังช่องกลางทรวงอก หัวใจ หลอดเลือดใหญ่ หลอดลม หลอดอาหาร กระดูกสันหลัง กระดูกสันอก มะเร็ง ที่มีน้ำไหลออกมาจากเยื่อหุ้มปอดหรือเยื่อหุ้มหัวใจ ก้อนเนื้อดาวเทียมของเนื้องอกภายในกลีบเดียวกันกับเนื้องอกหลัก |
| ต่อมน้ำเหลืองในภูมิภาค (N) | |
| หมายเลข 0 | ไม่มีการแพร่กระจายไปยังต่อมน้ำเหลืองในภูมิภาค |
| เอ็น1 | การแพร่กระจายข้างเดียวไปยังต่อมน้ำเหลืองรอบหลอดลมและ/หรือต่อมน้ำเหลืองของรากปอดและต่อมน้ำเหลืองในปอดที่ตั้งอยู่บนเส้นทางการแพร่กระจายโดยตรงของเนื้องอกหลัก |
| เอ็น2 | การแพร่กระจายข้างเดียวไปยังต่อมน้ำเหลืองในช่องกลางทรวงอกและ/หรือใต้เยื่อหุ้มปอด |
| เอ็น3 | การแพร่กระจายไปยังต่อมน้ำเหลืองในช่องอกด้านตรงข้าม ต่อมน้ำเหลืองรากด้านตรงข้าม กล้ามเนื้อสคาลีนของด้านที่เกี่ยวข้อง หรือต่อมน้ำเหลืองด้านตรงข้ามหรือเหนือไหปลาร้า |
| การแพร่กระจายไปยังระยะไกล (M) | |
| เอ็ม0 | ไม่มีการแพร่กระจายระยะไกล |
| เอ็ม1 | มีการแพร่กระจายไปยังส่วนไกล (รวมถึงต่อมน้ำเหลืองที่แพร่กระจายในกลีบของด้านที่เกี่ยวข้องแต่ไม่ใช่เนื้องอกหลัก) |
| ระยะที่ 0 มอก. IA T1 N0 M0 IB T2 N0 M0 IIA T1 N1 M0 |
ระยะ IIB T2N1 M0 หรือ T3 N0 M0 IIIA T3 N1 M0 หรือ TI-3 N2 M0 IIIB TN ใดๆ M0 หรือ T4 ใดๆ N M0 IV ใดๆ T ใดๆ N M1 |
รูปแบบ
ร้าย
- มะเร็ง
- เซลล์ขนาดเล็ก
- เซลล์ข้าวโอ๊ต
- เซลล์เปลี่ยนผ่าน
- ผสม
- เซลล์ไม่เล็ก
- มะเร็งต่อมน้ำเหลือง
- อซินาร์
- หลอดลมและถุงลม
- ปุ่มเนื้อ
- แข็ง
- อะดีโนสความัส
- เซลล์ขนาดใหญ่
- เคลียร์เซลล์
- เซลล์ยักษ์
- เซลล์สแควมัส
- เซลล์แกนหมุน
- มะเร็งต่อมหลอดลม
- ต่อมอะดีนอยด์ซีสต์
- มิวโคเอพิเดอร์มอยด์
- คาร์ซินอยด์
- มะเร็งต่อมน้ำเหลือง
- โรคปอดชนิดฮอดจ์กินชนิดปฐมภูมิ
- โรคปอดชนิด non-Hodgkin ขั้นต้น
อ่อนโยน
- กล่องเสียงและหลอดลม
- อะดีโนม่า
- ฮามาร์โตม่า
- ไมโอบลาสโตมา
- หูดหงอนไก่
- เนื้อพาเรนไคมอล
- เนื้องอกไฟโบรม่า
- ฮามาร์โตม่า
- เนื้องอกกล้ามเนื้อเรียบ
- เนื้องอกไขมัน
- เนื้องอกเส้นประสาท/เนื้องอกชวานโนมา
- เนื้องอกหลอดเลือดแข็ง
การเปลี่ยนแปลงของเซลล์เยื่อบุผิวทางเดินหายใจให้กลายเป็นมะเร็งต้องสัมผัสกับสารก่อมะเร็งเป็นเวลานานและเกิดการกลายพันธุ์ทางพันธุกรรมหลายครั้ง การกลายพันธุ์ในยีนที่กระตุ้นการเจริญเติบโตของเซลล์ (K-RAS, MYC) เข้ารหัสตัวรับปัจจัยการเจริญเติบโต (EGFR, HER2/neu) และยับยั้งอะพอพโทซิส (BCL-2) มีส่วนทำให้เซลล์ผิดปกติแพร่กระจาย การกลายพันธุ์ที่ยับยั้งยีนระงับเนื้องอก (p53, APC) ก็มีผลเช่นเดียวกัน เมื่อการกลายพันธุ์เหล่านี้สะสมมากขึ้น มะเร็งร้ายของอวัยวะทางเดินหายใจก็จะพัฒนาขึ้น
มะเร็งปอดมักแบ่งออกเป็นมะเร็งปอดชนิดเซลล์เล็ก (SCLC) และมะเร็งปอดชนิดไม่ใช่เซลล์เล็ก (NSCLC) มะเร็งปอดชนิดเซลล์เล็กเป็นเนื้องอกที่ร้ายแรงมาก โดยมักเกิดกับผู้สูบบุหรี่ และทำให้เกิดการแพร่กระจายไปทั่วในผู้ป่วยร้อยละ 60 เมื่อได้รับการวินิจฉัย อาการของมะเร็งปอดชนิดไม่ใช่เซลล์เล็กจะแตกต่างกันมากขึ้นและขึ้นอยู่กับชนิดของเนื้อเยื่อ
ภาวะแทรกซ้อนและผลกระทบ
การรักษาภาวะเยื่อหุ้มปอดบวมจากมะเร็งเริ่มต้นด้วยการเจาะช่องทรวงอก ภาวะเยื่อหุ้มปอดบวมที่ไม่มีอาการไม่จำเป็นต้องรักษา ภาวะเยื่อหุ้มปอดบวมที่มีอาการซึ่งกลับมาเป็นซ้ำแม้จะเจาะช่องทรวงอกหลายครั้งก็จะถูกระบายออกทางท่อทรวงอก การฉีดทัลค์ (หรือบางครั้งอาจเป็นเตตราไซคลินหรือเบลโอไมซิน) เข้าไปในช่องเยื่อหุ้มปอด (ขั้นตอนที่เรียกว่า การผ่าตัดเยื่อหุ้มปอด) จะทำให้เกิดภาวะเยื่อหุ้มปอดแข็ง กำจัดช่องเยื่อหุ้มปอด และมีประสิทธิผลในกว่า 90% ของกรณี
การรักษากลุ่มอาการของ vena cava ส่วนบนจะคล้ายกับการรักษามะเร็งปอด คือ การให้เคมีบำบัด การฉายรังสี หรือทั้งสองอย่าง โดยทั่วไปแล้วจะใช้กลูโคคอร์ติคอยด์ แต่ประสิทธิภาพของยายังไม่ได้รับการพิสูจน์ เนื้องอกที่ปลายสุดจะรักษาได้ด้วยการผ่าตัดร่วมกับการฉายรังสีก่อนการผ่าตัดหรือไม่ก็ได้ หรืออาจใช้การฉายรังสีร่วมกับเคมีบำบัดเสริมหรือไม่ก็ได้ การรักษากลุ่มอาการพารานีโอพลาสติคขึ้นอยู่กับสถานการณ์เฉพาะ
การวินิจฉัย มะเร็งปอด
การตรวจครั้งแรกคือการถ่ายภาพรังสีทรวงอกซึ่งสามารถแสดงความผิดปกติเฉพาะได้อย่างชัดเจน เช่น การแทรกซึมเพียงครั้งเดียวหรือหลายครั้ง หรือการตรวจพบปุ่มในปอดเพียงปุ่มเดียว หรือการเปลี่ยนแปลงที่ละเอียดอ่อนกว่า เช่น เยื่อหุ้มปอดระหว่างกลีบหนาขึ้น ช่องกลางทรวงอกกว้างขึ้น หลอดลมตีบแคบ ปอดแฟบ เนื้อเยื่อในเยื่อหุ้มปอดแทรกซึมไม่หาย รอยโรคโพรง หรือการสะสมหรือของเหลวในเยื่อหุ้มปอดที่ไม่ทราบสาเหตุ ผลการตรวจเหล่านี้น่าสงสัยแต่ไม่ใช่การวินิจฉัยมะเร็งปอด และต้องได้รับการตรวจเพิ่มเติมด้วย CT ความละเอียดสูง (HRCT) และการยืนยันด้วยเซลล์วิทยา
CT สามารถแสดงโครงสร้างและการเปลี่ยนแปลงลักษณะเฉพาะต่างๆ มากมายที่ช่วยยืนยันการวินิจฉัยได้ นอกจากนี้ CT ยังใช้ทำการตรวจชิ้นเนื้อจากรอยโรคที่เข้าถึงได้ และยังมีความสำคัญในการระบุระยะของโรคอีกด้วย
เทคนิคการวินิจฉัยทางเซลล์หรือเนื้อเยื่อขึ้นอยู่กับความพร้อมของเนื้อเยื่อและตำแหน่งของรอยโรคการตรวจ เสมหะหรือของเหลวในเยื่อหุ้มปอดเป็นวิธีที่รุกรานน้อยที่สุด ในผู้ป่วยที่มีอาการไอมีเสมหะ ตัวอย่างเสมหะที่เก็บมาเมื่อตื่นนอนอาจมีเซลล์มะเร็งในความเข้มข้นสูง แต่ผลลัพธ์ของวิธีนี้น้อยกว่า 50% ของเหลวในเยื่อหุ้มปอดเป็นอีกแหล่งของเซลล์ที่สะดวก แต่การหลั่งน้ำเกิดขึ้นน้อยกว่าหนึ่งในสามของกรณี อย่างไรก็ตาม การมีของเหลวในเยื่อหุ้มปอดบ่งชี้ถึงโรคอย่างน้อยระยะ IIIB และเป็นสัญญาณการพยากรณ์โรคที่ไม่ดี โดยทั่วไป ผลการตรวจเซลล์วิทยาที่เป็นลบเทียมสามารถลดน้อยลงได้โดยการเก็บเสมหะหรือของเหลวในปริมาณมากที่สุดเท่าที่จะเป็นไปได้ในช่วงเช้าและส่งตัวอย่างไปยังห้องปฏิบัติการทันทีเพื่อลดความล่าช้าในการประมวลผลที่ส่งผลให้เซลล์สลายตัว การตรวจชิ้นเนื้อผ่านผิวหนังเป็นขั้นตอนที่รุกรานน้อยที่สุดถัดไป มีความสำคัญมากกว่าในการวินิจฉัยบริเวณที่แพร่กระจาย (เหนือไหปลาร้าหรือต่อมน้ำเหลืองส่วนปลายอื่นๆ เยื่อหุ้มปอด ตับ และต่อมหมวกไต) มากกว่าการวินิจฉัยรอยโรคที่ปอด เนื่องจากมีความเสี่ยงในการเกิดโรคปอดรั่ว 20-25% และมีความเสี่ยงต่อผลลบเทียมซึ่งไม่น่าจะเปลี่ยนวิธีการรักษาที่ใช้อยู่
การส่องกล้องหลอดลมเป็นขั้นตอนที่มักใช้ในการวินิจฉัยโรค ในทางทฤษฎี วิธีการที่เลือกใช้ในการเก็บเนื้อเยื่อเป็นวิธีการที่รุกรานน้อยที่สุด ในทางปฏิบัติ การส่องกล้องหลอดลมมักทำร่วมกับหรือแทนขั้นตอนที่รุกรานน้อยกว่า เนื่องจากผลการวินิจฉัยสูงกว่า และเนื่องจากการส่องกล้องหลอดลมมีความสำคัญในการจัดระยะ การตรวจด้วยการล้างหลอดลม การตรวจชิ้นเนื้อด้วยแปรง และการดูดด้วยเข็มขนาดเล็กจากรอยโรคในหลอดลมที่มองเห็นได้ และต่อมน้ำเหลืองรอบหลอดลม ใต้หลอดลม ช่องอก และช่องอกส่วนปลาย ช่วยให้วินิจฉัยโรคได้ 90–100% ของกรณี
การส่องกล้องช่องกลางทรวงอกเป็นขั้นตอนที่มีความเสี่ยงสูง โดยปกติจะใช้ก่อนการผ่าตัดเพื่อยืนยันหรือแยกแยะการมีอยู่ของเนื้องอกในต่อมน้ำเหลืองในช่องกลางทรวงอกที่โตโดยมีลักษณะไม่ชัดเจน
การตรวจชิ้นเนื้อปอดแบบเปิดที่ทำโดยวิธีเปิดทรวงอกหรือการส่องกล้องด้วยวิดีโอ มีข้อบ่งชี้เมื่อวิธีการที่รุกรานน้อยกว่าไม่สามารถให้การวินิจฉัยในผู้ป่วยที่มีลักษณะทางคลินิกและข้อมูลทางรังสีวิทยาที่บ่งชี้อย่างชัดเจนว่ามีเนื้องอกที่สามารถผ่าตัดออกได้
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
การกำหนดการจัดฉาก
มะเร็งปอดชนิดเซลล์เล็กจัดอยู่ในกลุ่มโรคระยะจำกัดหรือระยะลุกลาม ระยะจำกัดคือเนื้องอกที่จำกัดอยู่ในทรวงอกข้างเดียว (รวมถึงต่อมน้ำเหลืองข้างเดียวที่ได้รับผลกระทบ) ซึ่งสามารถรักษาได้ด้วยการฉายรังสีที่ยอมรับได้เพียงตำแหน่งเดียว โดยไม่นับรวมการมีน้ำในช่องเยื่อหุ้มปอดหรือเยื่อหุ้มหัวใจ โรคระยะลุกลามคือเนื้องอกในทรวงอกทั้งสองข้างและมีน้ำในช่องเยื่อหุ้มปอดหรือเยื่อหุ้มหัวใจที่เป็นมะเร็ง ผู้ป่วยมะเร็งปอดชนิดเซลล์เล็กประมาณหนึ่งในสามรายมีโรคจำกัด ส่วนที่เหลือมักมีการแพร่กระจายไปยังที่อื่นในวงกว้าง
การจัดระยะมะเร็งปอดชนิดไม่ใช่เซลล์เล็กเกี่ยวข้องกับการกำหนดขนาด ตำแหน่งของเนื้องอก ต่อมน้ำเหลือง และการมีอยู่หรือไม่มีอยู่ของการแพร่กระจายไปยังที่อื่น
การตรวจเอกซเรย์คอมพิวเตอร์แบบตัดบางจากคอถึงช่องท้องส่วนบน (เพื่อตรวจหาการแพร่กระจายของมะเร็งปากมดลูก เหนือกระดูกไหปลาร้า ตับ และต่อมหมวกไต) ถือเป็นการตรวจเบื้องต้นสำหรับมะเร็งปอดทั้งชนิดเซลล์เล็กและไม่ใช่เซลล์เล็ก อย่างไรก็ตาม การตรวจเอกซเรย์คอมพิวเตอร์มักไม่สามารถแยกความแตกต่างระหว่างต่อมน้ำเหลืองในช่องทรวงอกที่โตหลังการอักเสบและมะเร็ง หรือระหว่างรอยโรคที่ตับหรือต่อมหมวกไตที่ไม่ร้ายแรงและมะเร็ง (การแยกความแตกต่างที่กำหนดระยะของโรค) ดังนั้น มักจะทำการศึกษาวิจัยอื่นๆ หากผลการตรวจเอกซเรย์คอมพิวเตอร์ในบริเวณเหล่านี้ผิดปกติ
การตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอน (PET) เป็นเทคนิคที่แม่นยำและไม่รุกรานซึ่งใช้ในการระบุต่อมน้ำเหลืองในช่องอกที่เป็นมะเร็งและการแพร่กระจายไปยังอวัยวะอื่น ๆ ที่อยู่ไกลออกไป (การกำหนดเป้าหมายการเผาผลาญ) การตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอน (Integrated PET-CT) ซึ่งการตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอนและ CT รวมกันเป็นภาพเดียวโดยใช้เครื่องสแกนที่อยู่ในตำแหน่งเดียวกันนั้น มีความแม่นยำมากกว่าการตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอนเพียงอย่างเดียวหรือการตรวจเอกซเรย์ด้วยภาพจากการศึกษาทั้งสองแบบ การใช้ PET และ CT-PET นั้นจำกัดด้วยต้นทุนและความพร้อมใช้งาน เมื่อไม่สามารถใช้ PET ได้ อาจใช้การส่องกล้องหลอดลม และการตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอนหรือการส่องกล้องทรวงอกแบบใช้วิดีโอช่วย ซึ่งพบได้น้อยกว่า เพื่อทำการตรวจชิ้นเนื้อต่อมน้ำเหลืองในช่องอกที่น่าสงสัย หากไม่มีการตรวจเอกซเรย์ด้วยการปล่อยโพซิตรอน ควรตรวจชิ้นเนื้อที่ตับหรือต่อมหมวกไตที่น่าสงสัยด้วยการตรวจชิ้นเนื้อด้วยเข็ม
การถ่ายภาพ MRI ของทรวงอกมีความแม่นยำมากกว่าการถ่ายภาพ CT ความละเอียดสูงบริเวณทรวงอกส่วนบนเล็กน้อยในการวินิจฉัยเนื้องอกที่อยู่ด้านบนหรือมวลที่อยู่ใกล้กะบังลม
ผู้ป่วยที่มีอาการปวดศีรษะหรือมีอาการทางระบบประสาทควรได้รับการตรวจเอกซเรย์คอมพิวเตอร์หรือเอ็มอาร์ไอของศีรษะและประเมินกลุ่มอาการของหลอดเลือดดำใหญ่เหนือศีรษะ ผู้ป่วยที่มีอาการปวดกระดูกหรือระดับแคลเซียมในซีรั่มหรือฟอสฟาเตสอัลคาไลน์สูงควรได้รับการตรวจด้วยการสแกนกระดูกด้วยเรดิโอนิวไคลด์ การศึกษาเหล่านี้ไม่ได้ระบุในกรณีที่ไม่มีอาการหรือสัญญาณที่น่าสงสัยหรือความผิดปกติทางห้องปฏิบัติการ การตรวจเลือดอื่นๆ เช่น การนับเม็ดเลือดสมบูรณ์ อัลบูมินในซีรั่ม และครีเอตินิน ไม่มีบทบาทในการกำหนดระยะของโรค แต่ให้ข้อมูลการพยากรณ์โรคที่สำคัญเกี่ยวกับความสามารถในการทนต่อการรักษาของผู้ป่วย
สิ่งที่ต้องตรวจสอบ?
วิธีการตรวจสอบ?
ต้องการทดสอบอะไรบ้าง?
ใครจะติดต่อได้บ้าง?
การรักษา มะเร็งปอด
การรักษามะเร็งปอดโดยทั่วไปจะเกี่ยวข้องกับการประเมินความเป็นไปได้ของการผ่าตัด ตามด้วยการผ่าตัด การให้เคมีบำบัด และ/หรือการฉายรังสี ขึ้นอยู่กับชนิดและระยะของเนื้องอก ปัจจัยที่ไม่เกี่ยวข้องกับเนื้องอกหลายประการอาจส่งผลต่อความเป็นไปได้ของการผ่าตัด การทำงานของหัวใจและปอดไม่ดี ภาวะทุพโภชนาการ สภาพร่างกายไม่ดี โรคร่วม เช่น ภาวะเม็ดเลือดแดงน้อย และความบกพร่องทางจิตเวชหรือทางสติปัญญา อาจนำไปสู่การเลือกการรักษาแบบประคับประคองแทนการรักษาแบบเข้มข้น หรืออาจไม่ได้รับการรักษาเลย แม้ว่าการรักษาอาจเป็นไปได้ในทางเทคนิคก็ตาม
การผ่าตัดจะดำเนินการเฉพาะเมื่อผู้ป่วยมีปริมาณสำรองปอดเพียงพอหลังจากการผ่าตัดปอดส่วนปลายหรือปอดทั้งหมด ผู้ป่วยที่มีปริมาณ FEV1 ก่อนผ่าตัดมากกว่า 2 ลิตรมักจะต้องเข้ารับการผ่าตัดปอด ผู้ป่วยที่มี FEV1 น้อยกว่า 2 ลิตรควรเข้ารับการตรวจการไหลเวียนของนิวโมไนด์เรดิโอเพื่อประเมินปริมาณการสูญเสียการทำงานที่ผู้ป่วยคาดว่าจะเกิดขึ้นจากการผ่าตัด FEV1 หลังผ่าตัดสามารถคาดการณ์ได้โดยการคูณเปอร์เซ็นต์การไหลเวียนของเลือดในปอดที่ไม่ได้ผ่าตัดด้วย FEV ก่อนผ่าตัด FEV1 ที่คาดการณ์ไว้มากกว่า 800 มล. หรือมากกว่า 40% ของ FEV1 ปกติ แสดงให้เห็นว่ามีการทำงานของปอดหลังผ่าตัดเพียงพอ แม้ว่าการศึกษาการผ่าตัดลดปริมาตรปอดในผู้ป่วยโรคปอดอุดกั้นเรื้อรังจะแนะนำว่าผู้ป่วยที่มี FEV1 น้อยกว่า 800 มล. อาจยอมผ่าตัดได้หากแผลอยู่ในบริเวณตุ่มน้ำ (โดยปกติคือบริเวณยอดปอด) ที่ทำงานไม่ดี ผู้ป่วยที่เข้ารับการผ่าตัดในโรงพยาบาลที่มีความถี่ในการผ่าตัดสูงจะมีภาวะแทรกซ้อนน้อยกว่า และมีแนวโน้มที่จะรอดชีวิตมากกว่าผู้ป่วยที่ได้รับการผ่าตัดในโรงพยาบาลที่มีประสบการณ์ในการผ่าตัดน้อยกว่า
มีการพัฒนา รูปแบบการบำบัดด้วยเคมีบำบัดมากมายแต่ไม่มีรูปแบบใดที่พิสูจน์ได้ว่าดีกว่า ดังนั้น การเลือกรูปแบบการบำบัดจึงมักขึ้นอยู่กับประสบการณ์ในบริเวณนั้น ข้อห้ามใช้ และความเป็นพิษของยา การเลือกยาสำหรับการกำเริบของโรคหลังการรักษาจะขึ้นอยู่กับตำแหน่งและรวมถึงการทำเคมีบำบัดซ้ำสำหรับการกำเริบในบริเวณนั้น การฉายรังสีสำหรับการแพร่กระจาย และการบำบัดด้วยรังสีภายในสำหรับโรคหลอดลมฝอยเมื่อไม่สามารถฉายรังสีภายนอกเพิ่มเติมได้
การรักษาด้วยรังสีมีความเสี่ยงที่จะเกิดปอดอักเสบจากการฉายรังสีเมื่อปอดได้รับรังสีในปริมาณสูงเป็นเวลานาน ปอดอักเสบจากการฉายรังสีอาจเกิดขึ้นภายใน 3 เดือนหลังรับแพ็คเกจการรักษา อาการไอ หายใจถี่ มีไข้ต่ำ หรือปวดเยื่อหุ้มปอดอาจเป็นสัญญาณบ่งชี้การเกิดภาวะนี้ เช่นเดียวกับอาการหายใจมีเสียงหวีดหรือเสียดสีของเยื่อหุ้มปอด การเอกซเรย์ทรวงอกอาจไม่ชัดเจน CT อาจแสดงการแทรกซึมที่ไม่ชัดเจนโดยไม่มีก้อนเนื้อที่ชัดเจน การวินิจฉัยมักทำโดยการแยกส่วน ปอดอักเสบจากการฉายรังสีจะรักษาด้วยเพรดนิโซโลน 60 มก. เป็นเวลา 2 ถึง 4 สัปดาห์ แล้วจึงค่อยลดขนาดลง
เนื่องจากผู้ป่วยจำนวนมากเสียชีวิต การดูแลก่อนเสียชีวิตจึงมีความจำเป็น อาการหายใจลำบาก เจ็บปวด วิตกกังวล คลื่นไส้ และเบื่ออาหารเป็นอาการที่พบบ่อยที่สุด และสามารถรักษาได้ด้วยมอร์ฟีนฉีดเข้าเส้นเลือด ยาโอปิออยด์ชนิดรับประทาน ยาทาผิวหนัง หรือยาฉีดเข้าเส้นเลือด และยาแก้อาเจียน
การรักษามะเร็งปอดชนิดเซลล์เล็ก
มะเร็งปอดชนิดเซลล์เล็กในระยะใดๆ ก็ตาม มักจะไวต่อการรักษาในระยะแรก แต่การรักษานี้มักอยู่ได้ไม่นาน การผ่าตัดมักไม่มีผลต่อการรักษามะเร็งปอดชนิดเซลล์เล็ก แม้ว่าการผ่าตัดอาจเป็นทางเลือกสำหรับผู้ป่วยที่มีเนื้องอกขนาดเล็กที่อยู่ตรงกลางและไม่ได้แพร่กระจาย (เช่น ก้อนเนื้อในปอดที่แยกเดี่ยว) ก็ตาม
ในระยะโรคจำกัด การบำบัดแบบผสมผสานสี่หลักสูตรด้วยอีโทโพไซด์และตัวแทนแพลตตินัม (ซิสแพลตินหรือคาร์โบแพลติน) อาจเป็นการรักษาที่มีประสิทธิภาพมากที่สุด แม้ว่าจะใช้ร่วมกับตัวแทนอื่นๆ เช่น อัลคาลอยด์วินคา (วินบลาสทีน วินคริสติน วินอเรลบีน) ตัวแทนอัลคิลเลตติ้ง (ไซโคลฟอสฟาไมด์ ไอโซฟอสฟาไมด์) ดอกโซรูบิซิน แท็กซีน (โดซีแทกเซล แพคลิแทกเซล) และเจมไซตาบีน บ่อยครั้งก็ตาม การฉายรังสีช่วยให้การตอบสนองดีขึ้นอีกด้วย คำจำกัดความของโรคจำกัดที่จำกัดอยู่ที่ครึ่งหนึ่งของทรวงอกนั้นขึ้นอยู่กับประโยชน์ด้านการอยู่รอดที่สำคัญที่เห็นได้จากการบำบัดด้วยรังสี ผู้เชี่ยวชาญบางคนแนะนำให้ฉายรังสีที่กะโหลกศีรษะเพื่อป้องกันการแพร่กระจายของมะเร็งไปยังสมอง การแพร่กระจายของมะเร็งขนาดเล็กพบได้บ่อยในมะเร็งปอดชนิดเซลล์เล็ก และยาเคมีบำบัดไม่สามารถผ่านด่านกั้นเลือด-สมองได้
ในโรคระยะลุกลาม การรักษาจะเหมือนกับการรักษาในระยะจำกัด แต่ไม่ต้องฉายรังสีร่วมด้วย การทดแทนอีโทโพไซด์ด้วยสารยับยั้งโทโพไอโซเมอเรส (ไอริโนทีแคนหรือโทโพทีแคน) อาจช่วยเพิ่มอัตราการรอดชีวิต ยาเหล่านี้มักใช้ร่วมกับยาอื่นหรือใช้ร่วมกับยาอื่นในการรักษาโรคที่ดื้อยาและมะเร็งทางเดินหายใจที่กลับมาเป็นซ้ำในทุกระยะ การฉายรังสีมักใช้เป็นการรักษาแบบประคับประคองสำหรับการแพร่กระจายไปยังกระดูกหรือสมอง
โดยทั่วไปแล้วมะเร็งปอดชนิดเซลล์เล็กมักมีการพยากรณ์โรคที่ไม่ดี ถึงแม้ว่าผู้ป่วยที่มีสถานะสมรรถภาพที่ดีควรได้รับการเสนอให้เข้าร่วมการทดลองทางคลินิกก็ตาม
การรักษามะเร็งปอดชนิดไม่ใช่เซลล์เล็ก
การรักษามะเร็งปอดชนิดไม่ใช่เซลล์เล็กขึ้นอยู่กับระยะ สำหรับระยะที่ 1 และ 2 มาตรฐานคือการผ่าตัดตัดปอดออกบางส่วนหรือปอดออกบางส่วนร่วมกับการผ่าตัดต่อมน้ำเหลืองในช่องอกทั้งหมดหรือบางส่วน การผ่าตัดขนาดเล็ก เช่น การตัดปอดออกบางส่วนและการตัดปอดออกบางส่วน จะพิจารณาสำหรับผู้ป่วยที่มีปอดสำรองต่ำ การผ่าตัดสามารถรักษาให้หายขาดได้ประมาณ 55-75% ของผู้ป่วยระยะที่ 1 และ 35-55% ของผู้ป่วยระยะที่ 2 การให้เคมีบำบัดเสริมอาจได้ผลในระยะเริ่มต้นของโรค (Ib และ II) จะเห็นการปรับปรุงอัตราการรอดชีวิตโดยรวม 5 ปี (69% เทียบกับ 54%) และอัตราการรอดชีวิตโดยไม่มีการลุกลามของโรค (61% เทียบกับ 49%) เมื่อใช้ซิสแพลตินร่วมกับวิโนเรลบีน เนื่องจากการปรับปรุงยังมีน้อย การตัดสินใจใช้เคมีบำบัดเสริมจึงควรทำเป็นรายบุคคล บทบาทของเคมีบำบัดก่อนการผ่าตัดในระยะเริ่มต้นอยู่ในการทดลองในระยะที่ 1
โรคระยะที่ 3 มีลักษณะเป็นเนื้องอกที่ลุกลามในบริเวณหนึ่งก้อนขึ้นไป โดยต่อมน้ำเหลืองจะลุกลามไปยังบริเวณอื่นแต่ไม่มีการแพร่กระจายไปยังที่อื่น สำหรับโรคระยะที่ 3A ที่มีการแพร่กระจายไปยังต่อมน้ำเหลืองในช่องอกโดยไม่ทราบสาเหตุ ซึ่งตรวจพบขณะผ่าตัด การผ่าตัดออกจะทำให้มีอัตราการรอดชีวิต 20-25% ใน 5 ปี การฉายรังสีร่วมกับหรือไม่ใช้เคมีบำบัดถือเป็นมาตรฐานสำหรับโรคระยะที่ 3A ที่ไม่สามารถผ่าตัดออกได้ แต่การรอดชีวิตกลับต่ำ (อัตราการรอดชีวิตเฉลี่ย 10-14 เดือน) การศึกษาเมื่อเร็วๆ นี้แสดงให้เห็นผลลัพธ์ที่ดีขึ้นเล็กน้อยจากเคมีบำบัดก่อนผ่าตัด ร่วมกับการฉายรังสี และเคมีบำบัดหลังผ่าตัด ซึ่งยังคงเป็นหัวข้อที่ต้องมีการศึกษาวิจัยเพิ่มเติม
ระยะ IIIB ที่มีการลุกลามของต่อมน้ำเหลืองในช่องอกหรือเหนือไหปลาร้าฝั่งตรงข้าม หรือมีน้ำในช่องเยื่อหุ้มปอดที่เป็นมะเร็ง ต้องได้รับการฉายรังสี เคมีบำบัด หรือทั้งสองอย่าง การเพิ่มยาเคมีบำบัดที่เพิ่มความไวต่อรังสี เช่น ซิสแพลติน แพคลิแท็กเซล วินคริสติน และไซโคลฟอสฟามายด์ จะช่วยให้รอดชีวิตได้ดีขึ้นเล็กน้อย ผู้ป่วยที่มีเนื้องอกในระยะลุกลามที่เกี่ยวข้องกับหัวใจ หลอดเลือดใหญ่ ช่องอก หรือกระดูกสันหลัง มักจะได้รับการรักษาด้วยการฉายรังสี ในบางกรณี (T4N0M0) การผ่าตัดออกโดยให้เคมีบำบัดก่อนการผ่าตัดหรือเคมีบำบัดร่วมด้วยอาจทำได้ อัตราการรอดชีวิต 5 ปีสำหรับผู้ป่วยที่ได้รับการรักษาในระยะ IIIB คือ 5%
เป้าหมายของการบำบัดมะเร็งปอดระยะที่ 4 คือการบรรเทาอาการ อาจใช้เคมีบำบัดและรังสีบำบัดเพื่อย่อขนาดของเนื้องอก รักษาอาการ และปรับปรุงคุณภาพชีวิต อย่างไรก็ตาม อัตราการรอดชีวิตโดยเฉลี่ยอยู่ที่น้อยกว่า 9 เดือน ผู้ป่วยน้อยกว่า 25% รอดชีวิตได้ 1 ปี ขั้นตอนการรักษาแบบประคับประคอง ได้แก่ การเจาะช่องทรวงอกและเยื่อหุ้มปอดสำหรับภาวะน้ำคั่งซ้ำ การใส่สายระบายเยื่อหุ้มปอด การทำลายเนื้อเยื่อเนื้องอกโดยกล้องหลอดลมที่เกี่ยวข้องกับหลอดลมและหลอดลมหลัก การใส่ขดลวดเพื่อป้องกันการอุดตันทางเดินหายใจ และในบางกรณี การรักษากระดูกสันหลังให้มั่นคงเพื่อป้องกันไม่ให้ไขสันหลังถูกกดทับ
ตัวแทนทางชีวภาพใหม่บางชนิดมุ่งเป้าไปที่เนื้องอก Gefitinib ซึ่งเป็นสารยับยั้งไทโรซีนไคเนสของตัวรับปัจจัยการเจริญเติบโตของผิวหนัง (EGFR) อาจใช้ในผู้ป่วยที่ไม่ตอบสนองต่อแพลตตินัมและโดเซทาเซล ตัวแทนทางชีวภาพอื่นๆ ในการทดลองระยะที่ 1 ได้แก่ สารยับยั้ง EGFR อื่นๆ โอลิโกนิวคลีโอไทด์ mRNA ต่อต้าน EGFR (อาร์เอ็นเอส่งสาร) และสารยับยั้งฟาร์นีซิลทรานสเฟอเรส
การแยกความแตกต่างระหว่างการกลับเป็นซ้ำของมะเร็งชนิดไม่ใช่เซลล์ขนาดเล็ก มะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็กที่เกิดขึ้นเองในบริเวณที่กลับมาเป็นซ้ำ และมะเร็งที่แพร่กระจายไปไกลนั้นมีความสำคัญ การรักษามะเร็งปอดชนิดไม่ใช่เซลล์ขนาดเล็กที่เกิดขึ้นเองในบริเวณที่กลับมาเป็นซ้ำและมะเร็งที่แพร่กระจายไปไกลนั้นจะดำเนินการตามหลักการเดียวกันกับที่ใช้กับมะเร็งในระยะที่ 1-3 หากใช้การผ่าตัดในตอนแรก วิธีหลักคือการฉายรังสี หากการกลับเป็นซ้ำแสดงอาการเป็นมะเร็งที่แพร่กระจายไปไกล ผู้ป่วยจะได้รับการรักษาเช่นเดียวกับในระยะที่ 4 โดยเน้นที่ขั้นตอนการรักษาแบบประคับประคอง
ในการรักษาแบบผสมผสาน การรับประทาน อาหารเพื่อรักษามะเร็งปอดถือเป็นสิ่งสำคัญมาก
ข้อมูลเพิ่มเติมของการรักษา
การป้องกัน
มะเร็งปอดสามารถป้องกันได้ด้วยการเลิกบุหรี่ เท่านั้น ยัง ไม่มีการพิสูจน์ว่าวิธีการป้องกันใดๆ ได้ผล การลดระดับก๊าซเรดอนที่สูงในบ้านจะช่วยขจัดรังสีที่ก่อให้เกิดมะเร็งได้ แต่ยังไม่มีหลักฐานว่าสามารถลดการเกิดมะเร็งปอดได้ การบริโภคผลไม้และผักที่มีเรตินอยด์และเบตาแคโรทีนสูงเพิ่มขึ้นอาจไม่มีผลต่อมะเร็งปอด การเสริมวิตามินในผู้สูบบุหรี่ไม่มีประโยชน์ที่พิสูจน์ได้ (วิตามินอี) หรือเป็นอันตราย (เบตาแคโรทีน) ข้อมูลเบื้องต้นที่ระบุว่าการเสริม NSAID และวิตามินอีอาจป้องกันอดีตผู้สูบบุหรี่จากมะเร็งปอดต้องได้รับการยืนยัน วิธีการทางโมเลกุลใหม่ๆ ที่กำหนดเป้าหมายที่เส้นทางการส่งสัญญาณของเซลล์และการควบคุมวงจรของเซลล์ รวมถึงแอนติเจนที่เกี่ยวข้องกับเนื้องอกกำลังอยู่ระหว่างการศึกษา
พยากรณ์
มะเร็งปอดมักมีการพยากรณ์โรคที่ไม่ดี แม้จะใช้วิธีการรักษาแบบใหม่ก็ตาม โดยเฉลี่ยแล้ว ผู้ป่วยที่ไม่ได้รับการรักษาซึ่งเป็นโรคเซลล์ไม่เล็กในระยะเริ่มต้นจะมีชีวิตรอดได้ประมาณ 6 เดือน ในขณะที่ผู้ป่วยที่ได้รับการรักษาจะมีชีวิตรอดได้ 5 ปีประมาณ 9 เดือน ผู้ป่วยที่เป็นโรคเซลล์เล็กในระยะลุกลามมักมีการพยากรณ์โรคที่ไม่ดีนัก โดยมีอัตราการมีชีวิตรอด 5 ปีน้อยกว่า 1% อัตราการมีชีวิตรอดโดยเฉลี่ยสำหรับโรคที่จำกัดคือ 20 เดือน โดยมีอัตราการมีชีวิตรอด 5 ปีที่ 20% ในผู้ป่วยมะเร็งปอดชนิดเซลล์เล็กจำนวนมาก เคมีบำบัดช่วยยืดอายุและเพิ่มคุณภาพชีวิตได้เพียงพอที่จะทำให้การใช้เคมีบำบัดนั้นคุ้มค่า อัตราการมีชีวิตรอด 5 ปีสำหรับผู้ป่วยมะเร็งปอดชนิดเซลล์ไม่เล็กจะแตกต่างกันไปตามระยะ โดยอยู่ระหว่าง 60% ถึง 70% สำหรับผู้ป่วยระยะที่ 1 และเกือบ 0% สำหรับผู้ป่วยระยะที่ 4 ข้อมูลที่มีอยู่ชี้ให้เห็นว่าผู้ป่วยในระยะเริ่มต้นที่มีการรักษาด้วยเคมีบำบัดแบบแพลตตินัมจะมีอัตราการมีชีวิตรอดที่ดีกว่า เมื่อพิจารณาจากผลการรักษาโรคในระยะหลังที่น่าผิดหวัง ความพยายามที่จะลดอัตราการเสียชีวิตจึงมุ่งเน้นไปที่การตรวจพบในระยะเริ่มต้นและมาตรการป้องกันเชิงรุกมากขึ้น
การตรวจเอกซเรย์ทรวงอกในผู้ป่วยที่มีความเสี่ยงสูงสามารถตรวจพบมะเร็งปอดได้ในระยะเริ่มต้นแต่ไม่ได้ช่วยลดอัตราการเสียชีวิต การตรวจเอกซเรย์คอมพิวเตอร์มีความไวในการตรวจพบเนื้องอกมากกว่า แต่ผลบวกปลอมในอัตราที่สูงทำให้มีขั้นตอนการวินิจฉัยที่ไม่จำเป็นเพิ่มขึ้น ซึ่งใช้เพื่อยืนยันผลการตรวจเอกซเรย์คอมพิวเตอร์ ขั้นตอนดังกล่าวมีราคาแพงและมีความเสี่ยงที่จะเกิดภาวะแทรกซ้อน กำลังศึกษาแนวทางการตรวจเอกซเรย์คอมพิวเตอร์ในผู้สูบบุหรี่ทุกปี ตามด้วยการตรวจเอกซเรย์ด้วยเครื่อง PET หรือการตรวจเอกซเรย์คอมพิวเตอร์ความละเอียดสูงเพื่อประเมินรอยโรคที่ไม่ทราบแน่ชัด ปัจจุบัน แนวทางนี้ดูเหมือนจะไม่ช่วยลดอัตราการเสียชีวิตและไม่สามารถแนะนำสำหรับการปฏิบัติเป็นประจำได้ การศึกษาในอนาคตอาจรวมถึงการผสมผสานการวิเคราะห์โมเลกุลของยีนเครื่องหมาย (เช่น K-RAS, p53, EGFR), การตรวจไซโตเมทรีในเสมหะ และการตรวจหาสารอินทรีย์ที่เกี่ยวข้องกับมะเร็ง (เช่น อัลเคน เบนซิน) ในลมหายใจออก

