ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ต่อมใต้สมองมีไมโครอะดีโนมา: สาเหตุ อาการ สิ่งอันตราย การพยากรณ์โรค
ตรวจสอบล่าสุด: 12.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
เนื้องอกชนิดไม่ร้ายแรงที่เกิดขึ้นในต่อมไร้ท่อเรียกว่าอะดีโนมา และไมโครอะดีโนมาของต่อมใต้สมองคือเนื้องอกขนาดเล็กในกลีบหน้าซึ่งผลิตฮอร์โมนสำคัญหลายชนิด
ระบาดวิทยา
อุบัติการณ์ของเนื้องอกต่อมใต้สมองอยู่ที่ประมาณ 10-23% โดยอะดีโนมาของต่อมใต้สมองซึ่งอาจมีรูปร่างและขนาดต่างๆ กัน ถือเป็นชนิดที่พบบ่อยที่สุด (16%)[ 1 ]
คนมากถึง 20-25% อาจมีเนื้องอกต่อมใต้สมองขนาดเล็กหรือไมโครอะดีโนมา โดยที่ไม่รู้ตัว และเนื้องอกดังกล่าวถูกค้นพบโดยบังเอิญในระหว่างการสร้างภาพสมองในประมาณครึ่งหนึ่งของกรณี
ไมโครอะดีโนมาที่หลั่งโปรแลกตินคิดเป็นร้อยละ 45-75 ของเนื้องอกดังกล่าว ส่วนการก่อตัวที่ผลิต ACTH คิดเป็นไม่เกินร้อยละ 14 ของกรณี และความถี่ของไมโครอะดีโนมาที่ผลิต STH ไม่เกินร้อยละ 2
ไมโครอะดีโนมาของต่อมใต้สมองในเด็กและวัยรุ่นตรวจพบได้ 10.7-28% ของผู้ป่วย และอย่างน้อยครึ่งหนึ่งของผู้ป่วยไม่มีการทำงานของฮอร์โมน [ 2 ]
สาเหตุ ไมโครอะดีโนมาของต่อมใต้สมอง
ผู้เชี่ยวชาญไม่ทราบสาเหตุที่แน่ชัดของการเกิดไมโครอะดีโนมาในต่อมใต้สมองซึ่งเป็นต่อมไร้ท่อในสมองที่ทำหน้าที่ผลิตเซลล์:
- คอร์ติโคโทรปิน หรือ ACTH – ฮอร์โมนอะดรีโนคอร์ติโคโทรปิกซึ่งทำให้เกิดการหลั่งฮอร์โมนสเตียรอยด์จากต่อมหมวกไต
- ฮอร์โมนการเจริญเติบโต STH – ฮอร์โมนโซมาโตโทรปิก;
- โกนาโดโทรปิน FSH – ฮอร์โมนกระตุ้นรูขุมขนและ LH – ฮอร์โมนลูทีนซิ่งซึ่งควบคุมการผลิตฮอร์โมนเพศหญิงในรังไข่และฮอร์โมนเพศชายในอัณฑะ
- ฮอร์โมนแลคโตเจนิกโพรแลกติน (PRL);
- ไทรอยด์โทรปินหรือฮอร์โมนกระตุ้นต่อมไทรอยด์ (TSH) ซึ่งทำหน้าที่กระตุ้นการสังเคราะห์ฮอร์โมนโดยต่อมไทรอยด์
เชื่อกันว่าการพัฒนาของเนื้องอกเหล่านี้อาจเกิดจากการบาดเจ็บที่สมอง เลือดไปเลี้ยงต่อมใต้สมองไม่เพียงพอ การติดเชื้อในสมอง หรือการสัมผัสสารพิษ (ทำให้เกิดอาการบวมน้ำและความดันในกะโหลกศีรษะสูง)
ปัจจัยเสี่ยง
เป็นที่ทราบกันดีว่าเนื้องอกต่อมใต้สมองและเนื้องอกขนาดเล็กมักเกิดขึ้นบ่อยขึ้นเมื่อมีประวัติครอบครัวเป็นโรค MEN 1 หรือโรคต่อมไร้ท่อหลายแห่งชนิดที่ 1 ซึ่งถ่ายทอดทางพันธุกรรม ดังนั้น จึงมีปัจจัยเสี่ยงที่กำหนดทางพันธุกรรมที่เกี่ยวข้องกับการเปลี่ยนแปลงบางอย่างใน DNA [ 3 ]
เนื้องอกต่อมไร้ท่อหลายแห่งประเภท 4 (MEN4): MEN 4 มีการกลายพันธุ์ในยีน cyclin-dependent kinase inhibitor 1 B (CDKN1B) ซึ่งมีลักษณะเฉพาะคือเนื้องอกต่อมใต้สมอง ภาวะต่อมพาราไทรอยด์ทำงานมากเกิน เนื้องอกต่อมไร้ท่อของอัณฑะและปากมดลูก[ 4 ]
กลุ่มอาการคาร์นีย์ (CNC): ในกลุ่มอาการคาร์นีย์ มีการกลายพันธุ์ในยีนยับยั้งเนื้องอก PRKAR1A ซึ่งนำไปสู่โรคต่อมหมวกไตที่มีเม็ดสีเป็นปุ่ม (PPNAD) เนื้องอกในอัณฑะ ก้อนเนื้อที่ต่อมไทรอยด์ ผิวหนังมีสีเข้มเป็นหย่อมๆ และภาวะต่อมใต้สมองโต[ 5 ]
รูปแบบทางคลินิกของอะดีโนมาต่อมใต้สมองที่แยกกันในครอบครัว (FIPA) มีลักษณะเฉพาะคือข้อบกพร่องทางพันธุกรรมในยีนโปรตีนที่โต้ตอบกับตัวรับไฮโดรคาร์บอนอะริล (AIP) ประมาณ 15% ของครอบครัวที่เกี่ยวข้องทั้งหมด และ 50% ของครอบครัวโซมาโทโทรปินที่เป็นเนื้อเดียวกัน[ 6 ]
เนื้องอกต่อมใต้สมองที่แยกจากกันในครอบครัว (FIPA): ตรวจพบการกลายพันธุ์ในโปรตีนที่โต้ตอบกับตัวรับไฮโดรคาร์บอนอะริล (AIP) ในช่วงวัยรุ่นหรือวัยผู้ใหญ่ตอนต้นในประมาณ 15% ของผู้ป่วย FIPA ทั้งหมด เนื้องอกเหล่านี้มักรุนแรงและมักหลั่งฮอร์โมนการเจริญเติบโต ซึ่งทำให้เกิดภาวะอะโครเมกาลี[ 7 ]
ความเป็นไปได้ของเนื้องอกประเภทนี้ที่เกิดจากความผิดปกติของการทำงานของต่อมไร้ท่ออื่นๆ และโครงสร้างของสมอง โดยเฉพาะการเปลี่ยนแปลงในระบบหลอดเลือดของไฮโปทาลามัสซึ่งภายในระบบประสาทต่อมไร้ท่อไฮโปทาลามัส-ต่อมใต้สมองทำหน้าที่ควบคุมการทำงานของต่อมใต้สมองและกลีบหน้าที่เรียกว่า อะดีโนไฮโปฟิซิส พร้อมด้วยฮอร์โมนที่หลั่งออกมา ยังไม่ถูกตัดออกไป
กลไกการเกิดโรค
ตามลักษณะทางเนื้อเยื่ออะดีโนมาของต่อมใต้สมองคือเนื้องอกชนิดไม่ร้ายแรง โดยสามารถแบ่งตามขนาดได้เป็น ไมโครอะดีโนมา (ขนาดใหญ่สุด 10 มม.) แมกโครอะดีโนมา (10-40 มม.) และอะดีโนมาขนาดยักษ์ (40 มม. ขึ้นไป)
ในขณะที่ศึกษาพยาธิสภาพของการก่อตัวของเนื้องอกในต่อมใต้สมอง ยังคงไม่สามารถระบุกลไกการเปลี่ยนแปลงแบบไฮเปอร์พลาซิซิสของเซลล์ในกลีบหน้าให้กลายเป็นเนื้องอกได้
ผู้เชี่ยวชาญเชื่อว่าหนึ่งในเรื่องราวที่น่าเชื่อมากที่สุดคือความเชื่อมโยงกับการทำงานผิดปกติของการเผาผลาญสารสื่อประสาทและฮอร์โมนโดปามีน (ซึ่งเป็นสารยับยั้งการหลั่งโพรแลกตินหลัก) และ/หรือการหยุดชะงักของการทำงานของตัวรับโดปามีนแบบทรานส์เมมเบรนของเซลล์ต่อมใต้สมองที่หลั่ง PRL (แล็กโตโทรป)
ไมโครอะดีโนมาของต่อมใต้สมองส่วนใหญ่เกิดขึ้นโดยไม่สม่ำเสมอ แต่บางส่วนเกิดขึ้นเป็นส่วนหนึ่งของกลุ่มอาการทางระบบประสาทต่อมไร้ ท่อที่กำหนดโดยพันธุกรรม เช่น MEN 1, กลุ่มอาการ McCune-Albright, กลุ่มอาการ Werner และกลุ่มอาการ Carney (หรือกลุ่มอาการ Carney) กลุ่มอาการหลังมีความเกี่ยวข้องกับความเสี่ยงที่เพิ่มขึ้นของการเกิดเนื้องอกชนิดไม่ร้ายแรงในต่อมฮอร์โมน (ต่อมไร้ท่อ) รวมถึงต่อมใต้สมอง ต่อมหมวกไต ต่อมไทรอยด์ รังไข่ และอัณฑะ
อาการ ไมโครอะดีโนมาของต่อมใต้สมอง
ไมโครอะดีโนมาของต่อมใต้สมองอาจไม่แสดงอาการใดๆ เป็นเวลานานมาก อาการจะแตกต่างกันไปขึ้นอยู่กับตำแหน่ง และมักเกิดจากความผิดปกติของระบบต่อมไร้ท่อ อาการนี้มักพบบ่อยที่สุดในผู้ป่วยที่มีความไม่สมดุลของฮอร์โมนซึ่งเกี่ยวข้องกับการผลิตฮอร์โมนหนึ่งชนิดหรือมากกว่ามากเกินไป ในกรณีส่วนใหญ่ ไมโครอะดีโนมาของต่อมใต้สมองส่วนหน้าจะพบตามตำแหน่ง
ไมโครอะดีโนมาของต่อมใต้สมองมีหลายประเภทขึ้นอยู่กับกิจกรรมของฮอร์โมน ดังนั้น ประเภทที่พบบ่อยที่สุดจึงถือเป็นอะดีโนมาที่ไม่มีการทำงาน ซึ่งก็คือไมโครอะดีโนมาของต่อมใต้สมองที่ไม่มีการทำงานทางฮอร์โมน ซึ่งจะไม่แสดงอาการใดๆ จนกว่าจะถึงขนาดหนึ่ง แต่ไมโครอะดีโนมาของต่อมใต้สมองที่ไม่มีการทำงานทางฮอร์โมนที่กำลังเติบโตอาจกดทับโครงสร้างสมองหรือเส้นประสาทสมองที่อยู่ใกล้เคียงได้ ดังนั้นจึงอาจเกิดไมโครอะดีโนมาของต่อมใต้สมองร่วมกับอาการปวดหัวในบริเวณหน้าผากและขมับได้ [ 8 ] และอาจทำให้เกิดปัญหาด้านการมองเห็นได้เช่นกัน [ 9 ] อย่างไรก็ตาม นักวิจัยอ้างว่าเนื้องอกของต่อมใต้สมองที่ไม่มีการทำงาน (ไม่มีการทำงานทางฮอร์โมน) ใน 96.5% ของกรณีเป็นเนื้องอกขนาดใหญ่ [ 10 ]
ไมโครอะดีโนมาของต่อมใต้สมองที่ทำงานด้วยฮอร์โมน (กลีบหน้า) อาจเกิดขึ้นได้เช่นเดียวกัน โดยจะมีการหลั่งฮอร์โมนโพรแลกติน เพิ่มขึ้น โพรแลกตินมาของต่อมใต้สมองการผลิต PRL ที่เพิ่มขึ้นโดยเซลล์แล็กโทโทรปิกของต่อมใต้สมองส่วนหน้า เรียกว่า ภาวะโพรแลกตินในเลือดสูงเกินปกติในไมโครอะดีโนมาของต่อมใต้สมอง
ต่อมใต้สมองมีไมโครอะดีโนมาในผู้หญิงได้อย่างไร ระดับฮอร์โมนที่สูงผิดปกติจะไปยับยั้งการผลิตเอสโตรเจน โดยอาการแรกๆ จะแสดงออกมาคือ ประจำเดือนไม่มา (ไม่มีประจำเดือน) และ/หรือไม่มีระยะตกไข่ ส่งผลให้ เกิด ภาวะน้ำนมไหลไม่หยุดและไม่สามารถตั้งครรภ์ได้
ไมโครอะดีโนมาของต่อมใต้สมองที่หลั่งฮอร์โมนโปรแลกตินในผู้ชายสามารถนำไปสู่ภาวะฮอร์โมนโปรแลกตินในเลือดต่ำซึ่งส่งผลให้ความต้องการทางเพศลดลง มีอาการหย่อนสมรรถภาพทางเพศ เต้านมโต (ไจเนโคมาสเตีย) และขนบนใบหน้าและร่างกายลดลง
การทำงานของไมโครอะดีมาซึ่งหลั่งคอร์ติโคโทรปิน (ACTH) ทำให้มีการผลิตฮอร์โมนสเตียรอยด์ (กลูโคคอร์ติคอยด์) มากเกินไปจากเปลือกต่อมหมวกไต ซึ่งอาจทำให้เกิดโรค Itsenko-Cushingที่มีสาเหตุจากต่อมใต้สมองได้
ในเด็ก ไมโครอะดีโนมาอาจแสดงอาการออกมาโดยมีอาการของไฮเปอร์คอร์ติซึม (กลุ่มอาการคุชชิง) รวมทั้งปวดศีรษะ อ่อนแรงโดยทั่วไป มีการสะสมของเนื้อเยื่อไขมันมากเกินไปที่ลำตัว ความหนาแน่นของแร่ธาตุในกระดูกและความแข็งแรงของกล้ามเนื้อลดลง ผิวหนังฝ่อเป็นแถบ (ในรูปแบบแถบสีม่วง) เป็นต้น
เมื่อมีไมโครอะดีโนมาที่ผลิตโซมาโทโทรปินที่ใช้งานอยู่ ระดับของ STH ในร่างกายจะเพิ่มขึ้น ในวัยเด็ก ผลการสร้างสารที่มากเกินไปจะกระตุ้นการเจริญเติบโตของกระดูกเกือบทั้งหมดในร่างกายและอาจนำไปสู่ภาวะยักษ์ ในผู้ใหญ่ อาจเกิด ภาวะอะโครเมกาลีได้ โดยกระดูกใบหน้าเติบโตมากขึ้น (ทำให้รูปร่างผิดรูป) และกระดูกอ่อนในข้อต่อของปลายแขน (ซึ่งส่งผลให้สัดส่วนของกระดูกผิดรูปและนิ้วหนาขึ้น) ซึ่งจะทำให้ปวดข้อ เหงื่อออกมากเกินไปและมีการหลั่งซีบัมมากเกินไป และระดับกลูโคสในเลือดสูง
ในบางกรณีที่พบได้น้อยมาก (ใน 1-1.5%) จะมีไมโครอะดีโนมาของต่อมใต้สมองที่ผลิตไทรอยด์ฮอร์โมน และเนื่องจากฮอร์โมนนี้มีผลกระตุ้นต่อมไทรอยด์ ผู้ป่วยจึงมีอาการทางคลินิกของภาวะไทรอยด์ทำงานเกินของต่อมใต้สมองในรูปแบบของไซนัสเต้นเร็วและภาวะหัวใจเต้นผิดจังหวะแบบเอเทรียล ความดันโลหิตสูง น้ำหนักตัวลดลง (พร้อมความอยากอาหารเพิ่มขึ้น) ตลอดจนมีความตื่นเต้นและหงุดหงิดง่ายมากขึ้น
ต่อมใต้สมองที่เรียกว่า intrasellar microadenoma หรือที่เรียกกันว่า endosellar microadenoma เหมือนกับต่อมใต้สมองทั้งหมด อยู่ภายใน sella turcica ซึ่งอยู่ภายในรอยบุ๋มรูปอานม้าทางกายวิภาคในกระดูกสฟีนอยด์ที่ฐานของกะโหลกศีรษะ ในเวลาเดียวกัน ต่อมใต้สมองจะอยู่ที่ด้านล่างของรอยบุ๋มนี้ ซึ่งอยู่ในโพรงต่อมใต้สมอง (บริเวณ intrasellar) และความแตกต่างทั้งหมดในแง่ของคำศัพท์ก็คือ "inside" ในภาษาละตินคือ intra และในภาษากรีกคือ endom
แต่การเกิดไมโครอะดีโนมาของต่อมใต้สมองที่มีการเจริญแบบเหนือเซลลา หมายความว่าเนื้องอกจะเจริญขึ้นมาจากด้านล่างของโพรงต่อมใต้สมอง
เนื้องอกต่อมใต้สมองชนิดซีสต์มีโครงสร้างคล้ายถุงปิด และเป็นรูปแบบที่ไม่มีอาการ
ไมโครอะดีโนมาของต่อมใต้สมองที่มีเลือดออกอาจเป็นผลมาจากภาวะหลอดเลือดสมองแตกหรือกล้ามเนื้อหัวใจตายเนื่องจากเลือดออกร่วมกับการขยายตัวของต่อมและความเสียหายต่อเส้นเลือดฝอยไซนัสซอยด์ของเนื้อในของกลีบหน้า ไซแนปส์นิวโรฮีมัล และ/หรือหลอดเลือดพอร์ทัล
ไมโครอะดีโนมาของต่อมใต้สมองและการตั้งครรภ์
ดังที่ได้กล่าวไปแล้ว ผู้หญิงที่มีต่อมใต้สมองที่สร้างโปรแลกตินมักเป็นหมันเนื่องจากขาดฮอร์โมนเอสโตรเจนและมีการกดการหลั่งฮอร์โมน GnRH (ฮอร์โมนปลดปล่อยโกนาโดโทรปิน) ในรูปแบบจังหวะ เพื่อให้ตั้งครรภ์ได้ จำเป็นต้องทำให้ระดับโปรแลกตินเป็นปกติ มิฉะนั้นจะไม่เกิดการตั้งครรภ์หรือยุติการตั้งครรภ์ตั้งแต่แรก
- หากมีต่อมใต้สมองมี microadenoma สามารถคลอดบุตรได้หรือไม่?
ในสตรีที่มีไมโครอะดีโนมาที่ยังมีการทำงานทางคลินิกที่ได้รับการรักษาด้วยสารกระตุ้นโดปามีน (Cabergoline หรือ Dostinex) ระดับโปรแลกตินอาจกลับมาเป็นปกติ และอาจกลับมามีรอบเดือนและการเจริญพันธุ์อีกครั้ง
หากมีเนื้องอกต่อมใต้สมองชนิดไมโครอะดีโนมา สามารถให้นมบุตรได้หรือไม่?
ในช่วงหลังคลอด หากไม่มีอาการของเนื้องอก ให้เลี้ยงลูกด้วยนมแม่ได้ แต่ต้องติดตามขนาดของเนื้องอก (โดยใช้การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าของสมอง) และหากเนื้องอกโตขึ้น ให้หยุดให้นมแม่
- ไมโครอะดีโนมาของต่อมใต้สมองและการทำเด็กหลอดแก้ว
จำเป็นต้องรักษาภาวะโปรแลกตินในเลือดสูงสำหรับ IVF และสามารถเริ่มขั้นตอนนี้ได้หากระดับโปรแลกตินปกติคงที่เป็นเวลา 12 เดือน และไม่มีความผิดปกติในระดับฮอร์โมนต่อมใต้สมองอื่นๆ ในซีรั่ม
ภาวะแทรกซ้อนและผลกระทบ
เนื้องอกต่อมใต้สมองมีอันตรายอย่างไร แม้ว่าเนื้องอกนี้ไม่ใช่เนื้องอกร้ายแรง แต่การมีอยู่ของเนื้องอกอาจทำให้เกิดภาวะแทรกซ้อนและผลที่ตามมาได้ โดยเฉพาะอย่างยิ่ง:
- ทำให้เกิดภาวะผิดปกติของระบบไฮโปทาลามัส-ต่อมใต้สมอง-ต่อมหมวกไตซึ่งส่งผลให้เกิดโรค Itsenko-Cushing
- ขัดขวางการควบคุมฮอร์โมนของรอบเดือนในผู้หญิง และนำไปสู่อาการหย่อนสมรรถภาพทางเพศในผู้ชาย
- ทำให้เกิดการเจริญเติบโตช้าและภาวะต่อมใต้สมองแคระแกร็น (hypopituitarism) ในเด็ก
- กระตุ้นให้เกิดโรคกระดูกพรุน
เมื่อเนื้องอกที่โตขึ้นกดทับเส้นประสาทตาในบริเวณที่ตัดกัน (ซึ่งใน 80% ของผู้ป่วยจะอยู่เหนือต่อมใต้สมองโดยตรง) จะทำให้การเคลื่อนไหวของลูกตาผิดปกติ (ophthalmoplegia) และการมองเห็นรอบข้างจะเสื่อมลงอย่างค่อยเป็นค่อยไป แม้ว่าไมโครอะดีโนมาโดยทั่วไปจะมีขนาดเล็กเกินกว่าที่จะสร้างแรงกดดันได้
ไมโครอะดีโนมาของต่อมใต้สมองสามารถรักษาได้หรือไม่? ไม่สามารถรักษาได้ แต่เมื่อเวลาผ่านไป เนื้องอกที่ไม่ทำงานทางฮอร์โมนในเด็กอาจลดลงอย่างมาก แต่ในผู้ป่วยประมาณ 10% ไมโครอะดีโนมาอาจเพิ่มขนาดขึ้นได้
การวินิจฉัย ไมโครอะดีโนมาของต่อมใต้สมอง
ในการวินิจฉัยไมโครอะดีโนมาของต่อมใต้สมอง จำเป็นต้องกรอกประวัติผู้ป่วยและตรวจทางห้องปฏิบัติการอย่างครบถ้วน ได้แก่ ตรวจเลือดเพื่อดูระดับฮอร์โมน (ที่ผลิตโดยต่อมใต้สมอง) รวมทั้งตรวจเรดิโออิมมูโนแอสเซย์ของเลือดเพื่อดูระดับโปรแลกติน
หากระดับฮอร์โมนพรอแลกตินปกติพร้อมกับไมโครอะดีโนมาของต่อมใต้สมอง แสดงว่าเนื้องอกนี้ไม่มีการทำงานของฮอร์โมน แต่หากมีอาการของโปรแลกติน ผลลบเทียมดังกล่าวอาจเกิดจากข้อผิดพลาดในการทดสอบในห้องปฏิบัติการ หรือผู้ป่วยอาจเกิดมาโครอะดีโนมาที่ทำให้ก้านต่อมใต้สมองถูกกดทับ
นอกจากนี้อาจจำเป็นต้องมีการทดสอบเพิ่มเติม เช่น ระดับฮอร์โมนไทรอยด์ (T3 และ T4) อิมมูโนโกลบูลิน อินเตอร์ลิวคิน-6 ในซีรั่มเลือด
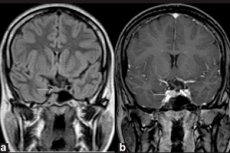
ไมโครอะดีโนมาสามารถตรวจพบได้ด้วยการวินิจฉัยด้วยเครื่องมือเท่านั้น โดยใช้การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) ของสมองและ MRI สำหรับไมโครอะดีโนมาถือเป็นมาตรฐานของการมองเห็น โดยความไวของ MRI ที่ใช้การเพิ่มความคมชัดอยู่ที่ 90%
สัญญาณ MRI ของต่อมใต้สมองที่มีไมโครอะดีโนมาได้แก่ ปริมาตรของต่อมที่ด้านข้างของไมโครอะดีโนมา ขนาดของ sella turcica ที่เพิ่มขึ้น การบางลงและการเปลี่ยนแปลงของรูปร่างของก้นต่อม (ผนังด้านล่าง) การเบี่ยงเบนไปด้านข้างของฐานต่อมใต้สมอง ความเข้มเท่ากันของพื้นที่โค้งมนเมื่อเทียบกับเนื้อเทาในภาพที่ถ่วงน้ำหนัก T1 และ T2 ความเข้มที่สูงกว่าเล็กน้อยในภาพที่ถ่วงน้ำหนัก T2 [ 11 ]
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคจะดำเนินการกับ craniopharyngioma, เนื้องอกเซลล์เม็ด (choristoma) ของต่อมใต้สมอง, ซีสต์ถุง Rathke, การก่อตัวของ dermoid, การอักเสบของต่อมใต้สมอง - autoimmune หรือ lymphocytic hypophysitis, pheochromocytoma, โรคต่อมไทรอยด์ เป็นต้น
ในสตรีที่มีรอบเดือนที่ไม่มีการตกไข่ ต่อมใต้สมองมีไมโครอะดีโนมาและกลุ่มอาการรังไข่มีถุงน้ำหลายใบจะแตกต่างกัน เนื่องจาก 75-90% ของกรณีที่ไม่มีการตกไข่เป็นผลมาจากกลุ่มอาการถุงน้ำหลายใบในรังไข่
ใครจะติดต่อได้บ้าง?
การรักษา ไมโครอะดีโนมาของต่อมใต้สมอง
ในกรณีของอะดีโนมาและไมโครอะดีโนมาของต่อมใต้สมอง การรักษาสามารถทำได้ทั้งทางการแพทย์และการผ่าตัด ในขณะเดียวกัน หากเนื้องอกไม่มีอาการ แนะนำให้ติดตามอาการ นั่นคือทำ MRI เป็นระยะ เพื่อไม่ให้พลาดช่วงเริ่มต้นของการขยายตัวของเนื้องอก
การสั่งยาแต่ละชนิดจะกำหนดโดยขึ้นอยู่กับชนิดของเนื้องอกที่คนไข้เป็น
การบำบัดด้วยยาสำหรับเนื้องอกที่หลั่ง PRL จะดำเนินการด้วยยาจากกลุ่มของสารกระตุ้นของตัวรับโดปามีน D2 ของไฮโปทาลามัส (สารกระตุ้นโดปามีนแบบเลือก) และที่ใช้บ่อยที่สุด ได้แก่ โบรโมคริพทีน (พาร์โลเดล, โบรเมอร์กอล), นอร์โพรแลก และอนุพันธ์เออร์กอตอย่างคาเบอร์โกลีนหรือโดสติเน็กซ์ สำหรับไมโครอะดีโนมาของต่อมใต้สมองที่มีการหลั่งของโพรแลกตินเพิ่มขึ้น
ผลข้างเคียงของ Dostinex (Cabergoline) อาจรวมถึงอาการแพ้ อาการปวดศีรษะและเวียนศีรษะ คลื่นไส้ อาเจียนและปวดท้อง ท้องผูก ความรู้สึกอ่อนแรงหรือเหนื่อยล้า การนอนหลับไม่สนิท และผลข้างเคียงของ Bromocriptine (นอกเหนือจากอาการแพ้) ได้แก่ อาการเจ็บหน้าอก อัตราการเต้นของหัวใจเร็วขึ้นและหายใจลำบาก ไอเป็นเลือด การประสานงานการเคลื่อนไหวลดลง เป็นต้น
ยา Octreotide (Sandostatin), Lanreotide (Somatuline), Pegvisomant ที่ใช้สำหรับเนื้องอกขนาดเล็กและขนาดใหญ่ที่หลั่งฮอร์โมนการเจริญเติบโต เป็นสารยับยั้ง STH และสารต่อต้านตัวรับ
ส่วนเนื้องอกต่อมใต้สมองที่หลั่ง ACTH ที่มีอาการ Itsenko-Cushing จะใช้ Metyrapone (Metopirone) หรือ Mitotane (Lysodren)
ควรพิจารณาการรักษาด้วยการผ่าตัดสำหรับไมโครอะดีโนมาที่ทำงานอยู่ (โดยทำงานด้วยฮอร์โมน) ในกรณีที่การรักษาแบบอนุรักษ์นิยมไม่ได้ผลและเนื้องอกมีการขยายตัวเล็กน้อยเหนือเซลลาเทอร์ซิกา อาจกำหนดให้ทำการผ่าตัดต่อมใต้สมองออก ซึ่งเป็นการผ่าตัดเพื่อเอาไมโครอะดีโนมาของต่อมใต้สมองออก ปัจจุบัน จะทำการผ่าตัดแบบไมโครอะดีโนมาผ่านจมูกหรือผ่านสฟีนอยด์ นั่นคือ การกำจัดไมโครอะดีโนมาของต่อมใต้สมองออกทางจมูก
ภาวะแทรกซ้อนและผลที่อาจเกิดขึ้นจากการผ่าตัดเอาเนื้องอกต่อมใต้สมองชนิดไมโครอะดีโนมาออก ได้แก่ เลือดออกหลังผ่าตัดและการรั่วไหลของน้ำไขสันหลัง (มักต้องผ่าตัดซ้ำ) รวมถึงการอักเสบของเยื่อหุ้มสมอง ความบกพร่องทางสายตา การเกิดเลือดคั่ง เบาหวานจืดชั่วคราว และเนื้องอกต่อมใต้สมองชนิดไมโครอะดีโนมากลับมาเป็นซ้ำ
โฮมีโอพาธีสำหรับต่อมใต้สมองที่มีเนื้องอกต่อมใต้สมองที่มีระดับฮอร์โมนโพรแลกตินในเลือดสูงจะใช้ยาที่ออกฤทธิ์ซึ่งสามารถช่วยบรรเทาอาการได้บางส่วน ตัวอย่างเช่น สำหรับประจำเดือนที่ไม่สม่ำเสมอและภาวะประจำเดือนไม่มา แพทย์จะสั่งจ่ายยาที่ทำจากหมึกปลาหมึก Sepia และยาที่ทำจากพืชดอกหญ้า Pulsatilla และสำหรับกาแลคเตอร์เรีย แพทย์จะสั่งจ่ายยาที่ทำจากรากของไซคลาเมนยุโรป
เห็นได้ชัดว่าไม่ควรหวังว่าการรักษาแบบพื้นบ้านสำหรับไมโครอะดีโนมาของต่อมใต้สมองจะมีประสิทธิภาพมากขึ้น และไม่เพียงแต่เพราะการวินิจฉัยนี้ทำให้หมอสมุนไพรได้รับคำแนะนำจากอาการป่วยของผู้ป่วยเท่านั้น (โดยไม่รู้สาเหตุที่แท้จริง) แต่ยังเป็นเพราะ "การรักษาแบบพื้นบ้าน" หลายๆ วิธีไม่น่าเชื่อถืออีกด้วย คุณไม่จำเป็นต้องไปหาตัวอย่างมากมาย
แหล่งข้อมูลทางอินเทอร์เน็ตบางแห่งแนะนำให้ใช้ส่วนผสมของพริมโรส รากขิง และเมล็ดงาดำเพื่อลดระดับโปรแลกติน แต่พริมโรสช่วยบรรเทาอาการไอแห้งเป็นเวลานาน เสมหะเหลว และรากขิงมีคุณสมบัติกระตุ้นการหลั่งน้ำนมเช่นเดียวกับเมล็ดงาดำ
คุณยังสามารถรับคำแนะนำในการรับประทานทิงเจอร์ของบักเบนได้ แต่ในความเป็นจริงแล้ว ยานี้ใช้ภายในเพื่อรักษาอาการท้องอืด และภายนอกเพื่อบรรเทาอาการปวดข้อรูมาติก มีความเป็นไปได้สูงที่บักเบนจะถูกสับสนกับรากของแบล็กโคฮอช (ชื่ออื่นๆ ของแบล็กโคฮอชคือแบล็กโคฮอชและแบล็กโคฮอช) ซึ่งใช้รักษาอาการร้อนวูบวาบในช่วงวัยหมดประจำเดือน
โภชนาการสำหรับไมโครอะดีโนมาของต่อมใต้สมองควรได้รับความสมดุล โดยลดการบริโภคน้ำตาลและเกลือลง นี่ไม่ใช่การรับประทานอาหารพิเศษ แต่เป็นเพียงการลดปริมาณแคลอรี่ลง
ยกเว้นแอลกอฮอล์ในกรณีของเนื้องอกต่อมใต้สมองชนิดไมโครอะดีโนมา
ฉันควรไปพบแพทย์ท่านใดสำหรับเนื้องอกต่อมใต้สมองชนิดไมโครอะดีโนมา? แพทย์ด้านต่อมไร้ท่อ แพทย์สูตินรีเวช และศัลยแพทย์ประสาทจะดูแลปัญหาที่เกิดขึ้นจากเนื้องอกประเภทนี้
การป้องกัน
เนื่องจากสาเหตุจากสิ่งแวดล้อมหรือรูปแบบการใช้ชีวิตของเนื้องอกต่อมใต้สมองยังไม่เป็นที่ทราบแน่ชัด จึงไม่มีทางที่จะป้องกันการเกิดไมโครอะดีโนมาของต่อมใต้สมองได้
พยากรณ์
เนื้องอกต่อมใต้สมองส่วนใหญ่สามารถรักษาให้หายได้ หากตรวจพบไมโครอะดีโนมาของต่อมใต้สมองที่ทำงานด้วยฮอร์โมนได้ทันเวลา โอกาสที่จะหายดีก็มีสูงและการพยากรณ์โรคก็เป็นไปได้ด้วยดี
ความพิการและไมโครอะดีโนมาของต่อมใต้สมอง: ความพิการอาจเกี่ยวข้องกับการเติบโตของเนื้องอกและความเสียหายของเส้นประสาทตา รวมถึงผลที่ตามมาอื่นๆ ของโรคนี้ ซึ่งความรุนแรงจะแตกต่างกันไปในแต่ละบุคคล และการยอมรับว่าผู้ป่วยทุพพลภาพนั้นขึ้นอยู่กับปัญหาสุขภาพที่มีอยู่และระดับของความผิดปกติทางการทำงาน ซึ่งจะต้องเป็นไปตามเกณฑ์ที่ได้รับการอนุมัติจากกฎหมาย
ไมโครอะดีโนมาของต่อมใต้สมองและกองทัพ: ผู้ป่วยที่เป็นเนื้องอกนี้ (แม้ว่าจะกำจัดออกได้สำเร็จ) ไม่ควรอยู่ในที่ร้อนเกินไป อยู่กลางแดดเป็นเวลานาน และออกกำลังกายมากเกินไป ดังนั้นจึงไม่เหมาะกับการรับราชการทหาร
ผู้ป่วยโรคต่อมใต้สมองที่มีไมโครอะดีโนมาสามารถมีชีวิตอยู่ได้นานแค่ไหน? เนื้องอกนี้ไม่ใช่เนื้อร้าย ดังนั้นจึงไม่มีขีดจำกัดอายุขัย แม้ว่าผู้ป่วยโรคต่อมใต้สมองที่มีไมโครอะดีโนมาจะสร้าง STH อยู่ก็ตาม ก็สามารถเกิดความดันโลหิตสูงและหัวใจมีขนาดใหญ่ขึ้นได้ ซึ่งอาจส่งผลให้มีอายุขัยสั้นลงอย่างมาก ผู้ป่วยโรคอิทเซนโก-คุชชิงและภาวะอะโครเมกาลีจะมีความเสี่ยงต่อการเสียชีวิตเพิ่มขึ้นในผู้ป่วยที่มีอายุมากกว่า 45 ปี

