ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคโครห์น
ตรวจสอบล่าสุด: 12.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคโครห์นเป็นโรคอักเสบเรื้อรังที่แพร่กระจายผ่านผนังทางเดินอาหาร โดยทั่วไปจะส่งผลต่อลำไส้เล็กส่วนปลายและลำไส้ใหญ่ แต่สามารถเกิดขึ้นได้ในทุกระดับของทางเดินอาหาร อาการได้แก่ ท้องเสียและปวดท้อง อาจมีฝี ฝีหนองภายในและภายนอก และลำไส้อุดตัน
โรคโครห์น - พยาธิวิทยาของลำไส้
เนื่องจากโรคนี้สามารถเกิดขึ้นได้ทุกส่วนของทางเดินอาหาร จึงมีการจำแนกประเภทโรคเพื่อแยกรูปแบบของโรคได้ ดังนั้น ในกรณีของโรคลำไส้ใหญ่อักเสบ ลำไส้เล็กส่วนต้นและลำไส้ใหญ่จะได้รับผลกระทบเป็นหลัก ในกรณีของโรคกระเพาะและลำไส้เล็กส่วนต้น - กระเพาะอาหารและลำไส้เล็กส่วนต้น ในกรณีของโรคลำไส้อักเสบ ลำไส้เล็กส่วนต้นจะได้รับผลกระทบ ในกรณีของโรคลำไส้เล็กส่วนต้น ลำไส้เล็กส่วนต้นและลำไส้เล็กส่วนต้นจะได้รับความเสียหาย ในกรณีของโรคลำไส้อักเสบของลำไส้ใหญ่ ส่วนอื่นๆ ของทางเดินอาหารจะไม่ได้รับผลกระทบ
อาจมีอาการนอกลำไส้ โดยเฉพาะโรคข้ออักเสบ การวินิจฉัยโรคโครห์นทำได้โดยการส่องกล้องลำไส้ใหญ่และการตรวจสารทึบรังสีด้วยแบเรียม การรักษาประกอบด้วย 5-ASA, กลูโคคอร์ติคอยด์, ยาปรับภูมิคุ้มกัน, แอนติไซโตไคน์, ยาปฏิชีวนะ และมักทำการผ่าตัด
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
รหัส ICD-10
ICD นิยามโรคโครห์นว่าเป็นอาการอักเสบของทางเดินอาหารซึ่งไม่ทราบสาเหตุ โดยมีลักษณะเฉพาะคือมีความเสียหายต่อส่วนต่างๆ ของร่างกาย มีการกลับมาเป็นซ้ำ มีแผลเป็น ซึ่งในบางกรณีอาจมีภาวะแทรกซ้อนร่วมด้วย โรคนี้สามารถเกิดขึ้นกับลำไส้เล็กและลำไส้ใหญ่พร้อมกันหรือแยกกันก็ได้ อุบัติการณ์ของโรคอยู่ที่ประมาณ 25 รายต่อประชากร 100,000 คน ในกรณีนี้ โรคแบบผสมมักเกิดขึ้นบ่อยที่สุดเมื่อเกิดกับทั้งลำไส้ใหญ่และลำไส้เล็ก ปัจจัยเสี่ยงต่อการเกิดโรค ได้แก่ ความเสี่ยงทางพันธุกรรม โรคลำไส้เรื้อรัง การตรวจด้วยกล้องจุลทรรศน์สามารถแยกความแตกต่างระหว่างแผลและเนื้อเยื่อที่มีเนื้อเยื่อเป็นก้อน ในขณะที่การตรวจด้วยกล้องจุลทรรศน์สามารถระบุอาการบวมน้ำในบริเวณที่เสียหายและการขยายตัวของลิมโฟโฟลิเคิลใต้เยื่อเมือก ระยะของการเกิดโรค:
- ระยะเฉียบพลัน มีอาการท้องเสียเฉียบพลัน อ่อนเพลีย ปวดท้องด้านขวา
- ระยะกึ่งเฉียบพลัน มีลักษณะเป็นแผลเป็นมากขึ้น มีเนื้อเยื่ออักเสบเป็นก้อน และลำไส้ตีบตัน อาการปวดคือปวดเกร็ง
- ระยะเรื้อรัง มีลักษณะอาการลุกลามของโรคมากขึ้นและมีภาวะแทรกซ้อน
สาเหตุของโรคโครห์น
ปัจจุบันยังไม่สามารถเข้าใจสาเหตุของโรคโครห์นได้อย่างสมบูรณ์ มีข้อเสนอแนะว่าโรคนี้สามารถถ่ายทอดทางพันธุกรรมได้ และอาจเกิดจากพยาธิสภาพติดเชื้อและปัจจัยทางภูมิคุ้มกันด้วย
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
โรคโครห์นเกิดขึ้นได้อย่างไร?
โรคโครห์นเริ่มด้วยการอักเสบของช่องทวารและการเกิดฝีหนอง ซึ่งพัฒนาไปสู่แผลเล็ก ๆ ในบริเวณแอฟทอยด์ แผลบนเยื่อเมือกเหล่านี้อาจพัฒนาไปสู่แผลตามยาวและตามขวางที่ลึก โดยมีอาการบวมของเยื่อเมือกมาก่อนหน้า ทำให้เกิดการเปลี่ยนแปลงของลำไส้แบบ "กรวดหิน" อันเป็นเอกลักษณ์
การแพร่กระจายของการอักเสบที่ผนังลำไส้ทำให้เกิดอาการบวมน้ำเหลืองและผนังลำไส้และเยื่อหุ้มลำไส้หนาขึ้น เนื้อเยื่อไขมันในเยื่อหุ้มลำไส้มักจะขยายไปถึงพื้นผิวซีโรซัลของลำไส้ ต่อมน้ำเหลืองในเยื่อหุ้มลำไส้มักจะขยายใหญ่ขึ้น การอักเสบที่รุนแรงอาจทำให้ชั้นกล้ามเนื้อโต พังผืด และเกิดการตีบ ซึ่งอาจทำให้ลำไส้อุดตันได้ ลักษณะเด่นคือการเกิดฝีและรูรั่วที่มีโครงสร้างอยู่ติดกัน รวมถึงห่วงลำไส้ กระเพาะปัสสาวะ หรือกล้ามเนื้อสะโพก อาจเปิดออกที่ผนังหน้าท้องด้านหน้าหรือด้านข้างได้ ไม่ว่ากระบวนการนี้จะดำเนินไปในช่องท้องอย่างไร รูรั่วและฝีรอบทวารหนักก็จะเกิดขึ้น 1/4-1/3 ของกรณี ภาวะแทรกซ้อนเหล่านี้มักเป็นด้านที่ไม่พึงประสงค์ที่สุด
ก้อนเนื้อที่ไม่เป็นเม็ดอาจก่อตัวขึ้นในต่อมน้ำเหลือง เยื่อบุช่องท้อง ตับ และส่งผลต่อผนังลำไส้ทุกชั้น อาการที่บ่งชี้โรคได้คือตรวจพบก้อนเนื้อ แต่โรคโครห์นในผู้ป่วย 50% ไม่ได้มีลักษณะเฉพาะคือมีก้อนเนื้อ การเกิดก้อนเนื้อมักไม่เกี่ยวข้องกับอาการทางคลินิก
ส่วนของลำไส้ที่ได้รับผลกระทบนั้นแยกออกจากลำไส้ปกติ ("โซนเงียบ") อย่างชัดเจน ดังนั้นจึงได้ชื่อว่าลำไส้อักเสบตามภูมิภาค โรคโครห์นส่งผลกระทบต่อเฉพาะลำไส้เล็กส่วนปลายในประมาณ 35% ของกรณี (ileitis) ใน 45% - ลำไส้เล็กส่วนปลายและลำไส้ใหญ่ได้รับผลกระทบ (ileocolitis) โดยความเสียหายส่วนใหญ่จะเกิดขึ้นที่ด้านขวาของลำไส้ใหญ่ ในประมาณ 20% ของกรณี ลำไส้ใหญ่ได้รับผลกระทบเท่านั้น (granulomatous colitis) และในกรณีส่วนใหญ่ ซึ่งแตกต่างจากแผลในลำไส้ใหญ่ (ulcerative colitis หรือ UC) ทวารหนักไม่ได้รับผลกระทบเสมอไป บางครั้งลำไส้เล็กทั้งหมดได้รับผลกระทบ (jejunoileitis) น้อยมากที่กระเพาะอาหาร ลำไส้เล็กส่วนต้น หรือหลอดอาหารจะได้รับผลกระทบ ในกรณีที่ไม่มีการผ่าตัด โรคนี้มักจะไม่แพร่กระจายไปยังบริเวณลำไส้เล็กที่ไม่เกี่ยวข้องกับกระบวนการนี้เมื่อได้รับการวินิจฉัยในเบื้องต้น
มีความเสี่ยงในการเกิดมะเร็งในบริเวณลำไส้เล็กที่ได้รับผลกระทบเพิ่มขึ้น ผู้ป่วยที่มีอาการลำไส้ใหญ่จะมีความเสี่ยงในการเกิดมะเร็งลำไส้ใหญ่ในระยะยาว เช่นเดียวกับโรคลำไส้ใหญ่อักเสบเรื้อรัง ขึ้นอยู่กับขอบเขตและระยะเวลาของโรค
อาการของโรคโครห์น
โรคโครห์นมีลักษณะอาการเริ่มแรกดังนี้ ท้องเสียเรื้อรัง ปวดท้อง มีไข้ เบื่ออาหาร และน้ำหนักลด ท้องอืดและอาจเจ็บเมื่อถูกคลำ มีก้อนเนื้อหรือปวดแสบ เลือดออกทางทวารหนักมากพบได้น้อย ยกเว้นในแผลที่ลำไส้ใหญ่เพียงแห่งเดียว ซึ่งอาจเกิดขึ้นได้ในลำไส้ใหญ่อักเสบเป็นแผล ผู้ป่วยบางรายมีแผลที่ช่องท้องเฉียบพลัน ซึ่งคล้ายกับไส้ติ่งอักเสบเฉียบพลันหรือลำไส้อุดตัน ผู้ป่วยประมาณหนึ่งในสามมีแผลรอบทวารหนัก (โดยเฉพาะรอยแยก) ซึ่งบางครั้งเป็นอาการหลักหรืออาจเป็นสาเหตุของอาการบ่น ในเด็ก อาการนอกลำไส้มักเด่นชัดกว่าอาการทางระบบทางเดินอาหาร อาการหลัก ได้แก่ ข้ออักเสบ ไข้โดยไม่ทราบสาเหตุ โลหิตจาง หรือการเจริญเติบโตช้า และอาจไม่มีอาการปวดท้องหรือท้องเสีย
หากโรคโครห์นกลับมาเป็นซ้ำ อาการจะเปลี่ยนไป อาการปวดเป็นอาการหลักและมักเกิดขึ้นพร้อมกับอาการกำเริบตามปกติ ผู้ป่วยที่มีอาการกำเริบรุนแรงหรือเป็นฝีจะรู้สึกเจ็บเมื่อคลำ รู้สึกตึงเมื่อถูกปกป้อง มีอาการทางช่องท้อง และมีอาการมึนเมาโดยทั่วไป บริเวณลำไส้ตีบอาจทำให้ลำไส้อุดตัน โดยมีอาการปวดท้อง ท้องอืด ท้องผูก และอาเจียนเป็นลักษณะเฉพาะ พังผืดหลังการผ่าตัดครั้งก่อนอาจทำให้ลำไส้อุดตันได้เช่นกัน ซึ่งจะเริ่มเฉียบพลันโดยไม่มีไข้ ปวด หรือรู้สึกไม่สบายซึ่งเป็นลักษณะเฉพาะของการอุดตันในช่วงที่อาการกำเริบ การเกิดรูรั่วระหว่างถุงน้ำในลำไส้ทำให้เกิดฟองอากาศในปัสสาวะ (pneumouria) การเจาะทะลุเข้าไปในช่องท้องโดยอิสระนั้นพบได้ไม่บ่อยนัก
โรคโครห์นเรื้อรังทำให้เกิดอาการทั่วร่างกายหลายอย่าง เช่น ไข้ น้ำหนักลด ซูบผอม และอาการแสดงภายนอกลำไส้
โรคโครห์นแบ่งได้เป็น 3 รูปแบบหลักตามการจำแนกประเภทเวียนนา: (1) อักเสบเป็นหลัก ซึ่งหลังจากหลายปีที่โรคดำเนินไป มักจะกลายเป็น (2) ตีบหรืออุดตัน หรือ (3) เจาะทะลุหรือเป็นรูพรุนเป็นหลัก รูปแบบทางคลินิกที่แตกต่างกันเหล่านี้กำหนดแนวทางการรักษาที่แตกต่างกัน การศึกษาทางพันธุกรรมบางกรณีแนะนำพื้นฐานทางโมเลกุลสำหรับการจำแนกประเภทนี้
โรคโครห์นและการตั้งครรภ์
ผู้เชี่ยวชาญหลายคนมองโรคโครห์นและการตั้งครรภ์ต่างกัน บางคนอ้างว่าโรคโครห์นไม่มีผลกระทบอย่างมีนัยสำคัญต่อการตั้งครรภ์ กระบวนการคลอด และทารกในครรภ์ ยกเว้นในกรณีที่โรคกำเริบในช่วงนี้ อย่างไรก็ตาม ผู้เชี่ยวชาญส่วนใหญ่เชื่อว่าการตั้งครรภ์อาจส่งผลเสียต่อการพัฒนาของโรคได้ เนื่องจากมดลูกที่ขยายใหญ่จะกดทับส่วนลำไส้ และระดับคอร์ติซอลในร่างกายจะเพิ่มขึ้น ซึ่งจะลดลงอย่างรวดเร็วหลังคลอด การพยากรณ์โรคยังขึ้นอยู่กับว่าการตั้งครรภ์เกิดขึ้นในช่วงที่อาการสงบหรือกำเริบ หากโรคไม่มีภาวะแทรกซ้อน มักจะไม่ส่งผลต่อการตั้งครรภ์ ในกรณีที่รุนแรง โรคโครห์นอาจทำให้เกิดความเสี่ยงต่อการแท้งบุตร และยังอาจเป็นภัยคุกคามต่อชีวิตของทารกในครรภ์ระหว่างการคลอดบุตรได้อีกด้วย ภาวะแทรกซ้อนระหว่างกระบวนการคลอดมักเกิดขึ้นหากโรคเกิดขึ้นหรือแย่ลงในระหว่างการตั้งครรภ์ การกำเริบของโรคในระหว่างตั้งครรภ์นั้นตรวจพบได้ยากเนื่องจากภาพทางคลินิกแทบจะไม่เปลี่ยนแปลง ในกรณีของลำไส้อุดตัน ลำไส้ตีบ และการเกิดรูรั่ว อาจเกิดผลกระทบเชิงลบต่อการตั้งครรภ์ได้แม้ในช่วงที่โรคสงบ หากอาการของโรคลดลงอย่างต่อเนื่อง การตั้งครรภ์ที่มีโรคโครห์นก็เป็นไปได้ แต่การกำเริบของโรคอาจเป็นข้อห้ามในการตั้งครรภ์
มันเจ็บที่ไหน?
โรคโครห์นและลำไส้ใหญ่อักเสบเป็นแผล
เชื่อกันว่าโรคโครห์นและลำไส้ใหญ่อักเสบมีแผลเป็นเกี่ยวข้องกับความเสี่ยงทางพันธุกรรม รวมถึงผลกระทบของสารก่อโรคต่อระบบทางเดินอาหาร ความแตกต่างหลักระหว่างโรคเหล่านี้คือ ในลำไส้ใหญ่อักเสบมีแผลเป็น มักเกิดเฉพาะลำไส้ใหญ่เท่านั้นที่อ่อนแอ ในขณะที่โรคโครห์นจะเกิดกับส่วนต่างๆ ของระบบทางเดินอาหาร โรคลำไส้ใหญ่อักเสบมีแผลเป็นมักกระจุกตัวอยู่ในลำไส้ใหญ่ส่วนใดส่วนหนึ่ง ในโรคโครห์น โรคนี้สามารถครอบคลุมหลายบริเวณของลำไส้ อาการของโรคโครห์นและลำไส้ใหญ่อักเสบมีความสัมพันธ์กันมาก และไม่สามารถแยกความแตกต่างระหว่างโรคทั้งสองได้อย่างแม่นยำ มักจะต้องทำการตรวจชิ้นเนื้อเพื่อแยกความแตกต่างระหว่างโรคทั้งสองนี้ อาการทั่วไปของโรคเหล่านี้ ได้แก่ ท้องเสียและมีไข้ ปวดท้อง เบื่ออาหารหรือเบื่ออาหาร น้ำหนักลด และอ่อนแรงทั่วไป อาจมีอาการคลื่นไส้ อาเจียน และปวดข้อร่วมด้วย ควรสังเกตว่าอาการที่คล้ายกันนี้ยังสามารถพบเห็นได้ในพยาธิสภาพอื่นๆ ของระบบทางเดินอาหารด้วย ดังนั้นการวินิจฉัยที่มีคุณภาพจึงมีความสำคัญอย่างยิ่งในการวินิจฉัยที่ถูกต้อง
เหตุใดโรคโครห์นจึงอันตราย?
เพื่อไม่ให้การรักษาล่าช้าและรีบไปพบแพทย์ผู้เชี่ยวชาญ ผู้ป่วยจำเป็นต้องทราบว่าเหตุใดโรคโครห์นจึงเป็นอันตราย:
- เมื่อโรคดำเนินไป จำนวนส่วนลำไส้ที่ได้รับผลกระทบก็จะเพิ่มขึ้น
- การกลับมาเป็นซ้ำของโรคอันเป็นผลจากการผ่าตัด (แผลบริเวณลำไส้ส่วนต้น)
- การเกิดรูรั่วในทวารหนักและส่วนอื่น ๆ ของระบบย่อยอาหาร
- การพัฒนาของโรคทางภายนอกลำไส้ (โรคผิวหนังแดง โรคผิวหนังอักเสบ โรคเยื่อบุตาอักเสบ โรคยูเวอไอติส โรคข้ออักเสบกระดูกสันหลังอักเสบยึดติด)
- ลำไส้อุดตัน
- เสี่ยงต่อการเกิดมะเร็งต่อมน้ำเหลือง
- ลำไส้ใหญ่ทะลุ มีเลือดออกในลำไส้
- ภาวะลำไส้ใหญ่ขยายตัว
- การดูดซึมสารอาหารในลำไส้เล็กไม่เพียงพอ
การวินิจฉัยโรคโครห์น
ควรสงสัยโรคโครห์นในผู้ป่วยที่มีอาการอักเสบหรืออุดตัน ในผู้ป่วยที่ไม่มีอาการทางระบบทางเดินอาหารที่ชัดเจนแต่มีฝีรอบทวารหนัก และในผู้ป่วยที่มีโรคข้ออักเสบที่ไม่ทราบสาเหตุ ผื่นแดงที่ต่อมน้ำเหลือง มีไข้ โลหิตจาง หรือ (ในเด็ก) การเจริญเติบโตไม่ดี ประวัติครอบครัวยังทำให้สงสัยว่าเป็นโรคโครห์นมากขึ้น อาการและสัญญาณที่คล้ายคลึงกันของโรคโครห์น (เช่น อาการปวดท้อง ท้องเสีย) อาจเกิดจากโรคทางเดินอาหารอื่นๆ โรคโครห์นแตกต่างจากลำไส้ใหญ่อักเสบเป็นแผล การวินิจฉัยอาจทำได้ยากใน 20% ของกรณีที่โรคโครห์นจำกัดอยู่แค่ลำไส้ใหญ่ อย่างไรก็ตาม เนื่องจากการรักษาโรคเหล่านี้มีความคล้ายคลึงกัน ความแตกต่างนี้จึงมีความสำคัญเฉพาะเมื่อพิจารณาข้อบ่งชี้สำหรับการรักษาด้วยการผ่าตัดหรือการบำบัดตามประสบการณ์เท่านั้น
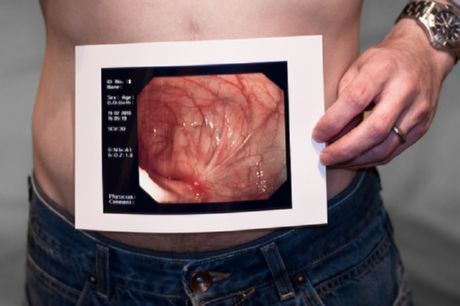
ผู้ป่วยที่มีอาการของช่องท้องเฉียบพลัน (ไม่ว่าจะใหม่หรือกลับมาเป็นซ้ำ) จำเป็นต้องตรวจเอกซเรย์ช่องท้องด้านข้างและเอพี รวมถึงซีทีช่องท้องการศึกษาเหล่านี้สามารถระบุการอุดตันหรือสาเหตุอื่นๆ ที่เป็นไปได้ของช่องท้องเฉียบพลัน (เช่น ไส้ติ่งอักเสบ) อัลตราซาวนด์สามารถประเมินพยาธิวิทยาทางนรีเวชในผู้หญิงที่มีอาการปวดท้องน้อยและอุ้งเชิงกรานได้ดีขึ้น
หากอาการเริ่มแรกของโรคไม่รุนแรง การตรวจระบบทางเดินอาหารและลำไส้เล็กด้วยรังสีเอกซ์เฉพาะจุดของลำไส้เล็กส่วนปลายจะดีกว่าการตรวจด้วย CT การตรวจระบบทางเดินอาหารจะวินิจฉัยได้หากพบว่าลำไส้แคบลงอย่างเห็นได้ชัด (ทำให้เกิด "สัญญาณของเส้น") หรือลำไส้แยกออกจากกัน หากผลการตรวจเหล่านี้ไม่ชัดเจน การส่องกล้องตรวจลำไส้ด้วยเอนเทอโรไคล์มหรือการส่องกล้องตรวจลำไส้ด้วยแคปซูลอาจเผยให้เห็นแผลในช่องปากและแผลเป็นเส้นตรงที่ผิวเผิน อาจใช้การสวนล้างด้วยแบเรียมหากมีอาการลำไส้ใหญ่เป็นส่วนใหญ่ (เช่น ท้องเสีย) ซึ่งอาจแสดงให้เห็นการไหลย้อนของแบเรียมเข้าไปในลำไส้เล็กส่วนปลายพร้อมกับลิ้นหัวใจทำงานไม่เพียงพอ เป็นก้อนแข็ง ผนังหนาขึ้น และช่องลำไส้แคบ ผลการตรวจทางรังสีที่คล้ายกันนี้พบได้ในมะเร็งลำไส้ใหญ่ มะเร็งลำไส้ใหญ่ส่วนปลาย มะเร็งต่อมน้ำเหลือง หลอดเลือดอักเสบทั่วร่างกาย ลำไส้อักเสบจากการฉายรังสี วัณโรคในลำไส้เล็กส่วนปลาย และเนื้อเยื่ออักเสบจากอะมีบา
ในกรณีที่ไม่ปกติ (เช่น ท้องเสียเป็นส่วนใหญ่และมีอาการปวดเล็กน้อย) โรคโครห์นจะได้รับการวินิจฉัยในลักษณะเดียวกับที่สงสัยว่าเป็นแผลในลำไส้ใหญ่ โดยการส่องกล้องลำไส้ใหญ่ (รวมถึงการตรวจชิ้นเนื้อ การศึกษาจุลินทรีย์ที่ทำให้เกิดโรคในลำไส้ และหากเป็นไปได้ การถ่ายภาพของลำไส้เล็กส่วนปลาย) การส่องกล้องทางเดินอาหารส่วนบนอาจเผยให้เห็นการมีส่วนเกี่ยวข้องของกระเพาะอาหารและลำไส้เล็กส่วนต้นได้ แม้จะไม่มีอาการทางเดินอาหารส่วนบนก็ตาม
ควรทำการศึกษาในห้องปฏิบัติการเพื่อวินิจฉัยภาวะโลหิตจาง อัลบูมินในเลือดต่ำ และความผิดปกติของอิเล็กโทรไลต์ ควรตรวจการทำงานของตับ หาก ระดับ ฟอสฟาเตสอัลคาไลน์และแกมมากลูตาเมลทรานสเปปติเดสสูงขึ้น อาจบ่งชี้ถึงภาวะท่อน้ำดีอักเสบแข็งชนิดปฐมภูมิได้ ภาวะเม็ดเลือดขาวสูงหรือสารตั้งต้นในระยะเฉียบพลันสูง (เช่นESR, CRP) ไม่จำเพาะ แต่สามารถใช้การตรวจติดตามเป็นระยะเพื่อติดตามกิจกรรมของโรคได้
แอนติบอดีต่อไซโทพลาสซึมของแอนตินิวโทรฟิลรอบนิวเคลียสมีอยู่ 60-70% ของผู้ป่วยที่เป็นแผลในลำไส้ใหญ่ และมีเพียง 5-20% ของผู้ป่วยที่เป็นโรคโครห์น โรคโครห์นมีลักษณะเฉพาะคือมีแอนติบอดีต่อแอนตินิวโทรฟิล-ซัคคาโรไมซีส เซเรวิเซีย อย่างไรก็ตาม การทดสอบเหล่านี้ไม่สามารถแยกความแตกต่างระหว่างโรคทั้งสองได้อย่างน่าเชื่อถือ การทดสอบเหล่านี้มีประโยชน์ในกรณีของ "ลำไส้ใหญ่อักเสบไม่ทราบสาเหตุ" และไม่แนะนำให้ใช้ในการวินิจฉัยตามปกติ
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
อัลกอริทึมสำหรับการวินิจฉัยโรคโครห์น
การวินิจฉัยโรคโครห์นทำได้โดยใช้การเอกซเรย์และการส่องกล้อง ซึ่งช่วยให้สามารถประเมินสภาพทางเดินอาหารได้ เมื่อวิเคราะห์อุจจาระ จะตรวจพบเม็ดเลือดขาว การพบเม็ดเลือดขาวในอุจจาระบ่งชี้ถึงกระบวนการอักเสบที่ผนังลำไส้ หากโรคทำให้ถ่ายอุจจาระเหลว จะมีการตรวจหาเชื้อก่อโรค ไข่พยาธิ และเชื้อคลอสตริเดียม เมื่อวินิจฉัยโรคโครห์น จะใช้การส่องกล้องตรวจลำไส้ใหญ่ โดยเอกซเรย์ลำไส้ใหญ่พร้อมกับใส่สารทึบแสง (สารละลายแบเรียมซัลเฟตในน้ำผสมแทนนิน) ผู้ป่วยจะได้รับคำแนะนำให้รับประทานอาหารพิเศษก่อนเข้ารับการตรวจ 2-3 วัน และในวันก่อนหน้านั้น ให้รับประทานน้ำมันละหุ่ง (ประมาณ 30 กรัม) ในตอนเย็น จะมีการสวนล้างลำไส้และห้ามรับประทานอาหารใดๆ จนกว่าจะสิ้นสุดขั้นตอนการตรวจ การตรวจเอ็กซ์เรย์ช่องผ่านของแบเรียมจะดำเนินการเพื่อประเมินความสามารถในการขับถ่ายของลำไส้ใหญ่และการโต้ตอบกับอวัยวะอื่น ๆ วิธีการสอดท่อช่วยหายใจเข้าไปในลำไส้เล็กช่วยให้สามารถตรวจลำไส้เล็กได้โดยการสอดแบเรียมเข้าไปโดยใช้สายให้อาหารทางจมูก หลังจากเอ็กซ์เรย์แล้ว สามารถทำการตรวจด้วยรังสีเอกซ์เพื่อแยกความแตกต่างระหว่างกระบวนการอักเสบและกระบวนการไม่อักเสบได้ วิธีนี้ช่วยให้สามารถตรวจสอบกิจกรรมของระบบทางเดินอาหารได้ และขึ้นอยู่กับข้อเท็จจริงที่ว่าผู้ป่วยรับประทานอาหารที่มีฉลากไอโซโทปกัมมันตภาพรังสี หลังจากนั้น จะมีการเฝ้าติดตามกระบวนการเคลื่อนตัวของอาหารผ่านระบบทางเดินอาหารโดยใช้เครื่องมือพิเศษ นอกจากนี้ ยังทำการตรวจเลือดและอุจจาระและอิมมูโนแกรมเพื่อเป็นส่วนหนึ่งของการวินิจฉัยที่ครอบคลุมอีกด้วย
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
การทดสอบสำหรับโรคโครห์น
การตรวจเลือดเพื่อวินิจฉัยโรคโครห์นพบว่าเม็ดเลือดแดงมีอัตราการตกตะกอนเพิ่มขึ้น ความไม่สมดุลของเกลือในน้ำ ระดับโปรตีนในพลาสมาต่ำ และการขาดกรดโฟลิก วิตามินบี 12 และดี การตรวจด้วยกล้องตรวจอุจจาระพบระดับกรดไขมันและเกลือที่สูงขึ้น มีแป้งที่ไม่ถูกย่อยจำนวนมากในอุจจาระ และมีระดับไนโตรเจนที่สูงขึ้นในอุจจาระ การส่องกล้องตรวจกระเพาะอาหารและลำไส้เล็กจะพบบริเวณที่ได้รับผลกระทบในทางเดินอาหารส่วนบน การส่องกล้องตรวจลำไส้ใหญ่ส่วนต้นจะพบการเปลี่ยนแปลงทางพยาธิวิทยาในทวารหนัก การส่องกล้องในระยะเริ่มแรกของโรคจะพบรอยโรคที่กัดกร่อนในช่องปาก และมีเมือกที่มีหนองอยู่ตามผนังลำไส้
เอกซเรย์
เมื่อวินิจฉัยโรคโครห์น การเอกซเรย์มีความสำคัญมาก เนื่องจากสามารถใช้เพื่อระบุตำแหน่งของกระบวนการอักเสบได้อย่างแม่นยำ การเอกซเรย์มีความสำคัญอย่างยิ่งเมื่อตรวจลำไส้เล็ก เนื่องจากเป็นวิธีเดียวที่จะตรวจได้ ก่อนเริ่มขั้นตอน ผู้ป่วยต้องรับประทานของเหลวที่ประกอบด้วยแบเรียม ซึ่งสามารถให้ผ่านทางทวารหนัก (การสวนล้างด้วยแบเรียม) ได้ ในการเอกซเรย์ ของเหลวจะถูกระบุด้วยสีขาว ซึ่งทำให้คุณสามารถดูแผลในกระเพาะ ลำไส้ตีบ ฯลฯ ได้ หากการศึกษาดังกล่าวไม่ได้ผล แพทย์จะสั่งให้ทำการเอกซเรย์ประเภทอื่นเพิ่มเติม
การส่องกล้องลำไส้ใหญ่
การส่องกล้องลำไส้ใหญ่มีความสำคัญมากในการวินิจฉัยโรคโครห์น การส่องกล้องลำไส้ใหญ่สำหรับโรคโครห์นช่วยให้คุณได้ภาพที่สมบูรณ์ที่สุดของสภาพลำไส้ใหญ่ ช่วยระบุการมีอยู่ของการก่อตัวของแผล การอักเสบ และเลือดออก การตรวจลำไส้ใหญ่ช่วยให้คุณตรวจได้อย่างสมบูรณ์ตั้งแต่ไส้ติ่งไปจนถึงทวารหนัก โดยปกติแล้วจะทำหัตถการโดยไม่ใช้ยาสลบก่อน การใช้ยาสลบเฉพาะที่จะทำในกรณีที่มีอาการปวดอย่างรุนแรงที่ทวารหนัก รวมถึงในกรณีที่มีกระบวนการรุนแรงที่ขัดขวางการทำงานของลำไส้เล็ก เช่น การเกิดพังผืดในช่องท้อง หัตถการจะทำในท่านอนโดยสอดอุปกรณ์พิเศษ (กล้องส่องลำไส้ใหญ่) เข้าไปในทวารหนักผ่านทวารหนัก สองวันก่อนการส่องกล้องลำไส้ใหญ่ ผู้ป่วยจะได้รับอาหารที่มีกากใยต่ำ โดยวันก่อนและในวันตรวจ ควรรับประทานอาหารที่มีแต่ของเหลว (น้ำซุป ชา) เท่านั้น แนะนำให้รับประทานน้ำมันละหุ่งในวันก่อนการตรวจด้วย ละลายน้ำมัน 2 ช้อนโต๊ะในคีเฟอร์ประมาณครึ่งแก้วแล้วรับประทาน ซึ่งจะช่วยทำความสะอาดลำไส้ใหญ่ได้อย่างสมบูรณ์ ในตอนเช้า ก่อนทำหัตถการ จะมีการสวนล้างลำไส้อีกครั้งหรือสองครั้ง จนกว่าลำไส้จะสะอาดหมดจดและปล่อยน้ำออกจากลำไส้
ใครจะติดต่อได้บ้าง?
โรคโครห์นรักษาโรคได้อย่างไร?
ปัจจุบันยังไม่มีคำตอบที่ชัดเจนสำหรับคำถามว่าจะรักษาโรคโครห์นอย่างไร เนื่องจากสาเหตุของโรคนี้ยังไม่ชัดเจน ดังนั้น การรักษาหลักสำหรับการพัฒนาของโรคนี้จึงมุ่งเป้าไปที่การลดการอักเสบ รักษาเสถียรภาพของสภาพของผู้ป่วย และป้องกันภาวะแทรกซ้อน โรคนี้ต้องรักษาโดยแพทย์ระบบทางเดินอาหารและแพทย์ช่องทวารหนัก หากมีความเสี่ยงต่อชีวิตของผู้ป่วยในทันที แพทย์จะสั่งให้ทำการผ่าตัด เช่น เมื่อเกิดฝีขึ้น รวมถึงเมื่อวิธีการรักษาแบบอนุรักษ์นิยมไม่ได้ผล การรักษาแบบอนุรักษ์นิยมสำหรับโรคโครห์นส่วนใหญ่เกี่ยวข้องกับการกำหนดอาหาร เช่น ตารางหมายเลข 4B อาหารช่วยลดการระคายเคืองของทางเดินอาหารและกระบวนการหมัก ลดการหลั่งในกระเพาะอาหารและการหลั่งน้ำดี โภชนาการทางอาหารต่างๆ มีเป้าหมายเพื่อลดความเจ็บปวดและแก้ไขการทำงานของระบบย่อยอาหาร การรักษาด้วยยาจะมุ่งเน้นไปที่การบรรเทาการอักเสบและอาการของโรค เสริมสร้างการป้องกันของร่างกาย ยาซัลฟาซาลาซีนรับประทานก่อนอาหารวันละ 4 ครั้ง ครั้งละ 1-2 กรัมในระยะเฉียบพลันของโรค ในระยะบรรเทาอาการ ให้ลดขนาดยาลงทีละน้อยเหลือ 500 มิลลิกรัม ยาเมซาลาซีนรับประทานทางปากครั้งละ 400-800 มิลลิกรัม วันละ 3 ครั้ง เป็นเวลา 2-3 เดือน ในระหว่างการรักษา อาจใช้คอร์ติโคสเตียรอยด์ ยากดภูมิคุ้มกัน ยากดภูมิคุ้มกันที่บล็อกไซโตไคน์ที่ทำให้เกิดการกัดเซาะและแผลในผนังลำไส้ในระยะสั้นได้เช่นกัน เมโทรนิดาโซลและซิโปรฟลอกซาซินเป็นยาต้านแบคทีเรียสำหรับการเกิดการก่อตัวเป็นหนอง ขึ้นอยู่กับอาการของโรค ผู้ป่วยอาจได้รับยาแก้ท้องร่วงหรือท้องผูก รวมถึงยาสลบ ยาห้ามเลือด วิตามินและแร่ธาตุรวม
การรักษาตามอาการ
อาการตะคริวและท้องเสียสามารถบรรเทาได้ด้วยโลเปอราไมด์ 2-4 มก. รับประทานวันละ 4 ครั้ง (ควรทานก่อนอาหาร) การรักษาตามอาการดังกล่าวถือว่าปลอดภัย ยกเว้นในกรณีที่ลำไส้ใหญ่อักเสบเฉียบพลันรุนแรง ซึ่งอาจลุกลามเป็นลำไส้ใหญ่โตเป็นพิษได้ เช่น ในลำไส้ใหญ่อักเสบเป็นแผล สารเมซิลลอยด์ที่ชอบน้ำ (เช่น เมทิลเซลลูโลสหรือไซเลียม) อาจช่วยป้องกันการระคายเคืองที่ทวารหนักและทวารหนักได้ โดยเพิ่มความสม่ำเสมอของอุจจาระ ควรหลีกเลี่ยงอาหารหยาบในผู้ที่เป็นโรคลำไส้ใหญ่ตีบหรืออักเสบเรื้อรัง
การรักษาอาการป่วยเล็กน้อย
หมวดหมู่นี้รวมถึงผู้ป่วยนอกที่เป็นผู้สมัครรับยารับประทานและไม่มีหลักฐานของความเป็นพิษ อาการเจ็บปวด ก้อนเนื้อในช่องท้อง หรือการอุดตัน กรด 5-Aminosalicylic (5-ASA, mesalamine) มักใช้เป็นแนวทางการรักษาขั้นต้น แม้ว่าประสิทธิผลในการรักษาโรคลำไส้เล็กจะจำกัดก็ตาม Pentasa เป็นสูตรที่มีประสิทธิภาพสูงสุดสำหรับโรคลำไส้เล็กส่วนต้น Asacol มีประสิทธิผลในการรักษาโรคลำไส้เล็กส่วนปลาย สูตรทั้งหมดเทียบเท่ากันในโรคลำไส้ใหญ่อักเสบ แม้ว่าตัวแทนใหม่ไม่มีตัวใดมีประสิทธิภาพเทียบเท่ากับซัลฟาซาลาซีนในแง่ของขนาดยา
แพทย์บางคนถือว่ายาปฏิชีวนะเป็นแนวทางการรักษาขั้นต้น อาจใช้ในผู้ป่วยที่ผลการทดสอบ 5-ASA ล้มเหลวเป็นเวลา 4 สัปดาห์ การใช้ยาปฏิชีวนะขึ้นอยู่กับประสบการณ์เท่านั้น อาจใช้ยาเหล่านี้ต่อไปเป็นเวลา 8-16 สัปดาห์
แม้ว่าการรักษาจะมีประสิทธิผล แต่ผู้ป่วยโรคโครห์นก็ยังต้องได้รับการบำบัดต่อเนื่อง
การรักษากรณีอาการรุนแรง
ในผู้ป่วยที่ไม่มีฝีแต่มีอาการปวดเรื้อรัง เจ็บเมื่อคลำ มีไข้ และอาเจียน หรือในกรณีที่การรักษาไม่ได้ผลในรายที่ไม่รุนแรง ควรใช้กลูโคคอร์ติคอยด์โดยรับประทานหรือฉีดเข้าเส้นเลือด ขึ้นอยู่กับความรุนแรงของโรคและความถี่ของการอาเจียน เพรดนิโซโลนชนิดรับประทานออกฤทธิ์ได้เร็วและมีประสิทธิภาพมากกว่าบูเดโซไนด์ชนิดรับประทาน แต่บูเดโซไนด์มีผลข้างเคียงน้อยกว่าเล็กน้อย ในผู้ป่วยที่กลูโคคอร์ติคอยด์ไม่ได้ผลหรือไม่สามารถลดขนาดยาได้ ควรกำหนดให้ใช้อะซาไทโอพรีน 6-เมอร์แคปโทพิวรีน หรืออาจรวมถึงเมโทเทร็กเซตด้วย อินฟลิซิแมบได้รับการพิจารณาจากผู้เขียนบางคนว่าเป็นยาทางเลือกที่สองรองจากกลูโคคอร์ติคอยด์ แต่ห้ามใช้ในการติดเชื้อที่ยังคงดำเนินอยู่
การอุดตันอันเนื่องมาจากพังผืดจะรักษาด้วยการดูดอาหารทางจมูก การให้ของเหลวทางเส้นเลือด และบางครั้งอาจให้สารอาหารทางเส้นเลือดด้วย โรคโครห์นที่ไม่มีภาวะแทรกซ้อนซึ่งทำให้เกิดการอุดตันจะหายได้ภายในไม่กี่วัน หากไม่หายทันทีแสดงว่ามีภาวะแทรกซ้อนหรือสาเหตุอื่นของการอุดตัน และต้องได้รับการรักษาด้วยการผ่าตัดทันที
ภาวะรุนแรงของโรคหรือการเกิดฝี
ผู้ป่วยที่มีอาการมึนเมา มีไข้สูง อาเจียนอย่างต่อเนื่อง มีอาการทางช่องท้อง ปวด และคลำพบก้อนเนื้อในช่องท้องได้ ควรเข้ารับการรักษาในโรงพยาบาลโดยให้สารน้ำทางเส้นเลือดและยาต้านแบคทีเรีย ควรเจาะหนองออกทางผิวหนังหรือผ่าตัดเพื่อระบายหนอง ควรให้กลูโคคอร์ติคอยด์ทางเส้นเลือดเฉพาะเมื่อตรวจพบหรือยับยั้งการติดเชื้อแล้วเท่านั้น หากกลูโคคอร์ติคอยด์ไม่ได้ผลภายใน 5-7 วัน ควรรักษาด้วยการผ่าตัด
รูรั่ว
ฟิสทูล่าจะรักษาโดยหลักด้วยเมโทรนิดาโซลและซิโปรฟลอกซาซิน หากการรักษาไม่สำเร็จภายใน 3-4 สัปดาห์ ควรให้ยาปรับภูมิคุ้มกัน (ยากดภูมิคุ้มกัน เช่น อะซาไทโอพรีน 6-เมอร์แคปโทพิวรีน) แก่ผู้ป่วยร่วมกับหรือไม่ร่วมกับอินฟลิซิแมบเพื่อให้ตอบสนองได้รวดเร็วยิ่งขึ้น ไซโคลสปอรินเป็นทางเลือกหนึ่ง แต่มักจะกลับมาเป็นซ้ำหลังการรักษา ฟิสทูล่ารอบทวารหนักที่รุนแรงและดื้อต่อการรักษาอาจเป็นข้อบ่งชี้สำหรับการทำลำไส้เทียมชั่วคราว แต่ส่วนใหญ่มักจะกลับมาเป็นซ้ำหลังจากทำลำไส้เทียมใหม่ ดังนั้นการตัดลำไส้ออกจึงควรพิจารณาร่วมกับการผ่าตัดแบบรุนแรงมากกว่าการรักษาหลัก
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
การดูแลแบบประคับประคอง
ผู้ป่วยที่หายจากโรคด้วย 5-ASA ต้องได้รับการบำบัดรักษาด้วยยานี้ ผู้ป่วยที่ต้องได้รับการรักษาแบบเร่งด่วนด้วยกลูโคคอร์ติคอยด์หรืออินฟลิซิแมบโดยทั่วไปจะต้องได้รับการบำบัดรักษาด้วยอะซาไธโอพรีน 6-เมอร์แคปโตพิวรีน หรือเมโทเทร็กเซต กลูโคคอร์ติคอยด์ไม่ปลอดภัยและไม่มีประสิทธิผลสำหรับการบำบัดรักษาระยะยาว ในผู้ป่วยที่ตอบสนองต่ออินฟลิซิแมบอย่างเฉียบพลันแต่ไม่สามารถรับการบำบัดรักษาด้วยแอนติเมตาบอไลต์ได้ อาจให้ยาอินฟลิซิแมบซ้ำขนาด 5-10 มก./กก. ทุกๆ 8 สัปดาห์ในช่วงที่หายจากโรค การติดตามผลระหว่างที่หายจากโรคจะพิจารณาจากอาการและการตรวจเลือดเท่านั้น และไม่จำเป็นต้องตรวจเอกซเรย์หรือส่องกล้องลำไส้ใหญ่ (นอกเหนือจากการตรวจติดตามภาวะดิสพลาเซียเป็นประจำทุกปี) หลังจากป่วยเป็นเวลา 7 ปี
การรักษาด้วยวิธีการผ่าตัด
แม้ว่าผู้ป่วยประมาณ 70% จำเป็นต้องได้รับการรักษาด้วยการผ่าตัด แต่การผ่าตัดจะต้องดำเนินการด้วยความระมัดระวังเสมอ ข้อบ่งชี้ในการผ่าตัดในผู้ป่วยโรคโครห์น ได้แก่ การอุดตันของลำไส้ที่เกิดขึ้นซ้ำ การตัดลำไส้ที่ได้รับผลกระทบออกอาจทำให้อาการดีขึ้นได้ แต่ไม่สามารถรักษาโรคได้ เนื่องจากโรคโครห์นมีแนวโน้มที่จะกลับมาเป็นซ้ำได้แม้จะตัดลำไส้ที่ดูเหมือนว่าจะมีโรคออกหมดแล้วก็ตาม อัตราการกลับมาเป็นซ้ำซึ่งกำหนดโดยการตรวจด้วยกล้องบริเวณต่อลำไส้มีมากกว่า 70% ภายใน 1 ปีและมากกว่า 85% ภายใน 3 ปี โดยอาการทางคลินิกจะเกิดขึ้นในผู้ป่วยประมาณ 25-30% ภายใน 3 ปี และ 40-50% ภายใน 5 ปี ในที่สุดจำเป็นต้องทำการผ่าตัดซ้ำในเกือบ 50% ของกรณี อย่างไรก็ตาม อัตราการกลับมาเป็นซ้ำจะลดลงด้วยการป้องกันหลังการผ่าตัดในระยะเริ่มต้นด้วยยา 6-mercaptopurine, metronidazole หรืออาจเป็น 5-ASA หากทำการผ่าตัดตามข้อบ่งชี้ ผู้ป่วยเกือบทั้งหมดรายงานว่าคุณภาพชีวิตดีขึ้น
โภชนาการสำหรับโรคโครห์น
โภชนาการที่เหมาะสมสำหรับโรคโครห์นนั้นมีความสำคัญมาก สำหรับโรคนี้ ขอแนะนำให้เลิกดื่มนม ผลิตภัณฑ์จากธัญพืช คาเฟอีน น้ำตาล และเครื่องดื่มแอลกอฮอล์ ปริมาณน้ำที่บริโภคต่อวันสำหรับโรคนี้ควรอยู่ที่ประมาณหนึ่งลิตรครึ่ง อาหารที่ 4 และรูปแบบต่างๆ ถูกกำหนดให้เป็นอาหารบำบัดสำหรับโรคโครห์น ในระยะเฉียบพลันของโรค กำหนดให้รับประทานอาหารตามตารางอาหารที่ 4 โดยคุณควรทานอาหาร 5-6 ครั้งต่อวัน จากนั้นจึงเปลี่ยนไปรับประทานอาหารตามตารางอาหารที่ 4b เพื่อฟื้นฟูการทำงานของลำไส้ คุณสามารถรับประทานกลูตามีนก่อนนอน (ควรเจือจางสารนี้ 5-10 กรัมในน้ำ 1 แก้ว) แนะนำให้รับประทานอาหารทางเส้นเลือดสำหรับผู้ป่วยที่อ่อนล้าอย่างรุนแรงและท้องเสียเรื้อรัง เมนูอาหารโดยประมาณสำหรับตารางอาหารที่ 4 อาจเป็นดังนี้:
- ขนมปังกรอบข้าวสาลี
- น้ำซุปไขมันต่ำ
- ซุปข้าวหรือข้าวบาร์เลย์กับน้ำ
- โจ๊กกรองที่ปรุงโดยไม่ใช้นม
- เนื้อทอดนึ่ง
- ปลาต้มไม่ติดมัน
- คิสเซล
- ชาเข้มข้น
- คีเฟอร์
- บลูเบอร์รี่ หรือ เชอร์รี่
- ยาต้มผลกุหลาบป่า
ตารางอาหารหมายเลข 4b ประกอบด้วยซุปไขมันต่ำ ยกเว้นซุปนมและถั่ว บิสกิตแห้ง ขนมปังข้าวสาลี เนื้อวัว เนื้อลูกวัว ไก่นึ่ง ปลาต้มไขมันต่ำ คอทเทจชีสสด คีเฟอร์ ไข่ต้ม โจ๊กบด มันฝรั่งต้ม แครอท เมนูโดยประมาณสำหรับตารางนี้คือ:
- อาหารเช้ามื้อแรก: ไข่เจียวนึ่ง เซโมลิน่า ชา
- อาหารเช้าที่สอง: แอปเปิ้ลอบ
- มื้อกลางวัน: น้ำซุปเนื้อไขมันต่ำ แครอทต้ม เยลลี่
- ของว่างตอนบ่าย: น้ำสกัดโรสฮิป
- มื้อเย็น: ปลาต้มไขมันต่ำและมันฝรั่งบด ชาหรือเยลลี่
ข้อมูลเพิ่มเติมของการรักษา
การพยากรณ์โรคโครห์น
โรคโครห์นนั้นรักษาได้ยากและมีลักษณะเฉพาะคือมีอาการกำเริบเป็นระยะๆ และหายเป็นปกติ ผู้ป่วยบางรายมีอาการรุนแรงและมีอาการปวดเป็นระยะๆ บ่อยครั้งและทุพพลภาพ อย่างไรก็ตาม ผู้ป่วยส่วนใหญ่สามารถฟื้นตัวและปรับตัวได้ดีด้วยการบำบัดแบบอนุรักษ์นิยมที่เหมาะสมและหากจำเป็น การรักษาด้วยการผ่าตัด อัตราการเสียชีวิตจากโรคนี้ต่ำมาก มะเร็งทางเดินอาหาร เช่น มะเร็งลำไส้ใหญ่และมะเร็งลำไส้เล็ก เป็นสาเหตุหลักของการเสียชีวิตจากโรคนี้

