ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
กล้ามเนื้อกระตุกในเด็ก
ตรวจสอบล่าสุด: 23.04.2024

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
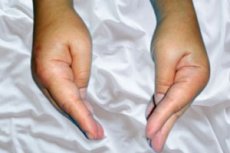
ในกุมารเวชศาสตร์แนวโน้มทางพยาธิวิทยาที่จะกระตุกของกล้ามเนื้อโดยไม่สมัครใจและอาการชักที่เกิดขึ้นเอง - บาดทะยัก (จากโรคบาดทะยักของกรีก - การชัก) ซึ่งเกิดจากการปลุกปั่นของกล้ามเนื้อประสาทที่เพิ่มขึ้นในการละเมิดการเผาผลาญแคลเซียมในร่างกายมักถูกกำหนดให้เป็นอาการกระตุกในเด็ก
ระบาดวิทยา
พัฒนาการของโรคกระดูกอ่อนในเด็กในประเทศที่พัฒนาแล้วตามสถิติคือ 1-2 รายต่อทารก 100,000 คนในปีแรกของชีวิต ในยูเครน กุมารแพทย์สังเกตเห็นสัญญาณของโรคกระดูกอ่อนใน 3% ของเด็กอายุต่ำกว่า 6 เดือน [1]
ตามรายงานบางฉบับ ในเด็กที่เป็นโรคกระดูกอ่อน กล้ามเนื้อกระตุกจะพัฒนาใน 3.5-4% ของผู้ป่วยทั้งหมด
สาเหตุ อาการกระตุกในเด็ก
สาเหตุของ อาการหดเกร็ง หรืออาการกระตุกในเด็กอายุต่ำกว่าสองปีอาจเกิดจาก:
- ระดับแคลเซียมต่ำ ในเด็กแรกเกิด - hypocalcemia ในทารกแรกเกิดซึ่งนำไปสู่ความไม่สมดุลของไอออนิกในเลือด
- ขาดวิตามินดี (แคลซิเฟอรอล) - โรคกระดูกอ่อนที่มักเกิดขึ้นในทารกอายุ 3 ถึง 6 เดือน
- การละเมิดการก่อตัวของ 1,25-dihydroxyvitamin D (dihydroxycholecalciferol) ในไตซึ่งเรียกว่าโรคกระดูกอ่อน hypocalcemic หรือ โรคเบาหวานประเภท III หรือ IV ฟอสเฟตทางพันธุกรรม; [2]
- ความผิดปกติของ ต่อมพาราไทรอยด์ - hypoparathyroidism ทารกแรกเกิดซึ่งเป็นผลมาจากการขาดฮอร์โมนพาราไธรอยด์หมุนเวียน (ฮอร์โมนพาราไธรอยด์หรือ PTH) และในทางกลับกันระดับแคลเซียมลดลง
- กรณีของการพัฒนาของ spasmophilia กับ hypokalemia ในกรณีที่ไม่มี alkalosis อธิบายไว้ [3], [4]
ปัจจัยเสี่ยง
ผู้เชี่ยวชาญอ้างถึงปัจจัยเสี่ยงของอาการกระตุกในเด็ก:
- ทารกคลอดก่อนกำหนดและน้ำหนักน้อยเมื่อคลอดครบกำหนด
- ความเป็นพิษของมารดาในระหว่างตั้งครรภ์
- การขาดวิตามินดีในหญิงตั้งครรภ์เช่นเดียวกับประวัติของภาวะครรภ์เป็นพิษ osteomalacia รุนแรง (การทำให้เนื้อเยื่อกระดูกอ่อนลงด้วยแร่ธาตุต่ำ) การแพ้กลูเตน
- ภาวะขาดอากาศหายใจในทารกแรกเกิด; [5]
- ต่อมพาราไทรอยด์ของเด็กยังไม่บรรลุนิติภาวะในเวลาเกิด
- การให้อาหารเทียมของเด็ก
- ไข้แดดไม่เพียงพอ (สัมผัสกับรังสียูวี);
- malabsorption ของวิตามินดีในลำไส้;
- ฟอสเฟตส่วนเกิน (hyperphosphatemia);
- แมกนีเซียมต่ำ - autosomal หลักที่โดดเด่น hypomagnesemia , [6][7]
กลไกการเกิดโรค
การเกิดโรคของสถานะของความตื่นเต้นที่เพิ่มขึ้นของระบบประสาทส่วนกลางและอุปกรณ์ต่อพ่วงอยู่ในความผิดปกติของการเผาผลาญของปริกำเนิดและความเข้มข้นที่ผิดปกติของอิเล็กโทรไลต์ในซีรัมในเลือดซึ่งนำไปสู่การเพิ่มขึ้นของความถี่ของการกระทำที่มีศักยภาพของเซลล์กล้ามเนื้อหรือเส้นใยประสาท innervating กล้ามเนื้อ
ด้วยโรคกระดูกอ่อนทั้งการเผาผลาญของวิตามินดี (ซึ่งเกี่ยวข้องกับการเผาผลาญแร่ธาตุ - การดูดซึมแคลเซียมในลำไส้ - และการเจริญเติบโตของกระดูก) จะถูกรบกวนหรือการเผาผลาญของฟอสฟอรัส - แคลเซียมซึ่งรับประกันการก่อตัวของเนื้อเยื่อกระดูกและการทำให้เป็นแร่
Spasmophilia ที่มาพร้อมกับอาการชักทั่วไปและการสั่นสะเทือนในเด็กอายุต่ำกว่าหนึ่งปีอาจมีกลไกที่กำหนดทางพันธุกรรม:
- ด้วยโรคกระดูกอ่อนที่ขึ้นกับวิตามินดีชนิดที่ 1 ที่เกี่ยวข้องกับความผิดปกติในยีนที่เข้ารหัสเอนไซม์ไต 25-hydroxy-D-1α-hydroxylase (CYP27B1) ซึ่งจำเป็นต่อการกระตุ้นวิตามินนี้ด้วยการเปลี่ยนแปลง (ในตับ ไต และลำไส้) ใน 1, 25-dihydroxyvitamin D;
- ด้วยโรคกระดูกอ่อนที่ขึ้นกับวิตามินดีประเภท II - โรคกระดูกอ่อนที่ต้านทานต่อวิตามินดี 1,25-dihydroxyvitamin (เรียกอีกอย่างว่าโรคกระดูกอ่อน hypophosphatemic) ซึ่งเกิดขึ้นเนื่องจากยีน VDR ที่บกพร่อง (บนโครโมโซม 12q13) ซึ่งเข้ารหัสตัวรับวิตามินดีในเนื้อเยื่อของร่างกายและเป็น เกี่ยวข้องกับการรักษาระดับแคลเซียมให้เป็นปกติ [8]
- ด้วย hypoparathyroidism ที่สืบทอดมาด้วยการหลั่งฮอร์โมนพาราไทรอยด์บกพร่อง (PTH) ซึ่งรักษาแคลเซียมในซีรัมภายในขอบเขตที่แน่นอน
- ด้วย hypomagnesemia หลักซึ่งไม่เพียง แต่นำไปสู่ภาวะน้ำตาลในเลือด แต่ยังป้องกันการปล่อยฮอร์โมนพาราไธรอยด์ โดยเฉพาะอย่างยิ่ง การขาดแมกนีเซียมในเด็กเล็กเป็นไปได้เนื่องจากการกลายพันธุ์ในยีน FXYD2 (ซึ่งเข้ารหัสหน่วยย่อยแกมมาของ ATPase ของเมมเบรนอิเล็กโทรเจนิกที่แสดงในท่อไตส่วนปลาย) หรือยีน HNF1B (ซึ่งเข้ารหัสปัจจัยการถอดรหัสของเยื่อบุผิวของไต) เหล่านี้มีความผิดปกติทางพันธุกรรม (ได้รับมรดกหรือเป็นระยะ ๆ ) ได้รับการวินิจฉัยโรค Gitelman หรือดาวน์ซินโดร Bartter และในความเป็นจริงหมายถึง tubulopathies ทางพันธุกรรม[9]
จะเกิดอะไรขึ้นเมื่อระดับแคลเซียมรวมและแคลเซียมในเลือด และของเหลวคั่นระหว่างหน้าไม่เพียงพอ ? ประจุบวกในพื้นที่นอกเซลล์จะลดลง และศักย์ของเมมเบรนจะเปลี่ยนไปสู่การสลับขั้ว - ทำให้เกิดการกระตุ้นมากเกินไปของเซลล์ประสาทส่วนปลาย และเพิ่มความเป็นไปได้ของศักยภาพในการดำเนินการ และศักยภาพในการดำเนินการที่เกิดขึ้นเองตามธรรมชาติจะกระตุ้นให้กล้ามเนื้อโครงร่างส่วนปลายหดตัวโดยไม่สมัครใจ
อ่านเพิ่มเติม - ภาวะแคลเซียมในเลือดต่ำในเด็ก
อาการ อาการกระตุกในเด็ก
สัญญาณแรกของอาการกระตุกกระตุก- อาการชักแบบ clonic และ tonic (กลุ่มอาการกระตุก) ในเด็ก - ภาวะขาดแคลเซียมในทารกแรกเกิดสามารถปรากฏได้อย่างแท้จริงตั้งแต่วันแรกของการเกิดหรือภายในสองสัปดาห์หลังคลอด [10]
ค่อนข้างบ่อยอาการอาจไม่รุนแรง: ในรูปแบบของกล้ามเนื้อกระตุกโฟกัสและอาชา อย่างไรก็ตาม ยังมีการหดเกร็งของกล้ามเนื้อโครงร่างที่เจ็บปวด - อาการชักจากอาการกระตุกในเด็กหรือ ตะคริว ทั่วๆ ไป.
นอกจากนี้ สัณฐานวิทยาของอาการกระตุกเกร็งในเด็กยังรวมถึงภาวะขาดน้ำในช่องท้อง (laryngospasm) ซึ่งเป็นการหดตัวของกล้ามเนื้อกล่องเสียงและสายเสียงโดยไม่ได้ตั้งใจ ซึ่งทำให้ทางเดินหายใจแคบลงหรือมีสิ่งกีดขวาง ด้วยภาวะขาดกล่องเสียงที่ไม่รุนแรง ผิวหนังของเด็กจะซีดด้วยอาการเหงื่อออกเย็น ในกรณีนี้ หัวใจเต้นเร็วและหายใจถี่เร็วเป็นพักๆ ระยะเวลาของการโจมตีดังกล่าวไม่เกินหนึ่งและครึ่งถึงสองนาที แต่ในระหว่างวันสามารถทำซ้ำได้หลายครั้ง
นอกจากนี้ยังมีอาการกระตุกของกล้ามเนื้อของมือ (ในข้อมือ) ด้วยการขยายข้อต่อระหว่างข้อต่อ การเหนี่ยวนำและการงอของข้อต่อ metacarpophalangeal อาการกระตุกของกล้ามเนื้อเท้าใกล้ข้อเท้า เหล่านี้คือสิ่งที่เรียกว่า myospasms ของ carpopedal ซึ่งสามารถเป็นได้ทั้งระยะสั้นและระยะยาว - แข็งแกร่งและค่อนข้างเจ็บปวด [11]
รูปแบบที่รุนแรงที่สุดคือ eclampsia ในเด็กที่มีอาการกระตุก (จากกรีก eklampsis - การระบาด) หรือการโจมตีของอาการชักยาชูกำลัง - clonic ซึ่งเกิดขึ้นในสองขั้นตอน ครั้งแรกเริ่มต้นด้วยการกระตุก (fasciculations) ของกล้ามเนื้อใบหน้าและใช้เวลา 15-20 วินาที ประการที่สองเกี่ยวข้องกับการแพร่กระจายของตะคริวไปที่แขนขาและกล้ามเนื้อของร่างกาย กล้ามเนื้อกระตุกสามารถเกิดขึ้นได้ตั้งแต่ 5 ถึง 25 นาที ภาวะขาดน้ำในช่องท้อง, การหายใจล้มเหลว, อาการตัวเขียวทั่วไป, หมดสติ, ปัสสาวะโดยไม่สมัครใจและการถ่ายอุจจาระ [12]
นอกเหนือจากรูปแบบที่เด่นชัดของอาการกระตุกเกร็งในทางคลินิกแล้ว ผู้เชี่ยวชาญยังสังเกตเห็นอาการกระตุกในเด็กที่แฝงอยู่ในเด็ก ซึ่งเป็นอาการบาดทะยักแฝงที่มีระดับแคลเซียมเกือบปกติ ซึ่งมักถูกกำหนดด้วยโรคกระดูกอ่อน เมื่อเด็กตกใจกลัว หลังจากอาเจียน และเนื่องจากการเพิ่มขึ้นของอุณหภูมิด้วยโรคติดเชื้อ แบบฟอร์มนี้สามารถเปลี่ยนเป็นอาการได้ วิธีตรวจพบ Spasmophilia แฝงอ่านเพิ่มเติม - ในส่วนการวินิจฉัย
ภาวะแทรกซ้อนและผลกระทบ
ภาวะแทรกซ้อนหลักและผลที่ตามมาของอาการกระตุกในเด็กคือ:
- ความผิดปกติของ hypokinetic ทั่วไป
- อาการหายใจลำบากรุนแรงหรือการหยุดหายใจหลังจากภาวะขาดน้ำในช่องท้องหรือการโจมตีของ eclampsia;
- ความยาวของช่วง QT (ตรวจพบโดยคลื่นไฟฟ้าหัวใจ) ด้วยการขยายตัวของหัวใจห้องล่าง - cardiomyopathy พอง hypocalcemic นำไปสู่ภาวะหัวใจล้มเหลว
การโจมตีด้วยบาดทะยักเป็นเวลานานอาจนำไปสู่ความเสียหายต่อระบบประสาทส่วนกลาง พัฒนาการทางจิตของเด็กในอนาคตล่าช้า และในกรณีที่รุนแรง อาจถึงแก่ชีวิตได้ [13]
การวินิจฉัย อาการกระตุกในเด็ก
การวินิจฉัยเริ่มต้นด้วยการรำลึกและการตรวจร่างกายเด็ก สัญญาณเชิงบวกของ Khvostek ทำให้เขาสงสัยภาวะแคลเซียมในเลือดต่ำก่อนที่จะได้รับผลการทดสอบในห้องปฏิบัติการ: การกระตุกของกล้ามเนื้อของจมูกหรือริมฝีปากเมื่อแตะเส้นประสาทใบหน้าระหว่างใบหูส่วนล่างและมุมปาก [14]
และอาการกระตุกเกร็งแฝงมักจะถูกกำหนดโดยสัญญาณ Trousseau ที่เรียกว่าเมื่อตะคริวที่นิ้วมือการบีบนิ้วหัวแม่มือบังคับการงอข้อต่อและข้อมือ metacarpophalangeal จะปรากฏขึ้นเมื่อมัด neurovascular brachial ถูกบดบังโดยการบีบอัด
นอกจากนี้ เกณฑ์การวินิจฉัยโรคกล้ามเนื้อกระตุกในเด็กคือระดับแคลเซียมในเลือดลดลง <1.75 มิลลิโมล/ลิตร (ในทารกแรกเกิด <1.5 มิลลิโมล/ลิตร) หรือ iCa (แคลเซียมแตกตัวเป็นไอออน) <0.65-0.75 มิลลิโมล/ลิตร
จำเป็นต้องตรวจเลือดแคลเซียม ฟอสเฟต อิเล็กโทรไลต์ในพลาสมา อัลคาไลน์ฟอสฟาเตสและ 1,25-dihydroxyvitamin D, PTH, ยูเรียไนโตรเจน และครีเอตินีน การวิเคราะห์ปัสสาวะสำหรับปริมาณแคลเซียมและฟอสเฟตที่ขับออกมา
การวินิจฉัยด้วยเครื่องมือดำเนินการโดยใช้คลื่นไฟฟ้าของกล้ามเนื้อ (ช่วยในการกำหนดระดับของการนำประสาทและกล้ามเนื้อ) เช่นเดียวกับ EEG - อิเล็กโตรเซฟาโลกราฟฟีซึ่งเผยให้เห็นกิจกรรมทางไฟฟ้าของสมอง อาจจำเป็นต้องมี EKG (คลื่นไฟฟ้าหัวใจ) และการสแกน MRI ของสมอง
การวินิจฉัยที่แตกต่างกัน
จากข้อเท็จจริงที่ว่าอาการชักในเด็กที่ไม่มีเส้นใยกล้ามเนื้อกระตุ้นมากเกินไปนั้นไม่ใช่อาการกระตุก (tetany) การวินิจฉัยแยกโรคควรไม่รวม: การบาดเจ็บจากสมองและโรคไข้สมองขาดเลือด; อาการชักที่เกิดจากความดันในกะโหลกศีรษะที่เพิ่มขึ้น dysgenesis / ภาวะสมองขาดเลือดหรือความผิดปกติของหลอดเลือดในสมอง โรคลมบ้าหมูและโรคไข้สมองอักเสบ (รวมถึงไมโตคอนเดรียและพิษ); paroxysmal dyskinesias และ dystonic hyperkinesias; การคายน้ำของร่างกาย (เกิดจากการอาเจียนและ / หรือท้องเสีย) เช่นเดียวกับอาการกระตุกของกล้ามเนื้อในกลุ่มอาการที่มีมา แต่กำเนิด (Vesta, Menkes, Lennox-Gastaut, Schwartz-Jampel เป็นต้น)
โรคกระดูกอ่อน, โรคกล้ามเนื้อกระตุกเกร็งและภาวะ hypervitaminosis D ในเด็กมีความแตกต่างกัน เมื่อมึนเมากับวิตามินนี้ แคลเซียมในเลือดสูง ความอยากอาหารลดลง อาเจียนบ่อย ความผิดปกติของการนอนหลับ เหงื่อออกเพิ่มขึ้น ภาวะขาดน้ำ และอาการชักอาจเกิดขึ้น
ใครจะติดต่อได้บ้าง?
การรักษา อาการกระตุกในเด็ก
คำแนะนำทางคลินิกเกี่ยวกับการขาดวิตามินดี: มีพิธีสารสำหรับการรักษาและป้องกันโรคกระดูกอ่อน ซึ่งได้รับการอนุมัติจากกระทรวงสาธารณสุขของประเทศยูเครน
ในกรณีที่กล้ามเนื้อกล่องเสียงกระตุกจำเป็นต้องได้รับการดูแลฉุกเฉิน อ่านเพิ่มเติม - การ ปฐมพยาบาลสำหรับภาวะกล่องเสียงขาดเลือด: อัลกอริธึมของการกระทำ
การรักษา spasmophilia ในเด็กมีวัตถุประสงค์เพื่อทำให้ระดับแคลเซียมในเลือดเป็นปกติและบรรเทาอาการชักซึ่งใช้ยาพื้นฐานเช่น แคลเซียมกลูโคเนต (สารละลาย 10%) และแมกนีเซียมซัลเฟต (สารละลาย 25%) ซึ่งให้ทางหลอดเลือด [15]
ขั้นตอนต่อไปในการรักษาสภาพนี้คือการเตรียมวิตามิน D3 ในช่องปาก: Calciferol , Aquadetrim, Vigantol
ดูเพิ่มเติม - การรักษาโรคกระดูกอ่อน
การป้องกัน
การป้องกันโรคกล้ามเนื้อกระตุกคือการวินิจฉัยที่ทันท่วงทีและการรักษาโรคกระดูกอ่อนอย่างเหมาะสม
การป้องกันโรคกระดูกอ่อนในเด็กควรดำเนินการด้วย: การตรวจสอบระดับวิตามินดีระหว่างตั้งครรภ์และในกรณีที่ขาดวิตามินดี - การกลืนกินตั้งแต่ 28-32 สัปดาห์ของการตั้งครรภ์ การเตรียมวิตามินดี 3 (5 ไมโครกรัมต่อวัน) ให้กับเด็ก นอกจากนี้ การเลี้ยงลูกด้วยนมแม่และโภชนาการที่เพียงพอสำหรับสตรีในช่วงให้นมบุตรเป็นสิ่งสำคัญ สำหรับข้อมูลเพิ่มเติม โปรดดูที่ - วิธีการป้องกันโรคกระดูกอ่อน?
พยากรณ์
เมื่อตรวจพบและกำจัดบาดทะยักแฝง การแก้ไขภาวะแคลเซียมในเลือดต่ำอย่างเพียงพอ ตลอดจนความช่วยเหลืออย่างทันท่วงทีสำหรับภาวะขาดเลือดในสมองและ / หรือภาวะครรภ์เป็นพิษในเด็กที่มีอาการกระตุกกระตุก การพยากรณ์โรคก็ดี
ในกรณีที่รุนแรงของภาวะครรภ์เป็นพิษ ซึ่งส่วนใหญ่มักส่งผลกระทบต่อเด็กในช่วงปีแรกของชีวิต อาจเป็นไปได้ที่ระบบทางเดินหายใจและภาวะหัวใจหยุดเต้น
Использованная литература

