ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ต่อมพาราไทรอยด์
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
ในปี พ.ศ. 2422 นักวิทยาศาสตร์ชาวสวีเดน S. Sandstrom ได้อธิบายต่อมพาราไทรอยด์ในมนุษย์และตั้งชื่อให้ต่อมดังกล่าว ต่อมพาราไทรอยด์เป็นอวัยวะที่สำคัญ มีหน้าที่ผลิตและหลั่งฮอร์โมนพาราไทรอยด์ (PTH) ซึ่งเป็นหนึ่งในตัวควบคุมหลักของการเผาผลาญแคลเซียมและฟอสฟอรัส
ต่อมพาราไทรอยด์คู่บน (glandula parathyroidea superior) และต่อมพาราไทรอยด์ด้านล่าง (glandula parathyroidea inferior) มีลักษณะเป็นทรงกลมหรือรี อยู่บริเวณด้านหลังของกลีบต่อมไทรอยด์แต่ละกลีบ กลีบหนึ่งอยู่ด้านบน กลีบอีกกลีบอยู่ด้านล่าง ต่อมแต่ละกลีบมีความยาว 4-8 มม. ความกว้าง 3-4 มม. ความหนา 2-3 มม. จำนวนต่อมเหล่านี้ไม่คงที่ อาจมีตั้งแต่ 2 ถึง 7-8 ต่อม โดยเฉลี่ยมี 4 ต่อม มวลรวมของต่อมโดยเฉลี่ยอยู่ที่ 1.18 กรัม
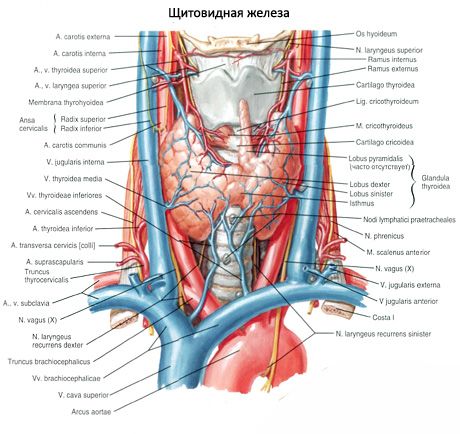
ต่อมพาราไทรอยด์แตกต่างจากต่อมไทรอยด์ตรงที่มีสีอ่อนกว่า (ในเด็กจะมีสีชมพูอ่อน ในผู้ใหญ่จะมีสีเหลืองอมน้ำตาล) ต่อมพาราไทรอยด์มักอยู่บริเวณที่หลอดเลือดแดงไทรอยด์ส่วนล่างหรือกิ่งก้านของหลอดเลือดเจาะเข้าไปในเนื้อเยื่อไทรอยด์ ต่อมพาราไทรอยด์แยกจากเนื้อเยื่อโดยรอบด้วยแคปซูลเส้นใยของตัวเอง ซึ่งชั้นเนื้อเยื่อเกี่ยวพันจะขยายเข้าไปในต่อม แคปซูลเส้นใยประกอบด้วยหลอดเลือดจำนวนมากและแบ่งต่อมพาราไทรอยด์ออกเป็นกลุ่มของเซลล์เยื่อบุผิว
เนื้อของต่อมถูกสร้างขึ้นโดยพาราไทโรไซต์หลักและพาราไทโรไซต์ชนิดแอซิโดฟิลิก ซึ่งสร้างสายและกลุ่มที่ล้อมรอบด้วยมัดเส้นใยเนื้อเยื่อเกี่ยวพันบาง ๆ เซลล์ทั้งสองประเภทถือเป็นระยะต่าง ๆ ของการพัฒนาพาราไทโรไซต์ พาราไทโรไซต์หลักมีรูปร่างหลายเหลี่ยม ไซโทพลาสซึมเบโซฟิลิกที่มีไรโบโซมจำนวนมาก ในบรรดาเซลล์เหล่านี้ เซลล์สีเข้ม (หลั่งเร็ว) และสีอ่อน (หลั่งช้า) จะแตกต่างกัน พาราไทโรไซต์ชนิดแอซิโดฟิลิกมีขนาดใหญ่ มีโครงร่างชัดเจน มีไมโตคอนเดรียขนาดเล็กจำนวนมากที่มีอนุภาคไกลโคเจน
ฮอร์โมนของต่อมพาราไทรอยด์ พาราไทรอกซิน (ฮอร์โมนพาราไทรอยด์) เป็นโปรตีนชนิดหนึ่งที่มีหน้าที่ควบคุมการเผาผลาญฟอสฟอรัส-แคลเซียม ฮอร์โมนพาราไทรอยด์ช่วยลดการขับแคลเซียมออกทางปัสสาวะและเพิ่มการดูดซึมแคลเซียมในลำไส้เมื่อมีวิตามินดีอยู่ ไทโรคัลซิโทนินเป็นสารต้านฮอร์โมนพาราไทรอยด์
การเกิดเอ็มบริโอของต่อมพาราไทรอยด์
ต่อมพาราไทรอยด์พัฒนามาจากเยื่อบุผิวของช่องเหงือกที่ 3 และ 4 ที่จับคู่กัน ในสัปดาห์ที่ 7 ของการพัฒนา เนื้อเยื่อบุผิวของส่วนต่างๆ จะแยกออกจากผนังของช่องเหงือก และเคลื่อนตัวไปในทิศทางหางในกระบวนการเจริญเติบโต ต่อมา ต่อมพาราไทรอยด์ที่กำลังก่อตัวจะเข้ามาอยู่ในตำแหน่งถาวรบนพื้นผิวด้านหลังของกลีบขวาและซ้ายของต่อมไทรอยด์
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
หลอดเลือดและเส้นประสาทของต่อมพาราไทรอยด์
เลือดที่ไปเลี้ยงต่อมพาราไทรอยด์มาจากกิ่งก้านของหลอดเลือดแดงไทรอยด์ส่วนบนและส่วนล่าง ตลอดจนกิ่งก้านของหลอดอาหารและหลอดลม เลือดดำไหลออกทางหลอดเลือดดำที่มีชื่อเดียวกัน การทำงานของต่อมพาราไทรอยด์จะคล้ายกับการทำงานของต่อมไทรอยด์
ลักษณะต่อมพาราไทรอยด์ที่เกี่ยวข้องกับอายุ
มวลรวมของต่อมพาราไทรอยด์ในทารกแรกเกิดจะผันผวนระหว่าง 6 ถึง 9 มิลลิกรัม ในปีแรกของชีวิต มวลรวมของต่อมพาราไทรอยด์จะเพิ่มขึ้น 3-4 เท่า เมื่ออายุ 5 ขวบ มวลรวมจะเพิ่มขึ้นเป็นสองเท่าอีกครั้ง และเมื่ออายุ 10 ขวบ มวลรวมของต่อมพาราไทรอยด์ทั้ง 4 จะเพิ่มขึ้นเป็น 120-140 มิลลิกรัม และคงที่จนถึงวัยชรา ในทุกช่วงอายุ มวลของต่อมพาราไทรอยด์ในผู้หญิงจะมากกว่าในผู้ชายเล็กน้อย
โดยปกติแล้วคนเราจะมีต่อมพาราไทรอยด์ 2 คู่ (คู่บนและคู่ล่าง) อยู่บริเวณด้านหลังของต่อมไทรอยด์ ด้านนอกแคปซูล ใกล้กับขั้วบนและขั้วล่าง อย่างไรก็ตาม จำนวนและตำแหน่งของต่อมพาราไทรอยด์อาจแตกต่างกันได้ บางครั้งอาจพบต่อมพาราไทรอยด์ได้มากถึง 12 ต่อม ต่อมพาราไทรอยด์อาจอยู่ในเนื้อเยื่อของต่อมไทรอยด์และต่อมไทมัส ในช่องกลางทรวงอกด้านหน้าและด้านหลัง ในเยื่อหุ้มหัวใจ หลังหลอดอาหาร ในบริเวณที่หลอดเลือดแดงคอโรติดแตกแขนง ต่อมพาราไทรอยด์ด้านบนมีรูปร่างเป็นรูปไข่แบน ส่วนด้านล่างเป็นทรงกลม ขนาดโดยประมาณ 6x3 ถึง 4x1.5 - 3 มม. น้ำหนักรวม 0.05 ถึง 0.5 กรัม มีสีแดงหรือน้ำตาลอมเหลือง การไหลเวียนของเลือดไปยังต่อมพาราไทรอยด์ส่วนใหญ่ดำเนินการผ่านกิ่งก้านของหลอดเลือดแดงไทรอยด์ส่วนล่าง การไหลออกของหลอดเลือดดำเกิดขึ้นผ่านหลอดเลือดดำของต่อมไทรอยด์ หลอดอาหาร และหลอดลม ต่อมพาราไทรอยด์ได้รับการควบคุมโดยเส้นใยซิมพาเทติกของเส้นประสาทกล่องเสียงที่กลับมาและบน การควบคุมพาราซิมพาเทติกดำเนินการโดยเส้นประสาทเวกัส ต่อมพาราไทรอยด์ปกคลุมด้วยแคปซูลเนื้อเยื่อเกี่ยวพันบาง ๆ ผนังกั้นที่ยื่นออกมาจากแคปซูลจะเจาะเข้าไปในต่อม แคปซูลมีหลอดเลือดและเส้นใยประสาท เนื้อของต่อมพาราไทรอยด์ประกอบด้วยพาราไทโรไซต์หรือเซลล์หลัก ซึ่งขึ้นอยู่กับระดับของการย้อมสี เซลล์แสงหรือเซลล์เงาที่ทำงานด้วยฮอร์โมน รวมถึงเซลล์มืดที่พักผ่อน เซลล์หลักจะก่อตัวเป็นกลุ่ม เซลล์สาย และกลุ่ม และในผู้สูงอายุ - รูขุมขนที่มีคอลลอยด์ในโพรง ในผู้ใหญ่ เซลล์จะปรากฏขึ้น โดยส่วนใหญ่อยู่ตามขอบของต่อมพาราไทรอยด์ ซึ่งมีสีเป็นเซลล์อีโอซิน - อีโอซิโนฟิลหรือออกซิฟิลิก ซึ่งเป็นเซลล์หลักที่เสื่อมสลาย ในต่อมพาราไทรอยด์ อาจพบเซลล์ที่เปลี่ยนผ่านระหว่างเซลล์หลักและเซลล์ออกซิฟิลิกด้วย
ความสำเร็จครั้งแรกในการชี้แจงประเด็นของการสังเคราะห์ การถอดรหัสโครงสร้าง และการศึกษากระบวนการเผาผลาญของฮอร์โมนพาราไทรอยด์เกิดขึ้นหลังจากปี 1972 ฮอร์โมนพาราไทรอยด์เป็นโพลีเปปไทด์สายเดี่ยวที่ประกอบด้วยกรดอะมิโน 84 ตัว ปราศจากซิสเตอีน โดยมีน้ำหนักโมเลกุลประมาณ 9,500 ดาลตัน สร้างขึ้นในต่อมพาราไทรอยด์จากสารตั้งต้นทางชีวภาพ - ฮอร์โมนโพรพาราไทรอยด์ (proPTH) ซึ่งมีกรดอะมิโนเพิ่มเติม 6 ตัวที่ปลาย NH 2 ProPTH ถูกสังเคราะห์ในเซลล์หลักของต่อมพาราไทรอยด์ (ในเอนโดพลาสมิกเรติคูลัมแบบเม็ด) และในกระบวนการแยกโปรตีนในเครื่องมือกอลจิ จะถูกแปลงเป็นฮอร์โมนพาราไทรอยด์ กิจกรรมทางชีวภาพของมันต่ำกว่ากิจกรรมของ PTH อย่างมาก เห็นได้ชัดว่า proPTH จะไม่มีอยู่ในเลือดของคนที่มีสุขภาพแข็งแรง แต่ในสภาวะทางพยาธิวิทยา (ที่มีอะดีโนมาของต่อมพาราไทรอยด์) proPTH สามารถหลั่งเข้าสู่เลือดพร้อมกับ PTH ได้ เมื่อไม่นานมานี้ มีการค้นพบสารตั้งต้นของ proPTH คือ preproPTH ซึ่งมีกรดอะมิโนเพิ่มอีก 25 ตัวที่ปลาย NH2 ดังนั้น preproPTH จึงมีกรดอะมิโน 115 ตัว ได้แก่ proPTH - 90 และ PTH - 84
โครงสร้างของฮอร์โมนพาราไทรอยด์ของวัวและสุกรได้ถูกสร้างขึ้นอย่างสมบูรณ์แล้ว ฮอร์โมนพาราไทรอยด์ของมนุษย์ถูกแยกออกมาจากอะดีโนมาของต่อมพาราไทรอยด์ แต่โครงสร้างของมันได้รับการถอดรหัสเพียงบางส่วนเท่านั้น มีความแตกต่างในโครงสร้างของฮอร์โมนพาราไทรอยด์ แต่ฮอร์โมนพาราไทรอยด์ของสัตว์และมนุษย์แสดงการตอบสนองภูมิคุ้มกันข้ามกัน โพลีเปปไทด์ที่ประกอบด้วยกรดอะมิโน 34 ตัวแรกแทบจะรักษากิจกรรมทางชีวภาพของฮอร์โมนธรรมชาติเอาไว้ สิ่งนี้ทำให้เราสันนิษฐานได้ว่าโมเลกุลที่เหลือเกือบ % ที่ปลายคาร์บอกซิลไม่เกี่ยวข้องโดยตรงกับผลหลักของฮอร์โมนพาราไทรอยด์ ส่วนที่ 1-29 ของฮอร์โมนพาราไทรอยด์ยังแสดงกิจกรรมทางชีวภาพและภูมิคุ้มกันบางอย่างอีกด้วย ส่วนที่ 53-84 ที่ไม่มีการทำงานทางชีวภาพยังแสดงผลทางภูมิคุ้มกัน กล่าวคือ คุณสมบัติเหล่านี้ของฮอร์โมนพาราไทรอยด์แสดงโดยโมเลกุลอย่างน้อย 2 ส่วน
ฮอร์โมนพาราไทรอยด์ที่ไหลเวียนอยู่ในเลือดมีลักษณะแตกต่างกันและแตกต่างจากฮอร์โมนปกติที่หลั่งออกมาจากต่อมพาราไทรอยด์ ฮอร์โมนพาราไทรอยด์ในเลือดแบ่งออกเป็น 3 ประเภทอย่างน้อย ได้แก่ ฮอร์โมนพาราไทรอยด์ที่สมบูรณ์ซึ่งมีน้ำหนักโมเลกุล 9,500 ดาลตัน สารที่ไม่มีฤทธิ์ทางชีวภาพจากส่วนคาร์บอกซิลของโมเลกุลฮอร์โมนพาราไทรอยด์ซึ่งมีน้ำหนักโมเลกุล 7,000-7,500 ดาลตัน และสารออกฤทธิ์ทางชีวภาพซึ่งมีน้ำหนักโมเลกุลประมาณ 4,000 ดาลตัน
เลือดดำพบชิ้นส่วนขนาดเล็กกว่า ซึ่งบ่งชี้ว่าชิ้นส่วนเหล่านี้ก่อตัวขึ้นที่บริเวณรอบนอก อวัยวะหลักที่ชิ้นส่วนของฮอร์โมนพาราไทรอยด์ก่อตัวขึ้นคือตับและไต การแตกตัวของฮอร์โมนพาราไทรอยด์ในอวัยวะเหล่านี้เพิ่มขึ้นในพยาธิสภาพของตับและภาวะไตวายเรื้อรัง (CRF) ภายใต้เงื่อนไขเหล่านี้ ชิ้นส่วนของฮอร์โมนพาราไทรอยด์จะอยู่ในกระแสเลือดนานกว่าในบุคคลที่มีสุขภาพแข็งแรงอย่างมีนัยสำคัญ ตับดูดซับฮอร์โมนพาราไทรอยด์ที่ยังไม่ถูกทำลายเป็นส่วนใหญ่ แต่ไม่ได้กำจัดชิ้นส่วนของฮอร์โมนพาราไทรอยด์ทั้งปลายคาร์บอกซิลและปลายอะมิโนออกจากเลือด ไตมีบทบาทสำคัญในการเผาผลาญฮอร์โมนพาราไทรอยด์ ไตคิดเป็นเกือบ 60% ของการกวาดล้างฮอร์โมนภูมิคุ้มกันที่ปลายคาร์บอกซิล และ 45% ของชิ้นส่วนปลายอะมิโนของฮอร์โมนพาราไทรอยด์ พื้นที่หลักในการเผาผลาญชิ้นส่วนปลายอะมิโนที่ออกฤทธิ์ของฮอร์โมนพาราไทรอยด์คือกระดูก
ตรวจพบการหลั่งฮอร์โมนพาราไทรอยด์แบบเต้นเป็นจังหวะ โดยหลั่งมากที่สุดในเวลากลางคืน หลังจาก 3-4 ชั่วโมงนับจากเริ่มนอนหลับตอนกลางคืน ปริมาณฮอร์โมนในเลือดจะสูงกว่าระดับเฉลี่ยในเวลากลางวันถึง 2.5-3 เท่า
หน้าที่หลักของฮอร์โมนพาราไทรอยด์คือรักษาสมดุลแคลเซียม ในเวลาเดียวกัน แคลเซียมในซีรั่ม (ทั้งหมดและโดยเฉพาะอย่างยิ่งไอออนไนซ์) เป็นตัวควบคุมหลักของการหลั่งฮอร์โมนพาราไทรอยด์ (การลดลงของระดับแคลเซียมจะกระตุ้นการหลั่งฮอร์โมนพาราไทรอยด์ ในขณะที่การเพิ่มขึ้นจะยับยั้งการหลั่ง) กล่าวคือ การควบคุมจะดำเนินการตามหลักการป้อนกลับ ภายใต้สภาวะของภาวะแคลเซียมในเลือดต่ำ การแปลง proPTH เป็นฮอร์โมนพาราไทรอยด์จะเพิ่มขึ้น ปริมาณแมกนีเซียมในเลือดยังมีบทบาทสำคัญในการปลดปล่อยฮอร์โมนพาราไทรอยด์ (ระดับที่เพิ่มขึ้นจะกระตุ้น ในขณะที่ระดับที่ลดลงจะยับยั้งการหลั่งฮอร์โมนพาราไทรอยด์) เป้าหมายหลักของฮอร์โมนพาราไทรอยด์คือไตและกระดูกโครงร่าง แต่ผลของฮอร์โมนพาราไทรอยด์ต่อการดูดซึมแคลเซียมในลำไส้ ความทนทานต่อคาร์โบไฮเดรต ระดับไขมันในซีรั่ม บทบาทในการพัฒนาอาการหย่อนสมรรถภาพทางเพศ อาการคันผิวหนัง เป็นต้น เป็นที่ทราบกันดี
เพื่อระบุลักษณะของผลของฮอร์โมนพาราไทรอยด์ต่อกระดูก จำเป็นต้องให้ข้อมูลคร่าวๆ เกี่ยวกับโครงสร้างของเนื้อเยื่อกระดูก ลักษณะเฉพาะของการสลายและการปรับโครงสร้างทางสรีรวิทยา
เป็นที่ทราบกันดีว่าแคลเซียมส่วนใหญ่ในร่างกาย (มากถึง 99%) มีอยู่ในเนื้อเยื่อกระดูก เนื่องจากพบแคลเซียมในกระดูกในรูปแบบของสารประกอบฟอสฟอรัส-แคลเซียม จึงพบฟอสฟอรัสในกระดูกถึง % ของปริมาณฟอสฟอรัสทั้งหมด เนื้อเยื่อของกระดูกแม้จะมีลักษณะคงที่ แต่ก็มีการปรับเปลี่ยนอย่างต่อเนื่อง มีหลอดเลือดอย่างแข็งขัน และมีคุณสมบัติทางกลสูง กระดูกเป็น "แหล่งเก็บ" ฟอสฟอรัส แมกนีเซียม และสารประกอบอื่นๆ ที่จำเป็นต่อการรักษาภาวะธำรงดุลในกระบวนการเผาผลาญแร่ธาตุ โครงสร้างประกอบด้วยส่วนประกอบแร่ธาตุหนาแน่นซึ่งเกี่ยวข้องอย่างใกล้ชิดกับเมทริกซ์อินทรีย์ ซึ่งประกอบด้วยคอลลาเจน 90-95% มิวโคโพลีแซ็กคาไรด์จำนวนเล็กน้อย และโปรตีนที่ไม่ใช่คอลลาเจน ส่วนแร่ธาตุของกระดูกประกอบด้วยไฮดรอกซีอะพาไทต์ ซึ่งมีสูตรเชิงประจักษ์คือ Ca10 (PO4) 6 (OH) 2 และแคลเซียมฟอสเฟตแบบอะมอร์ฟัส
กระดูกถูกสร้างขึ้นโดยเซลล์สร้างกระดูกที่มีต้นกำเนิดมาจากเซลล์มีเซนไคม์ที่ยังไม่แยกความแตกต่าง เซลล์เหล่านี้เป็นเซลล์โมโนนิวเคลียร์ที่เกี่ยวข้องกับการสังเคราะห์ส่วนประกอบของเมทริกซ์กระดูกอินทรีย์ เซลล์เหล่านี้ตั้งอยู่ในชั้นโมโนเลเยอร์บนพื้นผิวกระดูกและสัมผัสใกล้ชิดกับออสทีโออิด ออสทีโอบลาสต์มีหน้าที่ในการสะสมออสทีโออิดและการสร้างแร่ธาตุตามมา ผลิตภัณฑ์จากกิจกรรมที่สำคัญของออสทีโออิดคือฟอสฟาเตสที่เป็นด่าง ซึ่งปริมาณฟอสฟาเตสในเลือดเป็นตัวบ่งชี้กิจกรรมของออสทีโออิดทางอ้อม ออสทีโอบลาสต์บางส่วนซึ่งล้อมรอบด้วยออสทีโออิดที่มีแร่ธาตุ จะกลายเป็นออสทีโอไซต์ ซึ่งเป็นเซลล์โมโนนิวเคลียร์ โดยไซโทพลาซึมของออสทีโอไซต์จะสร้างช่องที่เชื่อมโยงกับช่องของออสทีโอไซต์ข้างเคียง ออสทีโอบลาสต์ไม่ได้มีส่วนร่วมในการสร้างกระดูกใหม่ แต่มีส่วนร่วมในกระบวนการทำลายรอบคูนาร์ ซึ่งมีความสำคัญต่อการควบคุมระดับแคลเซียมในซีรั่มของเลือดอย่างรวดเร็ว การสลายกระดูกดำเนินการโดยเซลล์สลายกระดูก ซึ่งเป็นเซลล์โพลีนิวเคลียร์ขนาดยักษ์ที่ก่อตัวขึ้นจากการหลอมรวมของแมคโครฟาจโมโนนิวเคลียร์ นอกจากนี้ยังสันนิษฐานว่าเซลล์ต้นกำเนิดของกระดูกอ่อนอาจเป็นเซลล์ต้นกำเนิดเม็ดเลือดของไขกระดูก เซลล์เหล่านี้เคลื่อนที่ได้ ก่อตัวเป็นชั้นที่สัมผัสกับกระดูก โดยอยู่บริเวณที่มีการดูดซึมมากที่สุด เซลล์กระดูกอ่อนทำให้เกิดการสลายของคอลลาเจน การทำลายไฮดรอกซีอะพาไทต์ และการกำจัดแร่ธาตุออกจากเมทริกซ์ เนื่องมาจากการปลดปล่อยเอนไซม์โปรตีโอไลติกและฟอสฟาเตสกรด เนื้อเยื่อกระดูกที่สร้างขึ้นใหม่ที่มีแร่ธาตุต่ำ (ออสเตออยด์) จะต้านทานการดูดซึมของออสเทโอคลาสติก หน้าที่ของเซลล์สร้างกระดูกและเซลล์สร้างกระดูกเป็นอิสระจากกัน แต่ประสานงานกัน ซึ่งนำไปสู่การสร้างแบบจำลองของโครงกระดูกตามปกติ การเจริญเติบโตของกระดูกตามความยาวขึ้นอยู่กับการสร้างกระดูกของเอ็นโดคอนดรัล การเจริญเติบโตในความกว้างและความหนาขึ้นอยู่กับการสร้างกระดูกของเยื่อหุ้มกระดูก การศึกษาทางคลินิกที่ใช้ แคลเซียม 47 % แสดงให้เห็นว่ามีการสร้างแคลเซียมใหม่มากถึง 18% ของปริมาณแคลเซียมทั้งหมดในโครงกระดูกทุกปี เมื่อกระดูกได้รับความเสียหาย (กระดูกหัก กระบวนการติดเชื้อ) กระดูกที่เปลี่ยนแปลงไปจะถูกดูดซึมกลับและสร้างกระดูกใหม่
คอมเพล็กซ์เซลล์ที่เกี่ยวข้องกับกระบวนการสลายและสร้างกระดูกในท้องถิ่นเรียกว่าหน่วยสร้างโครงสร้างใหม่หลายเซลล์พื้นฐาน (BMU) หน่วยนี้ควบคุมความเข้มข้นของแคลเซียม ฟอสฟอรัส และไอออนอื่นๆ ในท้องถิ่น การสังเคราะห์ส่วนประกอบอินทรีย์ของกระดูก โดยเฉพาะคอลลาเจน การจัดระเบียบและการสร้างแร่ธาตุของคอลลาเจน
ผลหลักของฮอร์โมนพาราไทรอยด์ในกระดูกของโครงกระดูกคือการเพิ่มกระบวนการดูดซึม ซึ่งส่งผลต่อทั้งองค์ประกอบแร่ธาตุและสารอินทรีย์ในโครงสร้างกระดูก ฮอร์โมนพาราไทรอยด์ส่งเสริมการเจริญเติบโตของเซลล์สลายกระดูกและการทำงานของเซลล์ ซึ่งมาพร้อมกับผลการทำลายกระดูกที่เพิ่มขึ้นและการดูดซึมกระดูกที่เพิ่มขึ้น ในกรณีนี้ ผลึกไฮดรอกซีอะพาไทต์จะละลายไปพร้อมกับการปล่อยแคลเซียมและฟอสฟอรัสเข้าสู่เลือด กระบวนการนี้เป็นกลไกหลักในการเพิ่มระดับแคลเซียมในเลือด ประกอบด้วยองค์ประกอบ 3 ประการ ได้แก่ การเคลื่อนย้ายแคลเซียมจากกระดูกรอบคูนาร์ (เซลล์กระดูกส่วนลึก); การแบ่งตัวของเซลล์สร้างกระดูกใหม่เข้าไปในเซลล์สลายกระดูก; การรักษาระดับแคลเซียมในเลือดให้คงที่โดยควบคุมการปล่อยแคลเซียมจากกระดูก (เซลล์กระดูกผิวเผิน)
ดังนั้นฮอร์โมนพาราไทรอยด์จะเพิ่มกิจกรรมของเซลล์สร้างกระดูกและเซลล์สลายกระดูกในระยะแรก ทำให้กระดูกสลายตัวมากขึ้น ทำให้ระดับแคลเซียมในเลือดเพิ่มขึ้น และมีการขับแคลเซียมและออกซิโพรลีนออกทางปัสสาวะเพิ่มขึ้น นี่คือผลเชิงคุณภาพอย่างรวดเร็วประการแรกของฮอร์โมนพาราไทรอยด์ ผลประการที่สองของฮอร์โมนพาราไทรอยด์ต่อกระดูกคือเชิงปริมาณ ซึ่งสัมพันธ์กับการเพิ่มขึ้นของกลุ่มเซลล์สลายกระดูก เมื่อเกิดการสลายกระดูกอย่างแข็งขัน จะกระตุ้นให้เซลล์สร้างกระดูกแบ่งตัวเพิ่มขึ้น ทั้งการสลายและการสร้างกระดูกที่มีการดูดซึมเป็นหลักจะถูกกระตุ้น เมื่อมีฮอร์โมนพาราไทรอยด์มากเกินไป จะทำให้กระดูกมีความสมดุลในเชิงลบ ซึ่งจะมาพร้อมกับการขับออกซิโพรลีนออกมากเกินไป ซึ่งเป็นผลจากการย่อยสลายคอลลาเจนและกรดซาลิกที่รวมอยู่ในโครงสร้างของมิวโคโพลีแซ็กคาไรด์ ฮอร์โมนพาราไทรอยด์จะกระตุ้นไซคลิกอะดีโนซีนโมโนฟอสเฟต (cAMP) การขับถ่าย cAMP ที่เพิ่มขึ้นในปัสสาวะหลังจากการให้ฮอร์โมนพาราไทรอยด์อาจทำหน้าที่เป็นตัวบ่งชี้ความไวของเนื้อเยื่อต่อฮอร์โมนดังกล่าว
ผลที่สำคัญที่สุดของฮอร์โมนพาราไทรอยด์ต่อไตคือความสามารถในการลดการดูดซึมฟอสฟอรัสกลับคืน ทำให้ฟอสฟาทูเรียเพิ่มขึ้น กลไกการลดลงในส่วนต่างๆ ของหน่วยไตแตกต่างกัน ในส่วนต้น ผลของฮอร์โมนพาราไทรอยด์นี้เกิดจากการซึมผ่านที่เพิ่มขึ้นและเกิดขึ้นพร้อมกับการมีส่วนร่วมของ cAMP ในขณะที่ในส่วนปลาย ไม่ขึ้นอยู่กับ cAMP ผลฟอสฟาทูเรียของฮอร์โมนพาราไทรอยด์เปลี่ยนแปลงไปตามการขาดวิตามินดี กรดเมตาบอลิก และปริมาณฟอสฟอรัสที่ลดลง ฮอร์โมนพาราไทรอยด์เพิ่มการดูดซึมแคลเซียมกลับคืนสู่ท่อไตทั้งหมดเล็กน้อย ในเวลาเดียวกัน จะลดลงในส่วนต้น และเพิ่มในส่วนปลาย ฮอร์โมนพาราไทรอยด์มีความสำคัญอย่างยิ่ง โดยฮอร์โมนพาราไทรอยด์ลดการกวาดล้างแคลเซียม ฮอร์โมนพาราไทรอยด์ลดการดูดซึมโซเดียมและไบคาร์บอเนตกลับคืนสู่ท่อไต ซึ่งอาจอธิบายการพัฒนาของกรดในภาวะต่อมพาราไทรอยด์ทำงานเกิน ช่วยเพิ่มการสร้าง 1,25-dioxycholecalciferol 1,25(OH 2 )D 3ในไต ซึ่งเป็นรูปแบบที่ออกฤทธิ์ของวิตามินดี3สารประกอบนี้ช่วยเพิ่มการดูดซึมแคลเซียมกลับในลำไส้เล็กโดยกระตุ้นการทำงานของโปรตีนที่จับแคลเซียม (CaBP) เฉพาะในผนังของลำไส้เล็ก
ระดับปกติของฮอร์โมนพาราไทรอยด์อยู่ที่ 0.15-0.6 ng/ml โดยเฉลี่ย ซึ่งแตกต่างกันไปตามอายุและเพศ โดยค่าเฉลี่ยของปริมาณฮอร์โมนพาราไทรอยด์ในเลือดของผู้ที่มีอายุ 20-29 ปี คือ (0.245±0.017) ng/ml ผู้ที่มีอายุ 80-89 ปี คือ (0.545±0.048) ng/ml ส่วนในผู้หญิงอายุ 70 ปี คือ (0.728±0.051) ng/ml และในผู้ชายอายุเท่ากัน คือ (0.466±0.40) ng/ml ดังนั้น ปริมาณฮอร์โมนพาราไทรอยด์จึงเพิ่มขึ้นตามอายุ แต่ในผู้หญิงจะมีปริมาณมากกว่า
โดยทั่วไป ควรใช้การทดสอบที่แตกต่างกันหลายแบบเพื่อการวินิจฉัยแยกโรคภาวะแคลเซียมในเลือดสูง
เราขอเสนอการจำแนกประเภททางคลินิกและทางพยาธิวิทยาที่พัฒนาขึ้นโดยเราโดยอ้างอิงจากการจำแนกประเภทของ OV Nikolaev และ VN Tarkaeva (1974)
การจำแนกทางคลินิกและพยาธิวิทยาของโรคที่เกี่ยวข้องกับการหลั่งฮอร์โมนพาราไทรอยด์บกพร่องและความไวต่อฮอร์โมนดังกล่าว
ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไปชนิดปฐมภูมิ
- โดยพยาธิวิทยา:
- อะดีโนมาที่มีการทำงานมากเกินไป
- ภาวะเพิ่มจำนวนเซลล์ของ OGD;
- มะเร็งต่อมพาราไทรอยด์ที่มีการทำงานมากเกินไป
- เนื้องอกต่อมไร้ท่อหลายชนิดชนิดที่ 1 ร่วมกับภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป (กลุ่มอาการเวอร์เมอร์)
- เนื้องอกต่อมไร้ท่อหลายชนิดชนิดที่ 2 ร่วมกับภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป (กลุ่มอาการ Sipple)
- ตามลักษณะทางคลินิก:
- รูปแบบกระดูก:
- กระดูกพรุน,
- โรคถุงน้ำในกระดูกอักเสบ
- "เพจอยด์";
- รูปแบบของโรคทางอวัยวะภายใน:
- โดยมีการเสียหายเป็นหลักในส่วนของไต ระบบทางเดินอาหาร ระบบประสาทและจิตใจ
- รูปแบบผสม
- รูปแบบกระดูก:
- ปลายน้ำ:
- เผ็ด;
- เรื้อรัง.
ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไปรอง (ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไปและเกิดการเพิ่มจำนวนพร้อมกับภาวะแคลเซียมในเลือดต่ำและฟอสเฟตในเลือดสูงเป็นเวลานาน)
- โรคไต:
- ภาวะไตวายเรื้อรัง;
- โรคท่อนำไข่เสื่อม (ชนิด Albright-Fanconi)
- โรคไตอ่อน
- โรคลำไส้:
- โรคดูดซึมอาหารผิดปกติ
- พยาธิวิทยาของกระดูก:
- โรคกระดูกอ่อนในผู้สูงอายุ
- หลังคลอด;
- ไม่ทราบสาเหตุ;
- โรคเพจเจต
- ภาวะขาดวิตามินดี:
- โรคไต;
- ตับ;
- ภาวะขาดเอนไซม์ทางพันธุกรรม
- โรคมะเร็งร้ายแรง: มะเร็งไมอีโลม่า
ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไปในระดับตติยภูมิ
- อะดีโนมาของต่อมพาราไทรอยด์ที่มีการทำงานโดยอัตโนมัติ ซึ่งพัฒนาขึ้นท่ามกลางภาวะต่อมพาราไทรอยด์ทำงานมากเกินไปที่เป็นมายาวนาน
ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป
- การผลิตฮอร์โมนพาราไทรอยด์จากเนื้องอกที่ไม่ได้มาจากพาราไทรอยด์
การก่อตัวของซีสต์และเนื้องอกของต่อมพาราไทรอยด์ที่ไม่มีการทำงานของฮอร์โมน
- ถุง.
- เนื้องอกหรือมะเร็งที่ไม่มีการทำงานของฮอร์โมน
ภาวะต่อมพาราไธรอยด์ทำงานน้อย
- ภาวะต่อมพาราไทรอยด์ทำงานไม่เต็มที่แต่กำเนิดหรือไม่มี
- มีสาเหตุมาจากโรคภูมิต้านทานตนเองโดยไม่ทราบสาเหตุ
- หลังการผ่าตัด เกิดขึ้นพร้อมกับการตัดต่อมพาราไทรอยด์ออก
- หลังการผ่าตัด เนื่องจากการไหลเวียนเลือดและเส้นประสาทบกพร่อง
- ความเสียหายจากรังสีภายนอกและภายใน (การรักษาด้วยรังสีภายนอก การรักษาโรคไทรอยด์ด้วยไอโอดีนกัมมันตรังสี)
- ความเสียหายต่อต่อมพาราไทรอยด์เนื่องจากเลือดออกหรือกล้ามเนื้อตาย
- โรคติดเชื้อ
ภาวะต่อมพาราไธรอยด์ทำงานผิดปกติเทียม
- ชนิดที่ 1 - อวัยวะเป้าหมายไม่ตอบสนองต่อฮอร์โมนพาราไทรอยด์ ขึ้นอยู่กับอะดีไนเลตไซเคลส
- ประเภทที่ II - อวัยวะเป้าหมายไม่ตอบสนองต่อฮอร์โมนพาราไทรอยด์ ไม่ขึ้นกับอะดีไนเลตไซเคลส อาจมีสาเหตุมาจากภูมิคุ้มกันตนเอง
ภาวะต่อมพาราไธรอยด์ทำงานผิดปกติแบบเทียม
การมีอยู่ของสัญญาณทางกายของภาวะต่อมพาราไทรอยด์ทำงานผิดปกติเทียมในญาติที่แข็งแรงในครอบครัวของผู้ป่วยภาวะต่อมพาราไทรอยด์ทำงานผิดปกติเทียมโดยไม่มีอาการผิดปกติทางชีวเคมีที่เป็นลักษณะเฉพาะและไม่มีอาการเกร็ง
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ]

