ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคฮีโมไซเดอโรซิสปอดแบบไม่ทราบสาเหตุ
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคเลือดออกในปอดแบบไม่ทราบสาเหตุเป็นโรคปอดที่มีลักษณะเป็นเลือดออกซ้ำๆ ในถุงลมและมีการกลับเป็นซ้ำเป็นคลื่น โลหิตจางแบบเปลี่ยนสี และมีการกลับเป็นซ้ำเป็นคลื่น
สาเหตุและพยาธิสภาพของโรคยังไม่ได้รับการศึกษาอย่างเพียงพอ สันนิษฐานว่าเกิดจากความบกพร่องแต่กำเนิดของเส้นใยยืดหยุ่นของหลอดเลือดปอดขนาดเล็กและขนาดกลาง ซึ่งทำให้หลอดเลือดขยายตัว เลือดหยุดไหล และเม็ดเลือดแดงแทรกซึมผ่านผนังหลอดเลือด นักวิจัยส่วนใหญ่ถือว่าภาวะฮีโมไซเดอโรซิสของปอดเป็นโรคที่เกิดจากภูมิคุ้มกัน เมื่อตอบสนองต่อสารก่อภูมิแพ้ จะเกิดการสร้างออโตแอนติบอดี ปฏิกิริยาแอนติเจน-แอนติบอดีจะเกิดขึ้น อวัยวะที่ทำให้เกิดอาการช็อกคือปอด ส่งผลให้หลอดเลือดฝอยขยายตัว เลือดหยุดไหล และเม็ดเลือดแดงเคลื่อนตัวไปในเนื้อเยื่อปอดพร้อมกับมีการสะสมของฮีโมไซเดอรินในนั้น
สาเหตุ โรคฮีโมไซเดอโรซิสปอดแบบไม่ทราบสาเหตุ
สาเหตุยังไม่ทราบแน่ชัด สันนิษฐานว่าเกิดจากความบกพร่องแต่กำเนิดของเส้นใยยืดหยุ่นของหลอดเลือดในระบบไหลเวียนเลือดปอด โดยเฉพาะบริเวณหลอดเลือดฝอยในปอด ส่งผลให้หลอดเลือดฝอยในปอดขยายตัว เลือดไหลเวียนช้าลงอย่างเห็นได้ชัด เม็ดเลือดแดงเคลื่อนตัวเข้าไปในถุงลม มีเนื้อปอดและเกิดการสะสมของเฮโมไซเดอรินในเนื้อปอด มีมุมมองเกี่ยวกับบทบาทที่เป็นไปได้ของความผิดปกติแต่กำเนิดของการเชื่อมต่อหลอดเลือดระหว่างหลอดเลือดแดงหลอดลมและหลอดเลือดดำปอด
อย่างไรก็ตาม ทฤษฎีเกี่ยวกับต้นกำเนิดของโรคที่เกิดจากภูมิคุ้มกันนั้นแพร่หลายขึ้นอย่างมากในช่วงไม่นานมานี้ เป็นไปได้ว่าแอนติบอดีจะก่อตัวขึ้นที่ส่วนประกอบของผนังหลอดเลือดในปอด จากนั้นจึงเกิดการสร้างคอมเพล็กซ์แอนติเจน-แอนติบอดีขึ้นในบริเวณจุลภาคไหลเวียนเลือดของปอดเป็นหลัก ซึ่งนำไปสู่ภาวะเนื้อตายของผนังหลอดเลือดพร้อมเลือดออกในถุงลมและเนื้อปอด นอกจากนี้ยังไม่สามารถแยกแยะบทบาทสำคัญของผลการทำลายเซลล์ของลิมโฟไซต์ภูมิคุ้มกันบนผนังหลอดเลือดได้อีกด้วย
การเปลี่ยนแปลงทางภูมิสัณฐานต่อไปนี้เป็นลักษณะเฉพาะของโรค hemosiderosis ของปอดที่ไม่ทราบสาเหตุ:
- การเติมเต็มของถุงลมด้วยเซลล์เม็ดเลือดแดง
- การตรวจจับในถุงลม ถุงลมท่อ และหลอดลมฝอยทางเดินหายใจ ตลอดจนในเนื้อเยื่อระหว่างช่องของแมคโครฟาจถุงลมจำนวนมากที่เต็มไปด้วยอนุภาคเฮโมไซเดอริน
- ความหนาของถุงลมและผนังกั้นระหว่างถุงลม
- การพัฒนาของโรคปอดบวมแบบแพร่กระจายและการเปลี่ยนแปลงเสื่อมในเนื้อเยื่อยืดหยุ่นของปอดในขณะที่โรคดำเนินไป
- การแตกสลายของโครงสร้างของเยื่อฐานของเส้นเลือดฝอยของผนังระหว่างถุงลม (ตามการศึกษาด้วยกล้องจุลทรรศน์อิเล็กตรอน)
อาการ โรคฮีโมไซเดอโรซิสปอดแบบไม่ทราบสาเหตุ
โรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุอาจเป็นแบบเฉียบพลันหรือเรื้อรังโดยมีอาการกำเริบซ้ำๆ อาการเฉียบพลันมักเกิดขึ้นกับเด็กเป็นหลัก
อาการของผู้ป่วยในช่วงเฉียบพลันหรือช่วงที่โรคกำเริบนั้นค่อนข้างจะเป็นเรื่องปกติ ผู้ป่วยจะมีอาการไอและมีเสมหะปนเลือดปน ไอเป็นเลือดเป็นอาการหลักอย่างหนึ่งของโรค และอาจแสดงอาการได้ชัดเจน (เลือดออกในปอด) ส่วนกรณีที่ไม่มีอาการไอเป็นเลือดนั้นพบได้น้อยมาก นอกจากนี้ ผู้ป่วยยังบ่นว่าหายใจไม่ออก (โดยเฉพาะเมื่อออกแรงมาก) เวียนศีรษะ หูอื้อ มีแมลงวันตอมหน้าตา อาการเหล่านี้ส่วนใหญ่เกิดจากภาวะโลหิตจางเนื่องจากไอเป็นเลือดเป็นเวลานาน การเกิดโรคปอดบวมแบบกระจายในช่วงที่โรคดำเนินไปก็มีความสำคัญเช่นกันในการเป็นสาเหตุของอาการหายใจไม่ออก ผู้ป่วยจำนวนมากมีอาการปวดหน้าอก ข้อต่อ ช่องท้อง อุณหภูมิร่างกายสูงขึ้น และน้ำหนักลดลงอย่างมาก
เมื่ออาการสงบลง สุขภาพของผู้ป่วยจะดีขึ้นอย่างเห็นได้ชัด และอาจไม่มีอาการเลยหรืออาการอาจไม่รุนแรง ระยะเวลาของอาการสงบจะแตกต่างกันไป แต่โดยทั่วไปแล้ว หลังจากอาการกำเริบแต่ละครั้ง อาการจะค่อยๆ ดีขึ้น
มันเจ็บที่ไหน?
สิ่งที่รบกวนคุณ?
การวินิจฉัย โรคฮีโมไซเดอโรซิสปอดแบบไม่ทราบสาเหตุ
เมื่อตรวจร่างกายผู้ป่วย จะสังเกตเห็นความซีดของผิวหนังและเยื่อเมือกที่มองเห็นได้ ภาวะตาเขียวคล้ำ และอาการเขียวคล้ำ ความรุนแรงของความซีดขึ้นอยู่กับระดับของภาวะโลหิตจาง ส่วนอาการเขียวคล้ำขึ้นอยู่กับระดับของภาวะระบบทางเดินหายใจล้มเหลว การเคาะปอดจะเผยให้เห็นเสียงเคาะที่ทื่อ (ส่วนใหญ่อยู่ในส่วนล่างของปอด) เมื่อมีเลือดออกมากในเนื้อปอด เสียงเคาะจะทื่อมากขึ้น และจะได้ยินเสียงหายใจของหลอดลมเหนือเสียงทื่อ ผู้ป่วยดังกล่าวมักจะได้รับการวินิจฉัยว่าเป็นปอดบวมทั้งสองข้าง โดยเฉพาะอย่างยิ่งในผู้ที่โรคกำเริบเฉียบพลันหรือรุนแรง การตรวจฟังเสียงปอดจะเผยให้เห็นสัญญาณสำคัญของภาวะ hemosiderosis ของปอดที่ไม่ทราบสาเหตุ ซึ่งก็คือเสียงครืดคราดที่กระจายไปทั่ว ได้ยินเสียงหายใจเป็นฟองละเอียดชื้นและแห้งหวีด เมื่อเกิดอาการหลอดลมหดเกร็งขึ้น จำนวนเสียงหายใจแห้งหวีด (เสียงหวีดและเสียงหวีดหวิว) จะเพิ่มขึ้นอย่างรวดเร็ว ในระหว่างการฟังเสียงหัวใจ แพทย์จะให้ความสนใจกับเสียงที่เบาลง ในกรณีที่เกิดโรคหัวใจปอดเรื้อรัง แพทย์จะพิจารณาถึงสำเนียงของเสียงที่สองในหลอดเลือดแดงปอด ในกรณีที่เกิดภาวะหัวใจปอดเต้นผิดปกติ ตับจะขยายใหญ่ขึ้น ในผู้ป่วย 1 ใน 3 ราย พบว่าตับขยายใหญ่ขึ้นแม้ว่าจะไม่มีโรคหัวใจปอดเต้นผิดปกติ ม้ามอาจขยายใหญ่ขึ้น
โรคฮีโมไซเดอโรซิสในปอดที่ไม่ทราบสาเหตุอาจเกิดภาวะแทรกซ้อน ได้แก่ ปอดบวมจากภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน (อาจลุกลามและมีอาการระบบทางเดินหายใจล้มเหลวรุนแรงร่วมด้วย) ปอดแฟบเรื้อรัง และเลือดออกมาก ภาวะแทรกซ้อนเหล่านี้อาจทำให้เสียชีวิตได้
ข้อมูลห้องปฏิบัติการ
- การตรวจเลือดทั่วไป - ภาวะโลหิตจางจากสีซีดเป็นภาวะปกติ โดยแสดงอาการด้วยระดับฮีโมโกลบินลดลง จำนวนเม็ดเลือดแดง ดัชนีสี ภาวะอะนิโซไซโทซิส ภาวะโปอิคิโลไซโทซิส ภาวะโลหิตจางสามารถแสดงออกได้อย่างชัดเจน นอกจากนี้ยังพบภาวะเรติคูโลไซโทซิสด้วย
ในกรณีที่มีภาวะเม็ดเลือดแดงแตกในปอดอย่างรุนแรง รวมถึงในกรณีที่เกิดภาวะปอดบวมจากภาวะกล้ามเนื้อหัวใจตาย อาจเกิดภาวะเม็ดเลือดขาวสูงอย่างรุนแรง โดยสูตรของเม็ดเลือดขาวจะเลื่อนไปทางซ้าย และค่า ESR จะสูงขึ้น โดยพบภาวะอีโอซิโนฟิเลียในผู้ป่วย 10-15%
- การวิเคราะห์ปัสสาวะทั่วไป - ไม่มีการเปลี่ยนแปลงที่สำคัญ แต่บางครั้งจะตรวจพบโปรตีนและเม็ดเลือดแดง
- การตรวจเลือดทางชีวเคมี - ปริมาณบิลิรูบิน อะลานีนอะมิโนทรานสเฟอเรส อัลฟา2 และแกมมาโกลบูลินเพิ่มขึ้น ปริมาณธาตุเหล็กลดลง ความสามารถในการจับเหล็กทั้งหมดในซีรั่มเลือดเพิ่มขึ้น
- ผลการศึกษาทางภูมิคุ้มกัน - ไม่พบการเปลี่ยนแปลงที่สำคัญ ในผู้ป่วยบางราย อาจพบจำนวนเซลล์ทีลิมโฟไซต์ลดลง อิมมูโนโกลบูลินเพิ่มขึ้น และพบกลุ่มภูมิคุ้มกันที่ไหลเวียน
- การวิเคราะห์เสมหะ ตรวจพบเซลล์เม็ดเลือดแดงและไซเดอโรฟาจ - แมคโครฟาจถุงลมที่มีเฮโมไซเดอริน ควรทำการวิเคราะห์เสมหะบ่อยครั้ง เนื่องจากการศึกษาเพียงครั้งเดียวอาจไม่ให้ข้อมูลใดๆ
- การศึกษาเกี่ยวกับของเหลวจากการล้างหลอดลม – พบไซเดอโรฟาจในน้ำจากการล้างหลอดลม
- การวิเคราะห์การเจาะไขกระดูก - ไมอีโลแกรมจะมีลักษณะเฉพาะคือจำนวนไซเดอโรบลาสต์ลดลง ซึ่งเป็นเซลล์ไขกระดูกสีแดงที่มีก้อนเหล็ก อาจตรวจพบสัญญาณของการสร้างเม็ดเลือดแดงเพิ่มขึ้น ซึ่งก็คือจำนวนนอร์โมบลาสต์ที่เพิ่มขึ้น (อาจเป็นสัญญาณของปฏิกิริยาชดเชยต่อการเกิดโรคโลหิตจาง)
 [ 20 ]
[ 20 ]
การวิจัยเชิงเครื่องมือ
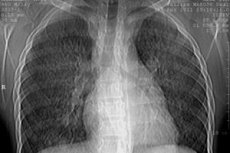
การตรวจเอกซเรย์ปอด การตรวจเอกซเรย์สามารถระบุระยะของโรคได้ดังนี้
- ระยะที่ 1 - เนื้อปอดมีความโปร่งใสลดลง (ปอดทั้งสองข้างมีสีคล้ำขึ้นคล้ายม่าน) เกิดจากมีเลือดออกเล็กๆ กระจายไปในเนื้อปอด
- ระยะที่ 2 - มีอาการเป็นตุ่มกลมเล็กๆ จำนวนมาก ขนาดเส้นผ่านศูนย์กลาง 1-2 มม. ถึง 1-2 ซม. กระจายอยู่ทั่วไปทั่วบริเวณปอด ตุ่มเหล่านี้จะค่อยๆ หายไปภายใน 1-3 สัปดาห์ โดยตุ่มใหม่จะเกิดขึ้นพร้อมกับระยะการกำเริบของโรค
- ระยะที่ 3 - มีลักษณะเป็นสีเข้มขึ้นอย่างมาก ซึ่งคล้ายกับอาการปอดบวมที่เกิดขึ้นจากการแทรกซึม อาการสีเข้มขึ้นอย่างมากดังกล่าวเกิดจากอาการบวมน้ำและการอักเสบรอบ ๆ บริเวณที่มีเลือดออก ลักษณะเด่นของระยะนี้เช่นเดียวกับระยะที่ 2 คือ อาการบวมและปรากฏขึ้นใหม่อย่างรวดเร็วในบริเวณอื่น ๆ ของปอดที่เกิดเลือดออก
- ระยะที่ 4 - ตรวจพบพังผืดระหว่างช่องว่างอย่างรุนแรง ซึ่งเกิดจากการมีเลือดออกซ้ำๆ และการจัดระเบียบของไฟบรินในถุงลม
การเปลี่ยนแปลงทางรังสีที่ระบุนั้นมักจะเป็นแบบทวิภาคีและพบได้น้อยมากหากเป็นแบบฝ่ายเดียว
การขยายตัวของต่อมน้ำเหลืองในช่องทรวงอกเป็นเรื่องที่เกิดขึ้นได้ยาก แต่สามารถพบได้ในผู้ป่วยร้อยละ 10
เมื่อเกิดภาวะความดันโลหิตสูงในปอดเรื้อรัง หลอดเลือดแดงปอดจะโป่งพองและหัวใจด้านขวาขยายใหญ่ขึ้น เมื่อเกิดภาวะปอดแฟบ ปอดจะยุบตัวบางส่วนหรือทั้งหมด
การตรวจด้วยเครื่อง Perfusion Lung Scintigraphy ภาวะ hemosiderosis ที่ไม่ทราบสาเหตุ มีลักษณะเฉพาะคือการไหลเวียนเลือดในปอดทั้งสองข้างผิดปกติอย่างรุนแรง
การศึกษาความสามารถในการระบายอากาศของปอด เมื่อโรคดำเนินไป ภาวะหายใจล้มเหลวแบบจำกัดก็จะพัฒนาขึ้น โดยมีลักษณะคือค่า VC ลดลง บ่อยครั้งพบว่าความสามารถในการเปิดของหลอดลมผิดปกติ ซึ่งจะเห็นได้จากค่า FEV1 ดัชนี Tiffno และตัวบ่งชี้อัตราการไหลสูงสุดที่ลดลง
ECG ภาวะโลหิตจางที่ค่อยๆ รุนแรงจะนำไปสู่การพัฒนาของกล้ามเนื้อหัวใจเสื่อม ซึ่งทำให้แอมพลิจูดของคลื่น T ลดลงในลีดจำนวนมาก โดยเฉพาะในลีดหน้าอกซ้าย หากกล้ามเนื้อหัวใจเสื่อมอย่างเห็นได้ชัด อาจเกิดการลดลงของช่วง ST ลงจากไอโซลีน ซึ่งอาจเกิดภาวะหัวใจเต้นผิดจังหวะได้หลายประเภท (ส่วนใหญ่มักเป็นภาวะหัวใจห้องล่างบีบตัว) เมื่อเกิดภาวะความดันโลหิตสูงในปอดเรื้อรัง อาจมีสัญญาณของกล้ามเนื้อหัวใจหนาตัวของห้องโถงด้านขวาและห้องล่างด้านขวา
การวิเคราะห์ก๊าซในเลือด หากเกิดภาวะระบบทางเดินหายใจล้มเหลวรุนแรง อาจทำให้หลอดเลือดแดงมีออกซิเจนในเลือดต่ำได้
การตรวจชิ้นเนื้อปอดโดยวิธีทางจุลพยาธิวิทยา การตรวจชิ้นเนื้อปอด (การตรวจชิ้นเนื้อปอดแบบเปิดผ่านหลอดลม) จะทำในขอบเขตจำกัดเท่านั้น เฉพาะเมื่อไม่สามารถวินิจฉัยโรคได้อย่างแน่นอน การที่ข้อบ่งชี้สำหรับการตรวจชิ้นเนื้อปอดแคบลงมากเช่นนี้อาจเพิ่มความเสี่ยงของเลือดออกได้
การตรวจทางจุลพยาธิวิทยาของชิ้นเนื้อปอดเผยให้เห็นเฮโมไซเดอโรฟจจำนวนมากในถุงลม รวมทั้งสัญญาณที่ชัดเจนของพังผืดของเนื้อเยื่อระหว่างช่องว่าง
การตรวจอัลตราซาวนด์อวัยวะช่องท้อง หากโรคดำเนินไปเป็นเวลานาน มักตรวจพบตับและม้ามโต
เกณฑ์การวินิจฉัยโรค hemosiderosis ของปอดแบบไม่ทราบสาเหตุ
เกณฑ์การวินิจฉัยหลักสำหรับโรค hemosiderosis ของปอดที่ไม่ทราบสาเหตุสามารถพิจารณาได้ดังต่อไปนี้:
- อาการไอเป็นเลือดซ้ำๆ และเรื้อรัง
- อาการหายใจสั้น โดยจะค่อยๆ แย่ลงเมื่อระยะเวลาของโรคยาวนานขึ้น
- อาการได้ยินเสียงดังเป็นฟองละเอียดและกระจายทั่วไป หายใจมีเสียงหวีด
- ภาพทางรังสีวิทยาที่มีลักษณะเฉพาะ คือ เงาที่เกิดขึ้นอย่างกะทันหันเป็นจุดๆ ทั่วทั้งบริเวณปอด และหายไปเองอย่างรวดเร็ว (ภายใน 1-3 สัปดาห์) และการเกิดพังผืดระหว่างช่องว่างของเนื้อปอด
- การตรวจหาไซเดอโรฟาจในเสมหะ - แมคโครฟาจถุงลมที่มีเฮโมไซเดอรินบรรจุอยู่
- โรคโลหิตจางจากภาวะสีซีดจาง มีปริมาณธาตุเหล็กในเลือดต่ำ
- การตรวจหาไซเดอโรฟาจและเนื้อเยื่อระหว่างช่องว่างในชิ้นเนื้อปอด
- ผลการทดสอบทูเบอร์คูลินเป็นลบ
โครงการตรวจคัดกรองโรคฮีโมไซเดอโรซิสในปอดโดยไม่ทราบสาเหตุ
- การตรวจเลือดและปัสสาวะทั่วไป
- การตรวจเลือดทางชีวเคมี: ปริมาณโปรตีนทั้งหมดและเศษส่วนของโปรตีน บิลิรูบิน อะมิโนทรานสเฟอเรส ซีโรมูคอยด์ ไฟบริน แฮปโตโกลบิน ธาตุเหล็ก
- การศึกษาทางภูมิคุ้มกัน: เนื้อหาของเซลล์บีและทีลิมโฟไซต์ กลุ่มย่อยของเซลล์ทีลิมโฟไซต์ อิมมูโนโกลบูลิน และคอมเพล็กซ์ภูมิคุ้มกันในระบบหมุนเวียน
- การตรวจเสมหะ: วิเคราะห์เซลล์วิทยา ตรวจหาเชื้อ Mycobacterium tuberculosis เซลล์ผิดปกติ ไซเดอโรฟาจ
- การตรวจเอกซเรย์ปอด
- คลื่นไฟฟ้าหัวใจ
- การศึกษาการทำงานของระบบทางเดินหายใจภายนอก - สไปโรกราฟี
- การตรวจอัลตราซาวด์ หัวใจ ตับ ม้าม ไต
- การศึกษาของเหลวจากล้างหลอดลม: การวิเคราะห์ทางเซลล์วิทยา การกำหนดไซเดอโรฟาจ
- การตรวจชิ้นเนื้อปอด
ตัวอย่างการกำหนดการวินิจฉัยโรค hemosiderosis ของปอดโดยไม่ทราบสาเหตุ
โรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุ ระยะเฉียบพลัน เอกซเรย์ระยะที่ 2 ระบบทางเดินหายใจล้มเหลวระยะที่ 2 ภาวะโลหิตจางเรื้อรังจากการขาดธาตุเหล็กระดับปานกลาง
สิ่งที่ต้องตรวจสอบ?
ต้องการทดสอบอะไรบ้าง?
การวินิจฉัยที่แตกต่างกัน
ความแตกต่างในการวินิจฉัยแยกโรคระหว่างโรค hemosiderosis ของปอดที่ไม่ทราบสาเหตุและวัณโรคแพร่กระจายจากเลือด
ป้าย |
โรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุ |
วัณโรคปอดแพร่กระจายจากเลือด |
ความรุนแรงของอาการไอเป็นเลือด |
ส่วนใหญ่มักมีเลือดปนในเสมหะ บางครั้งมีเลือดปนมาก เลือดออกในปอดอย่างรุนแรง พบได้น้อยครั้ง |
มีเลือดปนในเสมหะ บ่อยครั้งเป็น "เลือดไหลออก" "มีลิ่มเลือด" บ่อยครั้งเป็นเลือดออกในปอดอย่างรุนแรง |
การตรวจเสมหะทั่วไป |
พบเซลล์เม็ดเลือดแดงและไซเดอโรฟาจจำนวนมาก - แมคโครฟาจถุงลมที่เต็มไปด้วยเฮโมไซเดอริน |
พบเม็ดเลือดแดงจำนวนมาก แต่ไซเดอโรฟาจไม่ใช่สิ่งที่พบได้ทั่วไปและพบได้น้อยมาก |
| เชื้อวัณโรคในเสมหะ | ไม่ตรวจพบ | กำลังถูกค้นพบ |
พลวัตของรอยโรคโฟกัสในปอดในระหว่างการตรวจเอกซเรย์ |
การพัฒนาแบบย้อนกลับโดยธรรมชาติเป็นลักษณะเฉพาะ |
ไม่มีการพัฒนาแบบย้อนกลับโดยธรรมชาติ |
การเกิดโพรงในปอด |
ไม่ธรรมดา |
ทั่วไป |
การตรวจชิ้นเนื้อปอด |
การตรวจจับไซเดอโรฟาจและพังผืดระหว่างช่องว่างจำนวนมาก |
ไม่ตรวจพบไซเดอโรฟาจ |
วิธีการรักษาที่มีประสิทธิผล |
การบำบัดด้วยกลูโคคอร์ติคอยด์ |
การบำบัดโรควัณโรค |
การวินิจฉัยแยกโรค hemosiderosis ของปอดโดยไม่ทราบสาเหตุ
- วัณโรคปอดแพร่กระจายจากเลือด
อาการหลักของวัณโรคปอดที่แพร่กระจายจากเลือดมีอธิบายไว้ในบทความ " ปอดบวม " ควรเน้นว่าการวินิจฉัยที่แตกต่างกันนั้นยากเนื่องจากอาการของโรคทั้งสองมีความเหมือนกัน ไอเป็นเลือด หายใจลำบาก อ่อนแรง น้ำหนักลด เสียงฟู่เป็นจังหวะ เสียงแตก และการเปลี่ยนแปลงที่กระจายในปอดระหว่างการตรวจเอกซเรย์ พบได้ทั้งในโรคฮีโมไซเดอโรซิสจากโรคไดโอพาธิกและวัณโรคปอดที่แพร่กระจายจากเลือด
อาการไอเป็นเลือด โลหิตจาง อ่อนแรง น้ำหนักลด ทำให้เราต้องแยกความแตกต่างระหว่างโรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุกับมะเร็งปอด หลักการพื้นฐานของการวินิจฉัยมะเร็งปอดอธิบายไว้ในบทความ " ปอดบวม " ควรคำนึงถึงสัญญาณต่อไปนี้ด้วย:
- ในกรณีของมะเร็งจะพบเม็ดเลือดแดงและเซลล์มะเร็ง (ผิดปกติ) ในเสมหะ ในกรณีของโรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุจะพบเม็ดเลือดแดงและไซเดอโรฟาจ
- ในมะเร็งปอดนั้นไม่มีการย้อนกลับอาการทางรังสีวิทยาของโรคได้เองโดยธรรมชาติ ในโรคฮีโมไซเดอโรซิสของปอด เงาเฉพาะจุดจะหายไปเองโดยธรรมชาติเมื่อเริ่มมีอาการสงบ
- ในมะเร็งปอดส่วนกลาง จะเห็นการขยายตัวและการพร่ามัวของเส้นขอบของรากปอด แต่ในโรคฮีโมไซเดอโรซิสที่ไม่ทราบสาเหตุ การขยายตัวของรากปอดไม่ใช่เรื่องปกติ
- โรคฮีโมไซเดอโรซิสในปอดที่มีเลือดคั่ง
โรคฮีโมไซเดอโรซิสในปอดอาจเกิดขึ้นจากความล้มเหลวของระบบไหลเวียนเลือด โดยเกิดขึ้นพร้อมกับการคั่งของเลือดในระบบไหลเวียนเลือดของปอด ในกรณีนี้ อาจเกิดอาการไอเป็นเลือดได้ และตรวจพบเสียงครืดคราดและเสียงฟองอากาศขนาดเล็กในระหว่างการตรวจฟังเสียงปอด และอาจพบไซเดอโรฟาจในเสมหะ โรคฮีโมไซเดอโรซิสในปอดที่มีการคั่งของเลือดสามารถวินิจฉัยได้โดยง่ายจากภาพทางคลินิกของโรคหัวใจที่เป็นสาเหตุของความคั่งของเลือดในปอด (ความผิดปกติของหัวใจ กล้ามเนื้อหัวใจโต กล้ามเนื้อหัวใจแข็ง เป็นต้น) และสัญญาณทางรังสีวิทยาของการคั่งของเลือดในระบบไหลเวียนเลือดของปอด โดยปกติแล้วไม่จำเป็นต้องทำการตรวจชิ้นเนื้อปอด
- โรคปอดอักเสบ
อาการไอเป็นเลือดและอาการปอดมีสีเข้มขึ้นในรูปแบบของการแทรกซึมเฉพาะที่ในระหว่างการตรวจทางรังสีวิทยา ทำให้จำเป็นต้องแยกความแตกต่างระหว่างโรคฮีโมไซเดอโรซิสในปอดแบบไม่ทราบสาเหตุจากโรคปอดบวม ซึ่งรวมถึงโรคปอดบวมชนิดกลีบปอด
- โรคกู๊ดพาสเจอร์
ภาวะไอเป็นเลือด หายใจลำบาก โลหิตจาง และอาการอื่นๆ จากการฟังเสียงทำให้จำเป็นต้องวินิจฉัยแยกโรคฮีโมไซเดอโรซิสในปอดและโรคกูดพาสเจอร์ ซึ่งนำเสนอไว้ในบทความเรื่อง " โรคกูดพาสเจอร์ "
การรักษา โรคฮีโมไซเดอโรซิสปอดแบบไม่ทราบสาเหตุ
การรักษาจะดำเนินการดังต่อไปนี้
แพทย์สั่งจ่ายยากลูโคคอร์ติคอยด์ ยานี้จะช่วยระงับปฏิกิริยาภูมิคุ้มกันและลดการซึมผ่านของหลอดเลือด โดยทั่วไปแล้ว แพทย์จะใช้เพรดนิโซโลนในขนาดยา 30-50 มก. ต่อวัน เมื่ออาการดีขึ้นแล้ว แพทย์จะค่อยๆ ลดขนาดยาเพรดนิโซโลนลง (ภายใน 3-4 เดือน) เป็นขนาดยามาตรฐาน (5-7.5 มก. ต่อวัน) ซึ่งใช้เป็นเวลาหลายเดือน
มีวิธีการรักษาแบบผสมผสานโดยการใช้พลาสม่าเฟอเรซิสจำนวนมากร่วมกับไซโทสแตติกส์ โดยการใช้พลาสม่าเฟอเรซิส แอนติบอดีที่ผลิตได้จะถูกกำจัดออกจากพลาสม่า และไซโทสแตติกส์จะลดการผลิตแอนติบอดีใหม่ โดยทั่วไปจะใช้อะซาไทโอพรีนและคลอโรฟอสแฟน โดยกำหนดให้ใช้อะซาไทโอพรีนในขนาด 400 มก. ทุกวันเว้นวัน โดยระยะเวลาการรักษาคือ 8-10 กรัม
การรักษาแบบผสมผสานด้วยเพรดนิโซโลน การเตรียมธาตุเหล็ก ร่วมกับยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือด (เฮปาริน คูรันทิล เทรนทัล) มีประสิทธิภาพ
เนื่องจากการเกิดภาวะโลหิตจางจากการขาดธาตุเหล็ก ผู้ป่วยจึงควรใช้ยาที่มีธาตุเหล็กเป็นประจำ เช่น เฟอร์โรเพล็กซ์ ทาร์ดิเฟรอน คอนเฟรอน เป็นต้น
ในการพัฒนาของโรคหัวใจปอดเรื้อรัง การรักษาจะดำเนินการเพื่อลดความดันโลหิตสูงในปอด

