ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคกระตุกในเด็ก
Last reviewed: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
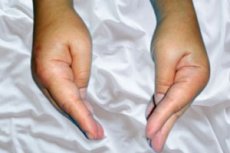
ในเด็ก แนวโน้มทางพยาธิวิทยาที่จะเกิดอาการกล้ามเนื้อกระตุกโดยไม่ได้ตั้งใจและอาการชักกระตุกเอง – tetany (จากคำภาษากรีก tetanos ซึ่งแปลว่า อาการชัก) ซึ่งเกิดจากการกระตุ้นของระบบประสาทและกล้ามเนื้อที่เพิ่มขึ้นอันเนื่องมาจากการหยุดชะงักของการเผาผลาญแคลเซียมในร่างกาย มักถูกนิยามว่า spasmophilia ในเด็ก
ระบาดวิทยา
ตามสถิติ การพัฒนาของโรคกระดูกอ่อนในเด็กในประเทศที่พัฒนาแล้วคือ 1-2 กรณีต่อทารก 100,000 คนในปีแรกของชีวิต ในยูเครน กุมารแพทย์สังเกตเห็นสัญญาณของโรคกระดูกอ่อนในเด็กอายุต่ำกว่า 6 เดือน 3% [ 1 ]
ตามข้อมูลบางส่วน พบว่าอาการกระตุกของกล้ามเนื้อเกิดขึ้นใน 3.5-4% ของผู้ป่วยเด็กที่เป็นโรคกระดูกอ่อน
สาเหตุ อาการกระตุกของกล้ามเนื้อในเด็ก
สาเหตุของอาการชักหรืออาการกระตุกเกร็งในเด็กอายุน้อยกว่า 2 ปี อาจเกิดจาก:
- ระดับ แคลเซียมต่ำในทารกแรกเกิด – ภาวะแคลเซียมในเลือดต่ำในทารกแรกเกิดซึ่งนำไปสู่ความไม่สมดุลของไอออนในเลือด
- ภาวะขาดวิตามินดี (แคลซิฟีรอล) - โรคกระดูกอ่อนซึ่งมักเกิดขึ้นในทารกอายุ 3 ถึง 6 เดือน
- ความผิดปกติของการสร้าง 1,25-dihydroxyvitamin D (dihydroxycholecalciferol) ในไต ซึ่งเรียกว่าโรคกระดูกอ่อนจากแคลเซียมในเลือดต่ำ หรือ เบาหวานประเภท ที่ถ่ายทอดทางพันธุกรรมจากฟอสเฟตชนิดที่ 3 หรือ 4 [ 2 ]
- ภาวะผิดปกติของต่อมพาราไทรอยด์ - ภาวะต่อมพาราไทรอยด์ทำงานน้อยในทารกแรกเกิด ส่งผลให้มีฮอร์โมนพาราไทรอยด์ที่ไหลเวียนอยู่ในร่างกายไม่เพียงพอ (ฮอร์โมนพาราไทรอยด์หรือ PTH) และทำให้ระดับแคลเซียมลดลงในที่สุด
- รายงานกรณีการเกิดอาการกระตุกของกล้ามเนื้อร่วมกับภาวะโพแทสเซียมในเลือดต่ำโดยไม่มีภาวะด่างในเลือด [ 3 ], [ 4 ]
ปัจจัยเสี่ยง
ผู้เชี่ยวชาญระบุว่าปัจจัยเสี่ยงต่อไปนี้อาจทำให้เกิดอาการกระตุกในเด็ก:
- ภาวะทารกคลอดก่อนกำหนดและน้ำหนักแรกเกิดต่ำของทารกครบกำหนด
- ภาวะพิษในมารดาในระหว่างตั้งครรภ์
- ภาวะขาดวิตามินดีในสตรีมีครรภ์ รวมถึงประวัติครรภ์เป็นพิษ ภาวะกระดูกอ่อนรุนแรง (เนื้อเยื่อกระดูกอ่อนลงโดยมีแร่ธาตุในร่างกายต่ำ) และภาวะแพ้กลูเตน
- ภาวะขาดออกซิเจนในทารกแรกเกิด; [ 5 ]
- ภาวะต่อมพาราไทรอยด์ยังไม่เจริญเติบโตเต็มที่ของทารกเมื่อแรกเกิด
- การให้อาหารเด็กด้วยเทียม;
- การได้รับแสงแดดไม่เพียงพอ (การได้รับรังสี UV)
- การดูดซึมวิตามินดีผิดปกติในลำไส้
- ภาวะฟอสเฟตส่วนเกิน (ภาวะฟอสเฟตในเลือดสูง)
- ระดับแมกนีเซียมต่ำ – ภาวะแมกนีเซียมในเลือดต่ำแบบถ่ายทอดทางพันธุกรรมแบบออโตโซมัลโดมินั นต์ [ 6 ], [ 7 ]
กลไกการเกิดโรค
พยาธิสภาพของภาวะที่มีการกระตุ้นของระบบประสาทส่วนกลางและส่วนปลายเพิ่มขึ้นนั้นเกิดจากการรบกวนของกระบวนการเผาผลาญในช่วงรอบคลอดและความเข้มข้นของอิเล็กโทรไลต์ที่ผิดปกติในซีรั่มเลือด ซึ่งส่งผลให้ความถี่ของศักยภาพการทำงานของเซลล์กล้ามเนื้อหรือเส้นใยประสาทที่ส่งสัญญาณไปยังกล้ามเนื้อเพิ่มขึ้น
ในโรคกระดูกอ่อน การเผาผลาญวิตามินดี (ซึ่งเกี่ยวข้องกับการเผาผลาญแร่ธาตุ – การดูดซึมแคลเซียมในลำไส้ – และการเจริญเติบโตของกระดูก) หรือการเผาผลาญฟอสฟอรัส-แคลเซียม ซึ่งทำให้เกิดการสร้างเนื้อเยื่อกระดูกและแร่ธาตุในกระดูก จะถูกขัดขวาง
อาการกระตุกและสั่นทั่วไปร่วมกับอาการชักในเด็กอายุน้อยกว่า 1 ปีอาจมีกลไกที่กำหนดโดยพันธุกรรม:
- ในโรคกระดูกอ่อนที่ต้องพึ่งวิตามินดี ชนิดที่ 1 ซึ่งเกี่ยวข้องกับความผิดปกติในยีนที่เข้ารหัสเอนไซม์ไต 25-hydroxy-D-1α-hydroxylase (CYP27B1) ซึ่งจำเป็นต่อการกระตุ้นวิตามินนี้ด้วยการเปลี่ยนสภาพ (ในตับ ไต และลำไส้) เป็น 1,25-dihydroxyvitamin D
- ในโรคกระดูกอ่อนที่ต้องพึ่งวิตามินดี ชนิดที่ II – โรคกระดูกอ่อนที่ดื้อต่อวิตามินดี 1,25-ไดไฮดรอกซี (เรียกอีกอย่างว่า โรคกระดูกอ่อนฟอสเฟตต่ำ) ซึ่งเกิดจากยีน VDR ที่ผิดปกติ (บนโครโมโซม 12q13) ซึ่งเข้ารหัสตัวรับวิตามินดีในเนื้อเยื่อของร่างกายและมีส่วนเกี่ยวข้องกับการรักษาระดับแคลเซียมให้อยู่ในระดับปกติ [ 8 ]
- ในภาวะต่อมพาราไทรอยด์ทำงานน้อยที่ถ่ายทอดทางพันธุกรรม โดยมีการหลั่งฮอร์โมนพาราไทรอยด์ (PTH) บกพร่อง ซึ่งช่วยรักษาระดับแคลเซียมในซีรั่มให้อยู่ในขีดจำกัดบางประการ
- ในภาวะแมกนีเซียมในเลือดต่ำขั้นต้น ซึ่งไม่เพียงแต่จะนำไปสู่ภาวะแคลเซียมในเลือดต่ำเท่านั้น แต่ยังขัดขวางการปล่อยฮอร์โมนพาราไทรอยด์อีกด้วย โดยเฉพาะอย่างยิ่ง การขาดแมกนีเซียมในเด็กเล็กอาจเกิดขึ้นได้เนื่องจากการกลายพันธุ์ในยีน FXYD2 (ซึ่งเข้ารหัสซับยูนิตแกมมาของเอนไซม์ ATPase ทรานส์เมมเบรนที่สร้างไฟฟ้าซึ่งแสดงออกในหลอดไตส่วนปลาย) หรือในยีน HNF1B (ซึ่งเข้ารหัสแฟกเตอร์การถอดรหัสของเยื่อบุผิวไต) ความผิดปกติทางพันธุกรรมเหล่านี้ (ที่ถ่ายทอดทางพันธุกรรมหรือเป็นครั้งคราว) ได้รับการวินิจฉัยว่าเป็นโรค Gitelman หรือ Bartter และในความเป็นจริงแล้ว เป็นโรคหลอดไตที่ถ่ายทอดทางพันธุกรรม [ 9 ]
จะเกิดอะไรขึ้นเมื่อระดับแคลเซียมทั้งหมดและที่แตกตัวเป็นไอออนในเลือดและของเหลวในเนื้อเยื่อมีไม่เพียงพอ ประจุบวกในพื้นที่นอกเซลล์จะลดลง และศักย์เยื่อหุ้มเซลล์จะเลื่อนไปทางดีโพลาไรเซชัน ส่งผลให้เซลล์ประสาทส่วนปลายเกิดการกระตุ้นมากเกินไปและเพิ่มความเป็นไปได้ของศักย์การทำงาน และศักย์การทำงานที่เกิดขึ้นเองจะกระตุ้นให้กล้ามเนื้อโครงร่างส่วนปลายหดตัวโดยไม่ได้ตั้งใจ
อ่านเพิ่มเติม – ภาวะวิกฤตแคลเซียมในเลือดต่ำในเด็ก
อาการ อาการกระตุกของกล้ามเนื้อในเด็ก
อาการชักกระตุกในเด็กแรกเกิด – อาการชักกระตุกแบบกระตุกและเกร็ง (กลุ่มอาการชัก) – ร่วมกับภาวะขาดแคลเซียมในทารกแรกเกิด อาจปรากฏให้เห็นได้ตั้งแต่วันแรกหลังคลอดหรือภายในสองสัปดาห์หลังคลอด [ 10 ]
อาการมักจะไม่รุนแรง เช่น กล้ามเนื้อกระตุกเฉพาะจุดและอาการชา อย่างไรก็ตาม อาจมีอาการเกร็งกล้ามเนื้อโครงร่างแบบเกร็งซึ่งเจ็บปวดด้วย อาการกระตุกในเด็กที่มีอาการกระตุกกล้ามเนื้อหรือตะคริว ทั่วไป
นอกจากนี้ สัญศาสตร์ของอาการกระตุกของกล่องเสียงในเด็กยังรวมถึงอาการกล่องเสียงกระตุก ซึ่งเป็นการหดตัวของกล้ามเนื้อกล่องเสียงและสายเสียงโดยไม่ได้ตั้งใจ ส่งผลให้ทางเดินหายใจแคบลงหรืออุดตัน หากเกิดอาการกล่องเสียงกระตุกเพียงเล็กน้อย ผิวของเด็กจะซีดลงพร้อมกับมีเหงื่อออกเย็นๆ หายใจมีเสียงหวีด (stridor) ในกรณีนี้ อาจมีอาการหัวใจเต้นเร็วขึ้นและหายใจเป็นช่วงๆ อย่างรวดเร็ว อาการดังกล่าวใช้เวลาไม่เกินหนึ่งนาทีครึ่งถึงสองนาที แต่ในระหว่างวันอาจเกิดซ้ำได้หลายครั้ง
อาการกระตุกของกล้ามเนื้อมือ (บริเวณข้อมือ) ร่วมกับการเหยียดข้อต่อระหว่างกระดูกนิ้ว การหุบเข้าและงอของข้อต่อกระดูกฝ่ามือและกระดูกนิ้ว การกระตุกของกล้ามเนื้อบริเวณเท้าใกล้ข้อเท้า เรียกว่าอาการกระตุกของกล้ามเนื้อบริเวณกระดูกมือและกระดูกเท้า ซึ่งอาจเกิดขึ้นในระยะสั้นหรือยาวนานก็ได้ โดยอาจเป็นแบบรุนแรงและเจ็บปวดมาก [ 11 ]
รูปแบบที่รุนแรงที่สุดคือ eclampsia ในเด็กที่มีอาการ spasmophilia (จากภาษากรีก eklampsis แปลว่า อาการระเบิด) หรืออาการชักแบบเกร็งกระตุก ซึ่งเกิดขึ้นเป็น 2 ระยะ ระยะแรกเริ่มด้วยการกระตุก (กระตุกเป็นจังหวะ) ของกล้ามเนื้อใบหน้าและกินเวลา 15-20 วินาที ระยะที่สองจะมีอาการชักลามไปยังแขนขาและกล้ามเนื้อของร่างกาย อาการกล้ามเนื้อกระตุกอาจกินเวลานาน 5-25 นาที นอกจากนี้ยังพบอาการกล่องเสียงหดเกร็ง หายใจล้มเหลว ตัวเขียวทั่วไป หมดสติ ปัสสาวะและถ่ายอุจจาระโดยไม่ได้ตั้งใจ [ 12 ]
นอกจากอาการกระตุกแบบซ่อนเร้นที่แสดงออกมาทางคลินิกแล้ว ผู้เชี่ยวชาญยังพบอาการกระตุกแบบซ่อนเร้นในเด็ก ซึ่งเป็นอาการเกร็งแบบแฝงที่มีระดับแคลเซียมเกือบปกติ ซึ่งมักตรวจพบในโรคกระดูกอ่อน เมื่อเด็กตกใจกลัว หลังจากอาเจียน หรือเนื่องจากอุณหภูมิร่างกายสูงขึ้นระหว่างที่เป็นโรคติดเชื้อ อาการนี้อาจกลายเป็นอาการแสดงได้ วิธีตรวจพบอาการกระตุกแบบซ่อนเร้น อ่านรายละเอียดเพิ่มเติมได้ในส่วนการวินิจฉัย
ภาวะแทรกซ้อนและผลกระทบ
ภาวะแทรกซ้อนและผลที่ตามมาหลักของอาการกระตุกในเด็ก ได้แก่:
- ภาวะขาดพลังงานโดยทั่วไป
- กลุ่มอาการหายใจลำบากรุนแรงหรือหยุดหายใจภายหลังภาวะกล่องเสียงหดเกร็งหรือการเกิดโรคครรภ์เป็นพิษ
- การยืดระยะ QT (ตรวจพบด้วยคลื่นไฟฟ้าหัวใจ) ทำให้โพรงหัวใจขยายตัว - กล้ามเนื้อหัวใจขยายจากภาวะแคลเซียมในเลือดต่ำ นำไปสู่ภาวะหัวใจล้มเหลว
การโจมตีของอาการบาดทะยักเป็นเวลานานอาจนำไปสู่ความเสียหายต่อระบบประสาทส่วนกลาง พัฒนาการทางจิตของเด็กที่ล่าช้าในอนาคต และในรายที่ร้ายแรงอาจถึงแก่ชีวิตได้ [ 13 ]
การวินิจฉัย อาการกระตุกของกล้ามเนื้อในเด็ก
การวินิจฉัยเริ่มต้นด้วยการซักประวัติและตรวจร่างกายเด็ก หากตรวจพบสัญญาณ Chvostek ในเชิงบวก ผู้ป่วยจะสงสัยว่ามีภาวะแคลเซียมในเลือดต่ำก่อนจะทราบผลการตรวจทางห้องปฏิบัติการ โดยอาจมีอาการกระตุกของกล้ามเนื้อจมูกหรือริมฝีปากเมื่อเคาะเส้นประสาทใบหน้าระหว่างติ่งหูกับมุมปาก [ 14 ]
อาการกระตุกแบบแฝงนั้นมักจะถูกกำหนดโดยสิ่งที่เรียกว่าอาการ Trousseau ซึ่งเมื่อมีอาการตะคริวที่นิ้ว หัวแม่มือเหยียดเข้าด้านใน ข้อต่อกระดูกฝ่ามือและนิ้วมือถูกงอ และข้อมือ จะมีการอุดตันของมัดเส้นประสาทหลอดเลือดบริเวณแขนเนื่องจากการกดทับ
นอกจากนี้ เกณฑ์การวินิจฉัยภาวะกระตุกของกล้ามเนื้อในเด็ก ได้แก่ ระดับแคลเซียมรวมในเลือดลดลง <1.75 มิลลิโมล/ลิตร (ในเด็กแรกเกิด <1.5 มิลลิโมล/ลิตร) หรือ iCa (แคลเซียมแตกตัวเป็นไอออน) <0.65-0.75 มิลลิโมล/ลิตร
จำเป็นต้องทำการตรวจเลือดเพื่อหาปริมาณแคลเซียม ฟอสเฟต อิเล็กโทรไลต์ในพลาสมา ฟอสฟาเตสอัลคาไลน์ และ 1,25-ไดไฮดรอกซีวิตามินดี PTH ไนโตรเจนยูเรียในเลือด และครีเอตินิน ส่วนการตรวจปัสสาวะเพื่อหาปริมาณแคลเซียมและฟอสเฟตที่ขับออกมา
การวินิจฉัยด้วยเครื่องมือทำได้โดยใช้การตรวจคลื่นไฟฟ้ากล้ามเนื้อ (ซึ่งช่วยให้สามารถระบุระดับการนำไฟฟ้าของระบบประสาทและกล้ามเนื้อได้) รวมถึงการตรวจคลื่นไฟฟ้าสมอง (EEG) ซึ่งแสดงกิจกรรมทางไฟฟ้าของสมอง อาจต้องมีการตรวจคลื่นไฟฟ้าหัวใจ (ECG) และการตรวจ MRI ของสมอง
การวินิจฉัยที่แตกต่างกัน
ภาษาไทยจากข้อเท็จจริงที่ว่าอาการชักในเด็กที่ไม่ได้มีการกระตุ้นของเส้นใยกล้ามเนื้อมากเกินไปไม่ถือเป็นอาการเกร็ง (tetany) การวินิจฉัยแยกโรคควรแยกโรคดังต่อไปนี้: บาดเจ็บที่สมองขณะคลอดและโรคสมองขาดเลือด; อาการชักที่เกิดจากความดันในกะโหลกศีรษะเพิ่มขึ้น สมองผิดปกติ/ฝ่อตัวน้อยลง หรือความผิดปกติของหลอดเลือดในสมอง; โรคลมบ้าหมูและโรคสมองลมบ้าหมู (รวมถึงโรคทางไมโตคอนเดรียและโรคพิษ); อาการเคลื่อนไหวผิดปกติเป็นพักๆ และอาการเคลื่อนไหวผิดปกติแบบเกร็ง ภาวะขาดน้ำ (เกิดจากการอาเจียนและ/หรือท้องเสีย) ตลอดจนอาการแสดงของอาการกล้ามเนื้อกระตุกในกลุ่มอาการที่มีมาแต่กำเนิด (เช่น West, Menkes, Lennox-Gastaut, Schwartz-Jampel เป็นต้น)
โรคกระดูกอ่อน โรคกล้ามเนื้อเกร็ง และภาวะวิตามินดีเกินปกติในเด็กก็มีความแตกต่างกันด้วย อาการมึนเมาจากวิตามินชนิดนี้ได้แก่ ภาวะแคลเซียมในเลือดสูง ลดความอยากอาหาร อาเจียนบ่อย นอนไม่หลับ เหงื่อออกมาก ขาดน้ำ และอาจทำให้เกิดอาการชักได้
ใครจะติดต่อได้บ้าง?
การรักษา อาการกระตุกของกล้ามเนื้อในเด็ก
คำแนะนำทางคลินิกเกี่ยวข้องกับการขาดวิตามินดี: มีพิธีสารสำหรับการรักษาและป้องกันโรคกระดูกอ่อนที่ได้รับการอนุมัติจากกระทรวงสาธารณสุขของยูเครน
ในกรณีกล้ามเนื้อกล่องเสียงกระตุก ต้องได้รับความช่วยเหลือฉุกเฉิน อ่านเพิ่มเติม - ปฐมพยาบาลสำหรับภาวะกล่องเสียงกระตุก: อัลกอริทึมของการดำเนินการ
การรักษาอาการกระตุกของกล้ามเนื้อในเด็กมีเป้าหมายเพื่อทำให้ระดับแคลเซียมในเลือดเป็นปกติและหยุดอาการชัก โดยใช้ยาพื้นฐาน เช่นแคลเซียมกลูโคเนต (สารละลาย 10%) และแมกนีเซียมซัลเฟต (สารละลาย 25%) ซึ่งให้ทางหลอดเลือด [ 15 ]
ขั้นตอนถัดไปในการรักษาอาการนี้คือการให้วิตามิน D3 ทางปาก ได้แก่Calciferol, Aquadetrim, Vigantol
ดูเพิ่มเติม - การรักษาโรคกระดูกอ่อน
การป้องกัน
การป้องกันโรคกล้ามเนื้อกระตุกต้องได้รับการวินิจฉัยและรักษาโรคกระดูกอ่อนอย่างทันท่วงทีและเหมาะสม
การป้องกันโรคกระดูกอ่อนในเด็กก็ควรทำเช่นกัน โดยติดตามระดับวิตามินดีในระหว่างตั้งครรภ์ และหากขาดวิตามินดี ให้รับประทานตั้งแต่สัปดาห์ที่ 28 ถึง 32 ของการตั้งครรภ์ เด็กจะได้รับวิตามินดี 3 (5 มก. ต่อวัน) นอกจากนี้ การให้นมบุตรแก่เด็กและการได้รับสารอาหารที่เพียงพอสำหรับสตรีในช่วงให้นมบุตรก็มีความสำคัญเช่นกัน สำหรับข้อมูลเพิ่มเติม โปรดดู - วิธีป้องกันโรคกระดูกอ่อน
พยากรณ์
หากตรวจพบและกำจัดอาการเกร็งแบบแฝงได้ ภาวะแคลเซียมในเลือดต่ำจะได้รับการแก้ไขอย่างเหมาะสม และให้ความช่วยเหลืออย่างทันท่วงทีสำหรับภาวะกล่องเสียงหดเกร็งและ/หรือครรภ์เป็นพิษในเด็กที่มีอาการเกร็งแบบชักกระตุก การพยากรณ์โรคก็จะเป็นไปในทางที่ดี
ในกรณีครรภ์เป็นพิษขั้นรุนแรง ซึ่งมักส่งผลต่อเด็กในช่วงปีแรกของชีวิต อาจเกิดภาวะหยุดหายใจและหัวใจหยุดเต้นได้
Использованная литература

