ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคจอประสาทตาอักเสบ
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
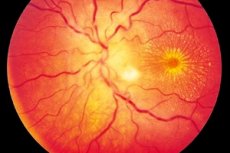
โรคจอประสาทตาอักเสบมักเป็นกระบวนการอักเสบแบบข้างเดียว (แต่ไม่บ่อยนักจะเป็นแบบสองข้าง) โดยมีลักษณะคือเส้นประสาทตาและชั้นเส้นใยประสาทจอประสาทตาได้รับความเสียหาย การมองเห็นบกพร่อง จอประสาทตาชั้นนอกและเยื่อบุผิวเรตินาได้รับความเสียหาย ไม่ทราบแน่ชัดว่าโรคนี้มาจากไหน แม้ว่าจะยอมรับว่าอาการมึนเมามีส่วนเกี่ยวข้องกับการเกิดการอักเสบ โรคจอประสาทตาอักเสบเป็นรูปแบบหนึ่งของโรคเส้นประสาทตาอักเสบ ซึ่งมีลักษณะเฉพาะคืออาการจะค่อย ๆ แย่ลงและต้องได้รับการรักษาเป็นเวลานาน [ 1 ]
ระบาดวิทยา
โรคจอประสาทตาอักเสบพบได้ประมาณ 1 ถึง 5 รายต่อประชากรแสนคน ในบรรดาโรคทางจักษุวิทยาทั้งหมด พบพยาธิสภาพน้อยกว่า 3% ของกรณีทั้งหมด
ในหลายกรณี โรคจอประสาทตาอักเสบจะสิ้นสุดลงเมื่อการมองเห็นกลับมาเป็นปกติ แต่ผู้ป่วย 25% ประสบกับผลที่ตามมาอย่างถาวรในรูปแบบของการสูญเสียการมองเห็นหรือเสื่อมลง ผู้ป่วยบางรายอาจพิการ
โรคนี้ส่งผลต่อผู้ชายและผู้หญิงทุกวัยเท่าๆ กัน อายุเฉลี่ยของผู้ป่วยอยู่ที่ 25-35 ปี ในกรณีส่วนใหญ่ โรคจอประสาทตาอักเสบจะเกิดขึ้นเมื่อมีกระบวนการติดเชื้อและการอักเสบในร่างกาย [ 2 ]
สาเหตุ ของโรคจอประสาทตาอักเสบ
โรคจอประสาทตาอักเสบจากไซโตเมกะโลไวรัสมักเกิดขึ้นในผู้ป่วยที่มีภูมิคุ้มกันผิดปกติ เช่นเอชไอวีปฏิกิริยาอักเสบจะเกิดขึ้นในบริเวณจอประสาทตาและแพร่กระจายไปยังจอประสาทตา หากไม่ตรวจพบโรคในเวลาที่เหมาะสม อาจมีความเสี่ยงที่จอประสาทตาจะหลุดลอกในอนาคต
โรคจอประสาทตาอักเสบจากซิฟิลิสเป็นผลจากโรคซิฟิลิสระยะที่ 3เมื่อเชื้อโรคแทรกซึมเข้าไปในโครงสร้างภายในของดวงตา บางครั้งพยาธิสภาพอาจเกิดขึ้นในทารก ในกรณีนี้ โรคจอประสาทตาอักเสบเป็นผลจากพยาธิสภาพทางพันธุกรรม
โรคท็อกโซพลาสโมซิสสามารถถ่ายทอดสู่ทารกในครรภ์ได้เช่นกัน โรคจอประสาทตาอักเสบเป็นผลจากโรคนี้และเกิดขึ้นในคนๆ หนึ่งหลายปีหลังคลอด
โรคจอประสาทตาอักเสบจากการติดเชื้อเป็นภาวะแทรกซ้อนจากกระบวนการอักเสบเป็นหนองในอวัยวะภายใน
รอยโรคจากไวรัสเกิดจากไข้หวัดใหญ่โรคเริม และอื่นๆ ที่รุนแรง ในสถานการณ์เช่นนี้ มักจะเกิดโรคจอประสาทตาอักเสบชนิดไม่รุนแรง ซึ่งจะค่อยๆ หายไปเมื่อโรคที่เป็นอยู่ดีขึ้น
บางครั้งสาเหตุเกิดจากโรคหลอดเลือดแต่กำเนิด เช่น โรคเรตินาที่มีเลือดออก (โรคโคเอตส์ โรคเรตินาพิกเมนโตซา ) โรคเหล่านี้เกิดจากการเปลี่ยนแปลงทางพยาธิวิทยาในยีน [ 3 ]
สาเหตุเพิ่มเติมอาจรวมถึง:
- การติดเชื้อจากบริเวณอื่นในร่างกาย;
- การบาดเจ็บต่อดวงตา;
- การได้รับรังสีไอออไนซ์เป็นเวลานาน
- การได้รับแสงอัลตราไวโอเลตเป็นประจำ
ปัจจัยเสี่ยง
ปัจจัยที่แน่ชัดในการเกิดโรคจอประสาทตาอักเสบยังไม่ได้รับการยืนยัน อย่างไรก็ตาม ส่วนใหญ่มักพูดถึงกระบวนการอักเสบที่เกิดจากการติดเชื้อ และการอักเสบอาจมีสาเหตุมาจากหลายสาเหตุ ได้แก่ แบคทีเรีย ไวรัส เชื้อรา ปรสิต หรือพิษ โดยทั่วไป โรคติดเชื้อเฉียบพลันหรือเรื้อรังใดๆ ก็สามารถทำให้เกิดโรคจอประสาทตาอักเสบได้ในทางทฤษฎี
นอกจากนี้ พยาธิวิทยาสามารถเกิดขึ้นได้เป็นส่วนหนึ่งของปฏิกิริยาภูมิคุ้มกันทำลายตนเอง โดยเฉพาะอย่างยิ่งในผู้ป่วยโรคข้ออักเสบ ปัญหาดังกล่าวมักเกิดจากความเสียหายต่ออวัยวะที่มองเห็นอันเนื่องมาจากอุบัติเหตุ
ปัจจัยเพิ่มเติม:
- อายุ - ความเสี่ยงต่อโรคจอประสาทตาอักเสบจะเพิ่มขึ้นตามอายุ (โรคนี้พบได้บ่อยในผู้สูงอายุ)
- แนวโน้มทางพันธุกรรม - โรคบางอย่างที่ทำให้เกิดอาการได้รับการถ่ายทอดทางพันธุกรรม
- นิสัยที่ไม่ดี การรับประทานอาหารที่ไม่ดี โรคทางระบบประสาท
- โรคหลอดเลือดความดันโลหิตสูงหลอดเลือดแดงแข็ง
- โรคเฉพาะ (HIV, ซิฟิลิส ฯลฯ)
- โรคเบาหวาน, โรคโลหิตจางร้ายแรง, จักษุวิทยา.
กลไกการเกิดโรค
โรคจอประสาทตาอักเสบเป็นกระบวนการอักเสบที่เกี่ยวข้องกับเส้นประสาทตาและชั้นเส้นใยประสาทของจอประสาทตา เส้นประสาทตาเป็นส่วนหนึ่งของเซลล์ประสาทส่วนปลายของเส้นทางของตา จุดเริ่มต้นถูกกำหนดไว้ในบริเวณของก้นตา และจุดสิ้นสุดคือที่โพรงกะโหลกศีรษะตรงกลาง เส้นประสาทตาเกิดจากกระบอกแกนของปมประสาทจอประสาทตา และมีเส้นใยประสาทประมาณ 1 ล้านเส้น เส้นประสาทจะออกจากเบ้าตาผ่านช่องเปิดของตา หลังจากนั้น เส้นประสาททั้งสองเส้นจะมุ่งไปที่เทอร์กีสแซดเดิล [ 4 ]
การพัฒนาของโรคจอประสาทตาอักเสบสามารถเกิดขึ้นได้ทั้งจากการติดเชื้อเฉียบพลันและเรื้อรัง โดยเฉพาะอย่างยิ่งแหล่งที่มาหลักมักเป็น โรคโสตศอนาสิก ( ไซนัสอักเสบขากรรไกร ไซนัสอักเสบ และ ต่อ มทอนซิลอักเสบ ) โรคทางทันตกรรม (ปริทันต์อักเสบหรือฟันผุ) การอักเสบของสมองและเยื่อหุ้มสมอง ( เยื่อ หุ้มสมองอักเสบ - ซีรัม ซิฟิลิสหรือวัณโรคเยื่อหุ้มสมองอักเสบ - ไวรัส ริกเก็ตเซีย แบคทีเรียหรือโปรโตซัว) เช่นเดียวกับไข้หวัดใหญ่ วัณโรค ซิฟิลิสไรย์ฯลฯ ) [ 5 ]
โรคของอวัยวะภายในส่วนใหญ่มักมีสาเหตุมาจากโรคไตและเลือด โรคภูมิแพ้ เบาหวาน โรคเกาต์ โรคคอลลาเจนโนซิส โรควิตามินเอ พิษสุรา เช่น แอลกอฮอล์ ยาสูบ ตะกั่ว เมทานอล ก็มีความสำคัญเช่นกัน โรคจอประสาทตาอักเสบส่วนใหญ่มักเกิดจากสาเหตุอื่นที่ไม่ทราบสาเหตุ [ 6 ]
อาการ ของโรคจอประสาทตาอักเสบ
โรคจอประสาทตาอักเสบจากไวรัสไซโตเมกะโลไวรัสมีลักษณะอาการดังนี้:
- มีลักษณะเป็นจุดเล็ก ๆ บินไปมาต่อหน้าต่อตา
- ปรากฏแสงวาบเป็นประกาย (ซึ่งจะสังเกตเห็นได้ชัดเจนโดยเฉพาะในเวลากลางคืน)
- การมองเห็นลดลง ทำให้เกิดจุดบอด
- ความเสื่อมของการทำงานของการมองเห็นรอบข้าง
ในโรคจอประสาทตาอักเสบจากซิฟิลิส จะสังเกตเห็นความขุ่นมัวของวุ้นตา จอประสาทตาและเส้นประสาทตาบวม อาจมีเลือดออกที่จอประสาทตาได้
ในภาวะแทรกซ้อนจากการติดเชื้อ วุ้นตาขุ่นมัว เส้นประสาทตาบวม และในรายที่เป็นมากอาจเกิดการอักเสบเป็นหนองอย่างชัดเจน
โรคจอประสาทตาอักเสบที่เกี่ยวข้องกับการเปลี่ยนแปลงทางพยาธิวิทยาในยีน มักมาพร้อมกับการรับรู้สีที่บกพร่อง ภาพที่มองเห็นได้พร่ามัว การมองเห็นแคบลงอย่างเห็นได้ชัด และการวางแนวเชิงพื้นที่ที่บกพร่อง
โดยทั่วไป ผู้ป่วยมักจะบ่นถึงอาการเสื่อมถอยของการมองเห็นอย่างรุนแรง การมองเห็นแคบลงและสูญเสียการมองเห็น การรับรู้สีบกพร่อง (โดยเฉพาะสเปกตรัมสีน้ำเงิน-เขียว) ผู้ป่วยจำนวนมากมีอาการแสงวาบและปวดลูกตา [ 7 ]
ภาวะแทรกซ้อนและผลกระทบ
โรคจอประสาทตาอักเสบอาจนำไปสู่ความบกพร่องทางการมองเห็นตั้งแต่แย่ลงไปจนถึงสูญเสียการมองเห็นอย่างสมบูรณ์ในตาข้างเดียวหรือทั้งสองข้าง การมองเห็นอาจเสื่อมลงอย่างมากในเวลาไม่กี่วัน บางครั้ง 1-2 วันอาจเพียงพอที่จะทำให้ผู้ป่วยสูญเสียการมองเห็นมากกว่า 50%
การรับรู้สีได้รับผลกระทบเป็นพิเศษ แต่ผู้ป่วยอาจไม่สังเกตเห็นหรือใส่ใจเรื่องนี้เป็นเวลานาน ผู้ป่วยโรคจอประสาทตาอักเสบส่วนใหญ่มักมีอาการปวดภายในลูกตา ซึ่งจะเพิ่มขึ้นเมื่อลูกตาขยับ นอกจากนี้ โรคนี้ยังมีแนวโน้มที่จะกลับมาเป็นซ้ำอีกด้วย
ในกระบวนการบีบอัดหรือทำลายแอกซอนของเส้นประสาทตา การขนส่งแอกโซพลาสมิกจะถูกขัดขวาง เส้นประสาทตาจะบวมขึ้น เส้นใยได้รับความเสียหาย และความสามารถในการมองเห็นลดลง ซึ่งอาจทำให้เกิดการฝ่อของเส้นประสาทตาบางส่วนหรือทั้งหมดได้ หากได้รับการรักษาไม่ถูกต้องหรือช้า [ 8 ]
การวินิจฉัย ของโรคจอประสาทตาอักเสบ
การวินิจฉัยโรคจอประสาทตาอักเสบจะทำโดยการตรวจตา ในระยะแรกของการวินิจฉัย แพทย์จะสัมภาษณ์ผู้ป่วย วิเคราะห์ประวัติของโรค ชี้แจงผลการตรวจของผู้เชี่ยวชาญท่านอื่นๆ (แพทย์ระบบประสาท แพทย์ต่อมไร้ท่อ แพทย์ศัลยกรรมประสาท) ทำการตรวจตาอย่างละเอียด และประเมินความน่าจะเป็นของอาการที่อาจเกิดขึ้นจากโรคทางระบบประสาทต่างๆ หากจำเป็น แพทย์จะสั่งให้ทำการตรวจเพิ่มเติมหลายครั้งและกำหนดแผนการรักษาเพิ่มเติม
การทดสอบที่จำเป็นสำหรับการวินิจฉัยโรคจอประสาทตาอักเสบ:
- การตรวจเลือดทั่วไป (เพื่อแยกอาการอักเสบเรื้อรังและกระบวนการภูมิคุ้มกันทำลายตนเองของระบบ)
- การตรวจปัสสาวะ;
- การตรวจเลือดทางชีวเคมีโดยตรวจวัดค่ากลูโคส AST, ALT;
- การตรวจเชื้อแบคทีเรียจากช่องเยื่อบุตาโดยการระบุสาเหตุและความไวต่อการรักษาด้วยยาปฏิชีวนะ
- การตรวจเลือดสำหรับโรคซิฟิลิส (RW) และ HIV โดยวิธี ELISA
- การวิเคราะห์ ELISA ของเครื่องหมายไวรัสตับอักเสบ B และ C
- การวิเคราะห์ Ig A, M, G สำหรับไวรัสเริม ไวรัสคลาไมเดีย ไวรัสไซโตเมกะโลไวรัส และไวรัสท็อกโซพลาสโมซิส
คำแนะนำเพิ่มเติมอาจรวมถึง:
- การตรวจเลือดโปรตีนซีรีแอคทีฟ
- การตรวจเลือดเพื่อรักษาโรคข้ออักเสบ
การวินิจฉัยด้วยเครื่องมือมักจะแสดงด้วยขั้นตอนการวินิจฉัยพื้นฐาน เช่น:
- การตรวจวัดสายตา (Visometry) เป็นวิธีการแบบดั้งเดิมในการประเมินความคมชัดในการมองเห็น
- การตรวจด้วยกล้องจุลทรรศน์ชีวภาพ - เทคนิคในการตรวจหาความทึบของเลนส์ ความทึบของวุ้นตาแบบโฟกัสหรือแบบกระจาย เลือดออกในวุ้นตา เซลล์ สารคัดหลั่ง ไฮโปไพออน
- การตรวจความดันลูก ตา (Tonometry)เป็นวิธีการวัดความดันลูกตา
- การส่องกล้องตรวจตา - การตรวจสอบการเปลี่ยนแปลงในส่วนหลังของลูกตา จุดอักเสบ ก้อนวุ้นตามหลอดเลือด เลือดออกในจอประสาทตา ตะกอนแข็ง อาการบวมของจุดรับภาพ โรคเส้นประสาท การเปลี่ยนแปลงของเส้นประสาทตาที่ฝ่อซึ่งเป็นลักษณะเฉพาะของการอักเสบของโคริโอเรตินัล
- การตรวจ วัดรอบนอก - การประเมินความเป็นไปได้ของการแคบลงของลานการมองเห็น การตรวจหาจุดบกพร่องในการมองเห็น การวินิจฉัยความผิดปกติของการมองเห็นส่วนกลางและส่วนรอบนอก
- การตรวจวัดสายตา - การตรวจหาความผิดปกติของการหักเหของแสงในลูกตา
- การเอกซเรย์ไซนัสและทรวงอกเพื่อแยกแยะกระบวนการทางพยาธิวิทยาที่อาจทำให้เกิดโรคจอประสาทตาอักเสบ
การตรวจทางชีวกล้องจุลทรรศน์บริเวณก้นตา การส่องกล้องตรวจมุมตา การตรวจสอบส่วนปลายของก้นตา การส่องกล้องตรวจจักษุ การตรวจคลื่นไฟฟ้าจอประสาทตา การตรวจอัลตราซาวนด์ของลูกตาและหลอดเลือดในสมอง การตรวจเรตินาแบบตัดขวางโดยอาศัยแสง การตรวจหลอดเลือดด้วยสารเรืองแสง การเอกซเรย์เบ้าตาและกะโหลกศีรษะในส่วนที่ยื่นออกมาต่างกัน อาจได้รับการสั่งจ่ายหากมีความจำเป็น
การลงทะเบียนศักยภาพการมองเห็นที่กระตุ้นมักใช้ซึ่งจำเป็นต่อการประเมินสถานะของเส้นประสาทตาและการวินิจฉัยแยกโรคจอประสาทตาอักเสบจากความผิดปกติทางการมองเห็นแบบทำงานและแบบออร์แกนิก [ 9 ]
การวินิจฉัยที่แตกต่างกัน
พยาธิวิทยา |
พื้นฐานสำหรับการวินิจฉัยแยกโรคจอประสาทตาอักเสบ |
กระบวนการเสื่อมของจอประสาทตาส่วนกลางรอง |
มีหลักฐานของการอักเสบของลูกตาในอดีต มีสโคโตมาอยู่ตรงกลางบริเวณลานสายตา |
กระบวนการเสื่อมตามวัยในจอประสาทตา |
มีสโคโตมาอยู่ตรงกลางลานการมองเห็น โดยสังเกตเห็นว่าความคมชัดในการมองเห็นลดลง |
โรคเรตินิติสพิกเมนโตซา |
มีข้อบกพร่องในลานสายตา การมองเห็นลดลง การส่องกล้องตรวจตาจะเผยให้เห็นจุดผิดปกติต่างๆ ในบริเวณจอประสาทตา |
เนื้องอกของเนื้อเยื่อเกี่ยวพัน |
การมองเห็นลดลงและการส่องกล้องตรวจตาจะพบบริเวณโฟกัสที่มีโครงร่างไม่ชัดเจนและมีรอยบุ๋ม |
โรคจอประสาทตาเสื่อมแบบซีรัมกลาง |
อาการมองเห็นเสื่อมลงอย่างรวดเร็ว โดยบางครั้งอาจเกิดจากโรคไวรัส |
โรคเยื่อบุผิวอักเสบชนิดเฉียบพลันหลายจุด |
การมองเห็นลดลงหลังจากป่วยด้วยไวรัส อาจพบ paracentral หรือ central scotoma อาจตรวจพบ photopsia และ metamorphopsia |
เลือดออกใต้จอประสาทตาและใต้จอประสาทตา |
การมองเห็นลดลงอย่างรวดเร็ว มีรอยโรคที่จอประสาทตา (scotoma) ปรากฏขึ้นในบริเวณการมองเห็น การส่องกล้องตรวจตาจะเผยให้เห็นจุดโฟกัสที่มีโครงร่างไม่ชัดเจน |
จอประสาทตาหลุดลอกมีเลือดออก |
การมองเห็นลดลงอย่างรวดเร็ว มีรอยโรคที่จอประสาทตา การส่องกล้องตรวจตาจะเผยให้เห็นจุดโฟกัสที่ผิดปกติในบริเวณจอประสาทตา |
ใครจะติดต่อได้บ้าง?
การรักษา ของโรคจอประสาทตาอักเสบ
การบำบัดแบบอนุรักษ์นิยมอาจรวมถึงการใช้ยาหลายชนิด ซึ่งขึ้นอยู่กับสาเหตุของโรคจอประสาทตาอักเสบ
หากจำเป็นต้องขยายรูม่านตา แพทย์จะสั่งจ่ายยาขยายม่านตาและยาขยายม่านตา:
- 1% tropicamide - 2 หยดวันละ 2 ครั้ง เป็นเวลา 1 สัปดาห์
- 1% phenylephrine 2 หยดวันละ 2 ครั้งเป็นเวลา 1 สัปดาห์
กลูโคคอร์ติโคสเตียรอยด์ใช้ในการบล็อกการตอบสนองของการอักเสบในโรคจอประสาทตาอักเสบ ลดการซึมผ่านของเส้นเลือดฝอย ยับยั้งการสร้างพรอสตาแกลนดิน ทำให้กระบวนการแพร่กระจายช้าลง:
- เดกซาเมทาโซน 0.1% 2 หยด วันละ 4-5 ครั้ง
- เดกซาเมทาโซน 0.4% ครั้งเดียวต่อวัน 1.2-2 มก. ใต้เยื่อบุตา หรือ 2-2.8 มก. บริเวณข้างลูกตา
- เพรดนิโซโลน 5 ในปริมาณ 30-80 มก. รับประทานทุกวัน (ในตอนเช้า) โดยค่อยๆ ลดขนาดยาลงอีกเป็นเวลา 10 วัน (ระบุไว้ในโรคจอประสาทตาอักเสบที่เป็นซ้ำเป็นประจำ หรือโรคทางระบบ)
- เมทิลเพรดนิโซโลน 250-1000 มก. ฉีดเข้าเส้นเลือดดำทุกวันเป็นเวลา 4-5 วัน (หากการรักษาเฉพาะที่ไม่ได้ผล หรือมีการอักเสบของจอประสาทตาอย่างรุนแรงพร้อมกับความเสี่ยงต่อการสูญเสียการทำงานของการมองเห็นที่เพิ่มมากขึ้น หรือในโรคจอประสาทตาอักเสบทั้งสองข้างที่สัมพันธ์กับพยาธิสภาพของระบบ)
ในโรคจอประสาทตาอักเสบอันเนื่องมาจากกระบวนการติดเชื้อ มีข้อบ่งชี้ให้รักษาด้วยยาปฏิชีวนะ:
- 0.3% โทบราไมซิน 2 หยด วันละ 5 ครั้ง;
- ซิโปรฟลอกซาซิน 0.3% 2 หยด วันละ 5 ครั้ง เป็นเวลา 1 สัปดาห์
- เลโวฟลอกซาซิน หรือ โมซิฟลอกซาซิน 2 หยด วันละ 5 ครั้ง เป็นเวลา 1 สัปดาห์
- ซิโปรฟลอกซาซิน 250-500 มก. รับประทานทุกวันเป็นเวลา 1 สัปดาห์
- อะม็อกซิลลิน 250-500 มก. รับประทานทุกวันเป็นเวลา 2 สัปดาห์
- คลินดาไมซิน 150 มก. รับประทานวันละ 4 ครั้ง เป็นเวลา 1-2 สัปดาห์
- Ceftriaxone 1 กรัม ฉีดเข้ากล้ามเนื้อทุกวัน เป็นเวลา 1-2 สัปดาห์
- ลินโคไมซิน 30% 600 มก. ฉีดเข้ากล้ามเนื้อวันละ 2 ครั้ง เป็นเวลา 1 สัปดาห์
หากโรคจอประสาทตาอักเสบมีสาเหตุมาจากโรคไวรัส จะต้องให้ยาต้านไวรัสดังนี้:
- อะไซโคลเวียร์ 200 มก. 5 ครั้งต่อวันเป็นเวลา 1 สัปดาห์
- วาลาไซโคลเวียร์ 500 มก. วันละ 3 ครั้ง เป็นเวลา 1 สัปดาห์
หากโรคจอประสาทตาอักเสบเกิดจากเชื้อรา การรักษาด้วยยาต้านเชื้อราถือเป็นวิธีที่เหมาะสม:
- Ketoconazole 200 มก. วันละ 2 ครั้ง รับประทานเป็นเวลา 1-2 สัปดาห์
- ฟลูโคนาโซล 150 มก. วันละ 2 ครั้ง เป็นเวลา 10 วัน
เมื่อเกิดโรคจอประสาทตาอักเสบร่วมกับความดันลูกตาที่สูงขึ้น จะมีการกำหนดให้ใช้ยาขับปัสสาวะดังนี้:
- ฟูโรเซไมด์ 40 มก. ต่อวันเป็นเวลา 3 วันติดต่อกัน
- ฟูโรเซไมด์ 1% ครั้งละ 2 มล. ฉีดเข้ากล้ามเนื้อทุกวันเป็นเวลา 2-3 วัน
ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์มีข้อบ่งชี้ในการปิดกั้นการตอบสนองของการอักเสบ:
- ไดโคลฟีแนคโซเดียม 25-75 มก. ฉีดเข้ากล้ามเนื้อทุกวันเป็นเวลา 5 วัน
- เมโลซิแคม 15 มก. ฉีดเข้ากล้ามเนื้อทุกวันเป็นเวลา 5 วัน
- อินโดเมทาซิน 25 มก. วันละ 3 ครั้ง รับประทานเป็นเวลา 2 สัปดาห์
ในกรณีที่มีโรคจอประสาทตาอักเสบที่ซับซ้อน โรคทางระบบและโรคที่กลับมาเป็นซ้ำบ่อยครั้ง ไม่มีการตอบสนองเชิงบวกจากกลูโคคอร์ติโคสเตียรอยด์ อาจกำหนดให้ใช้ยาแอนติเมตาบอไลต์ (เมโทเทร็กเซต 5-ฟลูออโรยูราซิลในช่องใต้เดือย) [ 10 ]
ประสิทธิผลของการรักษาจะประเมินโดยตัวบ่งชี้ต่อไปนี้:
- การมองเห็นที่ดีขึ้น;
- การกำจัดการตอบสนองการอักเสบ;
- การดูดซึมของการแทรกซึม
- ลดความรุนแรงของการบิดเบือนของวัตถุ, การมองเห็นด้วยแสง และการมองเห็นไม่ชัด
การผ่าตัดไม่ได้ระบุไว้สำหรับโรคจอประสาทตาอักเสบ
การป้องกัน
ควรมีการดำเนินการป้องกันสำหรับบุคคลที่มีแนวโน้มที่จะเกิดโรคจอประสาทตาอักเสบ (รวมถึงความเสี่ยงทางพันธุกรรมต่อการเกิดโรค)
- ควรตรวจสุขภาพและปรึกษาจักษุแพทย์เป็นประจำ
- หลีกเลี่ยงการบาดเจ็บที่ศีรษะและดวงตา
- ไม่ควรซื้อยารักษาโรคติดเชื้อใดๆ เอง (รวมทั้งหวัดธรรมดา)
- หมั่นออกกำลังกาย หลีกเลี่ยงภาวะขาดการออกกำลังกาย
- เลิกนิสัยไม่ดี;
- รับประทานอาหารให้หลากหลายและสมดุล
- อย่าให้ดวงตาของคุณทำงานหนักเกินไป หลีกเลี่ยงการใช้เวลาอยู่หน้าจอคอมพิวเตอร์หรืออุปกรณ์ต่างๆ เป็นเวลานาน
- พักผ่อนให้เพียงพอ โดยนอนหลับอย่างน้อยวันละ 7-8 ชั่วโมง
- ควรตรวจเลือดและปัสสาวะเป็นประจำเพื่อประเมินประสิทธิภาพ
- เดินเล่นในอากาศบริสุทธิ์บ่อยๆ
- หลีกเลี่ยงกิจกรรมที่ทำให้เกิดความเครียดทางสายตามากเกินไป
- ควรไปพบทันตแพทย์เป็นประจำ ป้องกันการเกิดโรคฟันผุ โรคปริทันต์
นอกจากนี้เพื่อป้องกันโรคประสาทจอประสาทตาอักเสบ แนะนำให้ใส่แว่นกันแดดเพื่อปกป้องจอประสาทตาจากรังสียูวี และควรตรวจสอบกับผู้เชี่ยวชาญเป็นระยะเพื่อขจัดปัจจัยเสี่ยง
พยากรณ์
การพยากรณ์โรคขึ้นอยู่กับสาเหตุหลักของโรคจอประสาทตาอักเสบเป็นหลัก นั่นคือ การดำเนินไปของโรคที่เป็นสาเหตุ กระบวนการอักเสบเล็กน้อยบางอย่างจะหายได้เอง และการมองเห็นจะกลับมาเป็นปกติภายในเวลาไม่กี่สัปดาห์ (ไม่กี่เดือน) หากไม่มีโรคที่ไม่เสถียรและเป็นโรคทางระบบ (โรคเนื้อเยื่อเกี่ยวพัน) การมองเห็นก็สามารถกลับคืนมาได้ แต่บ่อยครั้งที่ปัญหาเกิดขึ้นซ้ำ โดยส่งผลต่อตาข้างเดิมหรืออีกข้างหนึ่ง
เพื่อให้การพยากรณ์โรคมีประสิทธิภาพสูงสุด จำเป็นต้องรักษาภาวะทางพยาธิวิทยาเฉียบพลันและเรื้อรังอย่างทันท่วงที กำจัดนิสัยที่ไม่ดี ไปพบแพทย์เฉพาะทางเป็นประจำ และทำการตรวจป้องกัน [ 11 ]
หากโรคจอประสาทตาอักเสบดำเนินไปเป็นรูปแบบเรื้อรัง ความเสี่ยงต่อภาวะแทรกซ้อนและผลข้างเคียงจะเพิ่มขึ้นอย่างมาก

