ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
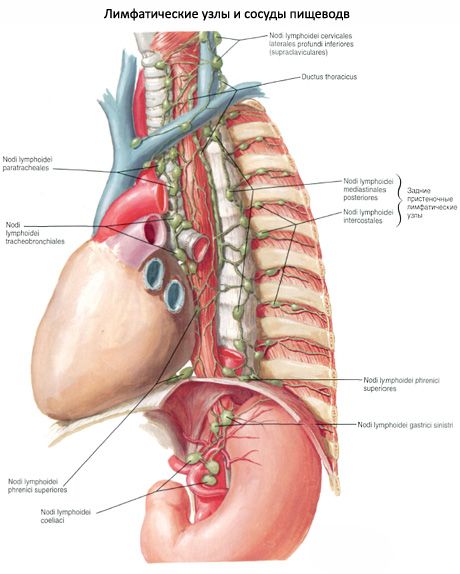
หลอดอาหาร
ตรวจสอบล่าสุด: 23.04.2024

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
หลอดอาหาร (esophagus) เป็นรูปแบบท่อกลวงที่ทำหน้าที่ในการพกพาฝูงอาหารจากหลอดลมไปยังท้อง ระยะเวลาในหลอดอาหารของผู้ใหญ่คือ 25-27 ซม. หลอดอาหารค่อนข้างแบนในทิศทาง anteroposterior ในส่วนบนและส่วนล่าง (ด้านล่างบากคอของกระดูก) มีลักษณะเป็นทรงกระบอกแบน หลอดอาหารเริ่มต้นที่การเปลี่ยนแปลงในระดับ pharyngoesophageal V-VII ของกระดูกสันหลังและกระเพาะเปล่าที่ IX-XII ทรวงอกกระดูกสันหลัง ขอบล่างของหลอดอาหารในผู้หญิงมักจะตั้งอยู่บน 1-2 กระดูกสันหลังสูงกว่าในผู้ชาย
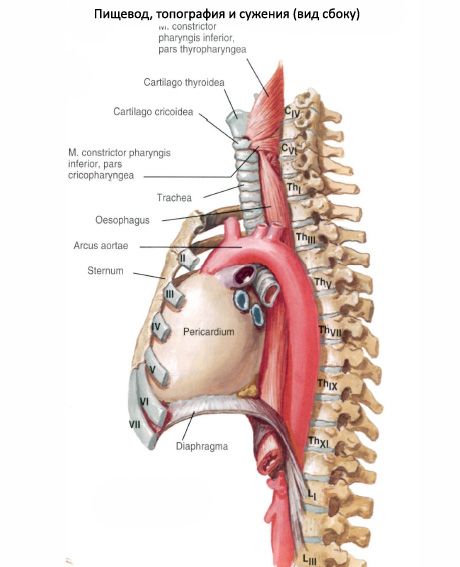
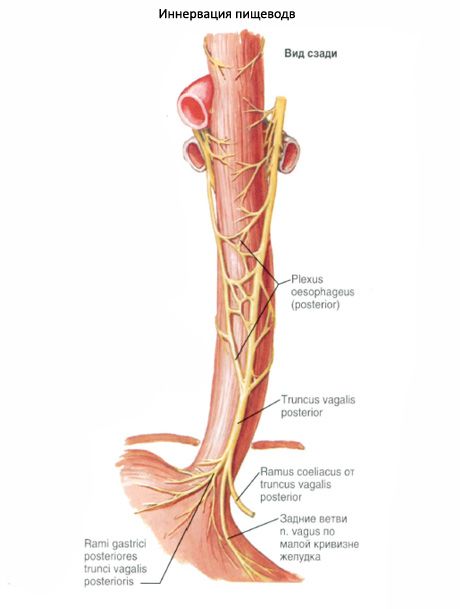
ส่วนคอของหลอดอาหาร (pars cervicalis) มีความยาว 5-7 ซม. ล้อมรอบด้วยเนื้อเยื่อเกี่ยวพันที่หลวม ๆ โดยผ่านลงไปในเส้นใยของปลายด้านหลัง ด้านหน้าของลำคอส่วนหนึ่งของหลอดอาหารเป็นผนังกั้นของหลอดลมซึ่งหลอดอาหารเชื่อมต่อกันอย่างใกล้ชิดโดยเนื้อเยื่อเกี่ยวพันที่เป็นเนื้อเยื่อหลวม เส้นประสาทส่วนที่เหลือที่กำเริบซ้ายมักจะผ่านจากผิวหน้าของส่วนคอของหลอดอาหาร เส้นประสาทด้านขวามักเกิดขึ้นตามทางด้านขวาของหลอดอาหารหลังหลอดลม หลังหลอดอาหารติดอยู่กับกระดูกสันหลังและกล้ามเนื้อคอยาวปกคลุมด้วยแผ่นกระดูกสันหลังของพังผืดปากมดลูก ด้านข้างของลำคอส่วนหนึ่งของหลอดอาหารแต่ละข้างมีกำประสาท (เส้นเลือดแดงที่หลอดเลือดดำหลอดเลือดดำหลอดเลือดดำเส้นเลือดดำเส้นประสาทภายในเส้นประสาท)
ส่วนทรวงอกของหลอดอาหาร
(Pars thoracica) มีความยาว 16-18 ซม. ในด้านหน้าของหลอดอาหารภายในช่องอกเนื่องจัดผนังเยื่อของหลอดลมด้านล่าง. - โค้งเลือด, จุดเริ่มต้นของหลอดลมหลักทางด้านซ้าย ระหว่างผนังด้านหลังของหลอดลมหลอดลมที่เหลืออยู่ข้างหนึ่งและหลอดอาหารส่วนอีกตัวคือกล้ามเนื้อและเนื้อเยื่อเกี่ยวพันของกล้ามเนื้อและเอ็นของหลอดลม bronchopiscus ที่ไม่เสถียร ด้านล่างหลอดอาหารผ่านหลังม่านตาส่วนที่ตรงกับระดับของห้องโถงซ้าย

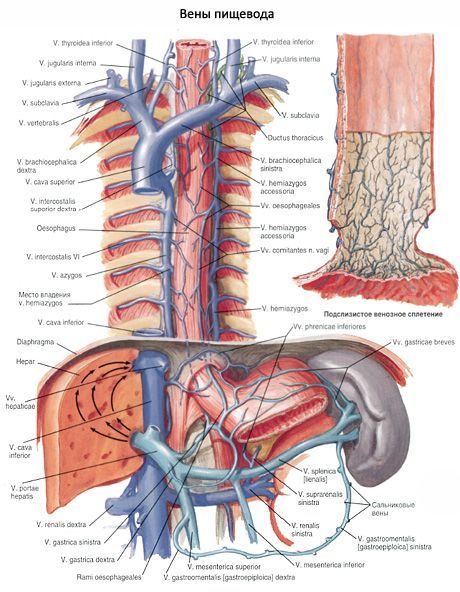
หลังส่วนทรวงอกของหลอดอาหารเป็นกระดูกสันหลัง (ขึ้นอยู่กับระดับ III-IV ของกระดูกสันหลังทรวงอก) ด้านล่างหลังหลอดอาหารและด้านขวาของมันคือท่อทรวงอกทรวงอกที่ต่ำกว่าคือหลอดเลือดดำที่ไม่ได้รับการหล่อเลี้ยงกึ่ง
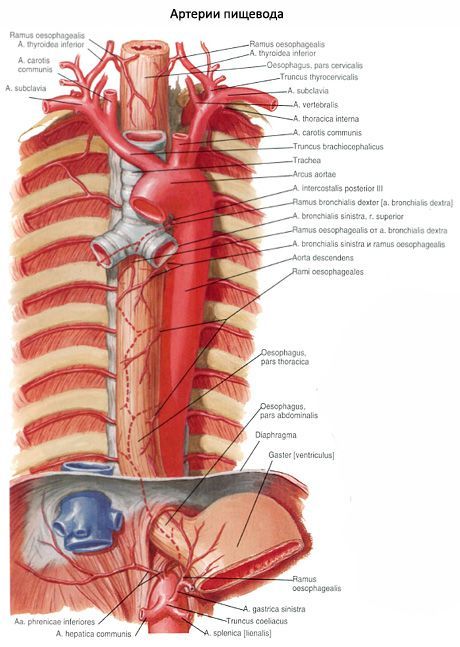
ความสัมพันธ์ระหว่างหลอดอาหารและหลอดเลือดแดงเป็นสิ่งที่ซับซ้อน เส้นเลือดแรกติดต่อกับพื้นผิวด้านซ้ายของหลอดอาหารผ่านระหว่างกระดูกสันหลังและส่วนล่างส่วนทรวงอกของหลอดอาหารอยู่ด้านหน้าของเส้นเลือดใหญ่
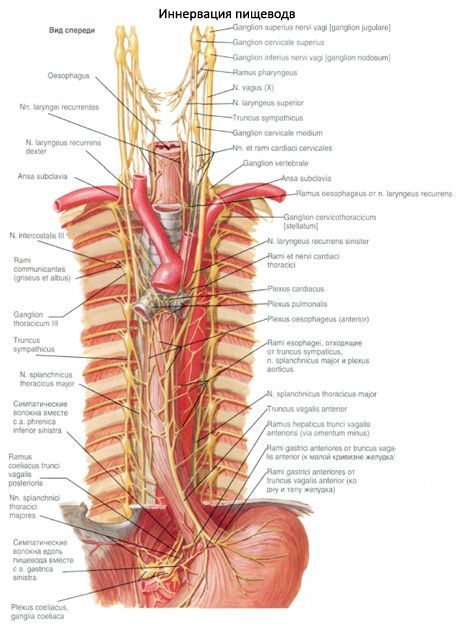
จากด้านข้างไปยังส่วนทรวงอกของหลอดอาหารมีเส้นประสาทช่องคลอดด้านล่าง เส้นประสาทด้านซ้ายผ่านด้านซ้ายใกล้กับบริเวณด้านหน้าและด้านขวา - ใกล้กับพื้นผิวด้านหลังของหลอดอาหาร ในระดับ II-III ของกระดูกทรวงอกพื้นผิวด้านขวาของหลอดอาหารมักถูกปกคลุมด้วย pleura medystinal ด้านขวา
จากพื้นผิวด้านขวาของส่วนล่างที่สามของส่วนทรวงอกของหลอดอาหารไปทางด้านขวา medystinal pleura เป็นที่เรียกว่ากล้ามเนื้อ pleuropischevnaya
ส่วนท้องของหลอดอาหาร (pars abdominalis) มีความยาว 1.5-4.0 ซม. จากหลอดอาหารของไดอะแฟรมไปยังบริเวณที่มีการเปลี่ยนแปลงไปสู่ท้องไปทางด้านซ้ายและด้านซ้าย หลอดอาหารในช่องท้องเข้ามาติดต่อกับขาซ้ายของส่วนเอวของไดอะแฟรมหน้า - มีติ่งหูตับของตับ เส้นประสาทช่องคลอดด้านซ้ายตั้งอยู่ที่ผนังด้านข้างของหลอดอาหารด้านขวาซึ่งอยู่ด้านหลัง ใน 80% ของกรณีที่หลอดอาหารในช่องท้องถูกปกคลุมด้วยเยื่อบุช่องท้องจากทุกด้านใน 20% ของกรณีที่ผนังด้านหลังของมันคือปราศจากฝาครอบช่องท้อง
หลอดอาหารไม่ได้มีเส้นทางที่ตรงไปตรงมา หลอดอาหารตั้งอยู่บนเส้นกึ่งกลางถึงระดับของคอปากมดลูกที่หกแล้วทำให้โค้งอ่อนลงไปทางซ้ายในระนาบหน้า ในระดับ II-III ของกระดูกทรวงอกหลอดอาหารจะเลื่อนไปทางขวาไปที่เส้นกึ่งกลาง ส่วนปลายของหลอดอาหารปลายมดลูกอยู่ระหว่างระดับที่ 6 ของกระดูกสันหลังส่วนคอและส่วนที่ 2 ของทรวงอก (สอดคล้องกับแนวโค้งของกระดูกสันหลัง) ด้านล่างระดับ II ของกระดูกทรวงอกหลอดอาหารจะสร้างหน้าผากขึ้นอีกครั้ง (เนื่องจากอยู่ใกล้กับเส้นเลือดใหญ่) เมื่อผ่านไดอะแฟรมหลอดอาหารเบี่ยงเบนไปข้างหน้า
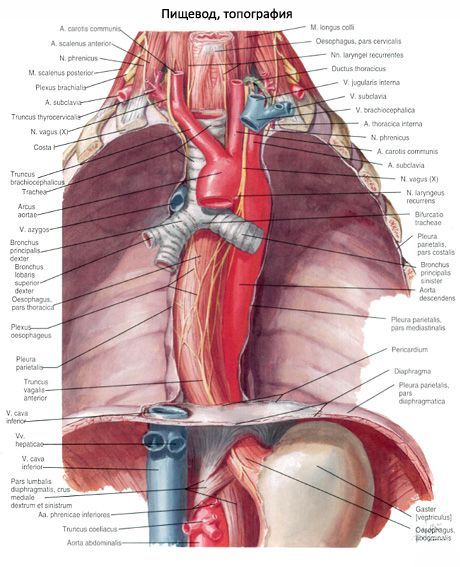
หลอดอาหารมีการหดตัวซึ่งอยู่ในบริเวณหลอดอาหารหลอดอาหารหลังหลอดเลือดแดง (IV ระดับของกระดูกทรวงอก) และในบริเวณที่เปิดช่องท้องของไดอะแฟรม (esophagus) บางครั้งมีการหดตัวอยู่เบื้องหลังหลอดลมที่ยังเหลืออยู่
ผนังหลอดอาหารประกอบด้วยสี่ชั้น: เยื่อเมือก, submucosa, เยื่อบุกล้ามเนื้อและบังเอิญ (รูปที่ 225) ความหนาของผนังคือ 3.5-5.6 มม.

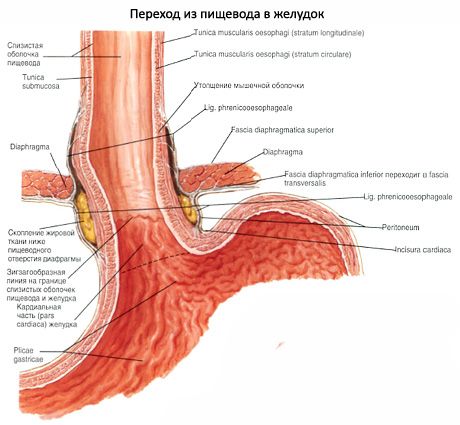
เยื่อบุผิว (tunica mucosa) ของผนังหลอดอาหารเรียงรายไปด้วยเยื่อบุผิวที่ไม่ใช่คอลลาเจนหลายชั้น (25-35 ชั้นของเซลล์เยื่อบุผิว) ระดับของหลอดอาหารส่วนบนที่สามความหนาของเยื่อบุผิวค่อนข้างน้อยกว่าในส่วนที่เหลือของอวัยวะ เยื่อแผ่นรองพื้น (หนา 0.9-1.1 ไมครอน) ความโปร่งใสของเยื่อบุเมือกได้รับการกำหนดไว้เป็นอย่างดีก่อให้เกิด papillae จำนวนมากที่ยื่นออกมาลึกลงไปในเยื่อบุผิวชนิดบูรณาการ ในส่วนบนและโดยเฉพาะอย่างยิ่งในส่วนล่างของหลอดอาหารมีต่อมหัวใจคล้ายกับต่อมกระเพาะอาหารที่มีชื่อเดียวกัน (มีเมือกและไม่สำคัญจำนวนของเซลล์ขุนและต่อมไร้ท่อ) ความหนาของแผ่นของตัวเองในโซนของตำแหน่งของต่อม cardial เพิ่มขึ้นอย่างมีนัยสำคัญ แผ่นกล้ามเนื้อของเมือกเยื่อบุหนาขึ้นในทิศทางจากหลอดลมไปยังท้อง
Submucosa ของหลอดอาหาร (tela submucosa) ได้รับการพัฒนาอย่างดี มันส่งเสริมการก่อตัวของ 4-7 พับตามยาวของเยื่อเมือก ในความหนาของฐาน submucosa พร้อมกับเรือเส้นประสาทเซลล์ที่มีลักษณะต่าง ๆ (lymphoid ฯลฯ ) มี 300-700 multicellular alveolar-tubular glandular mucosal glandular types ต่อมเหล่านี้มีเซลล์ต่อมไร้ท่อแยกต่างหาก
เยื่อหุ้มกล้ามเนื้อของหลอดอาหาร (tunica muscularis) จะแสดงในด้านบนที่สามโดยเส้นใยกล้ามเนื้อตามขวาง ในตอนกลางของหลอดอาหารพวกเขาจะค่อยๆถูกแทนที่ด้วย myocytes ที่ราบรื่น ในส่วนล่างของหลอดอาหารเมมเบรนของกล้ามเนื้อประกอบไปด้วยกลุ่มของ myoins ที่ราบรื่น เส้นใยกล้ามเนื้อและ myocytes จัดเรียงเป็นสองชั้น: ชั้นด้านในเป็นรูปวงแหวนชั้นนอกเป็นเส้นตามแนวยาว ในส่วนคอของกะโหลกศีรษะรูปวงกลมหนา 2 เท่าของชั้นตามยาว ในส่วนทรวงอกทั้งสองชั้นมีความหนาเท่ากันในช่องท้องส่วนชั้นยาวมีความหนามากกว่า เมมเบรนของกล้ามเนื้อกำหนดทั้งความ peristalsis ของหลอดอาหารและ tonus คงที่ของผนังของ
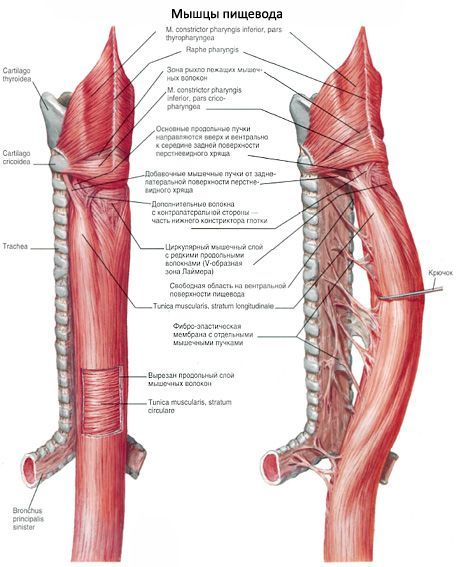
Adventitia (adventitia) ครอบคลุมหลอดอาหารจากภายนอก ที่ดีที่สุดคือ adventitia เหนือไดอะแฟรม ในระดับของไดอะแฟรม adwentitia ถูกบดอัดโดยเส้นใยที่เป็นเส้นใยที่เกี่ยวข้องกับเส้นใยที่เป็นเส้นใยของไดอะแฟรม ส่วนท้องของหลอดอาหารถูกปกคลุมทั้งหมดหรือบางส่วนโดยปริมาตร


สิ่งที่รบกวนคุณ?
สิ่งที่ต้องตรวจสอบ?
ต้องการทดสอบอะไรบ้าง?


 [
[