ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
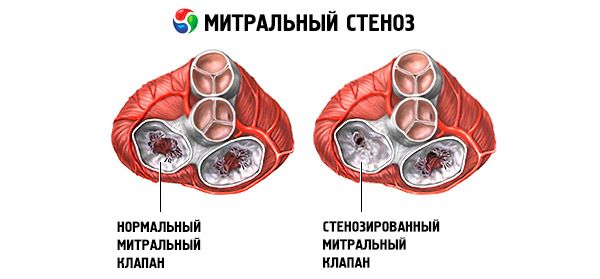
โรคตีบของลิ้นหัวใจไมทรัล
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคตีบของลิ้นหัวใจไมทรัลคือการตีบแคบของรูเปิดลิ้นหัวใจไมทรัลที่ขัดขวางการไหลเวียนของเลือดจากห้องโถงด้านซ้ายไปยังห้องล่างด้านซ้าย สาเหตุที่พบบ่อยที่สุดคือไข้รูมาติก อาการของโรคจะเหมือนกับภาวะหัวใจล้มเหลว สามารถระบุโทนเสียงเริ่มต้นและเสียงหัวใจเต้นผิดปกติแบบไดแอสโตลิกได้อย่างชัดเจน การวินิจฉัยจะทำโดยการตรวจร่างกายและการตรวจคลื่นเสียงสะท้อนหัวใจ การพยากรณ์โรคเป็นไปในทางที่ดี การรักษาด้วยยาสำหรับโรคตีบของลิ้นหัวใจไมทรัล ได้แก่ ยาขับปัสสาวะ ยาเบตาบล็อกเกอร์หรือยาบล็อกช่องแคลเซียมที่ลดอัตราการเต้นของหัวใจ และยาป้องกันการแข็งตัวของเลือด การรักษาโดยการผ่าตัดสำหรับโรคตีบของลิ้นหัวใจไมทรัลที่รุนแรงกว่า ได้แก่ การผ่าตัดขยายลิ้นหัวใจด้วยบอลลูน การผ่าตัดเปิดลิ้นหัวใจแบบคอมมิสซูโรโทมี หรือการเปลี่ยนลิ้นหัวใจ
ระบาดวิทยา
แทบทุกครั้ง โรคตีบของลิ้นหัวใจไมทรัลมักเป็นผลจากไข้รูมาติกเฉียบพลัน อุบัติการณ์จะแตกต่างกันอย่างมีนัยสำคัญ ในประเทศพัฒนาแล้ว พบผู้ป่วย 1-2 รายต่อประชากร 100,000 คน ในขณะที่ในประเทศกำลังพัฒนา (เช่น อินเดีย) พบลิ้นหัวใจไมทรัลผิดปกติ 100-150 รายต่อประชากร 100,000 คน
สาเหตุ โรคตีบของลิ้นหัวใจไมทรัล
ภาวะตีบของลิ้นหัวใจไมทรัลมักเกิดจากไข้รูมาติกเฉียบพลัน (RF) ภาวะตีบของลิ้นหัวใจไมทรัลแบบแยกเดี่ยวหรือ "บริสุทธิ์" มักเกิดขึ้นในผู้ป่วยโรคหัวใจรูมาติกทั้งหมดร้อยละ 40 ในกรณีอื่นๆ อาจเกิดร่วมกับลิ้นหัวใจส่วนอื่นๆ ที่ลิ้นหัวใจทำงานไม่เพียงพอและเสียหาย สาเหตุที่พบได้น้อยของภาวะตีบของลิ้นหัวใจไมทรัล ได้แก่ โรคไขข้ออักเสบ (โรคข้ออักเสบรูมาตอยด์ โรคลูปัสเอริทีมาโทซัส) และการสะสมของแคลเซียมในลิ้นหัวใจไมทรัล
กลไกการเกิดโรค
ในโรคตีบตันของลิ้นหัวใจไมทรัลแบบรูมาติก ลิ้นหัวใจจะเกิดการอัดแน่น พังผืด และมีการสะสมของแคลเซียมในลิ้นหัวใจ โดยจะเชื่อมกันตามช่องว่างระหว่างลิ้นหัวใจและคอร์ด โดยลิ้นหัวใจจะได้รับผลกระทบบ่อยครั้ง โดยปกติแล้ว พื้นที่ของรูเปิดของลิ้นหัวใจไมทรัลจะอยู่ที่ 4-6 ซม. 2และความดันในห้องโถงซ้ายจะไม่เกิน 5 มม. ปรอท เมื่อรูเปิดของห้องบนซ้ายแคบลงเหลือ 2.5 ซม. 2จะเกิดอุปสรรคต่อการไหลเวียนของเลือดตามปกติจากห้องโถงซ้ายไปยังห้องล่างซ้าย และระดับความดันของลิ้นหัวใจจะเริ่มเพิ่มขึ้น เป็นผลให้ความดันในห้องโถงซ้ายเพิ่มขึ้นเป็น 20-25 มม. ปรอท ระดับความดันที่เกิดขึ้นระหว่างห้องโถงซ้ายและห้องล่างซ้ายจะส่งเสริมให้เลือดเคลื่อนที่ผ่านรูเปิดที่แคบลง
เมื่อการตีบแคบดำเนินไป ความต่างระดับความดันของลิ้นหัวใจจะเพิ่มขึ้น ซึ่งช่วยรักษาการไหลเวียนของเลือดในช่วงไดแอสโตลีผ่านลิ้นหัวใจ ตามสูตรของ Gorlin พื้นที่ของลิ้นหัวใจไมทรัล (5MC) จะถูกกำหนดโดยค่าความต่างระดับความดันของลิ้นหัวใจไมทรัล (MG) และการไหลเวียนของเลือดไมทรัล (MBF)
บีเอ็มเค - MK/37.7 • ∆DM
ผลทางเฮโมไดนามิกหลักของความผิดปกติของลิ้นหัวใจไมทรัลคือความแออัดในระบบไหลเวียนเลือดในปอด (PC) เมื่อความดันในห้องโถงซ้ายเพิ่มขึ้นเล็กน้อย (ไม่เกิน 25-30 มม. ปรอท) การไหลเวียนของเลือดในห้องโถงซ้ายจะถูกขัดขวาง ความดันในหลอดเลือดดำของปอดจะเพิ่มขึ้นและส่งผ่านเส้นเลือดฝอยไปยังหลอดเลือดแดงปอด ส่งผลให้เกิดภาวะความดันโลหิตสูงในปอด (หรือความดันโลหิตสูงแบบพาสซีฟ) เมื่อความดันในห้องโถงซ้ายเพิ่มขึ้นมากกว่า 25-30 มม. ปรอท ความเสี่ยงต่อการแตกของเส้นเลือดฝอยในปอดและการเกิดอาการบวมน้ำในถุงลมปอดจะเพิ่มขึ้น เพื่อป้องกันภาวะแทรกซ้อนเหล่านี้ จึงเกิดการกระตุกของหลอดเลือดแดงในปอดเพื่อป้องกันภาวะแทรกซ้อน ส่งผลให้การไหลเวียนเลือดไปยังเส้นเลือดฝอยเซลล์จากห้องล่างขวาลดลง แต่ความดันในหลอดเลือดแดงปอดจะเพิ่มขึ้นอย่างรวดเร็ว (เกิดภาวะความดันโลหิตสูงในหลอดเลือดแดงหรือความดันโลหิตสูงในปอดแบบรุนแรง)
ในระยะเริ่มแรกของโรค ความดันในหลอดเลือดแดงปอดจะเพิ่มขึ้นเฉพาะเมื่อมีความเครียดทางร่างกายหรืออารมณ์เท่านั้น ซึ่งการไหลเวียนของเลือดใน ICC ควรเพิ่มขึ้น ระยะท้ายของโรคมีลักษณะเฉพาะคือความดันในหลอดเลือดแดงปอดสูงขึ้นแม้ในขณะพักผ่อน และเพิ่มขึ้นอีกมากภายใต้ความเครียด ภาวะความดันโลหิตสูงในปอดในระยะยาวจะมาพร้อมกับการพัฒนาของกระบวนการแพร่กระจายและแข็งตัวในผนังของหลอดเลือดแดงใน ICC ซึ่งจะค่อยๆ ถูกทำลาย แม้ว่าการเกิดภาวะความดันโลหิตสูงในหลอดเลือดแดงปอดจะถือเป็นกลไกการชดเชย แต่เนื่องจากการไหลเวียนของเลือดในเส้นเลือดฝอยลดลง ความสามารถในการแพร่กระจายของปอดก็ลดลงอย่างรวดเร็วเช่นกัน โดยเฉพาะภายใต้ความเครียด กล่าวคือ กลไกการดำเนินไปของความดันโลหิตสูงในปอดอันเนื่องมาจากภาวะขาดออกซิเจนจะถูกกระตุ้น ภาวะถุงลมโป่งพองทำให้หลอดเลือดในปอดหดตัวโดยกลไกโดยตรงและโดยอ้อม ผลโดยตรงของภาวะขาดออกซิเจนสัมพันธ์กับการดีโพลาไรเซชันของเซลล์กล้ามเนื้อเรียบในหลอดเลือด (ซึ่งเกิดจากการเปลี่ยนแปลงหน้าที่ของช่องโพแทสเซียมในเยื่อหุ้มเซลล์) และการหดตัว กลไกทางอ้อมเกี่ยวข้องกับการกระทำของตัวกลางภายใน (เช่น ลิวโคไตรอีน ฮีสตามีน เซโรโทนิน แองจิโอเทนซิน II และคาเทโคลามีน) บนผนังหลอดเลือด ภาวะขาดออกซิเจนเรื้อรังนำไปสู่ความผิดปกติของหลอดเลือด ซึ่งจะมาพร้อมกับการลดลงของการผลิตปัจจัยผ่อนคลายภายใน เช่น พรอสตาไซคลิน พรอสตาแกลนดิน E2 และไนตริกออกไซด์ ความผิดปกติของหลอดเลือดในระยะยาวนำไปสู่การอุดตันของหลอดเลือดในปอดและความเสียหายของหลอดเลือด ซึ่งส่งผลให้เลือดแข็งตัวมากขึ้น เซลล์กล้ามเนื้อเรียบขยายตัวและมีแนวโน้มที่จะเกิดลิ่มเลือดในตำแหน่งเดิม และมีความเสี่ยงต่อภาวะแทรกซ้อนจากลิ่มเลือดเพิ่มขึ้นพร้อมกับการพัฒนาของความดันโลหิตสูงในปอดเรื้อรังหลังเกิดลิ่มเลือดในภายหลัง
สาเหตุของความดันโลหิตสูงในปอดในผู้ที่มีความผิดปกติของลิ้นหัวใจไมทรัล เช่น โรคตีบของลิ้นหัวใจไมทรัล ได้แก่:
- การถ่ายโอนแรงดันจากห้องโถงซ้ายไปยังระบบหลอดเลือดดำของปอด
- อาการกระตุกของหลอดเลือดแดงปอดอันเนื่องมาจากแรงดันที่เพิ่มขึ้นในหลอดเลือดดำปอด
- อาการบวมของผนังหลอดเลือดปอดขนาดเล็ก;
- การทำลายหลอดเลือดในปอดที่มีการทำลายเยื่อบุผนังหลอดเลือด
กลไกการดำเนินของโรคตีบของลิ้นหัวใจไมทรัลยังคงไม่ชัดเจนจนถึงทุกวันนี้ ผู้เขียนหลายคนพิจารณาว่าปัจจัยหลักคือลิ้นหัวใจอักเสบในปัจจุบัน (มักไม่แสดงอาการ) ในขณะที่ผู้เขียนคนอื่นระบุว่าปัจจัยหลักคือการบาดเจ็บของโครงสร้างของลิ้นหัวใจจากการไหลเวียนของเลือดที่ปั่นป่วนซึ่งมีก้อนเนื้ออุดตันเกาะอยู่บนลิ้นหัวใจ ซึ่งเป็นสาเหตุของการตีบแคบของรูลิ้นหัวใจไมทรัล
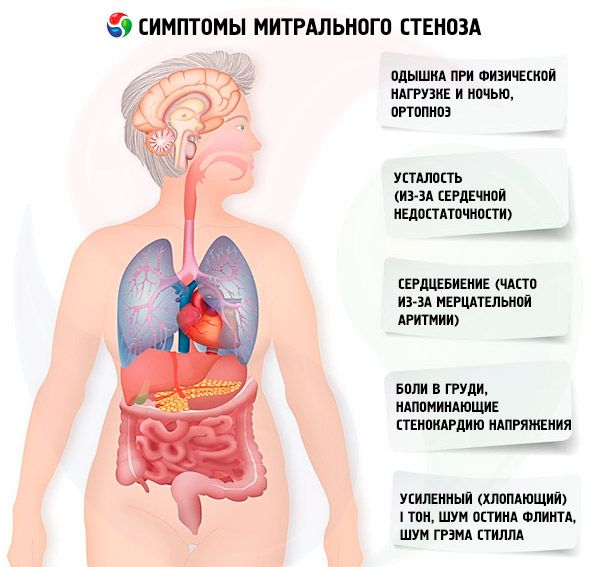
อาการ โรคตีบของลิ้นหัวใจไมทรัล
อาการของโรคตีบของลิ้นหัวใจไมทรัลสัมพันธ์กับความรุนแรงของโรคได้ไม่ดีนัก เนื่องจากในกรณีส่วนใหญ่ พยาธิสภาพจะดำเนินไปอย่างช้าๆ และผู้ป่วยจะลดกิจกรรมต่างๆ ลงโดยไม่ทันสังเกต ผู้ป่วยจำนวนมากไม่มีอาการทางคลินิกจนกระทั่งตั้งครรภ์หรือเกิดภาวะหัวใจเต้นผิดจังหวะ อาการเริ่มแรกมักเป็นอาการหัวใจล้มเหลว (หายใจลำบากเมื่อออกแรง หายใจลำบากเมื่อนอนราบ หายใจลำบากตอนกลางคืนเป็นพักๆ อ่อนล้า) อาการเหล่านี้มักปรากฏขึ้นหลังจากเกิดไข้รูมาติก 15-40 ปี แต่ในประเทศกำลังพัฒนา อาการเหล่านี้อาจปรากฏขึ้นในเด็กได้ ภาวะหัวใจเต้นผิดจังหวะเป็นพักๆ หรือต่อเนื่องจะทำให้การทำงานผิดปกติของไดแอสโตลที่มีอยู่แย่ลง ทำให้เกิดอาการบวมน้ำในปอดและหายใจลำบากเฉียบพลันหากควบคุมอัตราการเต้นของหัวใจห้องล่างได้ไม่ดี
ภาวะหัวใจเต้นผิดจังหวะอาจมีอาการใจสั่นด้วย ในผู้ป่วยร้อยละ 15 ที่ไม่ได้รับยาต้านการแข็งตัวของเลือด อาจทำให้เกิดภาวะเส้นเลือดอุดตันทั่วร่างกาย ส่งผลให้แขนขาขาดเลือดหรือเกิดโรคหลอดเลือดสมอง
อาการที่พบได้น้อย ได้แก่ อาการไอเป็นเลือดเนื่องจากหลอดเลือดขนาดเล็กในปอดแตก และอาการบวมน้ำที่ปอด (โดยเฉพาะในระหว่างตั้งครรภ์เมื่อปริมาณเลือดเพิ่มขึ้น) เสียงแหบเนื่องจากการกดทับเส้นประสาทกล่องเสียงย้อนกลับด้านซ้ายโดยหลอดเลือดแดงปอดหรือห้องโถงซ้ายที่โต (กลุ่มอาการของออร์ตเนอร์) อาการของความดันเลือดแดงปอดสูง และหัวใจห้องล่างขวาล้มเหลว
อาการเริ่มแรกของโรคตีบลิ้นหัวใจไมทรัล
หากพื้นที่รูเปิดไมทรัลมากกว่า 1.5 ซม.2 อาจไม่มีอาการ แต่การไหลเวียนเลือดผ่านหลอดเลือดเพิ่มขึ้นหรือระยะเวลาการเติมเลือดในช่วงไดแอสโตลีลดลง จะทำให้ความดันในห้องโถงด้านซ้ายเพิ่มขึ้นอย่างรวดเร็วและมีอาการ ปัจจัยกระตุ้นการเสื่อมถอย ได้แก่ การออกกำลังกาย ความเครียดทางอารมณ์ ภาวะหัวใจเต้นผิดจังหวะ การตั้งครรภ์
อาการแรกของโรคตีบของลิ้นหัวใจไมทรัล (ประมาณ 20% ของกรณี) อาจเป็นเหตุการณ์อุดตัน โดยส่วนใหญ่มักเป็นโรคหลอดเลือดสมองที่มีอาการทางระบบประสาทเรื้อรังในผู้ป่วย 30-40% ภาวะลิ่มเลือดอุดตัน 1 ใน 3 เกิดขึ้นภายใน 1 เดือนหลังจากเกิดภาวะหัวใจเต้นผิดจังหวะ และอีก 2 ใน 3 เกิดขึ้นภายใน 1 ปีแรก แหล่งที่มาของภาวะอุดตันมักเกิดจากลิ่มเลือดที่อยู่บริเวณหัวใจห้องบนซ้าย โดยเฉพาะในส่วนต่อขยาย นอกจากโรคหลอดเลือดสมองแล้ว ยังอาจเกิดภาวะอุดตันในม้าม ไต และหลอดเลือดแดงส่วนปลายได้อีกด้วย
ในจังหวะไซนัส ความเสี่ยงของภาวะเส้นเลือดอุดตันจะถูกกำหนดโดย:
- อายุ;
- โรคลิ่มเลือดอุดตันในหัวใจห้องบนซ้าย
- บริเวณช่องเปิดไมทรัล
- ภาวะหลอดเลือดแดงใหญ่ทำงานไม่เพียงพอร่วมกัน
ในกรณีของภาวะหัวใจเต้นผิดจังหวะถาวร ความเสี่ยงของภาวะเส้นเลือดอุดตันจะเพิ่มขึ้นอย่างมาก โดยเฉพาะอย่างยิ่งหากผู้ป่วยมีประวัติภาวะแทรกซ้อนที่คล้ายกัน การเพิ่มความคมชัดของหัวใจห้องบนซ้ายโดยธรรมชาติในระหว่างการตรวจเอคโคคาร์ดิโอแกรมผ่านหลอดอาหารยังถือเป็นปัจจัยเสี่ยงของภาวะเส้นเลือดอุดตันทั่วร่างกายอีกด้วย
เมื่อความดันใน ICC เพิ่มขึ้น (โดยเฉพาะในระยะของความดันโลหิตสูงในปอดแบบพาสซีฟ) ผู้ป่วยจะมีอาการหายใจสั้นเมื่อออกแรงกาย เมื่อภาวะตีบแคบดำเนินไป ผู้ป่วยจะหายใจสั้นเมื่อมีแรงน้อยลง ควรจำไว้ว่าอาการหายใจสั้นอาจไม่ปรากฏ แม้จะเป็นโรคความดันโลหิตสูงในปอดก็ตาม เนื่องจากผู้ป่วยอาจใช้ชีวิตแบบอยู่ประจำหรือจำกัดกิจกรรมทางกายประจำวันโดยไม่รู้ตัว หายใจลำบากในเวลากลางคืนเป็นพักๆ เกิดจากเลือดคั่งใน ICC เมื่อผู้ป่วยนอนลง ซึ่งเป็นอาการแสดงของอาการบวมน้ำในปอดระหว่างช่องและความดันโลหิตในหลอดเลือดของ ICC สูงขึ้นอย่างรวดเร็ว ภาวะไอเป็นเลือดอาจเกิดจากความดันในเส้นเลือดฝอยในปอดที่เพิ่มขึ้นและการหลั่งของพลาสมาและเม็ดเลือดแดงเข้าไปในช่องว่างของถุงลม
ผู้ป่วยมักบ่นว่าอ่อนเพลียมากขึ้น ใจสั่น และหัวใจเต้นผิดจังหวะ อาจมีอาการเสียงแหบชั่วคราว (Ortner's syndrome) อาการนี้เกิดจากการกดทับเส้นประสาทที่กลับมาเป็นปกติเนื่องจากห้องบนซ้ายที่ขยายใหญ่
ผู้ป่วยโรคตีบของลิ้นหัวใจไมทรัลมักมีอาการเจ็บหน้าอกคล้ายกับโรคหลอดเลือดหัวใจตีบ สาเหตุที่เป็นไปได้มากที่สุดคือ ความดันโลหิตสูงในปอดและภาวะหัวใจห้องล่างขวาโต
ในภาวะสูญเสียการชดเชยอย่างรุนแรง อาจพบอาการหน้าไมตราลิส (แก้มแดงอมชมพูอมฟ้า ซึ่งสัมพันธ์กับเศษส่วนการบีบตัวของเลือดที่ลดลง หลอดเลือดหดตัวทั่วร่างกาย และหัวใจล้มเหลวด้านขวา) การเต้นของลิ้นหัวใจ และสัญญาณของหัวใจห้องล่างขวาล้มเหลว
 [ 21 ]
[ 21 ]
การตรวจและฟังเสียง
เมื่อตรวจและคลำ จะได้ยินเสียงหัวใจ I (S1) และ II (S2) ที่แตกต่างกัน โดยจะคลำ S1 ได้ดีที่สุดที่บริเวณปลายสุด และคลำ S2 ที่ขอบบนซ้ายของกระดูกอก ส่วนประกอบของปอดของ S3 (P) มีหน้าที่ในการส่งแรงกระตุ้น และเป็นผลมาจากภาวะความดันโลหิตสูงในหลอดเลือดแดงปอด การเต้นของชีพจรที่มองเห็นได้ ซึ่งคลำที่ขอบกระดูกอกซ้าย อาจมาพร้อมกับภาวะหลอดเลือดดำที่คอขยายตัว หากมีภาวะความดันโลหิตสูงในหลอดเลือดแดงปอดและเกิดภาวะหัวใจห้องล่างขวาทำงานผิดปกติ
แรงกระตุ้นที่ปลายลิ้นหัวใจไมทรัลมักเป็นปกติหรือลดลง ซึ่งสะท้อนถึงการทำงานปกติของห้องล่างซ้ายและปริมาณเลือดที่ลดลง การคลำเสียงที่ 1 ในบริเวณหัวใจห้องบนบ่งชี้ถึงความคล่องตัวที่คงอยู่ของลิ้นหัวใจไมทรัลด้านหน้า ในตำแหน่งข้างลำตัว สามารถคลำอาการสั่นแบบไดแอสโตลิกได้ เมื่อเกิดภาวะความดันโลหิตสูงในปอด จะสังเกตเห็นแรงกระตุ้นหัวใจที่ขอบด้านขวาของกระดูกอก
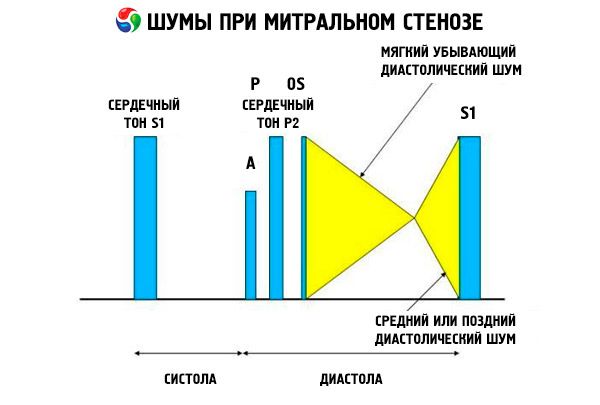
ภาพการตรวจฟังเสียงของโรคตีบตันของลิ้นหัวใจไมทรัลค่อนข้างมีลักษณะเฉพาะและมีอาการดังต่อไปนี้:
- ขยายเสียง (ปรบมือ) โทนที่ 1 โดยความเข้มข้นจะลดลงเมื่อภาวะตีบดำเนินไป
- เสียงเปิดของลิ้นหัวใจไมทรัลตามหลังเสียงที่สอง ซึ่งจะหายไปพร้อมกับการสะสมหินปูนของลิ้นหัวใจ
- เสียงหัวใจห้องล่างซ้ายไดแอสโตลีที่มีระดับเสียงสูงสุดที่จุดสูงสุด (mesodiastolic, presystolic, pandiastolic) ซึ่งจะต้องฟังในตำแหน่งด้านข้างซ้าย
การตรวจฟังเสียงหัวใจพบว่ามีเสียง S 1 ดัง ซึ่งเกิดจากลิ้นหัวใจไมทรัลตีบแคบปิดลงอย่างกะทันหัน เหมือนกับใบเรือที่ "พอง" ปรากฏการณ์นี้จะได้ยินได้ดีที่สุดที่ปลายลิ้นหัวใจ นอกจากนี้ยังมักได้ยิน S แยกออกจากกันโดยมี P ขยายใหญ่ขึ้นเนื่องจากความดันโลหิตสูงในหลอดเลือดแดงปอด เสียงที่เด่นชัดที่สุดคือเสียงลิ้นหัวใจเปิดเข้าไปในห้องล่างซ้าย (LV) ดังที่สุดที่ขอบกระดูกอกด้านล่างซ้าย เสียงดังกล่าวมาพร้อมกับเสียงพึมพำแบบต่ำที่ดังก้องกังวานในช่วงไดแอสโตลิก โดยได้ยินได้ดีที่สุดด้วยหูฟังรูปกรวยที่ปลายลิ้นหัวใจ (หรือเหนือแรงกระตุ้นปลายลิ้นหัวใจที่คลำได้) เมื่อหายใจออกสุดในขณะที่ผู้ป่วยนอนตะแคงซ้าย เสียงการเปิดอาจจะเบาหรือไม่มีเลยหากลิ้นหัวใจไมทรัลแข็งตัว เป็นพังผืด หรือหนาขึ้น เสียงคลิกจะเคลื่อนเข้าใกล้ P มากขึ้น (ทำให้ระยะเวลาของเสียงหัวใจเต้นเร็วขึ้น) เมื่อความรุนแรงของการตีบแคบของลิ้นหัวใจไมทรัลเพิ่มขึ้นและความดันในห้องโถงด้านซ้ายเพิ่มขึ้น เสียงหัวใจเต้นแบบไดแอสโตลิกจะเพิ่มขึ้นตามการเคลื่อนไหวแบบวัลซัลวา (เมื่อเลือดไหลเข้าสู่ห้องโถงด้านซ้าย) หลังจากออกกำลังกาย และด้วยการนั่งยองๆ และจับมือกัน เสียงอาจลดลงหากห้องล่างขวาที่ขยายใหญ่ทำให้ห้องล่างซ้ายเคลื่อนไปด้านหลัง และเมื่อความผิดปกติอื่นๆ (ความดันเลือดแดงในปอดสูง โรคลิ้นหัวใจด้านขวา ภาวะหัวใจเต้นผิดจังหวะแบบเอเทรียลฟิบริลเลชันที่มีอัตราการเต้นของหัวใจห้องล่างเร็ว) ลดการไหลเวียนของเลือดผ่านลิ้นหัวใจไมทรัล การเพิ่มขึ้นของภาวะก่อนซิสโตลิกเกิดจากการตีบแคบของรูเปิดของลิ้นหัวใจไมทรัลระหว่างการหดตัวของลิ้นหัวใจห้องล่างซ้าย ซึ่งเกิดขึ้นกับภาวะหัวใจเต้นผิดจังหวะแบบเอเทรียลฟิบริลเลชันเช่นกัน แต่จะเกิดขึ้นเฉพาะช่วงปลายของระยะไดแอสโตลที่สั้นเท่านั้น เมื่อความดันในห้องโถงด้านซ้ายยังคงสูงอยู่
เสียงหัวใจห้องไดแอสโตลีต่อไปนี้อาจเกี่ยวข้องกับเสียงหัวใจห้องไมทรัลสเตโนซิส:
- เสียงพึมพำของ Graham Still (เสียงพึมพำแบบลดความถี่ในช่วงไดแอสโตลิกที่ได้ยินดีที่สุดที่ขอบกระดูกอกด้านซ้าย และเกิดจากการรั่วของลิ้นหัวใจปอดอันเนื่องมาจากความดันโลหิตสูงในปอดอย่างรุนแรง)
- เสียงหัวใจเต้นผิดปกติแบบออสติน-ฟลินต์ (เสียงหัวใจเต้นผิดปกติในช่วงกลางถึงปลายช่วงไดแอสตอลที่ได้ยินที่จุดสูงสุดของหัวใจ และเกิดจากผลของการไหลของเลือดย้อนกลับจากลิ้นหัวใจเอออร์ตาต่อลิ้นหัวใจไมทรัล) เมื่อโรคหัวใจอักเสบจากรูมาติกส่งผลต่อลิ้นหัวใจไมทรัลและลิ้นหัวใจเอออร์ตา
โรคที่ทำให้เกิดเสียงหัวใจเต้นผิดปกติแบบไดแอสตอลซึ่งเลียนแบบเสียงหัวใจไมทรัลสตีโนซิส ได้แก่ การไหลย้อนของลิ้นหัวใจไมทรัล (เนื่องจากมีการไหลย้อนของเลือดจำนวนมากผ่านรูเปิดของลิ้นหัวใจไมทรัล) การไหลย้อนของลิ้นหัวใจเอออร์ตา (ทำให้เกิดเสียงหัวใจเต้นผิดปกติแบบออสติน-ฟลินต์) และโรคมิกโซมาของห้องบน (ซึ่งทำให้เกิดเสียงหัวใจเต้นผิดปกติที่โดยปกติแล้วจะมีความดังและตำแหน่งเปลี่ยนไปตามจังหวะการเต้นของหัวใจแต่ละครั้ง)
โรคตีบของลิ้นหัวใจไมทรัลอาจทำให้เกิดอาการของโรคหัวใจปอด อาการทั่วไปของอาการลิ้นหัวใจไมทรัล (ผิวหนังแดงเป็นสีพลัมบริเวณกระดูกโหนกแก้ม) จะเกิดขึ้นเฉพาะเมื่อการทำงานของหัวใจต่ำและความดันโลหิตสูงในปอดรุนแรง สาเหตุของอาการลิ้นหัวใจไมทรัล ได้แก่ หลอดเลือดในผิวหนังขยายตัวและภาวะออกซิเจนในเลือดต่ำเรื้อรัง
บางครั้งอาการเริ่มแรกของโรคตีบของลิ้นหัวใจไมทรัลคืออาการของโรคหลอดเลือดสมองอุดตันหรือเยื่อบุหัวใจอักเสบ อาการดังกล่าวมักไม่เกิดขึ้นในโรคตีบของลิ้นหัวใจไมทรัลที่ไม่ได้เกิดร่วมกับลิ้นหัวใจไมทรัลรั่ว
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
อาการทางคลินิกของความดันโลหิตสูงในปอดในโรคตีบของลิ้นหัวใจไมทรัล
อาการเริ่มแรกของความดันโลหิตสูงในปอดไม่จำเพาะเจาะจง ซึ่งทำให้การวินิจฉัยในระยะเริ่มแรกทำได้ยากกว่ามาก
อาการหายใจลำบากเกิดจากทั้งภาวะความดันโลหิตสูงในปอดและหัวใจไม่สามารถเพิ่มปริมาณเลือดที่สูบฉีดได้ขณะออกกำลังกาย อาการหายใจลำบากมักเกิดจากการหายใจเข้า หายใจออกไม่คงที่ในช่วงเริ่มต้นของโรค และเกิดขึ้นเฉพาะเมื่อออกแรงกายในระดับปานกลาง จากนั้นเมื่อความดันในหลอดเลือดแดงปอดเพิ่มขึ้น อาการดังกล่าวจะปรากฏขึ้นเมื่อออกแรงกายเพียงเล็กน้อย และอาจปรากฏขึ้นขณะพักผ่อน ในผู้ป่วยความดันโลหิตสูงในปอดที่สูง อาจมีอาการไอแห้งได้ ควรจำไว้ว่าผู้ป่วยอาจจำกัดกิจกรรมทางกายโดยไม่รู้ตัว โดยปรับให้เข้ากับไลฟ์สไตล์บางอย่าง ดังนั้นอาการหายใจลำบากจึงอาจไม่ปรากฏให้เห็น แม้ว่าจะเป็นโรคความดันโลหิตสูงในปอดก็ตาม
อาการอ่อนแรง อ่อนเพลียมากขึ้น สาเหตุของอาการเหล่านี้อาจเกิดจากการทำงานของหัวใจที่คงที่ (ปริมาณเลือดที่พุ่งออกมาในหลอดเลือดใหญ่ไม่เพิ่มขึ้นเมื่อออกแรงทางกายภาพ) ความต้านทานของหลอดเลือดปอดที่เพิ่มขึ้น รวมทั้งการไหลเวียนของเลือดไปยังอวัยวะส่วนปลายและกล้ามเนื้อโครงร่างลดลงเนื่องจากการไหลเวียนของเลือดส่วนปลายที่บกพร่อง
อาการวิงเวียนศีรษะและหมดสติเกิดจากภาวะสมองขาดออกซิเจน มักเกิดจากการออกแรงทางกายภาพ
อาการปวดเรื้อรังด้านหลังกระดูกอกและด้านซ้ายของกระดูกอก เกิดจากการยืดเกินของหลอดเลือดแดงปอด และเลือดไปเลี้ยงกล้ามเนื้อหัวใจที่โตเกินได้ไม่เพียงพอ (ภาวะหัวใจเต้นไม่เพียงพอ)
อาการใจสั่นและหัวใจเต้นผิดจังหวะ อาการเหล่านี้มักเกิดขึ้นร่วมกับภาวะหัวใจเต้นผิดจังหวะชนิดเอเทรียลฟิบริลเลชัน
อาการไอเป็นเลือดเกิดจากการแตกของรอยต่อระหว่างปอดกับหลอดลมภายใต้อิทธิพลของภาวะความดันโลหิตสูงในปอด และอาจเกิดจากความดันในเส้นเลือดฝอยในปอดที่เพิ่มขึ้นและการรั่วของพลาสมาและเม็ดเลือดแดงเข้าไปในช่องว่างของถุงลม อาการไอเป็นเลือดอาจเป็นอาการของโรคเส้นเลือดอุดตันในปอดและภาวะกล้ามเนื้อหัวใจตายในปอดได้เช่นกัน
เพื่อระบุลักษณะความรุนแรงของความดันโลหิตสูงในปอด จะใช้การจำแนกประเภทการทำงานที่เสนอโดย WHO สำหรับผู้ป่วยที่มีภาวะไหลเวียนโลหิตล้มเหลว ดังนี้
- ระดับที่ 1 - ผู้ป่วยโรคความดันโลหิตสูงในปอด แต่ไม่จำกัดเฉพาะกิจกรรมทางกาย กิจกรรมทางกายปกติไม่ทำให้หายใจถี่ อ่อนแรง เจ็บหน้าอก เวียนศีรษะ
- ระดับ II - ผู้ป่วยความดันโลหิตสูงในปอด ทำให้มีกิจกรรมทางกายลดลงบ้าง เมื่อพักผ่อนจะรู้สึกสบายตัว แต่หากออกกำลังกายตามปกติ จะมีอาการหายใจไม่ออก อ่อนแรง เจ็บหน้าอก เวียนศีรษะ
- ระดับ III - ผู้ป่วยความดันโลหิตสูงในปอด ทำให้มีข้อจำกัดในการออกกำลังกายอย่างมาก เมื่อพักผ่อนจะรู้สึกสบายตัว แต่ถ้าออกกำลังกายเพียงเล็กน้อย จะหายใจไม่ออก อ่อนแรง เจ็บหน้าอก เวียนศีรษะ
- ระดับ IV - ผู้ป่วยความดันโลหิตสูงในปอดที่ไม่สามารถทำกิจกรรมทางกายใดๆ ได้หากไม่มีอาการดังกล่าว อาจมีอาการหายใจสั้นหรืออ่อนแรงแม้ขณะพักผ่อน และจะรู้สึกไม่สบายมากขึ้นเมื่อทำกิจกรรมทางกายเพียงเล็กน้อย
มันเจ็บที่ไหน?
รูปแบบ
โรคตีบตันของลิ้นหัวใจไมทรัลจะถูกจำแนกตามความรุนแรง (แนวปฏิบัติปรับปรุงใหม่ ACC/AHA/ASE ปี 2003 สำหรับการประยุกต์ใช้เอคโคคาร์ดิโอแกรมในทางคลินิก)
การจำแนกโรคตีบลิ้นหัวใจไมทรัลตามระดับ
ระดับของภาวะตีบแคบ |
พื้นที่รูเปิดไมทรัล, ซม2 |
ความชันของการส่งผ่าน mmHg |
ความดันซิสโตลิกในหลอดเลือดแดงปอด มิลลิเมตรปรอท |
ง่าย |
มากกว่า 1.5 |
<5 |
<30 |
ปานกลาง |
1.0-1.5 |
5-10 |
30-50 |
หนัก |
<1 0 |
>10 |
มากกว่า 50 |
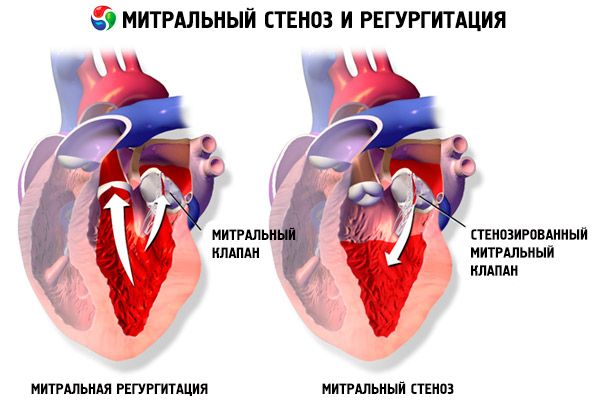
ในโรคตีบของลิ้นหัวใจไมทรัล แผ่นลิ้นหัวใจไมทรัลจะหนาขึ้นและหยุดเคลื่อนไหว และรูเปิดของลิ้นหัวใจไมทรัลจะแคบลงเนื่องจากการหลอมรวมของคอมมิสเชอร์ สาเหตุที่พบบ่อยที่สุดคือไข้รูมาติก แม้ว่าผู้ป่วยส่วนใหญ่จะจำไม่ได้ว่าเป็นโรคนี้ สาเหตุที่พบได้น้อยกว่า ได้แก่ โรคตีบของลิ้นหัวใจไมทรัลแต่กำเนิด เยื่อบุหัวใจอักเสบติดเชื้อ โรคลูปัสเอริทีมาโทซัส โรคมิกโซมาของห้องบน โรคไขข้ออักเสบรูมาตอยด์ และกลุ่มอาการคาร์ซินอยด์ที่ร้ายแรงซึ่งมีทางแยกห้องบนจากขวาไปซ้าย การไหลย้อนของลิ้นหัวใจไมทรัล (MR) อาจเกิดขึ้นพร้อมกับโรคตีบของลิ้นหัวใจไมทรัลหากลิ้นหัวใจปิดไม่สนิท ผู้ป่วยโรคตีบของลิ้นหัวใจไมทรัลจำนวนมากเนื่องจากไข้รูมาติกยังมีการไหลย้อนของลิ้นหัวใจเอออร์ตาอีกด้วย
พื้นที่รูลิ้นหัวใจไมทรัลปกติคือ 4–6 ซม. 2พื้นที่ 1–2 ซม. 2บ่งชี้ถึงการตีบของลิ้นหัวใจไมทรัลระดับปานกลางถึงรุนแรง และมักทำให้เกิดอาการทางคลินิกในระหว่างการออกกำลังกาย พื้นที่ < 1 ซม. 2แสดงถึงการตีบขั้นวิกฤต และอาจทำให้เกิดอาการขณะพักผ่อน ขนาดและความดันของห้องบนซ้ายจะเพิ่มขึ้นอย่างต่อเนื่องเพื่อชดเชยการตีบของลิ้นหัวใจไมทรัล ความดันในหลอดเลือดดำและเส้นเลือดฝอยในปอดยังเพิ่มขึ้นและอาจทำให้เกิดความดันโลหิตสูงในปอดรอง นำไปสู่ภาวะหัวใจห้องล่างขวาล้มเหลวและการไหลย้อนของลิ้นหัวใจไตรคัสปิดและลิ้นหัวใจปอด อัตราการดำเนินของโรคจะแตกต่างกัน
พยาธิสภาพของลิ้นหัวใจที่มีการขยายตัวของห้องโถงซ้ายทำให้มีความเสี่ยงต่อการเกิดภาวะหัวใจเต้นผิดจังหวะ (AF) และภาวะลิ่มเลือดอุดตัน
การวินิจฉัย โรคตีบของลิ้นหัวใจไมทรัล
การวินิจฉัยเบื้องต้นจะทำทางคลินิกและยืนยันด้วยการตรวจหัวใจด้วยคลื่นเสียงสะท้อน การตรวจหัวใจด้วยคลื่นเสียงสะท้อนสองมิติจะให้ข้อมูลเกี่ยวกับระดับของการสะสมแคลเซียมในลิ้นหัวใจ ขนาดของห้องบนซ้าย และการตีบ การตรวจหัวใจด้วยคลื่นเสียงสะท้อนแบบดอปเปลอร์จะให้ข้อมูลเกี่ยวกับความชันของลิ้นหัวใจและความดันในหลอดเลือดแดงปอด การตรวจหัวใจด้วยคลื่นเสียงสะท้อนผ่านหลอดอาหารสามารถใช้เพื่อตรวจหาหรือแยกลิ่มเลือดขนาดเล็กในห้องโถงซ้าย โดยเฉพาะในส่วนประกอบของห้องบนซ้าย ซึ่งมักจะตรวจไม่พบโดยการตรวจผ่านทรวงอก
โดยทั่วไปแล้วการถ่ายภาพรังสีทรวงอกจะแสดงให้เห็นขอบด้านซ้ายของหัวใจที่ถูกทำลายเนื่องจากส่วนขยายของห้องบนซ้ายขยายตัว อาจมองเห็นลำต้นหลักของหลอดเลือดแดงปอดได้ เส้นผ่านศูนย์กลางของหลอดเลือดแดงปอดด้านขวาที่ลงมาเกิน 16 มม. หากความดันโลหิตสูงในปอดรุนแรง หลอดเลือดดำปอดของกลีบบนอาจขยายตัวเนื่องจากหลอดเลือดดำของกลีบล่างถูกกดทับ ทำให้กลีบบนคั่งน้ำ อาจเห็นเงาคู่ของห้องโถงซ้ายที่ขยายใหญ่ขึ้นตามโครงร่างของหัวใจด้านขวา เส้นแนวนอนในทุ่งปอดด้านหลังด้านล่าง (เส้น Kerley) บ่งชี้ถึงอาการบวมน้ำในเนื้อเยื่อระหว่างช่องว่างที่เกี่ยวข้องกับความดันในห้องโถงซ้ายสูง
การสวนหัวใจมีไว้สำหรับการตรวจพบโรคหลอดเลือดหัวใจก่อนผ่าตัดเท่านั้น โดยสามารถประเมินการขยายตัวของห้องโถงซ้าย ความดันในหลอดเลือดแดงปอด และบริเวณลิ้นหัวใจได้
ผลการตรวจคลื่นไฟฟ้าหัวใจของผู้ป่วยจะมีลักษณะเป็น P-mitral (กว้าง มีรอยหยัก PQ) แกนไฟฟ้าของหัวใจจะเบี่ยงไปทางขวา โดยเฉพาะอย่างยิ่งเมื่อเกิดภาวะความดันโลหิตสูงในปอด รวมทั้งการหนาตัวของโพรงหัวใจด้านขวา (มีภาวะตีบตันของลิ้นหัวใจไมทรัลแยกกัน) และด้านซ้าย (ร่วมกับภาวะลิ้นหัวใจไมทรัลทำงานไม่เพียงพอ)
ความรุนแรงของการตีบแคบจะประเมินโดยใช้คลื่นอัลตราซาวนด์แบบดอปเปลอร์ ค่าเฉลี่ยของความต่างของความดันในทรานส์มิทอลและพื้นที่ของลิ้นหัวใจไมทรัลสามารถระบุได้อย่างแม่นยำโดยใช้เทคโนโลยีคลื่นต่อเนื่อง การประเมินระดับของความดันโลหิตสูงในปอด รวมถึงการไหลย้อนของลิ้นหัวใจไมทรัลและลิ้นหัวใจเอออร์ติกที่เกิดขึ้นพร้อมกันนั้นมีความสำคัญอย่างยิ่ง
ข้อมูลเพิ่มเติมสามารถรับได้โดยใช้การทดสอบความเครียด (การตรวจคลื่นเสียงสะท้อนหัวใจด้วยความเครียด) พร้อมบันทึกการไหลเวียนของเลือดในลิ้นหัวใจไมทรัลและลิ้นหัวใจไตรคัสปิด หากพื้นที่ของลิ้นหัวใจไมทรัลน้อยกว่า 1.5 ซม.2 และระดับความดันมากกว่า 50 มม.ปรอท (หลังจากความเครียด) ควรพิจารณาการผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูน
นอกจากนี้ ความคมชัดของเสียงสะท้อนที่เกิดขึ้นเองในระหว่างการทำเอคโคคาร์ดิโอแกรมผ่านหลอดอาหารยังเป็นตัวทำนายอิสระของภาวะแทรกซ้อนจากการอุดตันในผู้ป่วยที่เป็นโรคตีบของลิ้นหัวใจไมทรัลอีกด้วย
การตรวจหัวใจด้วยคลื่นเสียงสะท้อนผ่านหลอดอาหารช่วยให้สามารถระบุการมีอยู่หรือไม่มีอยู่ของลิ่มเลือดในหัวใจห้องบนซ้ายได้ เพื่อชี้แจงระดับของการไหลย้อนของลิ้นหัวใจไมทรัลในแผนการผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูน นอกจากนี้ การตรวจผ่านหลอดอาหารยังช่วยให้ประเมินสภาพของอุปกรณ์ลิ้นหัวใจและความรุนแรงของการเปลี่ยนแปลงในโครงสร้างใต้ลิ้นหัวใจได้อย่างแม่นยำ รวมถึงประเมินความเป็นไปได้ของการเกิดภาวะตีบซ้ำอีกด้วย
การสวนหลอดเลือดหัวใจและหลอดเลือดใหญ่จะดำเนินการในกรณีที่มีการวางแผนการผ่าตัดและผลการทดสอบที่ไม่รุกรานไม่สามารถให้ผลลัพธ์ที่ชัดเจนได้ การวัดความดันของห้องบนและห้องล่างซ้ายโดยตรงต้องใช้การสวนผ่านผนังกั้นหัวใจ ซึ่งมีความเสี่ยงที่ไม่สมเหตุสมผล วิธีการทางอ้อมในการวัดความดันของห้องบนซ้ายคือความดันลิ่มหลอดเลือดแดงปอด
สิ่งที่ต้องตรวจสอบ?
การวินิจฉัยที่แตกต่างกัน
เมื่อตรวจดูอย่างละเอียด การวินิจฉัยโรคลิ้นหัวใจไมทรัลมักจะไร้ข้อสงสัย
โรคตีบตันของลิ้นหัวใจไมทรัลยังแยกแยะได้จากโรคไมโคมาของห้องบนซ้าย ความผิดปกติของลิ้นหัวใจชนิดอื่นๆ (ภาวะลิ้นหัวใจไมทรัลไม่เพียงพอ โรคตีบตันของลิ้นหัวใจไตรคัสปิด) โรคผนังกั้นห้องบนผิดปกติ โรคตีบตันของหลอดเลือดดำปอด และโรคตีบตันของลิ้นหัวใจไมทรัลแต่กำเนิด
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
ตัวอย่างการกำหนดการวินิจฉัย
- โรคหัวใจรูมาติก โรคลิ้นหัวใจไมทรัลร่วมกับการตีบของช่องเอเทรียเวนทริคิวลาร์ซ้ายระดับ III ภาวะหัวใจเต้นผิดจังหวะถาวร เต้นเร็ว ความดันโลหิตสูงในปอดปานกลาง NK PB ระยะ III FC
- โรคหัวใจรูมาติก ความผิดปกติของลิ้นหัวใจไมทรัลร่วม การเปลี่ยนลิ้นหัวใจไมทรัล (Medinzh - 23) จาก DD/MM/GG NK ระยะ IIA, II FC
ใครจะติดต่อได้บ้าง?
การรักษา โรคตีบของลิ้นหัวใจไมทรัล
เป้าหมายหลักในการรักษาผู้ป่วยโรคตีบตันของกล้ามเนื้อหัวใจไมทรัล คือ การปรับปรุงการพยากรณ์โรคและเพิ่มอายุขัย รวมถึงบรรเทาอาการของโรค
แนะนำให้ผู้ป่วยที่ไม่มีอาการงดกิจกรรมทางกายที่หนักหน่วง ในกรณีของภาวะร่างกายเสื่อมถอยและหัวใจล้มเหลวเรื้อรัง แนะนำให้จำกัดปริมาณโซเดียมในอาหาร
การรักษาด้วยยาสำหรับโรคตีบของลิ้นหัวใจไมทรัล
การบำบัดด้วยยาสามารถใช้เพื่อควบคุมอาการของลิ้นหัวใจไมทรัลตีบได้ เช่น เพื่อเตรียมการสำหรับการผ่าตัด ยาขับปัสสาวะจะลดความดันในห้องโถงด้านซ้ายและบรรเทาอาการที่เกี่ยวข้องกับลิ้นหัวใจไมทรัลตีบ อย่างไรก็ตาม ควรใช้ยาขับปัสสาวะด้วยความระมัดระวังเนื่องจากอาจลดปริมาณเลือดที่ออกจากหัวใจ ยาเบตาบล็อกเกอร์และยาบล็อกช่องแคลเซียม (เวอราปามิลและดิลไทอาเซม) จะช่วยลดอัตราการเต้นของหัวใจขณะพักและขณะออกกำลังกาย โดยช่วยปรับปรุงการเติมเลือดในหัวใจห้องล่างซ้ายด้วยการยืดระยะไดแอสโทล ยาเหล่านี้สามารถบรรเทาอาการที่เกี่ยวข้องกับการออกกำลังกาย และโดยเฉพาะอย่างยิ่งในภาวะหัวใจเต้นเร็วแบบไซนัสและภาวะหัวใจเต้นผิดจังหวะ
ภาวะหัวใจเต้นผิดจังหวะเป็นภาวะแทรกซ้อนที่พบบ่อยของโรคตีบของลิ้นหัวใจไมทรัล โดยเฉพาะในผู้สูงอายุ ความเสี่ยงของภาวะลิ่มเลือดอุดตันในผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะเพิ่มขึ้นอย่างมีนัยสำคัญ (อัตราการรอดชีวิต 10 ปีอยู่ที่ 25% ของผู้ป่วยเมื่อเทียบกับ 46% ในผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะ)
ข้อบ่งชี้ในการใช้สารกันเลือดแข็งทางอ้อม (วาร์ฟาริน ขนาดเริ่มต้น 2.5-5.0 มก. ภายใต้การควบคุม INR)
- ผู้ป่วยทุกรายที่มีภาวะตีบของลิ้นหัวใจไมทรัลร่วมกับภาวะหัวใจเต้นผิดจังหวะแบบมีภาวะหัวใจเต้นผิดจังหวะ (แบบเป็นพักๆ ต่อเนื่อง หรือถาวร)
- ผู้ป่วยที่มีประวัติการเกิดเหตุการณ์อุดตันแม้ว่าจังหวะไซนัสจะปกติก็ตาม
- ผู้ป่วยที่มีลิ่มเลือดในห้องโถงซ้าย
- ผู้ป่วยที่มีภาวะตีบของหัวใจไมทรัลอย่างรุนแรงและผู้ป่วยที่มีขนาดห้องโถงซ้ายมากกว่า 55 มม.
การรักษาจะดำเนินการภายใต้การควบคุมของ INR ซึ่งระดับเป้าหมายอยู่ระหว่าง 2 ถึง 3 หากผู้ป่วยเกิดภาวะแทรกซ้อนจากการอุดตันแม้จะได้รับการรักษาด้วยยาป้องกันการแข็งตัวของเลือดแล้ว แนะนำให้เพิ่มกรดอะซิติลซาลิไซลิกในขนาด 75-100 มก./วัน (ทางเลือกอื่นคือ ไดไพริดาโมลหรือโคลพิโดเกรล) ควรสังเกตว่ายังไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมเกี่ยวกับการใช้ยาป้องกันการแข็งตัวของเลือดในผู้ป่วยที่เป็นโรคตีบของลิ้นหัวใจไมทรัล คำแนะนำนั้นขึ้นอยู่กับการประมาณค่าข้อมูลที่ได้จากกลุ่มผู้ป่วยที่เป็นโรคภาวะหัวใจเต้นผิดจังหวะ
เนื่องจากการเกิดภาวะหัวใจเต้นผิดจังหวะในผู้ป่วยที่เป็นโรคตีบของลิ้นหัวใจไมทรัลนั้นมาพร้อมกับภาวะหัวใจเต้นผิดจังหวะ การรักษาที่มุ่งลดจังหวะการเต้นของหัวใจจึงมีความสำคัญเป็นอันดับแรก ดังที่ได้กล่าวไปแล้ว ยาบล็อกเกอร์เบตา เช่น เวอราปามิล หรือไดลไทอาเซม อาจเป็นยาที่ควรเลือกใช้ ดิจอกซินก็สามารถใช้ได้เช่นกัน แต่ระยะเวลาการรักษาที่สั้นและความสามารถในการป้องกันอัตราการเต้นของหัวใจที่เพิ่มขึ้นขณะออกกำลังกายที่แย่กว่านั้นจำกัดการใช้เมื่อเทียบกับเบตาบล็อกเกอร์ การช็อตไฟฟ้ากระตุ้นหัวใจยังใช้ได้จำกัดในภาวะหัวใจเต้นผิดจังหวะเรื้อรัง เนื่องจากหากไม่ได้รับการรักษาภาวะหัวใจเต้นผิดจังหวะด้วยการผ่าตัด โอกาสที่ภาวะหัวใจเต้นผิดจังหวะจะกลับมาเป็นซ้ำมีสูงมาก
การรักษาทางศัลยกรรมโรคตีบของลิ้นหัวใจไมทรัล
วิธีการหลักในการรักษาโรคตีบของลิ้นหัวใจไมทรัลคือการผ่าตัด เนื่องจากปัจจุบันยังไม่มีการรักษาด้วยยาที่สามารถชะลอความก้าวหน้าของโรคตีบได้
ผู้ป่วยที่มีอาการรุนแรงมากขึ้นหรือมีหลักฐานของความดันโลหิตสูงในปอดจำเป็นต้องได้รับการผ่าตัดเปิดลิ้นหัวใจ การผ่าตัดเปิดลิ้นหัวใจแบบคอมมิสซูโร หรือการเปลี่ยนลิ้นหัวใจ
กระบวนการที่เลือกใช้คือการผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูนผ่านผิวหนัง ซึ่งเป็นวิธีหลักในการรักษาโรคตีบของลิ้นหัวใจไมทรัล นอกจากนี้ ยังมีการใช้การผ่าตัดเปิดคอมมิสซูโรโทมีและการเปลี่ยนลิ้นหัวใจไมทรัลอีกด้วย
การผ่าตัดเปิดลิ้นหัวใจด้วยบอลลูนผ่านผิวหนังเป็นเทคนิคที่นิยมใช้ในผู้ป่วยที่อายุน้อย ผู้ป่วยสูงอายุที่ไม่สามารถทนต่อขั้นตอนการผ่าตัดที่รุกรานมากกว่า และผู้ป่วยที่ไม่มีการสะสมแคลเซียมบนลิ้นหัวใจอย่างมีนัยสำคัญ ความผิดปกติของลิ้นหัวใจใต้ลิ้นหัวใจ ลิ่มเลือดในหัวใจห้องบนซ้าย หรือลิ้นหัวใจไมทรัลรั่วอย่างมีนัยสำคัญ ในขั้นตอนนี้ ภายใต้การนำทางด้วยคลื่นเสียงสะท้อนหัวใจ บอลลูนจะถูกสอดผ่านแผ่นลิ้นหัวใจห้องบนจากด้านขวาไปยังห้องโถงซ้าย และพองลมเพื่อแยกลิ้นหัวใจไมทรัลที่ติดกันออก ผลลัพธ์ที่ได้นั้นเทียบได้กับขั้นตอนการผ่าตัดที่รุกรานมากกว่า ภาวะแทรกซ้อนเกิดขึ้นได้น้อยและรวมถึงลิ้นหัวใจไมทรัลรั่ว เส้นเลือดอุดตัน รูพรุนของห้องล่างซ้าย และความผิดปกติของผนังกั้นห้องบน ซึ่งมีแนวโน้มที่จะคงอยู่ต่อไปหากความแตกต่างของความดันระหว่างห้องบนมีมาก
การขยายลิ้นหัวใจไมทรัลด้วยบอลลูนผ่านผิวหนังมีไว้สำหรับกลุ่มผู้ป่วยที่มีพื้นที่รูหัวใจไมทรัลน้อยกว่า 1.5 ซม. 2 ดังต่อไปนี้:
- ผู้ป่วยที่มีภาวะสูญเสียการชดเชยที่มีลักษณะที่เอื้ออำนวยต่อการผ่าตัดขยายลิ้นหัวใจไมทรัลผ่านผิวหนัง (ระดับ I ระดับหลักฐาน B)
- ผู้ป่วยที่มีภาวะชดเชยไม่เพียงพอที่มีข้อห้ามในการรักษาด้วยการผ่าตัดหรือมีความเสี่ยงในการผ่าตัดสูง (ระดับ I, หลักฐาน! IC);
- ในกรณีของการแก้ไขข้อบกพร่องด้วยการผ่าตัดเบื้องต้นที่วางแผนไว้ในผู้ป่วยที่รูปร่างของลิ้นหัวใจไม่เหมาะสม แต่มีลักษณะทางคลินิกที่น่าพอใจ (ระดับ IIa ระดับหลักฐาน C)
- ผู้ป่วย "ไม่มีอาการ" ที่มีลักษณะทางสัณฐานวิทยาและทางคลินิกที่เหมาะสม มีความเสี่ยงสูงต่อภาวะแทรกซ้อนจากการอุดตันหลอดเลือด หรือมีความเสี่ยงสูงต่อภาวะพารามิเตอร์ทางเฮโมไดนามิกผิดปกติ
- ที่มีประวัติภาวะแทรกซ้อนจากการอุดตัน (ระดับ IIa ระดับหลักฐาน C);
- โดยมีปรากฎการณ์ของเสียงสะท้อนที่แตกต่างกันอย่างเป็นธรรมชาติในห้องโถงด้านซ้าย (ระดับ IIa ระดับหลักฐาน C)
- ที่มีภาวะหัวใจเต้นผิดจังหวะแบบถาวรหรือเป็นพักๆ (ระดับ IIa ระดับหลักฐาน C)
- ที่มีความดันซิสโตลิกในหลอดเลือดแดงปอดมากกว่า 50 mmHg (ระดับ IIa ระดับหลักฐาน C);
- เมื่อต้องมีการผ่าตัดใหญ่ที่ไม่ใช่หัวใจ (ระดับ IIa, ระดับหลักฐาน C);
- กรณีวางแผนการตั้งครรภ์ (ชั้น IIa ระดับหลักฐาน C)
ลักษณะที่เหมาะสมสำหรับการผ่าตัดลิ้นหัวใจไมทรัลแบบผ่านผิวหนัง คือ ไม่มีลักษณะดังต่อไปนี้:
- ทางคลินิก: วัยชรา ประวัติการผ่าตัด commissurotomy ภาวะหัวใจล้มเหลวแบบทำงานคลาส IV ภาวะหัวใจเต้นผิดจังหวะ ความดันโลหิตสูงในปอดรุนแรง
- ลักษณะทางสัณฐานวิทยา: มีการสะสมแคลเซียมในลิ้นหัวใจไมทรัลในระดับต่างๆ ประเมินด้วยการตรวจเอกซเรย์ด้วยรังสีเอกซ์ พื้นที่ลิ้นหัวใจไมทรัลเล็กมาก การไหลย้อนของลิ้นหัวใจไตรคัสปิดอย่างรุนแรง
ผู้ป่วยที่มีโรคลิ้นหัวใจอุดตันรุนแรง มีการสะสมแคลเซียมในลิ้นหัวใจ หรือมีลิ่มเลือดในห้องโถงซ้าย อาจเป็นผู้เข้ารับการผ่าตัดตัดลิ้นหัวใจไมทรัลที่เชื่อมติดกันโดยใช้เครื่องขยายที่สอดผ่านห้องโถงซ้ายและห้องล่างซ้าย (การผ่าตัดตัดลิ้นหัวใจไมทรัลแบบปิด) หรือการผ่าตัดด้วยมือ (การผ่าตัดตัดลิ้นหัวใจไมทรัลแบบเปิด) ทั้งสองวิธีจำเป็นต้องผ่าตัดเปิดทรวงอก การเลือกวิธีผ่าตัดขึ้นอยู่กับสถานการณ์ของการผ่าตัดและระดับของพังผืดและการสะสมแคลเซียม
การผ่าตัดตกแต่งลิ้นหัวใจไมทรัล (การผ่าตัดเปิด commissurotomy) หรือการเปลี่ยนลิ้นหัวใจไมทรัลจะดำเนินการเพื่อข้อบ่งชี้ระดับ I ต่อไปนี้
ในกรณีที่มีภาวะหัวใจล้มเหลว III-IV FC และโรคตีบของลิ้นหัวใจไมทรัลระดับปานกลางหรือรุนแรง ในกรณีที่:
- การผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูนไม่สามารถทำได้
- การผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูนมีข้อห้ามเนื่องจากมีลิ่มเลือดในห้องโถงซ้ายแม้จะใช้ยาต้านการแข็งตัวของเลือด หรือเนื่องจากมีการไหลย้อนของลิ้นหัวใจไมทรัลปานกลางหรือรุนแรงร่วมด้วย
- โครงสร้างของลิ้นหัวใจไม่เหมาะกับการผ่าตัดขยายลิ้นหัวใจไมทรัลด้วยบอลลูน
ในภาวะตีบของลิ้นหัวใจไมทรัลระดับปานกลางถึงรุนแรง และมีการไหลย้อนของลิ้นหัวใจไมทรัลระดับปานกลางถึงรุนแรงร่วมด้วย (ต้องเปลี่ยนลิ้นหัวใจหากไม่สามารถซ่อมลิ้นหัวใจได้)
การเปลี่ยนลิ้นหัวใจเป็นทางเลือกสุดท้าย โดยจะจ่ายให้กับผู้ป่วยที่มีลิ้นหัวใจไมทรัลมีขนาด < 1.5 ซม. 2มีอาการปานกลางถึงรุนแรง และมีพยาธิสภาพของลิ้นหัวใจ (เช่น พังผืด) ที่ทำให้ไม่สามารถใช้วิธีอื่นได้
แนะนำให้เปลี่ยนลิ้นหัวใจไมทรัล (ข้อบ่งชี้ระดับ IIa) ในผู้ป่วยที่มีลิ้นหัวใจไมทรัลตีบอย่างรุนแรงและความดันโลหิตสูงในปอดอย่างรุนแรง (ความดันซิสโตลิกของหลอดเลือดแดงปอดมากกว่า 60 มม.ปรอท) ที่มีอาการของภาวะหัวใจล้มเหลวระดับ I-II เว้นแต่จะแนะนำให้ทำบอลลูนขยายลิ้นหัวใจไมทรัลหรือเปลี่ยนลิ้นหัวใจไมทรัล ผู้ป่วยที่มีลิ้นหัวใจไมทรัลตีบที่ไม่มีอาการเสื่อมถอยควรได้รับการตรวจทุกปี การตรวจนี้รวมถึงการเก็บอาการ ประวัติ การตรวจร่างกาย การเอ็กซเรย์ทรวงอก และการตรวจคลื่นไฟฟ้าหัวใจ หากอาการของผู้ป่วยเปลี่ยนแปลงไปในช่วงก่อนหน้านี้หรือผลการตรวจครั้งก่อนบ่งชี้ว่ามีลิ้นหัวใจไมทรัลตีบอย่างรุนแรง แนะนำให้ทำการตรวจคลื่นไฟฟ้าหัวใจด้วยคลื่นเสียงสะท้อน ในกรณีอื่น ๆ ไม่จำเป็นต้องทำการตรวจคลื่นไฟฟ้าหัวใจด้วยคลื่นเสียงสะท้อนทุกปี หากผู้ป่วยบ่นว่าใจสั่น แนะนำให้ตรวจคลื่นไฟฟ้าหัวใจแบบโฮลเตอร์ 24 ชั่วโมงเพื่อตรวจหาภาวะหัวใจเต้นผิดจังหวะแบบฉับพลัน
ในระหว่างตั้งครรภ์ ผู้ป่วยที่มีภาวะตีบแคบเล็กน้อยถึงปานกลางสามารถรับการรักษาด้วยยาเท่านั้น การใช้ยาขับปัสสาวะและเบตาบล็อกเกอร์ถือว่าปลอดภัย หากจำเป็นต้องได้รับการรักษาด้วยยาป้องกันการแข็งตัวของเลือด ผู้ป่วยจะได้รับการกำหนดให้ฉีดเฮปาริน เนื่องจากวาร์ฟารินมีข้อห้าม
การป้องกัน
ประเด็นที่สำคัญที่สุดของแนวทางการดูแลผู้ป่วยโรคลิ้นหัวใจไมทรัลต่อไปคือการป้องกันการเกิดซ้ำของโรคไข้รูมาติกด้วยยาเพนนิซิลลินออกฤทธิ์นานซึ่งกำหนดให้ใช้ตลอดชีวิต รวมถึงผู้ป่วยทุกรายหลังจากการผ่าตัดแก้ไขข้อบกพร่อง (รวมทั้งเพื่อป้องกันการติดเชื้อในหัวใจ) กำหนดให้ใช้เบนซาทีนเบนซิลเพนิซิลลินในขนาด 2.4 ล้านยูนิตสำหรับผู้ใหญ่และ 1.2 ล้านยูนิตสำหรับเด็ก โดยฉีดเข้ากล้ามเนื้อเดือนละครั้ง
ผู้ป่วยทุกรายที่เป็นโรคตีบของลิ้นหัวใจไมทรัลจะต้องได้รับการระบุเพื่อป้องกันการกำเริบของโรคไข้รูมาติกซ้ำ นอกจากนี้ ผู้ป่วยทุกรายจะต้องได้รับการระบุเพื่อป้องกันการติดเชื้อที่เยื่อบุหัวใจ
ผู้ป่วยที่ไม่มีอาการจำเป็นต้องได้รับการป้องกันไข้รูมาติกที่กลับมาเป็นซ้ำเท่านั้น [เช่น การฉีดเบนซิลเพนิซิลลิน (เพนนิซิลลินจีโซเดียมซอลเตอไรล์) เข้ากล้ามเนื้อ 1.2 ล้านหน่วย ทุก 3 หรือ 4 สัปดาห์] จนถึงอายุ 25–30 ปี และการป้องกันเยื่อบุหัวใจอักเสบก่อนขั้นตอนที่มีความเสี่ยง
พยากรณ์
ประวัติธรรมชาติของโรคตีบลิ้นหัวใจไมทรัลนั้นแตกต่างกันไป แต่ระยะเวลาตั้งแต่เริ่มมีอาการจนถึงอาการทุพพลภาพรุนแรงอยู่ที่ประมาณ 7 ถึง 9 ปี ผลลัพธ์ของการรักษาขึ้นอยู่กับอายุของผู้ป่วย สถานะการทำงาน ความดันโลหิตสูงในหลอดเลือดแดงปอด และระดับของภาวะหัวใจเต้นผิดจังหวะ ผลของการตัดลิ้นหัวใจและการเปิดลิ้นหัวใจแบบคอมมิสซูโรนั้นเท่าเทียมกัน โดยทั้งสองวิธีสามารถฟื้นฟูการทำงานของลิ้นหัวใจได้ในผู้ป่วย 95% อย่างไรก็ตาม การทำงานของลิ้นหัวใจจะเสื่อมลงเมื่อเวลาผ่านไปในผู้ป่วยส่วนใหญ่ และหลายรายต้องเข้ารับการผ่าตัดซ้ำ ปัจจัยเสี่ยงต่อการเสียชีวิต ได้แก่ ภาวะหัวใจเต้นผิดจังหวะและความดันโลหิตสูงในปอด สาเหตุของการเสียชีวิตมักเกิดจากภาวะหัวใจล้มเหลวหรือเส้นเลือดอุดตันในปอดหรือหลอดเลือดสมอง
ภาวะตีบของลิ้นหัวใจไมทรัลมักดำเนินไปอย่างช้าๆ และมีระยะเวลาการฟื้นตัวที่ยาวนาน ผู้ป่วยมากกว่า 80% มีชีวิตอยู่ได้ 10 ปีโดยไม่มีอาการหรือสัญญาณของ CHF ในระดับปานกลาง (FC ระดับ I-II ตาม NUHA) อัตราการรอดชีวิต 10 ปีของผู้ป่วยที่สูญเสียการฟื้นตัวและไม่ได้รับการผ่าตัดนั้นแย่ลงอย่างมีนัยสำคัญและไม่เกิน 15% เมื่อเกิดความดันโลหิตสูงในปอดอย่างรุนแรง ระยะเวลาการรอดชีวิตโดยเฉลี่ยจะไม่เกิน 3 ปี
 [ 74 ]
[ 74 ]

