ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
หลอดเลือดแดงบริเวณต้นขาด้านหลังโป่งพอง
Last reviewed: 12.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
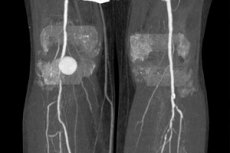
การวินิจฉัยหลอดเลือดโป่งพองในหลอดเลือดหัวเข่าหมายถึงมีการขยายตัวเฉพาะที่ของหลอดเลือด - ผนังหลอดเลือดขยายผิดปกติ (ในลักษณะยื่นออกมา) ส่งผลให้ช่องว่างเพิ่มขึ้นเมื่อเทียบกับเส้นผ่านศูนย์กลางปกติอย่างน้อย 150%
โรคนี้เป็นโรคของระบบไหลเวียนโลหิต โดยมีหลอดเลือดแดงเป็นส่วนหนึ่ง และตาม ICD-10 รหัสของโรคนี้คือ I72.4 (หลอดเลือดโป่งพองและการฉีกขาดของหลอดเลือดแดงบริเวณส่วนล่างของร่างกาย)
ระบาดวิทยา
โรคหลอดเลือดแดงโป่งพองที่หัวเข่าถือเป็นโรคที่พบได้น้อย โดยพบได้ประมาณ 0.1–1% ในกลุ่มประชากร อย่างไรก็ตามโรคหลอดเลือดแดงโป่งพองที่ส่วนปลายร่างกายเป็นโรคที่พบได้บ่อยที่สุด โดยคิดเป็น 70–85% ของหลอดเลือดแดงโป่งพองที่บริเวณขาส่วนล่าง [ 1 ]
จากสถิติทางคลินิกพบว่าอุบัติการณ์ของโรคนี้เพิ่มขึ้นตามอายุ โดยพบผู้ป่วยสูงสุดหลังจากอายุ 60-70 ปี ผู้ป่วยส่วนใหญ่ (95-97%) เป็นผู้ชาย (ส่วนใหญ่เกิดจากความเสี่ยงต่อหลอดเลือดแดงแข็ง) [ 2 ]
การมีหลอดเลือดโป่งพองในหลอดเลือดแดงหัวเข่าใน 7-20% ของกรณี (ตามข้อมูลอื่น ๆ พบว่ามี 40-50%) มักสัมพันธ์กับหลอดเลือดโป่งพองในหลอดเลือดอื่น ๆ โดยเฉพาะอย่างยิ่งในผู้ที่มีหลอดเลือดแดงใหญ่ในช่องท้องโป่งพองอุบัติการณ์ของหลอดเลือดโป่งพองในหลอดเลือดแดงหัวเข่าจะสูงกว่าประชากรทั่วไป 28%
นอกจากนี้ ผู้ป่วยร้อยละ 42 (ตามข้อมูลอื่นๆ ร้อยละ 50–70) มีหลอดเลือดโป่งพองที่หัวเข่าทั้งสองข้าง [ 3 ]
สาเหตุ หลอดเลือดแดงบริเวณต้นขาด้านหลังโป่งพอง
หลอดเลือดแดงหัวเข่า (Arteria poplitea) เป็นส่วนต่อขยายโดยตรงของหลอดเลือดแดงต้นขาชั้นผิว (Arteria femoralis) โดยหลอดเลือดนี้วิ่งผ่านระหว่างส่วนหัวด้านในและด้านข้างของกล้ามเนื้อน่อง (ด้านหลังกล้ามเนื้อหัวเข่า) และส่งเลือดไปยังเนื้อเยื่อของขาส่วนล่างส่วนปลาย หลอดเลือดขนาดเล็กจะแยกออกจากหลอดเลือดแดงไปยังบริเวณข้อเข่าผ่านโพรงหัวเข่า และสร้างเป็นช่องต่อที่ส่งเลือดไปยังข้อนี้ นอกจากนี้ หลอดเลือดแดงหัวเข่ายังแยกออกเป็นหลอดเลือดแดงหน้าแข้ง (Arteria tibialis anterior) และลำต้นทิบิโอเพอโรเนียลหรือทิบิโอฟิบูลาร์ (Truncus tibiofibularis) ใต้ข้อเข่าอีกด้วย
จนถึงปัจจุบัน สาเหตุที่แน่ชัดของหลอดเลือดโป่งพอง รวมถึงหลอดเลือดโป่งพองบริเวณหัวเข่า ยังไม่เป็นที่ทราบแน่ชัด นักวิจัยเสนอว่าสาเหตุอาจเกิดจากความผิดปกติทางพันธุกรรมหรือเกิดจากความผิดปกติของชั้นกลางของหลอดเลือดแดง (Tunica media) รวมถึงกระบวนการอักเสบ โดยเฉพาะหลอดเลือดแดงอักเสบ อาจเป็นไปได้ว่าแนวโน้มของหลอดเลือดแดงนี้จะขยายตัวเฉพาะจุด ซึ่งเกี่ยวข้องกับความตึงของผนังหลอดเลือดระหว่างการงอและเหยียดข้อเข่า
แต่ผู้เชี่ยวชาญส่วนใหญ่เชื่อว่าสาเหตุของหลอดเลือดโป่งพองที่หัวเข่าใน 90% ของกรณีคือหลอดเลือดแดงแข็ง [ 4 ], [ 5 ], [ 6 ]
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงที่สามารถแก้ไขได้ ได้แก่ ภาวะไขมันในเลือดผิดปกติ (ระดับไขมันในเลือดและไตรกลีเซอไรด์สูง) ซึ่งเกี่ยวข้องกับหลอดเลือดแดงแข็ง รวมถึงความดันโลหิตสูง โรคของเนื้อเยื่อเกี่ยวพัน (เช่น กลุ่มอาการ Marfan และกลุ่มอาการ Ehler-Danlos) การสูบบุหรี่ โรคเบาหวาน และการบาดเจ็บ [ 7 ]
ปัจจัยเสี่ยงที่ไม่สามารถแก้ไขได้ ได้แก่ อายุมาก เพศชาย เชื้อชาติคอเคเซียน และประวัติครอบครัวเป็นโรคหลอดเลือดโป่งพอง
นอกจากนี้ ยังต้องพิจารณาถึงการมีอยู่ของหลอดเลือดโป่งพองในประวัติครอบครัวด้วย ซึ่งอาจเป็นหลักฐานทางอ้อมของการกลายพันธุ์ของยีนอีลาสตินหรือโปรตีนที่เกี่ยวข้องซึ่งจำเป็นต่อการสร้างและการบำรุงรักษาเส้นใยอีลาสตินที่ส่งผลต่อคุณสมบัติเชิงกลของผนังหลอดเลือดแดง
การเกิดหลอดเลือดโป่งพองเทียม [ 8 ], [ 9 ] เกิดจากการบาดเจ็บซ้ำๆ ต่อผนังหลอดเลือดแดงจากหนามแหลมของกระดูกอ่อนกระดูกอ่อนในระหว่างการงอและเหยียดเข่า การบาดเจ็บซ้ำๆ นี้จะนำไปสู่การถลอกเรื้อรังของหลอดเลือดแดงหัวเข่าและการพัฒนาของข้อบกพร่องของหลอดเลือดแดงโป่งพองเทียมตามมา [ 10 ], [ 11 ]
การรักษาหลอดเลือดโป่งพองเทียมที่ข้อหัวเข่าประกอบด้วยการผ่าตัดเอาหลอดเลือดที่โป่งพองออก [ 12 ] และฟื้นฟูแกนหลอดเลือด ผู้เขียนบางคนแนะนำให้เอาหลอดเลือดที่โป่งพองออกเพื่อป้องกันอุบัติเหตุดังกล่าว ในขณะที่ผู้เขียนบางคนแนะนำว่าควรผ่าตัดเอาหลอดเลือดที่โป่งพองออกในกรณีที่มีการเปลี่ยนแปลงของมะเร็งหรือเมื่อแกนหลอดเลือดถูกทำลาย [ 13 ]
กลไกการเกิดโรค
หลอดเลือดแดงหัวเข่าเป็นหลอดเลือดแดงที่กระจายไปทั่วอวัยวะของกล้ามเนื้อ โดยทั่วไปเส้นผ่านศูนย์กลางจะแตกต่างกันไปตั้งแต่ 0.7 ถึง 1.5 ซม. แต่จะแตกต่างกันไปตลอดความยาวของหลอดเลือด และในกรณีส่วนใหญ่ เส้นผ่านศูนย์กลางเฉลี่ยของส่วนที่ขยายตัวจะอยู่ที่ 3-4 ซม. แม้ว่าจะไม่รวมการขยายตัวที่สำคัญกว่านั้น - ซึ่งอาจรวมถึงหลอดเลือดโป่งพองขนาดใหญ่ [ 14 ]
พยาธิสภาพที่แท้จริงของการเกิดหลอดเลือดแดงโป่งพองที่หัวเข่ายังไม่เป็นที่ทราบแน่ชัด และเกี่ยวข้องกับปัจจัยหลายประการ
การศึกษาวิจัยจำนวนมากขึ้นเรื่อยๆ ยืนยันถึงความเชื่อมโยงระหว่างการเกิดโรคหลอดเลือดโป่งพองและการเปลี่ยนแปลงโครงสร้างของผนังหลอดเลือดและคุณสมบัติทางชีวกลศาสตร์ของมัน คุณสมบัติทางชีวกลศาสตร์นั้นขึ้นอยู่กับองค์ประกอบของเมทริกซ์นอกเซลล์ของผนังหลอดเลือดแดงโดยตรง โดยเฉพาะอย่างยิ่งเส้นใยอีลาสตินและคอลลาเจน ซึ่ง (ร่วมกับเนื้อเยื่อของกล้ามเนื้อเรียบ) จะสร้างชั้นกลางของหลอดเลือดแดง (ชั้นกลางของผนังหลอดเลือด) - สื่อ (Tunica media)
โปรตีนหลักของเมทริกซ์นอกเซลล์ของสื่อคืออีลาสตินที่โตเต็มที่ ซึ่งเป็นโปรตีนของเนื้อเยื่อเกี่ยวพันที่ไม่ชอบน้ำ มีโครงสร้างที่จัดเรียงเป็นแผ่น ซึ่งยังมีเซลล์กล้ามเนื้อเรียบ (เรียงเป็นวงแหวนซ้อนกัน) และเส้นใยคอลลาเจน อีลาสตินทำให้ผนังของหลอดเลือดสามารถยืดออกได้อย่างกลับคืนมา และความแข็งแรงของผนังหลอดเลือดก็มาจากเส้นใยคอลลาเจน
กระบวนการสร้างผนังหลอดเลือด รวมทั้งการสร้างอีลาสโตเจเนซิส – การเปลี่ยนแปลงของโปรตีนโมโนเมอริกที่ละลายน้ำได้ที่เรียกว่าโทรโพเอลาสติน (ผลิตโดยไฟโบรและคอนโดรบลาสต์ เซลล์กล้ามเนื้อเรียบ และเอนโดทีเลียม) เกิดขึ้นในระหว่างการพัฒนาของตัวอ่อน และโครงสร้างของมันจะคงที่ตลอดชีวิต
อย่างไรก็ตาม เมื่ออายุมากขึ้นหรือเกิดผลทางพยาธิวิทยา โครงสร้างของเส้นใยอีลาสตินอาจเปลี่ยนแปลงได้ (เนื่องจากการทำลายและการแตกเป็นเสี่ยง) นอกจากนี้ กระบวนการอักเสบยังกระตุ้นให้เกิดการสังเคราะห์โทรโปเอลาสติน ซึ่งในผู้ใหญ่จะไม่สามารถเปลี่ยนเป็นอีลาสตินได้ ทั้งหมดนี้ส่งผลต่อกลไกชีวภาพของหลอดเลือดแดงในทิศทางที่ความยืดหยุ่นและความยืดหยุ่นของผนังลดลง
ในส่วนของความดันโลหิตสูงและหลอดเลือดแดงแข็ง ความดันที่เพิ่มขึ้นทำให้ผนังหลอดเลือดแดงที่ผ่านโพรงหัวเข่ายืดออก และการสะสมของคอเลสเตอรอลที่ชั้นอินติมาของผนังหลอดเลือดทำให้หลอดเลือดแดงตีบแคบลง ส่งผลให้เกิดความปั่นป่วนในการไหลเวียนของเลือดในบริเวณนั้น ส่งผลให้ความดันในส่วนที่ใกล้ที่สุดของหลอดเลือดเพิ่มขึ้น ส่งผลให้ความหนาของผนังหลอดเลือดลดลง และโครงสร้างของชั้นในเปลี่ยนแปลงไป
อาการ หลอดเลือดแดงบริเวณต้นขาด้านหลังโป่งพอง
สัญญาณแรกของหลอดเลือดโป่งพองบริเวณหัวเข่า ซึ่งผู้ป่วยเกือบครึ่งหนึ่งในระยะเริ่มแรกไม่มีอาการ คือ การมีก้อนเนื้อที่คลำได้และเต้นเป็นจังหวะอยู่ในโพรงหัวเข่า
อาการทางคลินิกของหลอดเลือดโป่งพอง ได้แก่ การแตก (5.3%) หลอดเลือดดำอุดตัน (5.3%) การกดทับเส้นประสาทไซแอติก (1.3%) ภาวะขาดเลือดที่ขา (68.4%) และรอยโรคที่เต้นเป็นจังหวะแต่ไม่มีอาการ 15 (19.7%)[ 15 ]
ตามการศึกษาวิจัยในปี พ.ศ. 2546 พบว่าหลอดเลือดแดงหัวเข่าโป่งพองขนาดเล็กมีความเกี่ยวข้องกับอุบัติการณ์การเกิดลิ่มเลือด อาการทางคลินิก และการอุดตันในส่วนปลายที่เพิ่มขึ้น[ 16 ]
เมื่อกระบวนการทางพยาธิวิทยาดำเนินไป จะสังเกตเห็นอาการชาที่ขาและอาการปวดใต้เข่า ซึ่งเป็นผลมาจากการกดทับของเส้นประสาทบริเวณหน้าแข้งและกระดูกแข้ง อาการปวดอาจเกิดขึ้นที่ผิวหนังบริเวณด้านในของหน้าแข้ง ข้อเท้า หรือเท้าได้เช่นกัน
เนื่องจากการกดทับของหลอดเลือดดำหัวเข่า ทำให้เนื้อเยื่ออ่อนของขาส่วนล่างบวม และเมื่อช่องว่างของหลอดเลือดแดงโปพลีเตียมแคบลงเรื่อยๆ ซึ่งสัมพันธ์กับการเกิดลิ่มเลือด ก็จะเกิดอาการ เช่น ขาเจ็บเป็นระยะๆ
ในกรณีของหลอดเลือดโป่งพองเฉียบพลัน อาการปวดจะรุนแรงขึ้นและรุนแรงมากขึ้น ผิวหนังบริเวณขาจะซีด (เนื่องจากการขาดเลือด) นิ้วเท้าจะเย็นและออกสีน้ำเงิน (เกิดอาการเขียวคล้ำ)
รูปแบบ
หลอดเลือดโป่งพองที่บริเวณใต้เข่าอาจเกิดขึ้นที่แขนขาข้างเดียวหรือทั้งสองข้าง และจะได้รับการวินิจฉัยว่าเป็นข้างเดียวหรือสองข้างตามลำดับ
เมื่อพิจารณาจากรูปร่าง หลอดเลือดโป่งพองของหลอดเลือดแดงหัวเข่าจะมีหลายประเภท เช่น แบบกระสวย และแบบถุง หลอดเลือดโป่งพองของหลอดเลือดแดงหัวเข่าส่วนใหญ่จะเป็นแบบกระสวย และประมาณหนึ่งในสามของกรณีเป็นแบบทั้งสองข้าง
ภาวะแทรกซ้อนและผลกระทบ
หลอดเลือดแดงโป่งพองบริเวณหัวเข่าทำให้เกิดภาวะลิ่มเลือด (ลิ่มเลือด) และการอุดตัน (การเคลื่อนตัวของลิ่มเลือดเข้าไปในหลอดเลือดขนาดเล็ก) ซึ่งมีความเสี่ยงสูงที่จะสูญเสียแขนขา ซึ่งสิ่งเหล่านี้คือผลที่ตามมาและภาวะแทรกซ้อนหลัก
จากข้อมูลบางส่วน พบว่าการเกิดลิ่มเลือดในถุงหลอดเลือดโป่งพองเกิดขึ้นได้ 25-50% ของผู้ป่วย ซึ่งทำให้เกิดภาวะขาดเลือดบริเวณแขนขา โดยมีอัตราการสูญเสียแขนขา 20-60% และอัตราการเสียชีวิตสูงถึง 12% [ 17 ] และพบการอุดตันของเส้นเลือดบริเวณปลายแขนซึ่งนำไปสู่การอุดตันของหลอดเลือดในผู้ป่วยหลอดเลือดโป่งพองบริเวณหัวเข่า 6-25% [ 18 ]
ในกรณีเกิดภาวะลิ่มเลือดอุดตันทุกๆ 4 ราย จำเป็นต้องตัดแขนขาที่ได้รับผลกระทบ
การแตกของหลอดเลือดแดงโป่งพองบริเวณหัวเข่าเกิดขึ้นโดยเฉลี่ย 3-5% ของกรณี หลอดเลือดโป่งพองบริเวณหัวเข่ามักจะแตกเข้าไปในช่องว่างหัวเข่าซึ่งมีกล้ามเนื้อและเอ็นล้อมรอบ อาการหลักคือปวดและบวม [ 19 ]
การวินิจฉัย หลอดเลือดแดงบริเวณต้นขาด้านหลังโป่งพอง
การถ่ายภาพเป็นสิ่งสำคัญในการวินิจฉัยหลอดเลือดแดงหัวเข่าโป่งพอง
การใช้งานการวินิจฉัยเครื่องมือ:
- การถ่ายภาพหลอดเลือดแบบมาตรฐานพร้อมคอนทราสต์
- การอัลตราซาวนด์สองมิติหรือการสแกนดูเพล็กซ์ของหลอดเลือดแดงของส่วนล่างของร่างกาย;
วิธีการอัลตราซาวนด์มีประสิทธิผลมากในการคัดกรองรอยโรคที่เจ็บปวดของช่องหัวเข่า วิธีการเหล่านี้สามารถแยกความแตกต่างระหว่างซีสต์หัวเข่ากับหลอดเลือดดำอักเสบได้อย่างง่ายดาย นอกจากนี้ยังช่วยให้สามารถประเมินผลได้อย่างสม่ำเสมอโดยไม่ทำให้ผู้ป่วยรู้สึกไม่สบาย [ 20 ]
- การตรวจหลอดเลือดด้วย CT หรือ MRI
ตรวจสอบการไหลเวียนเลือดในหลอดเลือดแดงส่วนปลายโดยใช้เครื่องอัลตราซาวนด์ดอปเปลอโรกราฟีของหลอดเลือดบริเวณส่วนล่างของร่างกาย
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคจะคำนึงถึงความเป็นไปได้ที่ผู้ป่วยอาจมีอาการคล้ายกัน:
- โรคซีสต์ adventitial - ซีสต์ของเยื่อบุภายนอกของผนังหลอดเลือดแดงหัวเข่า (หรือซีสต์ของเบเกอร์)
- การอักเสบของต่อมน้ำเหลืองหัวเข่า
- เส้นเลือดขอดของหลอดเลือดดำหัวเข่า;
- ซีสต์ผนังด้านนอกของหลอดเลือดแดงหัวเข่า (adventitial cyst)
- โรคหลอดเลือดแดงหัวเข่าตีบ (dystopliteal artery entrapment syndrome)
ใครจะติดต่อได้บ้าง?
การรักษา หลอดเลือดแดงบริเวณต้นขาด้านหลังโป่งพอง
หลอดเลือดโป่งพองที่ไม่มีอาการ (ขนาดไม่เกิน 2 ซม.) จะได้รับการตรวจติดตามภายใต้การควบคุมด้วยคลื่นเสียงความถี่สูงแบบดูเพล็กซ์ และทำการรักษาแบบอนุรักษ์นิยมสำหรับโรคที่เกี่ยวข้องกับการเกิดหลอดเลือดโป่งพอง
อ่านเพิ่มเติม:
ในปัจจุบัน หากการผ่าตัดไม่ได้ทำให้คนไข้มีความเสี่ยงสูง ศัลยแพทย์หลอดเลือดแนะนำให้กำจัดหลอดเลือดโป่งพองแม้จะไม่มีอาการก็ตาม เนื่องจากมักเกิดภาวะแทรกซ้อนได้บ่อยแม้จะเป็นหลอดเลือดโป่งพองขนาดเล็กก็ตาม
แพทย์หลายรายใช้เส้นผ่านศูนย์กลาง 2 ซม. โดยมีหรือไม่มีหลักฐานของการเกิดลิ่มเลือดเป็นข้อบ่งชี้สำหรับการผ่าตัดป้องกัน ซึ่งได้รับการสนับสนุนจากแนวทางของ American College of Cardiology/American Heart Association เมื่อปี พ.ศ. 2548 เกี่ยวกับโรคหลอดเลือดแดงส่วนปลาย[ 21 ] หลอดเลือดโป่งพองที่ไม่มีอาการที่มีขนาดใหญ่กว่า 4–5 ซม. จำเป็นต้องได้รับการผ่าตัด เนื่องจากอาจทำให้เกิดภาวะขาดเลือดเฉียบพลันที่แขนขาอันเป็นผลจากหลอดเลือดที่บิดเบี้ยว
หากมีอาการ จำเป็นต้องได้รับการรักษาด้วยการผ่าตัด ไม่ว่าจะเป็นการผ่าตัดแบบเปิด หรือการปลูกถ่ายสเตนต์แบบใส่หลอดเลือด
- การผ่าตัดแบบเปิด
ในการผ่าตัดแบบเปิด หลอดเลือดแดงหัวเข่าจะถูกผูกเหนือเข่าและใต้หลอดเลือดโป่งพอง โดยแยกบริเวณนี้ออกจากการไหลเวียนของเลือด จากนั้นจึงสร้างใหม่ (การสร้างหลอดเลือดใหม่) โดยใช้กราฟต์จากหลอดเลือดดำใต้ผิวหนังของผู้ป่วยหรือหลอดเลือดเทียม [ 22 ]
การทำบายพาสทางศัลยกรรมถือเป็นมาตรฐานทองคำในการรักษาหลอดเลือดแดงโป่งพองที่หัวเข่า (PAA) โดยเฉพาะในผู้ป่วยเด็ก [ 23 ] หลอดเลือดดำใหญ่ซาฟีนัส (GSV) เป็นวัสดุที่เหมาะสมที่สุด และการปลูกถ่ายอวัยวะเทียมเป็นทางเลือกทดแทน GSV ที่เชื่อถือได้สำหรับการทำบายพาสทางศัลยกรรม
- การเข้าถึงหลอดเลือด
เมื่อไม่นานมานี้ เทคนิคการสร้างหลอดเลือดแบบสอดสายเข้าหลอดเลือดได้รับความนิยมในการสร้างหลอดเลือดโป่งพองใหม่เป็นทางเลือกแทนวิธีการผ่าตัดแบบเปิด โดยทำโดยตัดถุงหลอดเลือดโป่งพองออกและใส่สเตนต์กราฟต์เข้าไป การศึกษาเมื่อไม่นานนี้แนะนำว่าการใส่สเตนต์หลอดเลือดโป่งพองเป็นทางเลือกการรักษาหลอดเลือดโป่งพองที่โป่งพองจากหลอดเลือดโป่งพองที่ปลอดภัย โดยเฉพาะในผู้ป่วยที่มีความเสี่ยงสูง ข้อดีของเทคนิคการสร้างหลอดเลือดแบบสอดสายเข้าหลอดเลือด ได้แก่ ผู้ป่วยต้องอยู่ในโรงพยาบาลนานขึ้นและใช้เวลาในการผ่าตัดน้อยลงเมื่อเทียบกับการผ่าตัดแบบเปิด ข้อเสีย ได้แก่ อัตราการอุดตันของหลอดเลือดที่ปลูกถ่ายภายใน 30 วันที่สูงขึ้น (9% ในกลุ่มการสร้างหลอดเลือดแบบสอดสายเข้าหลอดเลือดเทียบกับ 2% ในกลุ่มการผ่าตัดแบบเปิด) และอัตราการผ่าตัดซ้ำภายใน 30 วันที่สูงขึ้น (9% ในกลุ่มการสร้างหลอดเลือดแบบสอดสายเข้าหลอดเลือดเทียบกับ 4% ในกลุ่มการผ่าตัดแบบเปิด) [ 24 ]
ภาวะลิ่มเลือดเฉียบพลันจะรักษาด้วยเฮปาริน (ฉีดเข้าเส้นเลือดดำและฉีดเข้าเส้นเลือดอย่างต่อเนื่อง) และในกรณีที่มีภาวะขาดเลือดเฉียบพลัน จะใช้การผ่าตัดเอาลิ่มเลือดตามด้วยการทำบายพาสหลอดเลือดหัวเข่า
ตามการศึกษาระดับประเทศของสวีเดนในปี 2550 อัตราการสูญเสียแขนขาภายใน 1 ปีหลังการผ่าตัดอยู่ที่ประมาณ 8.8% โดย 12.0% สำหรับหลอดเลือดโป่งพองที่มีอาการ และ 1.8% สำหรับหลอดเลือดโป่งพองที่ไม่มีอาการ (ค่า P < 0.001) ปัจจัยเสี่ยงต่อการตัดแขนขา ได้แก่ การมีอาการ การอุดตันของลิ่มเลือดหรือเส้นเลือดอุดตันมาก่อน การรักษาเร่งด่วน อายุมากกว่า 70 ปี การเปลี่ยนกราฟต์ และการไม่ใช้ยาละลายลิ่มเลือดก่อนการผ่าตัดสำหรับภาวะขาดเลือดเฉียบพลัน อัตราการตัดแขนขาลดลงตามเวลา (ค่า P = 0.003) ความสามารถในการเปิดออกได้ครั้งแรกที่ 1, 5 และ 10 ปีอยู่ที่ 84%, 60% และ 51% ตามลำดับ อัตราการรอดชีวิตโดยรวมอยู่ที่ 91.4% ที่ 1 ปี และ 70.0% ที่ 5 ปี[ 25 ]
การป้องกัน
ยังไม่มีการพัฒนามาตรการเฉพาะเพื่อป้องกันการเกิดหลอดเลือดโป่งพอง แต่การเลิกบุหรี่ ลดน้ำหนักส่วนเกิน ควบคุมความดันโลหิตสูง คอเลสเตอรอล และระดับน้ำตาลในเลือด รวมถึงการรับประทานอาหารให้ถูกต้องและออกกำลังกายมากขึ้นถือเป็นสิ่งสำคัญต่อสุขภาพหลอดเลือด
การวินิจฉัยหลอดเลือดแดงหัวเข่าโป่งพองในระยะเริ่มต้นและการรักษาด้วยการผ่าตัดก่อนเกิดภาวะอุดตัน ลิ่มเลือดอุดตัน และการแตก เป็นสิ่งจำเป็นเพื่อป้องกันภาวะแทรกซ้อนร้ายแรง [ 26 ]
พยากรณ์
การตรวจพบหลอดเลือดโป่งพองในหลอดเลือดแดงหัวเข่าในระยะเริ่มต้นและการรักษาจะช่วยให้การพยากรณ์โรคดีขึ้น แต่การไม่รักษาจะเพิ่มความเสี่ยงของภาวะแทรกซ้อน 30-50% ในเวลา 3-5 ปี
ผลลัพธ์ที่เลวร้ายที่สุดคือต้องตัดแขนขาหากหลอดเลือดโป่งพองแตก

