ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็ม
ตรวจสอบล่าสุด: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
การตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มประกอบด้วยวิธีการหลัก ๆ ดังต่อไปนี้:
- เข็มมาตรฐาน EMG;
- เส้นใยกล้ามเนื้อเดี่ยว EMG;
- มาโครEMG;
- การสแกน EMG
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มมาตรฐาน
การตรวจกล้ามเนื้อด้วยไฟฟ้าแบบเข็มเป็นวิธีการตรวจที่รุกรานร่างกาย โดยทำโดยใช้อิเล็กโทรดแบบเข็มที่สอดเข้าไปในกล้ามเนื้อ การตรวจกล้ามเนื้อด้วยไฟฟ้าแบบเข็มช่วยให้สามารถประเมินกลไกประสาทสั่งการส่วนปลายของร่างกายได้ เช่น การจัดระเบียบหน้าที่ของหน่วยสั่งการกล้ามเนื้อโครงร่าง สถานะของเส้นใยกล้ามเนื้อ (กิจกรรมที่เกิดขึ้นเอง) และในกรณีที่สังเกตแบบไดนามิก ก็สามารถประเมินประสิทธิผลของการรักษา พลวัตของกระบวนการทางพยาธิวิทยา และการพยากรณ์โรคได้
ค่าการวินิจฉัย
การตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มมาตรฐานมีบทบาทสำคัญในวิธีการวิจัยไฟฟ้าสรีรวิทยาในโรคทางระบบประสาทและกล้ามเนื้อต่างๆ และมีความสำคัญอย่างยิ่งในการวินิจฉัยแยกโรคที่เกิดจากระบบประสาทและโรคทางกล้ามเนื้อเป็นหลัก
วิธีนี้ใช้เพื่อตรวจสอบความรุนแรงของการสูญเสียเส้นประสาทในกล้ามเนื้อที่ได้รับการส่งสัญญาณจากเส้นประสาทที่ได้รับผลกระทบ ระดับการฟื้นตัว และประสิทธิภาพของการส่งสัญญาณใหม่
การตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มได้รับการนำไปประยุกต์ใช้ไม่เพียงแต่ในสาขาประสาทวิทยา แต่ยังรวมถึงสาขารูมาติสซั่ม สาขาต่อมไร้ท่อ สาขาเวชศาสตร์การกีฬาและการทำงาน สาขากุมารเวชศาสตร์ สาขาระบบทางเดินปัสสาวะ สาขานรีเวชศาสตร์ สาขาศัลยกรรมและประสาทศัลยกรรม สาขาจักษุวิทยา สาขาทันตกรรมและศัลยกรรมใบหน้าและขากรรไกร สาขาออร์โธปิดิกส์ และสาขาการแพทย์อื่นๆ อีกจำนวนมาก
ตัวบ่งชี้สำหรับขั้นตอน
โรคของเซลล์ประสาทสั่งการไขสันหลัง ( ALS, amyotrophies ของไขสันหลัง, poliomyelitis and post-polio syndrome, syringomyeliaเป็นต้น), myelopathies, radiculopathies, โรคระบบประสาทต่างๆ (axonal and demyelinating), myopathies, โรคกล้ามเนื้ออักเสบ ( polymyositis and dermatomyositis ), ความผิดปกติของการเคลื่อนไหวส่วนกลาง, ความผิดปกติของหูรูด และสถานการณ์อื่นๆ อีกมากมายที่จำเป็นต้องกำหนดสถานะของการทำงานของระบบสั่งการและระบบควบคุมการเคลื่อนไหว เพื่อประเมินการมีส่วนร่วมของโครงสร้างต่างๆ ของอุปกรณ์ประสาทสั่งการส่วนปลายในกระบวนการ
 [ 6 ]
[ 6 ]
การจัดเตรียม
ผู้ป่วยไม่จำเป็นต้องเตรียมตัวเป็นพิเศษสำหรับการตรวจ การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มต้องผ่อนคลายกล้ามเนื้อที่ต้องการตรวจอย่างสมบูรณ์ ดังนั้นผู้ป่วยจึงนอนราบ ผู้ป่วยจะได้รับการดูแลกล้ามเนื้อที่ต้องการตรวจ นอนหงาย (หรือคว่ำ) บนโซฟานุ่มสบายที่มีที่รองศีรษะปรับได้ ผู้ป่วยจะได้รับข้อมูลเกี่ยวกับการตรวจที่จะเกิดขึ้น และได้รับการอธิบายว่าควรเกร็งและผ่อนคลายกล้ามเนื้ออย่างไร
 [ 7 ]
[ 7 ]
เทคนิค การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็ม
การศึกษานี้ดำเนินการโดยใช้ขั้วไฟฟ้าแบบเข็มรวมศูนย์ที่เสียบเข้าไปในจุดมอเตอร์ของกล้ามเนื้อ (รัศมีที่อนุญาตไม่เกิน 1 ซม. สำหรับกล้ามเนื้อขนาดใหญ่และ 0.5 ซม. สำหรับกล้ามเนื้อขนาดเล็ก) มีการบันทึกศักย์ไฟฟ้าของ MU (PMU) เมื่อเลือก PMU สำหรับการวิเคราะห์ จำเป็นต้องปฏิบัติตามกฎบางประการในการเลือก
อิเล็กโทรดแบบเข็มที่นำมาใช้ซ้ำได้จะได้รับการฆ่าเชื้อล่วงหน้าในหม้ออัดไอน้ำหรือวิธีการฆ่าเชื้ออื่นๆ อิเล็กโทรดแบบเข็มที่ผ่านการฆ่าเชื้อแล้วแบบใช้แล้วทิ้งจะถูกเปิดออกทันทีก่อนการตรวจกล้ามเนื้อ
หลังจากสอดอิเล็กโทรดเข้าไปในกล้ามเนื้อที่ผ่อนคลายอย่างสมบูรณ์และทุกครั้งที่มีการขยับ จะมีการตรวจสอบการปรากฏของกิจกรรมที่เกิดขึ้นเองตามธรรมชาติ PMU จะถูกบันทึกโดยลดแรงตึงของกล้ามเนื้อโดยสมัครใจ ซึ่งช่วยให้สามารถระบุ PMU แต่ละตัวได้ โดยจะเลือก PMU ที่แตกต่างกัน 20 แบบ โดยสังเกตลำดับการเคลื่อนตัวของอิเล็กโทรดในกล้ามเนื้อ
เมื่อประเมินสภาพของกล้ามเนื้อ จะมีการวิเคราะห์เชิงปริมาณของกิจกรรมที่เกิดขึ้นเองซึ่งตรวจพบ ซึ่งมีความสำคัญอย่างยิ่งเมื่อต้องติดตามสภาพของผู้ป่วยในช่วงเวลาหนึ่ง รวมถึงเมื่อต้องพิจารณาประสิทธิผลของการบำบัด พารามิเตอร์ของศักยภาพที่บันทึกไว้ของหน่วยมอเตอร์ต่างๆ จะถูกวิเคราะห์
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในโรคซินแนปส์
ในโรคซินแนปส์ การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มถือเป็นวิธีการตรวจเพิ่มเติม ในโรคกล้ามเนื้ออ่อนแรง การตรวจนี้ช่วยให้สามารถประเมินระดับ "การอุดตัน" ของเส้นใยกล้ามเนื้อใน MU ได้ โดยพิจารณาจากระดับการลดลงของระยะเวลาเฉลี่ยของ MU ในกล้ามเนื้อที่ตรวจ อย่างไรก็ตาม เป้าหมายหลักของการตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มใน โรค กล้ามเนื้ออ่อนแรงคือการแยกโรคที่อาจเกิดขึ้นร่วม (โรคกล้ามเนื้ออักเสบ โรคกล้ามเนื้ออ่อนแรง โรคต่อมไร้ท่อ โรคเส้นประสาทอักเสบต่างๆ เป็นต้น) การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในผู้ป่วยโรคกล้ามเนื้ออ่อนแรงยังใช้เพื่อกำหนดระดับการตอบสนองต่อการแนะนำยาต้านโคลีนเอสเทอเรส นั่นคือเพื่อประเมินการเปลี่ยนแปลงในพารามิเตอร์ MU เมื่อมีการให้ neostigmine methyl sulfate (proserin) หลังจากการแนะนำยาแล้ว ระยะเวลาของ MU ในกรณีส่วนใหญ่จะเพิ่มขึ้น การไม่มีปฏิกิริยาอาจบ่งบอกถึงสิ่งที่เรียกว่า myasthenic myopathy
เกณฑ์หลักในการตรวจคลื่นไฟฟ้ากล้ามเนื้อของโรคซินแนปส์:
- การลดระยะเวลาเฉลี่ยของ PDE
- การลดลงของแอมพลิจูดของ PMU แต่ละตัว (อาจไม่มี)
- โพลีฟาเซียระดับปานกลางของ PDE (อาจไม่มี)
- การไม่มีกิจกรรมโดยธรรมชาติหรือการมีอยู่ของ PF แบบแยกเดี่ยวเท่านั้น
ในโรคกล้ามเนื้ออ่อนแรง ระยะเวลาเฉลี่ยของ MUAP มักจะลดลงเล็กน้อย (10-35%) MUAP ส่วนใหญ่มีแอมพลิจูดปกติ แต่ในแต่ละกล้ามเนื้อมีการบันทึก MUAP ที่มีแอมพลิจูดและระยะเวลาลดลงหลายรายการ จำนวน MUAP แบบหลายเฟสไม่เกิน 15-20% ไม่มีกิจกรรมที่เกิดขึ้นเอง หากตรวจพบ PF ที่ชัดเจนในผู้ป่วย ควรพิจารณารวมโรคกล้ามเนื้ออ่อนแรงกับภาวะไทรอยด์ทำงานน้อย กล้ามเนื้ออักเสบ หรือโรคอื่นๆ
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในโรคกล้ามเนื้อขั้นต้น
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มเป็นวิธีการตรวจคลื่นไฟฟ้าหลักในการวินิจฉัยโรคกล้ามเนื้อหลัก (โรคกล้ามเนื้อต่างๆ) เนื่องจากความสามารถของหน่วยมอเตอร์ในการสร้างแรงที่เพียงพอต่อการรักษาแม้เพียงเล็กน้อยลดลง ผู้ป่วยที่มีโรคกล้ามเนื้อหลักใดๆ ก็ตามจึงต้องเรียกหน่วยมอเตอร์จำนวนมากมาใช้ สิ่งนี้กำหนดลักษณะเฉพาะของการตรวจคลื่นไฟฟ้ากล้ามเนื้อในผู้ป่วยดังกล่าว ด้วยแรงตึงของกล้ามเนื้อที่น้อยโดยสมัครใจ จึงยากที่จะแยกหน่วยมอเตอร์แต่ละหน่วยออกจากกัน เนื่องจากศักย์ไฟฟ้าขนาดเล็กจำนวนมากปรากฏบนหน้าจอ ทำให้ไม่สามารถระบุได้ นี่คือรูปแบบการตรวจคลื่นไฟฟ้ากล้ามเนื้อตามหลักกล้ามเนื้อ
ในโรคกล้ามเนื้ออักเสบ (โพลีไมโอไซติส) จะมีกระบวนการสร้างเส้นประสาทขึ้นมาใหม่ ซึ่งอาจทำให้พารามิเตอร์ของ MUAP เพิ่มขึ้น
เกณฑ์หลักในการตรวจไฟฟ้ากล้ามเนื้อของโรคกล้ามเนื้อหลัก ได้แก่:
- ลดระยะเวลาเฉลี่ยของ PDE มากกว่า 12%
- การลดลงของแอมพลิจูดของ PMU แต่ละตัว (แอมพลิจูดโดยเฉลี่ยอาจลดลงหรือปกติ และบางครั้งก็เพิ่มขึ้น)
- โพลีฟาเซียของ PDE
- กิจกรรมตามธรรมชาติที่เด่นชัดของเส้นใยกล้ามเนื้อในโรคกล้ามเนื้ออักเสบ (โพลีไมโอไซติส) หรือ PMD (ในกรณีอื่นๆ มีน้อยมากหรือไม่มีเลย)
ระยะเวลาเฉลี่ยของ MUAP ที่ลดลงเป็นสัญญาณสำคัญของโรคกล้ามเนื้อหลัก สาเหตุของการเปลี่ยนแปลงนี้คือในโรคกล้ามเนื้ออ่อนแรง เส้นใยกล้ามเนื้อจะฝ่อลง เส้นใยบางส่วนหลุดออกจากองค์ประกอบของ MU เนื่องจากเนื้อตาย ส่งผลให้พารามิเตอร์ของ MUAP ลดลง การลดลงของระยะเวลาของ MUAP ส่วนใหญ่พบได้ในกล้ามเนื้อเกือบทั้งหมดของผู้ป่วยโรคกล้ามเนื้ออ่อนแรง แม้ว่าจะพบได้ชัดเจนในกล้ามเนื้อส่วนต้นที่ได้รับผลกระทบทางคลินิกมากที่สุด
ฮิสโทแกรมของการกระจายของ PMU ตามระยะเวลาจะเลื่อนไปทางค่าที่เล็กลง (ระยะที่ I หรือ II) ข้อยกเว้นคือ PMD: เนื่องจาก PMU มีโพลีเฟเซียที่ชัดเจน บางครั้งอาจถึง 100% ระยะเวลาเฉลี่ยจึงอาจเพิ่มขึ้นอย่างมีนัยสำคัญ
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเส้นใยกล้ามเนื้อเดี่ยว
การตรวจไฟฟ้ากล้ามเนื้อด้วยเส้นใยกล้ามเนื้อเส้นเดียวช่วยให้สามารถศึกษาการทำงานของไฟฟ้าของเส้นใยกล้ามเนื้อแต่ละเส้นได้ รวมถึงการกำหนดความหนาแน่นของไฟฟ้าในหน่วยมอเตอร์ของกล้ามเนื้อและความน่าเชื่อถือของการส่งสัญญาณของระบบประสาทและกล้ามเนื้อโดยใช้วิธีจิตเตอร์
ในการศึกษานี้ จำเป็นต้องใช้อิเล็กโทรดพิเศษที่มีพื้นผิวระบายขนาดเล็กมากที่มีเส้นผ่านศูนย์กลาง 25 ไมโครเมตร ซึ่งอยู่บนพื้นผิวด้านข้างห่างจากปลาย 3 มิลลิเมตร พื้นผิวระบายขนาดเล็กช่วยให้บันทึกศักย์ของเส้นใยกล้ามเนื้อเดี่ยวในโซนที่มีรัศมี 300 ไมโครเมตรได้
การศึกษาความหนาแน่นของเส้นใยกล้ามเนื้อ
การกำหนดความหนาแน่นของเส้นใยกล้ามเนื้อใน MU ขึ้นอยู่กับข้อเท็จจริงที่ว่าโซนของไมโครอิเล็กโทรดสำหรับบันทึกกิจกรรมของเส้นใยกล้ามเนื้อเดี่ยวถูกกำหนดไว้อย่างเคร่งครัด การวัดความหนาแน่นของเส้นใยกล้ามเนื้อใน MU คือจำนวนเฉลี่ยของศักยภาพของเส้นใยกล้ามเนื้อเดี่ยวที่บันทึกไว้ในโซนของการบันทึกในระหว่างการศึกษา MU ที่แตกต่างกัน 20 แห่งในโซนต่างๆ ของกล้ามเนื้อ โดยปกติ โซนนี้สามารถมีเส้นใยกล้ามเนื้อที่อยู่ใน MU เดียวกันได้เพียงหนึ่งเส้น (ไม่ค่อยมีถึงสองเส้น) การใช้เทคนิคเชิงวิธีการพิเศษ (อุปกรณ์ทริกเกอร์) ทำให้สามารถหลีกเลี่ยงการปรากฏของศักยภาพของเส้นใยกล้ามเนื้อเดี่ยวที่อยู่ใน MU อื่นๆ บนหน้าจอได้
ความหนาแน่นของเส้นใยกล้ามเนื้อเฉลี่ยวัดเป็นหน่วยปกติโดยคำนวณจำนวนศักย์เฉลี่ยของเส้นใยกล้ามเนื้อแต่ละเส้นที่อยู่ใน MU ที่แตกต่างกัน ในคนที่มีสุขภาพแข็งแรง ค่านี้จะแตกต่างกันไปขึ้นอยู่กับกล้ามเนื้อและอายุตั้งแต่ 1.2 ถึง 1.8 การเพิ่มขึ้นของความหนาแน่นของเส้นใยกล้ามเนื้อใน MU สะท้อนถึงการเปลี่ยนแปลงในโครงสร้างของ MU ในกล้ามเนื้อ
การวิจัยเกี่ยวกับปรากฏการณ์ความสั่นไหว
โดยปกติแล้ว สามารถวางตำแหน่งอิเล็กโทรดเพื่อบันทึกใยกล้ามเนื้อเส้นเดียวในกล้ามเนื้อได้เสมอ เพื่อให้ศักย์ไฟฟ้าของใยกล้ามเนื้อสองเส้นที่อยู่ติดกันซึ่งอยู่ในหน่วยมอเตอร์หนึ่งเส้นถูกบันทึก หากศักย์ไฟฟ้าของใยเส้นแรกถูกกระตุ้นโดยอุปกรณ์ทริกเกอร์ ศักย์ไฟฟ้าของใยเส้นที่สองจะไม่ตรงกันเล็กน้อยในเวลา เนื่องจากแรงกระตุ้นใช้เวลาต่างกันในการผ่านปลายประสาทสองเส้นที่มีความยาวต่างกัน สิ่งนี้สะท้อนให้เห็นในความแปรปรวนของช่วงเวลาระหว่างจุดสูงสุด กล่าวคือ เวลาบันทึกศักย์ไฟฟ้าที่สองจะผันผวนเมื่อเทียบกับศักย์ไฟฟ้าแรก ซึ่งกำหนดเป็นศักย์ไฟฟ้า "เต้นรำ" หรือ "จิตเตอร์" ซึ่งโดยปกติค่าจะอยู่ที่ 5-50 μs
ความกระวนกระวายสะท้อนถึงความแปรปรวนของเวลาการส่งสัญญาณของระบบประสาทและกล้ามเนื้อในแผ่นปลายประสาททั้งสองแผ่น ดังนั้นวิธีนี้จึงช่วยให้เราศึกษาความเสถียรของการส่งสัญญาณของระบบประสาทและกล้ามเนื้อได้ เมื่อเกิดการหยุดชะงักจากพยาธิสภาพใดๆ ความกระวนกระวายจะเพิ่มขึ้น การเพิ่มขึ้นที่เห็นได้ชัดที่สุดพบในโรคซินแนปส์ โดยเฉพาะในโรคกล้ามเนื้ออ่อนแรง
เมื่อการส่งสัญญาณประสาทและกล้ามเนื้อเสื่อมลงอย่างมาก จะเกิดภาวะที่แรงกระตุ้นประสาทไม่สามารถกระตุ้นใยที่อยู่ติดกันสองเส้นได้ และเกิดสิ่งที่เรียกว่า การบล็อกแรงกระตุ้น
นอกจากนี้ ยังสังเกตเห็นการเพิ่มขึ้นอย่างมีนัยสำคัญของความสั่นไหวและความไม่เสถียรของส่วนประกอบแต่ละส่วนของ PMU ใน ALS ซึ่งอธิบายได้จากข้อเท็จจริงที่ว่าปลายประสาทและไซแนปส์ที่ยังไม่โตเต็มที่ซึ่งก่อตัวขึ้นใหม่เป็นผลจากการแตกหน่อทำงานด้วยระดับความน่าเชื่อถือที่ไม่เพียงพอ ในกรณีนี้ จะสังเกตเห็นความสั่นไหวและการบล็อกแรงกระตุ้นที่เด่นชัดที่สุดในผู้ป่วยที่มีกระบวนการดำเนินไปอย่างรวดเร็ว
การตรวจคลื่นไฟฟ้ากล้ามเนื้อแบบมาโคร
การตรวจคลื่นไฟฟ้ากล้ามเนื้อแบบมาโครช่วยให้เราสามารถประเมินขนาดของหน่วยมอเตอร์ในกล้ามเนื้อโครงร่างได้ โดยใช้ขั้วไฟฟ้าแบบเข็มสองขั้วพร้อมกันในระหว่างการศึกษา ได้แก่ ขั้วไฟฟ้าแบบมาโครพิเศษที่สอดลึกเข้าไปในกล้ามเนื้อเพื่อให้พื้นผิวด้านข้างของขั้วไฟฟ้าอยู่บริเวณความหนาของกล้ามเนื้อ และขั้วไฟฟ้าแบบคอนเซนตริกปกติที่สอดไว้ใต้ผิวหนัง วิธีการตรวจคลื่นไฟฟ้ากล้ามเนื้อแบบมาโครใช้หลักการศึกษาศักย์ไฟฟ้าที่บันทึกโดยขั้วไฟฟ้าแบบมาโครที่มีพื้นผิวของขั้วไฟฟ้าขนาดใหญ่
อิเล็กโทรดแบบคอนเซนตริกธรรมดาทำหน้าที่เป็นอิเล็กโทรดอ้างอิง โดยสอดไว้ใต้ผิวหนังในระยะห่างอย่างน้อย 30 ซม. จากมาโครอิเล็กโทรดหลัก เข้าไปในโซนที่มีกิจกรรมน้อยที่สุดของกล้ามเนื้อที่กำลังศึกษา นั่นคือ ให้ห่างจากจุดสั่งการของกล้ามเนื้อให้มากที่สุด
อิเล็กโทรดอีกตัวหนึ่งสำหรับบันทึกศักย์ไฟฟ้าของเส้นใยกล้ามเนื้อเดี่ยวซึ่งติดตั้งไว้ในเข็มวัด จะบันทึกศักย์ไฟฟ้าของเส้นใยกล้ามเนื้อของ MU ที่ศึกษา ซึ่งทำหน้าที่เป็นตัวกระตุ้นสำหรับการคำนวณศักย์ไฟฟ้ามหภาคเฉลี่ย สัญญาณจากเข็มวัดของอิเล็กโทรดหลักจะเข้าสู่ตัวคำนวณศักย์ไฟฟ้าเฉลี่ยด้วย พัลส์ 130-200 พัลส์จะถูกคำนวณโดยเฉลี่ย (ช่วงเวลา 80 มิลลิวินาที ใช้ช่วงเวลา 60 มิลลิวินาทีสำหรับการวิเคราะห์) จนกระทั่งไอโซไลน์ที่เสถียรและศักย์ไฟฟ้ามหภาคแอมพลิจูดที่เสถียรของ MU ปรากฏขึ้น การบันทึกจะดำเนินการในสองช่องสัญญาณ ช่องหนึ่งจะบันทึกสัญญาณจากเส้นใยกล้ามเนื้อเส้นหนึ่งของ MU ที่ศึกษา ซึ่งจะกระตุ้นการคำนวณค่าเฉลี่ย ในอีกช่องหนึ่ง จะจำลองสัญญาณระหว่างอิเล็กโทรดหลักและอิเล็กโทรดอ้างอิง
พารามิเตอร์หลักที่ใช้ในการประเมินศักยภาพของหน่วยมอเตอร์คือแอมพลิจูดซึ่งวัดจากจุดสูงสุดถึงจุดสูงสุด ระยะเวลาของศักยภาพไม่สำคัญเมื่อใช้วิธีนี้ สามารถประเมินพื้นที่ของศักยภาพของหน่วยมอเตอร์ได้ โดยปกติแล้วแอมพลิจูดจะมีช่วงกว้าง โดยจะเพิ่มขึ้นเล็กน้อยตามอายุ ในโรคที่เกิดจากระบบประสาท แอมพลิจูดของศักยภาพของหน่วยมอเตอร์จะเพิ่มขึ้นตามระดับของการสร้างเส้นประสาทใหม่ในกล้ามเนื้อ ในโรคที่เกิดจากระบบประสาท แอมพลิจูดจะสูงที่สุด
ในระยะปลายของโรค แอมพลิจูดของมาโครศักย์ของ MU จะลดลง โดยเฉพาะอย่างยิ่งเมื่อความแข็งแรงของกล้ามเนื้อลดลงอย่างมีนัยสำคัญ ซึ่งสอดคล้องกับการลดลงของพารามิเตอร์ MU ที่บันทึกโดยการตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มมาตรฐาน
ในโรคกล้ามเนื้ออ่อนแรง จะพบว่าแอมพลิจูดของมาโครศักย์ของหน่วยมอเตอร์ลดลง อย่างไรก็ตาม ในผู้ป่วยบางราย ค่าเฉลี่ยของแอมพลิจูดจะปกติ แต่ถึงกระนั้นก็ยังพบจำนวนศักย์ของแอมพลิจูดที่ลดลงอยู่บ้าง การศึกษาที่ตรวจสอบกล้ามเนื้อของผู้ป่วยโรคกล้ามเนื้ออ่อนแรงไม่พบการเพิ่มขึ้นของแอมพลิจูดเฉลี่ยของมาโครศักย์ของหน่วยมอเตอร์
วิธีการตรวจคลื่นไฟฟ้ากล้ามเนื้อแบบมาโครเป็นวิธีการที่ใช้แรงงานมาก ดังนั้นจึงไม่ได้มีการใช้กันอย่างแพร่หลายในการปฏิบัติงานประจำวัน
การสแกนไฟฟ้ากล้ามเนื้อ
วิธีนี้ช่วยให้สามารถศึกษาการกระจายตัวของกิจกรรมไฟฟ้าของหน่วยมอเตอร์ในเชิงเวลาและพื้นที่ได้โดยการสแกน ซึ่งก็คือการเคลื่อนตัวของอิเล็กโทรดเป็นขั้นเป็นตอนในบริเวณตำแหน่งของเส้นใยของหน่วยมอเตอร์ที่กำลังศึกษาอยู่ การสแกนไฟฟ้ากล้ามเนื้อจะให้ข้อมูลเกี่ยวกับตำแหน่งเชิงพื้นที่ของเส้นใยกล้ามเนื้อทั่วทั้งพื้นที่ของหน่วยมอเตอร์ และสามารถบ่งชี้การมีอยู่ของกลุ่มกล้ามเนื้อที่เกิดขึ้นจากกระบวนการตัดเส้นประสาทของเส้นใยกล้ามเนื้อและการสร้างเส้นประสาทซ้ำๆ ของเส้นใยกล้ามเนื้อได้โดยอ้อม
เมื่อกล้ามเนื้อตึงโดยสมัครใจน้อยที่สุด จะใช้ขั้วไฟฟ้าที่สอดเข้าไปเพื่อบันทึกเส้นใยกล้ามเนื้อเส้นเดียวเป็นตัวกระตุ้น และด้วยความช่วยเหลือของขั้วไฟฟ้าแบบเข็มสแกนเอาต์พุต PMU จะถูกบันทึกจากทุกด้านที่มีเส้นผ่านศูนย์กลาง 50 มม. วิธีนี้ใช้การจุ่มขั้วไฟฟ้าแบบเข็มมาตรฐานลงในกล้ามเนื้อทีละขั้นตอนอย่างช้าๆ รวบรวมข้อมูลเกี่ยวกับการเปลี่ยนแปลงในพารามิเตอร์ของศักย์ไฟฟ้าของ MU บางตัว และการสร้างภาพที่สอดคล้องกันบนหน้าจอมอนิเตอร์ การสแกนไฟฟ้ากล้ามเนื้อเป็นชุดของออสซิลโลแกรมที่ตั้งอยู่ด้านล่างกัน โดยแต่ละออสซิลโลแกรมจะสะท้อนการสั่นของศักย์ชีวภาพที่บันทึกในจุดที่กำหนดและจับภาพโดยพื้นผิวเอาต์พุตของขั้วไฟฟ้าแบบเข็มสแกน
การวิเคราะห์คอมพิวเตอร์ที่ตามมาของ MUAP เหล่านี้ทั้งหมดและการวิเคราะห์การกระจายสามมิติทำให้เข้าใจถึงโปรไฟล์ไฟฟ้าสรีรวิทยาของเซลล์ประสาทสั่งการ
ในการวิเคราะห์ข้อมูลอิเล็กโทรไมโอแกรมแบบสแกน จะมีการประเมินจำนวนจุดสูงสุดหลักของ MUAP การเปลี่ยนแปลงในเวลาที่ปรากฏ ระยะเวลาของช่วงเวลาที่ปรากฏระหว่างการปรากฏของเศษส่วนแต่ละส่วนของศักย์ของ MU ที่กำหนด และคำนวณเส้นผ่านศูนย์กลางของโซนการกระจายของเส้นใยในแต่ละ MU ที่ตรวจสอบ
ใน DRP แอมพลิจูดและระยะเวลา รวมถึงพื้นที่ของการสั่นของศักย์ไฟฟ้าในการสแกนกล้ามเนื้อจะเพิ่มขึ้น อย่างไรก็ตาม หน้าตัดของโซนการกระจายของเส้นใยของ DE แต่ละตัวไม่เปลี่ยนแปลงอย่างมีนัยสำคัญ จำนวนเศษส่วนที่เป็นลักษณะเฉพาะของกล้ามเนื้อที่กำหนดก็ไม่เปลี่ยนแปลงเช่นกัน
การคัดค้านขั้นตอน
แทบจะไม่มีข้อห้ามในการใช้เครื่องตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มเลย ข้อจำกัดคือผู้ป่วยไม่สามารถเกร็งกล้ามเนื้อได้เอง อย่างไรก็ตาม แม้ในกรณีนี้ ก็สามารถระบุได้ว่ากล้ามเนื้อทำงานอยู่หรือไม่ (โดยดูจากการทำงานเองของเส้นใยกล้ามเนื้อ) ควรใช้เครื่องตรวจไฟฟ้ากล้ามเนื้อด้วยเข็มอย่างระมัดระวังในกล้ามเนื้อที่มีแผลเป็นหนอง แผลเรื้อรัง และแผลไฟไหม้ลึก
สมรรถนะปกติ
DE เป็นองค์ประกอบเชิงโครงสร้างและหน้าที่ของกล้ามเนื้อโครงร่าง สร้างขึ้นจากเซลล์ประสาทสั่งการที่อยู่ภายในส่วนหน้าของเนื้อเทาของไขสันหลัง โดยแอกซอนจะโผล่ออกมาเป็นเส้นใยประสาทที่มีไมอีลินเป็นส่วนหนึ่งของรากประสาทสั่งการ และกลุ่มเส้นใยกล้ามเนื้อที่สัมผัสกับกิ่งก้านจำนวนมากของแอกซอนนี้ ซึ่งไม่มีปลอกไมอีลินหรือปลายประสาท โดยใช้ไซแนปส์
เส้นใยกล้ามเนื้อแต่ละเส้นของกล้ามเนื้อมีปลายประสาทเป็นของตัวเอง เป็นส่วนหนึ่งของหน่วยมอเตอร์เพียงหน่วยเดียว และมีไซแนปส์เป็นของตัวเอง แอกซอนจะเริ่มแตกแขนงอย่างเข้มข้นที่ระดับหลายเซนติเมตรก่อนถึงกล้ามเนื้อเพื่อส่งกระแสประสาทไปยังเส้นใยกล้ามเนื้อแต่ละเส้นที่เป็นส่วนหนึ่งของหน่วยมอเตอร์นี้ นิวรอนมอเตอร์สร้างกระแสประสาทที่ส่งผ่านแอกซอน ขยายสัญญาณในไซแนปส์ และทำให้เส้นใยกล้ามเนื้อทั้งหมดที่อยู่ในหน่วยมอเตอร์หดตัว ศักย์ไฟฟ้าชีวภาพทั้งหมดที่บันทึกไว้ระหว่างการหดตัวของเส้นใยกล้ามเนื้อดังกล่าวเรียกว่าศักย์ของหน่วยมอเตอร์
ศักย์ของหน่วยมอเตอร์
การประเมินสถานะของหน่วยมอเตอร์ของกล้ามเนื้อโครงร่างของมนุษย์นั้นทำขึ้นโดยอาศัยการวิเคราะห์พารามิเตอร์ของศักยภาพที่สร้างขึ้น ได้แก่ ระยะเวลา แอมพลิจูด และรูปร่าง หน่วยมอเตอร์แต่ละหน่วยเกิดขึ้นจากการบวกพีชคณิตของศักยภาพของเส้นใยกล้ามเนื้อทั้งหมดที่ประกอบเป็นหน่วยมอเตอร์ ซึ่งทำงานเป็นหน่วยเดียว
เมื่อคลื่นกระตุ้นแพร่กระจายไปตามเส้นใยกล้ามเนื้อไปยังอิเล็กโทรด ศักย์ไฟฟ้าสามเฟสจะปรากฏบนหน้าจอมอนิเตอร์ โดยค่าเบี่ยงเบนแรกจะเป็นค่าบวก จากนั้นจะมีจุดสูงสุดในเชิงลบอย่างรวดเร็ว และศักย์ไฟฟ้าจะสิ้นสุดลงด้วยการเบี่ยงเบนครั้งที่สามซึ่งเป็นค่าบวกอีกครั้ง เฟสเหล่านี้อาจมีแอมพลิจูด ระยะเวลา และพื้นที่ต่างกัน ซึ่งขึ้นอยู่กับว่าพื้นผิวเอาต์พุตของอิเล็กโทรดอยู่ตำแหน่งใดเมื่อเทียบกับส่วนกลางของ DE ที่บันทึกไว้
พารามิเตอร์ของ PMU สะท้อนถึงขนาดของ DE ปริมาณ การจัดเรียงร่วมกันของเส้นใยกล้ามเนื้อ และความหนาแน่นของการกระจายใน DE เฉพาะแต่ละอัน
ระยะเวลาศักย์ไฟฟ้าของหน่วยมอเตอร์ปกติ
พารามิเตอร์หลักของ PDE คือระยะเวลาหรือความยาว ซึ่งวัดเป็นเวลาเป็นมิลลิวินาทีจากจุดเริ่มต้นของการเบี่ยงเบนสัญญาณจากเส้นกึ่งกลางจนกระทั่งกลับมาถึงโดยสมบูรณ์
ระยะเวลาของ PMU ในผู้ที่มีสุขภาพดีขึ้นอยู่กับกล้ามเนื้อและอายุ เมื่ออายุมากขึ้น ระยะเวลาของ PMU ก็จะเพิ่มขึ้น เพื่อสร้างเกณฑ์มาตรฐานที่เป็นหนึ่งเดียวสำหรับการศึกษา PMU จึงได้พัฒนาตารางเฉพาะสำหรับค่าเฉลี่ยปกติของระยะเวลาสำหรับกล้ามเนื้อต่างๆ ของผู้คนในวัยต่างๆ ตารางดังกล่าวบางส่วนแสดงไว้ด้านล่าง
การวัดผลการประเมินสถานะของ MUAP ในกล้ามเนื้อคือระยะเวลาเฉลี่ยของ MUAP 20 ครั้งที่แตกต่างกันซึ่งบันทึกไว้ในจุดต่างๆ ของกล้ามเนื้อที่กำลังศึกษา ค่าเฉลี่ยที่ได้ในระหว่างการศึกษาจะถูกเปรียบเทียบกับตัวบ่งชี้ที่สอดคล้องกันซึ่งนำเสนอในตาราง และคำนวณค่าเบี่ยงเบนจากค่าปกติ (เป็นเปอร์เซ็นต์) ระยะเวลาเฉลี่ยของ MUAP ถือว่าปกติหากอยู่ในขอบเขต ±12% ของค่าที่ระบุในตาราง (ในต่างประเทศ ระยะเวลาเฉลี่ยของ MUAP ถือว่าปกติหากอยู่ในขอบเขต ±20%)
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
ระยะเวลาของศักย์หน่วยมอเตอร์ในพยาธิวิทยา
รูปแบบหลักของการเปลี่ยนแปลงในระยะเวลาของ PDE ในสภาวะทางพยาธิวิทยาคือการเพิ่มขึ้นในโรคที่เกิดจากระบบประสาทและลดลงในพยาธิวิทยาของซินแนปส์และกล้ามเนื้อหลัก
เพื่อประเมินระดับการเปลี่ยนแปลงของ PMU ในกล้ามเนื้อที่มีรอยโรคต่างๆ ของระบบนิวโรมอเตอร์ส่วนปลายได้อย่างละเอียดมากขึ้น จึงใช้ฮิสโทแกรมของการกระจาย PMU ตามระยะเวลาสำหรับกล้ามเนื้อแต่ละมัด เนื่องจากค่าเฉลี่ยของฮิสโทแกรมอาจอยู่ในขอบเขตของค่าเบี่ยงเบนปกติได้ในกรณีที่มีพยาธิสภาพของกล้ามเนื้อที่ชัดเจน โดยปกติ ฮิสโทแกรมจะมีรูปแบบของการกระจายแบบปกติ โดยค่าสูงสุดจะตรงกับระยะเวลาเฉลี่ยของ PMU สำหรับกล้ามเนื้อที่กำหนด สำหรับพยาธิสภาพใดๆ ของระบบนิวโรมอเตอร์ส่วนปลาย รูปร่างของฮิสโทแกรมจะเปลี่ยนแปลงไปอย่างมาก
ระยะการตรวจไฟฟ้ากล้ามเนื้อของกระบวนการทางพยาธิวิทยา
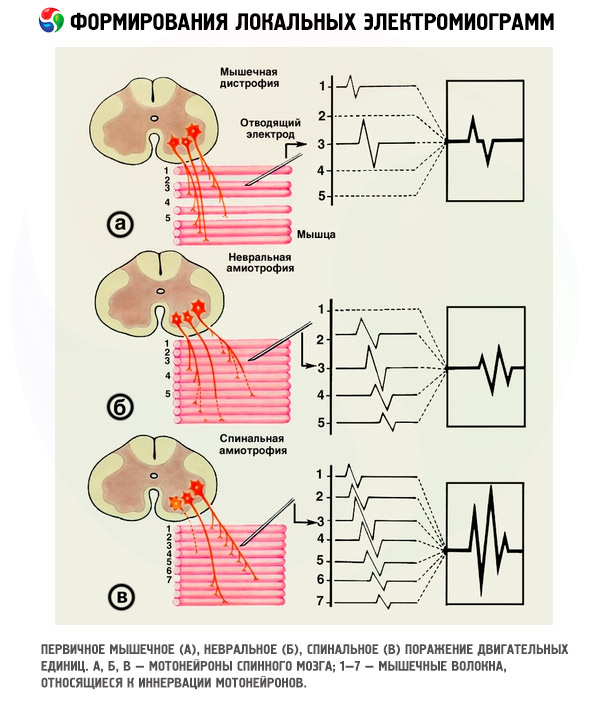
จากการเปลี่ยนแปลงในระยะเวลาของ MU ในโรคของเซลล์ประสาทสั่งการของไขสันหลัง เมื่อสามารถติดตามการเปลี่ยนแปลงทั้งหมดที่เกิดขึ้นในกล้ามเนื้อได้ภายในระยะเวลาอันสั้น จึงสามารถระบุระยะของ EMG ได้ 6 ระยะ ซึ่งสะท้อนรูปแบบทั่วไปของการปรับโครงสร้างของ MU ในระหว่างกระบวนการตัดเส้นประสาท-สร้างเส้นประสาทใหม่ (DRP) ตั้งแต่จุดเริ่มต้นของโรคจนถึงการตายเกือบทั้งหมดของกล้ามเนื้อ
โรคทางระบบประสาททั้งหมดมีลักษณะเฉพาะคือเซลล์ประสาทสั่งการหรือแอกซอนของเซลล์ประสาทสั่งการตายลงมากกว่าหรือน้อยกว่า เซลล์ประสาทสั่งการที่ยังมีชีวิตอยู่จะส่งสัญญาณไปยังเส้นใยกล้ามเนื้อ "ภายนอก" ที่ขาดการควบคุมของประสาท ทำให้จำนวนเซลล์ประสาทสั่งการเพิ่มขึ้นใน MU ของพวกมัน เมื่อทำการตรวจคลื่นไฟฟ้ากล้ามเนื้อ กระบวนการนี้จะแสดงออกมาโดยพารามิเตอร์ของศักย์ไฟฟ้าของ MU ดังกล่าวเพิ่มขึ้นอย่างค่อยเป็นค่อยไป วงจรการเปลี่ยนแปลงทั้งหมดในฮิสโทแกรมของการกระจายของ MU ตามระยะเวลาในโรคทางระบบประสาทนั้นโดยทั่วไปจะแบ่งออกเป็น 5 ระยะของ EMG ซึ่งสะท้อนถึงกระบวนการของการสร้างเส้นประสาทชดเชยในกล้ามเนื้อ แม้ว่าการแบ่งดังกล่าวจะเป็นแบบทั่วไป แต่ก็ช่วยให้เข้าใจและติดตามทุกระยะของการพัฒนา DRP ในกล้ามเนื้อแต่ละมัดได้ เนื่องจากแต่ละระยะจะสะท้อนถึงระยะหนึ่งของการสร้างเส้นประสาทใหม่และระดับความรุนแรงของระยะดังกล่าว การนำเสนอระยะ VI เป็นฮิสโทแกรมนั้นไม่เหมาะสม เนื่องจากสะท้อนถึงจุดสุดท้ายของกระบวนการ "ย้อนกลับ" นั่นคือ กระบวนการของการเสื่อมสลายและการทำลาย MU ของกล้ามเนื้อ
ในหมู่ผู้เชี่ยวชาญในประเทศของเรา ขั้นตอนเหล่านี้ได้กลายมาเป็นเรื่องแพร่หลายในการวินิจฉัยโรคทางระบบประสาทและกล้ามเนื้อต่างๆ โดยรวมอยู่ในโปรแกรมคอมพิวเตอร์ของเครื่องวัดไฟฟ้ากล้ามเนื้อในประเทศ ซึ่งช่วยให้สร้างฮิสโทแกรมที่ระบุระยะของกระบวนการได้โดยอัตโนมัติ การเปลี่ยนแปลงของระยะในทิศทางใดทิศทางหนึ่งในระหว่างการตรวจผู้ป่วยซ้ำๆ จะแสดงให้เห็นถึงแนวโน้มในการพัฒนา DRP ในอนาคต
- ระยะที่ 1: ระยะเวลาเฉลี่ยของ MUAP ลดลง 13-20% ระยะนี้สะท้อนถึงระยะเริ่มต้นของโรค เมื่อการทำลายเส้นประสาทได้เริ่มขึ้นแล้ว และกระบวนการฟื้นฟูเส้นประสาทยังไม่ปรากฏให้เห็นทางไฟฟ้ากล้ามเนื้อ เส้นใยกล้ามเนื้อบางส่วนที่ถูกทำลาย ซึ่งขาดอิทธิพลของแรงกระตุ้นเนื่องจากพยาธิสภาพของเซลล์ประสาทสั่งการหรือแอกซอนของเซลล์ประสาท จะหลุดออกจากองค์ประกอบของ MU บางส่วน จำนวนเส้นใยกล้ามเนื้อใน MUAP ดังกล่าวจะลดลง ส่งผลให้ระยะเวลาของศักย์ไฟฟ้าแต่ละเส้นลดลง ในระยะที่ 1 ศักย์ไฟฟ้าจำนวนหนึ่งที่แคบกว่าในกล้ามเนื้อปกติจะปรากฏขึ้น ซึ่งทำให้ระยะเวลาเฉลี่ยลดลงเล็กน้อย ฮิสโทแกรมของการกระจาย MUAP เริ่มเลื่อนไปทางซ้าย โดยเข้าใกล้ค่าที่เล็กลง
- ระยะที่ II: ระยะเวลาเฉลี่ยของ MUAP ลดลง 21% หรือมากกว่านั้น ใน DRP ระยะนี้พบได้น้อยมากและเฉพาะในกรณีที่ไม่มีการสร้างเส้นประสาทใหม่ขึ้นหรือถูกยับยั้งด้วยปัจจัยบางอย่าง (เช่น แอลกอฮอล์ รังสี เป็นต้น) ในขณะที่การทำลายเส้นประสาทกลับเพิ่มขึ้นและเกิดการตายของเส้นใยกล้ามเนื้อใน MUAP จำนวนมาก ส่งผลให้ MUAP ส่วนใหญ่หรือเกือบทั้งหมดมีระยะเวลาสั้นลงกว่าปกติ ทำให้ระยะเวลาเฉลี่ยลดลงอย่างต่อเนื่อง ฮิสโทแกรมการกระจาย MUAP เลื่อนไปทางค่าที่เล็กลงอย่างมีนัยสำคัญ ระยะที่ I-II สะท้อนการเปลี่ยนแปลงใน MUAP ที่เกิดจากจำนวนเส้นใยกล้ามเนื้อที่ทำงานในนั้นลดลง
- ระยะที่ III: ระยะเวลาเฉลี่ยของ MUAP อยู่ภายใน ±20% ของค่าปกติสำหรับกล้ามเนื้อที่กำหนด ระยะนี้มีลักษณะเฉพาะคือมีการปรากฏของศักย์ไฟฟ้าจำนวนหนึ่งที่มีระยะเวลาเพิ่มขึ้น ซึ่งปกติจะตรวจไม่พบ การปรากฏของ MUAP เหล่านี้บ่งชี้ถึงการเริ่มต้นของการสร้างเส้นประสาทใหม่ กล่าวคือ เส้นใยกล้ามเนื้อที่ถูกตัดเส้นประสาทเริ่มรวมอยู่ใน MUAP อื่นๆ ซึ่งทำให้พารามิเตอร์ของศักย์ไฟฟ้าของเส้นใยเหล่านี้เพิ่มขึ้น ในกล้ามเนื้อ MUAP ทั้งที่ลดลงและปกติ รวมถึงระยะเวลาที่เพิ่มขึ้นจะถูกบันทึกพร้อมกัน จำนวน MUAP ที่ขยายใหญ่ขึ้นในกล้ามเนื้อจะแตกต่างกันไปตั้งแต่หนึ่งถึงหลายรายการ ระยะเวลาเฉลี่ยของ MUAP ในระยะ III อาจปกติ แต่การปรากฏของฮิสโทแกรมแตกต่างจากค่าปกติ ฮิสโทแกรมไม่มีรูปร่างของการกระจายแบบปกติ แต่จะ "แบน" ยืดออก และเริ่มเลื่อนไปทางขวา โดยเข้าใกล้ค่าที่มากขึ้น มีการเสนอให้แบ่งระยะ III ออกเป็นสองกลุ่มย่อย ได้แก่ IIIA และ IIIB แตกต่างกันเพียงว่าในระยะ IIIA ระยะเวลาเฉลี่ยของ MUAP จะลดลง 1-20% และในระยะ IIIB ระยะเวลาเฉลี่ยจะตรงกับค่าเฉลี่ยของค่าปกติอย่างสมบูรณ์หรือเพิ่มขึ้น 1-20% ในระยะ IIIB จำนวน MUAP ที่มีระยะเวลาเพิ่มขึ้นจะถูกบันทึกไว้มากกว่าระยะ IIIA เล็กน้อย ในทางปฏิบัติได้แสดงให้เห็นว่าการแบ่งระยะที่สามออกเป็นสองกลุ่มย่อยดังกล่าวไม่มีความสำคัญมากนัก ในความเป็นจริง ระยะ III หมายถึงการปรากฏของสัญญาณ EMG แรกของการสร้างเส้นประสาทใหม่ในกล้ามเนื้อ
- ระยะที่ 4: ระยะเวลาเฉลี่ยของ MUAP เพิ่มขึ้น 21-40% ระยะนี้มีลักษณะเฉพาะคือระยะเวลาเฉลี่ยของ MUAP เพิ่มขึ้นเนื่องจากปรากฏว่ามีศักยภาพจำนวนมากที่มีระยะเวลาเพิ่มขึ้นร่วมกับ MUAP ปกติ MUAP ที่มีระยะเวลาลดลงจะถูกบันทึกได้น้อยมากในระยะนี้ ฮิสโทแกรมจะเลื่อนไปทางขวา ซึ่งเข้าใกล้ค่าที่มากขึ้น รูปร่างของฮิสโทแกรมจะแตกต่างกันและขึ้นอยู่กับอัตราส่วนของ MUAP ที่มีระยะเวลาปกติและระยะเวลาที่เพิ่มขึ้น
- ระยะที่ 5: ระยะเวลาเฉลี่ยของ MUAP เพิ่มขึ้น 41% หรือมากกว่า ระยะนี้มีลักษณะเด่นคือมี MUAP ขนาดใหญ่และ "ยักษ์" อยู่เป็นส่วนใหญ่ ในขณะที่ MUAP ที่มีระยะเวลาปกติแทบจะไม่มีเลย ฮิสโทแกรมจะเลื่อนไปทางขวาอย่างเห็นได้ชัด ยืดออก และโดยทั่วไปจะเปิดออก ระยะนี้สะท้อนถึงปริมาตรสูงสุดของการสร้างเส้นประสาทใหม่ในกล้ามเนื้อ รวมถึงประสิทธิภาพของมันด้วย ยิ่ง MUAP ขนาดใหญ่มากเท่าไร การสร้างเส้นประสาทใหม่ก็จะยิ่งมีประสิทธิภาพมากขึ้นเท่านั้น
- ระยะที่ 6: ระยะเวลาเฉลี่ยของ MUAP อยู่ในขีดจำกัดปกติหรือลดลงมากกว่า 12% ระยะนี้มีลักษณะเฉพาะคือมี MUAP (ศักยภาพของ MUs ที่เสื่อมสภาพ) ที่มีรูปร่างเปลี่ยนแปลง พารามิเตอร์ของ MUAP อาจปกติหรือลดลงอย่างเป็นทางการ แต่รูปร่างของ MUAP จะเปลี่ยนแปลงไป: ศักยภาพไม่มีจุดสูงสุดที่ชัดเจน ยืดออก กลม เวลาที่เพิ่มขึ้นของศักยภาพเพิ่มขึ้นอย่างรวดเร็ว ระยะนี้สังเกตได้ในระยะสุดท้ายของการเสื่อมของ DRP เมื่อเซลล์ประสาทสั่งการส่วนใหญ่ของไขสันหลังตายไปแล้วและเซลล์ประสาทที่เหลือตายลงอย่างรุนแรง การเสื่อมของกระบวนการเริ่มต้นจากช่วงเวลาที่กระบวนการตัดเส้นประสาทเพิ่มขึ้น และแหล่งของเส้นประสาทมีน้อยลงเรื่อยๆ ใน EMG ระยะ decompensation มีลักษณะดังต่อไปนี้: พารามิเตอร์ MUAP เริ่มลดลง MUAP ขนาดยักษ์ค่อยๆ หายไป ความเข้มของ PF เพิ่มขึ้นอย่างรวดเร็ว POW ขนาดยักษ์ปรากฏขึ้น ซึ่งบ่งบอกถึงการตายของเส้นใยกล้ามเนื้อที่อยู่ติดกันจำนวนมาก สัญญาณเหล่านี้บ่งชี้ว่าในกล้ามเนื้อนี้ เซลล์ประสาทสั่งการได้หมดความสามารถในการงอกเนื่องจากการทำงานที่ไม่เพียงพอ และไม่สามารถควบคุมเส้นใยได้อย่างเต็มที่อีกต่อไป เป็นผลให้จำนวนเส้นใยกล้ามเนื้อในหน่วยมอเตอร์ลดลงอย่างต่อเนื่อง กลไกการนำแรงกระตุ้นถูกรบกวน ศักย์ไฟฟ้าของหน่วยมอเตอร์ดังกล่าวจะปัดเศษ แอมพลิจูดลดลง และระยะเวลาลดลง การพล็อตฮิสโทแกรมในระยะนี้ของกระบวนการไม่เหมาะสม เนื่องจากฮิสโทแกรมและระยะเวลาเฉลี่ยของ PMU ไม่สะท้อนสถานะที่แท้จริงของกล้ามเนื้ออีกต่อไป สัญญาณหลักของระยะ VI คือการเปลี่ยนแปลงรูปร่างของ PMU ทั้งหมด
ระยะ EMG ไม่เพียงแต่ใช้สำหรับโรคที่เกิดจากระบบประสาทเท่านั้น แต่ยังใช้สำหรับโรคกล้ามเนื้อหลักต่างๆ เพื่อระบุความลึกของพยาธิวิทยาของกล้ามเนื้อ ในกรณีนี้ ระยะ EMG ไม่ได้สะท้อนถึง DRP แต่สะท้อนถึงความรุนแรงของพยาธิวิทยา และเรียกว่า "ระยะ EMG ของกระบวนการทางพยาธิวิทยา" ในโรคกล้ามเนื้อเสื่อมขั้นต้น อาจเกิด PMU แบบหลายเฟสที่แหลมคมพร้อมดาวเทียมที่ขยายระยะเวลา ซึ่งเพิ่มค่าเฉลี่ยอย่างมีนัยสำคัญ ซึ่งสอดคล้องกับระยะ EMG III หรือ IV ของกระบวนการทางพยาธิวิทยา
ความสำคัญในการวินิจฉัยระยะ EMG
- ในโรคทางระบบประสาท มักตรวจพบ EMG ระยะต่างๆ ในกล้ามเนื้อต่างๆ ของผู้ป่วยรายเดียวกัน โดยระยะที่ III ถึง VI นั้นตรวจพบได้น้อยมาก โดยตรวจพบในช่วงเริ่มต้นของโรคและตรวจพบเฉพาะในกล้ามเนื้อแต่ละส่วนเท่านั้น
- ในโรคของแอกซอนและโรคที่ไมอีลินเสื่อม มักตรวจพบระยะที่ III และ IV ส่วนระยะที่ I และ II พบได้น้อยกว่า ระยะที่ V จะตรวจพบเมื่อแอกซอนจำนวนมากตายในกล้ามเนื้อแต่ละส่วนซึ่งได้รับผลกระทบมากที่สุด
- ในโรคกล้ามเนื้อหลัก มีการสูญเสียของเส้นใยกล้ามเนื้อจากองค์ประกอบของกล้ามเนื้ออ่อนแรงเนื่องจากพยาธิสภาพของกล้ามเนื้อบางอย่าง เช่น ขนาดของเส้นใยกล้ามเนื้อเล็กลง แตกออก แตกเป็นเสี่ยง หรือความเสียหายอื่นๆ ที่ทำให้จำนวนเส้นใยกล้ามเนื้อในกล้ามเนื้ออ่อนแรงลดลงหรือปริมาตรของกล้ามเนื้อลดลง ทั้งหมดนี้ส่งผลให้ระยะเวลาของ PMU ลดลง (สั้นลง) ดังนั้นในโรคกล้ามเนื้อหลักและกล้ามเนื้ออ่อนแรงส่วนใหญ่ จะตรวจพบระยะ I และ II ในโรคกล้ามเนื้ออักเสบ - ในระยะแรกจะพบเฉพาะระยะ I และ I และเมื่อหายดีแล้ว จะพบระยะ III และแม้กระทั่งระยะ IV
แอมพลิจูดศักย์ของหน่วยมอเตอร์
แอมพลิจูดเป็นพารามิเตอร์เสริมแต่สำคัญมากในการวิเคราะห์ MUAP โดยจะวัดจากจุดสูงสุดไปยังจุดสูงสุด นั่นคือจากจุดต่ำสุดของค่าบวกไปยังจุดสูงสุดของค่าลบ เมื่อบันทึก MUAP บนหน้าจอ แอมพลิจูดจะถูกกำหนดโดยอัตโนมัติ ทั้งแอมพลิจูดเฉลี่ยและสูงสุดของ MUAP ที่ตรวจพบในกล้ามเนื้อที่กำลังศึกษาจะถูกกำหนด
ค่าเฉลี่ยของแอมพลิจูด MUAP ในกล้ามเนื้อส่วนต้นของคนที่มีสุขภาพแข็งแรงส่วนใหญ่อยู่ที่ 500-600 μV ในกล้ามเนื้อส่วนปลายอยู่ที่ 600-800 μV ในขณะที่แอมพลิจูดสูงสุดไม่เกิน 1,500-1,700 μV ตัวบ่งชี้เหล่านี้มีเงื่อนไขมากและสามารถเปลี่ยนแปลงได้ในระดับหนึ่ง ในเด็กอายุ 8-12 ปี แอมพลิจูด MUAP เฉลี่ยโดยทั่วไปอยู่ภายใน 300-400 μV และสูงสุดไม่เกิน 800 μV ในเด็กโต ตัวบ่งชี้เหล่านี้คือ 500 และ 1,000 μV ตามลำดับ ในกล้ามเนื้อใบหน้า แอมพลิจูด MUAP ต่ำกว่าอย่างมีนัยสำคัญ
ในนักกีฬา พบว่าแอมพลิจูดของ MUAP ในกล้ามเนื้อที่ได้รับการฝึกเพิ่มขึ้น ดังนั้น การเพิ่มขึ้นของแอมพลิจูดเฉลี่ยของ MUAP ในกล้ามเนื้อของบุคคลที่มีสุขภาพแข็งแรงที่เล่นกีฬาจึงไม่ถือเป็นโรค เนื่องจากเกิดจากโครงสร้างใหม่ของ MU เนื่องจากกล้ามเนื้อต้องรับน้ำหนักเป็นเวลานาน
ในโรคทางระบบประสาททั้งหมด แอมพลิจูดของ PMU มักจะเพิ่มขึ้นตามระยะเวลาที่เพิ่มขึ้น ยิ่งระยะเวลาของศักยภาพยาวนานขึ้น แอมพลิจูดก็จะสูงขึ้น
การเพิ่มขึ้นของแอมพลิจูดของ MUAP ที่สำคัญที่สุดพบได้ในโรคทางระบบประสาท เช่น กล้ามเนื้ออ่อนแรงของไขสันหลังและผลที่ตามมาของโรคโปลิโอ แอมพลิจูดนี้ทำหน้าที่เป็นเกณฑ์เพิ่มเติมในการวินิจฉัยลักษณะทางระบบประสาทของพยาธิวิทยาในกล้ามเนื้อ การเพิ่มขึ้นของแอมพลิจูดของ MUAP เกิดจากการจัดระเบียบใหม่ของ MU ในกล้ามเนื้อ การเพิ่มขึ้นของจำนวนเส้นใยกล้ามเนื้อในโซนลีดอิเล็กโทรด การซิงโครไนซ์กิจกรรมของเส้นใยกล้ามเนื้อ และการเพิ่มขึ้นของเส้นผ่านศูนย์กลางของเส้นใยกล้ามเนื้อ
บางครั้งอาจพบการเพิ่มขึ้นของแอมพลิจูดเฉลี่ยและสูงสุดของ MUAP ในโรคกล้ามเนื้ออักเสบบางชนิด เช่น โรคกล้ามเนื้ออักเสบ โรคกล้ามเนื้อเสื่อม โรคกล้ามเนื้ออ่อนแรง เป็นต้น
รูปคลื่นศักย์ของหน่วยมอเตอร์
รูปร่างของ PDE ขึ้นอยู่กับโครงสร้างของ DE ระดับการซิงโครไนซ์ของศักย์ไฟฟ้าของเส้นใยกล้ามเนื้อ ตำแหน่งของอิเล็กโทรดที่สัมพันธ์กับเส้นใยกล้ามเนื้อของ DE ที่วิเคราะห์ และโซนการส่งสัญญาณ รูปร่างของศักย์ไฟฟ้าไม่มีค่าในการวินิจฉัย
ในทางคลินิก รูปร่างของ MUAP จะถูกวิเคราะห์ตามจำนวนเฟสและ/หรือรอบในศักย์ไฟฟ้า การเบี่ยงเบนศักย์ไฟฟ้าบวกและลบแต่ละครั้งที่ไปถึงไอโซไลน์และข้ามไปเรียกว่าเฟส และการเบี่ยงเบนศักย์ไฟฟ้าบวกและลบที่ไม่ไปถึงไอโซไลน์เรียกว่าเทิร์น
ศักย์ไฟฟ้าจะถือว่าเป็นแบบหลายเฟสหากมีเฟสตั้งแต่ 5 เฟสขึ้นไปและข้ามแนวแกนอย่างน้อย 4 ครั้ง ศักย์ไฟฟ้าอาจมีจุดหมุนเพิ่มเติมที่ไม่ข้ามแนวแกน จุดหมุนอาจอยู่ในทั้งส่วนลบและบวกของศักย์ไฟฟ้า
ในกล้ามเนื้อของคนที่มีสุขภาพแข็งแรงนั้น MUAP มักแสดงโดยการแกว่งศักย์ไฟฟ้าสามเฟส อย่างไรก็ตาม เมื่อบันทึก MUAP ในโซนแผ่นปลายสุด อาจมีสองเฟส โดยสูญเสียส่วนบวกเริ่มต้นไป
โดยปกติ จำนวน MUAP แบบโพลีเฟสจะไม่เกิน 5-15% การเพิ่มขึ้นของจำนวน MUAP แบบโพลีเฟสถือเป็นสัญญาณของความผิดปกติในโครงสร้างของ MU เนื่องมาจากกระบวนการทางพยาธิวิทยาบางอย่าง MUAP แบบโพลีเฟสและแบบเทียมโพลีเฟสพบได้ทั้งในโรคของเซลล์ประสาทและแอกซอน รวมถึงในโรคของกล้ามเนื้อหลัก
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
กิจกรรมที่เกิดขึ้นโดยไม่ได้ตั้งใจ
ภายใต้สภาวะปกติ เมื่ออิเล็กโทรดอยู่ในกล้ามเนื้อที่ผ่อนคลายของคนที่มีสุขภาพแข็งแรง จะไม่มีกิจกรรมทางไฟฟ้าเกิดขึ้น ในพยาธิวิทยา เส้นใยกล้ามเนื้อหรือ DE จะทำงานเอง กิจกรรมที่เกิดขึ้นเองไม่ได้ขึ้นอยู่กับเจตจำนงของผู้ป่วย ไม่สามารถหยุดหรือทำให้เกิดขึ้นเองได้
การทำงานของเส้นใยกล้ามเนื้อโดยธรรมชาติ
กิจกรรมที่เกิดขึ้นเองของเส้นใยกล้ามเนื้อรวมถึงศักย์สั่นพลิ้ว (FP) และคลื่นแหลมคมเชิงบวก (PSW) FP และ PSB จะถูกบันทึกเฉพาะภายใต้สภาวะทางพยาธิวิทยาเมื่อมีการสอดอิเล็กโทรดแบบเข็มร่วมศูนย์กลางเข้าไปในกล้ามเนื้อ FP คือศักย์ของเส้นใยกล้ามเนื้อหนึ่งเส้น PSB คือการสั่นสะเทือนช้าที่เกิดขึ้นหลังจากการเบี่ยงเบนเชิงบวกอย่างรวดเร็วโดยไม่มีจุดสูงสุดเชิงลบที่คมชัด PSB สะท้อนถึงการมีส่วนร่วมของเส้นใยที่อยู่ติดกันหนึ่งเส้นหรือหลายเส้น
การศึกษาการทำงานโดยธรรมชาติของเส้นใยกล้ามเนื้อภายใต้เงื่อนไขการตรวจทางคลินิกของผู้ป่วยถือเป็นวิธีการตรวจไฟฟ้าวิทยาที่สะดวกที่สุด ช่วยให้สามารถตัดสินระดับความสมบูรณ์และความเสถียรของอิทธิพลของเส้นประสาทที่ส่งผลต่อเส้นใยกล้ามเนื้อของกล้ามเนื้อโครงร่างในพยาธิสภาพได้
การทำงานของเส้นใยกล้ามเนื้อโดยธรรมชาติอาจเกิดขึ้นได้ในพยาธิสภาพใดๆ ของระบบกล้ามเนื้อส่วนปลาย ในโรคที่เกิดจากระบบประสาท ตลอดจนพยาธิสภาพของไซแนปส์ (โรคกล้ามเนื้ออ่อนแรงและกลุ่มอาการกล้ามเนื้ออ่อนแรง) การทำงานของเส้นใยกล้ามเนื้อโดยธรรมชาติสะท้อนถึงกระบวนการทำลายเส้นประสาท ในโรคกล้ามเนื้อหลักส่วนใหญ่ การทำงานของเส้นใยกล้ามเนื้อโดยธรรมชาติสะท้อนถึงความเสียหายบางอย่างของเส้นใยกล้ามเนื้อ (การแตก การแตกเป็นเสี่ยง เป็นต้น) เช่นเดียวกับพยาธิสภาพที่เกิดจากกระบวนการอักเสบ (ในโรคกล้ามเนื้ออักเสบ - กล้ามเนื้ออักเสบหลายเส้น ผิวหนังอักเสบ) ในทั้งสองกรณี PF และ POV บ่งชี้ถึงการมีอยู่ของกระบวนการที่ดำเนินอยู่ในกล้ามเนื้อ โดยปกติแล้วจะไม่มีการบันทึกสิ่งเหล่านี้
- ระยะเวลาของ PF อยู่ที่ 1-5 มิลลิวินาที (ไม่มีค่าวินิจฉัย) และแอมพลิจูดผันผวนภายในขีดจำกัดที่กว้างมาก (โดยเฉลี่ย 118±114 μV) บางครั้งอาจตรวจพบ PF ที่มีแอมพลิจูดสูง (สูงถึง 2000 μV) ได้เช่นกัน โดยปกติแล้วพบในผู้ป่วยที่มีโรคเรื้อรัง ระยะเวลาที่ PF ปรากฏขึ้นขึ้นอยู่กับตำแหน่งของรอยโรคที่เส้นประสาท ในกรณีส่วนใหญ่ จะเกิดขึ้น 7-20 วันหลังจากการตัดเส้นประสาท
- หากด้วยเหตุผลบางประการ เส้นใยกล้ามเนื้อที่ถูกตัดเส้นประสาทกลับคืนมาไม่ได้เกิดขึ้น เส้นใยกล้ามเนื้อดังกล่าวจะตายลงเมื่อเวลาผ่านไป และสร้าง POW ซึ่ง EMG ถือว่าเป็นสัญญาณของการตายของเส้นใยกล้ามเนื้อที่ถูกตัดเส้นประสาทซึ่งไม่ได้รับเส้นประสาทที่สูญเสียไปก่อนหน้านี้ จำนวน PF และ POW ที่บันทึกไว้ในกล้ามเนื้อแต่ละมัดสามารถใช้เพื่อตัดสินระดับและความลึกของการตัดเส้นประสาทหรือปริมาตรของเส้นใยกล้ามเนื้อที่ตายโดยอ้อมได้ ระยะเวลาของ POW อยู่ที่ 1.5 ถึง 70 มิลลิวินาที (ส่วนใหญ่ไม่เกิน 10 มิลลิวินาที) POW ขนาดใหญ่ที่เรียกว่า Giant ซึ่งมีระยะเวลานานกว่า 20 มิลลิวินาทีนั้นสามารถตรวจพบได้จากการตัดเส้นประสาทของเส้นใยกล้ามเนื้อที่อยู่ติดกันจำนวนมากเป็นเวลานาน รวมถึงจากโรคกล้ามเนื้ออักเสบด้วย แอมพลิจูดของ POW มักจะผันผวนระหว่าง 10 ถึง 1,800 μV POW ที่มีแอมพลิจูดและระยะเวลานานนั้นมักตรวจพบได้ในระยะหลังของการตัดเส้นประสาท ("POW ขนาดใหญ่") POV จะถูกบันทึกครั้งแรก 16-30 วันหลังจากการเกิด PF ครั้งแรก โดย POV อาจคงอยู่ในกล้ามเนื้อได้นานหลายปีหลังการตัดเส้นประสาท โดยปกติ POV จะถูกตรวจพบในผู้ป่วยที่มีรอยโรคอักเสบของเส้นประสาทส่วนปลายในเวลาต่อมาเมื่อเทียบกับผู้ป่วยที่มีรอยโรคจากการบาดเจ็บ
PF และ POV ตอบสนองต่อการเริ่มการบำบัดได้เร็วที่สุด หากได้ผล ความรุนแรงของ PF และ POV จะลดลงหลังจาก 2 สัปดาห์ ในทางกลับกัน หากการรักษาไม่ได้ผลหรือมีประสิทธิผลไม่เพียงพอ ความรุนแรงจะเพิ่มขึ้น ซึ่งทำให้สามารถใช้การวิเคราะห์ PF และ POV เป็นตัวบ่งชี้ประสิทธิภาพของยาที่ใช้ได้
การระบายของกล้ามเนื้อแบบไมโอโทนิกและแบบไมโอโทนิกเทียม
การปลดปล่อยแบบไมโอโทนิกและแบบซูโดไมโอโทนิก หรือการปลดปล่อยความถี่สูง ยังหมายถึงกิจกรรมที่เกิดขึ้นเองของเส้นใยกล้ามเนื้อ การปลดปล่อยแบบไมโอโทนิกและแบบซูโดไมโอโทนิกแตกต่างกันในคุณสมบัติหลายประการ โดยคุณสมบัติหลักคือความสามารถในการทำซ้ำได้สูงขององค์ประกอบที่ประกอบเป็นการปลดปล่อย นั่นคือ ความถี่สูงของศักย์ไฟฟ้าในการปลดปล่อย คำว่า "การปลดปล่อยแบบซูโดไมโอโทนิก" ถูกแทนที่ด้วยคำว่า "การปลดปล่อยความถี่สูง" มากขึ้นเรื่อยๆ
- อาการปล่อยประจุไฟฟ้าแบบไมโอโทนิกเป็นอาการที่ตรวจพบในผู้ป่วยโรคกล้ามเนื้ออ่อนแรงในรูปแบบต่างๆ เมื่อฟังจะคล้ายกับเสียงของเครื่องบินทิ้งระเบิด เมื่อดูจากจอภาพ อาการปล่อยประจุไฟฟ้าเหล่านี้ดูเหมือนศักย์ไฟฟ้าซ้ำๆ ที่มีแอมพลิจูดลดลงเรื่อยๆ โดยมีช่วงความถี่เพิ่มขึ้นเรื่อยๆ (ทำให้ระดับเสียงลดลง) อาการปล่อยประจุไฟฟ้าแบบไมโอโทนิกบางครั้งพบได้ในโรคต่อมไร้ท่อบางประเภท (เช่น ภาวะไทรอยด์ทำงานน้อย) อาการปล่อยประจุไฟฟ้าแบบไมโอโทนิกเกิดขึ้นเองตามธรรมชาติหรือหลังจากการหดตัวเล็กน้อยหรือการระคายเคืองทางกลของกล้ามเนื้อโดยมีอิเล็กโทรดแบบเข็มสอดเข้าไป หรือเพียงแค่เคาะกล้ามเนื้อ
- การระบายประจุไฟฟ้าแบบเทียม (การระบายประจุไฟฟ้าความถี่สูง) พบได้ในโรคทางระบบประสาทและกล้ามเนื้อบางชนิด ทั้งที่เกี่ยวข้องและไม่เกี่ยวข้องกับการสูญเสียเส้นประสาทของเส้นใยกล้ามเนื้อ การระบายประจุไฟฟ้าดังกล่าวถือเป็นผลจากการส่งผ่านการกระตุ้นด้วยแผ่นเยื่อของเส้นใยกล้ามเนื้อ โดยคุณสมบัติในการเป็นฉนวนของเยื่อหุ้มเส้นใยกล้ามเนื้อลดลง ทำให้เกิดความจำเป็นเบื้องต้นสำหรับการแพร่กระจายการกระตุ้นจากเส้นใยหนึ่งไปยังเส้นใยข้างเคียง โดยเครื่องกระตุ้นหัวใจของเส้นใยหนึ่งจะกำหนดจังหวะของแรงกระตุ้นที่ส่งไปยังเส้นใยข้างเคียง ซึ่งทำให้คอมเพล็กซ์มีรูปร่างเฉพาะตัว การระบายประจุไฟฟ้าจะเริ่มและหยุดทันที ความแตกต่างหลักระหว่างการระบายประจุไฟฟ้าแบบเทียมกับแบบกล้ามเนื้อคือไม่มีการลดลงของแอมพลิจูดของส่วนประกอบ การระบายของเสียจากกล้ามเนื้อเทียมพบได้ในโรคกล้ามเนื้ออักเสบหลายชนิด โรคกล้ามเนื้ออักเสบหลายเส้น กลุ่มอาการของการตัดเส้นประสาท (ในระยะปลายของการสร้างเส้นประสาทขึ้นมาใหม่) กล้ามเนื้ออ่อนแรงของไขสันหลังและเส้นประสาท (โรค Charcot-Marie-Tooth) พยาธิสภาพของต่อมไร้ท่อ การบาดเจ็บหรือการกดทับเส้นประสาท และโรคอื่นๆ อีกบางชนิด
กิจกรรมของหน่วยมอเตอร์โดยธรรมชาติ
การทำงานโดยธรรมชาติของหน่วยมอเตอร์แสดงโดยศักยภาพในการรวมกลุ่ม การรวมกลุ่มคือการหดตัวโดยธรรมชาติของหน่วยมอเตอร์ทั้งหมดที่เกิดขึ้นในกล้ามเนื้อที่ผ่อนคลายอย่างสมบูรณ์ การเกิดขึ้นนี้เกี่ยวข้องกับโรคของเซลล์ประสาทสั่งการมอเตอร์ การรับน้ำหนักเกินด้วยใยกล้ามเนื้อ การระคายเคืองของส่วนใดส่วนหนึ่งของเซลล์ประสาทสั่งการมอเตอร์ และการปรับโครงสร้างการทำงานและสัณฐานวิทยา
การเกิดศักย์ไฟฟ้าแบบรวมหลายจุดในกล้ามเนื้อถือเป็นสัญญาณหลักอย่างหนึ่งของความเสียหายต่อเซลล์ประสาทสั่งการของไขสันหลัง ยกเว้นศักย์ไฟฟ้าแบบรวม "ไม่ร้ายแรง" ซึ่งบางครั้งตรวจพบในผู้ป่วยที่บ่นว่ากล้ามเนื้อกระตุกตลอดเวลา แต่ไม่พบอาการกล้ามเนื้ออ่อนแรงหรืออาการอื่น ๆ
ศักยภาพการรวมตัวกันของเส้นเดี่ยวยังสามารถตรวจพบได้ในโรคทางระบบประสาทและแม้แต่โรคทางกล้ามเนื้อเป็นหลัก เช่น โรคกล้ามเนื้ออักเสบ โรคกล้ามเนื้ออักเสบจากระบบต่อมไร้ท่อ โรคเมตาบอลิก และโรคกล้ามเนื้ออักเสบจากไมโตคอนเดรีย
มีการอธิบายถึงศักยภาพในการกระตุ้นกล้ามเนื้อที่เกิดขึ้นในนักกีฬาที่มีทักษะสูงหลังจากออกกำลังกายจนหมดแรง ศักยภาพดังกล่าวอาจเกิดขึ้นในคนที่มีสุขภาพแข็งแรงแต่ตื่นตัวได้ง่าย ในผู้ป่วยที่มีอาการอุโมงค์ประสาท โรคเส้นประสาทหลายเส้น และในผู้สูงอายุ อย่างไรก็ตาม แตกต่างจากโรคของเซลล์ประสาทสั่งการ จำนวนศักยภาพในกล้ามเนื้อนั้นน้อยมาก และพารามิเตอร์มักจะเป็นปกติ
พารามิเตอร์ของศักยภาพการรวมตัว (แอมพลิจูดและระยะเวลา) สอดคล้องกับพารามิเตอร์ของ MUAP ที่บันทึกไว้ในกล้ามเนื้อที่กำหนด และสามารถเปลี่ยนแปลงไปพร้อมๆ กันกับการเปลี่ยนแปลงของ MUAP ในระหว่างการพัฒนาของโรค
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในการวินิจฉัยโรคของเซลล์ประสาทสั่งการของไขสันหลังและเส้นประสาทส่วนปลาย
พยาธิสภาพทางระบบประสาทใดๆ ก็ตามจะมาพร้อมกับ DRP ซึ่งความรุนแรงจะขึ้นอยู่กับระดับความเสียหายของแหล่งประสาทและระดับของระบบประสาทส่วนปลายที่เกิดความเสียหาย ไม่ว่าจะเป็นเส้นประสาทหรือแอกซอน ในทั้งสองกรณี การทำงานที่สูญเสียไปจะกลับคืนมาเนื่องจากใยประสาทที่ยังคงเหลืออยู่ และใยประสาทจะเริ่มแตกแขนงอย่างหนาแน่น โดยสร้างหน่อจำนวนมากที่มุ่งไปที่ใยกล้ามเนื้อที่ถูกตัดเส้นประสาท การแตกแขนงนี้ได้รับชื่อเรียกในเอกสารต่างๆ ว่า "การแตกแขนง"
การแตกหน่อมีอยู่ 2 ประเภทหลัก ได้แก่ การแตกหน่อข้างเคียงและการแตกหน่อปลาย การแตกหน่อข้างเคียงคือการแตกกิ่งก้านของแอกซอนในบริเวณของต่อม Ranvier การแตกหน่อปลายสุดคือการแตกกิ่งก้านของส่วนสุดท้ายของแอกซอนที่ยังไม่มีไมอีลิน มีการแสดงให้เห็นว่าลักษณะของการแตกหน่อขึ้นอยู่กับลักษณะของปัจจัยที่ทำให้การควบคุมประสาทหยุดชะงัก ตัวอย่างเช่น ในกรณีของการมึนเมาจากโบทูลินัม การแตกกิ่งก้านจะเกิดขึ้นเฉพาะในบริเวณปลายสุด และในกรณีของการตัดเส้นประสาทด้วยการผ่าตัด การแตกหน่อทั้งปลายสุดและการแตกหน่อข้างเคียงจะเกิดขึ้น
ในการตรวจคลื่นไฟฟ้ากล้ามเนื้อ สภาวะของ MU ในแต่ละขั้นตอนของกระบวนการสร้างเส้นประสาทใหม่จะมีลักษณะเฉพาะคือ MUAP ที่มีแอมพลิจูดและระยะเวลาเพิ่มขึ้น ข้อยกเว้นคือระยะเริ่มต้นของรูปแบบกล้ามเนื้ออ่อนแรงของ ALS ซึ่งพารามิเตอร์ของ MUAP จะอยู่ในขอบเขตของการเปลี่ยนแปลงปกติเป็นเวลาหลายเดือน
เกณฑ์การตรวจคลื่นไฟฟ้ากล้ามเนื้อสำหรับโรคของเซลล์ประสาทสั่งการของไขสันหลัง
- การมีอยู่ของศักยภาพในการเชื่อมต่อที่เด่นชัด (เกณฑ์หลักสำหรับความเสียหายต่อเซลล์ประสาทสั่งการของไขสันหลัง)
- การเพิ่มขึ้นของพารามิเตอร์ของ PDE และโพลีเฟสของพวกเขา สะท้อนถึงความรุนแรงของกระบวนการสร้างเส้นประสาทขึ้นมาใหม่
- การปรากฏของกิจกรรมตามธรรมชาติของเส้นใยกล้ามเนื้อในกล้ามเนื้อ - PF และ POV บ่งบอกถึงการมีอยู่ของกระบวนการทำลายเส้นประสาทที่กำลังดำเนินอยู่
ศักยภาพในการรวมตัวของกระแสไฟฟ้าเป็นสัญญาณไฟฟ้าที่จำเป็นของความเสียหายต่อเซลล์ประสาทสั่งการของไขสันหลัง ศักยภาพนี้ตรวจพบได้ตั้งแต่ในระยะเริ่มแรกของกระบวนการทางพยาธิวิทยา แม้กระทั่งก่อนที่จะปรากฏสัญญาณของการตัดเส้นประสาท
เนื่องจากโรคของเซลล์ประสาทเป็นกระบวนการที่ต่อเนื่องและต่อเนื่องของการทำลายและการสร้างเซลล์ประสาทใหม่ เมื่อเซลล์ประสาทสั่งการตายจำนวนมากและเซลล์ประสาทสั่งการจำนวนหนึ่งถูกทำลายในเวลาเดียวกัน เซลล์ประสาทสั่งการจะขยายใหญ่ขึ้นเรื่อยๆ และระยะเวลาและแอมพลิจูดของพวกมันจะเพิ่มขึ้น ระดับของการเพิ่มขึ้นขึ้นอยู่กับระยะเวลาและระยะของโรค
ความรุนแรงของ PF และ POV ขึ้นอยู่กับความรุนแรงของกระบวนการทางพยาธิวิทยาและระดับของการทำลายเส้นประสาทของกล้ามเนื้อ ในโรคที่ลุกลามอย่างรวดเร็ว (เช่น ALS) PF และ POV พบได้ในกล้ามเนื้อส่วนใหญ่ ในโรคที่ลุกลามช้า (กล้ามเนื้ออ่อนแรงของไขสันหลังบางประเภท) พบเพียงครึ่งหนึ่งของกล้ามเนื้อ และในกลุ่มอาการหลังโรคโปลิโอ พบน้อยกว่าหนึ่งในสาม
เกณฑ์การตรวจคลื่นไฟฟ้ากล้ามเนื้อสำหรับโรคของแอกซอนเส้นประสาทส่วนปลาย
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในการวินิจฉัยโรคเส้นประสาทส่วนปลายเป็นวิธีการตรวจเพิ่มเติมแต่จำเป็นที่จะช่วยระบุระดับความเสียหายของกล้ามเนื้อที่ควบคุมโดยเส้นประสาทที่ได้รับผลกระทบ การศึกษานี้ช่วยให้สามารถชี้แจงถึงการมีอยู่ของสัญญาณของการทำลายเส้นประสาท (SF) ระดับการสูญเสียของเส้นใยกล้ามเนื้อในกล้ามเนื้อ (จำนวน MUF ทั้งหมดและการมีอยู่ของ MUF ขนาดยักษ์) ความรุนแรงของการสร้างเส้นประสาทใหม่และประสิทธิผลของการสร้างเส้นประสาทใหม่ (ระดับการเพิ่มขึ้นของพารามิเตอร์ MUF แอมพลิจูดสูงสุดของ MUF ในกล้ามเนื้อ)
สัญญาณไฟฟ้ากล้ามเนื้อหลักของกระบวนการแอกซอน:
- เพิ่มค่าเฉลี่ยของแอมพลิจูดของ PDE;
- การมีอยู่ของ PF และ POV (พร้อมการทำลายเส้นประสาทในปัจจุบัน)
- เพิ่มระยะเวลาของ PDE (ค่าเฉลี่ยอาจอยู่ในขอบเขตปกติ เช่น ±12%)
- โพลีฟาเซียของ PDE
- ศักยภาพในการรวมกันของกล้ามเนื้อเดี่ยว (ไม่ใช่ในแต่ละกล้ามเนื้อ)
ในกรณีที่เกิดความเสียหายต่อแอกซอนของเส้นประสาทส่วนปลาย (โรคพหุประสาทหลายชนิด) DRP ก็เกิดขึ้นเช่นกัน แต่ความรุนแรงจะน้อยกว่ามากเมื่อเทียบกับโรคของเส้นประสาท ดังนั้น MUAP จึงเพิ่มขึ้นในระดับที่น้อยกว่ามาก อย่างไรก็ตาม กฎพื้นฐานของการเปลี่ยนแปลง MUAP ในโรคที่เกิดจากเส้นประสาทยังใช้ได้กับความเสียหายต่อแอกซอนของเส้นประสาทสั่งการ (กล่าวคือ ระดับของการเพิ่มขึ้นของพารามิเตอร์ MUAP และโพลีเฟสของพารามิเตอร์เหล่านี้ขึ้นอยู่กับระดับความเสียหายของเส้นประสาทและความรุนแรงของการสร้างเส้นประสาทใหม่) ข้อยกเว้นคือสภาวะทางพยาธิวิทยาที่มาพร้อมกับการตายอย่างรวดเร็วของแอกซอนของเส้นประสาทสั่งการเนื่องจากการบาดเจ็บ (หรือสภาวะทางพยาธิวิทยาอื่นๆ ที่นำไปสู่การตายจำนวนมากของแอกซอน) ในกรณีนี้ MUAP ขนาดยักษ์เดียวกัน (ที่มีแอมพลิจูดมากกว่า 5,000 μV) จะปรากฏขึ้นเช่นเดียวกับในโรคของเส้นประสาท MUAP ดังกล่าวพบได้ในพยาธิวิทยาของแอกซอนในระยะยาว CIDP และอะไมโอโทรฟีของเส้นประสาท
หากในโรคโพลีนิวโรพาธีของแอกซอน แอมพลิจูดของ MUAP เพิ่มขึ้นก่อนอื่น ในกระบวนการทำลายไมอีลิน ซึ่งทำให้สภาพการทำงานของกล้ามเนื้อเสื่อมลง (ความแข็งแรงลดลง) ค่าเฉลี่ยของระยะเวลาของ MUAP ก็จะค่อยๆ เพิ่มขึ้น โดยพบ MUAP แบบโพลีเฟสและศักย์การรวมกลุ่มได้บ่อยกว่าอย่างมีนัยสำคัญเมื่อเทียบกับกระบวนการแอกซอน และพบ PF และ POV น้อยกว่า
 [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
การตรวจคลื่นไฟฟ้ากล้ามเนื้อด้วยเข็มในการวินิจฉัยโรคซินแนปส์และโรคกล้ามเนื้อหลัก
โรคทางกล้ามเนื้อซินแนปส์และโรคทางกล้ามเนื้อหลักมักมีระยะเวลาเฉลี่ยของ MUAP ลดลง ระดับระยะเวลาที่ลดลงของ MUAP จะสัมพันธ์กับการลดลงของความแข็งแรง ในบางกรณี พารามิเตอร์ของ MUAP จะอยู่ในช่วงปกติ และใน PMD พารามิเตอร์อาจเพิ่มขึ้นได้ด้วย

