ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
พาราเมทริติส
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
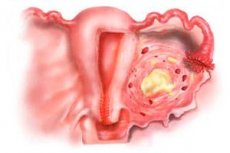
สาเหตุ การกำหนดพารามิเตอร์
มักเกิดขึ้นจากภาวะแทรกซ้อนของการแท้งบุตร (ส่วนใหญ่เกิดขึ้นนอกโรงพยาบาล) และการคลอดบุตร อาจเกิดพาราเมทริติสร่วมกับการอักเสบของอวัยวะที่อยู่ติดกับมดลูก (ทวารหนัก ไส้ติ่ง ฯลฯ) ในกรณีนี้ เชื้อโรคจะแทรกซึมเข้าไปในเนื้อเยื่อมดลูก โดยปกติจะผ่านทางน้ำเหลือง ในกรณีของการติดเชื้อทางเลือดของเนื้อเยื่อมดลูก พาราเมทริติสอาจเป็นภาวะแทรกซ้อนของโรคติดเชื้อทั่วไป (ไข้หวัดใหญ่ ต่อมทอนซิลอักเสบ ฯลฯ)
กลไกการเกิดโรค
ในกรณีส่วนใหญ่ พาราเมทริติสจะเกิดขึ้นเมื่อมีแผลเป็นหนองที่ส่วนต่อขยายของมดลูก เนื่องมาจากเนื้อเยื่อพาราเมทริติสมีส่วนเกี่ยวข้องในกระบวนการอักเสบ เส้นทางการติดเชื้อส่วนใหญ่เกิดขึ้นต่อเนื่อง พาราเมทริติสหลังคลอดและหลังการแท้งบุตรพบได้น้อยมากในปัจจุบัน เส้นทางการติดเชื้อของเนื้อเยื่อเกิดขึ้นจากน้ำเหลือง กระบวนการอักเสบในเนื้อเยื่อแพร่กระจายไปตามหลอดน้ำเหลืองและหลอดเลือดดำ
อาการ การกำหนดพารามิเตอร์
อาการของโรคพาราเมทริติสส่วนใหญ่มักสัมพันธ์กับกระบวนการอักเสบที่รุนแรง อาการเริ่มแรกคืออาการปวดท้องน้อยอย่างต่อเนื่องรุนแรง ร้าวไปที่กระดูกเชิงกรานและหลังส่วนล่าง เมื่อโรคดำเนินไป อาการของผู้ป่วยจะแย่ลง อุณหภูมิร่างกายจะสูงขึ้นถึง 38-39°C มีอาการอ่อนแรง กระหายน้ำ ปวดศีรษะ ผู้ป่วยจะอยู่ในท่าที่ต้องฝืนตัวเอง โดยจะงอตัวและเอาขาไปไว้ที่ท้องด้านที่ได้รับผลกระทบ
ชีพจรจะสัมพันธ์กับอุณหภูมิ การปัสสาวะและถ่ายอุจจาระอาจทำได้ยาก
การตรวจภายในช่องคลอดจะตรวจพบก้อนเนื้อหนาแข็งที่เคลื่อนไหวไม่ได้และเจ็บปวดบริเวณด้านข้างของมดลูก โดยเริ่มจากมดลูกและไปถึงผนังอุ้งเชิงกราน มดลูกเบี่ยงไปทางด้านที่ปกติ
มันเจ็บที่ไหน?
ขั้นตอน
การพัฒนาและความก้าวหน้าของอาการพาราเมทริติสต้องผ่านหลายระยะ
- ระยะของการหลั่งของเหลวจะสอดคล้องกับระยะเริ่มต้นของการอักเสบของพาราเมทริติส
- ระยะการแทรกซึม (การอัดแน่นของของเหลว) คือการแทนที่ของเหลวด้วยของเหลวที่แทรกซึมหนาแน่น (บางครั้งหนาแน่นมาก) อย่างค่อยเป็นค่อยไป ซึ่งเกิดจากการสะสมของไฟบริน โดยทั่วไป การรักษาจะหยุดการอักเสบเฉียบพลันในส่วนประกอบ และช่วยลดอาการของพาราเมทริติสร่วมด้วย การดำเนินไปของพาราเมทริติสในผู้ป่วยเหล่านี้จะจำกัดอยู่แค่ระยะการแทรกซึม ขนาดของของเหลวที่แทรกซึมในบริเวณพาราเมทริติสจะค่อยๆ ลดลง แต่จะยังคงเหลือพื้นที่การแทรกซึมที่เหลืออยู่เสมอ
- ระยะการซึมมีลักษณะเด่นคือมีฝีหนองจำนวนมากในโครงสร้างที่แทรกซึม ในบางกรณีที่พบได้น้อย (3.1%) อาจเกิดการละลายของหนองทั้งหมดในเนื้อเยื่อพาราเมทเรียม
ในระหว่างพาราเมทริติส ระยะของการซึมผ่าน การไหลซึม และการอัดตัว (เป็นแผลเป็น) จะถูกแยกออก ในระยะที่มีการไหลซึม การไหลซึมอาจกลายเป็นหนองและเกิดพาราเมทริติสแบบมีหนอง
รูปแบบ
มีพารามิเตอร์ด้านหน้า ด้านหลัง และด้านข้าง โดยพารามิเตอร์ด้านหลังพบได้บ่อยเป็นพิเศษ (ประมาณ 90%)
ภาวะแทรกซ้อนและผลกระทบ
เมื่อสารแทรกซึมพาราเมตริกกลายเป็นหนอง อาการของผู้ป่วยจะแย่ลง อาการปวดจะรุนแรงขึ้น อุณหภูมิร่างกายสูงขึ้น หนาวสั่น เม็ดเลือดขาวเคลื่อนไปทางซ้ายและระดับ LII เพิ่มขึ้น และมีอาการปัสสาวะลำบากมากขึ้น การตรวจช่องคลอดจะพบว่าสารแทรกซึมนิ่มลงและเปลี่ยนแปลงไปมา ส่งผลให้ช่องคลอดยื่นออกมา อาการของผู้ป่วยดีขึ้นในระยะสั้น การมีหนองในช่องคลอด (ในปัสสาวะหรืออุจจาระ) บ่งชี้ถึงการแตกของฝี
การเกิดฝีจะทำให้โรคที่เป็นต้นเหตุรุนแรงมากขึ้น และสามารถลุกลามไปในทิศทางต่างๆ ได้
- ส่วนใหญ่การละลายของหนองมักเกิดขึ้นที่ส่วนล่างของพารามีเทรียมและบริเวณเรตินาคูลัมยูทีรี ผนังของกระเพาะปัสสาวะมีส่วนเกี่ยวข้องในกระบวนการนี้ โดยจะมีอาการปวดขณะปัสสาวะ ซึ่งถือเป็นสัญญาณเตือนถึงการเริ่มต้นของการทะลุของฝีในกระเพาะปัสสาวะ
- การเกิดฝีและการแพร่กระจายของหนองนั้นเกิดขึ้นไม่บ่อยนัก โดยหนองจะเคลื่อนขึ้นและไปข้างหน้าในทิศทางของเอ็นกลม จากนั้นจึงเกิดการแทรกซึมของหนองในวงกว้างตามผนังด้านข้างของอุ้งเชิงกรานและเหนือเอ็นขาหนีบ (พูพาร์ต) ตำแหน่งที่เกิดฝีนี้เรียกว่า "ฝีดูพูยเตรน" ในผู้ป่วยเหล่านี้ มักจะตรวจพบการแทรกซึมที่หนาแน่นและเจ็บปวดอย่างรุนแรงเหนือเอ็นขาหนีบ ทำให้เกิดความไม่สมมาตรที่มองเห็นได้ของผนังหน้าท้องด้านหน้า และผิวหนังจะเกิดภาวะเลือดคั่ง
- ภาวะที่อันตรายที่สุดของการหนองของเนื้อเยื่อพาราเมทริติสในผู้ป่วยที่มีโรคหนองของส่วนประกอบของมดลูกคือการพัฒนาของฝีในบริเวณ plexus lymphaticus spermaticus ซึ่งเรียกว่าพาราเมทริติสด้านข้างส่วนบน สาเหตุเกิดจากการที่น้ำและหนองแพร่กระจายไปตามส่วนหลังของเนื้อเยื่อพาราเมทริติสไปยังผนังของอุ้งเชิงกรานเล็กและใหญ่ และจากตรงนี้ มุ่งหน้าไปด้านหลังลำไส้ใหญ่ส่วนซีคัมหรือลำไส้ใหญ่ส่วนซิกมอยด์ อาจ "ลิ้น" ขึ้นไปยังเนื้อเยื่อพาราเนฟริกไปยังไต ทำให้เกิดฝีพาราเนฟริกและบางครั้งอาจเกิดที่ใต้กะบังลม อาการทางคลินิกของพาราเมทริติสดังกล่าวมักเริ่มต้นด้วยการพัฒนาของการอักเสบรอบนอกของหลอดเลือดดำอุ้งเชิงกรานภายนอก ในขณะที่การเกิดลิ่มเลือดในรูปแบบรุนแรงอาจเกิดขึ้นได้ ต้นขาด้านในที่ได้รับผลกระทบมีขนาดใหญ่ขึ้น โดยเริ่มจากบริเวณเอ็นขาหนีบ มีอาการเขียวคล้ำอย่างเห็นได้ชัด และเพิ่มขึ้นไปทางรอบนอกและปวดร้าวที่ขา อาการบวมและปวดจะค่อยๆ ลดลงหลังจาก 2-3 วัน ซึ่งสอดคล้องกับการเกิดการไหลออกทางอ้อม ความรุนแรงของอาการที่ระบุไว้ขึ้นอยู่กับความชุกของการเกิดลิ่มเลือดและความลึกของการอุดตันของหลอดเลือด ควรสังเกตว่าด้วยภาวะแทรกซ้อนดังกล่าว การอุดตันอย่างสมบูรณ์ของหลอดเลือดดำอุ้งเชิงกรานภายนอกแทบจะไม่เกิดขึ้น แต่มีความเสี่ยงต่อการเกิดลิ่มเลือดอุดตันอยู่เสมอ ในเรื่องนี้ การรักษาผู้หญิงเหล่านี้เป็นเรื่องยากโดยเฉพาะ และควรมีมาตรการต่างๆ ครบถ้วนเพื่อหยุดยั้งภาวะหลอดเลือดดำอักเสบและลิ่มเลือดอุดตัน และป้องกันภาวะเส้นเลือดอุดตัน
- ภาวะแทรกซ้อนที่น่ากลัวอีกอย่างหนึ่งคือการแพร่กระจายของกระบวนการเป็นหนองไปยังเนื้อเยื่อรอบไต ในตอนแรก พาราเนฟริติสจะเกิดขึ้นเป็นกระบวนการที่จำกัด แต่จากนั้นจะจับแคปซูลไขมันทั้งหมดอย่างรวดเร็ว ส่งผลให้เกิดการพัฒนาของเสมหะ ในทางคลินิก ในระยะเริ่มต้น พาราเนฟริติสจะแสดงอาการด้วยอาการของโรคสะเก็ดเงิน ขาที่ได้รับผลกระทบจะงอที่หัวเข่าและข้อสะโพก และยกขึ้นเล็กน้อยที่ท้อง เมื่อพยายามเหยียดขา อาการปวดอย่างรุนแรงที่บริเวณอุ้งเชิงกรานจะรุนแรงขึ้น ในเวลาเดียวกัน อุณหภูมิร่างกายจะสูงขึ้นเรื่อยๆ (สูงถึง 39-40 ° C) จำนวนเม็ดเลือดขาวเพิ่มขึ้นอย่างรวดเร็วทุกชั่วโมง การเปลี่ยนแปลงของนิวโทรฟิลก็เกิดขึ้นเช่นกัน และความรุนแรงของอาการพิษก็เพิ่มขึ้น อาการบวมโดยไม่มีขอบเขตชัดเจนจะปรากฏที่ด้านหลังในบริเวณไต ส่วนโค้งของเอวจะเรียบเนียนขึ้น
การวินิจฉัย การกำหนดพารามิเตอร์
ระหว่างการตรวจช่องคลอด พยาธิวิทยาทางนรีเวชหลักจะถูกระบุในผู้ป่วย นั่นคือ การรวมตัวของการอักเสบของเนื้อเยื่อ (มดลูก ส่วนประกอบ และอวัยวะที่อยู่ติดกัน) โดยไม่สามารถระบุอวัยวะได้อย่างชัดเจน ในกรณีที่มีกระบวนการสองข้าง มดลูกมักจะมีรูปร่างที่ไม่ชัดเจน ในระหว่างการตรวจพารามีเทรียม จะมีการตรวจพบการแทรกซึมที่มีความสม่ำเสมอแตกต่างกันไปขึ้นอยู่กับระยะของกระบวนการ ตั้งแต่ความหนาแน่นของเนื้อไม้ในระยะการแทรกซึมไปจนถึงการไม่สม่ำเสมอพร้อมบริเวณที่อ่อนตัวลงระหว่างการซึม การแทรกซึมอาจมีขนาดแตกต่างกันขึ้นอยู่กับความรุนแรงของกระบวนการหรือระยะของกระบวนการ ดังนั้น ในระยะเริ่มต้นหรือระยะการดูดซึม การแทรกซึมจะมีลักษณะเป็นปลอกหุ้ม "ห่อหุ้ม" ปากมดลูกและมดลูก ในระยะการแทรกซึม ในขั้นตอนที่รุนแรง พวกมันอาจไปถึงผนังด้านข้างของอุ้งเชิงกราน กระดูกเชิงกราน และหัวหน่าว เยื่อเมือกของช่องคลอด (ช่องคลอด) ในบริเวณที่เนื้อเยื่อเซลล์แทรกซึมจะนิ่ง ช่องคลอดจะสั้นลง
ในผู้ป่วยที่ได้รับการผ่าตัด เนื้องอกจะอยู่ที่บริเวณกึ่งกลางของอุ้งเชิงกรานเหนือตอปากมดลูกหรือครอบคลุมครึ่งหนึ่งของอุ้งเชิงกรานเล็ก เนื้อเยื่อทั้งหมดจะนิ่งสนิทและไม่มีรูปร่างที่ชัดเจน
อาการที่บ่งชี้การเกิดฝีในบริเวณพารามีเทรียมคือ ปวดแตกหรือปวดตุบๆ อุณหภูมิร่างกายสูง และมักหนาวสั่น
ฝีพารามีเทรียม (โดยเฉพาะฝีที่เกิดจากภาวะแทรกซ้อนหลังการผ่าตัด) อาจทะลุเข้าไปในอวัยวะกลวงที่อยู่ติดกัน (ส่วนปลายของลำไส้หรือกระเพาะปัสสาวะ) ในกรณีดังกล่าว อาจมีอาการของการเกิดฝีก่อน และหากไม่ได้รับการรักษาอย่างทันท่วงที อาจมีอาการของการเกิดฝีทะลุเข้าไปในอวัยวะที่เกี่ยวข้อง
ในระหว่างการตรวจทางช่องคลอด จะมีการตรวจพบกลุ่มของอวัยวะภายในช่องเชิงกรานด้วย ซึ่งรวมถึงส่วนที่ได้รับผลกระทบ มดลูก เยื่อหุ้มลำไส้ ห่วงลำไส้ กระเพาะปัสสาวะที่ถูกแทรกซึม การคลำไม่สามารถระบุตำแหน่งสัมพันธ์ของอวัยวะที่รวมอยู่ในกลุ่มนี้ได้ แต่สามารถระบุสัญญาณที่เป็นลักษณะเฉพาะของภาวะแทรกซ้อนที่เกิดขึ้นได้เสมอ:
- พารามีเทรียมที่ได้รับผลกระทบถูกแทรกซึม ทำให้เจ็บปวดอย่างรุนแรง พารามีเทรียมสามารถไปถึงกระดูกเชิงกรานและแพร่กระจายไปที่ผนังหน้าท้องได้
- ส่วนโค้งด้านข้างสั้นลงอย่างรวดเร็ว
- ปากมดลูกตั้งอยู่ในตำแหน่งที่ไม่สมมาตรเมื่อเทียบกับเส้นกึ่งกลาง และเลื่อนไปในด้านตรงข้ามกับรอยโรคบริเวณพารามีเทรียมและการก่อตัวของฝี
- ในทางปฏิบัติแล้ว การเคลื่อนตัวของอวัยวะในอุ้งเชิงกราน (conglomerate) เป็นเรื่องที่เป็นไปไม่ได้เลย
จำเป็นต้องทำการตรวจทางทวารหนักและช่องคลอดเพื่อระบุการหย่อนของเนื้อเยื่อที่แทรกซึมหรือฝีหนองในทวารหนักและตรวจดูสภาพของเยื่อเมือกเหนือเยื่อเมือกนั้น (เคลื่อนที่ได้ เคลื่อนไหวได้จำกัด เคลื่อนไหวไม่ได้) ซึ่งต้องสะท้อนถึงข้อเท็จจริงและระดับของการมีส่วนร่วมของผนังด้านหน้าหรือด้านข้างของทวารหนักในกระบวนการอักเสบ
วิธีการวินิจฉัยเพิ่มเติมหลัก คือ เอคโคกราฟี
นอกจากเกณฑ์อัลตราซาวนด์ที่อธิบายไว้ข้างต้นสำหรับความเสียหายของมดลูกและส่วนต่อพ่วงแล้ว ผู้ป่วยที่มีอาการพาราเมทริติสยังมีสัญญาณเอคโคกราฟีของความเสียหายต่อช่องว่างเซลล์ของอุ้งเชิงกรานเล็กดังต่อไปนี้:
- การอักเสบที่แทรกซึมเข้าไปในอุ้งเชิงกรานเล็กจะถูกกำหนดบนเอคโคแกรมเป็นกลุ่มเสียงสะท้อนบวกที่มีรูปร่างไม่สม่ำเสมอโดยไม่มีแคปซูลที่ชัดเจนและรูปร่างและขอบเขตที่แม่นยำ ขนาดของพวกมันอาจแตกต่างกัน ในบางกรณี กลุ่มอาการแทรกซึมอาจไปถึงกระดูกเชิงกราน
- ลักษณะเฉพาะของสิ่งที่แทรกซึมคือการสร้างเสียงสะท้อนที่ลดลงเมื่อเทียบกับเนื้อเยื่อโดยรอบ และเมื่อเกิดการกลายเป็นหนอง จะมีโครงสร้างเป็นซีสต์หนึ่งรายการหรือมากกว่านั้นที่มีแคปซูลใสและมีเนื้อหาที่ไม่เป็นเนื้อเดียวกันหนา
ตามข้อมูลของเรา เนื้อหาข้อมูลของวิธีการเอกซเรย์คอมพิวเตอร์ในการวินิจฉัยฝีพารามีเทรียมคือ 80% และในการระบุภาวะตับอักเสบและตับอักเสบคือ 68.88%
นอกจากพยาธิวิทยาหลักแล้ว ภาพเอกซเรย์ยังแสดงให้เห็นความสามารถในการสะท้อนเสียงที่ลดลงของเนื้อเยื่อพาราเมตริก ซึ่งอาจมีโพรงที่มีความหนาแน่นลดลง (เนื้อหาที่เป็นหนอง)
การพัฒนาของพาราเมทริติสที่แทรกซึมบางครั้งนำไปสู่การเสียรูปอย่างมีนัยสำคัญ การกดทับของท่อไต และการพัฒนาของไฮโดรยูเรเตอร์และไตบวมน้ำอย่างชัดเจน ซึ่งจำเป็นต้องใส่สายสวนท่อไตและใส่สเตนต์ท่อปัสสาวะ พาราเมทริติสที่แทรกซึมทำให้เกิดการสร้างท่อปัสสาวะโปลิโอเอ็กตาซิสไม่เพียงแต่เป็นผลจากการสร้างสิ่งกีดขวางทางกลต่อการไหลออกของปัสสาวะเท่านั้น แต่ยังเกิดจากการละเมิดการทำงานของระบบประสาทและกล้ามเนื้อของท่อไตภายใต้อิทธิพลของกระบวนการอักเสบอีกด้วย ควรเน้นย้ำว่าในกระบวนการตรวจด้วยวิธีการเพิ่มเติม ตรวจพบไตอักเสบใน 78% ซึ่งไม่มีอาการทางคลินิกแบบคลาสสิก
ความรุนแรงของโรคไตวายเรื้อรังขึ้นอยู่กับระยะเวลาของโรค ความรุนแรง ความถี่ และระยะเวลาของการกำเริบของโรคโดยตรง สิ่งสำคัญคือต้องเน้นย้ำว่าในกรณีที่มีกระบวนการเกิดหนองมากขึ้นเรื่อยๆ ความสามารถในการทำงานของไตจะเสื่อมลงเรื่อยๆ จนกระทั่งกลายเป็นโรคร้ายแรงอย่างไตวายเรื้อรัง
ดังนั้น ผู้ป่วยทุกรายที่มีการอักเสบเป็นหนองในรูปแบบซับซ้อนซึ่งมีการแทรกซึมของพารามีเทรียมจะต้องเข้ารับการตรวจเอคโคกราฟีไต
เมื่อไตบวมน้ำเป็นผลจากการตีบแคบของท่อไตเนื่องจากการอักเสบหรือไตอักเสบ เส้นผ่านศูนย์กลางของอุ้งเชิงกรานของไตมักจะเกินค่าปกติ (3 ซม.) ในขณะที่อัตราส่วนความหนาของเนื้อไตและระบบกระดูกเชิงกรานจะเลื่อนไปทางหลังและอยู่ที่ 1.5:1 หรือ 1:1 (โดยค่าปกติคือ 2:1) การวินิจฉัยภาวะไตบวมน้ำจะกระทำได้หากเส้นผ่านศูนย์กลางของท่อไตมีขนาด 1 ซม. ขึ้นไป
การถ่ายภาพระบบทางเดินปัสสาวะมีความจำเป็นสำหรับผู้ป่วยที่มีภาวะไตบวมน้ำในระดับต่างๆ หรือภาวะท่อไตบวมน้ำ ซึ่งตรวจพบระหว่างการตรวจอัลตราซาวนด์ของไต อาการตีบแคบของท่อไตระหว่างการถ่ายภาพระบบทางเดินปัสสาวะจะสังเกตได้ชัดเจนคือท่อไตแคบลงในบริเวณอุ้งเชิงกราน
เพื่อศึกษาการทำงานของไต ผู้ป่วยทุกรายที่มีโรคติดเชื้อหนองในอวัยวะสืบพันธุ์ภายในอย่างรุนแรงจะต้องเข้ารับการตรวจไตด้วยไอโซโทปรังสีทั้งก่อนและหลังการผ่าตัด ในโรคที่มีหนองในรุนแรง กราฟไตแบบไอโซเทนูริกหรือแบบไม่มีการทำงานจะเด่นชัดกว่า
การส่องกล้องกระเพาะปัสสาวะเหมาะสำหรับผู้ป่วยที่มีอาการพาราเมทริติสและมีอาการทางคลินิกที่เสี่ยงต่อการทะลุเข้าไปในกระเพาะปัสสาวะ ในกรณีนี้ จะตรวจพบอาการบวมเป็นตุ่มของเยื่อบุกระเพาะปัสสาวะ ซึ่งสอดคล้องกับการอักเสบที่แทรกซึมและยื่นออกมาทางกระเพาะปัสสาวะ และหลอดเลือดขยายตัว
สิ่งที่ต้องตรวจสอบ?
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคในผู้ป่วยที่มีการแทรกซึมในอุ้งเชิงกรานนั้นจะทำโดยหลักแล้วกับเนื้องอกร้ายของมดลูกและส่วนต่อพ่วง การดำเนินไปอย่างรวดเร็วของโรค ความสัมพันธ์เชิงสาเหตุกับปัจจัยเสี่ยง (โดยเฉพาะอย่างยิ่งการใช้ห่วงอนามัย) เกณฑ์การตรวจทางห้องปฏิบัติการที่แพร่หลายของการอักเสบเป็นหนอง การถดถอยอย่างชัดเจนของโครงสร้างทางพยาธิวิทยาที่สามารถสัมผัสได้และพารามิเตอร์ทางห้องปฏิบัติการภายใต้อิทธิพลของการรักษาด้วยยาต้านการอักเสบและการให้สารน้ำทางเส้นเลือดที่ซับซ้อน ทำให้เราสามารถสันนิษฐานถึงสาเหตุของการอักเสบของโรคได้ มิฉะนั้น จำเป็นต้องปรึกษาหารือกับแพทย์ผู้เชี่ยวชาญด้านเนื้องอกวิทยาอย่างทันท่วงที รวมถึงการไม่ใช้การบำบัดทางกายภาพบำบัดโดยเด็ดขาดจนกว่าจะวินิจฉัยได้ชัดเจน
ใครจะติดต่อได้บ้าง?
การรักษา การกำหนดพารามิเตอร์
ผู้ป่วยที่มีอาการพาราเมทริติสต้องเข้ารับการรักษาในโรงพยาบาลโดยบังคับ การรักษาพาราเมทริติสขึ้นอยู่กับระยะของโรค ในระยะเฉียบพลัน แพทย์จะสั่งให้ประคบน้ำแข็งบริเวณช่องท้องส่วนล่าง และทำการรักษาแบบอนุรักษ์นิยมที่ซับซ้อน ในระยะที่อาการดีขึ้น (การบีบตัว) การรักษาจะเสริมด้วยขั้นตอนการกายภาพบำบัด (อัลตราซาวนด์ อิเล็กโทรโฟรีซิส ฯลฯ) และยากระตุ้นชีวภาพ
ในกรณีที่มีหนองจากการอักเสบของเยื่อบุโพรงมดลูก การรักษาด้วยการผ่าตัดจะได้รับการแนะนำ โดยการเปิดฝีผ่านทางช่องคลอด (การผ่าตัดตัดลำไส้ใหญ่) และการระบายของเหลว
การถ่ายโอนพาราเมทริติสทำให้เกิดการเปลี่ยนแปลงของแผลเป็นที่ชัดเจน โดยทำให้มดลูกเคลื่อนไปทางด้านของโรค และบางครั้งอาจมีอาการปวดและประจำเดือนผิดปกติร่วมด้วย


 [
[