ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การตรวจตาภายใต้แสงด้านข้าง (โฟกัส) และแสงที่ส่องผ่าน
ตรวจสอบล่าสุด: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
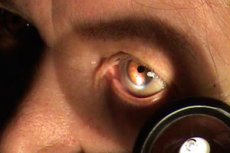
วิธีการนี้ได้รับการออกแบบมาเพื่อตรวจจับการเปลี่ยนแปลงเล็กน้อยในส่วนหน้าของลูกตา
การตรวจจะทำในห้องมืดโดยใช้โคมไฟตั้งโต๊ะที่ติดตั้งไว้ทางด้านซ้ายและด้านหน้าของผู้ป่วยในระยะห่าง 40-50 ซม. ในระดับใบหน้าของผู้ป่วย จะใช้แว่นขยายตรวจตาที่มีกำลังขยาย 13.0 หรือ 20.0 D แพทย์จะยืนตรงข้ามกับผู้ป่วย โดยให้เท้าของผู้ป่วยอยู่ทางด้านซ้ายของเท้าของผู้ป่วย จากนั้นแพทย์จะใช้มือขวาถือแว่นขยาย หันศีรษะของผู้ป่วยไปทางแหล่งกำเนิดแสงเล็กน้อย และฉายแสงไปที่ลูกตา แว่นขยายจะต้องวางอยู่ระหว่างแหล่งกำเนิดแสงและดวงตาของผู้ป่วย โดยคำนึงถึงระยะโฟกัส (7-8 หรือ 5-6 ซม.) เพื่อให้แสงที่ผ่านกระจกโฟกัสไปที่บริเวณใดบริเวณหนึ่งของลูกตาที่จะตรวจ การส่องสว่างบริเวณนี้ให้สว่างสดใสโดยตัดกับบริเวณข้างเคียงทำให้สามารถตรวจสอบโครงสร้างแต่ละส่วนได้อย่างละเอียด วิธีการนี้เรียกว่าการส่องด้านข้างเนื่องจากแว่นขยายตั้งอยู่ทางด้านข้างของดวงตา
เมื่อตรวจดูสเกลอร่า จะสังเกตสีและสภาพของหลอดเลือด โดยปกติแล้วสเกลอร่าจะมีสีขาว มองเห็นเฉพาะ หลอดเลือด ในเยื่อบุตา เท่านั้น ไม่สามารถมองเห็นเครือข่ายหลอดเลือดที่พันกันเป็นวงรอบกระจกตา ได้
กระจกตาโปร่งใส มันวาว เรียบ คล้ายกระจก ทรงกลม โดยปกติกระจกตาไม่มีหลอดเลือดของตัวเอง ห้องหน้าของลูกตาสามารถมองเห็นได้ผ่านกระจกตา ซึ่งความลึกจะมองเห็นได้ดีกว่าจากด้านข้าง ระยะห่างระหว่างแสงสะท้อนบนกระจกตาและม่านตาจะกำหนดความลึกของห้องหน้า (โดยปกติ ความลึกตรงกลางจะอยู่ที่ 3-3.5 มม.) ความชื้นที่เติมเข้าไปในห้องหน้ามักจะโปร่งใสอย่างสมบูรณ์ ในโรคบางชนิด อาจมีหนอง เลือด สะเก็ดของเหลว เมื่อตรวจม่านตาผ่านกระจกตา ให้สังเกตว่ามีการเปลี่ยนแปลงของสีและรูปแบบหรือไม่ มีการรวมตัวของเม็ดสีหยาบหรือไม่ ประเมินสภาพของขอบเม็ดสี ความกว้างและการเคลื่อนที่ของรูม่านตา สีของม่านตาขึ้นอยู่กับปริมาณของเม็ดสีในนั้น ซึ่งอาจตั้งแต่สีฟ้าอ่อนไปจนถึงสีน้ำตาลเข้ม การเปลี่ยนแปลงของสีของม่านตาสามารถตรวจพบได้โดยเปรียบเทียบกับสีของม่านตาของอีกตา เมื่อไม่มีเม็ดสี ม่านตาจะโปร่งใส มีสีแดงเนื่องจากเยื่อหลอดเลือด (เผือก) มีความโปร่งแสง โครงสร้างแบบเยื่อบางและแบบช่องว่างของม่านตาทำให้ม่านตามีลักษณะโปร่ง มองเห็นรูม่านตาและรากม่านตาได้ชัดเจน มีขอบสีน้ำตาลตามขอบของรูม่านตา ซึ่งเป็นส่วนหนึ่งของแผ่นเม็ดสีภายในของม่านตา หันออกสู่พื้นผิวด้านหน้า เมื่ออายุมากขึ้น ขอบนี้จะเริ่มสูญเสียเม็ดสี
การส่องไฟด้านข้างจะทำให้รูม่านตามีลักษณะเป็นวงกลมสีดำ สามารถตรวจรูม่านตาได้ 3 วิธี ได้แก่ การส่องกล้องตรวจรูม่านตา การตรวจวัดรูม่านตา และการตรวจรูม่านตา แต่ในทางคลินิก มักใช้ 2 วิธีแรก
การศึกษาเพื่อกำหนดขนาด (ความกว้าง) ของรูม่านตาโดยปกติจะดำเนินการในห้องที่มีแสงสว่าง โดยให้ผู้ป่วยมองไปในระยะไกลเหนือศีรษะของแพทย์ ให้ความสนใจกับรูปร่างและตำแหน่งของรูม่านตาโดยปกติแล้วรูม่านตาจะกลม และในสภาวะทางพยาธิวิทยา อาจเป็นรูปไข่ หยัก หรืออยู่ในตำแหน่งเยื้องศูนย์ ขนาดจะแตกต่างกันไปขึ้นอยู่กับแสงที่ส่องเข้ามา ตั้งแต่ 2.5 ถึง 4 มม. ในที่ที่มีแสงสว่าง รูม่านตาจะหดตัว และในที่มืด รูม่านตาจะขยายออก ขนาดของรูม่านตาขึ้นอยู่กับอายุ การหักเหของแสง และการรองรับของผู้ป่วย ความกว้างของรูม่านตาสามารถวัดได้ด้วยไม้บรรทัดมิลลิเมตร หรือแม่นยำกว่านั้นคือด้วยเครื่องวัดรูม่านตา

คุณสมบัติที่สำคัญประการหนึ่งของรูม่านตาคือการตอบสนองต่อแสงซึ่งแบ่งปฏิกิริยาได้ 3 ประเภท ได้แก่ ปฏิกิริยาโดยตรง ปฏิกิริยาตามความยินยอม ปฏิกิริยาต่อการบรรจบกัน และปฏิกิริยาที่ปรับให้เข้าที่
การกำหนดปฏิกิริยาโดยตรง: ขั้นแรก ให้ปิดตาทั้งสองข้างด้วยฝ่ามือเป็นเวลา 30-40 วินาที จากนั้นจึงลืมตาทีละข้าง ในกรณีนี้ รูม่านตาของตาที่เปิดจะแคบลงเมื่อแสงเข้าตา
ปฏิกิริยายินยอมจะถูกตรวจสอบดังนี้: ในขณะที่ปิดและเปิดตาข้างหนึ่ง ฉันจะสังเกตปฏิกิริยาของอีกข้างหนึ่ง การศึกษาจะดำเนินการในห้องมืดโดยใช้แสงจากจักษุแพทย์หรือโคมไฟผ่าตัด เมื่อเปิดตาข้างหนึ่ง รูม่านตาของอีกข้างจะขยาย และเมื่อเปิด รูม่านตาจะแคบลง
ปฏิกิริยาของรูม่านตาต่อความโค้งและการปรับโฟกัสจะประเมินดังนี้ ผู้ป่วยมองไปในระยะไกลก่อน จากนั้นจึงเลื่อนสายตาไปที่วัตถุที่อยู่ใกล้ (ปลายดินสอ ด้ามของจักษุแพทย์ ฯลฯ) ซึ่งอยู่ห่างจากผู้ป่วย 20-25 ซม. ในกรณีนี้ รูม่านตาทั้งสองข้างจะแคบลง
เมื่อตรวจด้วยวิธีการฉายแสงด้านข้าง จะมองไม่เห็นเลนส์ใส จุดทึบแสงแต่ละจุดจะถูกระบุหากอยู่ในชั้นผิวเผิน เมื่อต้อกระจกโตเต็มที่ รูม่านตาจะกลายเป็นสีขาว
การศึกษาการส่งผ่านแสง
วิธีนี้ใช้ในการตรวจสอบสื่อโปร่งใสทางแสงของลูกตา (กระจกตา ของเหลวในช่องหน้าเลนส์วุ้นตา ) เนื่องจากสามารถตรวจสอบกระจกตาและช่องหน้าได้อย่างละเอียดโดยใช้การฉายแสงทางด้านข้าง (โฟกัส) วิธีนี้จึงใช้เป็นหลักในการตรวจสอบเลนส์และวุ้นตา
แหล่งกำเนิดแสงจะถูกวางไว้ (ในห้องมืด) ด้านหลังและด้านซ้ายของผู้ป่วย แพทย์จะฉายแสงที่สะท้อนเข้าไปในรูม่านตาของผู้ป่วยโดยใช้เครื่องตรวจจักษุแบบกระจกซึ่งวางแนบกับตาขวาของผู้ป่วย สำหรับการตรวจอย่างละเอียดมากขึ้นจะต้องขยายรูม่านตาด้วยยาก่อนเมื่อลำแสงกระทบรูม่านตา รูม่านตาจะเริ่มเรืองแสงสีแดง ซึ่งเกิดจากการสะท้อนของแสงจากโครอยด์ (การสะท้อนจากก้นตา) ตามกฎของจุดโฟกัสคอนจูเกต แสงสะท้อนบางส่วนจะเข้าสู่ดวงตาของแพทย์ผ่านช่องเปิดในเครื่องตรวจจักษุ หากพบความทึบแสงคงที่หรือลอยอยู่บนเส้นทางของแสงที่สะท้อนจากก้นตา ก็จะเกิดการก่อตัวเป็นสีดำคงที่หรือเคลื่อนที่เป็นรูปร่างต่างๆ ขึ้นท่ามกลางแสงสีแดงสม่ำเสมอของก้นตา หากไม่สามารถตรวจพบความทึบแสงในกระจกตาและช่องหน้าด้วยแสงส่องด้านข้าง แสดงว่าการก่อตัวที่ตรวจพบในแสงที่ส่องผ่านเข้ามาคือความทึบแสงในเลนส์หรือวุ้นตา ความขุ่นมัวในวุ้นตาจะเคลื่อนที่ได้ เคลื่อนที่ได้แม้ลูกตาจะนิ่ง พื้นที่ขุ่นมัวในเลนส์จะคงที่และเคลื่อนที่ได้เฉพาะเมื่อลูกตาเคลื่อนไหวเท่านั้น เพื่อกำหนดความลึกของความขุ่นมัวในเลนส์ ผู้ป่วยจะถูกขอให้มองขึ้นแล้วมองลง หากความขุ่นมัวอยู่ในชั้นหน้า เมื่อแสงส่องผ่าน ความขุ่นมัวจะเคลื่อนที่ไปในทิศทางเดียวกัน หากความขุ่นมัวอยู่ในชั้นหลัง ความขุ่นมัวจะเคลื่อนที่ไปในทิศทางตรงข้าม

