ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ผื่นที่ไม่มีอาการคันในทารก
ตรวจสอบล่าสุด: 16.05.2024

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
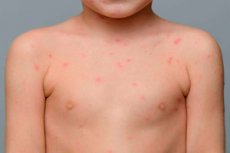
ในกรณีส่วนใหญ่ ผื่นที่ผิวหนังของเด็กทำให้เกิดอาการคัน แต่ก็เป็นไปได้ที่จะมีผื่นโดยไม่คันในเด็ก เกิดขึ้นเมื่อใดคือมีโรคอะไรบ้างที่มาพร้อมกับผื่นที่ไม่คัน?
สาเหตุ ของผื่นทารกที่ไม่มีอาการคัน
ผื่นที่ผิวหนัง(exanthema) และอาการคัน (pruritis) เป็นอาการทางคลินิกของโรคติดเชื้อและโรคผิวหนังหลายชนิด รวมถึงโรคทางระบบบางอย่าง รวมถึงโรคที่มีลักษณะเป็นภูมิต้านตนเอง
สาเหตุของผื่นที่ผิวหนังในเด็กที่ไม่มีอาการคันก็มีมากมายและหลากหลายเช่นกัน
ในทารก ไม่เพียงแต่อาจเกิดจากเหงื่อออกผลึกที่เกี่ยวข้องกับความร้อนสูงเกินไปในเด็กที่มีตุ่มใส (ถุงเล็กที่มีสารหลั่งในเซรุ่ม) แต่ยังปรากฏลักษณะของ maculo-papular (spotty-nodular) หรือ maculo-vesicular (spotty-pubescent) สีแดง ผื่นบนผิวหนัง - อาการของผื่นแดงที่เป็นพิษของทารกแรกเกิดซึ่งถือว่าไม่ทราบสาเหตุ[1]สำหรับข้อมูลเพิ่มเติม โปรดดู - เกิดผื่นแดงที่ผิวหนังของทารกแรกเกิด
ผื่นก้อนกลมเป็นหย่อมๆ ที่คอและลำตัวหลังจากมีไข้สูงในเด็กเป็นเวลาหลายวัน เป็นอาการของ Roseola ในวัยแรกเกิด (การคลายออกอย่างกะทันหันหรือโรคที่ 6) ซึ่งเป็นผลมาจากการติดเชื้อไวรัสเริมของมนุษย์ HHV-6 หรือ HHV-7.
การติดเชื้อไวรัสอื่นๆ ที่อาจทำให้เกิดผื่นคันโดยไม่มีอาการคัน ได้แก่:
- ไวรัสหัดเยอรมัน - ไวรัสหัดเยอรมันในเด็กซึ่งมีผื่นแดงเล็ก ๆ บนผิวหน้าเคลื่อนตัวอย่างรวดเร็วไปยังร่างกายและค่อยๆหายไปหลังจากสามถึงสี่วัน ในกรณีส่วนใหญ่ จะไม่มีอาการคัน[2]
- ไวรัสมอร์บิลลีเป็นไวรัสที่ทำให้เกิดโรคหัด โดยมีผื่นแดงเป็นปื้นเป็นหย่อม ๆ ปรากฏบนผิวหนังของใบหน้า ลำคอ (หลังใบหู) ในรอยพับของแขนขาโดยไม่มีอาการคันในเด็ก มีการผสานองค์ประกอบแต่ละอย่างเข้าด้วยกันอย่างค่อยเป็นค่อยไป[3]สัญญาณแรกและอาการอื่น ๆ ของโรคติดเชื้อที่แพร่หลายนี้มีรายละเอียดอยู่ในเอกสารเผยแพร่ - โรคหัดในเด็ก
- ไวรัส Epstein-Barr (ไวรัสเริม HHV-4) นำไปสู่การพัฒนาของเชื้อ mononucleosis - มีผื่นแดงมีไข้ปวดกล้ามเนื้อและข้อและอาการของต่อมทอนซิลอักเสบเฉียบพลัน[4]
- Enterovirus A71 ของตระกูล Picornaviridae และไวรัส Coxsackie A16 (อยู่ในสกุล enterovirus) ทำให้เกิดผื่นแดงจากการติดเชื้อในทารกและเด็กเล็ก - เปื่อย enteroviral vesicular ที่มีการคลายตัวหรือกลุ่มอาการมือเท้าปาก-[5][6]
ผื่นขนาดกลางหรือเล็กกว่าที่ไม่มีอาการคันในเด็ก - ในรูปแบบของจุดหรือก้อน - อาจเห็นได้ในรอยโรคจากไวรัสCoxsackie และการติดเชื้อ ECHO ในเด็กเช่นเดียวกับในรูปแบบส่วนใหญ่ของผื่นแดงติดเชื้อเช่น ผื่นแดงติดเชื้อของ จานอตติ-ครอสติ.[7]
ไวรัส Coxsackie, HHV-6, HHV-5 (cytomegalovirus) และ parvovirus B19 มีความเกี่ยวข้องกับการพัฒนาของ acrodermatitis papular ในเด็ก ผื่นแดงที่เรียงตัวกันแบบสมมาตร (ประกอบด้วย papules และ vesicles) ที่อาจรวมตัวกัน แต่ไม่คัน ปรากฏและคงอยู่เป็นเวลาหลายสัปดาห์บนพื้นผิวที่ยืดออกของแขนและขา ปลายแขนและต้นขา
การติดเชื้อ Molluscus contagiosum poxvirus สามารถเกิดขึ้นได้จากการสัมผัส (ทางตรงหรือทางอ้อม) ส่งผลให้เกิดโรคผิวหนังจากไวรัสเรื้อรังประเภทหนึ่ง เช่น โรคติดต่อจากหอย (molluscus contagiosum ) ซึ่งมีลักษณะเป็นผื่นในเด็กโดยไม่มีไข้ และมีอาการคันตามใบหน้าและทั่วร่างกาย บ่อยมากในเด็ก โรคติดต่อจากหอย ที่เปลือกตาผื่นจะมีเลือดคั่งหนาแน่นสีขาว สีชมพู หรือสีเนื้อ (เส้นผ่านศูนย์กลาง 2-5 มม.)[8]
สาเหตุที่พบได้ไม่บ่อยของผื่นที่ไม่มีอาการคันในเด็ก ได้แก่:
- vasculitis ระบบ (การอักเสบของหลอดเลือดผิวหนัง) - โรคBehçetในเด็กที่มีผื่นในรูปแบบของก้อนเลือดมากเกินไป;[9]
- โรค Purpura หรือSchoenlein-Genoch ที่เกี่ยวข้องกับ vasculitis ผิวหนังริดสีดวงทวารส่งผลกระทบต่อเส้นเลือดฝอยของผิวหนัง ผื่นเลือดออกที่จัดเรียงอย่างสมมาตรจะปกคลุมแขนขา (พื้นผิวที่ยืดออก) หลัง บั้นท้าย และหน้าท้อง[10]
- polyarteritis nodosa ในเด็กและเยาวชนและ dermatopolymyositis;[11]
- granuloma รูปวงแหวนไม่ทราบสาเหตุ[12]
ปัจจัยเสี่ยง
ผู้เชี่ยวชาญพิจารณาเฉพาะปัจจัยเสี่ยงในการเกิดโรคซึ่งเป็นผื่นที่ผิวหนังไม่มีอาการคัน และปัจจัยดังกล่าวได้รับการยอมรับ: การคลอดก่อนกำหนดของเด็ก, สุขอนามัยไม่เพียงพอ, สุขอนามัยและสภาพความเป็นอยู่ที่ไม่ดี, ระบบภูมิคุ้มกันอ่อนแอและแนวโน้มที่จะเกิดอาการแพ้, ความบกพร่องทางพันธุกรรม, การติดเชื้อบ่อยครั้ง, การปรากฏตัวของจุดโฟกัสของการติดเชื้อในร่างกายและกระบวนการอักเสบเรื้อรัง
กลไกการเกิดโรค
เมื่อผิวหนัง เยื่อเมือกของคอหอย ทางเดินหายใจส่วนบน หรือลำไส้ถูกไวรัสบุกรุก ไวรัสจะแพร่กระจายผ่านทางน้ำเหลืองและกระแสเลือด จากนั้นจะเริ่มแบ่งและสะสม RNA ของไวรัส - เพิ่มจำนวนด้วยการปล่อยสารพิษ
ไวรัสที่ทำให้เกิดผื่นคือการติดเชื้อที่เยื่อบุผิว และการเกิดโรคของผื่นนั้นเกิดจากการที่ภูมิคุ้มกันของเซลล์ถูกกระตุ้นภายใต้อิทธิพลของแอนติเจนเหล่านี้ - เพื่อต่อต้านพวกมันด้วยความช่วยเหลือของเซลล์ภูมิคุ้มกันที่ได้รับการคัดเลือก (T-lymphocytes, cytokines, macrophages ฯลฯ ) สิ่งนี้นำไปสู่การทำลายเซลล์เยื่อบุผิวที่เสียหาย การขยายตัวของเส้นเลือดฝอย และพัฒนาการตอบสนองต่อการอักเสบในท้องถิ่น
ข้อมูลเพิ่มเติมในบทความ:
ภาวะแทรกซ้อนและผลกระทบ
เมื่อมีเหงื่อออกเป็นผลึกหรือเกิดผื่นแดงที่เป็นพิษของทารกแรกเกิด ภาวะแทรกซ้อนอาจเป็นการติดเชื้อแบคทีเรียทุติยภูมิ (staphylo หรือ streptococcal) โดยมีการก่อตัวของแผลพุพองที่เต็มไปด้วยหนองและจากนั้น - การพังทลายของบริเวณผิวหนัง
ผื่นที่เกิดจากไวรัส molluscum contagiosum อาจมีอาการคันและเจ็บปวด และผิวหนังบริเวณที่เป็นผื่นอาจแดงหรือบวม
ในเด็กที่เป็นโรคBehçet ผลของผื่นอาจเกิดขึ้นได้จากแผลที่ผิวหนังและเมื่อพวกเขาหายดี - การก่อตัวของแผลเป็นลึก
การวินิจฉัย ของผื่นทารกที่ไม่มีอาการคัน
นอกเหนือจากการรำลึกถึง การตรวจร่างกาย และการตรวจผิวหนังการวินิจฉัยยังรวมถึงการตรวจเลือด: ทางคลินิกทั่วไป ชีวเคมี ภูมิคุ้มกัน - สำหรับแอนติบอดีจำเพาะ (IgM และ IgG) ต่อไวรัส
นอกจากนี้ต้องคำนึงถึงอาการทั้งหมดที่เกิดขึ้นพร้อมกับผื่นด้วย
การวินิจฉัยด้วยเครื่องมือประกอบด้วยการส่องกล้องผิวหนัง
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคช่วยให้กุมารแพทย์หรือแพทย์ผิวหนังสามารถระบุสาเหตุของผื่นได้ เพื่อเลือกกลยุทธ์การรักษาที่เหมาะสม
ใครจะติดต่อได้บ้าง?
การรักษา ของผื่นทารกที่ไม่มีอาการคัน
อย่างไรก็ตามในเด็กผื่นที่ไม่มีอาการคันมักจะผ่านไปได้เองและการรักษาดังกล่าวประกอบด้วยการแต่งตั้งยาลดไข้สำหรับไข้สูงโดยเฉพาะจากกลุ่ม NSAIDs (ไอบูโพรเฟน ฯลฯ )
กุมารแพทย์ปฏิบัติตามกลยุทธ์ดังกล่าวด้วยอาการแดงของทารกแรกเกิด, หัดเยอรมัน, mononucleosis ที่ติดเชื้อ; ในผื่นแดงติดเชื้อของสาเหตุไวรัส; ในกลุ่มอาการมือเท้าปาก (มักกำหนดให้รับวิตามินบี 1 และบี 2) ในโรคหัดอาจกำหนดให้มีวิตามินเอ
ในกรณีที่มีผื่นเหงื่อออกสามารถล้างออกด้วยครีมที่มีโปรวิตามิน B5 -dexpanthenol (Bepanten, Pantestin, D-Panthenol) ให้ผลลัพธ์ที่เป็นบวกและการรักษาด้วยสมุนไพร: เด็กอาบน้ำด้วยการเติมยาต้มจากร้านขายยาคาโมมายล์, แบ่งสามต่อเนื่อง, คนรักยา และในการพัฒนาของปากเปื่อย enteroviral vesicular ที่มีการคลายตัวสำหรับน้ำยาบ้วนปากขอแนะนำให้ใช้ยาต้มของปราชญ์หรือดอกดาวเรือง
ในโรคติดต่อจากหอยในเด็ก มีการใช้การรักษาเฉพาะที่: สารละลายแอลกอฮอล์ไอโอดีน 5%, สารละลายโพแทสเซียมไฮดรอกไซด์ 5%, ครีมซาลิไซลิก, เจล Tretinoin 0.05% พร้อมกรดทรานส์เรติโนอิก (ซึ่งไม่ควรใช้กับผื่นที่ตาปากและจมูก ).
ยาหลักสำหรับโรค Behcet ได้แก่ corticosteroids แบบเป็นระบบและยาcytostatic Cyclophosphamide
อ่านเพิ่มเติม:
การป้องกัน
การป้องกันโรคหัดเยอรมันคือการฉีดวัคซีน สำหรับการติดเชื้อไวรัสอื่น ๆ ที่กล่าวมาข้างต้น การปฏิบัติตามกฎสุขอนามัยส่วนบุคคลและการกักกันเท่านั้นที่จะปกป้องได้: เด็กที่มีสุขภาพแข็งแรงไม่ควรสัมผัสกับเด็กที่ป่วย ผู้ใหญ่และเด็กควรล้างมือด้วยสบู่และน้ำบ่อยขึ้น เป็นต้น
พยากรณ์
ผื่นที่ไม่มีอาการคันในเด็กจะผ่านไป แต่การพยากรณ์โรคโดยรวมของผลลัพธ์ของโรคนั้นขึ้นอยู่กับสาเหตุและความรุนแรงของอาการอื่น ๆ
Использованная литература

