ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคอีริทีมาไมแกรนส์
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
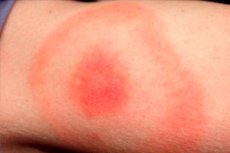
เดือนสุดท้ายของฤดูใบไม้ผลิ ฤดูร้อน และฤดูใบไม้ร่วงที่อบอุ่นเป็นฤดูกาลที่แมลงหลายชนิดเคลื่อนไหว รวมถึงเห็บ ixodid ด้วย ดังนั้น นี่จึงเป็นช่วงเวลาที่การติดเชื้อที่เห็บเหล่านี้แพร่กระจายมากที่สุด การติดเชื้อที่พบบ่อยที่สุดถือเป็นโรคไลม์บอร์เรลิโอซิส หรือโรคบอเรลิโอซิสที่แพร่กระจายโดยเห็บ หรือโรคไลม์อาการทั่วไปของโรคนี้คือ erythema migrans ซึ่งเป็นอาการทางผิวหนังของโรคที่เกิดขึ้นในบริเวณที่ถูกเห็บที่ติดเชื้อกัด เชื้อก่อโรคแทรกซึมเข้าสู่ผิวหนังของมนุษย์ผ่านน้ำลายของแมลง การติดเชื้อจะได้รับการวินิจฉัยและรักษาในแผนกโรคติดเชื้อโดยใช้ยาปฏิชีวนะและการบำบัดตามอาการ [ 1 ]
ระบาดวิทยา
โรคอีริทีมาไมแกรนส์เป็นโรคติดเชื้อบนผิวหนังที่เกิดขึ้นส่วนใหญ่หลังจากถูกแมลงที่เป็นพาหะของโรคบอร์เรลิโอซิสกัด การติดเชื้อแพร่กระจายอย่างรวดเร็ว ดังนั้นอาการอีริทีมาจึงมีแนวโน้มที่จะขยายตัวอย่างรวดเร็ว
โรคนี้เกิดขึ้นโดยไม่คำนึงถึงอายุ เชื้อชาติ หรือเพศของบุคคล โดยส่วนใหญ่มักเกิดกับผู้ที่มีอายุระหว่าง 21 ถึง 60 ปี
บริเวณที่พบอาการ erythema migrans บ่อยที่สุดคือบริเวณลำตัวส่วนบนและส่วนล่าง ศีรษะ และแขน
โรคผื่นแดงที่เคลื่อนตัวเป็นระยะเริ่มต้นของโรคบอร์เรลิโอซิส ซึ่งพบได้ในสหรัฐอเมริกา ออสเตรเลีย ประเทศในยุโรป และไซบีเรีย ในกรณีส่วนใหญ่ โรคนี้มักเกิดขึ้นในช่วงฤดูร้อน
คำอธิบายแรกของโรคอีริทีมาไมแกรนส์ถูกเขียนขึ้นเมื่อกว่าศตวรรษที่ผ่านมาโดยแพทย์ Afzelius และต่อมาอีกเล็กน้อยโดยแพทย์ Lipschutz อย่างไรก็ตาม สาระสำคัญของโรคนี้ได้รับการชี้แจงเมื่อไม่นานนี้เอง คือในช่วง 70-80 ปีของศตวรรษที่ 20 เมื่อมีการแยกตัวของเชื้อที่ทำให้เกิดโรคและอธิบายเกี่ยวกับการติดเชื้อบอร์เรลิโอซิส จนถึงปัจจุบัน โรคอีริทีมาไมแกรนส์มีความเกี่ยวข้องกับการติดเชื้อนี้และถือเป็นตัวบ่งชี้โรคไลม์ (ชื่อที่สองของโรคบอร์เรลิโอซิส)
สาเหตุ ของโรคอีริทีมาไมแกรนส์
สาเหตุที่พบบ่อยที่สุดของโรคอีริทีมาไมแกรนส์คือแบคทีเรียชนิดสไปโรคีตในสกุลบอร์เรเลีย ซึ่งเกี่ยวข้องโดยตรงกับเห็บอิโซดีส แบคทีเรียชนิดสไปโรคีตจะเข้าสู่เนื้อเยื่อของมนุษย์พร้อมกับการหลั่งน้ำลายของแมลงเมื่อถูกกัด โดยอาการเฉพาะตัวจะปรากฏบนผิวหนังในบริเวณที่ได้รับผลกระทบ
จากบริเวณที่น้ำเหลืองและเลือดซึมผ่าน การติดเชื้อจะแพร่กระจายไปยังอวัยวะภายใน ข้อต่อ ต่อมน้ำเหลือง และระบบประสาท แบคทีเรียชนิดสไปโรคีตที่ตายแล้วจะปล่อยสารพิษเข้าสู่เนื้อเยื่อ ซึ่งเกี่ยวข้องกับกระบวนการทางภูมิคุ้มกันวิทยาหลายประการ
โดยทั่วไป เราสามารถระบุสาเหตุพื้นฐานสองประการ (ที่พบได้บ่อยที่สุด) สำหรับการเกิดโรคอีริทีมาไมแกรนส์ และทั้งหมดเกิดจากการโจมตีของไร:
- การกัดเห็บที่ติดเชื้อ Ixodes dammini หรือ pacificus;
- การถูกเห็บดาวเดี่ยวกัด หรือ Amblyomma americanum
เห็บสามารถ "ดูด" เห็บบนผิวหนังของคนได้ในขณะที่เดินเล่นในสวนสาธารณะหรือป่า แมลงเหล่านี้สามารถอาศัยอยู่ในหญ้า พุ่มไม้ และต้นไม้ รวมถึงบนนก หนู และสัตว์อื่นๆ พาหะของการติดเชื้อค่อนข้างแพร่หลาย ในประเทศของเรา เห็บสามารถพบได้เกือบทุกที่ โดยเฉพาะในฤดูร้อน [ 2 ]
ปัจจัยเสี่ยง
กลุ่มเสี่ยงหลักในการเกิดโรค erythema migrans ได้แก่ ผู้ที่ทำงานในองค์กรป่าไม้ นักล่าสัตว์และชาวประมง บุคคลที่ทำงานในแปลงพักอาศัย ในสวนและสวนผัก รวมถึงผู้ที่ไปเยี่ยมชมสวนป่าเป็นประจำเพื่อเก็บผลเบอร์รี่และสมุนไพรป่า
นักท่องเที่ยวและนักท่องเที่ยวทั่วไปที่ชอบใช้เวลาว่างใกล้ชิดกับธรรมชาติอาจได้รับผลกระทบจากการถูกเห็บกัดและโรคอีริทีมามิแกรน ผู้เชี่ยวชาญไม่แนะนำให้ไปเยี่ยมชมพื้นที่ที่อาจมีแมลงอาศัยอยู่โดยไม่จำเป็น โดยเฉพาะในช่วงเดือนพฤษภาคมถึงกรกฎาคม หากคุณยังต้องเข้าไปในป่า ควรเลือกเส้นทางที่คนพลุกพล่าน โดยไม่ต้องเดินเข้าไปในพุ่มไม้ อย่างไรก็ตาม เห็บจะสังเกตเห็นได้ชัดเจนบนเสื้อผ้าสีอ่อน
การป้องกันภูมิคุ้มกันของบุคคลนั้นมีความสำคัญอย่างยิ่งต่อการพัฒนาของโรคอีริทีมาไมแกรน เมื่อเทียบกับภูมิคุ้มกันที่แข็งแกร่งแล้ว โรคอีริทีมามักไม่ปรากฏให้เห็น อย่างไรก็ตาม ไม่ได้หมายความว่าการที่เชื้อก่อโรคบอร์เรลิโอซิสเข้าไปในเนื้อเยื่อจะไม่ทำให้เกิดการติดเชื้อและกระบวนการอักเสบติดเชื้อเพิ่มเติม [ 3 ]
กลไกการเกิดโรค
เชื้อโรคติดเชื้อของโรคอีริทีมาไมแกรนส่วนใหญ่มักเป็นแบคทีเรียชนิดบอร์เรเลียสไปโรคีตแกรมลบ ซึ่งมีเห็บที่ติดเชื้อเป็นพาหะ
โดยทั่วไปแล้วแมลงเหล่านี้อาศัยอยู่ในป่าอุทยาน ริมฝั่งแม่น้ำและทะเลสาบ ใกล้กับทุ่งหญ้าและสวนดอกไม้จำนวนมาก คนเราสามารถติดเชื้อได้จากการถูกกัด โดยโรคอีริทีมาไมแกรนจะเริ่มพัฒนาขึ้นที่บริเวณผิวหนัง ไม่สำคัญว่าเห็บจะถูกกำจัดออกจากร่างกายเร็วเพียงใด เพราะการติดเชื้อจะเข้าสู่ร่างกายทันทีที่ถูกกัด พร้อมกับสารคัดหลั่งจากน้ำลายของแมลง
ในระหว่างการโจมตี ไรจะกัดผิวหนัง ทำให้ผิวหนังเสียหาย เชื้อโรคบางส่วนจะเข้าไปเกาะที่แผลโดยตรง ส่วนที่เหลือจะแพร่กระจายไปตามกระแสเลือดและน้ำเหลืองทั่วร่างกาย และค้างอยู่ในต่อมน้ำเหลือง
โรคอีริทีมาไมแกรนถือเป็นสัญญาณที่ชัดเจนและปกติของการเริ่มต้นของโรคบอร์เรลิโอซิสหรือโรคไลม์ ภาพทางคลินิกจะกว้างขึ้นเมื่อเริ่มมีการติดเชื้อหลายอวัยวะ โดยจะสังเกตเห็นได้ประมาณสี่สัปดาห์หลังจากเริ่มมีโรคอีริทีมา อย่างไรก็ตาม ผู้ป่วยโรคบอร์เรลิโอซิสประมาณ 30% ไม่มีอาการอีริทีมาไมแกรน ผู้เชี่ยวชาญเชื่อว่าเกิดจากลักษณะเฉพาะของภูมิคุ้มกันของมนุษย์ รวมถึงปริมาณการติดเชื้อที่แทรกซึมและความรุนแรงของแบคทีเรีย
เชื้อโรคจะแทรกซึมเข้าไปในเนื้อเยื่อและในชั้นที่ลึกที่สุด - ขอบคุณหลอดน้ำเหลือง กระบวนการอักเสบที่มีส่วนประกอบของสารก่อภูมิแพ้เกิดขึ้น กระบวนการแพร่กระจายและหลั่งสารเกิดขึ้นโดยการมีส่วนร่วมของเซลล์ของระบบป้องกันและเรติคูโลเอนโดทีเลียม ลิมโฟไซต์และแมคโครฟาจ เชื้อโรคจะถูกจับไว้เนื่องจากโครงสร้างรับรู้ว่าเป็นสารแปลกปลอม ในเวลาเดียวกัน การแพร่กระจายของเซลล์จะถูกกระตุ้น เนื้อเยื่อที่เสียหายในบริเวณที่ถูกกัดก็จะได้รับการรักษา
อาการแดงที่เคลื่อนตัวโดยตรงเป็นผลมาจากปฏิกิริยาที่มากเกินไปของเครือข่ายหลอดเลือดบนผิวหนัง การยับยั้งการไหลเวียนของเลือด และความดันพลาสมาที่เพิ่มขึ้นในหลอดเลือดฝอย เป็นผลให้พลาสมาจำนวนหนึ่งถูกปล่อยเข้าไปในชั้นหนังแท้ อาการบวมน้ำเริ่มขึ้น และจุดนูนเหนือผิวหนังที่แข็งแรงก็เกิดขึ้น ถัดจากชั้นหนังแท้จะมีการย้ายถิ่นฐานของเซลล์เม็ดเลือดขาวชนิดทีของระบบหลอดเลือด ซึ่งทำหน้าที่ควบคุม "แขกที่ไม่ได้รับเชิญ" และทำลายเชื้อโรคที่เหลืออยู่ อาการแดงมีจุดเริ่มต้นมาจากบริเวณตรงกลางของรอยกัด ในบริเวณที่เกิดรอยกัดเดิม การตอบสนองต่อการอักเสบจะบรรเทาลง และขอบเขตจะขยายใหญ่ขึ้นเรื่อยๆ โดยส่งผลต่อเซลล์เม็ดเลือดขาวชนิดทีและโครงสร้างเซลล์ของชั้นหนังแท้ อาการแดงที่ย้ายถิ่นฐานมีแนวโน้มที่จะเพิ่มขึ้นแบบแรงเหวี่ยงออกจากศูนย์กลาง
อาการ ของโรคอีริทีมาไมแกรนส์
ตุ่มสีแดงจะก่อตัวขึ้นบนผิวหนังบริเวณที่ถูกกัดและมีขนาดเส้นผ่านศูนย์กลาง ("ลาม") เพิ่มขึ้นทุกวัน การขยายตัวนี้อาจกินเวลาตั้งแต่หนึ่งถึงหลายสัปดาห์ ขนาดของตุ่มมักเกิน 50 มม. เมื่อตุ่มขยายใหญ่ขึ้น บริเวณตรงกลางของผื่นแดงจะซีดลง
ปฏิกิริยาที่คล้ายกันเกิดขึ้นในบริเวณที่ถูกกัด โดยส่วนใหญ่มักจะเกิดบริเวณลำตัวส่วนบน ก้น และปลายแขนและปลายขา โดยขอบของจุดนั้นจะแบนราบลงโดยไม่มีสัญญาณของการลอกออก แทบจะไม่พบพยาธิสภาพที่ฝ่าเท้าและฝ่ามือเลย
โรคอีริทีมาไมแกรนเรื้อรังเป็นโรคผิวหนังติดเชื้อชนิดหนึ่งที่เกิดจากเชื้อแบคทีเรียบอร์เรเลียที่เข้าสู่เนื้อเยื่อหลังจากถูกเห็บกัด ผู้ที่ตกเป็นเหยื่อบางรายนอกจากจะเป็นโรคอีริทีมาไมแกรนแล้ว ยังมีอาการของโรคที่รุนแรงกว่า โดยเฉพาะโรคเยื่อหุ้มสมองอักเสบ
บริเวณที่ถูกกัดมักเป็นจุดสีม่วงอมแดง ซึ่งจะปรากฏให้เห็นหลังจากผ่านไประยะหนึ่งหลังจากเกิดรอยโรค จุดดังกล่าวจะขยายตัวอย่างรวดเร็วและกลายเป็นรูปวงรี ครึ่งวงกลม หรือวงแหวน ขนาดเฉลี่ยของจุดดังกล่าวคือ 50-150 มม. โดยปกติแล้ว คนๆ หนึ่งจะถูกแมลงกัดเพียงตัวเดียว ดังนั้นจุดดังกล่าวจึงมักจะอยู่จุดเดียว
ความรู้สึกส่วนตัวส่วนใหญ่ไม่มีอยู่ ไม่มีอาการบ่นเกี่ยวกับผิวแดง เมื่อเวลาผ่านไป อาการอีริทีมาไมแกรนส์จะค่อยๆ หายไป โดยมักจะทิ้งร่องรอยแปลกๆ ไว้ในรูปแบบของจุดสี ซึ่งจะแบนลงและจางลงเมื่อเวลาผ่านไป
ผู้ป่วยแต่ละรายอาจบ่นว่ามีอาการเสียวซ่า คันเล็กน้อย และไม่สบายตัวโดยทั่วไป หากมีภาวะแทรกซ้อนร่วมด้วย ภาพทางคลินิกจะขยายใหญ่ขึ้นและมีอาการที่เกี่ยวข้องอื่นๆ เพิ่มเติม [ 4 ]
สัญญาณแรก
โรคอีริทีมาไมแกรนที่เกิดจากเห็บมักปรากฏอาการ 3-30 วันหลังจากถูกเห็บกัด อย่างไรก็ตาม ในบางกรณี ระยะฟักตัวอาจยาวนานถึง 90 วัน
บริเวณรอยแดงจะมีลักษณะเป็นจุดสีชมพูหรือแดงพร้อมตุ่มนูนในบริเวณที่ถูกแมลงกัด ตุ่มนูนจะนูนขึ้นเล็กน้อย โครงร่างจะขยายใหญ่ขึ้นและเปลี่ยนแปลงตลอดเวลา เมื่อสัมผัสจะรู้สึกอุ่นเล็กน้อย เมื่อรู้สึกอุ่นขึ้น บริเวณตรงกลางจะจางลง ตุ่มแดงจะดูเหมือนวงแหวน ในระยะเริ่มแรกในผู้ป่วยแต่ละรายอาจมีอาการคันและปวดเล็กน้อยร่วมด้วย
อาการพื้นหลังอื่น ๆ อาจรวมถึง:
- การรบกวนการนอนหลับ;
- อุณหภูมิเพิ่มขึ้นเล็กน้อย;
- อาการอ่อนแรง รู้สึกเหนื่อยตลอดเวลา
- ปวดหัว มึนหัว
ขั้นตอน
อาการอีริทีมาไมแกรนในโรคไลม์มี 3 ระยะ:
- ระบุตำแหน่งในช่วงต้น;
- เผยแพร่เร็ว;
- ช้า.
ระหว่างระยะเริ่มแรกและระยะปลาย มักมีระยะเวลาผ่านไปโดยไม่มีอาการแสดงที่ชัดเจน
มาแยกเป็นแต่ละขั้นตอนกัน
- อาการอีริทีมาไมแกรนส์ในโรคบอร์เรลิโอซิสเป็นอาการเริ่มต้นพื้นฐานและพบได้ในผู้ป่วยส่วนใหญ่ อาการเริ่มแรกคือมีจุดสีแดงคล้ายตุ่มขึ้นในบริเวณผิวหนังที่ถูกเห็บกัด อาการนี้จะปรากฏขึ้นประมาณหนึ่งเดือนหลังจากถูกกัด แต่สามารถเกิดขึ้นได้เร็วกว่านั้น - แม้กระทั่งในวันที่สามหรือสี่ สิ่งสำคัญคือผู้ป่วยบางรายไม่ทราบว่าตนเองถูกแมลงกัด ผู้ป่วยจำนวนมากไม่รู้ตัวและจึงไม่สนใจอาการแดงในตอนแรก เมื่อเวลาผ่านไป บริเวณที่แดงจะ "แพร่กระจาย" ออกไป มีโซนโปร่งแสงเกิดขึ้นระหว่างส่วนกลางและส่วนปลาย บางครั้งส่วนกลางจะหนาขึ้น หากไม่ได้รับการรักษา อาการอีริทีมาไมแกรนส์มักจะหายภายในเวลาประมาณหนึ่งเดือน
- ระยะเริ่มต้นที่แพร่กระจายจะแสดงสัญญาณของการแพร่กระจายของเชื้อโรคไปทั่วร่างกาย หลังจากระยะแรกสิ้นสุดลงและอาการ erythema migrans ที่ไม่ได้รับการรักษาอย่างเหมาะสมหายไป ส่วนประกอบรองที่มีลักษณะเป็นวงแหวนจำนวนมากจะปรากฏบนผิวหนังโดยไม่มีส่วนกลางที่อัดแน่น นอกจากนี้ ยังมีอาการปวดเส้นประสาทและอาการคล้ายไข้หวัดใหญ่ (รู้สึกไม่สบายทั่วไป กล้ามเนื้อท้ายทอยตึง และมีไข้) อาการดังกล่าวอาจคงอยู่เป็นเวลาหลายสัปดาห์ เนื่องจากภาพทางคลินิกไม่จำเพาะ จึงมักวินิจฉัยโรคผิด ทำให้กำหนดการรักษาไม่ถูกต้อง ในผู้ป่วยบางราย นอกจากอาการข้างต้นแล้ว ยังมีอาการปวดหลังส่วนล่าง อาการอาหารไม่ย่อย เจ็บคอ ม้ามโตและต่อมน้ำเหลืองโต ภาพทางคลินิกของ erythema migrans ระยะที่สองมักจะไม่แน่นอนและเปลี่ยนแปลงอย่างรวดเร็ว แต่สัญญาณคงที่คือสุขภาพไม่ดีทั่วไปและสูญเสียความแข็งแรง ซึ่งจะคงอยู่เป็นเวลานานพอสมควร - มากกว่าหนึ่งเดือน ในผู้ป่วยบางรายมีอาการไฟโบรไมอัลจิกซินโดรมซึ่งมีลักษณะเฉพาะคือปวดทั่วร่างกาย อ่อนล้า อาการของโรคอีริทีมาไมแกรนบนผิวหนังอาจกลับมาปรากฏอีกครั้งได้ในทันที แต่จะมีความรุนแรงน้อยกว่า ความผิดปกติทางระบบประสาทจะเข้ามาแทนที่ (ประมาณ 15% ของกรณี) ก่อนที่จะเกิดโรคข้ออักเสบ โดยส่วนใหญ่ความผิดปกติดังกล่าวมักเกิดจากโรคเยื่อหุ้มสมองอักเสบ โรคเส้นประสาทอักเสบที่กะโหลกศีรษะ โรคเส้นประสาทอักเสบที่ระบบประสาทส่วนกลางผิดปกติ ความผิดปกติของกล้ามเนื้อหัวใจ (กล้ามเนื้อเยื่อหุ้มหัวใจอักเสบ การอุดตันของห้องบนและล่าง) พบได้น้อยกว่า 10% ของกรณี
- หากไม่มีการรักษาเพิ่มเติม อาการผื่นแดงและรอยโรคติดเชื้อจะลุกลามไปสู่ระยะต่อมา ซึ่งจะเกิดขึ้นหลายเดือนหรือหลายปีหลังจากการติดเชื้อที่เกิดจากเห็บ ผู้ป่วยส่วนใหญ่จะเกิดโรคข้ออักเสบ และข้อจะบวมและเจ็บปวด ซีสต์เบเกอร์อาจก่อตัวหรือแตกได้ อาการทั่วไปของโรค ได้แก่ ความไม่สบายทั่วไป อ่อนแรง มีไข้สูงขึ้นเล็กน้อย หากไม่ได้รับการรักษาต่อไป อาการจะค่อยๆ พัฒนาไปในรูปแบบของโรคผิวหนังอักเสบเรื้อรัง โรคเส้นประสาทอักเสบหลายเส้น และโรคสมองเสื่อม
รูปแบบ
โรคอีริทีมาคืออาการผิวหนังแดงผิดปกติหรือผื่นแดงที่เกิดจากการไหลเวียนของเลือดที่เพิ่มขึ้นไปยังเส้นเลือดฝอย และไม่ใช่ว่าทุกกรณีปัญหาจะเกิดจากแบคทีเรียชนิด Borrelia spirochetes เข้าสู่เนื้อเยื่อ โรคอีริทีมาไมแกรนส์แบ่งได้เป็นหลายประเภท และแต่ละประเภทก็มีอาการและสาเหตุเฉพาะของตัวเอง
- โรค Darier's erythema migrans เป็นโรคที่หายากและไม่ค่อยเข้าใจ โรคนี้แสดงอาการเมื่อมีอาการรุนแรงขึ้นจากการติดเชื้อไวรัสแฝงที่เกิดจากไวรัส Epstein-Barr สาเหตุของโรคนี้ยังคงไม่ชัดเจน
- การอักเสบของต่อมไขมันที่เคลื่อนตัวเป็นกระบวนการอักเสบเฉพาะอย่างหนึ่งในเนื้อเยื่อไขมัน (panniculitis) ซึ่งมีลักษณะเป็นตุ่มใต้ผิวหนังที่รู้สึกเจ็บและคลำได้ มีสีแดงหรือม่วงแดง มักเกิดขึ้นที่ขาส่วนล่าง พยาธิสภาพเกิดจากการก่อให้เกิดโรคทั่วร่างกาย เช่น การติดเชื้อสเตรปโตค็อกคัส โรคลำไส้อักเสบ และโรคซาร์คอยด์
- โรคเม็ดเลือดแดงสลายตัวเกิดจากการที่กลูคาโกโนมาเกิดขึ้น ซึ่งเกิดจากเซลล์อัลฟาของตับอ่อนในผู้ป่วยโรคเบาหวาน พยาธิวิทยาจะแสดงอาการเป็นผื่นแดงเป็นวงรอบพร้อมตุ่มน้ำที่ขอบผิวหนัง ร่วมกับอาการคันหรือแสบร้อน การตรวจทางเนื้อเยื่อวิทยาจะระบุภาวะเนื้อตายของชั้นหนังกำพร้าด้านบนพร้อมกับอาการบวมและเซลล์เคอราติโนไซต์ที่ตาย
- Erythema migrans Afzelius Lipschutz เป็นโรคประเภทหนึ่งที่พบบ่อยที่สุด ซึ่งถือเป็นระยะเริ่มแรกของการเกิดโรค Lyme (โรคที่เกิดจากเห็บกัด)
- โรคผื่นแดง Gammel's migrans เป็นผื่นผิวหนังชนิดหนึ่งที่มีอาการคัน เป็นริ้วๆ คล้ายพวงมาลัย ซึ่งเกิดขึ้นขณะที่มีกระบวนการรักษามะเร็งในร่างกาย โรคผื่นแดงมีลักษณะเป็นวงแหวนนับร้อยจุดคล้ายลมพิษ แต่กระจายอยู่ทั่วลำตัว โดยมักจะมีลักษณะเหมือนรอยแผลจากต้นไม้หรือผิวหนังของเสือ ลักษณะเด่นของโรคคือการเปลี่ยนแปลงของเส้นขอบอย่างรวดเร็ว ซึ่งเป็นเหตุผลที่เรียกโรคนี้ว่าผื่นแดงที่เคลื่อนที่ได้
ภาวะแทรกซ้อนและผลกระทบ
อาการอีริทีมาไมแกรนมักจะหายได้ภายในเวลาประมาณหนึ่งเดือนหลังจากเริ่มมีอาการ (บางครั้งอาจหายได้ภายในเวลาหลายเดือน) โดยจุดสีลอกและเม็ดสีจะคงอยู่บนผิวหนังชั่วคราว ผู้ป่วยจะมีอาการคันเล็กน้อย ชา และรู้สึกเจ็บน้อยลงชั่วขณะ
หากไม่รักษาหรือรักษาอีริทีมาไมแกรนส์อย่างไม่ถูกต้อง พยาธิสภาพจะกลายเป็นเรื้อรัง กระบวนการอักเสบที่เพิ่มมากขึ้นจะส่งผลให้เกิดโรคเสื่อมและโรคทางระบบประสาทโดยเฉพาะ ผู้ป่วยจะเริ่มมีปัญหาในการนอนหลับ สมาธิและความจำเสื่อมลง มีอารมณ์แปรปรวน และวิตกกังวลตลอดเวลา เนื่องจากปฏิกิริยาดังกล่าวเป็นผลมาจากการเสื่อมสลายของเส้นใยประสาท ผู้ป่วยจึงมีอาการเยื่อหุ้มสมองอักเสบและไขสันหลังอักเสบ สมองอักเสบและชักคล้ายโรคลมบ้าหมู เส้นประสาทสมอง (ตา หู คอหอย) อาจได้รับผลกระทบ อาการทางพยาธิวิทยา เช่น หูอื้อ เวียนศีรษะ การมองเห็นลดลง การรับรู้ภาพผิดเพี้ยน หากไขสันหลังได้รับความเสียหายเพิ่มเติม ความไวต่อความรู้สึกจะลดลงและกระดูกสันหลังส่วนใดส่วนหนึ่งชา
การวินิจฉัย ของโรคอีริทีมาไมแกรนส์
การวินิจฉัยโรคอีริทีมาไมแกรนจะทำโดยแพทย์โรคติดเชื้อ โดยคำนึงถึงข้อมูลที่ได้รับจากการตรวจและสัมภาษณ์ผู้ป่วย ในกรณีส่วนใหญ่ การตรวจด้วยสายตาก็เพียงพอที่จะวินิจฉัยได้ โดยเฉพาะในกรณีที่ได้รับการพิสูจน์ว่าถูกเห็บกัด การวินิจฉัยทางห้องปฏิบัติการในระยะเริ่มต้นอาจให้ข้อมูลได้ไม่มากนัก เนื่องจากตรวจพบโรคอีริทีมาไมแกรนก่อนที่จะมีผลการทดสอบทางซีรัมวิทยาเป็นบวก [ 5 ]
เพื่อยืนยันลักษณะการติดเชื้อของโรค จะทำการตรวจเลือด (แอนติบอดีต่อเชื้อบอร์เรเลีย เอ็นไซม์ลิงค์อิมมูโนซอร์เบนต์แอสเซย์ หรือ ELISA) การศึกษาจะถือว่าเป็นผลบวกหากตรวจพบตัวบ่งชี้ต่อไปนี้:
- IgM ต่อ Borrelia อยู่ที่ 1:64 หรือมากกว่านั้น
- IgG ต่อ Borrelia อยู่ที่ 1:128 หรือมากกว่า
การศึกษาดังกล่าวไม่ได้เป็นข้อบ่งชี้เสมอไป ดังนั้นจึงต้องดำเนินการหลายครั้งภายในระยะเวลาที่กำหนด
ในพื้นที่ที่มีโรคไลม์ระบาด ผู้ป่วยจำนวนมากมาพบแพทย์ด้วยอาการที่คล้ายคลึงกันของโรคแต่ไม่มีหลักฐานของอาการอีริทีมาไมแกรน ในบุคคลดังกล่าว ค่าไตเตอร์ IgG ที่สูงขึ้นเมื่อเทียบกับค่าไตเตอร์ IgM ปกติอาจบ่งชี้ถึงการติดเชื้อในอดีตแต่ไม่ใช่การติดเชื้อเฉียบพลันหรือเรื้อรัง กรณีดังกล่าวอาจนำไปสู่การบำบัดด้วยยาปฏิชีวนะเป็นเวลานานและไม่จำเป็นหากตีความผิด
การวินิจฉัยด้วยเครื่องมือได้แก่ การส่องกล้องตรวจวัสดุชีวภาพต่างๆ เช่น เลือด น้ำไขสันหลัง น้ำเหลือง ของเหลวภายในข้อ ชิ้นเนื้อเนื้อเยื่อ ฯลฯ การทดสอบการเพาะเชื้อค่อนข้างหายาก เนื่องจากการเพาะเชื้อบอร์เรลิโอซิสเป็นกระบวนการที่ต้องใช้แรงงานมากและใช้เวลานาน
หากไม่มีผื่นแบบ erythema migrans การวินิจฉัยที่ถูกต้องก็จะยากยิ่งขึ้น
การวินิจฉัยที่แตกต่างกัน
ขึ้นอยู่กับอาการทางคลินิก โรคอีริทีมาไมแกรนมักจะต้องถูกแยกแยะจากโรคอื่น ๆ:
- โรคติดเชื้อทางเดินหายใจเฉียบพลัน;
- โรคงูสวัดสีชมพู;
- อาการบวมชนิดสีแดง;
- กระบวนการภูมิแพ้อันเกิดจากการถูกแมลง กัดต่อ ย
ในรัฐอเมริกาใต้และชายฝั่งมหาสมุทรแอตแลนติก การถูกแมลงกัดโดย Amblyomma americanum อาจทำให้เกิดผื่นคล้ายกับโรคอีริทีมาไมแกรนส์ โดยมีอาการทั่วร่างกายที่ไม่จำเพาะ อย่างไรก็ตาม การเกิดโรคบอร์เรลิโอซิสในสถานการณ์นี้ถือเป็นสิ่งที่ไม่สามารถคาดเดาได้
ใครจะติดต่อได้บ้าง?
การรักษา ของโรคอีริทีมาไมแกรนส์
ผู้ป่วยที่มีอาการผื่นแดงระดับปานกลางหรือซับซ้อนจะต้องเข้ารับการรักษาในแผนกโรคติดเชื้อในโรงพยาบาล ส่วนผู้ป่วยที่มีอาการไม่รุนแรงอาจได้รับการรักษาแบบผู้ป่วยนอก
เพื่อทำให้เชื้อก่อโรคเป็นกลาง ให้ใช้ยาปฏิชีวนะกลุ่มเตตราไซคลินหรือเพนนิซิลลินกึ่งสังเคราะห์ (ฉีดและรับประทานยาภายใน) ในโรคอีริทีมาไมแกรนเรื้อรัง ควรใช้ยาเซฟาโลสปอรินรุ่นล่าสุด (โดยเฉพาะเซฟไตรแอกโซน ) [ 6 ]
จำเป็นต้องทำการบำบัดตามอาการดังนี้:
- การบำบัดด้วยการล้างพิษ การแก้ไขสมดุลกรด-ด่าง (การให้สารละลายเกลือกลูโคส)
- การรักษาอาการบวมน้ำ (การใช้ยาขับปัสสาวะในรูปแบบ Furosemide, Reogluman)
เพื่อเพิ่มประสิทธิภาพการไหลเวียนเลือดในเส้นเลือดฝอยในเนื้อเยื่อ ให้กำหนด:
- ยาโรคหัวใจและหลอดเลือด ( Cavinton, Trental, Instenon);
- สารต้านอนุมูลอิสระ (โทโคฟีรอล, กรดแอสคอร์บิก, แอคโตเวจิน );
- ยาโนออโทรปิก วิตามินกลุ่มบี;
- ยาแก้ปวดและยาแก้อักเสบ ( อินโดเมทาซิน, พาราเซตามอล, เมโลซิแคม );
- ตัวแทนที่ปรับกระบวนการของระบบประสาทและกล้ามเนื้อให้เหมาะสม (Proserin, Distigmine)
การรักษาจะต้องใช้เวลานานขึ้นอยู่กับแพทย์แต่ละคน
การป้องกัน
วิธีการพื้นฐานในการป้องกันโรคอีริทีมาไมแกรนนั้นเหมือนกับการป้องกันการติดเชื้อแบคทีเรียบอร์เรลิโอซิส
การเลือกเสื้อผ้าให้เหมาะสมนั้นเป็นสิ่งที่จำเป็นเมื่อไปทำงานหรือพักผ่อนกลางแจ้ง เดินเล่นในสวนสาธารณะหรือเขตป่าไม้ จำเป็นต้องใช้หมวกคลุมศีรษะ ไม่ว่าจะเป็นหมวก ปานามา หรือผ้าพันคอ ควรเลือกเสื้อผ้าสีอ่อน แขนยาว หากข้อมือและหน้าแข้งแน่น ควรสวมยางยืด รองเท้าควรปิด
สำหรับเสื้อผ้าและส่วนต่างๆ ของร่างกายที่เปิดเผย (ยกเว้นใบหน้า) แนะนำให้ใช้สารขับไล่ชนิดพิเศษ ซึ่งเป็นผลิตภัณฑ์ภายนอกที่สามารถขับไล่แมลงรวมทั้งเห็บได้
เมื่อคุณกลับถึงบ้าน ไม่ว่าจะหลังจากเดิน พักผ่อน หรือหลังเลิกงาน คุณควรตรวจสอบเสื้อผ้า ร่างกาย และเส้นผมของคุณอย่างละเอียดเพื่อดูว่ามีเห็บหรือไม่
นอกจากนี้ ยังจำเป็นต้องทราบกฎพื้นฐานในการกำจัดแมลงหากเห็บเจาะเข้าไปในร่างกาย ควรจับเห็บให้แน่นในระดับที่เห็บเจาะเข้าไปในผิวหนัง โดยใช้แหนบที่สะอาดหรือใช้เพียงนิ้วที่สะอาดจับแมลงในมุมฉาก บิดและดึงออก ควรรักษาบริเวณที่ถูกกัดด้วยสารละลายฆ่าเชื้อ (เช่น โลชั่นแอลกอฮอล์ วอดก้า เป็นต้น) ควรใส่เห็บในขวดที่สะอาดและนำไปที่สถานีอนามัยระบาดวิทยาที่ใกล้ที่สุดเพื่อประเมินความเป็นไปได้ของการติดเชื้อ หากไม่สามารถตรวจสอบแมลงได้ เห็บจะถูกเผา
แพทย์จะตรวจสอบบาดแผลที่เกิดขึ้นเป็นประจำและวัดอุณหภูมิร่างกายเป็นเวลา 4 สัปดาห์ ซึ่งจำเป็นเพื่อให้สามารถตรวจพบสัญญาณแรกของโรคได้ทันท่วงที ควรปรึกษาแพทย์หากพบว่าบริเวณที่ได้รับผลกระทบมีอาการดังต่อไปนี้:
- สีแดงมีเส้นขอบที่ชัดเจน โดยมีเส้นผ่านศูนย์กลาง 30 มม. หรือมากกว่า
- ปวดหัว เวียนหัว ไม่ทราบสาเหตุ;
- อาการปวดหลัง;
- อุณหภูมิเพิ่มขึ้นเกิน 37.4°C.
ผู้เชี่ยวชาญบางคนแนะนำให้ให้ยาปฏิชีวนะ (เพนิซิลลิน, เตตราไซคลิน, เซฟาโลสปอริน) เพื่อการป้องกันภายหลังถูกเห็บกัด:
- ภายในห้าวัน หากเริ่มการบำบัดด้วยยาปฏิชีวนะตั้งแต่วันแรกที่ถูกกัด
- ภายใน 14 วัน หากผ่านมา 3 วันขึ้นไปนับจากถูกกัด
การใช้ยาปฏิชีวนะด้วยตนเองถือเป็นสิ่งที่ยอมรับไม่ได้ เนื่องจากแพทย์โรคติดเชื้อจะสั่งยาตามความสงสัยและอาการต่างๆ
พยากรณ์
การพยากรณ์โรคสำหรับชีวิตนั้นค่อนข้างดี อย่างไรก็ตาม หากไม่ได้รับการรักษา โรคอาจกลายเป็นเรื้อรัง ส่งผลให้ระบบประสาทและข้อต่อได้รับความเสียหายมากขึ้น ส่งผลให้ความสามารถในการทำงานลดลงและพิการได้ ในหลายกรณี ผู้ป่วยต้องจำกัดกิจกรรมทางวิชาชีพหากกิจกรรมดังกล่าวทำให้ระบบอวัยวะที่ได้รับผลกระทบต้องรับภาระมากเกินไป
แนวทางสมัยใหม่ในการรักษาโรคอีริทีมาไมแกรนมักมีผลลัพธ์ที่ซับซ้อนเสมอ กล่าวคือ ภายใต้เงื่อนไขเช่นนี้ เราจึงสามารถสรุปได้ว่าวิธีใดจึงจะมีประสิทธิผลสูงสุดและให้การพยากรณ์โรคที่ดีที่สุดสำหรับผู้ป่วย

