ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
พลาสมาไซโตมา
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
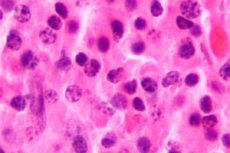
สาเหตุ พลาสมาไซโตมา
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงหลักสำหรับโรคนี้ได้รับการระบุแล้ว:
- ผู้ชายวัยชราและวัยกลางคน – พลาสมาไซโตมาจะเริ่มพัฒนาขึ้นเมื่อปริมาณฮอร์โมนเทสโทสเตอโรนเพศชายในร่างกายลดลง
- ผู้ที่มีอายุต่ำกว่า 40 ปีคิดเป็นเพียง 1% ของผู้ป่วยโรคนี้เท่านั้น ดังนั้นจึงอาจกล่าวได้ว่าโรคนี้มักส่งผลต่อผู้ที่มีอายุมากกว่า 50 ปี
- พันธุกรรม – ประมาณร้อยละ 15 ของผู้ป่วยพลาสมาไซโตมาเติบโตในครอบครัวที่มีญาติพี่น้องที่มีการกลายพันธุ์ของเม็ดเลือดขาวบี
- ผู้ที่น้ำหนักเกิน – โรคอ้วนทำให้ระบบเผาผลาญลดลงจนอาจนำไปสู่การเกิดโรคนี้ได้
- การได้รับสารกัมมันตรังสี
กลไกการเกิดโรค
พลาสมาไซโตมาอาจเกิดขึ้นได้ในทุกส่วนของร่างกาย พลาสมาไซโตมาเดี่ยวของกระดูกเกิดจากเซลล์พลาสมาที่อยู่ในไขกระดูก ในขณะที่พลาสมาไซโตมานอกไขกระดูกเชื่อกันว่าเกิดจากเซลล์พลาสมาที่อยู่ในเยื่อเมือก โรคทั้งสองชนิดนี้เป็นกลุ่มเนื้องอกที่แตกต่างกันในแง่ของตำแหน่ง ความก้าวหน้าของเนื้องอก และการอยู่รอดโดยรวม ผู้เขียนบางคนถือว่าพลาสมาไซโตมาเดี่ยวของกระดูกเป็นมะเร็งต่อมน้ำเหลืองชนิดเซลล์ขอบที่มีการแตกตัวของพลาสมาไซโตมาอย่างกว้างขวาง
การศึกษาทางไซโตเจเนติกส์เผยให้เห็นการสูญเสียซ้ำในโครโมโซม 13 แขนโครโมโซม 1p และแขนโครโมโซม 14Q รวมถึงบริเวณแขนโครโมโซม 19p, 9q และ 1Q อินเตอร์ลิวคิน 6 (IL-6) ยังคงเป็นปัจจัยเสี่ยงสำคัญต่อการดำเนินไปของโรคพลาสมาเซลล์
นักโลหิตวิทยาบางคนถือว่าพลาสมาไซโตมาเดี่ยวของกระดูกเป็นระยะกลางในการวิวัฒนาการจากแกมมาพาทีแบบโมโนโคลนัลที่มีสาเหตุไม่ทราบแน่ชัดไปเป็นมะเร็งไมอีโลม่าหลายแห่ง
อาการ พลาสมาไซโตมา
ในโรคพลาสมาไซโตมาหรือไมอีโลม่า ไต ข้อต่อ และภูมิคุ้มกันของผู้ป่วยจะได้รับผลกระทบมากที่สุด อาการหลักๆ ขึ้นอยู่กับระยะของโรค ที่น่าสังเกตคือใน 10% ของกรณี ผู้ป่วยจะไม่สังเกตเห็นอาการผิดปกติใดๆ เนื่องจากเซลล์ไม่ได้ผลิตพาราโปรตีน
พลาสมาไซโตมาจะไม่แสดงอาการใดๆ เมื่อมีเซลล์มะเร็งจำนวนน้อย แต่เมื่อเซลล์เหล่านี้มีระดับวิกฤต การสังเคราะห์พาราโปรตีนจะเกิดขึ้นพร้อมกับอาการทางคลินิกต่อไปนี้:
- ข้อต่อมีอาการปวด โดยจะรู้สึกเจ็บแปลบๆ ตามกระดูก
- เอ็นจะได้รับบาดเจ็บเนื่องจากมีโปรตีนที่ผิดปกติสะสมอยู่ ซึ่งจะไปรบกวนการทำงานพื้นฐานของอวัยวะต่างๆ และไประคายเคืองตัวรับของอวัยวะเหล่านั้น
- อาการปวดบริเวณหัวใจ
- กระดูกหักบ่อยๆ
- ภูมิคุ้มกันลดลง - การป้องกันของร่างกายถูกระงับเนื่องจากไขกระดูกผลิตเม็ดเลือดขาวน้อยเกินไป
- แคลเซียมจำนวนมากจากเนื้อเยื่อกระดูกที่ถูกทำลายจะเข้าสู่กระแสเลือด
- การทำงานของไตบกพร่อง
- โรคโลหิตจาง
- กลุ่มอาการ DIC ที่มีภาวะการแข็งตัวของเลือดต่ำ
รูปแบบ
มีโรค 3 กลุ่มที่แตกต่างกันตามที่กำหนดโดย International Myeloma Working Group ได้แก่ พลาสมาไซโตมาเดี่ยวของกระดูก (SPB), พลาสมาไซโตมาที่อยู่นอกกระดูกหรือนอกไขกระดูก (EP) และรูปแบบหลายโฟกัสของมัลติเพิลไมอีโลม่าที่เป็นแบบปฐมภูมิหรือแบบกลับเป็นซ้ำ
เพื่อความเรียบง่าย พลาสมาไซโตมาชนิดเดี่ยวสามารถแบ่งได้เป็น 2 กลุ่ม ขึ้นอยู่กับตำแหน่ง:
- พลาสมาไซโตมาของโครงกระดูก
- พลาสมาไซโตมาที่อยู่นอกไขกระดูก
พลาสมาไซโตมาชนิดเดียวในกระดูกเป็นเนื้องอกมะเร็งชนิดเดียวที่พบได้บ่อยที่สุด คิดเป็นประมาณ 3-5% ของเนื้องอกมะเร็งทั้งหมดที่เกิดจากเซลล์พลาสมา พลาสมาไซโตมาชนิดนี้เกิดขึ้นเป็นแผลที่สลายตัวภายในโครงกระดูกแกน พลาสมาไซโตมาชนิดนอกไขกระดูกมักพบในทางเดินหายใจส่วนบน (85%) แต่สามารถเกิดขึ้นได้ในเนื้อเยื่ออ่อนชนิดใดก็ได้ พบพาราโปรตีนในเลือดประมาณครึ่งหนึ่งของกรณี
พลาสมาไซโตมาเดี่ยว
พลาสมาไซโตมาชนิดเดี่ยวเป็นเนื้องอกที่ประกอบด้วยเซลล์พลาสมา โรคกระดูกชนิดนี้เป็นโรคเฉพาะที่ ซึ่งแตกต่างหลักจากพลาสมาไซโตมาชนิดหลายเซลล์ ผู้ป่วยบางรายในระยะแรกจะพัฒนาเป็นมะเร็งไมอีโลม่าชนิดเดี่ยว ซึ่งสามารถเปลี่ยนแปลงเป็นมะเร็งไมอีโลม่าชนิดหลายเซลล์ได้ในภายหลัง
ในพลาสมาไซโตมาเดี่ยว กระดูกจะได้รับผลกระทบในบริเวณหนึ่ง ในระหว่างการทดสอบในห้องปฏิบัติการ ผู้ป่วยจะได้รับการวินิจฉัยว่าไตทำงานผิดปกติและแคลเซียมในเลือดสูง
ในบางกรณี โรคจะลุกลามไปอย่างไม่รู้สึกตัว แม้ว่าตัวบ่งชี้ทางคลินิกหลักจะไม่เปลี่ยนแปลงก็ตาม ในกรณีนี้ การพยากรณ์โรคสำหรับผู้ป่วยจะดีขึ้นกว่ามะเร็งไมอีโลม่าชนิดมัลติเพิล
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
พลาสมาไซโตมาที่อยู่นอกไขกระดูก
พลาสมาไซโตมานอกไขกระดูกเป็นโรคร้ายแรงที่เซลล์พลาสมาเปลี่ยนเป็นเนื้องอกร้ายที่แพร่กระจายอย่างรวดเร็วไปทั่วร่างกาย โดยทั่วไป เนื้องอกดังกล่าวจะพัฒนาในกระดูก แม้ว่าในบางกรณี เนื้องอกอาจอยู่ในเนื้อเยื่ออื่น ๆ ของร่างกายก็ได้ หากเนื้องอกส่งผลต่อเซลล์พลาสมาเท่านั้น ก็จะวินิจฉัยว่าเป็นพลาสมาไซโตมาแบบแยกส่วน ในกรณีที่มีพลาสมาไซโตมาจำนวนมาก อาจกล่าวได้ว่าเป็นโรคมะเร็งไมอีโลม่า
พลาสมาไซโตมาของกระดูกสันหลัง
พลาสมาไซโตมาของกระดูกสันหลังมีลักษณะอาการดังต่อไปนี้:
- อาการปวดอย่างรุนแรงที่กระดูกสันหลัง อาการปวดอาจค่อยๆ เพิ่มขึ้นพร้อมๆ กับการเติบโตของเนื้องอก ในบางกรณี อาการปวดจะเฉพาะที่จุดใดจุดหนึ่ง ในบางกรณี อาจร้าวไปที่แขนหรือขา อาการปวดดังกล่าวจะไม่หายไปแม้จะรับประทานยาแก้ปวดที่ซื้อเอง
- ความรู้สึกไวต่อผิวหนังบริเวณขาหรือแขนของผู้ป่วยเปลี่ยนไป มักมีอาการชาอย่างรุนแรง รู้สึกเสียวซ่า รู้สึกไวต่อความรู้สึกมากเกินไปหรือรู้สึกอ่อนแรง อุณหภูมิร่างกายสูงขึ้น ร้อนขึ้น หรือในทางกลับกัน รู้สึกเย็น
- ผู้ป่วยมีอาการเคลื่อนไหวร่างกายลำบาก การเดินเปลี่ยนแปลงไป และอาจเกิดปัญหาในการเดิน
- ปัสสาวะและถ่ายลำบาก
- ภาวะโลหิตจาง อ่อนเพลียบ่อย อ่อนแรงทั่วร่างกาย
พลาสมาไซโตมาของกระดูก
เมื่อเซลล์บีลิมโฟไซต์เจริญเติบโตเต็มที่ในผู้ป่วยที่เป็นพลาสมาไซโตมาของกระดูก ความล้มเหลวจะเกิดขึ้นภายใต้อิทธิพลของปัจจัยบางอย่าง แทนที่จะเป็นเซลล์พลาสมา เซลล์ไมอีโลม่าจะก่อตัวขึ้น เซลล์นี้มีคุณสมบัติเป็นมะเร็ง เซลล์ที่กลายพันธุ์จะเริ่มโคลนตัวเอง ซึ่งทำให้จำนวนเซลล์ไมอีโลม่าเพิ่มขึ้น เมื่อเซลล์เหล่านี้เริ่มสะสม พลาสมาไซโตมาของกระดูกก็จะพัฒนาขึ้น
เซลล์ไมอีโลม่าก่อตัวในไขกระดูกและเริ่มเติบโตจากไขกระดูก ในเนื้อเยื่อกระดูก เซลล์จะแบ่งตัวอย่างรวดเร็ว ทันทีที่เซลล์เหล่านี้เข้าไปในเนื้อเยื่อกระดูก เซลล์จะเริ่มกระตุ้นเซลล์สลายกระดูก ซึ่งจะทำลายเซลล์และสร้างช่องว่างภายในกระดูก
โรคจะดำเนินไปอย่างช้าๆ ในบางกรณีอาจใช้เวลานานถึง 20 ปีนับจากที่เกิดการกลายพันธุ์ของเซลล์บีลิมโฟไซต์จนกระทั่งได้รับการวินิจฉัยโรค
พลาสมาไซโตมาในปอด
พลาสมาไซโตมาของปอดเป็นโรคที่พบได้ค่อนข้างน้อย โดยส่วนใหญ่มักเกิดกับผู้ชายอายุ 50 ถึง 70 ปี โดยทั่วไป พลาสมาเซลล์ที่ผิดปกติจะเติบโตในหลอดลมขนาดใหญ่ เมื่อวินิจฉัยแล้ว จะพบก้อนเนื้อสีเหลืองเทาเป็นเนื้อเดียวกันที่ชัดเจน
ในพลาสมาไซโตมาของปอด ไขกระดูกจะไม่ได้รับผลกระทบ การแพร่กระจายจะแพร่กระจายผ่านกระแสเลือด บางครั้งอาจเกี่ยวข้องกับต่อมน้ำเหลืองข้างเคียงด้วย โดยส่วนใหญ่แล้วโรคนี้จะไม่มีอาการ แต่ในบางกรณีอาจมีอาการดังต่อไปนี้:
- ไอบ่อยและมีเสมหะ
- อาการปวดบริเวณหน้าอก
- อุณหภูมิร่างกายเพิ่มสูงขึ้นถึงระดับต่ำกว่าไข้
การตรวจเลือดไม่พบการเปลี่ยนแปลงใดๆ การรักษาคือการผ่าตัดเพื่อเอาจุดที่เกิดโรคออก
การวินิจฉัย พลาสมาไซโตมา
การวินิจฉัยพลาสมาไซโตมาจะดำเนินการโดยใช้วิธีดังต่อไปนี้:
- จะมีการเก็บรวบรวมประวัติทางการแพทย์ โดยผู้เชี่ยวชาญจะถามผู้ป่วยเกี่ยวกับลักษณะของอาการปวด เกิดขึ้นเมื่อใด และมีอาการอื่น ๆ ที่สามารถระบุได้หรือไม่
- แพทย์ทำการตรวจคนไข้ - ในระยะนี้จะสามารถระบุสัญญาณหลักของพลาสมาไซโตมาได้ (ชีพจรเต้นเร็วขึ้น ผิวหนังซีด มีเลือดออกหลายจุด เนื้องอกปิดผนึกตามกล้ามเนื้อและกระดูก)
- การตรวจเลือดทั่วไป ในกรณีของโรคไมอีโลม่า ตัวบ่งชี้จะเป็นดังนี้:
- ESR – ไม่น้อยกว่า 60 มม. ต่อชั่วโมง
- จำนวนเม็ดเลือดแดง เรติคิวโลไซต์ เม็ดเลือดขาว เกล็ดเลือด โมโนไซต์ และนิวโทรฟิลในซีรั่มเลือดลดลง
- ระดับฮีโมโกลบินลดลง (น้อยกว่า 100 ก./ล.)
- อาจตรวจพบเซลล์พลาสมาได้เพียงไม่กี่เซลล์
- การตรวจเลือดทางชีวเคมี ในกรณีของพลาสมาไซโตมาจะตรวจพบสิ่งต่อไปนี้:
- ระดับโปรตีนรวมเพิ่มขึ้น (ภาวะโปรตีนในเลือดสูง)
- ระดับอัลบูมินลดลง (ภาวะอัลบูมินในเลือดต่ำ)
- กรดยูริกเพิ่มขึ้น
- ระดับแคลเซียมในเลือดเพิ่มสูง (ภาวะแคลเซียมในเลือดสูง)
- เพิ่มค่าครีเอตินินและยูเรีย
- การทำไมอีโลแกรมเป็นกระบวนการตรวจโครงสร้างของเซลล์ที่อยู่ในไขกระดูก โดยจะเจาะกระดูกอกโดยใช้เครื่องมือพิเศษซึ่งจะทำการสกัดไขกระดูกออกมาในปริมาณเล็กน้อย ในกรณีของไมอีโลม่า ตัวบ่งชี้จะเป็นดังนี้:
- จำนวนเซลล์พลาสมาสูง
- พบไซโทพลาซึมในเซลล์เป็นจำนวนมาก
- การสร้างเม็ดเลือดปกติถูกระงับ
- มีเซลล์ผิดปกติที่ยังไม่โตเต็มที่
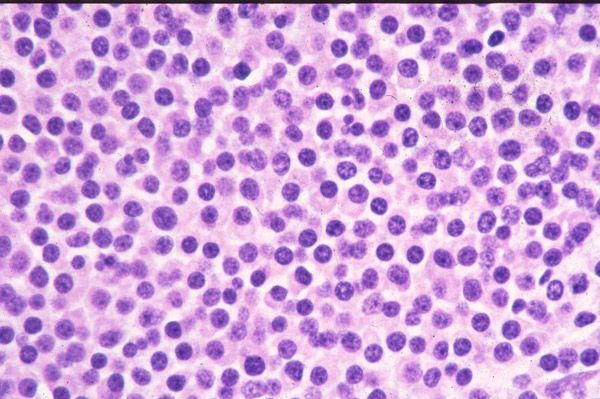
- การตรวจทางห้องปฏิบัติการของพลาสมาไซโตมา - เลือดจากหลอดเลือดดำจะถูกเก็บในตอนเช้า บางครั้งอาจใช้ปัสสาวะก็ได้ ในกรณีของพลาสมาไซโตมา จะพบพาราโปรตีนในเลือด
- การวิเคราะห์ปัสสาวะทั่วไป – การกำหนดลักษณะทางกายภาพและทางเคมีของปัสสาวะของผู้ป่วย
- การตรวจเอกซเรย์กระดูก – วิธีนี้ช่วยให้สามารถตรวจพบตำแหน่งที่ได้รับความเสียหาย รวมถึงวินิจฉัยโรคขั้นสุดท้ายได้
- การทำเอกซเรย์คอมพิวเตอร์แบบเกลียว ซึ่งเป็นการถ่ายภาพเอกซเรย์ทั้งชุด ซึ่งทำให้สามารถดูได้ว่ากระดูกหรือกระดูกสันหลังถูกทำลายตรงไหน และเกิดการผิดรูปตรงไหน และเนื้อเยื่ออ่อนที่มีเนื้องอกอยู่ตรงไหน
เกณฑ์การวินิจฉัยพลาสมาไซโตมาเดี่ยวของกระดูก
เกณฑ์ในการกำหนดพลาสมาไซโตมาของกระดูกแบบเดี่ยวจะแตกต่างกันไป นักโลหิตวิทยาบางคนรวมผู้ป่วยที่มีรอยโรคมากกว่าหนึ่งแห่งและระดับโปรตีนในไมอีโลม่าที่สูง และไม่รวมผู้ป่วยที่มีโรคลุกลามมาเป็นเวลา 2 ปีหรือมีโปรตีนผิดปกติหลังการฉายรังสี ปัจจุบันใช้เกณฑ์การวินิจฉัยต่อไปนี้ โดยอาศัยการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) การไหลของไซโตเมทรี และปฏิกิริยาลูกโซ่โพลีเมอเรส (PCR)
- การทำลายเนื้อเยื่อกระดูกในที่เดียวภายใต้อิทธิพลของโคลนเซลล์พลาสมา
- การแทรกซึมของเซลล์พลาสมาเข้าไปในไขกระดูกมีไม่เกินร้อยละ 5 ของจำนวนเซลล์ที่มีนิวเคลียสทั้งหมด
- การไม่มีรอยโรคของกระดูกหรือเนื้อเยื่ออื่นๆ ที่ทำให้เกิดการสลายของกระดูก
- ไม่มีภาวะโลหิตจาง แคลเซียมในเลือดสูง หรือ ไตเสื่อม
- ความเข้มข้นของโปรตีนโมโนโคลนัลในซีรั่มหรือปัสสาวะต่ำ
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
เกณฑ์การวินิจฉัยพลาสมาไซโตมาที่อยู่ภายนอกไขกระดูก
- การตรวจหาเซลล์พลาสมาโมโนโคลนัลโดยการตรวจชิ้นเนื้อเนื้อเยื่อ
- การแทรกซึมของเซลล์พลาสมาเข้าไปในไขกระดูกมีไม่เกินร้อยละ 5 ของจำนวนเซลล์ที่มีนิวเคลียสทั้งหมด
- การไม่มีรอยโรคของกระดูกหรือเนื้อเยื่ออื่นๆ ที่ทำให้เกิดการสลายของกระดูก
- ไม่มีภาวะแคลเซียมในเลือดสูง หรือ ไตวาย
- ความเข้มข้นของโปรตีน M ในซีรั่มต่ำ หากมี
การวินิจฉัยที่แตกต่างกัน
โครงร่างของโรคมักจะพัฒนาเป็นมะเร็งไมอีโลม่ามัลติเพิลภายใน 2-4 ปี เนื่องจากเซลล์มีความคล้ายคลึงกัน จึงต้องแยกพลาสมาไซโตมาออกจากมะเร็งไมอีโลม่ามัลติเพิล SPB และพลาสมาไซโตมานอกไขกระดูกมีลักษณะเฉพาะคือมีตำแหน่งรอยโรคเพียงตำแหน่งเดียว (ไม่ว่าจะเป็นกระดูกหรือเนื้อเยื่ออ่อน) โครงสร้างไขกระดูกปกติ (เซลล์พลาสมาน้อยกว่า 5%) และไม่มีพาราโปรตีนหรือมีระดับต่ำ
ใครจะติดต่อได้บ้าง?
การรักษา พลาสมาไซโตมา
โรคพลาสมาไซโตมาหรือไมอีโลม่าได้รับการรักษาโดยใช้หลายวิธี:
- การผ่าตัดปลูกถ่ายเซลล์ต้นกำเนิดหรือไขกระดูก
- การทำเคมีบำบัด
- การทำการรักษาด้วยรังสี
- การผ่าตัดเพื่อเอาส่วนกระดูกที่ได้รับความเสียหายออก
เคมีบำบัดใช้สำหรับรักษาพลาสมาไซโตมาหลายเซลล์ โดยทั่วไปการรักษาจะดำเนินการโดยใช้ยาเพียงชนิดเดียว (โมโนเคมีบำบัด) แต่ในบางกรณีอาจต้องใช้ยาหลายชนิดร่วมกัน
เคมีบำบัดเป็นวิธีการรักษามะเร็งไมอีโลม่าที่มีประสิทธิภาพพอสมควร โดยผู้ป่วย 40% จะหายขาดอย่างสมบูรณ์ ส่วนอีก 50% จะหายเพียงบางส่วน น่าเสียดายที่ผู้ป่วยหลายรายกลับมีอาการกำเริบขึ้นอีกเมื่อเวลาผ่านไป
เพื่อขจัดอาการหลักของพลาสมาไซโตมา จะมีการสั่งยาแก้ปวดหลายชนิด รวมถึงขั้นตอนต่างๆ ดังต่อไปนี้:
- Magnetoturbotron – การบำบัดจะดำเนินการโดยใช้สนามแม่เหล็กความถี่ต่ำ
- Electrosleep – การบำบัดจะดำเนินการโดยใช้กระแสไฟฟ้าพัลส์ความถี่ต่ำ
ในมะเร็งไมอีโลม่า จำเป็นต้องรักษาโรคที่เกิดร่วมด้วย เช่น ไตวาย และความผิดปกติของการเผาผลาญแคลเซียม
การรักษาพลาสมาไซโตมาเดี่ยวของกระดูก
แพทย์ผู้เชี่ยวชาญด้านมะเร็งวิทยาส่วนใหญ่ใช้ค่าประมาณ 40 Gy สำหรับโรคที่กระดูกสันหลัง และ 45 Gy สำหรับโรคกระดูกอื่นๆ สำหรับโรคที่มีขนาดใหญ่กว่า 5 ซม. ควรพิจารณาใช้ค่า 50 Gy
ตามที่รายงานในการศึกษาวิจัยโดย Liebross et al. พบว่าไม่มีความสัมพันธ์ระหว่างปริมาณรังสีกับการหายไปของโปรตีนโมโนโคลนัล
ห้ามทำการผ่าตัดหากไม่มีความไม่มั่นคงทางโครงสร้างหรือความบกพร่องทางระบบประสาท การให้เคมีบำบัดอาจถือเป็นการรักษาที่ต้องการสำหรับผู้ป่วยที่ไม่ตอบสนองต่อการฉายรังสี
การรักษาพลาสมาไซโตมาที่อยู่ภายนอกไขกระดูก
การรักษาพลาสมาไซโตมาที่อยู่นอกไขกระดูกจะอาศัยความไวต่อรังสีของเนื้องอก
การรักษาแบบผสมผสาน (การผ่าตัดและการฉายรังสี) ถือเป็นการรักษาที่ยอมรับได้ โดยขึ้นอยู่กับความสามารถในการตัดเนื้องอกออกได้ การรักษาแบบผสมผสานอาจให้ผลลัพธ์ที่ดีที่สุด
ปริมาณรังสีที่เหมาะสมสำหรับบริเวณรอยโรคคือ 40-50 Gy (ขึ้นอยู่กับขนาดของเนื้องอก) และให้ในเวลา 4-6 สัปดาห์
เนื่องจากต่อมน้ำเหลืองมีอัตราการเสียหายสูง จึงจำเป็นต้องรวมบริเวณเหล่านี้ไว้ในการฉายรังสีด้วย
เคมีบำบัดอาจใช้ได้สำหรับผู้ป่วยที่มีโรคที่ดื้อยาหรือมีพลาสมาไซโตมากลับมาเป็นซ้ำ
พยากรณ์
การฟื้นตัวจากพลาสมาไซโตมาได้อย่างสมบูรณ์นั้นแทบจะเป็นไปไม่ได้เลย เราจึงสามารถฟื้นตัวได้อย่างสมบูรณ์ด้วยเนื้องอกที่แยกออกมาและการรักษาที่ทันท่วงทีเท่านั้น วิธีการที่ใช้ ได้แก่ การเอาส่วนกระดูกที่เสียหายออก การปลูกถ่ายเนื้อเยื่อกระดูก การปลูกถ่ายเซลล์ต้นกำเนิด
หากผู้ป่วยปฏิบัติตามเงื่อนไขบางประการ อาจเกิดภาวะสงบอาการได้นานพอสมควร:
- ไม่พบการวินิจฉัยโรคร้ายแรงร่วมที่เป็นมะเร็งไมอีโลม่า
- ผู้ป่วยมีความไวต่อยารักษาเซลล์สูง
- ไม่มีการสังเกตผลข้างเคียงที่ร้ายแรงในระหว่างการรักษา
หากใช้เคมีบำบัดและสเตียรอยด์ในการรักษาที่ถูกต้อง อาการจะหายได้ภายใน 2-4 ปี ในบางกรณี ผู้ป่วยอาจมีชีวิตอยู่ได้นานถึง 10 ปีหลังการวินิจฉัยและการรักษา
โดยเฉลี่ยแล้ว ผู้ป่วย 90% จะสามารถมีชีวิตอยู่ได้นานกว่า 2 ปีด้วยเคมีบำบัด หากไม่ได้รับการรักษา ผู้ป่วยจะมีชีวิตอยู่ได้ไม่เกิน 2 ปี
 [ 40 ]
[ 40 ]

