ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การผ่าตัดเอาท่อนำไข่ออก: ผลที่ตามมาและการฟื้นฟู
Last reviewed: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
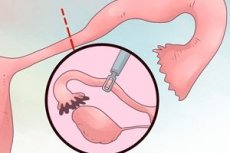
เมื่อพิจารณาจากความถี่ของการผ่าตัดตัดมดลูกในสูตินรีเวช พบว่า การผ่าตัดส่วนต่อขยายของมดลูกจะอยู่ในระยะนำ และการผ่าตัดท่อนำไข่ (tubectomy หรือ salpingectomy) จะอยู่ในระยะที่สอง รองจากการผ่าตัดรังไข่
การผ่าตัดแบบรุนแรงครั้งแรก ซึ่งช่วยชีวิตคนไข้ที่เลือดออกในระหว่างตั้งครรภ์นอกมดลูก ได้ดำเนินการในปี พ.ศ. 2426 โดยศัลยแพทย์ชาวสก็อตแลนด์ นายโรเบิร์ต ลอว์สัน เทต
 [ 1 ]
[ 1 ]
ตัวบ่งชี้สำหรับขั้นตอน
ข้อบ่งชี้หลักในการทำการผ่าตัดเอาท่อนำไข่ออก ได้แก่ การตัดท่อนำไข่ออกในกรณีที่ตั้งครรภ์นอกมดลูก: เมื่อมีเลือดออกหลังการผ่าตัดตัดท่อนำไข่ (การผ่าตัดเพื่อเอาการตั้งครรภ์ที่ท่อนำไข่ออกโดยยังคงท่อไว้); ในกรณีที่ท่อนำไข่ทะลุเนื่องจากการตั้งครรภ์ผิดปกติ (การแท้งลูกที่ท่อนำไข่); เมื่อขนาดของไข่ในท่อนำไข่มีขนาดใหญ่กว่า 3.5-4 ซม.; ในกรณีที่ตั้งครรภ์นอกมดลูก ซ้ำ ในท่อนำไข่เดิม
หากการบำบัดแบบอนุรักษ์นิยมไม่ได้ผลดี อาจต้องทำการผ่าตัดเอาท่อนำไข่ออกในกรณีที่เนื้อเยื่อมีการอักเสบ เช่น ท่อนำไข่อักเสบ และในกรณีของ ท่อ นำไข่อักเสบเป็นหนองในผู้ป่วยส่วนใหญ่ แพทย์อาจผ่าตัดเอาท่อนำไข่ที่มีของเหลวเป็นหนองสะสมออก เช่น ในกรณีของ โรคฝีหนองในท่อนำไข่และฝีหนองใน ท่อรังไข่
ท่อนำไข่อักเสบอาจกระตุ้นให้เกิดกระบวนการอักเสบในรังไข่ จากนั้นสูตินรีแพทย์จะวินิจฉัยว่าท่อนำไข่อักเสบหรือท่อนำไข่อักเสบ ซึ่งอาจทำให้เกิดการตั้งครรภ์นอกมดลูกหรือการทำงานของท่อนำไข่ผิดปกติอย่างถาวรจนทำให้เป็นหมันได้ และวิธีแก้ไขคือการผ่าตัดเอารังไข่และท่อนำไข่ออกโดยการผ่าตัดผ่านกล้องหรือการส่องกล้อง
เมื่อมีการยึดเกาะระหว่างรังไข่และท่อนำไข่ ท่อนำไข่มักจะยืดออก และของเหลวที่หลั่งออกมาจากเยื่อเมือกจะสะสมในบริเวณนี้ ทำให้เกิดพยาธิสภาพเรื้อรังที่เรียกว่า ไฮโดรซัลพิงซ์ ของเหลวนี้มักมีหนอง และหากโพรงนี้แตก ผู้หญิงก็มีความเสี่ยงที่จะเกิดเยื่อบุช่องท้องอักเสบได้ นอกจากนี้ ไฮโดรซัลพิงซ์ยัง ทำให้เกิด การอุดตันของท่อนำไข่ซึ่งเป็นหนึ่งในสาเหตุที่พบบ่อยที่สุดของภาวะมีบุตรยากในผู้หญิง การเอาท่อนำไข่ออกด้วยไฮโดรซัลพิงซ์ ซึ่งทำในสถานการณ์เช่นนี้ จะช่วยเพิ่มความถี่ในการตั้งครรภ์หลังจากการปฏิสนธิในหลอดแก้ว และลดความเสี่ยงในการตั้งครรภ์นอกโพรงมดลูก ดังนั้น จึงได้มีการพัฒนาโปรโตคอลสำหรับการทำเด็กหลอดแก้วหลังจากเอาท่อนำไข่ออก (ทั้งสองแบบ)
อย่างไรก็ตาม การกำจัดพังผืดในท่อนำไข่ซึ่งทำให้ผู้หญิงเป็นหมัน สามารถทำได้โดยการผ่าตัดตัดท่อนำไข่ออก - ข้อควรพิจารณาคือ วิธีอื่นๆ ทั้งหมดที่ใช้ในการแยกเส้นใยที่เติบโตเกินออกมาล้วนแต่ไม่ได้ผล
ข้อบ่งชี้ในการทำการผ่าตัดโดยวิธีเปิดหน้าท้อง ได้แก่ วัณโรคของส่วนต่อพ่วง เนื้องอกมดลูก มะเร็งรังไข่ และมะเร็งเยื่อบุผิวของท่อนำไข่
การกำจัดถุงน้ำในท่อนำไข่ (ซีสต์ที่อยู่ใต้เยื่อหุ้มไข่) จะดำเนินการในกรณีที่ก้านท่อนำไข่บิดตัว และอาจจำเป็นต้องกำจัดท่อทั้งหมดหากซีสต์เหล่านี้มีขนาดใหญ่และมีพังผืดอยู่หลายแห่งรอบๆ ซีสต์
ในช่วงไม่กี่ปีที่ผ่านมา มีหลักฐานที่เชื่อมโยงการพัฒนาของมะเร็งรังไข่ส่วนใหญ่กับท่อนำไข่ ส่งผลให้มีคำแนะนำสำหรับการใช้การผ่าตัดตัดท่อนำไข่เพื่อป้องกัน (การผ่าตัดตัดท่อนำไข่แบบฉวยโอกาส) ในผู้ป่วยที่มีการกลายพันธุ์ทางพันธุกรรมของยีน BRCA1 และ BRCA2 เพื่อป้องกันการพัฒนาของมะเร็งรังไข่ ตามรายงานของวารสารสูติศาสตร์และนรีเวชวิทยาระหว่างประเทศ การตัดท่อนำไข่ออกข้างเดียวช่วยลดความเสี่ยงของมะเร็งรังไข่ในผู้หญิงกลุ่มนี้ได้ 29% และการตัดท่อนำไข่ทั้งสองข้างได้ 65%
เทคนิค การตัดท่อนำไข่
แหล่งข้อมูลหลายแห่งบรรยายถึงเทคนิคการผ่าตัดเอาท่อนำไข่ออกโดยการส่องกล้อง
การผ่าตัดนี้จะดำเนินการภายใต้การดมยาสลบแบบทั่วไป และถ้าห้ามใช้ยาสลบผ่านทางท่อช่วยหายใจ ก็จะใช้ยาสลบแบบฉีดเข้าช่องไขสันหลังเฉพาะจุด
ที่ผนังด้านนอกของช่องท้อง - ใกล้สะดือ เหนือหัวหน่าว และด้านล่าง (ด้านตรงข้ามกับท่อที่จะเอาออก) - เจาะรู (ช่อง) สามรูเพื่อใส่สายเจาะเข้าไปซึ่งศัลยแพทย์จะสอดเครื่องมือส่องกล้องที่จำเป็นและกล้องเอนโดสโคป (ซึ่งแสดงภาพอวัยวะภายในบนจอภาพ) เพื่อให้มีพื้นที่สำหรับการจัดการ คาร์บอนไดออกไซด์หรือออกซิเจนจะถูกสูบเข้าไปในช่องท้อง (เรียกว่า ปอดรั่ว) และดูดเอาเลือดออก
บนโต๊ะผ่าตัด ผู้ป่วยจะนอนหงาย แต่หลังจากดูดเลือดแล้ว ส่วนล่างของร่างกาย โดยเฉพาะกระดูกเชิงกราน จะถูกยกขึ้น 45° เพื่อให้ได้ตำแหน่งที่เรียกว่าเทรนเดเลนเบิร์ก ซึ่งเหมาะสมที่สุดสำหรับการผ่าตัดอวัยวะในอุ้งเชิงกราน ท่อที่จะตัดออกจะถูกหนีบให้ใกล้กับตำแหน่งที่ตัดมากที่สุด (ใกล้จุดที่ต่อกับมดลูก) ยืดและตัดออกด้วยเครื่องจี้ไฟฟ้าแบบสองขั้ว คีม หรือกรรไกรส่องกล้องพร้อมการจี้ไฟฟ้าแบบขั้วเดียวพร้อมกัน จากนั้นทำการจี้ไฟฟ้าและตัดส่วนบนของเอ็นกว้างของมดลูก (เมโซซัลพิงซ์) และคอคอดของท่อออกพร้อมกับการรัดท่อ หลังจากนั้นจึงนำท่อนำไข่ที่ตัดออกออกผ่านทรอคาร์ที่ใหญ่ที่สุด

หากต้องเอาท่อออกเนื่องจากการตั้งครรภ์นอกมดลูก จะมีการตรวจช่องท้องส่วนบนและทำความสะอาดโพรงทั้งหมดอย่างละเอียดด้วยยาฆ่าเชื้อ
หลังจากนำเข็มเจาะเลือดออกแล้ว จะมีการเย็บแผลเล็กๆ หลังจากนำท่อออก
การคัดค้านขั้นตอน
ปัจจุบันการผ่าตัดเอาท่อนำไข่ออกทำได้โดยเปิดหน้าท้อง โดยผ่าตัดผ่านผนังช่องท้องเป็นชั้นๆ (มีแผลยาวถึง 12 ซม.) และเปิดบริเวณผ่าตัด หรือใช้วิธีส่องกล้อง โดยผ่าตัดผ่านแผลเล็ก 3 แผลโดยใช้กล้องเอนโดสโคปและเครื่องมือผ่าตัดไฟฟ้าสอดเข้าไปในโพรง การเลือกวิธีการผ่าตัดขึ้นอยู่กับหลายปัจจัย แต่การใช้กล้องส่องช่องท้องแม้จะมีข้อดีที่ชัดเจนในแง่ของระดับของการบาดเจ็บ ภาวะแทรกซ้อน แผลเป็นหลังการผ่าตัด และความเร็วในการฟื้นตัวของผู้ป่วย แต่ก็มีข้อห้ามทางการแพทย์บางประการ
การผ่าตัดผ่านกล้องเพื่อเอาท่อนำไข่ออกมีข้อห้ามในการเกิดเยื่อบุช่องท้องอักเสบ ในกรณีที่ท่อนำไข่แตกและมีเลือดออกมาก ในภาวะทางหัวใจและหลอดเลือดเฉียบพลัน (โรคหลอดเลือดสมอง หัวใจวาย) และการไหลเวียนของเลือดไม่เพียงพอ ในกรณีที่ได้รับการวินิจฉัยว่าเป็นมะเร็งของส่วนประกอบหรือมดลูก ในกรณีของโรคอ้วนระดับสองถึงสามและโรคเบาหวานที่ไม่สมบูรณ์
ดังนั้นผู้ป่วยที่มีข้อห้ามทางการแพทย์ดังรายการจะต้องเข้ารับการผ่าตัดเอาท่อนำไข่ออก
ไม่ว่าจะใช้เทคนิคการผ่าตัดใดก็ตาม การเตรียมตัวสำหรับการผ่าตัด ได้แก่ การตรวจอัลตราซาวนด์ของมดลูก ท่อนำไข่ และรังไข่ (ตลอดจนอวัยวะทั้งหมดที่อยู่บริเวณอุ้งเชิงกราน) การตรวจเลือดทั่วไปและการตรวจทางชีวเคมี (รวมถึงระดับเกล็ดเลือด) การตรวจเลือดสำหรับไวรัสตับอักเสบและ HIV การตรวจคลื่นไฟฟ้าหัวใจ (ECG)
ผลหลังจากขั้นตอน
เนื่องจากการฟื้นฟูท่อนำไข่หลังการผ่าตัดเป็นไปไม่ได้ ผลที่ตามมาหลักของการผ่าตัดดังกล่าวคือความสามารถในการเจริญพันธุ์ลดลง เมื่อตัดท่อนำไข่ข้างหนึ่งออก ความเสี่ยงที่จะตั้งครรภ์ลดลงครึ่งหนึ่ง และหากตัดท่อนำไข่ทั้งสองข้าง ความเสี่ยงที่จะตั้งครรภ์ตามธรรมชาติก็จะถูกตัดออกไปโดยสิ้นเชิง และวิธีเดียวที่จะมีลูกได้ก็คือการใช้เทคโนโลยี IVF
นอกจากนี้ หากท่อนำไข่ข้างหนึ่งยังคงอยู่และตัดอีกข้างหนึ่งออกเนื่องจากการตั้งครรภ์นอกมดลูก ความเสี่ยงที่การตั้งครรภ์หลังจากตัดท่อนำไข่ออกแล้วจะเกิดการตั้งครรภ์นอกมดลูกอีกครั้ง (นอกมดลูก) จะเพิ่มขึ้นอย่างมาก
ควรคำนึงไว้ว่าผู้ป่วยแต่ละรายจะกลับมามีประจำเดือนปกติเหมือนเดิมหลังนำท่อนำไข่ออก ซึ่งแตกต่างกันออกไป และมักพบความผิดปกติของรอบเดือนเนื่องมาจากปัญหาการตกไข่และการทำงานของรังไข่ด้านข้างของท่อนำไข่ที่นำออก
ตามที่สูตินรีแพทย์กล่าวไว้ ผลที่เห็นได้ชัดที่สุดของการตัดท่อนำไข่คือผู้หญิงที่ตัดท่อนำไข่ทั้งสองข้างออก อาจเกิดอาการปวดศีรษะ หัวใจเต้นเร็ว ร้อนวูบวาบ เหงื่อออกมากเกินปกติ ต่อมไทรอยด์และต่อมน้ำนมโตได้
 [ 7 ]
[ 7 ]
ภาวะแทรกซ้อนหลังจากขั้นตอน
การผ่าตัดเพื่อเอาท่อนำไข่ออก อาจมีภาวะแทรกซ้อนในรูปแบบของการติดเชื้อแทรกซ้อนและการอักเสบ ซึ่งจะเห็นได้จากอุณหภูมิร่างกายที่สูงขึ้นหลังเอาท่อนำไข่ออก
เลือดออกภายในเนื้อเยื่ออาจปรากฏในเนื้อเยื่อใต้ผิวหนัง และเนื่องมาจากความเสียหายของหลอดเลือดในช่องท้องและการแข็งตัวของเลือดที่ไม่เพียงพอในระหว่างการผ่าตัด อาจมีเลือดออกภายในช่องท้องที่ซ่อนอยู่เกิดขึ้นหลังจากการเอาท่อออก
เนื่องจากยาสลบ ผู้ป่วยอาจรู้สึกไม่สบายและอาจมีอาการอาเจียนเป็นเวลา 2-3 วัน และภาวะแทรกซ้อนจากภาวะปอดรั่วในช่องท้อง แพทย์จะเรียกภาวะนี้ว่า ภาวะมีก๊าซสะสมในเนื้อเยื่อ (ถุงลมโป่งพอง) ภาวะเลือดออกที่ผนังหน้าท้อง และภาวะเลือดออก
อาจมีตกขาวเป็นเลือดเล็กน้อยเป็นเวลาหลายวันหลังการผ่าตัดเอาท่อนำไข่ออก โดยเฉพาะอย่างยิ่งถ้าท่อนำไข่แตกเนื่องจากการตั้งครรภ์นอกมดลูก ซึ่งเกี่ยวข้องกับเลือดที่ไหลเข้าไปในโพรงมดลูกระหว่างการผ่าตัด
การเกิดพังผืดหลังการผ่าตัดหลังการเอาท่อออกไม่ได้เกิดขึ้นเฉพาะในระหว่างการผ่าตัดเปิดหน้าท้องเท่านั้น แต่ยังเกิดขึ้นระหว่างวิธีการส่องกล้องด้วย และอาการเจ็บปวดหลังการเอาท่อออกมักเป็นสัญญาณของการเกิดพังผืด อย่างไรก็ตาม การเกิดพังผืดอาจเกิดจากการก่อตัวของซีสต์ในรังไข่ซึ่งเกิดขึ้นระหว่างการผ่าตัดได้เช่นกัน แพทย์ระบุว่าเมื่อเวลาผ่านไป พังผืดในอุ้งเชิงกรานเล็กอาจโตขึ้นและ เกิด พังผืดในลำไส้ซึ่งอาจส่งผลกระทบต่อการเปิดของอุ้งเชิงกรานได้ นอกจากนี้ พังผืดเหล่านี้ยังอาจเกี่ยวข้องกับความจริงที่ว่าผู้หญิงมีอาการปวดบริเวณช่องท้องส่วนล่างหลังการเอาท่อออก
ดูแลหลังจากขั้นตอน
ระยะเวลาฟื้นฟูหลังการผ่าตัดเอาท่อนำไข่ออกอาจใช้เวลานานถึง 2-3 เดือน ถึงแม้ว่าจะให้ลาป่วยหลังจากการผ่าตัดเอาท่อนำไข่ออกตั้งแต่วันที่เข้ารับการรักษาในสถานพยาบาล (ระยะเวลาพักรักษาตัวในโรงพยาบาลโดยปกติไม่เกิน 1 สัปดาห์) ไม่เกิน 1 เดือน (ขึ้นอยู่กับเหตุผลของการผ่าตัด ความซับซ้อนของการผ่าตัด และอาการของผู้ป่วย)
โดยทั่วไป แพทย์จะสั่งให้ใช้ยาปฏิชีวนะ ฉีดสารสกัดว่านหางจระเข้ใต้ผิวหนัง (วันละ 1 มล. เป็นเวลา 2 สัปดาห์) และใช้ยาเหน็บช่องคลอด Longidazay (ครั้งละ 1 เม็ด ทุก 3 วัน)
การกายภาพบำบัดหลังการเอาท่อออก ได้แก่ การบำบัดด้วยอิเล็กโทรโฟรีซิสด้วยไอโอดีนและสังกะสี (หลักสูตรมาตรฐาน 20 ขั้นตอน) จำเป็นต้องออกกำลังกายเบาๆ (เดินเงียบๆ) เพื่อป้องกันการเกิดพังผืด
การดูแลแผลเย็บหลังการผ่าตัดส่องกล้องประกอบด้วยการป้องกันการติดเชื้อ ดังนั้นคำแนะนำของแพทย์หลังจากการผ่าตัดท่อนำไข่ออกคือ ปฏิบัติตามกฎสุขอนามัย แต่หลีกเลี่ยงการอาบน้ำและอาบน้ำ (ปิดแผลด้วยน้ำ) แพทย์ยังแนะนำให้สวมชุดชั้นในรัดรูปเป็นเวลาอย่างน้อยหนึ่งเดือนหลังการผ่าตัด
นอกจากนี้ ควรงดกิจกรรมทางเพศเป็นเวลา 1 เดือนหลังจากถอดท่อคุมกำเนิดออก และหลังจากนั้น (หากถอดท่อใดท่อหนึ่งออก) ควรทานยาคุมกำเนิดต่ออีกประมาณ 6 เดือน (หลังจากการมีประจำเดือนเต็มรอบครั้งแรก)
ไม่จำเป็นต้องรับประทานอาหารพิเศษหลังการผ่าตัด แต่ควรหลีกเลี่ยงอาการท้องผูกและท้องอืด (ท้องเฟ้อ) ในเรื่องนี้ จำเป็นต้องงดการรับประทานน้ำอัดลม พืชตระกูลถั่ว กะหล่ำปลี อาหารประเภทซีเรียล เนื้อแดง ขนมปังและขนมอบจากยีสต์สด ผลไม้รสหวาน และนมสดเป็นการชั่วคราว
 [ 11 ]
[ 11 ]

