ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
หูดบริเวณอวัยวะเพศ: สาเหตุ อาการ การวินิจฉัย การรักษา
ตรวจสอบล่าสุด: 07.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
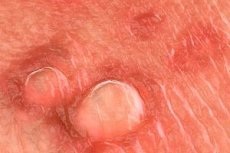
ไวรัส Human papillomavirus (HPV) มากกว่า 20 ชนิดสามารถติดเชื้อบริเวณอวัยวะเพศได้ การติดเชื้อ HPV ส่วนใหญ่มักไม่มีอาการ ไม่แสดงอาการ หรือไม่สามารถระบุได้ หูดบริเวณอวัยวะเพศที่มองเห็นได้มักเกิดจากไวรัส HPV ชนิด 6 หรือ 11 ส่วนไวรัส HPV ชนิดอื่นๆ ที่สามารถแยกได้จากบริเวณอวัยวะเพศและทวารหนัก (เช่น ชนิด 16, 18, 31, 33 และ 35) มีความเกี่ยวข้องกับภาวะปากมดลูกผิดปกติอย่างมาก การวินิจฉัยหูดบริเวณอวัยวะเพศสามารถยืนยันได้ด้วยการตรวจชิ้นเนื้อ แม้ว่าจะไม่จำเป็นต้องตรวจชิ้นเนื้อบ่อยนัก (เช่น ในกรณีที่ซับซ้อน การบำบัดมาตรฐานล้มเหลว ภาพทางคลินิกแย่ลงระหว่างการรักษา ภูมิคุ้มกันบกพร่อง หูดที่มีเม็ดสี/แข็ง/เป็นแผล) ไม่มีข้อมูลสนับสนุนการใช้การทดสอบ DNA ของไวรัส HPV เฉพาะชนิดในการวินิจฉัยหรือการจัดการตามปกติสำหรับผู้ป่วยที่มีหูดบริเวณอวัยวะเพศที่มองเห็นได้
ไวรัส HPV ชนิด B และ 11 ยังสามารถทำให้เกิดหูดในช่องคลอด บนปากมดลูก ภายในท่อปัสสาวะ และภายในทวารหนัก หูดในทวารหนักมักเกิดขึ้นในผู้ป่วยที่มีเพศสัมพันธ์ทางทวารหนัก และแตกต่างจากหูดรอบทวารหนัก ซึ่งอาจเกิดขึ้นในผู้ชายและผู้หญิงที่ไม่ได้มีเพศสัมพันธ์ทางทวารหนัก นอกจากรอยโรคที่อวัยวะเพศแล้ว ไวรัส HPV ชนิดเหล่านี้ยังสามารถทำให้เกิดหูดที่เยื่อบุตา โพรงจมูก และช่องปากได้ ไวรัส HPV ชนิด 6 และ 11 ไม่ค่อยเกี่ยวข้องกับมะเร็งเซลล์สความัสที่ลุกลามของอวัยวะเพศภายนอก ทั้งนี้ หูดบริเวณอวัยวะเพศอาจเจ็บปวด ช้ำง่าย และ/หรือคัน ขึ้นอยู่กับขนาดและตำแหน่งทางกายวิภาค
ไวรัส HPV ชนิด 16, 18, 31, 33, 35 พบได้น้อยในหูดบริเวณอวัยวะเพศที่มองเห็นได้ และมีความเกี่ยวข้องกับมะเร็งเซลล์ภายในเยื่อบุผิวชนิด squamous cell intraepithelial neoplasia (squamous cell carcinoma in situ, papular bowenoid, erythroplasia of Queyrat, Bowie's disease) ไวรัส HPV ชนิดเหล่านี้มีความเกี่ยวข้องกับมะเร็งเซลล์ภายในเยื่อบุผิวช่องคลอด ทวารหนัก และปากมดลูก และมะเร็งเซลล์ชนิด squamous cell carcinoma ผู้ป่วยที่มีหูดบริเวณอวัยวะเพศที่มองเห็นได้อาจติดเชื้อ HPV หลายชนิดพร้อมกัน
การรักษาหูดบริเวณอวัยวะเพศ
เป้าหมายหลักของการรักษาหูดบริเวณอวัยวะเพศที่มองเห็นได้คือการกำจัดหูดที่ทำให้เกิดอาการ การรักษาอาจทำให้ไม่มีหูดเกิดขึ้นอีก หูดบริเวณอวัยวะเพศมักไม่ก่อให้เกิดอาการใดๆ การรักษาที่มีอยู่ในปัจจุบันไม่สามารถเปลี่ยนแปลงประวัติธรรมชาติของการติดเชื้อ HPV หรือกำจัดการติดเชื้อได้ การกำจัดหูดอาจช่วยลดการติดเชื้อได้หรือไม่ก็ได้ หากไม่ได้รับการรักษา หูดบริเวณอวัยวะเพศที่มองเห็นได้อาจหายไปเอง ไม่เปลี่ยนแปลง หรือมีขนาดใหญ่ขึ้น ไม่มีหลักฐานใดๆ ที่บ่งชี้ว่าการรักษาหูดที่มองเห็นได้จะส่งผลต่อการพัฒนาของมะเร็งปากมดลูก
แนวทางการรักษาหูดบริเวณอวัยวะเพศ
การเลือกวิธีการรักษาหูดบริเวณอวัยวะเพศควรพิจารณาจากความต้องการของผู้ป่วย ทรัพยากรที่มีอยู่ และประสบการณ์ของผู้ให้บริการด้านการแพทย์ ปัจจุบันไม่มียาตัวใดที่มีประสิทธิภาพมากกว่าตัวอื่นหรือเป็นยาที่ดีที่สุดสำหรับผู้ป่วยทุกราย
ทางเลือกในการรักษาหูดบริเวณอวัยวะเพศที่มองเห็นได้ในปัจจุบัน ได้แก่ การรักษาแบบเฉพาะที่ซึ่งผู้ป่วยเป็นผู้ทา (podofilox และ imiquamod) และการรักษาโดยผู้ให้บริการด้านการแพทย์ (cryotherapy, podophyllin resin, trichloroacetic acid, bichloroacetic acid, interferon) และการผ่าตัด ผู้ป่วยส่วนใหญ่มีหูดบริเวณอวัยวะเพศ 1 ถึง 10 รู ซึ่งมีขนาดพื้นที่ 0.5 ถึง 1.0 ตร.ซม. ซึ่งตอบสนองต่อทางเลือกในการรักษาส่วนใหญ่ ปัจจัยที่อาจส่งผลต่อการเลือกวิธีการรักษา ได้แก่ ขนาดของหูด จำนวน ตำแหน่ง รูปร่าง ความต้องการของผู้ป่วย ค่าใช้จ่าย ความสะดวกในการให้การรักษา ผลข้างเคียง และประสบการณ์ของผู้ให้บริการด้านการแพทย์ แผนการรักษาหรือโปรโตคอลมีความสำคัญเนื่องจากผู้ป่วยจำนวนมากต้องการการบำบัดมากกว่าการรักษาเพียงครั้งเดียว โดยทั่วไป หูดที่อยู่บนผิวที่ชื้นและ/หรือในรอยพับของผิวหนังจะตอบสนองต่อการรักษาแบบเฉพาะที่ด้วยยา เช่น trichloroacetoacetic acid (TCA), podophyllin, podofilox และ imiquamod ได้ดีกว่าหูดที่อยู่บนผิวที่แห้ง
หากวิธีการรักษาของแพทย์ไม่ได้ผลดีขึ้นอย่างเห็นได้ชัดหลังจากการรักษา 3 ครั้ง หรือไม่สามารถรักษาหูดได้อย่างสมบูรณ์หลังจากการรักษา 6 ครั้ง ควรเปลี่ยนวิธีการรักษา ควรประเมินอัตราส่วนความเสี่ยง/ประโยชน์ของการรักษาให้ครบถ้วนเพื่อหลีกเลี่ยงการรักษาผู้ป่วยจนเกินความจำเป็น แพทย์ควรชั่งน้ำหนักและปรับเปลี่ยนวิธีการรักษาเฉพาะที่ของผู้ป่วยและวิธีการของแพทย์เสมอ หากจำเป็น
ภาวะแทรกซ้อนจะเกิดขึ้นได้น้อยหากทำการรักษาอย่างถูกต้อง ควรแจ้งให้ผู้ป่วยทราบว่าแผลเป็นที่มีสีเข้มหรือสีเข้มเกินไปมักเกิดขึ้นหลังจากการตัดหูดออก แผลเป็นลึกหรือสีเข้มเกินไปเกิดขึ้นได้น้อย แต่สามารถเกิดขึ้นได้หากผู้ป่วยไม่ได้เว้นระยะเวลาระหว่างการรักษาอย่างเพียงพอ การรักษามักไม่ส่งผลให้เกิดอาการปวดเรื้อรัง เช่น ภาวะปวดช่องคลอดหรือความรู้สึกไวเกินที่บริเวณที่รักษา
หูดบริเวณอวัยวะเพศภายนอก การรักษาที่แนะนำ
การรักษาตนเอง
Podofilox สารละลายหรือเจล 0.5% ผู้ป่วยอาจใช้สารละลาย podofilox กับสำลีหรือเจล podofilox กับนิ้ว วันละ 2 ครั้ง เป็นเวลา 3 วัน ตามด้วยช่วงพัก 4 วัน อาจทำซ้ำได้หากจำเป็น รวมทั้งหมด 4 รอบ พื้นที่หูดที่ได้รับการรักษาทั้งหมดไม่ควรเกิน 10 ซม.2 และปริมาตรรวมของ podofilox ไม่ควรเกิน 0.5 มล. ต่อวัน หากเป็นไปได้ ผู้เชี่ยวชาญด้านการดูแลสุขภาพควรทำการรักษาครั้งแรกเพื่อสาธิตวิธีการใช้ผลิตภัณฑ์อย่างถูกต้องและหูดชนิดใดที่ควรรักษา ยังไม่มีการพิสูจน์ความปลอดภัยของ podofilox ในระหว่างตั้งครรภ์
หรือครีม Imiquamod 5% ผู้ป่วยควรทาครีม Imiquamod ด้วยนิ้ว ในเวลากลางคืน สัปดาห์ละ 3 ครั้ง นานถึง 16 สัปดาห์ แนะนำให้ล้างบริเวณที่ทาด้วยสบู่ชนิดอ่อนและน้ำ 6-10 ชั่วโมงหลังทา ผู้ป่วยจำนวนมากจะหายจากอาการหูดภายใน 8-10 สัปดาห์หรือเร็วกว่านั้น ยังไม่มีการพิสูจน์ความปลอดภัยของการใช้ Podofilox ในระหว่างตั้งครรภ์
การรักษาโดยแพทย์
การบำบัดด้วยความเย็นโดยใช้ไนโตรเจนเหลวหรือไครโอโพรบ ทำซ้ำทุก 1-2 สัปดาห์
เรซินพอโดฟิลลิน 10-25% ในทิงเจอร์เบนโซอิน ควรทาปริมาณเล็กน้อยบนหูดแต่ละข้างแล้วปล่อยให้แห้งตามธรรมชาติ เพื่อหลีกเลี่ยงปัญหาการดูดซึมทั่วร่างกายและความเป็นพิษ ผู้เชี่ยวชาญบางคนแนะนำให้จำกัดปริมาณของยา (< 0.5 มล. พอโดฟิลลิน) หรือบริเวณหูด (10 ซม.2 )ต่อการใช้หนึ่งครั้ง ผู้เชี่ยวชาญบางคนแนะนำให้ล้างยาออก 1-4 ชั่วโมงหลังการใช้เพื่อหลีกเลี่ยงการระคายเคืองเนื้อเยื่อ ทำซ้ำทุกสัปดาห์หากจำเป็น ยังไม่มีการพิสูจน์ความปลอดภัยของพอโดฟิล็อกซ์ในระหว่างตั้งครรภ์
หรือกรดไตรคลอโรอะซิติก (TCA) หรือกรดไดคลอโรอะซิติก (DCA) 80-90% ทาเพียงเล็กน้อยเฉพาะบริเวณหูดและทิ้งไว้จนแห้งจนมี "คราบขาว" ปรากฏขึ้น หากต้องการขจัดกรดที่ยังไม่เกิดปฏิกิริยา ให้ใช้ผงแป้งทัลคัมหรือโซเดียมไบคาร์บอเนต (เบกกิ้งโซดา) หากจำเป็น ให้ทำซ้ำทุกสัปดาห์
หรือการตัดออกโดยการผ่าตัด เช่น การตัดออกแบบสัมผัสด้วยกรรไกร การตัดออกแบบสัมผัสด้วยมีดโกน การขูดมดลูก หรือการผ่าตัดด้วยไฟฟ้า
หูดบริเวณอวัยวะเพศภายนอก การรักษาทางเลือก
การให้อินเตอร์เฟอรอนเข้าในรอยโรค
หรือการผ่าตัดด้วยเลเซอร์
ผู้ป่วยสามารถทำการรักษาได้ด้วยตนเองหากตำแหน่งของหูดเอื้อต่อการรักษา Podofilox ในรูปแบบสารละลายหรือเจล 0.5% มีราคาค่อนข้างถูก ใช้งานง่าย ปลอดภัย และผู้ป่วยสามารถใช้ที่บ้านได้ Podofilox เป็นยาต้านการแบ่งตัวของเซลล์ที่ทำลายหูด ผู้ป่วยส่วนใหญ่มีอาการเจ็บปวดเล็กน้อยถึงปานกลางหรือระคายเคืองเฉพาะที่หลังการรักษา Imiquimod เป็นยากระตุ้นภูมิคุ้มกันที่ออกฤทธิ์เฉพาะที่ซึ่งกระตุ้นการผลิตอินเตอร์เฟอรอนและไซโตไคน์อื่นๆ ก่อนที่หูดจะหายไป มักมีปฏิกิริยาอักเสบเฉพาะที่ โดยส่วนใหญ่มักเป็นอาการเล็กน้อยหรือปานกลาง
การรักษาด้วยความเย็นทำลายหูดโดยการสลายเซลล์ที่เกิดจากความร้อนและต้องใช้อุปกรณ์พิเศษ ข้อเสียหลักคือการใช้อย่างถูกต้องต้องมีการเตรียมการอย่างมาก ซึ่งหากไม่มีการแช่แข็งหูดก็มักจะไม่สามารถรักษาให้หายขาดได้ ส่งผลให้ประสิทธิภาพของวิธีการอาจต่ำหรือมีความเสี่ยงต่อภาวะแทรกซ้อนเพิ่มขึ้น ความเจ็บปวดระหว่างการใช้ไนโตรเจนเหลวเกิดจากเนื้อตาย และมักเกิดตุ่มน้ำที่บริเวณที่ใช้ยา แม้ว่าจะไม่ได้ใช้ยาชาเฉพาะที่ (ไม่ว่าจะใช้ยาทาหรือฉีดยา) เป็นประจำ แต่การใช้ยานี้จะช่วยให้การรักษาง่ายขึ้นเมื่อมีหูดจำนวนมากหรือเมื่อบริเวณที่ต้องแช่แข็งมีขนาดใหญ่
เรซินพอโดฟิลลินมีส่วนประกอบหลายอย่าง รวมทั้งพอโดฟิลลินลิกแนน ซึ่งเป็นสารต้านการแบ่งตัวของเซลล์ เรซินนี้มักเตรียมในทิงเจอร์เบนโซอิน 10-25% อย่างไรก็ตาม การเตรียมนี้มีความแตกต่างกันอย่างมากในด้านความเข้มข้นและปริมาณของส่วนประกอบที่มีฤทธิ์และไม่มีฤทธิ์ ระยะเวลาที่การเตรียมพอโดฟิลลินยังคงมีฤทธิ์อยู่นั้นไม่ทราบแน่ชัด สิ่งสำคัญคือต้องทาเรซินพอโดฟิลลินบาง ๆ บนหูดและปล่อยให้แห้งตามธรรมชาติก่อนที่จะสัมผัสบริเวณนั้นด้วยเสื้อผ้า การทามากเกินไปหรือปล่อยให้แห้งตามธรรมชาติไม่เพียงพออาจทำให้เกิดการระคายเคืองในบริเวณนั้นเนื่องจากยาจะแพร่กระจายไปยังผิวหนังที่ไม่ได้รับผลกระทบ
TCCA และ BCA เป็นสารกัดกร่อนที่ทำลายหูดโดยทำให้โปรตีนจับตัวกันเป็นก้อนทางเคมี สารทั้งสองชนิดนี้ใช้กันอย่างแพร่หลายแต่ยังไม่มีการศึกษาวิจัยมากพอ สารละลาย TCCA มีความหนืดต่ำมาก (เมื่อเทียบกับน้ำ) และหากใช้ในปริมาณมากเกินไป อาจแพร่กระจายอย่างรวดเร็ว ทำลายเนื้อเยื่อปกติที่อยู่ติดกันได้เป็นจำนวนมาก ควรทา TCCA และ BCA ด้วยความระมัดระวังเป็นอย่างยิ่ง และปล่อยให้แห้งก่อนที่ผู้ป่วยจะนั่งหรือยืนขึ้น หากเกิดอาการปวดอย่างรุนแรง กรดสามารถเป็นกลางได้ด้วยสบู่หรือโซดา
การผ่าตัดเอาหูดออกมีข้อดีเหนือกว่าวิธีอื่นตรงที่สามารถเอาหูดออกได้อย่างรวดเร็ว โดยปกติจะเสร็จภายในครั้งเดียว อย่างไรก็ตาม ต้องใช้การปฏิบัติทางคลินิกจำนวนมาก อุปกรณ์บางอย่าง และระยะเวลาในการรักษาที่นานกว่า เมื่อทำการดมยาสลบเฉพาะที่แล้ว หูดบริเวณอวัยวะเพศที่มองเห็นได้สามารถทำลายได้ด้วยไฟฟ้า ซึ่งในกรณีนี้มักไม่จำเป็นต้องทำการหยุดเลือดเพิ่มเติม อีกวิธีหนึ่งคือ สามารถเอาหูดออกได้โดยการตัดออกตามแนวเส้นสัมผัสด้วยกรรไกรคมหรือมีดผ่าตัด หรือขูดเอาหูดออก เนื่องจากหูดส่วนใหญ่มักขึ้นเอง ดังนั้นวิธีนี้จึงอาจซับซ้อนเนื่องจากมีแผลเกิดขึ้นภายในชั้นหนังกำพร้า การหยุดเลือดสามารถทำได้โดยใช้ไฟฟ้าจี้หรือสารเคมีห้ามเลือด เช่น สารละลายอะลูมิเนียมคลอไรด์ ในกรณีส่วนใหญ่ไม่จำเป็นต้องเย็บแผลหรือมีข้อบ่งชี้ในการเอาออกด้วยการผ่าตัด การรักษาด้วยการผ่าตัดเหมาะสมที่สุดสำหรับผู้ป่วยที่มีหูดบริเวณอวัยวะเพศจำนวนมากหรือเป็นบริเวณกว้าง การรักษาด้วยเลเซอร์ CO2 และการผ่าตัดอาจใช้ได้กับผู้ป่วยที่มีหูดหลายจุดหรืออยู่ในท่อปัสสาวะ โดยเฉพาะอย่างยิ่งหากการรักษาอื่นๆ ล้มเหลว
อินเตอร์เฟอรอนทั้งแบบธรรมชาติและแบบรีคอมบิแนนท์ ถูกใช้เพื่อรักษาหูดบริเวณอวัยวะเพศโดยทั่วร่างกาย (ใต้ผิวหนัง ในบริเวณที่ห่างไกล หรือฉีดเข้ากล้ามเนื้อ) หรือฉีดเข้ารอยโรค (ฉีดเข้ารอยโรค) การใช้อินเตอร์เฟอรอนแบบทั่วร่างกายไม่ได้ผล อินเตอร์เฟอรอนฉีดเข้ารอยโรคได้พิสูจน์แล้วว่ามีประสิทธิภาพและอัตราการเกิดซ้ำที่เทียบเคียงได้กับวิธีอื่น อินเตอร์เฟอรอนถือว่ามีประสิทธิผลเพราะมีฤทธิ์ต้านไวรัสและ/หรือกระตุ้นภูมิคุ้มกัน อย่างไรก็ตาม ไม่แนะนำให้ใช้การรักษาด้วยอินเตอร์เฟอรอนเป็นประจำเนื่องจากไม่สะดวก จำเป็นต้องไปพบแพทย์บ่อยครั้ง และมีผลข้างเคียงทั่วร่างกายบ่อยครั้ง แม้จะมีประสิทธิผลเทียบเคียงได้กับวิธีอื่น
เนื่องจากไม่มีการรักษาที่มีประสิทธิภาพ คลินิกบางแห่งจึงใช้การรักษาแบบผสมผสาน (การรักษาพร้อมกัน 2 ครั้งหรือมากกว่าสำหรับหูดเดียวกัน) ผู้เชี่ยวชาญส่วนใหญ่เชื่อว่าการรักษาแบบผสมผสานไม่ได้เพิ่มประสิทธิภาพและอาจทำให้เกิดภาวะแทรกซ้อนได้
หูดบริเวณปากมดลูก
ในสตรีที่มีหูดบริเวณปากมดลูกที่ขึ้นเอง ควรแยกโรคที่มีรอยโรคภายในเยื่อบุผิวแบบ Squamous intraepithelial เกรดสูงออกก่อนการรักษา ควรดำเนินการรักษาภายใต้การดูแลของผู้เชี่ยวชาญ
หูดช่องคลอด
การบำบัดด้วยความเย็นด้วยไนโตรเจนเหลว เนื่องจากมีความเสี่ยงต่อการเกิดรูพรุนและการเกิดรูรั่ว จึงไม่แนะนำให้ใช้อุปกรณ์แช่แข็งในช่องคลอด
น้ำยา THUK หรือ BHUK 80-90% ใช้กับหูดเท่านั้น ควรทายาในปริมาณน้อยและเฉพาะหูดเท่านั้น ทิ้งไว้จนแห้งจนมี "คราบขาว" ปรากฏขึ้น หากต้องการขจัดกรดที่ยังไม่เกิดปฏิกิริยา ให้ใช้ผงแป้งทัลคัมหรือโซเดียมไบคาร์บอเนต (เบกกิ้งโซดา) หากจำเป็น ให้ทำซ้ำทุกสัปดาห์
หรือ Podophyllin 10-25% ในทิงเจอร์เบนโซอิน ทาบริเวณที่ได้รับผลกระทบ โดยควรปล่อยให้แห้งก่อนถอดกระจกส่องช่องคลอด ในระหว่างขั้นตอนหนึ่ง ควรรักษาให้ห่างจากผิวหนังน้อยกว่า 2 ซม. 2หากจำเป็น ให้ทำซ้ำขั้นตอนนี้ทุกๆ 1 สัปดาห์ ผู้เชี่ยวชาญบางคนเตือนไม่ให้ใช้ Podophyllin ในช่องคลอด เนื่องจากมีความเป็นไปได้ที่ระบบจะดูดซึมเข้าสู่ร่างกายได้ ยังไม่มีการพิสูจน์ความปลอดภัยในการใช้ Podophyllin ในระหว่างตั้งครรภ์
หูดในช่องเปิดท่อปัสสาวะ
การบำบัดด้วยความเย็นด้วยไนโตรเจนเหลว
หรือ
พอโดฟิลลิน 10-25% ในทิงเจอร์เบนโซอิน ควรเช็ดบริเวณที่จะทาให้แห้งก่อนสัมผัสกับเยื่อบุผิวปกติ หากจำเป็น ให้ทาสัปดาห์ละครั้ง ยังไม่มีการพิสูจน์ความปลอดภัยในการใช้พอโดฟิลลินในระหว่างตั้งครรภ์
หูดทวาร
การบำบัดด้วยความเย็นด้วยไนโตรเจนเหลว
ทา THUK หรือ BHUK 80-90% บนหูด ทาเฉพาะหูดในปริมาณเล็กน้อยและทิ้งไว้จนแห้งจนมี "น้ำค้างแข็ง" สีขาวปรากฏขึ้น เพื่อขจัดกรดที่ยังไม่เกิดปฏิกิริยา ให้ใช้ผงทัลค์หรือโซเดียมไบคาร์บอเนต (เบกกิ้งโซดา) หากจำเป็น ให้ทำซ้ำทุกสัปดาห์
หรือการผ่าตัดเอาออก
หมายเหตุ: การรักษาหูดที่เยื่อบุทวารหนักควรทำภายใต้การดูแลของผู้เชี่ยวชาญ
หูดในช่องปาก
การบำบัดด้วยความเย็นด้วยไนโตรเจนเหลว
หรือการผ่าตัดเอาออก
การสังเกตติดตามผล
หากหูดที่มองเห็นได้ตอบสนองต่อการรักษาได้ดี ก็ไม่จำเป็นต้องติดตามผล ผู้ป่วยควรได้รับคำแนะนำให้ติดตามผลการเกิดซ้ำ ซึ่งมักเกิดขึ้นในช่วงสามเดือนแรก เนื่องจากความไวและความจำเพาะของการวินิจฉัยหูดบริเวณอวัยวะเพศด้วยตนเองยังไม่เป็นที่ทราบแน่ชัด จึงควรแนะนำให้ผู้ป่วยกลับมาติดตามผลอีกครั้งหลังจากการรักษาสามเดือนเพื่อดูว่ามีการเกิดซ้ำหรือไม่ การกลับมาตรวจอีกครั้งเร็วขึ้นจะช่วยให้สามารถติดตามผลการรักษาหูดและภาวะแทรกซ้อนที่อาจเกิดขึ้นได้ และยังช่วยให้ผู้ป่วยได้รับความรู้และคำปรึกษาด้วย ควรแนะนำให้ผู้หญิงเข้ารับการตรวจคัดกรองเซลล์วิทยาเป็นประจำ การที่มีหูดบริเวณอวัยวะเพศไม่ถือเป็นข้อบ่งชี้ในการส่องกล้องตรวจช่องคลอด
การบริหารจัดการคู่ครองทางเพศ
ในการจัดการผู้ป่วยหูดบริเวณอวัยวะเพศ การทดสอบคู่ครองทางเพศไม่จำเป็นเนื่องจากการติดเชื้อซ้ำดูเหมือนจะมีบทบาทน้อยมาก และหากไม่มีการบำบัดเพื่อรักษาโรค การรักษาที่มุ่งลดความเสี่ยงของการแพร่เชื้อก็ไม่มีคุณค่า อย่างไรก็ตาม เนื่องจากคุณค่าในการวินิจฉัยของการตรวจด้วยตนเองและการตรวจร่วมกันโดยคู่ครองนั้นไม่ชัดเจน คู่ครองของผู้ป่วยหูดบริเวณอวัยวะเพศจึงอาจได้รับการทดสอบเพื่อประเมินหูดบริเวณอวัยวะเพศและโรคติดต่อทางเพศสัมพันธ์อื่นๆ เนื่องจากการรักษาหูดบริเวณอวัยวะเพศอาจไม่สามารถกำจัด HPV ได้ จึงควรแจ้งให้ผู้ป่วยและคู่ครองทราบว่าพวกเขาอาจแพร่เชื้อไปยังคู่ครองทางเพศที่ไม่ติดเชื้อ การใช้ถุงยางอนามัยอาจช่วยลดความเสี่ยงในการแพร่เชื้อ HPV ไปยังคู่ครองที่ไม่ติดเชื้อได้ แต่ไม่ได้ขจัดออกไป ควรเตือนคู่ครองหญิงของผู้ป่วยหูดบริเวณอวัยวะเพศว่าผู้หญิงที่มีเพศสัมพันธ์ทุกคนควรเข้ารับการตรวจคัดกรองมะเร็งปากมดลูกด้วยเซลล์วิทยา
หมายเหตุพิเศษ
การตั้งครรภ์
ไม่ควรใช้ Imiquimod, podophyllin และ podofilox ในระหว่างตั้งครรภ์ เนื่องจากหูดบริเวณอวัยวะเพศมีแนวโน้มที่จะขยายตัวและเปราะบางในระหว่างตั้งครรภ์ ผู้เชี่ยวชาญหลายคนจึงแนะนำให้ถอดออกในระหว่างตั้งครรภ์ HPV ชนิด 6 และ 11 อาจทำให้เกิด papillomatosis ของกล่องเสียงในทารกแรกเกิดและเด็ก เส้นทางการแพร่เชื้อ (ผ่านรก ระหว่างคลอด หรือหลังคลอด) ยังไม่ชัดเจน คุณค่าในการป้องกันของการผ่าตัดคลอดยังไม่ชัดเจน ดังนั้นการผ่าตัดคลอดไม่ควรทำเพียงเพื่อป้องกันการแพร่เชื้อ HPV ไปสู่ทารกแรกเกิดเท่านั้น ในบางครั้ง การผ่าตัดคลอดอาจจำเป็นในสตรีที่มีหูดบริเวณอวัยวะเพศที่ขัดขวางการผ่านของทารกในครรภ์ หรือหูดที่หากอยู่ในช่องคลอด อาจทำให้มีเลือดออกมากระหว่างคลอดทางช่องคลอด
ผู้ป่วยที่มีภูมิคุ้มกันลดลง
การรักษาหูดบริเวณอวัยวะเพศในผู้ที่มีภูมิคุ้มกันบกพร่องเนื่องจากการติดเชื้อเอชไอวีหรือสาเหตุอื่นๆ อาจมีประสิทธิภาพน้อยกว่าในผู้ที่มีภูมิคุ้มกันปกติ การเกิดซ้ำหลังการรักษาอาจบ่อยครั้งกว่า อุบัติการณ์ของมะเร็งเซลล์สความัสหรือหูดบริเวณอวัยวะเพศที่คล้ายกันอาจสูงขึ้นในกลุ่มประชากรนี้ และผู้ป่วยเหล่านี้มีแนวโน้มที่จะต้องได้รับการตรวจชิ้นเนื้อเพื่อยืนยันการวินิจฉัย
มะเร็งเซลล์สความัสในจุด
หากวินิจฉัยว่าเป็นมะเร็งเซลล์สความัสในจุดเดิม ควรส่งตัวผู้ป่วยไปพบแพทย์เฉพาะทางด้านนี้ การรักษาด้วยวิธีตัดออกมักได้ผลดี แต่ต้องมีการติดตามผลอย่างใกล้ชิดหลังการรักษา ความเสี่ยงที่รอยโรคเหล่านี้จะลุกลามเป็นมะเร็งเซลล์สความัสในจุดเดิมมีอยู่ แต่มีโอกาสเกิดขึ้นได้น้อย คู่ครองหญิงของผู้ป่วยดังกล่าวมีความเสี่ยงสูงที่จะเกิดโรคที่ปากมดลูก
การติดเชื้อ HPV บริเวณอวัยวะเพศแบบไม่แสดงอาการ (ไม่มีหูดที่ผิวหนัง)
การติดเชื้อ HPV แบบไม่แสดงอาการมักเกิดขึ้นบ่อยกว่าหูดที่ขึ้นเองในทั้งผู้ชายและผู้หญิง การติดเชื้อมักตรวจพบที่ปากมดลูกโดยการตรวจแปปสเมียร์ การส่องกล้องตรวจช่องคลอด หรือการตรวจชิ้นเนื้อ และที่องคชาต ช่องคลอด และบริเวณอวัยวะเพศอื่นๆ จากการปรากฏของจุดขาวหลังจากทากรดอะซิติก อย่างไรก็ตาม การใช้กรดอะซิติกเป็นประจำและการตรวจด้วยเลนส์ขยายและไฟเป็นการทดสอบคัดกรองหูดบริเวณอวัยวะเพศแบบ "ไม่แสดงอาการ" หรือแบบ "ขาวอะซิติก" ไม่แนะนำอีกต่อไป การเกิดจุดขาวหลังจากทากรดอะซิติกไม่ใช่การทดสอบเฉพาะสำหรับการติดเชื้อ HPV ดังนั้น อาจตรวจพบผลบวกปลอมได้หลายรายการในกลุ่มประชากรที่มีความเสี่ยงต่ำเมื่อใช้เป็นการทดสอบคัดกรอง ความจำเพาะและความไวของขั้นตอนนี้ยังคงต้องพิจารณา ในสถานการณ์พิเศษ แพทย์ผู้มีประสบการณ์พบว่าการทดสอบนี้มีประโยชน์ในการระบุหูดบริเวณอวัยวะเพศแบบแบน
การวินิจฉัยการติดเชื้อ HPV อย่างชัดเจนนั้นขึ้นอยู่กับการตรวจหากรดนิวคลีอิกของไวรัส (DNA) หรือโปรตีนแคปซิด การวินิจฉัยการติดเชื้อ HPV ด้วยการตรวจ Pap smear มักจะไม่สัมพันธ์กับการตรวจพบ DNA ของ HPV ในเซลล์ปากมดลูก การเปลี่ยนแปลงของเซลล์ในปากมดลูกที่เกี่ยวข้องกับการติดเชื้อ HPV นั้นคล้ายคลึงกับการเปลี่ยนแปลงที่พบในภาวะดิสพลาเซียระดับต่ำ และมักจะลดลงเองตามธรรมชาติ มีการทดสอบเพื่อตรวจหา DNA ของ HPV บางชนิดในเซลล์ปากมดลูกที่ได้จากการขูด แต่คุณค่าทางคลินิกของการทดสอบนี้สำหรับการจัดการผู้ป่วยยังไม่เป็นที่ทราบแน่ชัด การตัดสินใจในการรักษาไม่ควรขึ้นอยู่กับการทดสอบ DNA ของ HPV ไม่แนะนำให้คัดกรองการติดเชื้อ HPV บริเวณอวัยวะเพศที่ไม่มีอาการโดยใช้การทดสอบ DNA หรือ RNA หรือกรดอะซิติก
การรักษา
ในกรณีที่ไม่มีภาวะดิสเพลเซียร่วม การรักษาการติดเชื้อ HPV ที่ไม่มีอาการซึ่งวินิจฉัยโดยการตรวจแปปสเมียร์ การส่องกล้องตรวจปากมดลูก การตรวจชิ้นเนื้อ การเตรียมผิวหนังหรือเยื่อเมือกด้วยกรดอะซิติก หรือการตรวจหา HPV (ดีเอ็นเอหรืออาร์เอ็นเอ) ถือเป็นสิ่งที่ไม่แนะนำ เนื่องจากการวินิจฉัยมักไม่ชัดเจน และการรักษาไม่สามารถกำจัดการติดเชื้อได้ มีการตรวจพบ HPV ในผู้ชายและผู้หญิงในเนื้อเยื่อที่อยู่ติดกันหลังจากการรักษาด้วยเลเซอร์สำหรับภาวะดิสเพลเซียที่เกี่ยวข้องกับ HPV และหลังจากความพยายามกำจัดการติดเชื้อ HPV ที่ไม่มีอาการโดยการทำให้บริเวณอวัยวะเพศและทวารหนักระเหยด้วยเลเซอร์อย่างเข้มข้น ในกรณีที่มีภาวะดิสเพลเซียร่วม การรักษาควรพิจารณาจากระดับของภาวะดิสเพลเซีย
การบริหารจัดการคู่ครองทางเพศ
ไม่จำเป็นต้องคัดกรองคู่ครองทางเพศ ส่วนใหญ่คู่ครองมักจะติดเชื้อ HPV อยู่แล้ว ไม่มีการทดสอบคัดกรองการติดเชื้อ HPV ที่ไม่แสดงอาการ การใช้ถุงยางอนามัยอาจช่วยลดโอกาสที่คู่ครองที่ไม่ติดเชื้อหรือคู่ครองใหม่จะติดเชื้อได้ อย่างไรก็ตาม ไม่ทราบแน่ชัดว่าระยะเวลาของการติดเชื้ออยู่ที่เท่าไร ไม่ทราบว่าผู้ป่วยที่ติดเชื้อ HPV ที่ไม่แสดงอาการสามารถแพร่เชื้อได้เท่ากับผู้ป่วยที่เป็นหูดหงอนไก่หรือไม่
 [ 1 ]
[ 1 ]
ต้องการทดสอบอะไรบ้าง?

