ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
วัณโรคมิลิอารี
ตรวจสอบล่าสุด: 07.06.2024

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
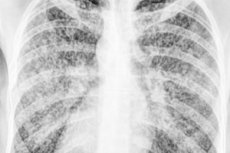
เมื่อการแพร่กระจายของแบคทีเรียวัณโรคในร่างกายนั้นมาพร้อมกับการปรากฏตัวของจุดโฟกัสขนาดเล็กมากในรูปแบบของ tubercula - tubercles หรือ granulomas - ก้อนขนาดของเม็ดข้าวฟ่าง (ในละติน - milium)
จุดโฟกัสวัณโรคดังกล่าวในโรคประเภทนี้ไม่เพียง แต่ในปอด แต่ยังอยู่ในอวัยวะอื่น ๆ [1]
ระบาดวิทยา
จากข้อมูลของ WHO สำหรับปี 2561 วัณโรคได้รับการวินิจฉัยในเกือบ 10 ล้านคนและผู้ป่วยประมาณ 1.6 ล้านคนเสียชีวิตจากมัน ในเวลาเดียวกันผู้เชี่ยวชาญกล่าวว่าทั่วโลกประมาณหนึ่งในสามของประชากร (โดยเฉพาะในประเทศกำลังพัฒนา) อาจมีการติดเชื้อแฝง [2]
วัณโรคปอด Miliary คิดเป็น 1-2% ของทุกกรณีของวัณโรคของการแปลนี้ รูปแบบ extrapulmonary คิดเป็นอย่างน้อย 20% ของสถิติวัณโรคทั้งหมด [3]
สาเหตุ วัณโรค miliary
เป็นที่ทราบกันดีว่าวัณโรคเกิดจากการติดเชื้อแบคทีเรียวัณโรคมัยโคแบคทีเรียม จุลินทรีย์ที่ทำให้เกิดโรคเดียวกันของสกุล Actinomycete ซึ่งเข้าสู่ร่างกายโดยหยดน้ำในอากาศทำให้เกิดวัณโรคที่มีจุดโฟกัสขนาดเล็กหรือมีการแพร่กระจาย
โรคที่ก้าวหน้านี้สามารถเกิดขึ้นได้ในระหว่างการแพร่กระจายของ hematogenous หรือ lymphogenous (การแพร่กระจาย) ของ mycobacteria ทั่วร่างกายหรือโดยการส่งผลกระทบต่ออวัยวะอื่น ๆ หากวัณโรคที่มีอยู่ไม่ได้รับการรักษา
ดูเพิ่มเติม - วัณโรคปอดเผยแพร่
วัณโรค miliary เป็นโรคติดต่อหรือไม่? การติดเชื้อของการติดเชื้อประเภทนี้ด้วยวัณโรคบาซิลลัสเชื่อว่าจะต่ำกว่าเพราะมันแพร่กระจายโดยเลือด (หรือน้ำเหลือง)
แบคทีเรียวัณโรคถูกถ่ายโอนจากคนป่วยและวัณโรคเป็นโรคติดต่อเมื่อมีอาการทางคลินิกแสดงให้เห็นว่าเชื้อโรคมีการใช้งาน แต่ถ้า mycobacterium ไม่ได้นำไปสู่การพัฒนาของโรคนั่นคือการติดเชื้อนั้นแฝงอยู่ (ไม่มีอาการ) บุคคลนั้นไม่สามารถติดเชื้อผู้อื่นได้
ประสบการณ์ทางคลินิกแสดงให้เห็นว่าผลของการทดสอบผิวหนัง tuberculin - การทดสอบ mantoux -มักจะเป็นลบเท็จและในสิบกรณีจากหนึ่งร้อยรูปแบบแฝงในที่สุดก็กลายเป็นหนึ่งที่ใช้งานอยู่ (ติดเชื้อ) เป็นไปไม่ได้ที่จะคาดการณ์ว่าจะเกิดขึ้นเมื่อใด [4]
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงที่ไม่มีปัญหาสำหรับการพัฒนาวัณโรค miliary คือการติดต่อกับผู้ป่วยและเงื่อนไขที่นำไปสู่การกระตุ้นภูมิคุ้มกัน - การลดลงของการป้องกันภูมิคุ้มกันของร่างกาย
และระบบภูมิคุ้มกันของคุณถูกบุกรุก:
- ในเอชไอวีและโรคเอดส์วัณโรค miliary เกิดขึ้นใน 10% ของผู้ป่วยโรคเอดส์ (ดู - วัณโรคในการติดเชื้อเอชไอวี );
- ด้วยอาหารที่ไม่ดีและโรคพิษสุราเรื้อรังเรื้อรัง
- ในผู้ป่วยโรคมะเร็งรวมถึงหลังเคมีบำบัด
- ในภาวะไตวายเรื้อรังและการล้างไตอย่างต่อเนื่อง
- เนื่องจากอาการขาดแอนติบอดี (hypogammaglobulinemia);
- ในกรณีที่ใช้ยารักษาโรคภูมิคุ้มกันระยะยาวและ corticosteroids
นอกจากนี้ความเสี่ยงของการติดเชื้อแฝงที่ก้าวหน้าไปสู่วัณโรคที่ใช้งานอยู่เพิ่มขึ้นในโรคเบาหวาน
กลไกการเกิดโรค
วัณโรคเป็นโรคร้ายกาจและซับซ้อนและถึงแม้ว่าข้อเท็จจริงที่ว่าการเกิดโรคของ M. tuberculosis เป็นที่รู้จักกันดีในเรื่อง phthisiatrists กลไกที่แน่นอนของความเสียหายในรูปแบบทหารของมันไม่ได้อธิบายอย่างเต็มที่
ในผู้ที่ติดเชื้อในขั้นต้นด้วย mycobacteria ส่วนบนหรือด้านหลังของกลีบปอดมักได้รับผลกระทบและการเปิดใช้งานของ macrophages alveolar นำไปสู่ phagocytosis ของ bacilli นั่นคือภูมิคุ้มกัน จำกัด การคูณต่อไปและมักจะอยู่ในการติดเชื้อดังกล่าวไม่มีอาการทางคลินิก
แต่ถึงแม้จะอยู่ในรูปแบบแฝง GON foci (คอมเพล็กซ์วัณโรคหลักที่มีแบคทีเรียที่ไม่ได้ใช้งานที่ห่อหุ้ม) อาจมีบาซิลลี่ที่ทำงานได้ซึ่งยังคงอยู่เฉยๆ และหากภูมิคุ้มกันอ่อนแอลงการเปิดใช้งานภายนอกของวัณโรคเอ็มเกิดขึ้น: พวกเขาเริ่มทวีคูณในแมคโครฟาจแพร่กระจายไปยังเซลล์ใกล้เคียงและอวัยวะอื่น ๆ โดยเส้นทาง hematogenous
จุดโฟกัสในวัณโรค miliary ดูเหมือน micro-nodules ที่เป็นเนื้อเดียวกัน (เส้นผ่านศูนย์กลาง 1-3 มม.) ของความสอดคล้องที่หนาแน่นกระจัดกระจายกระจายไปทั่วปอด [5]
ในขณะเดียวกันการเปลี่ยนแปลงการทำลายล้างในปอดในวัณโรค miliary จะปรากฏในรูปแบบของการแทรกซึมของเนื้อเยื่อโดยก้อนเหล่านี้ซึ่งสามารถรวมตัวกันทำให้เกิดจุดโฟกัสที่ใหญ่ขึ้นของการเปลี่ยนแปลงและทำให้เกิดพังผืดของเนื้อเยื่อปอด
อาการ วัณโรค miliary
สัญญาณแรกของวัณโรค miliary จะปรากฏโดยการเสื่อมสภาพของสภาพทั่วไปและความอ่อนแอ
การรวมกันของอาการเช่นเดียวกับสัญญาณของการแปลของ extrapulmonary ของจุดโฟกัสของรอยโรคขึ้นอยู่กับรูปแบบของโรค
รูปแบบทางคลินิกของวัณโรค miliary รวมถึงวัณโรคปอดเป็นหลักซึ่งพบได้ใน 1-7% ของผู้ป่วยที่มีวัณโรคทุกรูปแบบ มันมีอื่น ๆ อาการของวัณโรค รวมถึง hyperhidrosis ออกหากินเวลากลางคืน (เพิ่มเหงื่อออก); ลดความอยากอาหารและการลดน้ำหนัก ไอ (แห้งหรือมีเสมหะเมือก) และหายใจลำบากแบบก้าวหน้า
บ่อยครั้งที่อาการของโรคเป็นกึ่งเฉียบพลันหรือเรื้อรัง วัณโรคเฉียบพลันเกิดขึ้นบ่อยครั้ง
ในช่วงเวลาเฉียบพลันของวัณโรคทั่วไปมีอาการหนาวสั่นและมีไข้วุ่นวายสูง (มีอุณหภูมิแหลม); ใจสั่น หายใจลำบาก ความมีชีวิตชีวาของผิวหนัง; คลื่นไส้และอาเจียน (บ่งบอกถึงความมึนเมา); และจิตสำนึกที่บกพร่อง เงื่อนไขนี้ - เนื่องจากความคล้ายคลึงกับไข้ไทฟอยด์ - อาจถูกกำหนดให้เป็นวัณโรคไทฟอยด์หรือไทฟอยด์วัณโรคซึ่งส่วนใหญ่มักจะพัฒนาในการติดเชื้อหลัก
ในรูปแบบ extrapulmonary ของโรคการติดเชื้ออาจส่งผลกระทบต่ออวัยวะหลายอวัยวะในครั้งเดียว ในกรณีนี้ผู้ป่วยจะได้รับการวินิจฉัยว่าเป็นวัณโรคหลายเชื้อวัณโรคซึ่งแสดงให้เห็นถึงความหลากหลายของอาการไม่เฉพาะเจาะจงและนำไปสู่ความผิดปกติของอวัยวะที่ได้รับผลกระทบหรือระบบอวัยวะบางอย่าง
ดังนั้นวัณโรค miliary ของตับอาจไม่มีอาการหรืออาจมาพร้อมกับไข้และ hyperhidrosis และนำไปสู่การเจริญเติบโตของอวัยวะ - hepatomegaly
อ่านด้วย:
หนึ่งในรูปแบบที่ไม่ค่อยได้รับการวินิจฉัยของ วัณโรคของ extrapulmonary localization เป็นวัณโรค miliary ของผิวหนังซึ่งในผู้ใหญ่ถือว่าเป็นโรคที่สองของโรค พื้นที่ที่พบบ่อยที่สุดคือใบหน้า, คอ, พื้นผิวยืดของแขนขาและลำตัว เมื่อเทียบกับพื้นหลังของอาการรัฐธรรมนูญของวัณโรคก้อนสีแดงขนาดเล็กจำนวนมากปรากฏบนผิวหนังซึ่งไม่ทำให้เกิดอาการคันหรือปวด แต่กลายเป็นแผลอย่างรวดเร็วดังนั้นการวินิจฉัยสามารถกำหนดเป็นวัณโรค miliary-urcerative ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง [6]
ภาวะแทรกซ้อนและผลกระทบ
การขาดออกซิเจน (อาการหายใจลำบาก) ที่เกี่ยวข้องกับการเปลี่ยนแปลงทางพยาธิวิทยาในผนังถุงและการแพร่กระจายของออกซิเจนในเลือดผิดปกติ เยื่อหุ้มปอดด้วย fibrothorax; การก่อตัวของทวาร Bronchopleural - ภาวะแทรกซ้อนของวัณโรคปอด
วัณโรคของตับอาจมีความซับซ้อนโดยการเพิ่มระดับบิลิรูบินในเลือดและดีซ่านเช่นเดียวกับตับไขมันและไขมัน amyloid dystrophy การอุดตันของลำไส้เป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดของวัณโรคในลำไส้
เยื่อหุ้มสมองวัณโรคเยื่อหุ้มสมอง (ความเสี่ยงที่เพิ่มขึ้นในเด็ก) สามารถนำไปสู่ความดันในกะโหลกศีรษะที่เพิ่มขึ้น hydrocephalus และอัมพาตของเส้นประสาทสมอง และผลที่ตามมาของรูปแบบทั่วไปของโรคคือความล้มเหลวหลายอวัยวะ [7]
การวินิจฉัย วัณโรค miliary
การรักษาที่มีประสิทธิภาพของวัณโรค miliary และการลดลงของการส่งผ่านต่อไปนั้นได้รับการอำนวยความสะดวกโดยการวินิจฉัยก่อน แต่ผู้เชี่ยวชาญที่ดำเนินการ การตรวจสอบของผู้ป่วยวัณโรค รับรู้ว่ามีปัญหาบางอย่างเนื่องจากโรคหลายรูปแบบ
จำเป็นต้องมีการทดสอบมาตรฐาน: การแยกวัณโรค M จากเสมหะและการล้างหลอดลม, การทดสอบดีเอ็นเอของวัณโรคบาซิลลัสโดย PCR, การวิเคราะห์ระดับ adenosine deaminase ในเลือด, COE เนื้อเยื่อวิทยาของตัวอย่างการตรวจชิ้นเนื้อเนื้อเยื่อก็ดำเนินการเช่นกัน [8]
อ่านเพิ่มเติม:
- การวินิจฉัยในห้องปฏิบัติการของวัณโรค
- วัณโรค: การตรวจหาเชื้อวัณโรค Mycobacterium
- วิธีการตรวจจับวัณโรค
วิธีการวินิจฉัยด้วยเครื่องมือนั้นเป็นวิธีหลักที่ยังคงเป็นภาพรังสีและอัลตร้าซาวด์ CT ความละเอียดสูงและ MRI สามารถใช้เพื่อชี้แจงการวินิจฉัยในรายละเอียดในสิ่งพิมพ์ - การวินิจฉัยเครื่องมือของวัณโรค
วัณโรค Miliary ถูกมองเห็นบนหน้าอกเอ็กซ์เรย์โดยการเผยแพร่จุดโฟกัสเล็ก ๆ ของปอดทั้งสองกลุ่มของหลาย ๆ ที่กำหนดไว้อย่างดีกระจายและกระจายไฟโบรโนเดิร์นกระจัดกระจาย ผู้ป่วยบางรายอาจมีการไหลของเยื่อหุ้มปอดข้างเดียวโดยมีความหนาของอวัยวะภายในและ pleura ข้างขม่อม
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคเป็นสิ่งสำคัญ: วัณโรคปอด miliary ควรแยกแยะจาก cryptococcosis และ sarcoidosis ปอดจากมะเร็งเยื่อหุ้มปอด mesothelioma; วัณโรค miliary ของสมอง - จากเยื่อหุ้มสมองอักเสบหรือเยื่อหุ้มสมองอักเสบ staphylococcal; วัณโรคทางผิวหนังต้องมีความแตกต่างอย่างระมัดระวังกับโรคผิวหนังโดยมีผื่นในซิฟิลิส (ซิฟิลด์วัณโรค) ฯลฯ
ข้อมูลเพิ่มเติมในวัสดุ:
ใครจะติดต่อได้บ้าง?
การรักษา วัณโรค miliary
หลัก การรักษาวัณโรค ของรูปแบบใด ๆ คือ etiotropic, ยาวนาน 6-12 เดือน; ยาหลักคือยาต้านเชื้อแบคทีเรียต่อต้านวัณโรค: isoniazid, rifampicin, macrozid 500 (pyrazinamide, pyrazidine), โซเดียม
อ่านเพิ่มเติมเกี่ยวกับผลข้างเคียงของพวกเขาข้อห้ามวิธีการใช้งานและปริมาณในสิ่งพิมพ์ - ยาวัณโรค
ในจุดโฟกัสของแผลและเนื้อเยื่อเนื้อเยื่อการผ่าตัดจะดำเนินการ
การป้องกัน
มาตรการป้องกันหลักคือการฉีดวัคซีน BCG หรือ การฉีดวัคซีนวัณโรค
อ่านด้วย:
ในกรณีของการติดเชื้อแฝงที่ตรวจพบการป้องกัน การรักษาเชิงป้องกันของวัณโรคเป็นไปได้

