ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
Streptoderma ในเด็ก: สาเหตุและอาการ
ตรวจสอบล่าสุด: 23.04.2024

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
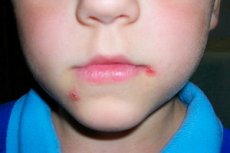
Streptoderma เป็นหนึ่งในประเภทของผิวหนัง pyoderma (โรคที่เกิดจากการติดเชื้อแบคทีเรีย) Streptoderma ในเด็ก เกิดจากเชื้อจุลินทรีย์ชนิดหนึ่ง - แบคทีเรียในสกุล Streptococcus เหล่านี้เป็นแท่งรูป cocci-แกรมลบ (รูปทรงกลม) รวมกันเป็นกลุ่ม ส่วนใหญ่มักจะพัฒนาบนพื้นหลังของภูมิคุ้มกันลดลง, จุลินทรีย์ที่มีความบกพร่องและประจักษ์ผื่นผิวหนังต่างๆ, การอักเสบ, การระคายเคือง มันสามารถเป็นได้ทั้งอาการท้องถิ่นที่ระดับของผิวหนังและอาการระบบในระดับของสิ่งมีชีวิตทั้งหมดที่มีการก่อตัวของ foci ใหม่ของกระบวนการติดเชื้อ, พื้นที่การอักเสบและเนื้อร้ายแทรกซึม
ระบาดวิทยา
จำนวนผู้ป่วย Streptococcal pyoderma ในปี 2548 ในเด็กอายุต่ำกว่า 15 ปีมีจำนวนประมาณ 111 ล้านคน [1]ตามสถิติในประมาณ 45% ของกรณีของการพัฒนาอย่างรวดเร็วของ streptoderma กับระยะฟักตัวสั้นเกิดขึ้นกับพื้นหลังของภูมิคุ้มกันลดลงเพิ่มความเจ็บปวดในเด็กและความอ่อนแอทั่วไปของร่างกาย
การปรากฏตัวของ streptoderma ในเด็กเหล่านี้จะมาพร้อมกับโรคต่าง ๆ เช่นโรคฟันผุ, pulpitis, อักเสบ, ต่อมทอนซิลอักเสบ, หลอดลมอักเสบ เด็กหลายคน (มากถึง 20%) มีการติดเชื้อเรื้อรังที่คอและปาก [2]สิ่งเหล่านี้อาจเป็นโรคทางทันตกรรมเรื้อรัง (12%) เหงือก (10%) โรคเนื้องอกในจมูก (2-3%) ต่อมทอนซิลอักเสบ (5-6%) ทวารและรูขุมขน (ไม่เกิน 7%) ไซนัสอุดตันสูงสุด 5% ) ในกรณีอื่น ๆ มันเป็นความหลากหลายของโรคเฉียบพลันและเรื้อรังของระบบทางเดินหายใจส่วนบนและล่าง
ใน 65.5% ของกรณีของสเตรปโตเดอร์มาปัจจัยที่ประกอบไปด้วยคือความไม่สมดุลของฮอร์โมนความไม่สมดุลของระบบภูมิคุ้มกันปฏิกิริยาที่เพิ่มขึ้นและการแพ้ทางร่างกาย ประมาณ 35% ของผู้ป่วยทั้งหมด Streptoderma จะพัฒนาหลังจากที่เด็กอยู่ในความดูแลของโรงพยาบาลผู้ป่วยใน (การติดเชื้อในโรงพยาบาล) ประมาณ 5-10% ของผู้ป่วยโรคนี้พัฒนาจากภูมิหลังของความมึนเมาทั่วไปของร่างกายใน 70% ของกรณี - กับพื้นหลังของการละเมิดจุลินทรีย์ในผิวหนังเยื่อเมือกและช่องปาก ประมาณ 15-20% ของกรณีเกิดจากการเปลี่ยนแปลงของฮอร์โมนและภูมิคุ้มกัน ใน 25% ของกรณีการพัฒนาของโรคที่เกี่ยวข้องกับความหนัก, การขาดวิตามิน, แร่ธาตุและสารอาหารส่วนบุคคล ใน 30% ของกรณีการพัฒนาของโรคที่เกี่ยวข้องกับการมีน้ำหนักเกินและดัชนีมวลกายเพิ่มขึ้น
อุบัติการณ์สูงสุดของ streptoderma เกิดขึ้นในเด็กอายุ 2 ถึง 5 ปี แต่สามารถสังเกตได้ในเด็กและผู้ใหญ่ที่มีอายุมากซึ่งการยึดครองอาจนำไปสู่การบาดแผลหรือรอยถลอกบนผิวหนัง (Adams, 2002; Fehrs, et al., 1987; Wasserzug, et al., 2009) ไม่มีความแตกต่างในความอ่อนแอระหว่างเด็กหญิงและเด็กชาย[3]
สาเหตุ streptoderma ในเด็ก
เหตุผลในการพัฒนา Streptoderma (หลัก) - หนึ่ง นี่คือการติดเชื้อแบคทีเรีย แต่เป็นเชื้อจุลินทรีย์ที่อยู่ในสกุล Streptococcus การสืบพันธุ์อย่างเข้มข้นของมันบนพื้นหลังของภูมิคุ้มกันลดลงและความต้านทานของร่างกายลดลงทำให้เกิดการแพร่กระจายอย่างรุนแรงของกระบวนการอักเสบและการติดเชื้อความก้าวหน้าของมัน สาเหตุอื่นอาจส่งผลทางอ้อม - เป็นภูมิคุ้มกันที่ต่ำการหยุดชะงักของกระบวนการเผาผลาญปกติในร่างกายการขาดวิตามินองค์ประกอบการติดตามส่วนประกอบของแร่ธาตุ การติดต่อกับผู้ป่วยที่ติดเชื้อยังสามารถทำให้เกิด Streptoderma สิ่งนี้อาจรวมถึงเด็กที่เข้าสู่ศูนย์กลางของการติดเชื้อ (ตัวอย่างเช่นเข้าไปในเขตแพร่ระบาดหรือเขตความเจริญรุ่งเรืองของการติดเชื้อในโรงพยาบาล) ความล้มเหลวในการปฏิบัติตามบรรทัดฐานและข้อกำหนดด้านสุขอนามัยและสุขลักษณะสภาพที่อยู่อาศัยที่ไม่ดี[4]
จุลชีพก่อโรค
ปัจจัยเสี่ยง
ที่มีความเสี่ยงคือเด็กที่มีภูมิคุ้มกันลดลงเด็กที่ไม่ได้รับวัคซีนหรือเด็กที่ได้รับวัคซีนโดยไม่ปฏิบัติตามกฎของการฉีดวัคซีนที่มีภาวะแทรกซ้อนของวัคซีนมักจะเป็นเด็กป่วยเด็กที่มีอาการกำเริบในระยะยาวโรคกำเริบติดเชื้อเรื้อรัง อย่างไรก็ตามก็เป็นที่น่าสังเกตว่าการขาดการฉีดวัคซีนยังส่งผลเสียต่อสุขภาพและอาจทำให้เกิดการพัฒนาของโรคติดเชื้อร้ายแรงและสเตรปโตเดมา
เหล่านี้รวมถึงเด็กที่มีจุดโฟกัสของการติดเชื้อที่หลากหลายโรคติดเชื้อเรื้อรังและร่างกายรวมถึงรายละเอียดทางทันตกรรมและผิวหนัง เด็กที่มีภาวะอะวิทามีซิสมีความเสี่ยงโดยเฉพาะอย่างยิ่งหากร่างกายขาดวิตามินซีและดีดังที่ปรากฏในการศึกษาและกรณีทางคลินิกจำนวนมากการขาดวิตามินดีมักเกี่ยวข้องกับเด็กที่มีการพัฒนาของโรคติดเชื้อ นอกจากนี้ยังเป็นที่น่าสังเกตว่าด้วยการขาดวิตามินนี้โรคจะยากขึ้นและนำไปสู่ภาวะแทรกซ้อนมากมาย[5], [6], [7]
นอกจากนี้ปัจจัยเสี่ยง ได้แก่ การรักษาด้วยยาปฏิชีวนะการใช้ยาบางชนิดที่มีพิษรุนแรงต่อร่างกาย (ยาแก้อักเสบ, การรักษาด้วยยาต้านเชื้อรา, เคมีบำบัด, การรักษาวัณโรค) ยาแก้ปวดที่แข็งแกร่ง, การระงับความรู้สึก, การระงับความรู้สึกและแม้แต่การระงับความรู้สึกในท้องถิ่นทำหน้าที่ในลักษณะที่คล้ายกัน การอยู่ในโรงพยาบาลเป็นเวลานานเนื่องจากโรคต่าง ๆ สามารถทำให้เกิดการพัฒนาของสเตรปโตเดอร์ม่าได้เนื่องจากในโรงพยาบาลเกือบทุกแห่งมีการติดเชื้อในโรงพยาบาล [8]คนที่มีความเสี่ยงคือหลังจากการรักษาด้วยรังสีเคมีบำบัดหลังจากรักษาในโรงพยาบาลเป็นเวลานานการผ่าตัดการปลูกถ่ายและการถ่ายเลือด
ความเสี่ยงยังรวมถึงเด็กที่เกิดมาพร้อมกับการติดเชื้อในมดลูกชนิดต่าง ๆ, การบาดเจ็บที่เกิด, เด็กที่อ่อนแอ, เด็กที่มีมวลร่างกายต่ำ, ด้อยพัฒนาหรือยังไม่บรรลุนิติภาวะการทำงานของร่างกาย, เด็กที่เกิดก่อนกำหนดหรือเกี่ยวข้องกับการผ่าตัดคลอด
กลไกการเกิดโรค
พื้นฐานของการเกิดโรคคือการพัฒนาของการติดเชื้อแบคทีเรียบนผิวหนัง สาเหตุสำคัญของเชื้อ Streptoderma ในเด็กคือการติดเชื้อสเตรปโทคอกคัส มันพัฒนาตามกฎพื้นหลังของภูมิคุ้มกันลดลงลดลงทั่วไปในความต้านทานของร่างกายและความอดทนด้วยการขาดวิตามินหรือแร่ธาตุ ตามกฎแล้วในระยะแรกของการบุกรุกของแบคทีเรียเกรดต่ำมีผลต่อชั้นผิวเผินเท่านั้น อย่างไรก็ตามการติดเชื้ออย่างค่อยเป็นค่อยไปส่งผลให้ชั้นผิวหนังลึกลงไปตามลำดับทำให้ยากต่อการรักษา เป็นที่น่าสังเกตว่าทั้งชั้นผิว (หนังกำพร้า) หรือชั้นลึก (หนังแท้นั้น) มักได้รับผลกระทบ ในบางกรณีไขมันใต้ผิวหนังมีส่วนร่วมในกระบวนการอักเสบติดเชื้อ
โครงสร้างพื้นผิวของ Streptococci รวมถึงตระกูลโปรตีน M แคปซูลไฮยาลูโรนิกและโปรตีนที่จับกับไฟโบเนคตินช่วยให้แบคทีเรียยึดติดตั้งอาณานิคมและเจาะผิวหนังมนุษย์และเยื่อเมือก[9], [10]ภายใต้สภาพแวดล้อมที่หลากหลาย[11]
Streptoderma เป็นโรคติดต่อในเด็กหรือไม่?
บ่อยครั้งที่คุณได้ยินคำถาม Streptoderma เป็นโรคติดต่อในเด็กหรือไม่? มาทำความเข้าใจคำถามนี้กันดีกว่า Streptoderma เกิดจากการติดเชื้อแบคทีเรียและโดยเฉพาะอย่างยิ่งโดยแบคทีเรียของสกุล Streptococcus การติดเชื้อแบคทีเรียใด ๆ ที่นิรนัยหมายถึงระดับหนึ่งของการติดเชื้อเนื่องจากมันมีคุณสมบัติในการแพร่กระจายและถูกส่งจากบุคคลหนึ่งไปยังอีกโดยไม่คำนึงว่ามันป่วยในรูปแบบเปิดหรือซ่อนอยู่หรือเป็นเพียงแบคทีเรีย[12]
แต่ความจริงก็คือว่าในเด็กหนึ่งคนที่สัมผัสกับผู้ป่วยที่ติดเชื้อโรคสามารถประจักษ์เองในขณะที่อื่น ๆ มันจะไม่ปรากฏ ทุกอย่างขึ้นอยู่กับสถานะของภูมิคุ้มกันเช่นเดียวกับความอ่อนแอของร่างกายต่อโรคติดเชื้อ แต่ละคนมีระดับความไวของตนเอง ดังนั้นในกรณีใด ๆ จำเป็นต้องดำเนินการต่อจากข้อเท็จจริงที่ว่าโรคติดต่อ ด้วยการพัฒนารูปแบบเฉียบพลันของโรคมันจะดีกว่าที่จะละเว้นจากการสัมผัสกับเด็กคนอื่น ๆ ที่จะทนต่อการกักกัน สิ่งนี้จะช่วยไม่เพียง แต่จะแพร่เชื้อไปสู่เด็กคนอื่น ๆ แต่ยังจะช่วยให้เกิดโรคได้ง่ายขึ้นและเร็วขึ้นโดยไม่มีภาวะแทรกซ้อนใด ๆ เนื่องจากจะไม่มีจุลินทรีย์จากภายนอกซึ่งทำให้สถานการณ์แย่ลง
Streptoderma แพร่กระจายในเด็กอย่างไร?
Streptoderma นั้นถ่ายทอดในลักษณะเดียวกับโรคอื่น ๆ ที่เป็นแหล่งกำเนิดของแบคทีเรียผ่านการสัมผัสโดยตรงกับผู้ป่วยที่ติดเชื้อ โรคนี้สามารถติดต่อได้โดยการสัมผัสการจับมือเมื่อใช้ผ้าลินินจานอาหารและสุขอนามัย ในบางกรณีที่มีรูปแบบที่รุนแรงโดยเฉพาะอย่างยิ่งโรคมันสามารถส่งโดยหยดอากาศ[13]
หากลูกของคุณป่วยคุณต้องรู้ว่าเชื้อ Streptoderma นั้นส่งไปยังเด็กอย่างไรเพื่อหลีกเลี่ยงการติดเชื้อในเด็กคนอื่น ๆ ตรวจสอบให้แน่ใจว่าลูกของคุณไม่ได้ติดต่อกับเด็กคนอื่นโดยตรง สอนเขาเกี่ยวกับกฎพื้นฐานด้านสุขอนามัย: ก่อนเดินและหลังจากนั้นให้ล้างมือให้สะอาดด้วยสบู่ทำความสะอาดผิวด้วยแอลกอฮอล์ทิงเจอร์หรือโลชั่นที่มีส่วนผสมของแอลกอฮอล์หรือน้ำยาฆ่าเชื้ออื่น ๆ สิ่งนี้จะช่วยลดการปนเปื้อนของผิวหนังด้วยจุลินทรีย์ที่ทำให้เกิดโรค
คุณต้องเข้าใจด้วยว่าบางครั้งหลังจากที่เด็กมีโรคเขายังคงเป็นพาหะของเชื้อแบคทีเรียและโอกาสที่จะติดเชื้อในเด็กที่มีสุขภาพดียังคงอยู่ ดังนั้นแพทย์แนะนำให้รักษาด้วยการกักกัน 2 สัปดาห์และเพื่อป้องกันไม่ให้เด็กที่มี streptoderma ติดต่อกับเด็กคนอื่น ควรกักกันกักกันแม้จะหายดีแล้วเพราะแบคทีเรียยังคงเก็บอยู่ในร่างกายและอาจเป็นอันตรายต่อเด็กคนอื่น ๆ
แม้ว่าจะไม่ใช่แพทย์ทุกคนที่มีมุมมองนี้ แพทย์บางคนเชื่อมั่นว่าเด็กที่เป็นโรค Streptoderma สามารถสื่อสารกับเด็กคนอื่นได้อย่างปลอดภัย และเขาไม่ได้ทำอันตรายใด ๆ กับพวกเขา นี่คือสาเหตุที่ความจริงที่ว่าโรคสามารถพัฒนาเฉพาะในเด็กที่มีเงื่อนไขสำหรับเรื่องนี้และความบกพร่องทางอารมณ์เช่นภูมิคุ้มกันต่ำหรือจุลินทรีย์ธรรมชาติที่บกพร่องด้วยการต้านทานการล่าอาณานิคมที่ลดลง มิฉะนั้นร่างกายจะต่อต้านการติดเชื้อและจะไม่อนุญาตให้มีการพัฒนาของโรค
อาการ streptoderma ในเด็ก
ระยะฟักตัวของเชื้อ Streptoderma ในเด็กนั้นพิจารณาจากหลายปัจจัย โดยเฉลี่ยแล้วจะใช้เวลา 1 ถึง 10 วัน ดังนั้นหากระบบภูมิคุ้มกันและความต้านทานตามธรรมชาติของร่างกายเป็นปกติหรือในระดับสูงโรคสามารถพัฒนาหลังจาก 7-10 วันและมากขึ้นหลังจากการติดต่อกับบุคคลที่มีสเตรปโตเดมา
บ่อยครั้งที่มีหลายกรณีที่ระบบภูมิคุ้มกันระงับการติดเชื้อและไม่อนุญาตให้พัฒนา ในกรณีเช่นนี้โรคจะไม่พัฒนาเลย ด้วยภูมิคุ้มกันอ่อนแอความอ่อนแอสูงโรคสามารถพัฒนาได้เร็วขึ้นมาก มีหลายกรณีที่ระยะฟักตัวของเชื้อ Streptoderma ในเด็กที่ป่วยบ่อยคือ 1-2 วัน (โรคนี้พัฒนาอย่างรวดเร็วเกือบจะทันทีหลังจากได้รับเชื้อ)
อาการหลักคือการพัฒนาของกระบวนการอักเสบเป็นหนองบนพื้นผิว สิ่งนี้อาจเป็นรอยแดงเล็กน้อยการระคายเคืองซึ่งจะค่อยๆพัฒนาไปสู่บริเวณที่มีน้ำตาไหลสีแดง ไม่สามารถสัมผัสบริเวณนี้เนื่องจากความเจ็บปวดเพิ่มขึ้น บ่อยครั้งที่กระบวนการนี้มาพร้อมกับการเพิ่มขึ้นของอุณหภูมิของร่างกายการพัฒนาของปฏิกิริยาในท้องถิ่นในรูปแบบของอาการคัน, สีแดง, การก่อตัวของฝีหรือการบดอัด แผลแยกสามารถฟอร์มที่เต็มไปด้วยเนื้อหาที่มีหนอง (แบคทีเรียเซลล์ผิวที่ตายแล้วเม็ดเลือดขาวและเซลล์เม็ดเลือดขาวเซลล์เม็ดเลือดอื่น ๆ ที่ได้ย้ายไปยังโฟกัสการอักเสบจะรวมอยู่)
ในรูปแบบที่สูงขึ้น (เรื้อรัง) พัฒนาในรูปแบบของแผลพุพองที่ไม่หายซึ่งเป็นลักษณะของความเจ็บปวดที่เพิ่มขึ้น มีแนวโน้มที่จะมีเลือดออกในระยะยาวการรักษาไม่เจริญเติบโตก้าวหน้า ในจุดโฟกัสของการอักเสบอาจเกี่ยวข้องกับผิวมากขึ้นและใหม่ บ่อยครั้งที่แผลรวมกัน ที่ด้านล่างของแผลสามารถสังเกตได้ว่าบริเวณที่เป็นหนองและเนื้อร้ายที่เต็มไปด้วยฝูงเป็นหนอง ที่ด้านข้างของพื้นที่ที่เกิดขึ้นของเม็ด ตามกฎแล้วแผลพุพองดังกล่าวจะลอยอยู่เหนือผิวน้ำเพื่อสุขภาพผิวที่ดีมีสัญญาณของการแทรกซึม
สัญญาณแรกของวิธี streptoderma เริ่มต้นในเด็ก
หากเด็กได้รับการติดต่อกับผู้ป่วยที่ติดเชื้อเขาอาจพัฒนา Streptoderma ในช่วงระยะฟักตัว ดังนั้นให้แน่ใจว่าได้ถามวิธีเริ่ม streptoderma ในเด็ก สัญญาณแรกจะต้องมีการตรวจสอบอย่างใกล้ชิดเพราะมันเป็นวิธีการที่พวกเขาถูกตรวจพบก่อนว่าความสำเร็จของการรักษาต่อไปของโรคขึ้นอยู่กับ มันไม่มีความลับว่าความสำเร็จของการรักษาใด ๆ ขึ้นอยู่กับการรักษาที่เริ่มขึ้นทันเวลา
หากเด็กติดต่อกับผู้ป่วยคุณต้องปฏิบัติต่อเขาอย่างใกล้ชิด มันเป็นสิ่งจำเป็นในการตรวจร่างกายทุกวันสำหรับการปรากฏตัวของสัญญาณแรกของความเสียหายผิวด้วยการติดเชื้อแบคทีเรีย สเตรปโทคอกคัสตามกฎแล้วส่วนใหญ่มีผลต่อชั้นผิวดังนั้นปฏิกิริยาแรกจะสัมผัสกับชั้นผิว ครั้งแรกมีสีแดงซึ่งอาจคันมากหรืออาจไม่ แต่ต่อมามันพัฒนาเป็นแผลเล็ก ๆ หรือเจ็บ[14]
หนองพัฒนาปฏิกิริยา exudative เซรุ่มเพิ่มขึ้น บริเวณโดยรอบบริเวณที่ได้รับผลกระทบจะมีการกระชับอักเสบและเจ็บปวด มักมีอาการบวมอย่างรุนแรง ฟองป้อแป้ (ขัดแย้ง) อาจเกิดขึ้นบนพื้นผิว การแตกของฟองนี้ตามกฎแล้วจะทำให้เกิดการก่อตัวของจุดโฟกัสใหม่ของกระบวนการอักเสบ
อุณหภูมิที่ streptoderma ในเด็ก
ในเด็กที่มี Streptoderma อุณหภูมิอาจสูงขึ้นเนื่องจาก Streptoderma เป็นโรคติดเชื้อที่เกิดจากจุลินทรีย์ในแบคทีเรีย อุณหภูมิสูงถึง 37.2 (อุณหภูมิย่อย) มักแสดงถึงการติดเชื้อในร่างกายและร่างกายได้เปิดใช้งานทรัพยากรทั้งหมดเพื่อต่อสู้กับการติดเชื้อ สิ่งนี้บ่งชี้ว่าระบบภูมิคุ้มกันของร่างกายซึ่งเป็นระบบการต้านทานแบบไม่เฉพาะเจาะจงนั้นอยู่ในสถานะใช้งานและให้การป้องกันที่เชื่อถือได้ต่อการลุกลามของการติดเชื้อ ในบางกรณีไข้ต่ำอาจเป็นสัญญาณของกระบวนการปฏิรูปในร่างกาย ตามกฎแล้วคุณไม่จำเป็นต้องดำเนินการใด ๆ ที่อุณหภูมินี้ แต่คุณต้องตรวจสอบเด็กอย่างระมัดระวังและตรวจสอบกราฟอุณหภูมิ - วัดอุณหภูมิอย่างน้อยวันละ 2 ครั้งในเวลาเดียวกันและบันทึกตัวบ่งชี้ในแผ่นอุณหภูมิพิเศษ สิ่งนี้สามารถให้ข้อมูลและมีประโยชน์มากสำหรับแพทย์ที่เข้าร่วมซึ่งจะช่วยให้สามารถติดตามสถานะของเด็กในพลวัต แต่สิ่งนี้ไม่รวมถึงความจำเป็นในการปรึกษากับแพทย์[15]
หากอุณหภูมิสูงกว่า 37.2 (อุณหภูมิไข้) - นี่เป็นสาเหตุของความกังวล ซึ่งหมายความว่าร่างกายอยู่ในสภาพตึงเครียดและขาดทรัพยากรในการต่อสู้กับการติดเชื้อ ในกรณีนี้มีความจำเป็นต้องให้ยาลดไข้สำหรับเด็กในการรักษาตามอาการ มันจะดีกว่าที่จะให้เครื่องมือง่ายๆที่เป็นส่วนผสมที่ใช้งาน - analgin, แอสไพริน, พาราเซตามอล สูตรสำหรับทารกสารแขวนลอยและยาลดไข้อื่น ๆ สำหรับเด็กได้รับการยกเว้นที่ดีที่สุดเนื่องจากอาจทำให้เกิดปฏิกิริยาที่ไม่พึงประสงค์เพิ่มเติมเข้าสู่สิ่งมีชีวิตที่ตึงเครียดและในทางกลับกันสามารถทำให้สภาพแย่ลงทำให้เกิดการลุกลามและแพร่กระจายของเชื้อ Streptoderma
หากอุณหภูมิในเด็กสูงกว่า 38 องศาควรใช้มาตรการเร่งด่วนเพื่อลดอุณหภูมิ ยาแก้ไข้ใด ๆ จะทำ พวกเขายังสามารถใช้ร่วมกับยาแก้อักเสบคลาสสิก ไม่แนะนำให้เด็กเพิ่มอุณหภูมิสูงกว่า 38 องศาเนื่องจากเด็กที่อุณหภูมิสูงกว่าอุณหภูมินี้ไม่เหมือนกับผู้ใหญ่จึงเริ่มลดโปรตีนในเลือด นอกจากนี้ยังเป็นที่น่าสังเกตว่าที่อุณหภูมิสูงกว่า 38 องศาซึ่งเป็นภาระจากการติดเชื้อแบคทีเรียอาจจำเป็นต้องได้รับการดูแลทางการแพทย์ฉุกเฉิน หากสภาพของเด็กแย่ลงเป็นไปไม่ได้ที่จะชะลอการโทรฉุกเฉิน หากอุณหภูมิไม่ลดลงภายใน 3 วันอาจต้องเข้าโรงพยาบาล ในกรณีใด ๆ, แม้จะมีอุณหภูมิที่เพิ่มขึ้นเล็กน้อยในเด็กบนพื้นหลังของ streptoderma, ควรรายงานแพทย์ของคุณทันที.
Streptoderma ในทารก
การปรากฏตัวของสัญญาณ Streptoderma ในเด็กทารกค่อนข้างอันตรายเนื่องจาก Streptoderma เป็นโรคแบคทีเรีย ในทารก microbiocenosis ธรรมชาติยังไม่เกิดขึ้น ในเด็กทารกความต้านทานการล่าอาณานิคมของเยื่อเมือกและผิวหนังขาดไปอย่างสมบูรณ์และไม่มีการสร้างภูมิคุ้มกัน นานถึงสามปีจุลินทรีย์และภูมิคุ้มกันของเด็กจะเหมือนกับภูมิคุ้มกันและจุลินทรีย์ของแม่ จุลินทรีย์ของตัวเองยังไม่ได้อยู่ในขั้นตอนของการก่อตัวดังนั้นร่างกายจึงมีความเสี่ยงและอ่อนแอต่อการติดเชื้อทุกชนิดรวมถึงสเตรปโทคอกคัส[16]
ลักษณะเฉพาะของ streptoderma ในเด็กทารกคือมันมีอาการหนักมักจะมาพร้อมกับไข้และดำเนินไปอย่างรวดเร็วครอบคลุมพื้นที่ผิวใหม่มากขึ้น ในบางกรณีการติดเชื้อสเตรปโทคอกคัสอาจส่งผลต่อเยื่อเมือก บ่อยครั้งที่มีการติดเชื้อของเชื้อราซึ่งทำให้สถานการณ์แย่ลงและทำให้สภาพของเด็กแย่ลง Streptoderma ในเด็กสามารถทำให้เกิดภาวะ dysbacteriosis ในลำไส้เป็นภาวะแทรกซ้อนซึ่งนำไปสู่ความผิดปกติของการย่อยอาหารที่รุนแรงอุจจาระ โรคนี้มีแนวโน้มที่จะเกิดขึ้นซ้ำและแน่นอน
เมื่อสัญญาณแรกของโรคปรากฏขึ้นมีความจำเป็นต้องปรึกษาแพทย์โดยเร็วที่สุดและดำเนินการรักษาที่เหมาะสมตั้งแต่วันแรก หากภาวะแทรกซ้อนหรือความก้าวหน้าของโรคปรากฏขึ้นอาจต้องเข้าโรงพยาบาล ไม่สามารถใช้ยาด้วยตนเองได้การนัดหมายทั้งหมดควรทำโดยแพทย์เท่านั้น
Использованная литература

