ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การจำแนกประเภทของมะเร็งเต้านม
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
ความหลากหลายของลักษณะทางสัณฐานวิทยา อาการทางคลินิกที่แตกต่างกัน และปฏิกิริยาต่อผลการรักษาเป็นเหตุผลสำคัญในการกำหนดมะเร็งเต้านมให้เป็นโรคที่มีลักษณะแตกต่างกัน ดังนั้น ในปัจจุบันจึงไม่ได้จำแนกมะเร็งเต้านมเพียงประเภทเดียว แต่แบ่งเป็นหลายประเภท และแต่ละประเภทก็มีหลักการของตัวเอง
การจำแนกประเภท TNM ของมะเร็งเต้านม
ระยะของมะเร็งเต้านมจะถูกกำหนดตามการจำแนกประเภทเนื้องอกร้ายตามระบบ TNM ซึ่งองค์การอนามัยโลกนำมาใช้กับเนื้องอกร้ายทั้งหมด สำหรับวิทยาเต้านมวิทยามะเร็ง ได้มีการปรับปรุงตามคำแนะนำของผู้เชี่ยวชาญชั้นนำโดยนำรายละเอียดต่างๆ มาใช้
การจำแนกประเภทมะเร็งเต้านมตาม TNM จะวัดเกรดทางกายวิภาคของเนื้องอกโดยพิจารณาจากขนาด การแพร่กระจายไปยังต่อมน้ำเหลืองในรักแร้ คอ และหน้าอก และการมีการแพร่กระจาย การจำแนกประเภทมะเร็งเต้านมระดับสากลนี้ใช้โดย International Association for Breast Cancer และ European Society for Medical Oncology (EUSOMA)
มะเร็งเต้านมตามการจำแนกประเภท TNM มีระยะต่างๆ ดังต่อไปนี้:
- T0 – ตรวจไม่พบสัญญาณมะเร็งเต้านม (ไม่ได้รับการพิสูจน์)
- คำว่า Tis (tumor in situ) หมายถึงมะเร็ง โดยสามารถถอดรหัสได้ดังนี้: พบเซลล์ผิดปกติที่ตำแหน่งเดิม (ไม่มีการบุกรุก) ตำแหน่งของมะเร็งจำกัดอยู่ที่ท่อน้ำนม (DCIS) หรือต่อมน้ำนม (LCIS) นอกจากนี้ยังมีคำว่า Tis Paget หรือโรค Paget ที่ส่งผลต่อเนื้อเยื่อของหัวนมและลานนมของเต้านม
- T1 – เส้นผ่านศูนย์กลางของเนื้องอกที่จุดที่กว้างที่สุดอยู่ที่ 20 มม. หรือน้อยกว่า:
- T1a – เส้นผ่านศูนย์กลางเนื้องอก > 1 มม. แต่ < 5 มม.
- T1b – เส้นผ่านศูนย์กลางของเนื้องอกมีขนาดใหญ่กว่า 5 มม. แต่น้อยกว่า 10 มม.
- T1c – เส้นผ่านศูนย์กลางเนื้องอก >10 มม. แต่ ≤ 20 มม.
- T2 – เส้นผ่านศูนย์กลางเนื้องอก > 20 มม. แต่ < 50 มม.
- T3 – เส้นผ่านศูนย์กลางเนื้องอกเกิน 50 มม.
- T4 – เนื้องอกมีขนาดใดๆ ก็ได้และมีการแพร่กระจาย: ไปที่หน้าอก (T4a), ไปที่ผิวหนัง (T4b), ไปที่หน้าอกและผิวหนัง (T4c), มะเร็งเต้านมชนิดอักเสบ (T4d)

ตัวบ่งชี้ต่อมน้ำเหลือง:
- NX – ไม่สามารถประเมินต่อมน้ำเหลืองได้
- N0 – ไม่พบมะเร็งในต่อมน้ำเหลือง
- N0 (+) – พบเซลล์เนื้องอก “แยกตัว” ขนาดเล็ก (น้อยกว่า 0.2 มม.) ในต่อมน้ำเหลืองใต้รักแร้
- N1mic – พื้นที่ของเซลล์เนื้องอกในต่อมน้ำเหลืองใต้รักแร้ที่มีขนาดใหญ่กว่า 0.2 มม. แต่เล็กกว่า 2 มม. (อาจมองเห็นได้ภายใต้กล้องจุลทรรศน์เท่านั้น และมักเรียกว่า ไมโครเมตาสตาเซส)
- N1 – มะเร็งแพร่กระจายไปยังต่อมน้ำเหลืองใต้รักแร้ 1-2-3 ต่อม (หรือต่อมน้ำเหลืองในช่องทรวงอกจำนวนเท่ากัน) ขนาดสูงสุด 2 มม.
- N2 – มะเร็งแพร่กระจายไปยังต่อมน้ำเหลือง 4-9 ต่อม: ไปที่รักแร้เท่านั้น (N2a) และไปที่เต้านมภายในเท่านั้น (N2b)
- N3 – มะเร็งได้แพร่กระจายไปยังต่อมน้ำเหลือง 10 ต่อมขึ้นไป: ไปยังต่อมน้ำเหลืองใต้รักแร้ หรือใต้กระดูกไหปลาร้า หรือเหนือกระดูกไหปลาร้า (N3a); ไปยังต่อมน้ำเหลืองภายในเต้านมหรือรักแร้ (N3b); ต่อมน้ำเหลืองเหนือไหปลาร้าได้รับผลกระทบ (N3c)
ตัวบ่งชี้การแพร่กระจายในระยะไกล:
- M0 – ไม่มีการแพร่กระจาย
- M0 (+) – ไม่มีอาการทางคลินิกหรืออาการทางรังสีวิทยาของการแพร่กระจายไปยังที่ห่างไกล แต่ตรวจพบเซลล์เนื้องอกในเลือดหรือไขกระดูก หรือในต่อมน้ำเหลืองอื่นๆ
- M1 – ตรวจพบการแพร่กระจายไปยังอวัยวะอื่นๆ
การจำแนกประเภททางเนื้อเยื่อวิทยาของมะเร็งเต้านม
การจำแนกประเภททางพยาธิวิทยาของมะเร็งเต้านมในปัจจุบันอาศัยลักษณะทางสัณฐานวิทยาของเนื้องอก ซึ่งศึกษาในระหว่างการตรวจทางจุลพยาธิวิทยาของตัวอย่างเนื้อเยื่อเนื้องอก - การตรวจชิ้นเนื้อ
ในเวอร์ชันปัจจุบัน ซึ่งได้รับการอนุมัติจาก WHO ในปี พ.ศ. 2546 และได้รับการยอมรับทั่วโลก การจัดประเภทนี้ครอบคลุมเนื้องอกประเภทหลักประมาณสองโหล และเนื้องอกประเภทย่อยที่มีความสำคัญน้อยกว่า (หายาก) อีกเกือบเท่ากัน
ฮิสโตไทป์หลักของมะเร็งเต้านมสามารถแยกแยะได้ดังนี้:
- มะเร็งที่ไม่รุกราน (ไม่แทรกซึม): มะเร็งท่อน้ำดี; มะเร็งกลีบดอก (LCIS);
- มะเร็งที่รุกราน (แทรกซึม): มะเร็งของท่อน้ำดี (intraductal) หรือมะเร็งของกลีบเนื้อ
ตามสถิติของ European Society for Medical Oncology (ESMO) พบว่าประเภทเหล่านี้คิดเป็น 80% ของกรณีทางคลินิกของเนื้องอกเต้านมชนิดร้ายแรง ในกรณีอื่นๆ มะเร็งเต้านมชนิดที่พบได้น้อยกว่าจะได้รับการวินิจฉัย โดยเฉพาะอย่างยิ่ง: มะเร็งเนื้อเยื่ออ่อน; มะเร็งท่อ; มะเร็งเนื้อเยื่ออ่อน; มะเร็งเนื้อเยื่ออ่อนชนิดเมดัลลารี (เซลล์มะเร็งก่อตัวเป็นท่อ); มะเร็งเนื้อเยื่ออ่อนชนิดเมือกหรือคอลลอยด์; มะเร็งเมตาพลาเซีย (เซลล์สความัส เซลล์ต่อม-สความัส เซลล์ต่อมน้ำเหลืองชนิดซีสต์ ไมโคเอพิเดอร์มอยด์); เนื้องอกชนิดปุ่ม เนื้องอกชนิดไมโครปาปิลลารี); โรคพาเจ็ต (เนื้องอกที่หัวนมและลานนม) เป็นต้น
ตามมาตรฐานการตรวจทางเนื้อเยื่อวิทยา ระดับของการแยกความแตกต่าง (ความแตกต่าง) ของเซลล์ปกติและเซลล์เนื้องอกจะถูกกำหนด ดังนั้น การจำแนกประเภททางเนื้อเยื่อวิทยาของมะเร็งเต้านมจึงช่วยให้เราสามารถกำหนดระดับของความร้ายแรงของเนื้องอกได้ (ซึ่งไม่เหมือนกับระยะของมะเร็ง) พารามิเตอร์นี้มีความสำคัญมาก เนื่องจากระดับการแยกความแตกต่างทางเนื้อเยื่อวิทยาของเนื้องอกทำให้ทราบถึงศักยภาพในการเติบโตแบบรุกรานของเนื้อเยื่อดังกล่าว
ระดับความเบี่ยงเบนจะแตกต่างกันตามจำนวนครั้งของโครงสร้างเซลล์ (Grade) ดังนี้
- GX – ระดับการแยกแยะเนื้อเยื่อไม่สามารถประเมินได้
- G1 – เนื้องอกมีความแตกต่างอย่างมาก (เกรดต่ำ) นั่นคือ เซลล์เนื้องอกและการจัดระเบียบของเนื้อเยื่อเนื้องอกใกล้เคียงปกติ
- G2 – มีความแตกต่างปานกลาง (เกรดกลาง);
- G3 – มีความแตกต่างต่ำ (เกรดสูง)
- G4 – ไม่แยกความแตกต่าง (เกรดสูง)
เกรด G3 และ G4 บ่งชี้ถึงความโดดเด่นอย่างมีนัยสำคัญของเซลล์ที่ผิดปกติ เนื้องอกดังกล่าวเติบโตอย่างรวดเร็วและอัตราการแพร่กระจายจะสูงกว่าเนื้องอกที่มีการแบ่งเซลล์ที่ระดับ G1 และ G2
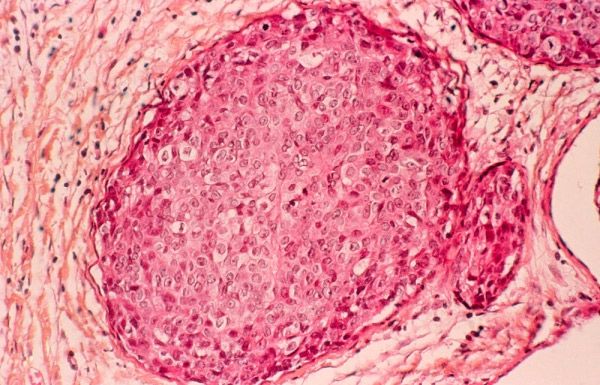
ผู้เชี่ยวชาญระบุว่าข้อเสียหลักของการจำแนกประเภทนี้คือความสามารถในการสะท้อนความหลากหลายของมะเร็งเต้านมได้แม่นยำยิ่งขึ้น เนื่องจากกลุ่มหนึ่งมีเนื้องอกที่มีลักษณะทางชีววิทยาและทางคลินิกที่แตกต่างกันโดยสิ้นเชิง ดังนั้น การจำแนกมะเร็งเต้านมโดยวิธีทางเนื้อเยื่อวิทยาจึงมีค่าการพยากรณ์โรคที่น้อยมาก
การจำแนกประเภทภูมิคุ้มกันเนื้อเยื่อของมะเร็งเต้านม
ด้วยการใช้เครื่องหมายเนื้องอกโมเลกุลใหม่ - การแสดงออกของตัวรับเซลล์เนื้องอกสำหรับเอสโตรเจน (ER) และโปรเจสเตอโรน (PgR) และสถานะของ HER2 (ตัวรับโปรตีนทรานส์เมมเบรนของปัจจัยการเจริญเติบโตของหนังกำพร้า EGFR ซึ่งกระตุ้นการเจริญเติบโตของเซลล์) - การจำแนกประเภทมะเร็งเต้านมระหว่างประเทศใหม่จึงเกิดขึ้น ซึ่งพิสูจน์แล้วว่ามีค่าในการพยากรณ์โรคและช่วยให้กำหนดวิธีการรักษาได้แม่นยำยิ่งขึ้น
การจำแนกมะเร็งเต้านมโดยอาศัยสถานะของตัวรับเอสโตรเจนและโปรเจสเตอโรน ซึ่งการเปิดใช้งานตัวรับดังกล่าวจะนำไปสู่การเปลี่ยนแปลงในเซลล์และการเติบโตของเนื้องอก การแบ่งประเภททางภูมิคุ้มกันเนื้อเยื่อของมะเร็งเต้านมจะแยกระหว่างเนื้องอกที่มีฮอร์โมนเป็นบวก (ER+, PgR+) และเนื้องอกที่มีฮอร์โมนเป็นลบ (ER-, PgR-) นอกจากนี้ สถานะของตัวรับ EGFR อาจเป็นบวก (HER2+) หรือลบ (HER2-) ซึ่งส่งผลต่อวิธีการรักษาโดยพื้นฐาน
มะเร็งเต้านมที่มีฮอร์โมนเป็นบวกจะตอบสนองต่อการบำบัดด้วยฮอร์โมนโดยการใช้ยาที่ลดระดับเอสโตรเจนหรือปิดกั้นตัวรับ เนื้องอกเหล่านี้มีแนวโน้มที่จะเติบโตช้ากว่าเนื้องอกที่ไม่มีฮอร์โมน
ผู้เชี่ยวชาญด้านเต้านมสังเกตว่าผู้ป่วยที่มีเนื้องอกประเภทนี้ (ซึ่งมักเกิดขึ้นหลังวัยหมดประจำเดือนและส่งผลต่อเนื้อเยื่อที่เรียงรายอยู่บริเวณท่อน้ำนม) มีการพยากรณ์โรคที่ดีขึ้นในระยะสั้น แต่บางครั้งมะเร็งที่มี ER+ และ PgR+ อาจกลับมาเป็นซ้ำได้หลังจากหลายปี
เนื้องอกฮอร์โมนลบมักได้รับการวินิจฉัยในผู้หญิงที่ยังไม่ผ่านวัยหมดประจำเดือน เนื้องอกเหล่านี้ไม่ได้รับการรักษาด้วยฮอร์โมน และจะเติบโตเร็วกว่ามะเร็งฮอร์โมนบวก
นอกจากนี้ การจำแนกประเภทภูมิคุ้มกันทางเนื้อเยื่อของมะเร็งเต้านมยังแยกมะเร็งที่เป็นบวกสามชนิด (ER+, PgR+ และ HER2+) ซึ่งสามารถรักษาได้ด้วยตัวแทนฮอร์โมน และยาที่มีแอนติบอดีโมโนโคลนัลที่ออกแบบมาเพื่อยับยั้งการแสดงออกของตัวรับ HER2 (Herceptin หรือ Trastuzumab)
มะเร็งชนิด Triple Negative (ER-, PgR-, HER2-) ซึ่งจัดอยู่ในกลุ่มย่อยโมเลกุลพื้นฐาน มักพบในหญิงสาวที่มียีน BRCA1 กลายพันธุ์ โดยการรักษาด้วยยาหลักคือ การให้ยาเคมีบำบัด
ในทางมะเร็งวิทยา มักจะตัดสินใจกำหนดการรักษาโดยพิจารณาจากลักษณะที่เป็นไปได้ทั้งหมดของโรคที่มะเร็งเต้านมแต่ละประเภทมีให้แพทย์ทราบ
ใครจะติดต่อได้บ้าง?


 [
[