ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
HPV ชนิด 18: โครงสร้าง พยาธิสภาพ การพยากรณ์โรค
ตรวจสอบล่าสุด: 03.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
การเกิดหูดและตุ่มเนื้อตามร่างกายนั้นสัมพันธ์กับการแทรกซึมของไวรัสหูดที่เข้าสู่ร่างกาย อย่างไรก็ตาม ไม่ใช่ทุกคนจะรู้ว่าเนื้องอกบนผิวหนังที่ค่อนข้างไม่เป็นอันตรายนั้นไม่ใช่อาการแสดงเพียงอย่างเดียวของไวรัสที่ไม่ปลอดภัยนี้ ท้ายที่สุดแล้ว สิ่งที่รวมกันภายใต้ชื่อไวรัสหูดที่ก่อให้เกิดโรคของมนุษย์ (HPV) คือการติดเชื้อหลากหลายประเภทที่ทำให้เกิดโรคต่างๆ รวมถึงมะเร็ง โดยมีอาการเฉพาะตัว HPV ชนิด 18 และ 16 ถือเป็นอันตรายอย่างยิ่ง และเราหวังว่าผู้อ่านของเราจะไม่คุ้นเคยกับไวรัสเหล่านี้อย่างใกล้ชิด
โครงสร้าง ไวรัส HPV ชนิด 18
เมื่อนักวิทยาศาสตร์ค้นหาความจริงมาเป็นเวลานานจนสามารถระบุรูปแบบชีวิตอย่างไวรัสได้ในที่สุด พวกเขาจึงไม่แปลกใจเลยที่อนุภาคขนาดเล็กเหล่านี้ยังคงไม่ถูกสังเกตเห็นเป็นเวลานาน ขนาดเล็กของไวรัส (มากถึง 500 นาโนเมตร) ทำให้สามารถผ่านตัวกรองต่างๆ ได้ และแม้แต่การเพาะพันธุ์ในสภาพแวดล้อมที่เหมาะสมก็ไม่ให้ผล เนื่องจากพบว่าไวรัสไม่สามารถสืบพันธุ์นอกเซลล์ที่มีชีวิตได้
ไวรัสเป็นสิ่งมีชีวิตที่ไม่มีเซลล์ แม้ว่าจะเป็นการยากมากที่จะตัดสินว่าสิ่งมีชีวิตนั้นมีชีวิตอยู่มากน้อยเพียงใด เนื่องจากไวรัสมีขนาดเล็กมากและสามารถแทรกซึมเข้าไปในเซลล์ที่มีชีวิตได้ จึงทำงานเฉพาะภายในร่างกายมนุษย์หรือสิ่งมีชีวิตอื่นๆ รวมถึงแบคทีเรีย (แบคทีเรียมีไวรัสของตัวเองที่ทำให้เกิดโรคและทำให้จุลินทรีย์ตาย เรียกว่าแบคทีเรียโฟจและใช้เพื่อวัตถุประสงค์ทางการแพทย์) ในสิ่งแวดล้อมรอบตัวเรา ไวรัสไม่มีการทำงานและไม่แสดงสัญญาณของสิ่งมีชีวิต
ไวรัสพาพิลโลมาส่งผลกระทบต่อสัตว์เลี้ยงลูกด้วยนมเป็นหลัก ซึ่งเหมาะสมกว่าสิ่งมีชีวิตอื่นๆ ในการแพร่กระจายและดำรงอยู่ของไวรัสที่เรียกว่าไวรัสเอชพีวี ผิวหนังและโดยเฉพาะอย่างยิ่งเยื่อเมือกที่บอบบางของมนุษย์นั้นสามารถแพร่เชื้อเอชพีวีได้ง่าย ซึ่งเป็นสาเหตุว่าทำไมจึงมีผู้ติดเชื้อไวรัสจำนวนมากในมนุษย์ นอกจากนี้ ผู้คนเหล่านี้มีอายุต่างกัน เนื่องจากแม้แต่ทารกแรกเกิดก็สามารถติดเชื้อไวรัสพาพิลโลมาได้ในระหว่างที่เคลื่อนตัวผ่านบริเวณอวัยวะสืบพันธุ์ของแม่ หากมีหูดหงอนไก่ที่แหลมคมบนเยื่อเมือกของมดลูกหรือช่องคลอดของแม่
HPV 18 เป็นไวรัสหูดชนิดหนึ่งจากทั้งหมด 18 ชนิดที่มีความเสี่ยงสูงที่จะเกิดมะเร็ง ไวรัสชนิดนี้มีรูปร่างกลมและมีขนาดเล็กมาก (ไม่เกิน 30 นาโนเมตร) โดยมีขนาดใกล้เคียงกับโมเลกุลโปรตีนขนาดใหญ่
โดยทั่วไปเซลล์ที่มีชีวิต รวมถึงเซลล์แบคทีเรีย จะมีกรดนิวคลีอิก 2 ประเภท (ดีเอ็นเอและอาร์เอ็นเอ) ในโครงสร้าง ซึ่งบรรจุข้อมูลทางพันธุกรรมเกี่ยวกับคุณสมบัติทางพันธุกรรม ไวรัสมีเอ็นซีเพียงประเภทเดียว ไวรัสปาปิลโลมาจัดอยู่ในกลุ่มไวรัสที่มีดีเอ็นเอ
จีโนมของไวรัส HPV แสดงเป็นโมเลกุลดีเอ็นเอวงแหวนที่ประกอบด้วยโซ่ 2 เส้น ล้อมรอบด้วยเปลือกโปรตีน (แคปซิด) อนุภาคนี้เป็นอนุภาคที่เรียบง่ายที่สุด ซึ่งไม่มีการแลกเปลี่ยนพลังงานของตัวเอง และไม่สามารถสังเคราะห์โปรตีนได้ สิ่งเดียวที่มันทำได้คือเจาะเข้าไปในร่างกายของสิ่งมีชีวิตโดยบังเอิญไปโดนผิวหนัง แล้วเกาะติดกับเซลล์โฮสต์ ดูดพลังงานจากเซลล์โฮสต์และทำลายเซลล์โฮสต์ทีละน้อย
จีโนมของไวรัส Human papillomavirus เข้ารหัสโปรตีนสองประเภท:
- ในระยะเริ่มต้น (มีลักษณะเฉพาะคือการควบคุมและสืบพันธุ์ ในไวรัส HPV 18 โปรตีนตัวเดียวกันนี้มีฤทธิ์ก่อมะเร็งและกระตุ้นให้เซลล์โฮสต์เสื่อมลงอย่างร้ายแรง)
- ปลาย (เหล่านี้เป็นโปรตีนที่ก่อตัวเป็นเยื่อหุ้มไวรัส)
ร่างกายมนุษย์เป็นโครงสร้างที่ซับซ้อนซึ่งทำหน้าที่ปกป้องเซลล์จากกระบวนการทางพยาธิวิทยาต่างๆ ดังนั้น การเจริญเติบโตและการสืบพันธุ์ของเซลล์จึงถูกควบคุมโดยยีนบางชนิด โปรตีนในระยะเริ่มต้น E6 และ E7 ของไวรัส HPV 18 จะทำลายยีนที่ป้องกันการพัฒนาของกระบวนการเนื้องอกในสิ่งมีชีวิต
ไวรัสไม่สามารถแทรกซึมเข้าไปได้ลึก ไวรัสจะเข้าไปอาศัยอยู่ในชั้นในของผิวหนังและเยื่อเมือก ส่งผลต่อเซลล์เคราตินที่โตเต็มวัยและอายุน้อยของหนังกำพร้า จนกว่าอนุภาคไวรัสจะแทรกซึมเข้าไปในเซลล์ ไวรัสจะไม่สามารถแพร่พันธุ์ได้ พฤติกรรมของไวรัสจะเหมือนกับพฤติกรรมที่สังเกตได้ในขณะที่ไวรัสอยู่ภายนอกสิ่งมีชีวิต แต่เมื่อไวรัสแทรกซึมเข้าไปในเซลล์ที่มีชีวิต ซึ่งกลายมาเป็นแหล่งอาหารและพลังงานของไวรัส ไวรัสจะทิ้งเปลือกโปรตีนและรวมเข้ากับจีโนมของเซลล์ ทำให้คุณสมบัติของไวรัสเปลี่ยนไป นั่นคือ ข้อมูลที่เข้ารหัสในไวรัส NC จะกลายเป็นข้อมูลทางพันธุกรรมของเซลล์เอง และข้อมูลนี้ในไวรัส HPV ชนิดก่อมะเร็งรุนแรงจะมีลักษณะทำลายล้าง กระตุ้นให้เซลล์แบ่งตัวอย่างต่อเนื่อง ซึ่งระบบภูมิคุ้มกันไม่สามารถควบคุมได้อีกต่อไป
ในเซลล์ที่ติดเชื้อไวรัส DNA และแคปซิดใหม่จะถูกสังเคราะห์และรวมกันเป็นไวรัสชนิดใหม่ที่มีคุณสมบัติเหมือนกัน ไวรัสชนิดใหม่จะจับเซลล์อื่นและเปลี่ยนข้อมูลทางพันธุกรรมเหมือนกับเซลล์บรรพบุรุษ
วงจรชีวิต ไวรัส HPV ชนิด 18
วงจรชีวิตของไวรัส papillomavirus เกี่ยวข้องกับระยะการพัฒนาของเซลล์หลักของหนังกำพร้า - keratinocytes ไวรัสสามารถแทรกซึมเข้าไปในเซลล์ที่ยังอายุน้อยได้ง่ายที่สุดในระหว่างการแบ่งตัวที่กระตือรือร้น เซลล์ดังกล่าวตั้งอยู่ใกล้เยื่อฐานซึ่งอยู่ใต้หนังกำพร้า (ใต้ชั้นบนสุด) แต่เมื่อพวกมันเจริญเติบโต keratinocytes อายุน้อยที่ติดเชื้อไวรัสจะขยายพันธุ์สูงขึ้น ซึ่งจะมีการสร้างไวรัสตัวใหม่
ระยะฟักตัวของไวรัส HPV 18 ซึ่งทำให้เกิดหูดบริเวณอวัยวะเพศและทวารหนัก อาจกินเวลานาน 1 ถึง 4 เดือนหรือมากกว่านั้น ซึ่งหมายความว่าผู้ที่ติดเชื้อไวรัสจะไม่สงสัยว่าตนเองเป็นพาหะของไวรัสเป็นเวลาหลายสัปดาห์หรือหลายเดือนก่อนที่จะเริ่มมีอาการเริ่มแรกของโรค แต่ถึงแม้จะปรากฏหูดขึ้นก็ไม่ใช่สัญญาณบ่งชี้ว่าเป็นมะเร็ง เนื้องอกที่ไม่ร้ายแรงที่เกิดจากไวรัสจะต้องใช้เวลาอีกหลายปีกว่าที่เนื้องอกจะกลายพันธุ์เป็นมะเร็ง
เป็นเรื่องยากมากที่จะคาดเดาว่าสิ่งนี้จะเกิดขึ้นเร็วเพียงใด เนื่องจากทุกอย่างขึ้นอยู่กับระบบภูมิคุ้มกันของมนุษย์และความสามารถในการยับยั้งการเติบโตของเซลล์ ในผู้ป่วยบางราย อาจตรวจพบเซลล์มะเร็งได้เร็วที่สุดภายใน 5 ปีหลังจากการติดเชื้อ ในขณะที่บางรายอาจต้องใช้เวลา 25-30 ปี และในผู้ป่วยบางราย ร่างกายจะสามารถรับมือกับไวรัสและกำจัดไวรัสออกไปได้ในช่วงเวลาดังกล่าว เช่นเดียวกับไวรัสที่ก่อมะเร็งต่ำ (โดยปกติ ไวรัสเกือบทั้งหมดจะตายตามธรรมชาติภายในหนึ่งปี)
กลไกการเกิดโรค
ปัจจุบันมีไวรัส HPV กว่าร้อยชนิดที่รู้จักกัน 80 ชนิดในจำนวนนี้ก่อให้เกิดโรคต่างๆ ในมนุษย์ แต่ไม่ใช่ว่าทั้งหมดจะอันตรายเท่ากัน ดังนั้นในไวรัสวิทยาจึงแบ่งไวรัส HPV ออกเป็นชนิดก่อมะเร็งสูงและชนิดก่อมะเร็งต่ำ ก่อนไวรัส HPV ชนิด 16 ทุกอย่างค่อนข้างสงบสุข เพราะตั้งแต่ชนิด 1 ถึง 15 ไวรัสจะทำให้เกิดหูดที่ร่างกายเท่านั้น จริงอยู่ที่ไวรัสชนิด 6, 11 และ 13 ยังทำให้เกิดหูดที่อวัยวะเพศที่เยื่อเมือกของอวัยวะสืบพันธุ์ภายในในผู้หญิงด้วย แต่ไวรัสเหล่านี้ไม่ได้ก่อให้เกิดอันตรายใดๆ
ไวรัส HPV ชนิด 16 จะเริ่มสร้างปัญหาและมีความเสี่ยงสูงต่อการเกิดโรคเนื้องอก ไวรัสชนิดอื่นๆ ที่จะตามมาล้วนเป็นภัยคุกคามต่อเนื้องอก นอกจากไวรัสชนิด 16, 18, 31, 33, 39, 45 และไวรัสชนิดอื่นๆ บางชนิดยังถือเป็นไวรัสที่ก่อมะเร็งได้สูง (รวมทั้งหมด 18 ชนิด)
จากที่เราเห็น รายชื่อนี้ยังรวมถึงไวรัส Human papillomavirus ชนิด 18 ที่เราสนใจอีกด้วย นอกจากนี้ ไวรัส HPV ชนิด 18 ที่มีความเสี่ยงต่อการเกิดมะเร็งสูง มักปรากฏอยู่ในแผนภูมิสูตินรีเวชร่วมกับไวรัส HPV ชนิด 16 ในฐานะตัวการที่ทำให้เกิดมะเร็งปากมดลูก
HPV 18 และมะเร็ง
มีการติดเชื้อไวรัสปาปิลโลมาประมาณ 40 ชนิดที่ส่งผลต่ออวัยวะสืบพันธุ์และทางเดินปัสสาวะ ทำให้เกิดหูดหงอนไก่แบบแหลมและแบนบนเยื่อเมือก แต่ขึ้นอยู่กับประเภทของเชื้อก่อโรค เนื้องอกเหล่านี้อาจเป็นเพียงข้อบกพร่องด้านความงามหรือเนื้องอกมะเร็ง
หูดแหลมเป็นเนื้องอกนูนบนผิวหนังในรูปแบบของปุ่มเนื้อ ซึ่งแทบจะแยกไม่ออกว่ามีสีอะไรจากผิวหนังหรืออาจจะสว่างกว่าเล็กน้อย เมื่อติดเชื้อไวรัส อาจมองเห็นได้ทั้งหูดแหลมเดี่ยวและหูดแหลมหลายอันที่ประกอบด้วยเนื้องอกหลายอันที่อยู่ใกล้กันบนเยื่อเมือก เนื้องอกดังกล่าวสามารถพบได้ที่บริเวณทวารหนักและบริเวณฝีเย็บ รวมถึงบนเยื่อเมือกของอวัยวะสืบพันธุ์ภายในในผู้หญิง
การเจริญเติบโตเหล่านี้สามารถแพร่เชื้อได้สูง เมื่อมี "ปุ่ม" ดังกล่าว ความเสี่ยงในการแพร่เชื้อไวรัสจะเข้าใกล้ 100 เปอร์เซ็นต์ ไวรัส HPV แพร่เชื้อได้อย่างไร ไวรัส Human papilloma ถือเป็นโรคติดเชื้อในระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์ที่พบบ่อยที่สุด การติดเชื้อมักเกิดขึ้นระหว่างมีเพศสัมพันธ์ แต่การแพร่เชื้อโดยการสัมผัสก็อาจเกิดขึ้นได้เช่นกันเมื่อสัมผัสบริเวณที่ได้รับผลกระทบ
การมีหูดแหลมไม่ได้หมายความว่าคนๆ นั้นจะเป็นมะเร็งได้ หูดเหล่านี้เป็นเนื้องอกที่ก่อมะเร็งในระดับปานกลาง ซึ่งมักไม่ทำให้เกิดมะเร็ง แต่การมีหูดแบนๆ ที่อยู่เรียบเสมอกับพื้นผิวโดยรอบของเยื่อเมือกนั้นถือเป็นความเสี่ยงต่อการเกิดโรคร้ายแรงได้
หูดแบนเป็นปรากฏการณ์ที่พบได้น้อย โดยส่วนใหญ่มักพบในผู้หญิงที่ช่องคลอดและปากมดลูก แพทย์ระบุว่าการเกิดเนื้องอกดังกล่าวเกิดจากไวรัสชนิดก่อมะเร็งรุนแรง เช่น ไวรัส HPV 18
การปรากฏตัวของหูดบริเวณอวัยวะเพศของผู้หญิงและผู้ชายยังไม่บ่งชี้ถึงมะเร็ง และแม้แต่ความเสี่ยงต่อมะเร็งวิทยาก็ถูกเปิดเผยในห้องปฏิบัติการเมื่อระบุชนิดของไวรัส ตัวอย่างเช่น การตรวจพบ HPV ชนิด 6, 43 หรือ 11 จะไม่ทำให้แพทย์กังวลเป็นพิเศษเกี่ยวกับสุขภาพของผู้ป่วย แม้ว่าแพทย์จะแนะนำให้ตัดเนื้องอกที่เยื่อเมือกออกในกรณีที่จำเป็นก็ตาม อีกเรื่องหนึ่งหากการวิเคราะห์แสดงให้เห็นว่ามี HPV ชนิด 18
ไวรัส HPV 18 อันตรายอย่างไร? เราได้กล่าวไปแล้วว่าไวรัส Human papillomavirus ชนิดนี้จัดอยู่ในกลุ่มก่อมะเร็งในระดับสูง นอกจากนี้ยังเป็นการติดเชื้อที่พบได้ค่อนข้างบ่อย ซึ่งสามารถซ่อนตัวอยู่ในร่างกายได้เป็นเวลานาน ทำลายเซลล์ที่แข็งแรง เปลี่ยนแปลงข้อมูลทางพันธุกรรมของเซลล์ และผลักดันให้เซลล์เหล่านี้สืบพันธุ์โดยไม่สามารถควบคุมได้
จากข้อมูลต่างๆ พบว่าประชากรโลก 70 ถึง 90% เป็นพาหะของการติดเชื้อไวรัสหูดชนิดต่างๆ ในผู้หญิงที่ได้รับการวินิจฉัยว่าเป็นมะเร็งมดลูก 2 ใน 3 คนเป็นพาหะของไวรัสชนิด 18 และ 16 ซึ่งบ่งชี้ว่าไวรัส HPV ชนิดเหล่านี้อันตรายที่สุด
ไวรัส HPV ชนิด 18 และ 16 มักก่อให้เกิดเนื้องอกมะเร็งร่วมกับโรคอื่นๆ ที่ไม่ก่อให้เกิดภาวะแทรกซ้อนในผู้ที่ไม่มีไวรัส เช่น ปากมดลูกสึกกร่อนหรือเจริญผิดปกติอาจพัฒนาเป็นมะเร็งปากมดลูกได้โดยไม่คาดคิด ซึ่งเกิดจากไวรัส HPV ชนิด 16 และ 18 ผู้หญิงที่ไม่ได้รับการวินิจฉัยว่าเป็นไวรัส papilloma ชนิดก่อมะเร็งรุนแรงสามารถใช้ชีวิตอยู่ร่วมกับโรคเหล่านี้ได้หลายปีโดยไม่มีความเสี่ยงต่อชีวิตใดๆ
แล้วปรสิตชนิดใดกันที่ไม่เพียงแต่ดำรงชีวิตเพื่อเอาชีวิตมนุษย์เท่านั้น แต่ยังค่อยๆ ฆ่ามนุษย์ด้วย ลองมาดูไวรัสหูดหงอนไก่จากมุมมองทางชีววิทยากันดีกว่า
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
ภาวะแทรกซ้อนและผลกระทบ
ไวรัส Human papilloma เป็นหนึ่งในโรคติดเชื้อทางเดินปัสสาวะและอวัยวะสืบพันธุ์ที่พบบ่อยที่สุด แต่จนกว่าโรคจะแสดงอาการภายนอก ก็ไม่สามารถตรวจพบได้หากไม่มีการศึกษาพิเศษ ไม่สามารถกล่าวได้ว่าเป็นโรคร้ายแรง เพราะจนกว่าจะไม่มีอาการแสดงใดๆ ก็เร็วเกินไปที่จะสรุปผลที่อาจเกิดขึ้นได้ มีความเป็นไปได้ที่โรคอาจไม่แสดงอาการเลย ซึ่งหมายความว่าการรักษาจะไร้ประโยชน์ เพราะแม้แต่ papilloma ที่ปรากฏบนร่างกายและเยื่อเมือกก็อาจหายไปอย่างไม่มีร่องรอยได้ในเวลาไม่นาน
อ่านเพิ่มเติม:
การวินิจฉัย
เมื่อมีอาการแล้วและผู้ป่วยไปพบแพทย์เพื่อปรึกษาหรือมีปัญหาอื่นๆ แพทย์สูตินรีเวชหรือแพทย์ระบบทางเดินปัสสาวะจะตรวจร่างกายโดยสังเกตการปรากฏของเนื้องอกในบริเวณที่ผิดปกติ เช่น อวัยวะเพศและทวารหนัก หากเนื้องอกดังกล่าวปรากฏในช่องปาก (กล่องเสียงและสายเสียง) นักบำบัดหรือผู้เชี่ยวชาญด้านหู คอ จมูก อาจสนใจการเกิดขึ้นของเนื้องอกดังกล่าวด้วย
เมื่อตรวจร่างกายผู้หญิง อาจเกิดความสงสัยเกี่ยวกับไวรัสหูดหงอนไก่ได้เมื่อตรวจพบการสึกกร่อนของปากมดลูก (โดยเฉพาะหากไม่ได้รับการรักษาเป็นเวลานาน) กระบวนการไฮเปอร์พลาซิสต์ที่ทางเข้าช่องปากมดลูก การเกิดซีสต์ที่ขยายขนาดขึ้นอย่างต่อเนื่อง ในผู้ชาย แพทย์ด้านระบบทางเดินปัสสาวะหรือแพทย์ด้านระบบสืบพันธุ์เพศชายจะสังเกตจุดและคราบพลัคที่บริเวณศีรษะและลำตัวขององคชาตของผู้ป่วย
การตรวจร่างกายบริเวณที่ได้รับผลกระทบช่วยให้สามารถสงสัยการติดเชื้อไวรัสหูดหงอนไก่ (ได้อย่างแม่นยำ) แต่ในขณะเดียวกัน แพทย์ก็ไม่สามารถระบุได้ด้วยตาว่าไวรัสสายพันธุ์ใดที่ทำให้เกิดอาการภายนอกที่เฉพาะเจาะจง โดยปกติแล้ว หูดหงอนไก่ชนิดแบนจะปรากฏบนเยื่อเมือกในผู้ติดเชื้อ HPV ชนิด 18 หรือ 16 แต่ในกรณีส่วนใหญ่ ผู้ป่วยรายหนึ่งอาจตรวจพบไวรัสหลายสายพันธุ์พร้อมกัน ซึ่งหมายความว่าหูดหงอนไก่ชนิดแหลม (เดี่ยวหรือหลายสายพันธุ์) และหูดบริเวณอวัยวะเพศและทวารหนักก็อาจปรากฏขึ้นบนเยื่อเมือกได้เช่นกัน
ภายใต้เงื่อนไขดังกล่าว การระบุชนิดของไวรัสที่ผู้ป่วยแต่ละคนมีนั้นทำได้ยากมาก แต่ต้องทำ เพราะนอกจากจะตรวจพบสายพันธุ์ที่มีอันตรายต่อเซลล์ต่ำแล้ว ยังสามารถตรวจพบสายพันธุ์ที่มีอันตรายต่อเซลล์ปานกลางหรือสูงได้อีกด้วย ซึ่งอาจทำให้เนื้องอกที่ไม่เป็นอันตรายกลายเป็นเนื้องอกมะเร็งได้
การตรวจวินิจฉัยไวรัส HPV ไม่เพียงแต่ตรวจภายนอกเท่านั้น หากต้องการตรวจหาไวรัสในร่างกายและระบุชนิดของไวรัส ให้ทำดังนี้
- การศึกษาเนื้อเยื่อของเยื่อเมือกของอวัยวะสืบพันธุ์ภายในโดยใช้กล้องจุลทรรศน์พิเศษ (คอลโปสโคปี) วิธีนี้ช่วยให้คุณตรวจสอบรอยโรคได้อย่างระมัดระวังและระบุไม่เพียงแต่หูดที่มีลักษณะปลายแหลม (โดยปกติจะมองเห็นได้ด้วยตาเปล่า) แต่ยังรวมถึงหูดที่แบนอีกด้วย การใช้คอลโปสโคปีช่วยให้แพทย์สามารถศึกษาเนื้อเยื่อที่มีกระบวนการผิดปกติและปฏิกิริยาต่อสารเคมีพิเศษ (การทดสอบชิลเลอร์): สารละลายลูโกลหรือน้ำส้มสายชู (สารละลายน้ำ 3%) หากมีเซลล์มะเร็ง บริเวณที่ได้รับผลกระทบจะมีสีขาว
- การตรวจด้วยกล้องจุลทรรศน์แบบสเมียร์ (การตรวจทางเซลล์วิทยาของวัสดุชีวภาพที่เก็บจากพื้นผิวของเยื่อบุช่องคลอด ช่องปากมดลูก หรือท่อปัสสาวะ) การตรวจทางเซลล์วิทยาในกรณีของการติดเชื้อไวรัสหูดหงอนไก่ไม่ได้มีบทบาทสำคัญในการวินิจฉัยโรค อย่างไรก็ตาม การตรวจทางเซลล์วิทยาช่วยให้สามารถระบุเซลล์ที่เปลี่ยนแปลง (เซลล์โคอิโลไซต์และเซลล์ดิสเคอราโตไซต์) และประเมินระดับการพัฒนาของกระบวนการก่อมะเร็งโดยพิจารณาจากจำนวนเซลล์
- การตรวจทางเนื้อเยื่อวิทยาก็ใช้กล้องจุลทรรศน์เนื้อเยื่อเช่นกัน แต่วัสดุชีวภาพไม่ใช่เมือกอีกต่อไป แต่เป็นชิ้นเล็ก ๆ ของหนังกำพร้าที่ได้รับผลกระทบและเนื้อเยื่อที่อยู่ลึกกว่าซึ่งเก็บในระหว่างการตรวจทางนรีเวชวิทยาหรือทางระบบทางเดินปัสสาวะ (biopsy) การวิเคราะห์ดังกล่าวจะดำเนินการหากผลการตรวจเซลล์วิทยาแสดงผลลัพธ์ที่น่าสงสัยหรือเป็นบวก วิธีนี้เป็นวิธีที่แม่นยำที่สุดในการตรวจหาโรคมะเร็ง
- การตรวจเลือดเพื่อหาแอนติบอดี การทดสอบนี้ใช้บ่งชี้ได้แม้ว่าจะยังไม่มีอาการภายนอกของการติดเชื้อไวรัส แต่ไวรัสได้เข้าสู่ร่างกายมนุษย์แล้วและสามารถไหลเวียนผ่านเลือดได้ การทดสอบนี้ช่วยให้คุณระบุไวรัสหูดหงอนไก่ได้ แต่ไม่สามารถระบุระดับการติดเชื้อ (ตัวบ่งชี้เชิงปริมาณของไวรัส) และชนิดของไวรัสได้โดยตรงด้วยความแม่นยำ 100%
- การทดสอบ PAP ไม่เพียงแต่มีประโยชน์กับผู้หญิงที่สงสัยว่าเป็นมะเร็งปากมดลูกเท่านั้น แต่ยังมีประโยชน์ในการตรวจหา HPV 18 ในผู้ชายด้วย เช่นเดียวกับโรคดิสพลาเซีย เนื้องอกที่องคชาตจะได้รับการหล่อลื่นด้วยกรดอะซิติก 3% หากผลการทดสอบเป็นบวกสำหรับ HPV 18 จะแสดงเครือข่ายหลอดเลือดที่ถูกต้องในบริเวณที่ฉีดสาร
- การทดสอบ HPV Digene หรือวิธีการจับไฮบริด เทคนิคใหม่ที่ช่วยให้สามารถแยกสายพันธุ์ของไวรัสหูดหงอนไก่ที่ก่อมะเร็งได้สูงจากสายพันธุ์ที่ก่อมะเร็งต่ำได้ โดยทำการทดสอบ 2 ครั้ง ครั้งแรก (395) ระบุชนิดของไวรัส HPV ที่ก่อมะเร็งต่ำ และอีกครั้ง (394) ระบุชนิดของไวรัส HPV ที่ก่อมะเร็งสูง รวมถึง HPV 18 และ 16
โดยปกติการศึกษานี้จะดำเนินการร่วมกับการวิเคราะห์ทางเซลล์วิทยาของสเมียร์
- การวิเคราะห์ PCR (ปฏิกิริยาลูกโซ่โพลีเมอเรส, การทดสอบ PCR) ไม่ใช่วิธีการใหม่ที่ได้รับการพิสูจน์แล้วหลายครั้งในการตรวจหาไวรัส Human papillomavirus ชนิดก่อมะเร็งรุนแรง เช่น HPV 18, 16, 31, 33, 56 เป็นต้น ทำให้สามารถตรวจพบโรคอันตรายได้ตั้งแต่ระยะเริ่มต้น เมื่อใช้ไบโอแมทีเรียลแล้ว จะใช้สเมียร์จากเยื่อเมือก แต่ไม่ค่อยใช้เลือดหรือปัสสาวะ
ปัจจุบันการตรวจ PCR ถือเป็นวิธีที่นิยมและแม่นยำที่สุดในการแยกแยะ DNA ของไวรัส โดยไม่เพียงแต่ระบุชนิดและชนิดของไวรัสเท่านั้น แต่ยังระบุปริมาณของไวรัสได้ด้วย
โครงสร้างของการตรวจ PCR แบ่งได้ดังนี้:
- PCR HPV 16 และ 18 เชิงคุณภาพ (การกำหนดสายพันธุ์ของไวรัสที่ก่อมะเร็งในระดับสูง)
- การตรวจ HPV PCR ร่วมกับการตรวจจีโนไทป์ (การระบุจีโนไทป์ของไวรัสซึ่งจำเป็นต่อการรักษาอย่างมีประสิทธิผล โดยคำนึงถึงความต้านทานต่อยาของสายพันธุ์ที่ระบุ)
- การตรวจวิเคราะห์ HPV 18 โดยใช้ PCR เชิงปริมาณ (การกำหนดระดับของการติดเชื้อหรือจำนวนไวรัส) และทางเลือกในการวิจัยอื่นๆ รวมถึงทางเลือกแบบผสมผสาน
การวิจัยเชิงคุณภาพช่วยให้ระบุได้เฉพาะการมีอยู่ของไวรัสสายพันธุ์หนึ่งในร่างกายเท่านั้น การถอดรหัสผลลัพธ์ของ HPV 18 หรือไวรัสชนิดอื่น ๆ จะประกอบด้วยคำว่า "บวก" หรือ "ลบ" ตัวอย่างเช่น HPV 16 18 บวก (+) หากตรวจพบชิ้นส่วนของ DNA ของไวรัสในวัสดุชีวภาพ หรือ HPV 16 18 ลบ (-) หากไม่พบสิ่งใดเลย
หากต้องการทราบถึงความร้ายแรงของสถานการณ์เมื่อต้องระบุสายพันธุ์ของไวรัสที่ก่อมะเร็งในระดับสูง จำเป็นต้องทำการวิเคราะห์เชิงปริมาณเพิ่มเติม ซึ่งทุกอย่างจะขึ้นอยู่กับภูมิคุ้มกันของบุคคลนั้น (ทั้งภูมิคุ้มกันทั่วไปและภูมิคุ้มกันเฉพาะที่) ยิ่งระบบภูมิคุ้มกันอ่อนแอลง ก็จะตรวจพบไวรัสในวัสดุชีวภาพได้มากขึ้นเท่านั้น
เครื่องวิเคราะห์ระหว่างการทดสอบ PCR ช่วยให้ตรวจพบ DNA ของ HPV ได้มากกว่า 0.3 สำเนาต่อมิลลิลิตร ซึ่งถือเป็นบรรทัดฐานสำหรับ HPV 18 เนื่องจากจำนวนสำเนาที่น้อยกว่าจะไม่มีความสำคัญทางคลินิกอีกต่อไป และไม่สามารถทำให้เกิดพยาธิสภาพที่ร้ายแรงได้
การตรวจพบ DNA ของไวรัส papilloma ในปริมาณเล็กน้อยนั้นบ่งชี้ถึงภูมิคุ้มกันที่ดี แต่ก็เป็นไปได้เช่นกันว่าการติดเชื้ออาจเกิดขึ้นเมื่อไม่นานมานี้ (ในกรณีนี้ ผล PCR จะถูกประกาศว่าน่าสงสัย) ดังนั้นหลังจากนั้นสักระยะหนึ่ง ตามคำแนะนำของแพทย์ จึงควรตรวจซ้ำอีกครั้ง
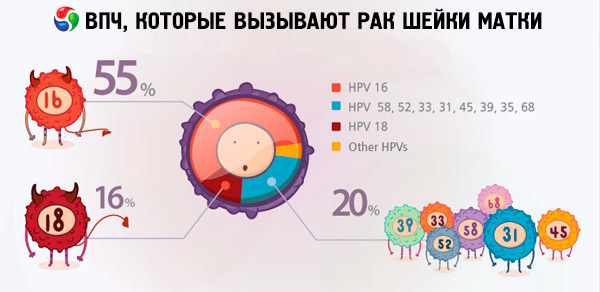
เมื่อพูดถึงมะเร็งปากมดลูก การติดเชื้อไวรัส papillomavirus ชนิดที่พบบ่อยที่สุดที่ปรากฏในผลการวิจัยคือ 16 และ 18 ความแตกต่างระหว่างไวรัส HPV 16 และ 18 คืออะไร เนื่องจากไวรัสทั้งสองชนิดถือเป็นไวรัสก่อมะเร็งในระดับสูง และเป็นสาเหตุของการเกิดมะเร็งปากมดลูก ต้องบอกว่าระดับการก่อมะเร็งของไวรัสสายพันธุ์เหล่านี้ไม่เหมือนกัน ตามแหล่งข้อมูลทางอินเทอร์เน็ตบางแห่ง ไวรัส HPV 16 ถือเป็นไวรัสที่อันตรายที่สุด โดยคิดเป็น 50% ของกรณีที่ตรวจพบมะเร็ง ในขณะที่ไวรัส HPV 18 เป็นผู้ร้ายของโรคอันตรายนี้เพียง 10% เท่านั้น
อย่างไรก็ตาม นักวิทยาศาสตร์ต่างชาติซึ่งทำการศึกษาวิจัยหลายครั้งได้ข้อสรุปว่า สาเหตุของการเกิดมะเร็งต่อมน้ำเหลืองชนิดรุกราน (และแพทย์ตรวจพบมะเร็งปากมดลูกชนิดนี้ในผู้ป่วยส่วนใหญ่) ในกรณีส่วนใหญ่ยังคงเป็นไวรัส HPV-18 และในกรณีที่ตรวจพบไวรัสทั้งสองสายพันธุ์ ไวรัสชนิดที่ 18 จะส่งผลให้โรคดำเนินไปอย่างรวดเร็ว ในกรณีของมะเร็งต่อมน้ำเหลืองชนิดไม่รุกรานที่ไม่เพียงส่งผลต่อระบบสืบพันธุ์เท่านั้น แต่ยังส่งผลต่ออวัยวะอื่นๆ ด้วย ไวรัส HPV-16 มีบทบาทสำคัญที่สุด
ในบางกรณี การปรากฏของกระบวนการผิดปกติในระยะเริ่มต้นในมดลูกระหว่างการศึกษานั้นสังเกตได้แม้กระทั่งก่อนที่จะมีการนำจีโนม HPV 16 เข้าสู่เซลล์ ซึ่งบ่งชี้ว่าการรวมตัวของไวรัสประเภทนี้เข้าสู่เซลล์ของสิ่งมีชีวิตไม่ใช่เงื่อนไขที่จำเป็นสำหรับการพัฒนาของโรค กระบวนการทางพยาธิวิทยาเริ่มต้นขึ้นก่อนที่จะมีสัญญาณแรกปรากฏ
แต่การพัฒนาของโรคปากมดลูกผิดปกติขั้นรุนแรงระดับ 3 ซึ่งมักจะพัฒนาเป็นมะเร็งต่อมน้ำเหลืองชนิดรุกราน ในกรณีส่วนใหญ่บ่งชี้ถึงการผสานของไวรัส HPV 18 และการติดเชื้อไวรัส papilloma ชนิดอื่นๆ ทำให้เกิดกระบวนการทางพยาธิวิทยาในมดลูก (ไวรัส HPV 31, 33, 52b, 58 ที่ก่อมะเร็งได้สูง และไวรัส HPV 6 และ 11 ที่ก่อมะเร็งได้ต่ำ) เข้าไปในเซลล์ ซึ่งจำเป็นต่อการถ่ายโอนข้อมูลทางพันธุกรรมไปยังเซลล์ ซึ่งข้อมูลดังกล่าวจะเปลี่ยนคุณสมบัติของเซลล์และเปลี่ยนเซลล์ให้กลายเป็นเนื้องอกมะเร็งในเวลาต่อมา
แต่การนำไวรัสที่ก่อมะเร็งร้ายแรงเข้าไปในเซลล์ก็ไม่ได้ทำให้เกิดมะเร็งเสมอไป มีเพียง 1 ใน 100 ผู้หญิงที่เป็นโรคดิสพลาเซียเท่านั้นที่ได้รับการวินิจฉัยว่าเป็นมะเร็งปากมดลูกในเวลาต่อมา ทุกอย่างขึ้นอยู่กับระยะเวลาที่ไวรัสอยู่ในร่างกายและความสามารถในการแสดงยีนก่อมะเร็ง E6 และ E7 (การนำไวรัสเข้าไปในจีโนมของเซลล์โฮสต์และการถ่ายโอนข้อมูลที่ทำให้เกิดการกลายพันธุ์) การกระตุ้นกลไกในการเปลี่ยนฮอร์โมนเพศหญิงเอสตราไดออลเป็นสเตอโรน 16α OH การมีอยู่หรือไม่มีอยู่ของความเสียหายจากการกลายพันธุ์หลายครั้งในโครโมโซมของเซลล์ที่มีชีวิต ดังนั้น โรคมะเร็งที่เกิดจากการติดเชื้อไวรัสแพพิลโลมาจึงเกิดขึ้นได้ก็ต่อเมื่อมีปัจจัยหลายอย่างที่ก่อให้เกิดกระบวนการเสื่อมของเซลล์มะเร็งเกิดขึ้นพร้อมกัน
การป้องกัน ไวรัส HPV ชนิด 18
การติดเชื้อไวรัสพาลิลโลมาเป็นปัญหาที่คนจำนวนมากประสบพบเจอ และได้รับการสนับสนุนจากแหล่งข้อมูลทางอินเทอร์เน็ตที่เกี่ยวข้อง ซึ่งผู้ที่ได้รับการวินิจฉัยว่าเป็นไวรัสชนิดก่อมะเร็งในระดับสูงจะมาแบ่งปันปัญหาของตนเองและขอคำแนะนำเกี่ยวกับสิ่งที่ต้องทำต่อไป รวมถึงวิธีต่อสู้กับปรสิตตัวเล็กๆ ที่สามารถก่อให้เกิดโรคร้ายแรงนี้
ผู้ที่มีพาหะของไวรัสในครอบครัวหรือในเพื่อนสนิทก็มีความกังวลเกี่ยวกับเรื่องนี้ไม่น้อย โพสต์ของพวกเขาแสดงถึงความห่วงใยต่อชีวิตของคนที่พวกเขารัก แต่ในขณะเดียวกันก็กังวลเกี่ยวกับสุขภาพของตนเอง โดยตระหนักดีว่าไวรัสสามารถติดต่อได้ง่าย และแม้ว่าเส้นทางการแพร่เชื้อหลักของไวรัสจะถือว่าอยู่ในทางเพศสัมพันธ์ (โดยเฉพาะอย่างยิ่งเมื่อมีอาการภายนอก) ซึ่งหมายความว่าอันตรายส่วนใหญ่เกิดขึ้นกับคู่นอน แต่ผู้คนก็เข้าใจว่าไวรัส HPV อาจพบได้ในเลือดหรือของเหลวและสารคัดหลั่งอื่นๆ ของผู้ป่วยด้วย นี่คือสิ่งที่ทำให้หลายคนหวาดกลัว ทำให้พวกเขาต้องจำกัดการติดต่อสื่อสารกับพาหะของไวรัส
ในความเป็นจริง ความเสี่ยงในการแพร่กระจายเชื้อผ่านการสัมผัสมีน้อยมาก ไม่มีหลักฐานที่ชัดเจนว่าเส้นทางการสัมผัสในบ้านมีความเกี่ยวข้องในกรณีนี้ ดังนั้นแพทย์จึงไม่คำนึงถึงเรื่องนี้เลย เมื่อจูบ ไวรัสสามารถแพร่กระจายได้เฉพาะในกรณีที่คู่รักฝ่ายหนึ่งมีเนื้องอกของไวรัสหูดหงอนไก่ในลำคอ แต่ถึงอย่างนั้น ไวรัสก็มักจะลงเอยด้วยการมีเพศสัมพันธ์ทางปาก นั่นคือ ทุกอย่างขึ้นอยู่กับการสัมผัสทางเพศอีกครั้ง ไม่ว่าจะเป็นทางปาก ช่องคลอด และทวารหนัก ซึ่งสามารถฝังไวรัสไว้ในทวารหนักได้
และอีกครั้ง การมีไวรัสอยู่ในร่างกายไม่ได้เป็นตัวบ่งชี้ว่าบุคคลนั้นจะกลายเป็นลูกค้าของคลินิกมะเร็งในภายหลัง ควรจำไว้ว่าในผู้หญิงที่มี HPV 16 หรือ 18 มีเพียง 1% เท่านั้นที่เป็นมะเร็งปากมดลูก ดังนั้นคุณไม่ควรวิตกกังวลมากเกินไปเกี่ยวกับการติดไวรัสและยุติชีวิตของคุณล่วงหน้า ภาวะซึมเศร้าและความกังวลที่ไม่จำเป็นสามารถทำให้สถานการณ์เลวร้ายลงได้เท่านั้น
เป็นเรื่องสมเหตุสมผลมากกว่าที่จะไปพบสูตินรีแพทย์หรือแพทย์ผิวหนังและหลอดเลือดดำอย่างสม่ำเสมอ เข้ารับการรักษาตามที่แพทย์สั่งให้ และเลือกคู่ครองทางเพศอย่างพิถีพิถันมากขึ้นในอนาคต
ผู้ที่ไม่เคยได้รับการวินิจฉัยว่าติดเชื้อไวรัส papillomavirus มีมาตรการป้องกันอะไรบ้างที่จะแนะนำเพื่อไม่ให้ตรวจพบในอนาคต?
- คุณควรเข้ารับการตรวจจากสูตินรีแพทย์ (ผู้หญิง) หรือผู้เชี่ยวชาญด้านระบบปัสสาวะ/ต่อมไร้ท่อ (ผู้ชาย) เป็นประจำทุกปี หรืออย่างน้อยทุกๆ หกเดือน แม้ว่าจะไม่มีอาการของโรคก็ตาม การตรวจดังกล่าวมีความสำคัญอย่างยิ่งสำหรับผู้ที่มีประวัติครอบครัวเป็นมะเร็ง ซึ่งบ่งชี้ว่ามีความเสี่ยงที่จะเป็นมะเร็ง
- เราขอแนะนำให้ระมัดระวังมากขึ้นในการเลือกคู่ครองทางเพศ ให้เป็นเพียงคนเดียว แต่เป็นคู่ครองที่น่าเชื่อถือและไม่วิ่งหนีไปทางอื่น มากกว่าคนจำนวนมากที่มีความสงสัย จำเป็นต้องจำไว้ว่าคนๆ หนึ่งอาจไม่สงสัยด้วยซ้ำว่าตนเองป่วย แต่เป็นแหล่งอันตรายแล้วในฐานะพาหะของไวรัส ตัวอย่างเช่น ผู้หญิงไม่สามารถจินตนาการถึงสภาพของเยื่อเมือกของอวัยวะสืบพันธุ์ภายในได้ ซึ่งหมายความว่าแม้แต่การปรากฏตัวของหูดที่อวัยวะเพศภายในก็อาจไม่ถูกสังเกตเห็นเป็นเวลานาน และผู้ชายควรเข้าใจว่าแม้ว่าภูมิคุ้มกันภายนอกจะไม่แสดงออกมา แต่สำหรับคู่ครองที่มีภูมิคุ้มกันอ่อนแอ เขาก็ยังคงเป็นปัจจัยเสี่ยงต่อการติดเชื้อ เพราะไวรัสเพียงตัวเดียวก็สามารถขยายพันธุ์ได้จำนวนมากในเวลาต่อมา
- หากคู่นอนฝ่ายหนึ่งมีเชื้อ HPV สายพันธุ์ 18 หรือ 16 แต่ในช่วงที่การติดเชื้อรุนแรงขึ้น ควรงดมีเพศสัมพันธ์จนกว่าอาการของโรคจะหายไป ในอนาคต แนะนำให้ใช้ถุงยางอนามัยซึ่งเป็นวิธีป้องกันการติดเชื้อที่เชื่อถือได้ คำถามยังคงอยู่ว่าถุงยางอนามัยสามารถชะลอการแพร่กระจายของการติดเชื้อได้อย่างสมบูรณ์หรือไม่ แต่ความเสี่ยงต่อการติดเชื้อลดลงมาก ซึ่งถือเป็นเรื่องสำคัญเช่นกัน
- การดูแลสุขอนามัยก่อนและหลังมีเพศสัมพันธ์ถือเป็นการป้องกันการติดเชื้อเช่นกัน ไม่เพียงแต่ไวรัสเท่านั้น แต่ยังรวมถึงการติดเชื้อที่อันตรายไม่แพ้กันที่ทำให้เกิดโรคติดต่อทางเพศสัมพันธ์ด้วย
- ภูมิคุ้มกันที่แข็งแรงเป็นเงื่อนไขหลักสำหรับสุขภาพของร่างกาย เนื่องจากระบบภูมิคุ้มกันของเรา หากทำงานอย่างถูกต้อง จะสามารถปกป้องเราจากความโชคร้ายต่างๆ ได้ และแม้ว่าไวรัสหูดชนิดก่อมะเร็งรุนแรงจะแทรกซึมลึกเข้าไปในเนื้อเยื่อของร่างกายได้ ระบบภูมิคุ้มกันจะไม่อนุญาตให้ไวรัสเหล่านี้ขยายตัวและก่อให้เกิดกระบวนการทางพยาธิวิทยา การติดเชื้อใดๆ สามารถเกิดขึ้นในร่างกายได้ก็ต่อเมื่อมีภูมิคุ้มกันที่ลดลงเท่านั้น ซึ่งหมายความว่าเราต้องดูแลสุขภาพของระบบภูมิคุ้มกันก่อนเป็นอันดับแรก
โภชนาการที่เหมาะสม การใช้ชีวิตอย่างมีสุขภาพดีและกระตือรือร้น การเลิกนิสัยที่ไม่ดี การรักษาที่ทันท่วงทีสำหรับโรคต่างๆ เพื่อป้องกันไม่ให้กลายเป็นโรคเรื้อรัง ซึ่งส่งผลกระทบอย่างรุนแรงต่อระบบภูมิคุ้มกัน ถือเป็นกุญแจสำคัญในการสร้างภูมิคุ้มกันที่แข็งแรงและการป้องกันโรคไวรัสทุกสาเหตุ
- เนื่องจากความเครียดถือเป็นปัจจัยสำคัญที่ทำให้การป้องกันของร่างกายอ่อนแอลง เราจึงจำเป็นต้องเรียนรู้ที่จะรับมือกับสถานการณ์ที่กดดันอย่างถูกต้อง หากบุคคลไม่สามารถจัดการกับความรู้สึกและอารมณ์ของตนเองได้ การขอความช่วยเหลือจากผู้เชี่ยวชาญซึ่งก็คือ นักจิตวิทยา ถือเป็นเรื่องน่าละอาย ซึ่งมีการปฏิบัติกันมาอย่างยาวนานในต่างประเทศ แต่ยังไม่เป็นที่นิยมในประเทศของเรา
- การฉีดวัคซีนถือเป็นวิธีป้องกันการติดเชื้อที่เชื่อถือได้มากที่สุดวิธีหนึ่ง ในปัจจุบันมีการคิดค้นวัคซีนสำหรับโรคต่างๆ มากมาย และการติดเชื้อไวรัสหูดหงอนไก่ก็ไม่มีข้อยกเว้น และหากก่อนหน้านี้วัคซีนสามารถป้องกันการติดเชื้อ HPV ชนิด 6 และ 11 ได้เป็นหลัก ปัจจุบันมีวัคซีนหลายชนิดที่สามารถป้องกันการติดเชื้อ HPV ชนิด 16 และ 18 ที่ก่อมะเร็งได้สูงแล้ว
มาพูดถึงการฉีดวัคซีนกันให้ละเอียดขึ้น ซึ่งไม่ควรเข้าใจว่าเป็นเพียงการรักษา แต่ควรเข้าใจว่าเป็นการป้องกันการติดเชื้อไวรัส ในต่างประเทศมีการปฏิบัติกันอย่างกว้างขวางแล้ว เช่น ในฟินแลนด์ การฉีดวัคซีนป้องกันไวรัส HPV ถือเป็นข้อบังคับสำหรับเด็กผู้หญิงทุกคนที่อายุครบ 10 ปี
ในประเทศของเรา การฉีดวัคซีนเป็นเรื่องสมัครใจ แพทย์สามารถให้การป้องกันได้เพียงเท่านั้น และผู้ป่วยจะเป็นผู้ตัดสินใจว่าจะซื้อวัคซีนซึ่งมีราคาตั้งแต่ 750 ฮรีฟเนียขึ้นไปได้หรือไม่
ในปัจจุบันแพทย์มักจะให้วัคซีนแก่เพื่อนร่วมชาติของเรา 2 ชนิดหลักๆ ที่สามารถป้องกันการติดเชื้อไวรัส papillomavirus ประเภทหลักๆ ที่ทำให้เกิดเนื้องอกบนเยื่อเมือกของอวัยวะเพศ (6, 11, 16 และ 18) ได้แก่ วัคซีน Gardasil และวัคซีน Cervarix ซึ่งเป็นวัคซีนที่คล้ายกันซึ่งมีราคาถูกกว่า
หลักสูตรการป้องกันประกอบด้วยการฉีด 3 เข็ม ระยะห่างระหว่างการฉีดครั้งแรกและครั้งที่สองคือ 1 เดือน การฉีดครั้งที่สามจะฉีดหลังจากครั้งแรก 6 เดือน ขั้นตอนใช้เวลาประมาณ 1 ชั่วโมงซึ่งแพทย์จะฉีดยาและสังเกตปฏิกิริยาของผู้ป่วย การฉีดวัคซีนสำหรับเด็กอายุต่ำกว่า 18 ปีจะดำเนินการเฉพาะต่อหน้าผู้ปกครองเท่านั้น หลังจากฉีดวัคซีนครบหลักสูตรแล้ว ผู้ป่วยจะยังคงได้รับการปกป้องเป็นเวลา 3-6 ปีโดยไม่คำนึงถึงอายุ
ผู้ผลิตวัคซีนแนะนำให้เริ่มฉีดวัคซีนตั้งแต่อายุ 9-10 ปี ตามคำแนะนำของยา แต่แพทย์เชื่อว่ามาตรการดังกล่าวจะมีผลกับเด็กผู้หญิง ผู้หญิงวัยรุ่น และผู้หญิงอายุ 9-26 ปี รวมถึงเด็กผู้ชายอายุ 9-15-17 ปีด้วย หากต้องการ ผู้ชายที่ใส่ใจสุขภาพก็สามารถฉีดวัคซีนได้ตั้งแต่อายุน้อย (วัคซีนการ์ดาซิล) เช่นกัน ประสิทธิภาพของวัคซีนทั้งสองชนิดอยู่ที่ประมาณ 99%
ควรกล่าวว่าหากมีการติดเชื้อในร่างกายแล้ว การฉีดวัคซีนจะไม่มีประโยชน์ใดๆ เนื่องจากไม่ส่งผลต่อการดำเนินไปของโรค การรักษาการติดเชื้อไวรัสควรทำร่วมกับยาอื่นที่ใช้สำหรับจุดประสงค์นี้ และการฉีดวัคซีนเป็นมาตรการป้องกันที่มีประสิทธิภาพ
แต่มาตรการนี้ก็มีข้อเสียเช่นกัน วัยรุ่นที่ได้รับวัคซีนจะเริ่มรู้สึกว่าตัวเองปลอดภัย ละเลยวิธีคุมกำเนิดพื้นฐาน (เช่น ถุงยางอนามัย) ไม่ค่อยใส่ใจสุขภาพของคู่นอน ไม่ค่อยสนใจเรื่องเซ็กส์ ฯลฯ โดยคิดว่าตัวเองไม่ตกอยู่ในอันตราย พฤติกรรมดังกล่าวอาจกลายเป็นนิสัยเมื่อเวลาผ่านไป แต่วัคซีนมีระยะเวลาการออกฤทธิ์จำกัด และแพทย์มักจะรับประกันว่าวัคซีนจะออกฤทธิ์ได้ 99% เป็นเวลา 3 ปี นอกจากนี้ พฤติกรรมทางเพศที่ไม่เลือกปฏิบัติยังอาจนำไปสู่การติดเชื้อไวรัสหูดหงอนไก่ได้อีกด้วย
พยากรณ์
การพยากรณ์โรคที่เกิดจากการติดเชื้อไวรัสหูดหงอนไก่ขึ้นอยู่กับหลายปัจจัย โดยปัจจัยหลักคือแนวโน้มทางพันธุกรรมและภูมิหลังของฮอร์โมน โดยเฉพาะอย่างยิ่งในผู้หญิงที่มีการสังเคราะห์ฮอร์โมนเอสโตรเจนในเพศหญิงและการเผาผลาญของฮอร์โมนดังกล่าวได้บกพร่อง ยิ่งตรวจพบการติดเชื้อได้เร็วเท่าไร ก็ยิ่งป้องกันผลที่ไม่พึงประสงค์และอันตรายจากการแพร่พันธุ์ของเชื้อได้ง่ายขึ้นเท่านั้น
แม้ว่าผู้ป่วยจะมีอาการภายนอกของโรคแล้วก็ตาม ก็ไม่ถือเป็นเหตุผลที่ต้องตื่นตระหนก ประการแรก หากไม่มีการติดเชื้อเอชไอวี โรคจะแย่ลงแม้จะรับประทานยาปรับภูมิคุ้มกัน โดยเฉพาะอย่างยิ่งหากรักษาหูดหงอนไก่และหูดบริเวณทวารหนักและอวัยวะเพศไว้ล่วงหน้า ผู้ที่มีภูมิคุ้มกันบกพร่องจะมีแนวโน้มว่าจะป่วยเป็นโรคร้ายแรงที่สุด เนื่องจากร่างกายไม่สามารถต่อสู้กับการติดเชื้อได้ ดังนั้น โรคติดเชื้อในผู้ป่วยดังกล่าวจึงอาจมีอาการแทรกซ้อนตามมา
ประการที่สอง การเกิดหูดหงอนไก่หรือการพัฒนาของกระบวนการผิดปกติในมดลูกไม่ได้บ่งชี้ว่าเป็นเนื้องอกวิทยา โดยปกติแล้ว เนื้องอกที่ไม่ร้ายแรงจะต้องใช้เวลาอย่างน้อย 5 ปีจึงจะเปลี่ยนเป็นเนื้องอกร้ายแรงได้ ในช่วงเวลานี้ คุณสามารถเข้ารับการรักษาได้มากกว่าหนึ่งหลักสูตร ซึ่งสามารถป้องกันผลที่ตามมาอันอันตรายดังกล่าวได้
อีกเรื่องหนึ่งก็คือหากผู้หญิงไม่ไปพบแพทย์เป็นเวลา 5-10 ปีหลังจากติดเชื้อ papillomavirus และโรคก็ดำเนินไป แต่มีอยู่จุดหนึ่งที่นี่ ความเสี่ยงของมะเร็งปากมดลูกมักถูกประเมินสูงเกินไป หากตรวจพบโรคในระยะแรก อัตราการรอดชีวิตในกรณีนี้คือ 90-92% ซึ่งสูงกว่ามะเร็งชนิดอื่นๆ อย่างมาก อย่างไรก็ตาม ในระยะที่สาม โอกาสที่การรักษาจะสำเร็จลดลงสามเท่า
ควรกล่าวว่าผู้หญิง (ไม่ต้องพูดถึงผู้ชาย) มีเวลาที่จะป้องกันภาวะแทรกซ้อนที่อาจเกิดขึ้นจาก HPV 18 กระบวนการนี้ไม่ได้พัฒนาอย่างรวดเร็ว ซึ่งหมายความว่ามีโอกาสเสมอที่จะหยุดมันก่อนที่จะเกิดผลเสียตามมา และแม้ว่าการกำจัดไวรัสออกจากร่างกายจะเป็นเรื่องที่ยากมาก แต่ก็ยังมีวิธีลดผลกระทบเชิงลบของไวรัสอยู่เสมอ
ประวัติศาสตร์เล็กน้อย
จนกระทั่งปลายศตวรรษที่ 19 มนุษยชาติยังคงสับสน ผู้คนเจ็บป่วยและเสียชีวิต แต่แพทย์ไม่สามารถเข้าใจได้ว่าอะไรเป็นสาเหตุของโรคใหม่ๆ มากขึ้นเรื่อยๆ ที่ไม่สามารถรักษาด้วยยาที่มีอยู่ในขณะนั้นได้ บางคนเสียชีวิตจากไข้หวัดใหญ่ ในขณะที่บางคนมีตุ่มเนื้อแหลมๆ แปลกๆ ขึ้นบนร่างกาย และแพทย์ไม่สามารถตอบได้ว่าอะไรเป็นสาเหตุของโรคเหล่านี้ เนื่องจากการศึกษาในห้องแล็ปในเวลานั้นไม่สามารถระบุเชื้อก่อโรคได้
และเชื้อโรคที่ยากจะเข้าถึงดังกล่าวก็กลายเป็นไวรัส คำนี้ใช้เพื่ออธิบายอนุภาคขนาดเล็กซึ่งพบว่ามีขนาดเล็กกว่าขนาดของเซลล์แบคทีเรียถึงร้อยเท่า นักวิทยาศาสตร์ชาวรัสเซีย Dmitry Iosifovich Ivanovsky เป็นผู้ค้นพบไวรัสในปี 1892 แม้ว่าชื่อของรูปแบบใหม่ของสิ่งมีชีวิตนี้จะได้รับการแจ้งในภายหลัง
ตั้งแต่นั้นมา ความก้าวหน้าทางวิทยาศาสตร์ก็เริ่มปรากฏให้เห็นอย่างชัดเจน ซึ่งในศตวรรษที่ 20 เรียกว่าไวรัสวิทยาแล้ว ในศตวรรษนี้เองที่ไวรัสหลายชนิดถูกค้นพบ ซึ่งกลายเป็นสาเหตุของไข้เหลือง ไข้ทรพิษ โรคโปลิโอ การติดเชื้อไวรัสทางเดินหายใจเฉียบพลันและไข้หวัดใหญ่ การติดเชื้อเอชไอวี มะเร็ง เป็นต้น
ควรกล่าวได้ว่ามนุษย์ได้เรียนรู้เกี่ยวกับการติดเชื้อไวรัสหูดหงอนไก่ตั้งแต่ศตวรรษที่ 19 แล้ว โดยพบการกล่าวถึงหูดหงอนไก่และหูดในผลงานของแพทย์ชาวกรีกโบราณ (ศตวรรษที่ 1 ก่อนคริสตกาล) นอกจากนี้ ยังพบด้วยว่าโรคนี้ติดต่อทางเพศสัมพันธ์ แต่กว่าสองทศวรรษต่อมาก็ไม่พบสาเหตุของหูดหงอนไก่
ในช่วงกลางศตวรรษที่ 20 จึงได้มีการค้นพบว่าสาเหตุของการเกิดตุ่มคล้ายหูดบนผิวหนังและเยื่อเมือกเกิดจากไวรัส โดยอนุภาคขนาดเล็กเหล่านี้ถูกแยกออกมาจากหูด และต่อมาก็แยกออกมาจากแพพิลโลมาที่เกิดขึ้นบนเยื่อเมือกของอวัยวะเพศ อย่างไรก็ตาม ไวรัสแพพิลโลมาถูกแยกออกมาครั้งแรกในปี 1933 โดยต้องขอบคุณนักไวรัสวิทยาชาวอเมริกัน Richard Shope
การพัฒนาด้านไวรัสวิทยาในเชิงวิทยาศาสตร์ได้แสดงให้เห็นว่าไวรัส HPV ไม่ได้มีอยู่เพียงชนิดเดียว แต่มีหลายชนิด พวกมันมีชื่อว่า HPV 6, HPV 18, HPV 35, HPV 69 เป็นต้น บางชนิดเมื่อเข้าสู่ร่างกายมนุษย์แล้วจะหยั่งรากลึกแต่ไม่แสดงอาการใดๆ ทั้งสิ้น เราแทบทุกคนมีไวรัสชนิดนี้ แต่เราไม่สงสัยว่าตัวเองเป็นพาหะของไวรัส บางชนิดอาจเรียกได้ว่าไม่ใช่เพียงปรสิตเท่านั้น แต่ยังเรียกได้ว่าเป็นศัตรูของมนุษย์ด้วย เนื่องจากไวรัสชนิดนี้สามารถก่อให้เกิดโรคที่อันตรายที่สุดได้

