ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
กระจกตาโกลบัส
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
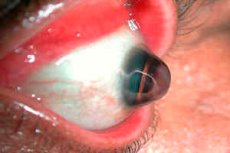
โรคกระจกตาเป็นภาวะที่หายากซึ่งมีลักษณะเฉพาะคือกระจกตาโค้งงอและบางลง โรคนี้จัดอยู่ในกลุ่มโรคกระจกตาเสื่อมและมักสัมพันธ์กับกระจกตาโปน (โป่งพอง) ที่ค่อยๆ เคลื่อนตัว
Keratoglobus เป็น โรคกระจกตาโป่งพองชนิดหนึ่งซึ่งเป็นโรคที่พบได้บ่อยกว่า โดยกระจกตาจะบางและนูนออกมาแต่มีรูปร่างคล้ายกรวย ในกรณีของ keratoglobus ส่วนที่ยื่นออกมาจะกระจายตัวมากขึ้นและมักเกิดขึ้นกับกระจกตาทั้งหมด ซึ่งจะมีรูปร่างเป็นทรงกลม [ 1 ]
ระบาดวิทยา
โรคกระจกตาโป่งพองเป็นโรคกระจกตาที่พบได้ค่อนข้างน้อย ดังนั้นจึงยังไม่สามารถเข้าใจระบาดวิทยาของโรคนี้ได้อย่างชัดเจน ซึ่งแตกต่างจากโรคกระจกตาโป่งพองซึ่งพบได้ค่อนข้างบ่อยและมีรูปแบบระบาดวิทยาที่ชัดเจน ข้อมูลเกี่ยวกับความชุกของโรคกระจกตาโป่งพองยังมีจำกัด
ความถี่ของการเกิดขึ้น
เนื่องจากโรคนี้พบได้น้อย จึงไม่มีสถิติที่ชัดเจนเกี่ยวกับอุบัติการณ์ของโรคกระจกตาโป่งพอง แต่โดยทั่วไปแล้ว โรคนี้มักได้รับการวินิจฉัยน้อยกว่าโรคกระจกตาโป่งพอง โรคกระจกตาโป่งพองสามารถเกิดขึ้นได้ในทุกวัย แต่ส่วนใหญ่มักได้รับการวินิจฉัยในวัยเด็กหรือวัยรุ่น
การกระจายตามเพศและอายุ
มีข้อมูลที่เชื่อถือได้น้อยมากเกี่ยวกับการกระจายของกระจกตาตามเพศและอายุ แต่แหล่งข้อมูลบางแห่งระบุว่าโรคนี้กระจายอย่างเท่าเทียมกันระหว่างชายและหญิง โรคนี้สามารถแสดงอาการได้ตั้งแต่วัยเด็กและมักได้รับการวินิจฉัยในวัยรุ่น
การกระจายทางภูมิศาสตร์
ข้อมูลเกี่ยวกับการกระจายทางภูมิศาสตร์ของ keratoglobus ยังมีจำกัด ไม่มีหลักฐานที่ชัดเจนว่า keratoglobus พบได้ทั่วไปในบางภูมิภาคของโลกหรือในกลุ่มชาติพันธุ์บางกลุ่ม
ความสัมพันธ์กับโรคอื่น ๆ
โรคกระจกตามักเกี่ยวข้องกับโรคเนื้อเยื่อเกี่ยวพันระบบที่หายาก เช่น กลุ่มอาการมาร์แฟนและกลุ่มอาการเอห์เลอร์ส-ดันลอส ในกรณีดังกล่าว การกระจายและระบาดวิทยาของโรคกระจกตาอาจสะท้อนถึงความชุกของโรคพื้นฐานเหล่านี้ [ 2 ]
สาเหตุ ของกระจกตา
สาเหตุที่แน่ชัดของโรคกระจกตาโปนยังไม่เข้าใจอย่างถ่องแท้ อย่างไรก็ตาม ทฤษฎีต่างๆ เกี่ยวกับสาเหตุที่เป็นไปได้และปัจจัยเสี่ยงได้รับการเสนอขึ้นโดยอิงจากการสังเกตและการศึกษาทางคลินิก
ปัจจัยด้านพันธุกรรม
องค์ประกอบทางพันธุกรรมถือเป็นสาเหตุที่เป็นไปได้อย่างหนึ่งของโรคกระจกตาบวม โรคนี้บางครั้งอาจเกี่ยวข้องกับโรคเนื้อเยื่อเกี่ยวพันที่ถ่ายทอดทางพันธุกรรม เช่น:
- โรคเอห์เลอร์ส-ดันลอส
- โรคมาร์แฟนซินโดรม
- ดาวน์ซินโดรม
ผู้ป่วยที่เป็นโรคเหล่านี้อาจมีความผิดปกติของโครงสร้างคอลลาเจนและเส้นใยอีลาสติน ซึ่งอาจส่งผลต่อความสมบูรณ์ของโครงสร้างของกระจกตาได้
ความผิดปกติของกลไกชีวภาพของกระจกตา
การบางลงและโป่งพองของกระจกตาในกระจกตาอาจเกิดจากความผิดปกติในเสถียรภาพทางชีวกลศาสตร์ของกระจกตา ซึ่งอาจเกิดจากความผิดปกติในการโต้ตอบระหว่างเซลล์และองค์ประกอบของเมทริกซ์นอกเซลล์ของกระจกตา
กระบวนการอักเสบ
นักวิจัยบางคนมองว่าการอักเสบในกระจกตาเป็นกลไกหนึ่งที่นำไปสู่การพัฒนาของโรคกระจกตาโปน อย่างไรก็ตาม การอักเสบอาจเป็นผลจากโรคหรือภาวะอื่นมากกว่าที่จะเป็นสาเหตุเบื้องต้นของโรคกระจกตาโปน
การสัมผัสกับสิ่งแวดล้อม
ปัจจัยด้านสิ่งแวดล้อมและวิถีชีวิตบางประการ เช่น รังสีอัลตราไวโอเลตหรือการสัมผัสทางกลของดวงตา อาจมีส่วนทำให้เกิดการพัฒนาหรือการลุกลามของโรคกระจกตา แม้ว่าบทบาทของปัจจัยเหล่านั้นจะยังไม่ชัดเจนก็ตาม
การติดเชื้อและการบาดเจ็บ
การบาดเจ็บที่ดวงตาหรือการผ่าตัดอาจเกี่ยวข้องกับการพัฒนาของกระจกตา ในบางกรณี การพัฒนาของกระจกตาอาจเกี่ยวข้องกับการติดเชื้อที่ดวงตา ซึ่งอาจทำให้กระจกตาบางและอ่อนแอได้
โรคอื่นๆ
เกิดขึ้นไม่บ่อย แต่ keratoglobus อาจเกี่ยวข้องกับโรคจักษุวิทยาอื่น ๆ ที่ส่งผลต่อโครงสร้างและการทำงานของกระจกตา
เนื่องจากโรคกระจกตาโปนเป็นโรคที่หายากและการวิจัยยังมีจำกัด จึงทำให้หลายแง่มุมของโรคนี้ยังไม่เป็นที่เข้าใจมากนัก การวิจัยในอนาคตอาจค้นพบปัจจัยใหม่ๆ ที่ส่งผลต่อโรคกระจกตาโปนและช่วยพัฒนาแนวทางการรักษาและการป้องกันใหม่ๆ [ 3 ]
กลไกการเกิดโรค
สาเหตุของโรคกระจกตายังไม่เข้าใจแน่ชัด แต่ก็มีทฤษฎีต่างๆ ที่อิงตามการเปลี่ยนแปลงทางกายวิภาคและชีวเคมีในกระจกตา ซึ่งอาจมีบทบาทในการเกิดภาวะนี้
ความไม่เสถียรทางชีวกลศาสตร์ของกระจกตา
ลักษณะสำคัญประการหนึ่งของ keratoglobus คือความไม่เสถียรทางชีวกลศาสตร์ของกระจกตา ซึ่งอาจเกิดได้จากปัจจัยหลายประการ ดังนี้:
- ภาวะอ่อนตัวของเส้นใยคอลลาเจน: ปริมาณและคุณภาพของเส้นใยคอลลาเจนในกระจกตาลดลง ส่งผลให้ความแข็งแรงและความยืดหยุ่นลดลง
- ความผิดปกติของเมทริกซ์นอกเซลล์: กระจกตาประกอบด้วยเมทริกซ์นอกเซลล์ที่ทำหน้าที่รองรับโครงสร้างและควบคุมการทำงานของเซลล์ การเปลี่ยนแปลงในองค์ประกอบและการจัดระเบียบของเมทริกซ์นอกเซลล์อาจทำให้กระจกตาบางลงและโป่งพองได้
ปัจจัยด้านพันธุกรรม
การมีอยู่ของโรคกระจกตาในครอบครัวบ่งชี้ว่าปัจจัยทางพันธุกรรมอาจมีบทบาทในการพัฒนาของโรค การกลายพันธุ์ในยีนบางชนิดที่ควบคุมการสังเคราะห์และโครงสร้างของคอลลาเจนและส่วนประกอบของเนื้อเยื่อเกี่ยวพันอื่นๆ อาจนำไปสู่การพัฒนาของโรคกระจกตา
โรคระบบที่เกี่ยวข้อง
เยื่อบุตาอาจเกี่ยวข้องกับโรคเนื้อเยื่อเกี่ยวพันระบบ เช่น กลุ่มอาการมาร์แฟน หรือกลุ่มอาการเอห์เลอร์ส-ดันลอส โรคเหล่านี้ส่งผลต่อคอลลาเจนและอาจทำให้เกิดความผิดปกติของโครงสร้างในกระจกตาได้
โรคที่เกิดจากเอนไซม์
การศึกษาวิจัยบางกรณีชี้ให้เห็นว่าการทำงานของเอนไซม์บางชนิดที่ทำลายองค์ประกอบของเมทริกซ์นอกเซลล์อาจเพิ่มขึ้นในกระจกตาของผู้ป่วยโรคกระจกตาโปน ส่งผลให้เส้นใยคอลลาเจนและส่วนประกอบโครงสร้างอื่นๆ ของกระจกตาเสื่อมลง
กระบวนการอักเสบ
แม้ว่าอาการอักเสบจะไม่ได้เกิดขึ้นเสมอไปในพยาธิสภาพของโรคกระจกตา แต่ก็มีการศึกษาบทบาทของโรคนี้ในฐานะปัจจัยที่อาจทำให้กระบวนการเสื่อมของกระจกตารุนแรงขึ้น
ความเครียดออกซิเดชัน
ความเครียดออกซิเดชันที่เพิ่มขึ้นในกระจกตาอาจนำไปสู่ความเสียหายต่อเซลล์และเมทริกซ์ ซึ่งอาจส่งผลต่อการพัฒนาและความก้าวหน้าของกระจกตาได้
สาเหตุทั่วไปของการเกิดโรคกระจกตาโปนคือการบางลงและอ่อนแอของกระจกตา ส่งผลให้กระจกตาโปนผิดปกติ กลไกการเกิดโรคอาจรวมถึงความผิดปกติทางโครงสร้างและชีวเคมีในกระจกตาที่เกิดจากสาเหตุแต่กำเนิดหรือที่เกิดภายหลัง อย่างไรก็ตาม จำเป็นต้องมีการวิจัยเพิ่มเติมเพื่อทำความเข้าใจการเกิดโรคกระจกตาโปนอย่างถ่องแท้ [ 4 ]
อาการ ของกระจกตา
โรคกระจกตามีลักษณะอาการทางคลินิกหลายอย่าง ตั้งแต่เล็กน้อยไปจนถึงรุนแรง อาการหลักของโรคนี้ ได้แก่:
อาการทางสายตา:
- การมองเห็นลดลง: การมองเห็นอาจพร่ามัวหรือผิดเพี้ยนเนื่องจากรูปร่างของกระจกตาผิดรูป
- ภาวะสายตาสั้นและสายตาเอียง การเปลี่ยนแปลงทางพยาธิวิทยาในความโค้งของกระจกตาทำให้เกิดภาวะสายตาสั้นและสายตาเอียงผิดปกติมากขึ้นหรือแย่ลง
- อาการกลัวแสง: ความไวต่อแสงเนื่องจากความบางและโปร่งแสงของกระจกตา
อาการทางกาย:
- การโป่งพองของกระจกตา: ลักษณะของตาอาจเปลี่ยนแปลงไปเนื่องจากกระจกตาโป่งพองไปข้างหน้า
- กระจกตาบาง: การตรวจดูผู้ป่วยอาจพบว่ากระจกตาส่วนกลางและส่วนปลายบางลง
- ข้อบ่งชี้ของสเกลอรัล: ขอบของกระจกตาอาจบางลงจนสามารถมองเห็นสเกลอรัล (ส่วนสีขาวของตา) ได้ผ่านกระจกตา
อาการอื่นๆ:
- การระคายเคืองตา ผู้ป่วยอาจรู้สึกระคายเคืองอย่างต่อเนื่องหรือรู้สึกเหมือนมีสิ่งแปลกปลอมเข้าตา
- เยื่อบุตาอักเสบบ่อยๆ: อาจเกิดกระบวนการอักเสบได้เนื่องจากการระคายเคืองอย่างต่อเนื่องและการบาดเจ็บทางกลต่อกระจกตา
- ความเสี่ยงของการแตกของกระจกตา: ในบางกรณี กระจกตาที่บางมากอาจทำให้เกิดการแตกเองหรือเกิดจากการบาดเจ็บได้
เทคนิคการวินิจฉัย เช่น การส่องกล้องตรวจตา การตรวจความหนาของกระจกตา และการตรวจภูมิประเทศของกระจกตา สามารถเผยให้เห็นระดับความบางของกระจกตาและขอบเขตของความผิดปกติของกระจกตาได้
อาการของกระจกตาอาจแย่ลงเมื่อเวลาผ่านไป และผู้ป่วยที่มีอาการนี้มักต้องได้รับการแก้ไขการมองเห็น (โดยใช้คอนแทคเลนส์พิเศษหรือการผ่าตัด) และการติดตามทางการแพทย์อย่างต่อเนื่อง [ 5 ]
ขั้นตอน
ระยะของโรคกระจกตาอาจไม่ชัดเจนเท่ากับโรคตาอื่นๆ ที่ได้รับการศึกษาอย่างละเอียด เช่น โรคกระจกตาโป่ง อย่างไรก็ตาม ระยะการดำเนินของโรคบางระยะสามารถแยกแยะได้ตามระดับความบางของกระจกตาและความรุนแรงของอาการ
ระยะเริ่มต้น:
- การโป่งพองของกระจกตาเล็กน้อย: อาจสังเกตเห็นการบิดเบือนการมองเห็นเพียงเล็กน้อย ซึ่งผู้ป่วยมักละเลยหรือชดเชยด้วยแว่นตาหรือคอนแทคเลนส์แบบนิ่ม
- ภาวะสายตาสั้นและสายตาเอียงระดับเล็กน้อย: ภาวะสายตาสั้นและสายตาเอียงระดับเล็กน้อยที่ปรากฏหรือแย่ลง
ขั้นกลาง:
- อาการกระจกตาบางและโปนเล็กน้อย: การเปลี่ยนแปลงของรูปร่างของดวงตาจะเห็นได้ชัดขึ้น และความคมชัดในการมองเห็นลดลงแม้จะได้รับการแก้ไขแล้ว
- ภาวะสายตาเอียงเพิ่มขึ้น: ภาวะสายตาเอียงที่ไม่สม่ำเสมอจะเห็นได้ชัดขึ้นและแก้ไขได้ยากขึ้น
ระยะท้าย:
- การโป่งพองและบางลงอย่างรุนแรงของกระจกตา: การบางลงอย่างรุนแรงสามารถทำให้สเกลอร่าปรากฏออกมาผ่านกระจกตาได้ (อาการสเกลอร่า)
- ภาวะสายตาสั้นและสายตาเอียงรุนแรง: ปัญหาการมองเห็นที่รุนแรงซึ่งไม่สามารถแก้ไขได้ด้วยวิธีการทั่วไป
- อาการกลัวแสง ระคายเคือง และปวดตา อาการเหล่านี้อาจแย่ลง
ระยะวิกฤต:
- ความเสี่ยงของการฉีกขาดของกระจกตา: ส่วนที่บางที่สุดของกระจกตาอาจมีความเสี่ยงในการฉีกขาดแม้จะได้รับบาดแผลเพียงเล็กน้อยก็ตาม
- ความบกพร่องทางสายตาอย่างกะทันหันและอาการปวด: การมองเห็นลดลงอย่างมีนัยสำคัญและความเจ็บปวดเพิ่มมากขึ้น
ภาวะแทรกซ้อนและผลกระทบ
โรคกระจกตาบวมอาจทำให้เกิดภาวะแทรกซ้อนหลายประการที่ส่งผลต่อการมองเห็นและคุณภาพชีวิตของผู้ป่วย ต่อไปนี้คือภาวะแทรกซ้อนที่อาจเกิดขึ้นบางประการที่เกี่ยวข้องกับโรคกระจกตาบวม:
- ภาวะกระจกตาบวม: ภาวะที่ความชื้นแทรกเข้าไปในลูกตาอย่างกะทันหัน ส่งผลให้กระจกตาบวมและขุ่น ซึ่งอาจทำให้การมองเห็นลดลงและเจ็บปวดอย่างกะทันหัน
- การฉีกขาดของกระจกตาตามธรรมชาติ: เนื่องจากกระจกตาบางและโปนออกมา อาจเกิดการฉีกขาดของกระจกตาตามธรรมชาติได้ ซึ่งอาจก่อให้เกิดความเสียหายต่อการมองเห็นอย่างรุนแรงและต้องได้รับการผ่าตัดอย่างเร่งด่วน
- การแข็งตัวของกระจกตา: การที่กระจกตาบางลงอาจทำให้สเกลอร่าสีขาวปรากฏออกมาผ่านกระจกตา
- ภาวะสายตาเอียงผิดปกติจำนวนมาก: ความผิดเพี้ยนของความโค้งของกระจกตาอาจทำให้เกิดภาวะสายตาเอียงที่ซับซ้อนซึ่งยากที่จะแก้ไขด้วยแว่นสายตาทั่วไปหรือคอนแทคเลนส์
- ภาวะสายตาสั้นรุนแรง: การที่กระจกตาบางลงอาจทำให้เกิดภาวะสายตาสั้นมากขึ้น
- เยื่อบุตาอักเสบเรื้อรัง: การระคายเคืองตาอย่างต่อเนื่องสามารถนำไปสู่โรคเยื่อบุตาอักเสบเรื้อรังได้
- ความเจ็บปวดและความรู้สึกไม่สบาย: ผู้ป่วยอาจมีอาการปวดเรื้อรังเนื่องจากอาการระคายเคืองและความเครียดของดวงตาอย่างต่อเนื่อง
- ปัญหาของคอนแทคเลนส์: เนื่องจากกระจกตามีรูปร่างผิดปกติ ทำให้การใส่คอนแทคเลนส์เป็นเรื่องยาก
- ปัญหาทางจิตใจ: ความบกพร่องทางสายตาและความผิดปกติที่มองเห็นได้ของดวงตาอาจนำไปสู่ปัญหาทางอารมณ์และทางจิตใจ รวมถึงการนับถือตนเองลดลงและภาวะซึมเศร้า
- ความจำเป็นในการผ่าตัด: ในกรณีที่รุนแรง อาจต้องทำการผ่าตัดปลูกถ่ายกระจกตาหรือทำการผ่าตัดอื่นๆ เพื่อฟื้นฟูการทำงานของกระจกตา
การวินิจฉัย ของกระจกตา
การวินิจฉัยโรคกระจกตามีหลายขั้นตอนและวิธีการตรวจที่ช่วยให้จักษุแพทย์สามารถระบุการเปลี่ยนแปลงเฉพาะในโครงสร้างและรูปร่างของกระจกตาที่เป็นลักษณะเฉพาะของโรคนี้ได้ ต่อไปนี้คือวิธีการสำคัญบางส่วนในการวินิจฉัยโรคกระจกตา:
- ประวัติ: รวบรวมประวัติทางการแพทย์และประวัติครอบครัวอย่างครบถ้วน รวมถึงการร้องเรียนเกี่ยวกับการเปลี่ยนแปลงของการมองเห็น อาการปวดตา กลัวแสง หรือโรคทางตาในอดีต
- การตรวจภายนอกตา: การตรวจลูกตาเพื่อดูความผิดปกติของรูปร่างและโครงสร้าง
- การส่องกล้องตรวจตา: ใช้เพื่อประเมินด้านหลังของลูกตาและสภาพของจอประสาทตาและเส้นประสาทตา
- การหักเหแสง: การวัดความผิดปกติของแสงของตา เช่น สายตาสั้น สายตาเอียง ซึ่งมักเกี่ยวข้องกับกระจกตา
- การตรวจด้วยกล้องจุลทรรศน์แบบ Sleet-lamp: การตรวจอย่างละเอียดบริเวณด้านหน้าของดวงตาโดยใช้กล้องจุลทรรศน์เฉพาะทางเพื่อตรวจหาการบางของกระจกตาและความผิดปกติอื่นๆ
- การตรวจวัดความโค้งของกระจกตา: การวัดความโค้งของกระจกตาซึ่งสามารถตรวจพบค่าที่สูงผิดปกติซึ่งบ่งชี้ถึงการโป่งพองของกระจกตา
- การสำรวจลักษณะกระจกตา: วิธีการประเมินขั้นสูงที่สร้างแผนที่ความโค้งและรูปร่างของกระจกตา ช่วยระบุบริเวณที่ผิดปกติของการบางและโป่งพอง
- การตรวจความหนาของกระจกตา: การวัดความหนาของกระจกตาเพื่อช่วยประเมินระดับความบางของกระจกตา ซึ่งถือเป็นพารามิเตอร์สำคัญในการวินิจฉัยภาวะกระจกตาหนา
- Anterior Segment Optical Coherence Tomography (OCT): เทคนิคการถ่ายภาพที่ไม่รุกรานและล้ำสมัย ซึ่งให้ภาพตัดขวางของส่วนหน้าของดวงตาและกระจกตาอย่างละเอียด
การใช้เทคนิคเหล่านี้ร่วมกันทำให้แพทย์สามารถวินิจฉัยโรคได้อย่างแม่นยำและแยกแยะโรคกระจกตาโป่งพองออกจากโรคอื่นๆ ที่คล้ายคลึงกัน เช่น โรคกระจกตาโป่งพองหรือโรคกระจกตาเสื่อมชนิดอื่นๆ ในกรณีที่วิธีการตรวจมาตรฐานไม่สามารถให้ภาพรวมที่สมบูรณ์ได้ อาจใช้การทดสอบเพิ่มเติมเพื่อประเมินความสมบูรณ์ของโครงสร้างของกระจกตาและความเสี่ยงของการแตกของกระจกตา [ 6 ]
สิ่งที่ต้องตรวจสอบ?
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคกระจกตาเป็นกระบวนการแยกแยะโรคอื่นๆ ที่อาจมีลักษณะคล้ายคลึงหรือเลียนแบบโรคกระจกตาออกไปเพื่อให้สามารถวินิจฉัยโรคได้อย่างถูกต้อง โรคและภาวะสำคัญที่ควรพิจารณา ได้แก่:
- โรคกระจกตาโป่งนูน: เป็นภาวะที่พบบ่อยที่สุด โดยกระจกตาจะบางลงและนูนออกมาด้านหน้าเป็นรูปทรงคล้ายกรวย ความแตกต่างจากโรคกระจกตาโป่งนูนคือการกระจายตัวของความบางและรูปร่างของส่วนที่นูนออกมา และความจริงที่ว่าโรคกระจกตาโป่งนูนจะลุกลามช้ากว่าและพบได้บ่อยในคนหนุ่มสาว
- Globus megalocornea: ภาวะที่กระจกตามีขนาดใหญ่ขึ้นแต่ไม่บางลง และมีโครงสร้างที่เสถียรกว่าใน keratoglobus
- เยื่อบุตา: การเจริญเติบโตของฟิล์มเนื้อเยื่อเกี่ยวพันที่สามารถทำให้กระจกตาผิดรูปได้ แต่มีลักษณะและการรักษาที่แตกต่างกัน
- โรคกระจกตาอักเสบจากอะแคนทาโมอีบา: โรคติดเชื้อของกระจกตาซึ่งอาจทำให้กระจกตาบางลงและมีรูปร่างเปลี่ยนไป แต่จะมาพร้อมกับอาการอักเสบและอาการที่เฉพาะเจาะจงมากขึ้น
- ภาวะกระจกตาขยาย (หลังการทำ LASIK) คือ อาการที่กระจกตาบางและโป่งพองหลังจากการผ่าตัดแก้ไขสายตา เช่น หลังการทำ LASIK โดยอาการอาจคล้ายกับภาวะกระจกตาโปน
- โรคกระจกตาเสื่อม: โรคกระจกตาเสื่อมที่ถ่ายทอดทางพันธุกรรมหลายชนิดสามารถทำให้โครงสร้างและความโปร่งใสของกระจกตาเปลี่ยนแปลงไป ซึ่งจำเป็นต้องแยกแยะจากโรคกระจกตาเสื่อม
- โรคอักเสบของกระจกตา: ตัวอย่างเช่น โรคกระจกตาอักเสบจากสาเหตุต่างๆ อาจทำให้กระจกตาบางลงและมีรูปร่างเปลี่ยนไป
- การบาดเจ็บของดวงตา: ผลกระทบของการบาดเจ็บที่ส่งผลให้กระจกตาบางลงหรือเปลี่ยนรูปร่าง ควรนำมาพิจารณาในการวินิจฉัยแยกโรคด้วย
การศึกษาด้วยเครื่องมือ เช่น การตรวจโทโพกราฟีกระจกตา การวัดความหนาของกระจกตา และการตรวจเอกซเรย์ความสอดคล้องของแสง ซึ่งสามารถวัดความหนาของกระจกตาและรูปร่างของส่วนนูนได้อย่างแม่นยำ มีบทบาทสำคัญในการวินิจฉัยแยกโรค ควรซักประวัติอย่างละเอียด โดยเฉพาะอย่างยิ่งเมื่อพิจารณาถึงอายุที่เริ่มมีอาการ ประวัติครอบครัว และการผ่าตัดหรือการบาดเจ็บที่ดวงตาครั้งก่อน [ 7 ]
ใครจะติดต่อได้บ้าง?
การรักษา ของกระจกตา
การรักษาโรคกระจกตาจะแตกต่างกันขึ้นอยู่กับระยะและความรุนแรงของโรค โดยทางเลือกในการรักษามีดังนี้:
- แว่นตาหรือคอนแทคเลนส์: สามารถใช้แว่นตาหรือคอนแทคเลนส์แบบนิ่มเพื่อแก้ไขการเปลี่ยนแปลงการมองเห็นเล็กน้อยที่เกิดจากกระจกตาได้ หากกระจกตามีความโค้งมาก อาจต้องใช้คอนแทคเลนส์แบบแข็งที่ซึมผ่านก๊าซได้ ซึ่งจะช่วยปรับรูปร่างพื้นผิวด้านหน้าของดวงตา เพื่อปรับปรุงการมองเห็น
- เลนส์สเกลอรัล: เป็นคอนแทคเลนส์ชนิดพิเศษที่ไม่สัมผัสกับกระจกตาแต่จะวางอยู่บนสเกลอร่า (ส่วนสีขาวของตา) เลนส์ชนิดนี้มีประโยชน์ต่อผู้ป่วยที่เป็นโรคกระจกตาโปน เพราะช่วยให้มองเห็นได้มั่นคงและสบายตามากขึ้น
- การเชื่อมขวางคอลลาเจนของกระจกตา: ขั้นตอนนี้จะทำให้เส้นใยคอลลาเจนในกระจกตาแข็งแรงขึ้น ซึ่งจะช่วยป้องกันไม่ให้กระจกตาบางลงและโป่งพองมากขึ้น วิธีนี้อาจมีประสิทธิภาพในระยะเริ่มต้นของโรคกระจกตาโป่งพอง
- วงแหวนกระจกตาภายในสโตรมัล (ICR หรือ INTACS): สามารถปลูกถ่ายเพื่อปรับปรุงรูปร่างกระจกตาและแก้ไขข้อผิดพลาดในการหักเหของแสง
- การปลูกถ่ายกระจกตา: ในกรณีที่กระจกตาบางและโปนออกมาอย่างรุนแรง เมื่อการรักษาอื่นๆ ไม่ได้ผลหรือเมื่อมีความเสี่ยงที่กระจกตาจะแตก อาจจำเป็นต้องทำการปลูกถ่ายกระจกตาบางส่วน (แบบแผ่นกระจก) หรือทั้งหมด (แบบทะลุกระจก)
- การรักษาด้วยการผ่าตัด: ในบางกรณีที่มีความเสี่ยงต่อการเกิดการเจาะกระจกตา อาจจำเป็นต้องทำการผ่าตัด
- การบำบัดด้วยยา: อาจมีการสั่งจ่ายยาเพื่อบรรเทาอาการ เช่น อาการปวดหรือการอักเสบ อาจเป็นยาหยอดลดความชื้น ยาปฏิชีวนะเพื่อป้องกันการติดเชื้อ หรือยาต้านการอักเสบ
- การติดตามอาการเป็นประจำ: แนะนำให้ผู้ป่วยที่มีภาวะกระจกตาโปนมาตรวจติดตามอาการกับจักษุแพทย์เป็นประจำ เพื่อติดตามการเปลี่ยนแปลงของกระจกตาและปรับการรักษาหากจำเป็น
การรักษาทั้งหมดควรปรับเป็นรายบุคคลและปรึกษากับจักษุแพทย์ เนื่องจากกระจกตาอาจลุกลามได้ จึงควรติดตามอาการอย่างต่อเนื่องและปรับการรักษาตามการเปลี่ยนแปลงของโครงสร้างกระจกตา
การป้องกัน
การป้องกันโรคกระจกตาโปนทำได้เพียงป้องกันการเกิดโรคและลดความเสี่ยงของภาวะแทรกซ้อนเท่านั้น เนื่องจากสาเหตุที่แน่ชัดของโรคยังไม่ทราบแน่ชัด และยังไม่มีวิธีใดที่จะป้องกันไม่ให้เกิดโรคได้ ต่อไปนี้คือคำแนะนำทั่วไปสำหรับผู้ป่วยที่มีโรคกระจกตาโปนหรือมีความเสี่ยงสูงที่จะเกิดโรคนี้:
- การติดตามสุขภาพเป็นประจำ: การไปพบจักษุแพทย์เป็นประจำเพื่อติดตามสภาพกระจกตาและการมองเห็นถือเป็นสิ่งสำคัญ
- หลีกเลี่ยงการบาดเจ็บที่ดวงตา: การปกป้องดวงตาของคุณจากการบาดเจ็บ โดยเฉพาะอย่างยิ่งในระหว่างการเล่นกีฬาและกิจกรรมที่อาจเป็นอันตรายอื่นๆ สามารถช่วยป้องกันไม่ให้สภาพของคุณแย่ลงได้
- การควบคุมโรคอักเสบของตา: การรักษาภาวะอักเสบของตา เช่น เยื่อบุตาอักเสบและกระจกตาอักเสบอย่างทันท่วงทีสามารถช่วยลดความเสี่ยงของภาวะแทรกซ้อนที่เกี่ยวข้องกับกระจกตาได้
- การใช้ยาหยอดตาเพิ่มความชุ่มชื้น: แนะนำให้ใช้น้ำตาเทียมเพื่อบรรเทาอาการแห้งและไม่สบายตัว
- การควบคุมอาการแพ้: การจัดการอาการแพ้สามารถช่วยหลีกเลี่ยงการขยี้ตามากเกินไป ซึ่งเป็นสิ่งสำคัญในการป้องกันการลุกลามของโรคกระจกตา
- การป้องกันรังสี UV: การสวมแว่นกันแดดเพื่อปกป้องกระจกตาจากรังสี UV สามารถป้องกันไม่ให้เกิดความเสียหายเพิ่มเติมได้
- การหลีกเลี่ยงการเสียดสีของดวงตา: การเสียดสีของดวงตาอาจทำให้กระจกตาบางลงและผิดรูปมากขึ้นได้ ดังนั้นควรหลีกเลี่ยง
- โภชนาการที่เหมาะสม: การศึกษาบางกรณีแสดงให้เห็นว่าการขาดสารอาหารบางชนิดอาจทำให้เกิดโรคกระจกตา ดังนั้นการรับประทานอาหารที่สมดุลจึงอาจมีความสำคัญ
- การแจ้งให้จักษุแพทย์ของคุณทราบถึงการเปลี่ยนแปลงใดๆ: เมื่อสังเกตเห็นสัญญาณของการเปลี่ยนแปลงของการมองเห็น ความรู้สึกไม่สบาย หรือการเปลี่ยนแปลงใดๆ ที่เกิดขึ้นกับดวงตาของคุณ คุณควรติดต่อแพทย์ของคุณทันที
แม้ว่าภาวะกระจกตาโปนจะป้องกันได้ยาก แต่มาตรการเหล่านี้สามารถช่วยลดความเสี่ยงของการดำเนินของโรคและปรับปรุงคุณภาพชีวิตของผู้ป่วยได้
พยากรณ์
การพยากรณ์โรคสำหรับกระจกตาโปนอาจแตกต่างกันไป และขึ้นอยู่กับหลายปัจจัย เช่น ระดับของการบางลงและโป่งพองของกระจกตา อัตราความก้าวหน้าของโรค การมีภาวะแทรกซ้อน และความตรงเวลาและประสิทธิภาพของการรักษา
ในกรณีที่ไม่รุนแรง เมื่อโรคดำเนินไปโดยไม่มีอาการรุนแรงและภาวะแทรกซ้อนร้ายแรง การพยากรณ์โรคมักจะดี การแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์อาจเพียงพอที่จะใช้ชีวิตได้ตามปกติ
อย่างไรก็ตาม หากโรคดำเนินไป การมองเห็นอาจแย่ลงซึ่งอาจไม่สามารถแก้ไขได้อย่างสมบูรณ์ด้วยวิธีมาตรฐาน ในกรณีดังกล่าว อาจต้องใช้การรักษาที่ซับซ้อนกว่า เช่น การผ่าตัด เช่น การใส่วงแหวนกระจกตาเข้าในสโตรมัล การเชื่อมขวางกระจกตาด้วยคอลลาเจน หรือการปลูกถ่ายกระจกตา
การปลูกถ่ายกระจกตาอาจมีความเสี่ยงสูงที่จะเกิดการปฏิเสธและมีภาวะแทรกซ้อนอื่นๆ ดังนั้นจึงมักพิจารณาให้เป็นทางเลือกสุดท้ายสำหรับโรคกระจกตาบวมชนิดรุนแรง
ในกรณีที่ keratoglobus เกี่ยวข้องกับโรคระบบหรือกลุ่มอาการอื่นๆ เช่น กลุ่มอาการ Marfan หรือกลุ่มอาการ Ehlers-Danlos การพยากรณ์โรคอาจซับซ้อนกว่าและต้องใช้วิธีการรักษาแบบบูรณาการ
สิ่งสำคัญที่ต้องทราบคือ วิธีการวินิจฉัยและการรักษาสมัยใหม่ช่วยให้การพยากรณ์โรคของผู้ป่วยโรคกระจกตาดีขึ้นอย่างมาก การติดตามอาการกับผู้เชี่ยวชาญอย่างสม่ำเสมอและปฏิบัติตามคำแนะนำจะช่วยควบคุมโรคและรักษาคุณภาพของการมองเห็นได้
วรรณกรรมที่ใช้
“Keratoconus and Keratoglobus” เป็นส่วนหนึ่งของหนังสือ Cornea ฉบับที่ 3 เรียบเรียงโดย Krachmer JH, Mannis MJ, Holland EJ
“Keratoconus and Keratoglobus” ในกระจกตา (ฉบับที่ 3) – Margaret S. MacDonald, Michael Belenky, Charles Sheffield
“จักษุวิทยา” - ผู้แต่ง: Myron Yanoff, Jay S. Duker, ปีที่พิมพ์ล่าสุด: 2018
“Vaughan & Asbury's General Ophthalmology” - ผู้แต่ง: Paul Riordan-Eva, Emmett T. Cunningham, ปีที่พิมพ์ล่าสุด: 2017
“จักษุวิทยาคลินิก: แนวทางที่เป็นระบบ” - ผู้เขียน: Jack J. Kanski, ปีที่พิมพ์ครั้งสุดท้าย: 2019
“จักษุวิทยา: การปรึกษาผู้เชี่ยวชาญ: ออนไลน์และสิ่งพิมพ์” - ผู้เขียน: Myron Yanoff, Jay S. Duker, ปีที่พิมพ์ล่าสุด: 2018

