ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ผ่าโรคกระดูกพรุน
ตรวจสอบล่าสุด: 12.03.2022

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
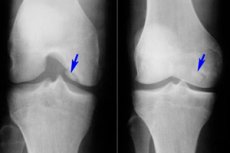
ในบรรดาโรคต่างๆ มากมายของระบบกล้ามเนื้อและกระดูก osteochondritis dissecans นั้นค่อนข้างหายาก ซึ่งเป็นโรคที่มีรูปแบบจำกัดของเนื้อร้ายปลอดเชื้อของแผ่นกระดูกใต้ผิวหนัง พยาธิวิทยามีลักษณะเฉพาะโดยการแยกองค์ประกอบกระดูกอ่อนขนาดเล็กออกจากกระดูกและการเคลื่อนตัวเข้าไปในโพรงข้อต่อ
การวินิจฉัยโรค Osteochondritis dissecans เกิดขึ้นครั้งแรกในศตวรรษที่ 19 โดย Dr. Paget ศัลยแพทย์และนักพยาธิวิทยาชาวอังกฤษ จากนั้นโรคนี้เรียกว่า "เนื้อร้ายที่ซ่อนอยู่" พยาธิวิทยาได้รับชื่อปัจจุบันของ osteochondritis dissecans เล็กน้อยในภายหลัง - ในตอนท้ายของศตวรรษที่ 19 เดียวกัน: คำนี้ได้รับการแนะนำโดยศัลยแพทย์ชาวเยอรมัน Franz Koenig
โรคนี้มักส่งผลกระทบต่อข้อเข่า แต่สามารถพัฒนาในข้อต่ออื่น ๆ ได้โดยไม่คำนึงถึงขนาด [1]
ระบาดวิทยา
การผ่า osteochondritis เกิดขึ้นเพียง 1% ของกรณีของโรคข้อ พยาธิวิทยามักได้รับการวินิจฉัยในชายหนุ่ม (ส่วนใหญ่ในนักกีฬา) แต่ก็สามารถเกิดขึ้นได้ในเด็กเช่นกัน อัตราส่วนผู้ป่วยชายและหญิงคือ 2:1 ผู้ป่วยประมาณ 4 รายมีโรคทวิภาคี
Osteochondritis dissecans ใน 85% ของคดีส่งผลกระทบต่อ condyle ภายในของกระดูกโคนขา - โรคของ Koenig พัฒนาขึ้น ใน 10% ของกรณี condyle ภายนอกทนทุกข์ใน 5% ของกระดูกสะบ้า (โรคของ Leven) [2]
อุบัติการณ์โดยรวมของพยาธิวิทยาอยู่ที่ 15-30 รายต่อแสนประชากร [3]ช่วงอายุเฉลี่ยของผู้ป่วยคือ 10-20 ปี [4]
ในวัยเด็กพยาธิวิทยาดำเนินไปได้ดียิ่งขึ้น: การฟื้นตัวเกิดขึ้นจากการรักษาด้วยยา ผู้ป่วยผู้ใหญ่มักต้องผ่าตัด
สาเหตุ ผ่าโรคกระดูกพรุน
สาเหตุที่พบบ่อยที่สุดของโรคกระดูกพรุนคือการบาดเจ็บ การบาดเจ็บ หรือความกดดันที่มากเกินไป ด้วยผลกระทบเหล่านี้ ทำให้เลือดไปเลี้ยงเนื้อเยื่อภายในข้อเสื่อม (ischemia) กระบวนการดังกล่าวทำให้เกิดเนื้อร้ายทีละน้อยของชิ้นส่วนกระดูกซึ่งในที่สุดก็แยกออกจากกัน
ไม่ทราบสาเหตุที่แท้จริงของโรค ผู้เชี่ยวชาญเชื่อว่าพยาธิวิทยาเป็นผลมาจากอิทธิพลของปัจจัยหลายอย่างพร้อมกัน ดังนั้นสาเหตุที่เป็นไปได้มากที่สุดคือการบาดเจ็บ ความเสียหายโดยตรงหรือโดยอ้อมต่อข้อต่อ ปัจจัยเพิ่มเติมอาจเป็น:
- จูงใจทางพันธุกรรม
- โรคทางพันธุกรรม
- ลักษณะเฉพาะของกายวิภาคศาสตร์
- ความผิดปกติของการเผาผลาญ
- การเจริญเติบโตที่ไม่เหมาะสมของระบบโครงกระดูก
Osteochondritis ที่ผ่าอยู่แล้วสามารถทำให้รุนแรงขึ้นได้ด้วยการโหลดข้อต่อเพิ่มเติม โดยเฉพาะอย่างยิ่งผู้ที่มีส่วนร่วมอย่างแข็งขันในกีฬาเช่นบาสเก็ตบอลหรือฟุตบอล, เทนนิส, ยกน้ำหนัก, biathlon, ช็อตพัต, ยิมนาสติกหรือมวยปล้ำมักได้รับผลกระทบจากพยาธิสภาพ กลุ่มเสี่ยงยังรวมถึงบุคคลที่มีกิจกรรมทางวิชาชีพที่เกี่ยวข้องกับประสิทธิภาพคงที่ของการเคลื่อนไหวซ้ำ ๆ แบบเดียวกันซึ่งมีผลมากเกินไปต่อการทำงานของข้อต่อ [5]
ปัจจัยเสี่ยง
ต้นกำเนิดของ dissecans osteochondritis ยังไม่เป็นที่เข้าใจกันดี ในบรรดาปัจจัยที่เอื้อต่อการเกิดขึ้นและการพัฒนาของโรค เราสามารถแยกแยะได้ดังต่อไปนี้:
- กระบวนการเน่าเปื่อยในท้องถิ่นในแผ่นกระดูก subchondral;
- การบาดเจ็บที่ข้อต่อซ้ำ ๆ รวมถึงการบาดเจ็บจากภายนอก (อาการบาดเจ็บที่ช้ำ) และภายนอก (กลุ่มอาการฟ้องร้องที่พัฒนาด้วยการหมุนภายในของข้อต่อเช่นเดียวกับความคลาดเคลื่อนตามปกติความไม่แน่นอนของข้อต่อเรื้อรังการบาดเจ็บเรื้อรัง);
- ขบวนการสร้างกระดูกเอ็นโดคอนดรัลที่ถูกรบกวน
- โรคต่อมไร้ท่อ
- ความบกพร่องทางพันธุกรรม (ข้อบกพร่องทางกายวิภาคในโครงสร้างข้อต่อ, ความผิดปกติ แต่กำเนิดของชั้น subchondral ฯลฯ );
- การไหลเวียนโลหิตไม่เพียงพอ, กระดูกอ่อนและเนื้อเยื่อกระดูกอ่อนบกพร่อง, ขาดเลือด;
- ภาระปกติที่มากเกินไปในข้อต่อ
ผู้เขียนหลายคนแนะนำว่าการสืบทอดของครอบครัว แม้จะอธิบายว่าเป็นรูปแบบที่ไม่รุนแรงของ dysplasia ของโครงกระดูกและมีขนาดสั้นร่วมด้วย [6]อย่างไรก็ตาม จาก การ [7] ท้าทายหลักฐานสำหรับการสืบทอดของครอบครัว Petrie [8] รายงานการตรวจด้วยภาพรังสีของญาติระดับแรก และพบว่ามีเพียง 1.2% ที่เป็นโรคกระดูกพรุนเฉียบพลัน
กลไกการเกิดโรค
กลไกการก่อโรคสำหรับการพัฒนาของ dissecans osteochondritis ยังไม่ได้รับการศึกษาอย่างเพียงพอจนถึงปัจจุบัน มีหลายทฤษฎีที่ผู้เชี่ยวชาญพิจารณาว่าเป็นทฤษฎีหลัก อย่างไรก็ตาม ยังไม่มีการยืนยันอย่างเป็นทางการ อย่างไรก็ตาม ลองดูทีละรายการ:
- กระบวนการอักเสบ
นักวิจัยบางคนได้อธิบายการเปลี่ยนแปลงการอักเสบในวัสดุทางเนื้อเยื่อของผู้ป่วยที่เป็นโรคกระดูกพรุน การวิเคราะห์ด้วยกล้องจุลทรรศน์อย่างละเอียดเผยให้เห็นสัญญาณการอักเสบที่เนื้อตาย ไม่จำเพาะเจาะจง และปลอดเชื้อ อย่างไรก็ตาม ในวัสดุชีวภาพบางชนิด การเปลี่ยนแปลงดังกล่าวยังไม่ปรากฏ [9]
- บาดแผลเฉียบพลัน.
มีการอธิบายกรณีของ osteochondritis dissecans อันเป็นผลมาจากการบาดเจ็บเรื้อรังหรือเฉียบพลันที่ทำให้เกิดกระบวนการขาดเลือดด้วยการก่อตัวขององค์ประกอบกระดูกและกระดูกอ่อนอิสระ
- บาดเจ็บซ้ำ.
ความเสียหายเล็กๆ น้อยๆ ที่เกิดซ้ำๆ อาจกลายเป็นปัจจัยกระตุ้นให้เกิดโรค ซึ่งเป็นเรื่องปกติโดยเฉพาะอย่างยิ่งสำหรับเด็ก [10], [11]
- ความบกพร่องทางพันธุกรรม.
มีหลักฐานว่ามีความบกพร่องทางพันธุกรรมในการพัฒนาโรคข้อ โดยเฉพาะอย่างยิ่ง ผู้ป่วยบางรายมีลักษณะทางกายวิภาคที่ทำให้เกิดปัญหานี้ [12]
- กระบวนการขาดเลือด
ทฤษฎีการมีส่วนร่วมของการขาดเลือดขาดเลือดหรือการเสื่อมสภาพของถ้วยรางวัลหลอดเลือดในพื้นที่ที่ได้รับผลกระทบมีมาเป็นเวลานาน หลายกรณีระบุถึงความบกพร่องของเครือข่ายหลอดเลือด, การแตกแขนงของหลอดเลือดแดงที่อ่อนแอในด้านพยาธิวิทยา [13], [14]
ปัจจุบัน osteochondritis dissecans ถือเป็นรอยโรคที่ได้มาของกระดูก subchondral โดยมีระดับการสลายและการกักเก็บเนื้อเยื่อกระดูกที่แตกต่างกัน โดยอาจเกี่ยวข้องกับกระดูกอ่อนข้อผ่านการปลดออก ซึ่งไม่เกี่ยวข้องกับการแตกหักของกระดูกอ่อนแบบเฉียบพลันของกระดูกอ่อนปกติ [15]
อาการ ผ่าโรคกระดูกพรุน
อาการทางคลินิกใน dissecans osteochondritis นั้นไม่เฉพาะเจาะจงและอาจแตกต่างกันไปในแต่ละผู้ป่วย ผู้ป่วยในวัยเด็กและวัยรุ่นมักบ่นเรื่องอาการปวดกระจายในข้อต่อที่ได้รับผลกระทบ: เป็นระยะ ๆ เป็นระยะ ๆ เฉียบพลันพร้อมกับการปิดกั้นการเคลื่อนไหวในข้อต่อและบวม
ด้วยความไม่เสถียรขององค์ประกอบที่แยกจากกันทำให้เกิดความไม่เสถียรการบล็อกและการกระทืบ ในการตรวจสอบ ให้ความสนใจกับข้อจำกัดของภาระในข้อต่อที่ได้รับผลกระทบ การคลำจะมาพร้อมกับความเจ็บปวด โรคในระยะยาวสามารถแสดงออกได้จากการเปลี่ยนแปลงของกล้ามเนื้อชั้นนำ
สัญญาณแรกของโรคข้อเข่าเสื่อมในผู้ใหญ่และเด็กนั้นเหมือนกัน: โดยปกติแล้วจะมีอาการเจ็บปวดเล็กน้อยหรือรู้สึกไม่สบายซึ่งกำเริบจากการเคลื่อนไหวของมอเตอร์และภาระร่วมกัน ในขณะที่พยาธิวิทยาดำเนินไปอาการปวดจะเพิ่มขึ้นข้อต่อจะบวมอาการปวดคลำปรากฏขึ้น
หลังจากการปลดชิ้นส่วนที่เป็นเนื้อตายแล้วจะมีการร้องเรียนเกี่ยวกับการกระทืบปกติและลักษณะของ "การติดขัด" ของมอเตอร์ซึ่งอธิบายได้จากลักษณะของการรบกวนระหว่างการเคลื่อนไหวของพื้นผิวข้อต่อ อาจเกิดการอุดตัน - ที่เรียกว่า "ติดขัด" ข้อต่อซึ่งแสดงออกโดยความเจ็บปวดเฉียบพลันและไม่สามารถดำเนินการเคลื่อนไหวที่ตั้งใจไว้
พยาธิวิทยาสามารถเติบโตและเลวลงได้หลายปี - 2, 3 และบางครั้งสิบหรือมากกว่า อาการหลักอาจเป็น:
- ปวด (ปวดหรือคม); 80% ของผู้ป่วยมักมีอาการปวดเล็กน้อยโดยเฉลี่ย 14 เดือน และมีอาการเดินกะเผลกเล็กน้อยถึงไม่รุนแรงหลังออกกำลังกาย [16]
- บวมน้ำ;
- มอเตอร์กระทืบ;
- ข้อ จำกัด ของความสามารถของมอเตอร์
- การอุดตันของข้อต่อ;
- ความอ่อนแอที่เพิ่มขึ้น (มีความเสียหายต่อข้อต่อของรยางค์ล่าง);
- กระบวนการฝ่อของกล้ามเนื้อ
Osteochondritis dissecans ในเด็ก
สาเหตุของโรคกระดูกพรุนในวัยเด็กยังไม่ชัดเจน อย่างไรก็ตาม การพยากรณ์โรคในเด็กเล็กนั้นมองโลกในแง่ดีมากกว่าในผู้ใหญ่
โรคนี้มักพบในเด็กผู้ชายอายุ 10-15 ปี แต่โรคนี้ยังสามารถส่งผลกระทบต่อทารกอายุ 5-9 ปีได้อีกด้วย ในกรณีส่วนใหญ่ เมื่อโตขึ้น ความวุ่นวายจะคลี่คลาย
อาการหลักของปัญหาในเด็ก:
- ความเจ็บปวดที่ไม่มีสาเหตุ (มักจะอยู่ที่หัวเข่า) กำเริบโดยภาระของมอเตอร์;
- บวมและอุดตันของข้อต่อ
สัญญาณเหล่านี้ต้องการการวินิจฉัยอย่างเร่งด่วน - โดยเฉพาะการถ่ายภาพรังสี MRI, CT
หลักสูตรที่ดีของ dissecans osteochondritis ไม่ใช่เหตุผลที่จะไม่รักษา ในการเริ่มต้น แพทย์แนะนำให้ผู้ป่วยยกเว้นการออกกำลังกายบนแขนขาที่ได้รับผลกระทบอย่างสมบูรณ์ หากโรคนี้ส่งผลกระทบต่อแขนขาเด็กจะได้รับไม้ค้ำยันซึ่งเขาเดินเป็นเวลาหลายเดือน (โดยปกตินานถึงหกเดือน) นอกจากนี้ยังมีการเชื่อมต่อกายภาพบำบัดและการออกกำลังกาย
หากไม่มีการปรับปรุงเกิดขึ้นภายในเวลาที่กำหนดเฉพาะในกรณีนี้เท่านั้นที่มีการแทรกแซงการผ่าตัดที่กำหนดไว้:
- chondroplasty โมเสก arthroscopic;
- osteoperforation ของหลอดเลือด
ขั้นตอน
จากข้อมูลที่ได้รับในการศึกษา X-ray ได้กำหนดขั้นตอนต่อไปนี้ของกระบวนการทางพยาธิวิทยาใน dissecans osteochondritis:
- การก่อตัวของโฟกัสที่ตาย
- ขั้นตอนที่ไม่สามารถย้อนกลับของข้อ จำกัด ของพื้นที่ตายการผ่า
- การแยกองค์ประกอบที่จำกัดด้วยเนื้อตายไม่สมบูรณ์
- การแยกองค์ประกอบ osteochondral อย่างสมบูรณ์
นอกเหนือจากการจำแนกประเภทข้างต้นแล้วยังมีการแบ่งระยะขึ้นอยู่กับภาพส่องกล้องของ osteochondritis dissecans:
- กระดูกอ่อนไฮยาลินไม่บุบสลาย การคลำเผยให้เห็นความนุ่มและบวม
- กระดูกอ่อนจะถูกแยกออกจากกันและฉีกขาดไปตามขอบของส่วนที่เป็นเนื้อตาย
- องค์ประกอบที่เปลี่ยนแปลงโดยเนื้อตายถูกแยกออกจากกันบางส่วน
- หลุมอุกกาบาตรูปทรงโพรงถูกสร้างขึ้นในพื้นที่ที่ได้รับผลกระทบมีองค์ประกอบภายในข้อต่ออิสระ
โรคของ Koenig แบ่งออกเป็นระยะต่อไปนี้:
- กระดูกอ่อนอ่อนตัวลงในขณะที่ไม่ละเมิดความสมบูรณ์
- กระดูกอ่อนบางส่วนแยกออกจากกัน สังเกตได้ถึงความมั่นคง
- กระดูกอ่อนจะกลายเป็นเนื้อตายและขาดความต่อเนื่อง
- องค์ประกอบอิสระถูกสร้างขึ้น แปลเป็นภาษาท้องถิ่นในข้อบกพร่องที่เกิดขึ้น หรือข้างหลังมัน
รูปแบบ
พยาธิวิทยาของ dissecans osteochondritis แบ่งออกเป็นผู้ใหญ่และเด็ก (พัฒนาในเด็กและวัยรุ่น)
การจำแนกประเภทขึ้นอยู่กับการแปลของกระบวนการทางพยาธิวิทยา:
- การผ่า osteochondritis ของหัวเข่าเป็นเนื้อร้ายปลอดเชื้อ subchondral ที่ จำกัด ของพื้นผิวกระดูกข้อต่อ ความชุกของโรค 18-30 รายต่อผู้ป่วยแสนราย บริเวณกระดูกอ่อนที่รับน้ำหนักมากจะได้รับผลกระทบ ซึ่งจะกลายเป็นส่วนด้านข้างของกระดูกอ่อนที่อยู่ตรงกลางของกระดูกโคนขา ใกล้กับรอยบากระหว่างกระดูกอ่อน (condyle ภายในหรือภายนอก กระดูกสะบ้า) การผ่า osteochondritis ของกระดูกสะบ้ามีการพยากรณ์โรคที่ไม่พึงประสงค์มากที่สุดเนื่องจากเป็นการยากที่จะรักษา การผ่า osteochondritis ของ condyle ตรงกลางของกระดูกโคนขาเรียกอีกอย่างว่าโรคของ Koenig [17], [18]
- การผ่า osteochondritis ของ talus เกิดขึ้นในเด็กอายุ 9-16 ปีและเป็น osteochondropathy ของ talus ด้วยเนื้อร้ายปลอดเชื้อและความเสียหายต่อกระดูกอ่อนข้อ ชื่ออื่นสำหรับพยาธิวิทยาคือโรคของ Diaz หรือ osteochondritis dissecans ของข้อต่อข้อเท้า ไม่ทราบสาเหตุของโรค หากไม่มีการรักษาจะเกิดข้อบกพร่องขั้นต้นของกระดูกอ่อนข้อ [19]
- การผ่า osteochondritis ของข้อไหล่เป็นแผลที่ศีรษะของ condyle ของกระดูกต้นแขนในส่วนกลางหรือส่วนหน้า - นอก โรคนี้หายากพบมากในวัยรุ่น มิฉะนั้นจะเรียกว่าโรคแพนเนอร์ บ่อยครั้งที่พบกรณีของความเสียหายที่ศีรษะของรัศมี olecranon และโพรงในร่างกาย [20]
- การผ่า osteochondritis ของข้อต่อสะโพกส่งผลกระทบต่อหัวของกระดูกโคนขา โรคนี้อาจมีอาการทางคลินิกและการถ่ายภาพรังสีน้อยที่สุดเป็นเวลานาน แต่เมื่อเวลาผ่านไปการเปลี่ยนแปลงในการกำหนดค่าของพื้นผิวข้อต่อจะเด่นชัดขึ้นการเคลื่อนไหวในข้อต่อจะเจ็บปวดหรือถูกบล็อก บ่อยครั้งที่พยาธิวิทยาเริ่มพัฒนาในวัยเด็ก
ภาวะแทรกซ้อนและผลกระทบ
ภาวะแทรกซ้อนที่ไม่พึงประสงค์มากที่สุดของ dissecans osteochondritis คือการพัฒนาของ arthrosis ที่บิดเบี้ยวด้วยการปิดกั้นมอเตอร์ของข้อต่อและการละเมิดแกนของแขนขาที่ได้รับผลกระทบ
ส่วนประกอบทางกลและชีวภาพที่เปลี่ยนแปลงไปอันเนื่องมาจากเนื้อร้ายปลอดเชื้อของแผ่นกระดูกและลักษณะขององค์ประกอบภายในข้อต่ออิสระ นำไปสู่การก่อตัวของโรคข้อที่บิดเบี้ยวด้วยความเสียหายต่อกระดูกอ่อนไฮยาลีน ภาวะแทรกซ้อนนี้เป็นเรื่องปกติสำหรับการผ่าโรคกระดูกพรุนของข้อเข่า กระดูกโคนขา และกระดูกหน้าแข้ง สัญญาณแรกของการทำให้รุนแรงขึ้นของกระบวนการทางพยาธิวิทยา: ความเจ็บปวดที่เพิ่มขึ้น, ความอ่อนแอ (โดยเฉพาะเมื่อเดินลงบันได) มีการอุดตันของข้อต่อความรู้สึกของสิ่งแปลกปลอมภายในข้อต่อ
ความก้าวหน้าของพยาธิวิทยานำไปสู่ผลที่ตามมา:
- การพัฒนาการหดตัวและการปรากฏตัวของ crepitus;
- ความโค้งของโครงร่างข้อต่อเนื่องจากความผิดปกติในเนื้อเยื่อกระดูกและการสูญเสียกระดูกอ่อนเช่นเดียวกับการขาดสารอาหารของกล้ามเนื้อ
- การ จำกัด พื้นที่ร่วม;
- ลักษณะของการเจริญเติบโตของกระดูกตามขอบของช่องว่าง
ในระยะหลังของโรคผู้ป่วยสูญเสียความสามารถในการยืดแขนขาในข้อต่อที่ได้รับผลกระทบอย่างเต็มที่ส่งผลให้แขนขา (โดยเฉพาะส่วนล่าง) เสียรูป ภาพรังสี การเสียรูปและเส้นโลหิตตีบของพื้นผิวข้อต่อ, เนื้อร้ายใต้ผิวหนัง, การแคบลงอย่างมีนัยสำคัญของพื้นที่ข้อต่อ, การเติบโตของกระดูกที่กว้างขวางและชิ้นส่วนภายในข้อต่ออิสระ
การวินิจฉัย ผ่าโรคกระดูกพรุน
มาตรการวินิจฉัยเริ่มต้นด้วยการสำรวจและตรวจร่างกายผู้ป่วย การผ่าโรคกระดูกพรุนนั้นมีลักษณะเฉพาะด้วยความเจ็บปวด การอุดตันของข้อต่อ การกระทืบและการคลิก และปริมาณมอเตอร์ที่จำกัด ผู้ป่วยอาจระบุถึงพยาธิสภาพของการเผาผลาญ- dystrophic ที่ได้รับการถ่ายโอนก่อนหน้านี้ การบาดเจ็บ การบริหารยาภายในข้อ
ระหว่างการตรวจ แพทย์สังเกตว่า
- การอุดตันของข้อต่อหรือข้อ จำกัด ของมอเตอร์อย่างรุนแรง
- คลิก crepitus
การคลำถูกกำหนดโดยอาการปวดข้อและความผิดปกติ
การทดสอบในห้องปฏิบัติการถูกกำหนดให้เป็นส่วนหนึ่งของการตรวจร่างกายโดยทั่วไปและแตกต่าง:
- การตรวจเลือดทางคลินิกทั่วไปด้วยการกำหนดสูตรเม็ดเลือดขาว
- การกำหนด ESR;
- ไฟบริโนเจน;
- แอนติสเตรปโตไลซิน O;
- ระดับกรดยูริกในเลือด
- โปรตีน C-reactive (วิธีเชิงปริมาณ);
- ปัจจัยไขข้อ;
- ปัจจัยต้านนิวเคลียร์ในเซลล์ Hep-2;
- ระดับของแอนติบอดีต่อแอนติเจนของนิวเคลียร์ที่สกัดได้
การตรวจทางห้องปฏิบัติการมีความจำเป็นเพื่อแยกโรคข้ออักเสบ โรคภูมิต้านตนเองทางระบบ โรคข้ออักเสบรูมาตอยด์ กลุ่มอาการโจเกรน เป็นต้น
การวินิจฉัยด้วยเครื่องมือก่อนอื่นคือการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก ได้รับการพิสูจน์จากการทดลองแล้วว่า MRI เป็นวิธีที่นิยมมากที่สุดในการวินิจฉัยโรคกระดูกพรุน เนื่องจากช่วยในการประเมินขนาดของโฟกัสและสภาพของกระดูกอ่อนและแผ่นใต้เยื่อหุ้มกระดูก กำหนดขอบเขตของอาการบวมน้ำของไขกระดูก (ความเข้มของสัญญาณเพิ่มขึ้น) การตรวจจับ เป็นองค์ประกอบอิสระในข้อต่อและติดตามพลวัตของกระบวนการทางพยาธิวิทยา นอกจากนี้ MRI ยังช่วยตรวจสอบสภาพของโครงสร้างข้อต่ออื่นๆ: menisci, ligament, synovial folds เป็นต้น [21]
การวินิจฉัยอัลตราซาวนด์และวิธีการวิจัยอื่น ๆ ไม่ได้ให้ข้อมูลที่สมบูรณ์เกี่ยวกับโรค การถ่ายภาพรังสีธรรมดาและการตรวจเอกซเรย์คอมพิวเตอร์ไม่ได้ให้ข้อมูลในระยะเริ่มต้นของ dissecans osteochondritis (2-4 สัปดาห์) วิธีการเหล่านี้สามารถใช้เพื่อชี้แจงบางประเด็นหลังจาก MRI เท่านั้น
การวินิจฉัยที่แตกต่างกัน
|
พยาธิวิทยา |
ความแตกต่างที่สำคัญจาก dissecans osteochondritis |
|
โรคข้อเข่าเสื่อม |
Osteophytes และพื้นที่ ossified ของเอ็นมักจะดูเหมือนองค์ประกอบอิสระภายในข้อ อย่างไรก็ตาม มักมีรูปร่างไม่สม่ำเสมอและมีขอบแหลมคม นอกจากนี้ยังไม่มีข้อบกพร่อง condyle |
|
คอนโดรมาโทซิส |
ไม่มีหลุมอุกกาบาตที่มีลักษณะเฉพาะใน epiphysis ของกระดูกหน้าแข้งหรือกระดูกโคนขา คอนโดรมิกมีรูปร่างคล้ายถั่ว มีจำนวนถึงหรือแม้กระทั่งเกิน 10 |
|
Lipoarthritis (โรคของกอฟฟ์) |
มีการเปลี่ยนแปลงโครงสร้างในร่างกายของไขมัน infapatellar หรือ suprapatellar ที่หนาขึ้นและอาจทำให้เกิดอาการหนีบได้ วิธีการเอ็กซ์เรย์และคลื่นสนามแม่เหล็กช่วยให้สามารถวินิจฉัยแยกโรคได้ |
|
การแตกหักภายในข้อต่อ |
องค์ประกอบที่แยกจากกันภายในข้อต่อของแหล่งกำเนิดบาดแผลมีรูปร่างผิดปกติโครงร่างไม่สม่ำเสมอ ไม่มีหลุมอุกกาบาตที่มีลักษณะเฉพาะ |
|
การตีความที่ผิดพลาดโดยไม่มีโรคข้อ |
ในบางกรณี ผู้เชี่ยวชาญที่ไม่มีประสบการณ์จะนำกระดูก sesamoid ของเอ็นกล้ามเนื้อของ gastrocnemius ไปจับเป็นชิ้นส่วนภายในข้อต่อ สำหรับหลุมอุกกาบาตที่มีลักษณะเฉพาะของกระดูกโคนขาด้านข้าง บางครั้งการตรัสรู้ใต้กระดูกอ่อนก็ถูกนำมาใช้ ซึ่งเป็นหนึ่งในตัวแปรของโครงสร้างทางกายวิภาคปกติของข้อต่อ |
การรักษา ผ่าโรคกระดูกพรุน
การรักษามีวัตถุประสงค์เพื่อปรับปรุงรางวัลขององค์ประกอบกระดูกและกระดูกอ่อนและแก้ไขส่วนที่แยกออกจากกัน ด้วยความช่วยเหลือของ arthroscopy การแปลเป็นภาษาท้องถิ่นและขอบเขตของความเสียหายจะถูกมองเห็น ระดับของการปลดจะถูกกำหนด หากเริ่มสงสัยว่ามีประสิทธิผลของการรักษาแบบอนุรักษ์นิยมจะมีการกำหนดการแทรกแซงการผ่าตัด
การผ่า osteochondritis ซึ่งมาพร้อมกับอาการลักษณะ แต่ไม่มีองค์ประกอบที่ชัดเจนของ osteochondral ได้รับการรักษาโดยใช้วิธี osteochondroperforative โดยใช้สาย Kirschner
การรักษาแบบอนุรักษ์นิยมใช้ได้เฉพาะในระยะเริ่มต้นของการพัฒนา dissecans osteochondritis การบำบัดด้วยกายภาพบำบัดนั้นปฏิบัติกับพื้นหลังของการขนถ่ายข้อต่อที่ได้รับผลกระทบนานถึงหนึ่งปีครึ่ง ในช่วงเวลานี้ห้ามมิให้ผู้ป่วยเล่นกีฬาโดยเด็ดขาด สำหรับการเดิน ผู้ป่วยจะใช้ไม้ค้ำ ยกเว้นการแบกรับน้ำหนักที่แขนขาที่ได้รับผลกระทบ หลังจากที่อาการปวดบรรเทาลง การออกกำลังกายแบบกายภาพบำบัดจะถูกกำหนดซึ่งเกี่ยวข้องกับการออกกำลังกายแบบไม่ใช้กำลัง เพื่อป้องกันกล้ามเนื้อลีบ [22]
ยา
หากตรวจพบกระบวนการอักเสบภายในข้อ ให้กำหนดการรักษาด้วยยาปฏิชีวนะ การใช้งานที่มีแนวโน้มมากที่สุดคือเซฟาโซเลียนหรือเจนทามิซิน Vancomycin เหมาะสำหรับการตรวจหา Staphylococcus aureus ที่ดื้อต่อเมธิซิลลิน
ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ใช้สำหรับบรรเทาอาการปวด หากผู้ป่วยมีข้อห้ามในการใช้ยาดังกล่าว (แผล, เลือดออกในกระเพาะอาหาร) พาราเซตามอลจะกลายเป็นยาที่เลือก สำหรับอาการปวดอย่างรุนแรง อาจระบุยาแก้ปวดฝิ่น
|
ยาปฏิชีวนะ |
|
|
เซฟาโซลิน |
ปริมาณเฉลี่ยต่อวันคือ 1-4 กรัมในรูปแบบของการฉีดเข้าเส้นเลือดดำหรือเข้ากล้าม ยานี้ไม่ได้ใช้สำหรับแพ้ยากลุ่ม cephalosporin และ beta-lactam |
|
เจนทามิซิน |
ปริมาณยามาตรฐานรายวันคือ 3 มก. / กก. ของน้ำหนักตัวเข้ากล้ามหรือฉีดเข้าเส้นเลือดดำใน 2-3 ฉีด ระยะเวลาของการรักษาคือ 7 วัน ยานี้มีพิษต่อหู |
|
Vancomycin |
มีการกำหนดเป็นรายบุคคลโดยคำนึงถึงข้อบ่งชี้การรักษา ใส่หยดทางหลอดเลือดดำ การบริหารอย่างรวดเร็วอาจทำให้เกิดผลข้างเคียงได้หลายอย่าง เช่น อาการช็อก หายใจลำบาก หัวใจล้มเหลว |
|
ยาแก้ปวดโอปิออยด์ |
|
|
ทรามาดอล |
ยาครั้งเดียว (ทางหลอดเลือดดำหรือทางปาก) คือ 50-100 มก. ปริมาณยาสูงสุดที่เป็นไปได้ต่อวันคือ 400 มก. ระยะเวลาการรักษาคือ 1-3 วัน |
|
ทริมเมอริดีน |
มันถูกฉีดเข้ากล้าม, ฉีดเข้าเส้นเลือดดำในรูปแบบของสารละลาย 1% ในปริมาณ 1 มล. ต่อวัน ระยะเวลาการสมัคร - 1-3 วัน |
|
ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ |
|
|
คีโตโปรเฟน |
รับประทาน 200-300 มก. ต่อวันเป็นเวลา 2-3 ครั้งหรือฉีดเข้ากล้ามเนื้อ 100 มก. 1-2 ครั้งต่อวัน ผลข้างเคียงที่เป็นไปได้: อาการอาหารไม่ย่อย, โรคกระเพาะ, ผื่นที่ผิวหนัง |
|
คีโตโรแลค |
ยาตัวเดียวคือ 10 มก. ปริมาณสูงสุดต่อวันคือ 40 มก. ระยะเวลาของหลักสูตรไม่เกิน 5 วัน นอกจากนี้ยังสามารถฉีดเข้ากล้ามหรือฉีดเข้าเส้นเลือดดำในปริมาณที่มีประสิทธิภาพน้อยที่สุด ผลข้างเคียงที่เป็นไปได้: ปวดท้อง, ท้องร่วง, เปื่อย, cholestasis, ปวดหัว |
|
พาราเซตามอล |
กำหนด 0.5-1 กรัมมากถึง 4 ครั้งต่อวันเป็นเวลา 3-5 วัน ยานี้ใช้ได้ดีและไม่ค่อยเกิดผลข้างเคียง ข้อยกเว้น: แพ้ยาพาราเซตามอล |
กายภาพบำบัดบำบัด
กายภาพบำบัดมักใช้ในขั้นตอนการฟื้นฟูสมรรถภาพหลังการผ่าตัดเพื่อรักษาโรคกระดูกพรุน การตั้งค่าถูกกำหนดให้กับขั้นตอนต่อไปนี้:
- ผลกระทบในท้องถิ่นของการรักษาด้วยความเย็น (การรักษาแบบคอร์สรวมถึง 10 ขั้นตอน);
- การบำบัดด้วยรังสียูวี (ระยะเวลาของหลักสูตร - 10 วัน วันละ 1 ขั้นตอน);
- magnetotherapy (การรักษาหลักสูตรประกอบด้วยห้าถึงสิบครั้ง);
- การบำบัดด้วย UHF (7-10 ครั้ง);
- การรักษาด้วยเลเซอร์ (เป็นเวลา 1 สัปดาห์ทุกวัน)
เพื่อปรับปรุงการไหลเวียนโลหิตในข้อต่อที่ได้รับผลกระทบและเพื่อป้องกันกล้ามเนื้อลีบ การออกกำลังกายบำบัดพิเศษมีการกำหนด:
- ความตึงเครียดของกล้ามเนื้อด้วยความเข้มข้นที่เพิ่มขึ้นทีละน้อยเป็นเวลา 6 วินาที โดยมีจำนวนซ้ำประมาณ 10 ครั้งต่อชุด
- การงอและการยืดนิ้วของแขนขาซ้ำ ๆ การออกกำลังกายเพื่อฝึกการไหลเวียนของอุปกรณ์ต่อพ่วง (ลดและยกแขนขา)
- แบบฝึกหัดเพื่อป้องกันข้อต่อตึง (มากถึง 14 การเคลื่อนไหวต่อวิธี)
สามารถใช้โคลนบำบัด วารีบำบัด ขึ้นอยู่กับดุลยพินิจของแพทย์ที่เข้าร่วม
ทรีทเม้นท์สมุนไพร
การผ่า osteochondritis ในผู้ใหญ่เป็นพยาธิสภาพที่ไม่เอื้ออำนวยแบบไดนามิกซึ่งหากไม่ได้รับการรักษาอย่างถูกต้องสามารถนำไปสู่ความพิการได้ ดังนั้นยิ่งมีมาตรการในการต่อสู้กับโรคได้เร็วเท่าไรก็ยิ่งดีเท่านั้น
การรักษาโรคกระดูกพรุนควรดำเนินการในลักษณะที่ซับซ้อน หากแพทย์ที่เข้ารับการรักษาไม่คัดค้าน อาจใช้วิธีอื่นแทนได้ โดยเฉพาะอย่างยิ่ง ยาสมุนไพร
- ถูรากมะรุมบนเครื่องขูด อุ่นให้ร้อนเล็กน้อย ใส่ผ้าแล้วนำไปประคบบริเวณที่ได้รับผลกระทบ ขั้นตอนนี้จะทำซ้ำวันเว้นวัน
- คอลเลกชันผักเตรียมจาก 1 ช้อนชา ใบเบิร์ช ใบตำแยและแดนดิไลออน จำนวนเท่ากัน ดอกดาวเรือง และเหง้าวิลโลว์ เทส่วนผสมลงในน้ำเดือด 1 ลิตรยืนยันใต้ฝาเป็นเวลา 10 ชั่วโมง ดื่มยาครึ่งแก้ววันละสามครั้งครึ่งชั่วโมงก่อนอาหาร ระยะเวลาการรักษาคือ 8 สัปดาห์
- คอลเลกชันจัดทำขึ้นโดยใช้หญ้าโรสแมรี่ป่า ฮอปโคน ดอกคาโมไมล์ และสาโทเซนต์จอห์นในปริมาณที่เท่ากัน ต่อไปก็ 2 ช้อนโต๊ะ ล. ล. คอลเลกชันเทน้ำเดือด 1 ลิตรยืนยันใต้ฝาประมาณ 10 ชั่วโมงใช้เวลาครึ่งแก้ววันละ 4 ครั้งก่อนอาหาร
- เตรียมคอลเลกชัน 1 ช้อนชา ต้นราสเบอร์รี่จำนวน elecampane และใบตำแยในปริมาณเท่ากัน 1 ช้อนโต๊ะ ล. ล. โรสแมรี่ป่าและ 1 ช้อนชา สีเอลเดอร์เบอร์รี่ เติมน้ำเดือด 0.5 ลิตรลงในส่วนผสมเก็บไว้ใต้ฝา 15-20 นาที กรองและรับประทาน 100 มล. วันละสามครั้งก่อนอาหาร ระยะเวลาการรับเข้าเรียน - สูงสุดสามเดือน
- เทน้ำเดือด 500 มล. 2 ช้อนโต๊ะ ล. ล. ใบ lingonberry ยืนยันเป็นเวลา 40 นาที รับประทาน 100-150 มล. วันละสามครั้งก่อนอาหาร
การถูข้อต่อที่ได้รับผลกระทบด้วยทิงเจอร์ elecampane ให้ผลดี (เหง้า 50 กรัมเทลงในวอดก้า 150 มล. และเก็บไว้ในที่มืดเป็นเวลา 2 สัปดาห์)
การผ่าตัด
ผู้เขียนบางคน เชื่อว่าการรักษาแบบอนุรักษ์นิยมควรเป็นแนวทางแรกในการรักษารอยโรคที่คงตัวใน[23]เด็ก [24]ฉันทามติเพียงอย่างเดียวเกี่ยวกับวิธีการนี้คือถ้าเลือกการรักษานี้ ระยะเวลาของการรักษาควรอยู่ที่ 3 ถึง 6 เดือนก่อนการเลือกการผ่าตัดรักษา [25]
การผ่าตัดมักจะระบุจุดโฟกัสที่ไม่เสถียรและเสถียรของ dissecans osteochondritis เฉียบพลันที่ไม่คล้อยตามการรักษาแบบอนุรักษ์นิยม [26], [27]
ความแตกต่างในความชอบของศัลยแพทย์สำหรับการรักษาทางศัลยกรรมนั้นสะท้อนให้เห็นในเทคนิคการผ่าตัดที่หลากหลาย เหล่านี้รวมถึงการเจาะ (ทั้งถอยหลังเข้าคลองและ antegrade) [28]การ [29] ปลูกถ่ายกระดูก [30]การ [31] ตรึง ขั้นตอนการ [32]จัดตำแหน่ง และ debridementation [33][34][35]
Dissecans ของ Osteochondritis ซึ่งได้รับการวินิจฉัยในผู้ป่วยที่เป็นผู้ใหญ่ มักจะกลายเป็นข้อบ่งชี้สำหรับการแทรกแซงการผ่าตัด ในระยะเริ่มต้นของการพัฒนาทางพยาธิวิทยาพื้นที่ที่ตายแล้วจะถูกแทนที่ด้วยเนื้อเยื่อที่สร้างขึ้นใหม่และในขั้นต่อ ๆ ไปชิ้นส่วนอิสระจะถูกลบออกโดย arthrotomy
ขนาดของการแทรกแซงจะถูกกำหนดหลังจากทำการถ่ายภาพด้วยคลื่นสนามแม่เหล็กและ arthroscopy ตามกฎแล้วในขณะที่รักษาการติดต่อขององค์ประกอบอิสระกับเนื้อเยื่อรอบ ๆ กระดูกที่แยกออกและชิ้นส่วนกระดูกอ่อนจะถูกคว้านและแทนที่ด้วยเนื้อเยื่อที่มีชีวิต สำหรับการขุดอุโมงค์จะใช้เข็ม Kirschner หรือสว่านขนาดเล็ก เข็มถูกวางไว้ที่กึ่งกลางของโซนเนื้อตายซึ่งตั้งฉากกับพื้นผิวของข้อต่อ การแทรกแซงเสร็จสิ้นโดยการผ่าตัดบริเวณกระดูกอ่อนและการประมวลผลของขอบ
หากรอยโรค OCD มีการแยกส่วนหรือไม่สามารถแก้ไขได้อันเป็นผลมาจากคุณภาพของกระดูกอ่อนหรือไม่ตรงกัน ให้นำชิ้นส่วนออก นำบริเวณที่ผู้บริจาคออก และซ่อมแซมข้อบกพร่องตามการค้นพบแต่ละครั้ง [36] การตัดชิ้นส่วนอาจบรรเทาอาการปวดในระยะสั้น [37], [38]
หากองค์ประกอบอิสระมีความคล่องตัวเด่นชัดก่อนอื่นจะยึดด้วยแคลมป์ จากนั้นตัดการเชื่อมต่อ (กระดูกหรือกระดูกอ่อน) หลังจากนั้นองค์ประกอบจะถูกลบออก ช่องเจาะในแผ่น subchondral ขอบจะถูกประมวลผล ล้างข้อต่อเย็บและใช้ผ้าพันแผลปลอดเชื้อ
หลังจากแก้ไของค์ประกอบอิสระแล้ว สายไฟจะถูกลบออกหลังจากผ่านไปประมาณ 2-2.5 เดือน ในช่วงหลังผ่าตัดผู้ป่วยจะได้รับการรักษาด้วยยาปฏิชีวนะและยาตามอาการ
เทคนิคการผ่าตัดเปลี่ยนข้อเทียมแบบใหม่ที่ทันสมัยคือการปลูกถ่าย chondrocyte แบบอัตโนมัติ วิธีการนี้เกี่ยวข้องกับการเพาะปลูกและการปลูกถ่ายเซลล์ อย่างไรก็ตาม เนื่องจากขั้นตอนดังกล่าวมีค่าใช้จ่ายสูง แนวทางปฏิบัติจึงมีจำกัด [39], [40]
ผู้เขียนส่วนใหญ่รายงานว่าเวลาในการรักษาด้วยรังสีมีตั้งแต่ 6 สัปดาห์ถึง 2 ปี
การป้องกัน
เนื่องจากสาเหตุของโรคกระดูกพรุนยังไม่ชัดเจน จึงยังไม่มีการป้องกันโรคที่เฉพาะเจาะจง อย่างไรก็ตาม แพทย์ยังคงให้คำแนะนำเพื่อป้องกันการพัฒนาของโรคดังกล่าว คำแนะนำดังกล่าวเป็นหลักและรอง
การป้องกันเบื้องต้นประกอบด้วยการบำรุงรักษาสุขภาพทั่วไปของระบบกล้ามเนื้อและกระดูก:
- ต่อสู้กับน้ำหนักเกิน
- การออกกำลังกายระดับปานกลางเป็นประจำ
- การป้องกันการบาดเจ็บ การสวมรองเท้าที่ใส่สบายและมีคุณภาพสูง
- การปฏิบัติตามมาตรการเสริมสร้างความเข้มแข็งทั่วไป
- การยกเว้นภาวะอุณหภูมิร่างกายต่ำการรักษาทันเวลาของโรคใด ๆ ในร่างกาย
การป้องกันขั้นทุติยภูมิเกี่ยวข้องกับการป้องกันการกำเริบของโรคกระดูกพรุนที่มีอยู่ มาตรการป้องกันหลักคือ:
- ข้อ จำกัด ของภาระร่วม
- การปฏิเสธกีฬาเช่นวิ่ง, กรีฑา, ยกน้ำหนัก, ยิมนาสติก, บาสเก็ตบอล, วอลเลย์บอล, ฟุตบอล;
- การแก้ไขคุณสมบัติระดับมืออาชีพหลีกเลี่ยงการยืนเป็นเวลานานการนั่งยอง ๆ บ่อย ๆ เดินขึ้นบันไดเป็นประจำ
- การแก้ไขอาหาร การหลีกเลี่ยงความอดอยาก การปฏิเสธอาหารที่มีไขมันและซ้ำซากจำเจ เพื่อให้แน่ใจว่าได้รับสารอาหารที่จำเป็นและวิตามินในร่างกาย
การออกกำลังกายกายภาพบำบัดดำเนินการภายใต้การดูแลของแพทย์เท่านั้น การออกกำลังกายที่เหมาะสมไม่ควรเป็นภาระต่อระบบกล้ามเนื้อและกระดูก แต่ฟื้นฟูความแข็งแรงและความยืดหยุ่นของข้อต่อ เร่งการไหลเวียนโลหิต และปรับปรุงกระบวนการเผาผลาญ
คุณสามารถฝึกนวดกลุ่มกล้ามเนื้อต่างๆ ตามคำแนะนำของแพทย์ได้
พยากรณ์
Dissecans ของ Osteochondritis เป็นปัญหาทางออร์โธปิดิกส์ที่ซับซ้อน เนื่องจากไม่ใช่เรื่องง่ายที่จะระบุและรักษา แม้ว่าจะมีการพัฒนาใหม่ในทิศทางนี้ก็ตาม
การพยากรณ์โรคอาจขึ้นอยู่กับประเภทของการรักษาที่ใช้ (ทางการแพทย์ ศัลยกรรม) ความสมบูรณ์ของโซนการเจริญเติบโต บนตำแหน่ง ความคงตัว และขนาดขององค์ประกอบที่แยกออกมา ความสมบูรณ์ของกระดูกอ่อน ในวัยเด็ก ผลลัพธ์ของโรคส่วนใหญ่จะเป็นที่น่าพอใจ: โรคกระดูกพรุน dissecans ตอบสนองได้ดีต่อการรักษาในเด็ก ในวัยผู้ใหญ่ การวินิจฉัยทางพยาธิวิทยาตั้งแต่เนิ่นๆ มีความสำคัญ ซึ่งส่งผลโดยตรงต่อการพยากรณ์โรคในระยะยาว ผลลัพธ์ที่ไม่พึงประสงค์มากที่สุดพบได้ในผู้ป่วยที่มีภาวะแทรกซ้อนเช่นเดียวกับพยาธิสภาพของกระดูกโคนขาด้านข้าง

