ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
กล้ามเนื้อม้าม
ตรวจสอบล่าสุด: 18.10.2021

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคที่ซับซ้อน - กล้ามเนื้อม้าม - เป็นภาวะที่ตรวจพบการตายของเนื้อเยื่ออวัยวะ กระบวนการทางพยาธิวิทยาดังกล่าวสามารถกระตุ้นได้จากปัจจัยต่าง ๆ และไม่เพียง แต่ม้ามจะทนทุกข์ทรมาน แต่ร่างกายของผู้ป่วยโดยรวม
ม้ามมีบทบาทเป็นตัวกรองชนิดหนึ่งและมีผลโดยตรงต่อสถานะของภูมิคุ้มกัน หากได้รับความเสียหายการทำงานของระบบภายในทั้งหมดจะแย่ลงและผู้ป่วยจะรู้สึกถึงปัญหาแทบจะในทันที อย่างไรก็ตามอาการหัวใจวายของอวัยวะนี้เป็นอันตรายเมื่อได้รับบาดเจ็บเล็กน้อยอาการอาจไม่หายไปในทางปฏิบัติ เหตุใดจึงมีการละเมิดจะป้องกันรับรู้และปฏิบัติได้อย่างไร? คุณสามารถหาข้อมูลเกี่ยวกับเรื่องนี้ได้จากบทความของเรา
ระบาดวิทยา
ม้ามเป็นอวัยวะสำคัญที่จำเป็นสำหรับการป้องกันภูมิคุ้มกันตามปกติและการสร้างเม็ดเลือด ในคนที่มีสุขภาพดีน้ำหนักของม้ามจะอยู่ที่ 150 กรัมและมีขนาดประมาณ 11 ซม. อวัยวะนี้คลำได้ยากนั่นคือโดยปกติจะคลำได้เฉพาะเมื่อมีการขยายตัวทางพยาธิวิทยาและออกจากใต้ส่วนโค้งของกระดูก
หน้าที่ทางสรีรวิทยาของม้ามมีดังนี้:
- การกำจัดจุลินทรีย์และแอนติเจนออกจากระบบไหลเวียนโลหิต
- การผลิต IgG ทัฟซินและปัจจัย P
- การใช้การประมวลผลเม็ดเลือดแดงทางพยาธิวิทยา
- เม็ดเลือดตัวอ่อน
ม้ามมีบทบาทเป็นคลังเก็บของหนึ่งในสามของเกล็ดเลือดทั้งหมดในร่างกายและนิวโทรฟิลจำนวนมากซึ่งผลิตขึ้นเพื่อตอบสนองต่อพยาธิสภาพที่ติดเชื้อหรือมีเลือดออก
กล้ามเนื้อม้ามเป็นพยาธิสภาพที่พบได้บ่อยแม้ว่าจุดโฟกัสของโรคในกรณีส่วนใหญ่จะไม่มาก ตัวอย่างเช่นในสหรัฐอเมริกาอุบัติการณ์ 2 ถึง 5% ของโรคอวัยวะทั้งหมด ความน่าจะเป็นของการเสียชีวิตขึ้นอยู่กับหลายปัจจัย - โดยเฉพาะขนาดและจำนวนจุดโฟกัสของเนื้อร้ายของเนื้อเยื่อ [1]
พยาธิวิทยามักพบในผู้ป่วยชายและหญิงเท่า ๆ กัน แต่มักมีผลต่อผู้สูงอายุที่มีอายุมากกว่า 60 ปี
อัตราการตายในภาวะม้ามโตไม่เกิน 2%
แพทย์แต่ละคนสามารถตรวจพบโรคนี้ได้ ส่วนใหญ่พยาธิวิทยาได้รับการวินิจฉัยโดยแพทย์ระบบทางเดินอาหารนักบำบัดนักโลหิตวิทยาศัลยแพทย์นักภูมิคุ้มกันผู้เชี่ยวชาญด้านโรคติดเชื้อ ผู้เชี่ยวชาญเหล่านี้เป็นผู้เชี่ยวชาญที่ผู้ป่วยส่วนใหญ่มักหันไปหาเมื่ออาการแรกของความผิดปกติปรากฏขึ้น
สาเหตุ กล้ามเนื้อม้ามโต
โดยทั่วไปภาวะม้ามโตเป็นกระบวนการของการไหลเวียนของเลือดหรือเนื้อร้ายของเนื้อเยื่อที่เกิดจากหลอดเลือดซึ่งอาจเป็นผลมาจากการเกิดลิ่มเลือดอุดตันเส้นเลือดอุดตันหรือภาวะหดเกร็งของหลอดเลือดเป็นเวลานาน หากการไหลเวียนของเลือดผ่านหลอดเลือดแดงถูกรบกวนปฏิกิริยาเฉียบพลันจะเกิดขึ้นในรูปแบบของการขาดเลือดของอวัยวะซึ่งนำไปสู่การตายของม้ามบางส่วนหรือทั้งหมด
ภาวะม้ามโตอาจเกิดจาก:
- โรคโดยตรงของอวัยวะนี้ (การบิดการก่อตัวเปาะหรือโรคอื่น ๆ ซึ่งมาพร้อมกับการเพิ่มขึ้นของความดันในหลอดเลือดการละเมิดโภชนาการและกระบวนการขาดเลือด)
- แผลติดเชื้อหรือปรสิตช็อกพิษติดเชื้อ (ความผิดปกติของระบบไหลเวียนโลหิตภาวะบำบัดน้ำเสียอาการกระตุกของหลอดเลือด)
- การบาดเจ็บที่ซับซ้อนโดยความเสียหายแบบปิดหรือแบบเปิดต่ออวัยวะในช่องท้องการละเมิดความสมบูรณ์ของกระดูกซี่โครง (การพัฒนาเส้นเลือดอุดตันของหลอดเลือด)
- พยาธิสภาพของหลอดเลือดที่มีลักษณะเป็นระบบหรือการอักเสบสามารถทำให้ลูเมนแคบลงและปิดกั้นหลอดเลือดทำให้เกิดลิ่มเลือดอุดตัน (การแตกของลิ่มเลือดอุดตันอาจนำไปสู่การพัฒนาเส้นเลือดอุดตันของหลอดเลือดม้าม) [2]
- โรคหัวใจซึ่งส่งผลเสียต่อคุณภาพของการไหลเวียนโลหิตและทำให้เกิดการสร้างลิ่มเลือดเพิ่มขึ้น (การอักเสบของเยื่อบุหัวใจ, ข้อบกพร่องของหัวใจ, ภาวะหัวใจเต้นผิดจังหวะ, หัวใจวาย); [3]
- การละเมิดภาพเลือด (การแข็งตัวของเลือดการใช้ยาเม็ดคุมกำเนิดเป็นเวลานานโรคโลหิตจาง ฯลฯ ); [4]
- โรคเลือดที่เป็นมะเร็ง (มะเร็งเม็ดเลือดขาวมะเร็งต่อมน้ำเหลืองมะเร็งเม็ดเลือดขาว)
กล้ามเนื้อม้ามจะสังเกตได้จากพื้นหลังของการทับซ้อนกันที่สมบูรณ์หรือไม่สมบูรณ์ของหลอดเลือดแดงอวัยวะหรือกิ่งก้านเสริมเนื่องจากการตีบหรืออุดตัน [5]
ปัจจัยเสี่ยง
อายุถือเป็นหนึ่งในปัจจัยที่ไม่เอื้ออำนวยต่อการพัฒนาของกล้ามเนื้อม้ามเนื่องจากโรคนี้เกิดขึ้นบ่อยในผู้สูงอายุ กรณีส่วนใหญ่ของพยาธิวิทยาได้รับการวินิจฉัยในผู้ป่วยที่มีอายุมากกว่า 60 ปี
ความเสี่ยงของการเกิดภาวะม้ามโตก็เพิ่มขึ้นจากปัจจัยลบเช่นกัน:
- โรคหรือความผิดปกติของระบบหัวใจและหลอดเลือด
- ความผิดปกติ แต่กำเนิดของภูมิคุ้มกันภาวะภูมิคุ้มกันบกพร่อง
- แนวโน้มที่จะเกิดลิ่มเลือดอุดตัน
- หลอดเลือด;
- โรคทางโลหิตวิทยา
เมื่อพิจารณาปัจจัยเสี่ยงที่เกี่ยวข้องกับวิถีชีวิตของผู้คนสิ่งต่อไปนี้สามารถสังเกตได้โดยเฉพาะ:
- สูบบุหรี่;
- การปรากฏตัวในอาหารของเนื้อสัตว์และอาหารที่มีไขมันจำนวนมาก
- ดื่มของเหลวและน้ำเปล่าในปริมาณเล็กน้อย
- น้ำหนักเกิน;
- การละเมิดแอลกอฮอล์
การทำให้เป็นกลางของปัจจัยที่เกิดขึ้นสามารถช่วยป้องกันการพัฒนาของกล้ามเนื้อม้าม
ในบางกรณีแพทย์ไม่สามารถระบุสาเหตุที่แท้จริงของการพัฒนาของโรคได้เนื่องจากพยาธิวิทยาสามารถกระตุ้นได้พร้อมกันจากปัจจัยที่ไม่เอื้ออำนวยหลายประการและไม่สามารถแยกแยะสาเหตุใดสาเหตุหนึ่งได้ [6]
โรคส่วนใหญ่มักเกี่ยวข้องกับโรคของระบบหัวใจและหลอดเลือดไทฟอยด์การบาดเจ็บที่บาดแผลของอวัยวะภายใน mitral stenosis
กลไกการเกิดโรค
ม้ามเป็นอวัยวะที่สำคัญและยังคงมีการศึกษาน้อย ตั้งอยู่ถัดจากกระเพาะอาหารทางด้านซ้ายใต้กะบังลม
การวางแนวการทำงานขั้นพื้นฐานของม้ามคือการป้องกันการแทรกซึมของการติดเชื้อเข้าสู่ร่างกายการมีส่วนร่วมในกระบวนการแข็งตัวของเลือดและการทำความสะอาดการไหลเวียนของเลือดจากส่วนประกอบที่เป็นพิษ
ความผิดปกติเช่นกล้ามเนื้อม้ามพัฒนาได้อย่างไร? ภายใต้อิทธิพลของปัจจัยกระตุ้น (โดยเฉพาะอย่างยิ่งการหดเกร็งของหลอดเลือดการอุดตันของเส้นเลือดอุดตัน) การขนส่งออกซิเจนไปยังอวัยวะจะแย่ลง การขาดออกซิเจนในเนื้อเยื่อเป็นเวลานานทำให้เกิดเนื้อร้ายในส่วนนั้น (หากได้รับผลกระทบจากการแตกแขนงของหลอดเลือด) หรือของม้ามทั้งหมด (หากได้รับผลกระทบจากลำต้นของหลอดเลือดส่วนฐาน) ซึ่งได้รับสีเหลืองซีดและสัญญาณของกระบวนการอักเสบ
บางทีการเกิดอาการหัวใจวายเนื่องจากการละเมิดความสมบูรณ์ของหลอดเลือดม้ามใด ๆ เมื่อเทียบกับพื้นหลังของการไหลเวียนของเลือดที่บกพร่องการไหลเวียนของเลือดในหลักประกันยังคงทำงานต่อไปความดันส่วนเกินจะปรากฏบนผนังหลอดเลือด เป็นผลให้เยื่อเสียหายและเกิดเลือดออก เนื้อเยื่อของอวัยวะได้รับสีแดง "เลือด" โซนของเนื้อร้ายและการแทรกซึมจะถูกเน้น กล้ามเนื้อม้ามทำให้การทำงานของมันลดลงอย่างมีนัยสำคัญภูมิคุ้มกันบกพร่องและกระบวนการต่อมไร้ท่อได้รับความทุกข์ทรมานจากเม็ดเลือดแดง - ลิวโค - เม็ดเลือดขาว
อาการ กล้ามเนื้อม้ามโต
ภาพทางคลินิกในภาวะกล้ามเนื้อม้ามโตอาจแตกต่างกันมาก: ในผู้ป่วยที่มีจุดโฟกัสขนาดเล็กหรือจุดเดียวอาจไม่มีอาการพร้อมกันในขณะที่จุดโฟกัสที่กว้างขวางหรือจำนวนมากแสดงให้เห็นด้วยอาการเจ็บปวดเฉียบพลัน [7]
อาการที่พบบ่อยอย่างหนึ่งคืออาการปวดเฉพาะที่บริเวณด้านซ้ายบนของช่องท้อง อาการที่พบบ่อยอื่น ๆ ได้แก่ ไข้หนาวสั่นเจ็บหน้าอกแผ่ไปที่บริเวณไหล่ซ้ายและคลื่นไส้อาเจียน
ความรุนแรงของอาการเกี่ยวข้องโดยตรงกับระดับของกระบวนการทางพยาธิวิทยา ในกรณีที่ไม่รุนแรงภาวะกล้ามเนื้อม้ามโตจะไม่ปรากฏตัวเลยหรือทำให้รู้สึกว่าตัวเองมีอาการอ่อนเพลียอย่างต่อเนื่องและไม่สบายตัวโดยทั่วไปเนื่องจากอาการดังกล่าวยังห่างไกลจากความเฉพาะเจาะจงจึงมักถูกเพิกเฉยหรือจัดอยู่ในกลุ่มโรคอื่น ๆ
ในกรณีที่ซับซ้อนมากขึ้นสัญญาณแรกจะบ่งบอกได้มากขึ้น:
- อาการปวดเฉียบพลันในบริเวณที่ฉายของม้ามหรือทางด้านซ้ายของช่องท้องบางครั้งอาจมีการฉายรังสีที่แขนซ้าย (ไหล่)
- อุณหภูมิของร่างกายเพิ่มขึ้น
- สัญญาณของความมึนเมาทั่วไป
- อาการอาหารไม่ย่อย (ท้องเสียคลื่นไส้ ฯลฯ );
- ใจสั่น
เมื่อกล้ามเนื้อม้ามใหญ่มีอาการเจ็บแปลบที่ด้านซ้ายใต้กระดูกซี่โครงแผ่กระจายไปยังบริเวณกระดูกสะบักหลังส่วนล่างหน้าอกด้านซ้าย การเคลื่อนไหวของกระบังลมลดลงอาการท้องร่วงจะถูกแทนที่ด้วยอาการท้องผูกอาการมึนเมาเพิ่มขึ้น ในระหว่างการคลำจะพบม้ามโตและเจ็บปวด
ด้วยการพัฒนาของภาวะแทรกซ้อน (ฝีจำนวนมากเลือดออกการก่อตัวของ pseudocystic) ภาพทางคลินิกจะขยายและแย่ลง
รูปแบบ
ในทางการแพทย์มีความแตกต่างของภาวะกล้ามเนื้อม้ามต่อไปนี้:
- ตามระดับความเสียหาย:
- โฟกัสขนาดเล็ก
- กว้างขวาง.
- ตามจำนวนจุดโฟกัสทางพยาธิวิทยา:
- พหูพจน์ (มากมาย);
- โสด.
- ตามปัจจัยสาเหตุ:
- ไม่ติดเชื้อ
- ติดเชื้อ (บำบัดน้ำเสีย)
ตามประเภทของความเสียหายต่อเนื้อเยื่อม้ามกล้ามเนื้อแบ่งออกเป็นประเภทต่อไปนี้:
- กล้ามเนื้อม้ามขาดเลือดหรือกล้ามเนื้อขาวพัฒนาขึ้นจากพื้นหลังของการอุดตันของหลอดเลือดแดงหลักของอวัยวะหรือกิ่งก้านซึ่งทำให้เลือดไหลไปที่เนื้อเยื่อ ในกรณีที่การก่อตัวของเส้นทางการไหลเวียนของเลือด "บายพาส" จำนวนมากกลายเป็นปฏิกิริยาต่อพยาธิสภาพที่กำลังพัฒนาเตียงหลอดเลือดจะสูญเสียการอุดตันและยุบตัวลง ในทางกล้องจุลทรรศน์ดูเหมือนว่าเนื้อเยื่อซีดและเหลืองข้อ จำกัด ของบริเวณรอบข้างโดยการแทรกซึมของการอักเสบ
- ภาวะเลือดออกในม้ามหรือภาวะหัวใจวายสีแดงเกิดจากการอุดตันของหลอดเลือดแดงหลักและหลอดเลือดฝอยที่มีเลือดมากเกินไป เนื้อเยื่อที่ตายแล้วชุ่มไปด้วยเลือดซึ่งแสดงให้เห็นด้วยสีแดงสด อีกปัจจัยหนึ่งในการพัฒนาพยาธิวิทยาอาจทำให้หลอดเลือดดำหยุดนิ่งโดยมีการไหลเวียนของเลือดผิดปกติ สัญญาณของการด้อยค่าด้วยกล้องจุลทรรศน์มีดังนี้: เม็ดเลือดแดงแตก, แทรกซึมและบริเวณที่เป็นเนื้อร้าย
ภาวะแทรกซ้อนและผลกระทบ
ความเข้มของภาพทางคลินิกขึ้นอยู่กับขอบเขตของความเสียหายต่อเนื้อเยื่อม้าม ความผิดปกติของม้ามเล็กน้อยมักไม่ปรากฏให้เห็นและไม่ซับซ้อน ด้วยจุดโฟกัสทางพยาธิวิทยาขนาดใหญ่และเนื้อร้ายของเนื้อเยื่อขนาดใหญ่อาการของผู้ป่วยแย่ลงอาการปวดและความมึนเมาจะพัฒนา:
- มีความรู้สึกหนักใต้ซี่โครงทางด้านซ้าย
- ความเจ็บปวดเกิดขึ้น (น่าเบื่อคม - ขึ้นอยู่กับรอยโรค);
- กระบวนการย่อยอาหารถูกรบกวน (อาการอาหารไม่ย่อยท้องอืดอาเจียน ฯลฯ );
- หายใจลำบาก;
- ชีพจรเร็วขึ้น
- อุณหภูมิของร่างกายสูงขึ้น (เป็นอัตราที่สูง)
การเพิ่มขึ้นของอวัยวะเป็นไปได้ - ม้ามโตซึ่งสามารถตรวจพบได้แล้วในระหว่างการตรวจร่างกายเบื้องต้น
หากบริเวณที่เป็นเนื้อร้ายเกิดการติดเชื้อกระบวนการอักเสบจะพัฒนาขึ้นจะมีการสร้างโพรงแยกกันซึ่งภายในมีหนองสะสมอยู่ ภาวะแทรกซ้อนนี้เรียกว่าฝี ภาพทางคลินิกของฝีเป็นที่ประจักษ์โดยกลุ่มอาการมึนเมาที่รุนแรงและการพยากรณ์โรคไม่เอื้ออำนวยมาก: ในกรณีที่ไม่มีการรักษาอย่างทันท่วงทีความน่าจะเป็นของการเสียชีวิตของผู้ป่วยนั้นใกล้เคียงกับ 100% [8]
ด้วยการเปิดฝีที่เกิดขึ้นเองเยื่อบุช่องท้องอักเสบและภาวะติดเชื้อจะพัฒนาไปสู่ช่องท้อง
การตกเลือดอาจมีความซับซ้อนโดยการตกเลือดเช่นเดียวกับการก่อตัวของ pseudocysts ที่มีขนาดสำคัญ
การวินิจฉัย กล้ามเนื้อม้ามโต
มาตรการการวินิจฉัยเริ่มต้นด้วยการตรวจสุขภาพอย่างละเอียด: การคลำจะดำเนินการการตรวจวัด ในทุกกรณีจำเป็นต้องมีการวินิจฉัยเพิ่มเติมในรูปแบบของอัลตราซาวนด์การถ่ายภาพรังสีและการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก การวินิจฉัยทางห้องปฏิบัติการก็จำเป็นเช่นกัน
หลังจากการตรวจเบื้องต้นแพทย์จะทำการตรวจทางห้องปฏิบัติการ:
- การตรวจเลือดทั่วไปและทางชีวเคมี
- การวิเคราะห์ปัสสาวะทั่วไป
- PCR สำหรับตรวจหาไวรัสบางประเภท (ไวรัสตับอักเสบบีและซีไซโตเมกาโลไวรัส ฯลฯ )
บางครั้งนอกจาก PCR แล้วยังมีการกำหนดอิมมูโนแกรมซึ่งเป็นการวิเคราะห์ที่ครอบคลุมเพื่อประเมินสถานะของระบบภูมิคุ้มกัน อย่างไรก็ตามการวิเคราะห์ไม่ได้ให้ข้อมูลในทุกกรณี ด้วยความเสียหายของเนื้อเยื่อจำนวนมากและปฏิกิริยาการติดเชื้อและการอักเสบพบว่ามีการยับยั้งการสร้างเม็ดเลือด ESR เพิ่มขึ้นและมีสัญญาณของโรคโลหิตจาง
วิธีการวินิจฉัยเบื้องต้นคือการคลำ โดยปกติไม่ควรรู้สึกถึงม้ามและขั้นตอนนี้ไม่ก่อให้เกิดความเจ็บปวด ด้วยอาการหัวใจวายการคลำจะมาพร้อมกับความรู้สึกไม่พึงประสงค์ม้ามโตการขยายตัวของอวัยวะอาจเกิดขึ้น ตามกฎแล้วขั้นตอนจะดำเนินการในสองตำแหน่ง: ผู้ป่วยนอนหงายจากนั้นนอนตะแคงซ้ายงอและดึงขาขวาไปที่ท้อง ในกรณีนี้มือขวามีบาดแผลด้านหลังศีรษะและมือซ้ายที่งอวางอยู่บนหน้าอก นอกจากการคลำแล้วยังมีการเคาะซึ่งช่วยให้คุณกำหนดขนาดของอวัยวะได้
เพื่อชี้แจงรายละเอียดจำเป็นต้องใช้การวินิจฉัยด้วยเครื่องมือ:
- การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก
- การตรวจเอกซเรย์คอมพิวเตอร์หรือ CT แบบหลายเกลียว
- ขั้นตอนอัลตราซาวนด์
- การตรวจชิ้นเนื้อด้วยการตรวจทางเนื้อเยื่อเพิ่มเติมของการตรวจชิ้นเนื้อ
MRI เป็นวิธีการวินิจฉัยที่ให้ข้อมูลมากที่สุดวิธีหนึ่ง ขั้นตอนนี้ไม่จำเป็นต้องมีการฝึกอบรมพิเศษ จริงอยู่ในระหว่างตั้งครรภ์เช่นเดียวกับต่อหน้าเครื่องกระตุ้นหัวใจการปลูกถ่ายโลหะเทียม MRI เป็นสิ่งต้องห้าม
ในบรรดาการศึกษา X-ray, CT หรือเอกซ์เรย์คอมพิวเตอร์เป็นผู้นำในเนื้อหาข้อมูล คุณควรเตรียมตัวเล็กน้อยสำหรับขั้นตอนนี้: อย่ากินอาหาร 4 ชั่วโมงก่อนการวินิจฉัย แต่ไม่รวมผลิตภัณฑ์อาหารที่เพิ่มการผลิตก๊าซ (กะหล่ำปลีถั่วลันเตา ฯลฯ ) สองวันก่อนการวินิจฉัย CT อาจถูกปฏิเสธสำหรับสตรีมีครรภ์ผู้ป่วยโรคหัวใจและหลอดเลือดรุนแรงหรือโรคอ้วน [9]
การตรวจอัลตร้าซาวด์จะดำเนินการด้วยการเตรียมการเบื้องต้น (เช่นก่อนการสแกน CT) อย่างไรก็ตามอนุญาตให้ทำการวินิจฉัยฉุกเฉินได้เช่นกัน ข้อได้เปรียบหลักของอัลตราซาวนด์คือผลลัพธ์ที่เชื่อถือได้และรวดเร็วซึ่งไม่จำเป็นต้องมีการถอดรหัสเพิ่มเติม
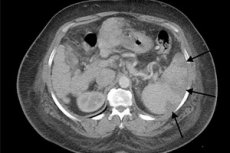
กล้ามเนื้อม้ามในอัลตราซาวนด์
ม้ามเป็นอวัยวะหลายส่วนที่กำหนดไว้อย่างดีในระหว่างการอัลตราซาวนด์ เนื้อเยื่อม้ามมีความสามารถในการสะท้อนมากกว่าไตที่อยู่ใกล้เคียง แต่มีความคล้ายคลึงกันโดยประมาณในความคล้ายคลึงกันของการเกิดโรคต่อเนื้อเยื่อตับ
ในคนที่มีสุขภาพดีความยาวของอวัยวะอาจอยู่ที่ 8-13 ซม. และมีความหนาได้ถึง 4.5 ซม. (บางครั้งอาจมากถึงห้า) ปรากฏการณ์ที่พบได้บ่อยคือลิ้นม้ามเสริมซึ่งส่วนใหญ่มักไม่มีนัยสำคัญทางคลินิก
ด้วยภาวะม้ามโตในระยะเริ่มแรกภาพอัลตราซาวนด์อาจไม่เปลี่ยนแปลง อย่างไรก็ตามด้วยความก้าวหน้าของกระบวนการทางพยาธิวิทยาจะมีการสร้างโซน hypoechoic ขึ้นซึ่งเป็นจุดโฟกัสของกล้ามเนื้อ เมื่อเวลาผ่านไปพื้นที่นี้จะกลายเป็นไฮเปอร์โคอิค มันลดลงโดยมีลักษณะของพื้นที่ hyperechoic ขนาดเล็ก เมื่อมีอาการตกเลือดในบริเวณที่มีภาวะขาดเลือดภาพจะเปลี่ยนไป: โฟกัสอีกครั้งจะมีลักษณะ hypoechoic หรือเกิดจากการรวมกันของบริเวณที่มีภาวะไฮเปอร์และ hypoechoic เมื่อมีการทำร้ายซ้ำ ๆ สามารถสังเกตเห็นการลดลงของขนาดของม้ามได้โดยมีโซน hyperechoic จำนวนมากที่เก็บรักษาไว้จากการบาดเจ็บครั้งก่อน
การวินิจฉัยที่แตกต่างกัน
ความเจ็บปวดในบริเวณม้ามถือเป็นสัญญาณเริ่มต้นที่สำคัญของโรคทางโลหิตวิทยาและโรคอื่น ๆ พร้อมกันดังนั้นจึงต้องได้รับการวินิจฉัยอย่างรอบคอบรวมถึงความแตกต่าง
ในระหว่างการคลำและการตรวจคุณต้องใส่ใจกับหลาย ๆ จุด ดังนั้นการเคลื่อนย้ายอวัยวะในระบบทางเดินหายใจทำให้สามารถระบุพยาธิสภาพของม้ามจากกระบวนการเนื้องอกในไตหรือตับอ่อนได้ เมื่อมีม้ามโตเล็กน้อยผู้ป่วยจะได้รับการตรวจในท่านอนหงายทางด้านขวา
ด้วยสาเหตุที่ไม่ชัดเจนของโรคหรือกับผู้ป่วยที่มีน้ำหนักเกินพวกเขาอาศัยผลของอัลตราซาวนด์เป็นหลักซึ่งจะแสดงภาพโครงสร้างของอวัยวะที่ได้รับผลกระทบ การตรวจเอกซเรย์คอมพิวเตอร์และ splenic scintigraphy ถือเป็นวิธีการวิจัยที่เชื่อถือได้ [10]
สิ่งสำคัญคือต้องให้ความสำคัญกับขนาดของม้าม อาการบวมน้ำที่ติดเชื้อและอักเสบมักมาพร้อมกับความสม่ำเสมอของอวัยวะที่อ่อนนุ่มและความหนาแน่นและความหนาแน่นที่เพิ่มขึ้นอาจบ่งบอกถึงพยาธิสภาพในระยะยาว
โดยทั่วไปการวินิจฉัยแยกโรคจะดำเนินการกับโรคต่อไปนี้:
- ความผิดปกติของระบบไหลเวียนโลหิต (โรคความดันโลหิตสูงพอร์ทัล);
- กระบวนการติดเชื้อและการอักเสบ
- โรคแพ้ภูมิตัวเอง granulomatosis;
- โรคโลหิตจาง hemolytic;
- กระบวนการเนื้องอกในม้ามการก่อตัวเปาะการแพร่กระจาย
- เนื้องอกน้ำเหลือง;
- เนื้องอก myeloid;
- อะไมลอยโดซิส
ในบรรดาการติดเชื้อแบคทีเรียไข้รากสาดใหญ่วัณโรค miliary brucellosis โรคฉี่หนูและโรค Lyme ต้องการความแตกต่าง
ในการติดเชื้อไวรัสจำเป็นต้องยกเว้นไวรัสตับอักเสบ A, B และ C, mononucleosis ที่ติดเชื้อ, cytomegaly, AIDS
การวินิจฉัยการติดเชื้อปรสิตเช่นมาลาเรีย leishmaniasis โรค Chagas เป็นต้นต้องให้ความสนใจเป็นพิเศษ
การรักษา กล้ามเนื้อม้ามโต
ภาวะกล้ามเนื้อม้ามที่ไม่แสดงอาการแฝง (ซึ่งเป็นกรณีส่วนใหญ่ที่ครอบงำ) ไม่จำเป็นต้องผ่าตัด ผู้ป่วยได้รับการตรวจสอบและหากจำเป็นให้ใช้ยาตามที่กำหนด:
- ยาแก้ปวด;
- สารกันเลือดแข็ง;
- ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์
- ยาที่มีอาการ [11]
ผู้ป่วยบางรายที่มีฝีที่แยกได้จะได้รับการระบายน้ำทางผิวหนังตามด้วยการรักษาด้วยยาปฏิชีวนะ
ด้วยภาวะม้ามโตที่กว้างขวางและการพัฒนาของภาวะแทรกซ้อนในรูปแบบของฝีจำนวนมากเลือดออก pseudocyst ที่เด่นชัดการผ่าตัดจะดำเนินการ - การผ่าตัดอวัยวะทั้งหมดหรือบางส่วน
การผ่าตัดสามารถทำได้โดยการเข้าถึงตามปกติ (ตามแผนหรือฉุกเฉินขึ้นอยู่กับสถานการณ์) หรือโดยการส่องกล้อง ในกรณีที่สองอัลตราซาวนด์หรือการระเหยด้วยคลื่นวิทยุจะใช้ในการแยกเนื้อเยื่อ
ถ้าเป็นไปได้ศัลยแพทย์จะเอาเฉพาะส่วนที่เสียหายของม้ามออกไปพร้อมกับรักษาการทำงานของมันไว้ ดังนั้นความเสี่ยงของภาวะแทรกซ้อนหลังการผ่าตัดจะลดลงและระยะเวลาการฟื้นตัวจะเร็วขึ้น
หลังการผ่าตัดผู้ป่วยจะได้รับการบำบัดฟื้นฟูและบำบัดด้วยยา ยาหลักในช่วงนี้คือยาแก้ปวด (Spazmalgon, Analgin) ยาที่ป้องกันการสร้างลิ่มเลือดเพิ่มขึ้น (Warfarin) ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (Ibuprofen) ยาปฏิชีวนะ (Ceftazidime, Erythromycin) และสารกระตุ้นภูมิคุ้มกัน
ศัลยกรรม
การแทรกแซงการผ่าตัดสำหรับภาวะม้ามโตสามารถแสดงได้โดยการตัดม้าม (การผ่าตัดม้ามด้วยการส่องกล้องหรือการผ่าตัดเอาอวัยวะออกทั้งหมด) หรือการผ่าตัดซึ่งเป็นการผ่าตัดรักษาอวัยวะที่รักษาส่วนของเนื้อเยื่อที่สามารถทำงานได้
การผ่าตัดม้ามโดยการส่องกล้องเป็นการผ่าตัดรักษาแบบสมัยใหม่ที่มีข้อดีหลายประการ:
- ไม่จำเป็นต้องมีแผลที่สำคัญดังนั้นจึงไม่มีรอยแผลเป็นที่มองเห็นได้หลังการผ่าตัด
- ความเสียหายของเนื้อเยื่อน้อยที่สุด
- การเฝ้าระวังวิดีโอคงที่ระหว่างการใช้งาน
- ระยะเวลาการฟื้นฟูที่รวดเร็วโดยมีภาวะแทรกซ้อนน้อยที่สุดและอาการปวดต่ำ
การกำจัดม้ามถือเป็นการแทรกแซงการผ่าตัดที่ซับซ้อนซึ่งไม่เพียง แต่ต้องอาศัยความเชี่ยวชาญระดับสูงของบุคลากรเท่านั้น แต่ยังรวมถึงผู้ป่วยในและเงื่อนไขการปฏิบัติงานที่มีอุปกรณ์ทางเทคนิคด้วย ในระหว่างการส่องกล้องเป็นไปได้ที่จะไม่เพียง แต่เอาอวัยวะที่เป็นโรคออกเท่านั้น แต่ยังสามารถตรวจชิ้นเนื้อในเวลาเดียวกันได้ด้วย (ถ้าจำเป็น)
การเลือกใช้เทคนิคการรักษายังคงอยู่กับแพทย์ที่เข้าร่วมหลังจากการศึกษาผลการวินิจฉัยอย่างละเอียด [12]
หลังจากตัดม้ามแล้วการทำงานของม้ามจะถูกยึดครองโดยไขกระดูกและตับ ผู้ป่วยจะได้รับอาหารพิเศษการบำบัดด้วยการออกกำลังกายและการใช้ผ้าพันแผล
การฟื้นตัวหลังผ่าตัดเกี่ยวข้องกับการใช้ยาต่อไปนี้:
- ยาแก้ปวดและ antispasmodics (Spazmalgon, Ketorol);
- ยาปฏิชีวนะ (ชุด macrolide, cephalosporins, fluoroquinolones);
- ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (ไอบูโพรเฟน);
- ยาละลายลิ่มเลือด (fibrinolysin);
- ยาต้านการแข็งตัวของเลือด (เฮปาริน);
- หมายถึงการสนับสนุนระบบภูมิคุ้มกัน (interferons, Imunorix)
หลังการตัดม้ามผู้ป่วยจะมีภูมิคุ้มกันลดลงอย่างรวดเร็วดังนั้นพวกเขาจึงควร จำกัด กิจกรรมทางสังคมหลีกเลี่ยงสถานที่แออัดและอย่าใช้ระบบขนส่งสาธารณะเพื่อป้องกันการติดเชื้อที่อาจเกิดขึ้น
การป้องกัน
มาตรการป้องกันเพื่อให้ม้ามแข็งแรงโดยทั่วไปมักจะตรงไปตรงมานั่นคือการกินให้ถูกต้องและรักษาวิถีชีวิตที่มีสุขภาพดี อวัยวะนี้จะทำงานได้ดีขึ้นเมื่อออกกำลังกายเป็นประจำเช่นเดียวกับการฝึกหายใจอย่างเป็นระบบ:
- ฝึกการหายใจด้วยลมหายใจเข้าท้องลึก ๆ มือวางอยู่ในบริเวณช่องท้องแสงอาทิตย์นิ้วหัวแม่มือและนิ้วก้อยจะถูกกดเข้าด้านในและนิ้วที่เหลือจะถูกนำปลายไปที่ส่วนกลางของช่องท้อง พวกเขาใช้นิ้วกดเขาขณะหายใจออกพวกเขาพูดว่า "h-oo-oo-oo"
- เป็นอิสระเท้ามีความกว้างเท่าไหล่ หายใจเข้าและหายใจออกเบา ๆ อย่างสงบ ในระหว่างการหายใจเข้าแขนจะไขว้กันและยกขึ้นที่หน้าอก เมื่อหายใจออกให้ยกมือข้างหนึ่งยกฝ่ามือขึ้นและอีกข้างลดลงโดยให้ฝ่ามือลง (ราวกับว่าจะผลักพื้นที่ออกจากกัน) จากนั้นไขว้แขนอีกครั้งที่ระดับอกและทำซ้ำการออกกำลังกายโดยเปลี่ยนลำดับ ระหว่างออกกำลังกายขณะหายใจออกให้ออกเสียง "x-y-y-y"
- ในขณะที่คุณหายใจเข้ามือของคุณจะยกขึ้นไปข้างหน้าข้อมือของคุณจะข้ามที่ระดับศีรษะ ในขณะที่คุณหายใจออกให้ลดแขนลง
นอกจากการออกกำลังกายแล้วสิ่งสำคัญสำหรับอาการเจ็บปวดที่ไม่ควรรักษาตัวเองและขอความช่วยเหลือจากแพทย์ให้ตรงเวลา
การเข้าถึงแพทย์อย่างทันท่วงทีจะช่วยให้คุณสามารถแก้ปัญหาได้ในระยะเริ่มต้นโดยมีการสูญเสียและการละเมิดน้อยที่สุด
อาหารอะไรที่เป็นอันตรายต่อม้าม? สิ่งเหล่านี้คือไขมันสัตว์เกลือเครื่องเทศร้อนแอลกอฮอล์สารกันบูดสังเคราะห์และเครื่องปรุง ควรให้ความสำคัญกับอาหารประเภทผักผลิตภัณฑ์นมไขมันต่ำซีเรียลเหลว อาหารที่ทำจากหัวบีทกะหล่ำปลีแอปเปิ้ลอะโวคาโดทับทิมถั่วน้ำผึ้งและผลเบอร์รี่รสเปรี้ยวจะเป็นประโยชน์อย่างยิ่ง โดยทั่วไปแล้วโภชนาการที่จัดอย่างเหมาะสมจะช่วยปกป้องสุขภาพของเราเองจากปัญหาต่างๆที่ดูเหมือนจะไม่ได้ขึ้นอยู่กับความชอบด้านอาหารของเรา เป็นอันตรายต่อการกินมากเกินไปบริโภคน้ำตาลกลั่นมาก ๆ อย่างไรก็ตามโรคอ้วนเป็นปัจจัยเสี่ยงอย่างหนึ่งสำหรับการพัฒนาของโรคต่างๆรวมถึงภาวะม้ามโต [13]
สิ่งที่ไม่เป็นอันตรายน้อยกว่าคือการขาดน้ำการดื่มน้ำไม่เพียงพอในระหว่างวัน มีประโยชน์ในการดื่มทั้งน้ำสะอาดธรรมดาและผลไม้และผลไม้แช่อิ่มน้ำผลไม้น้ำผลไม้ธรรมชาติชาสมุนไพร
ม้ามควรได้รับการปกป้องจากการบาดเจ็บและกระบวนการติดเชื้อใด ๆ ในร่างกายควรได้รับการรักษาให้ทันเวลา
พยากรณ์
ผลของโรคอาจแตกต่างกันซึ่งขึ้นอยู่กับขนาดของความเสียหายตามเวลาของมาตรการวินิจฉัยและการรักษา หากมีกล้ามเนื้อม้ามขนาดเล็กดังนั้นด้วยการขอความช่วยเหลือจากแพทย์และกำหนดวิธีการรักษาที่เหมาะสมเราสามารถพูดถึงการพยากรณ์โรคที่ดีได้อย่างมั่นใจ แผลเป็นเกิดขึ้นในบริเวณเนื้อร้ายของเนื้อเยื่อ บริเวณที่ขาดเลือดมักจะอ่อนตัวลงเมื่อมีการก่อตัวของถุงน้ำเท็จเพิ่มเติม
หากกล้ามเนื้อม้ามมีขนาดที่สำคัญมีภาวะแทรกซ้อนในรูปแบบของกระบวนการเปาะหรือฝีมีความเสี่ยงของการแพร่กระจายของเชื้อและการพัฒนาของภาวะโลหิตเป็นพิษ ด้วยการพัฒนาของเหตุการณ์เช่นนี้ควรให้ความช่วยเหลือทางการแพทย์ฉุกเฉิน หากไม่เกิดขึ้นผู้ป่วยจะเสียชีวิต
การเพิ่มความผิดปกติของอวัยวะมักเป็นข้อบ่งชี้ในการผ่าตัดรักษาภาวะม้ามโต อย่างไรก็ตามแม้หลังจากการตัดม้ามแล้วความเสี่ยงของการเกิดโรคติดเชื้อแบคทีเรียจนถึงภาวะติดเชื้อจะเพิ่มขึ้นอย่างมากเนื่องจากในผู้ป่วยที่ไม่มีม้ามการป้องกันภูมิคุ้มกันจะได้รับผลกระทบอย่างรุนแรง นอกจากนี้ภาพเลือดยังคงมีการเปลี่ยนแปลงตลอดชีวิตโดยเฉพาะอย่างยิ่งจำนวนเม็ดเลือดขาวเรติคูโลไซต์และเกล็ดเลือดเพิ่มขึ้น

