ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ปอดบวมจากเชื้อนิวโมซิสติส
Last reviewed: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
โรคปอดบวมจากเชื้อนิวโมซิสติส (Pneumocystis) เป็นโรคปอดอักเสบที่เกิดจากการติดเชื้อทางเดินหายใจ ซึ่งมักเกิดกับกลุ่มเสี่ยง โรคนี้ไม่ใช่โรคประจำถิ่นของคนที่มีสุขภาพแข็งแรง เนื่องจากเชื้อก่อโรคนี้มักเกิดขึ้นโดยบังเอิญ อัตราการเกิดโรคปอดบวมจากเชื้อนิวโมซิสติสในกลุ่มประชากรนั้นค่อนข้างต่ำ แต่ในผู้ที่มีภูมิคุ้มกันบกพร่องขั้นต้น พบว่าโรคนี้พบได้บ่อยมาก โดยพบในผู้ป่วยโรคมะเร็งเม็ดเลือดขาว มะเร็งต่อมน้ำเหลืองชนิดต่อมน้ำเหลืองโต โรคเนื้องอกอื่นๆ ภูมิคุ้มกันบกพร่องแต่กำเนิด และผู้ติดเชื้อเอชไอวี ในผู้ป่วยโรคเอดส์ โรคปอดบวมจากเชื้อนิวโมซิสติสถือเป็น "เครื่องหมาย" ของโรค และพบในผู้ติดเชื้อมากกว่าครึ่งหนึ่ง
โครงสร้างของนิวโมซิสติส
Pneumocystis carinii เป็นจุลินทรีย์ที่แยกได้จากผู้ป่วยจากทางเดินหายใจในหลอดลมที่บริเวณจุดแยก (carina) ซึ่งเป็นที่มาของชื่อสายพันธุ์นี้ เชื้อก่อโรคนี้อาศัยอยู่ในปอดของสัตว์หลายชนิด รวมถึงในบางคน ซึ่งเป็นแหล่งที่ทำให้เกิดการติดเชื้อ เส้นทางการติดเชื้อคือทางอากาศ อย่างไรก็ตาม ผู้ที่มีภูมิคุ้มกันปกติอาจไม่ป่วย แต่เป็นเพียงพาหะเท่านั้น เนื่องจาก pneumocystis เป็นเชื้อฉวยโอกาส ในภาวะภูมิคุ้มกันบกพร่อง อาการทางคลินิกของโรคจะปรากฏขึ้น
เมื่อศึกษาโครงสร้างของจุลินทรีย์ชนิดนี้ มีการอภิปรายกันมากมายว่าควรจัดอยู่ในอาณาจักรใดของสปีชีส์นี้ ลักษณะโครงสร้างของอาร์เอ็นเอ ไมโตคอนเดรีย และโครงสร้างเยื่อหุ้มโปรตีนทำให้สามารถจัดเป็นเชื้อราได้ แต่การไม่มีเออร์โกสเตอรอลและลักษณะวงจรชีวิตยืนยันว่านิวโมซิสติสเป็นโปรโตซัว
โครงสร้างของนิวโมซิสติสไม่เรียบง่ายนัก เนื่องมาจากความไม่สม่ำเสมอของโครงสร้างขององค์ประกอบเซลล์อันเนื่องมาจากวงจรชีวิตของเซลล์ที่ซับซ้อน ขนาดของนิวโมซิสติสที่เรียบง่ายที่สุดจะแตกต่างกันไปตั้งแต่ 1 ถึง 10 ไมโครเมตร ขึ้นอยู่กับระยะของวงจรชีวิต ดังนั้น ตามกล้องจุลทรรศน์ อาจมีรูปแบบต่างๆ ได้ ตั้งแต่รูปแบบเล็กๆ ที่มีผนังเซลล์บางไปจนถึงรูปแบบใหญ่ที่มีผนังหนา
Pneumocystis เป็นปรสิตนอกเซลล์และมักพบในอัลวีโอโลไซต์ลำดับที่ 1 และ 2 เป็นหลัก จุลินทรีย์ชนิดนี้สามารถดำรงอยู่ได้ใน 4 รูปแบบหลัก ได้แก่ โทรโฟโซอิต พรีซีสต์ ซีสต์ และสปอโรโซอิต
โทรโฟโซอิตเป็นรูปแบบการดำรงอยู่ซึ่งมีลักษณะเฉพาะคือเซลล์มีเส้นผ่านศูนย์กลางขนาดใหญ่และมีรูปร่างไม่สม่ำเสมอ เยื่อหุ้มเซลล์หนาและมีรูปร่างคล้ายพอดเทียม ดังนั้นรูปร่างของโทรโฟโซอิตจึงไม่คงที่ โครงสร้างเหล่านี้ได้รับการออกแบบมาเพื่อให้เชื้อโรคสัมผัสกับเซลล์อัลวีโอโลไซต์อย่างใกล้ชิด ภายในเซลล์มีไซโทพลาซึมซึ่งมีออร์แกเนลล์ที่มีลักษณะเฉพาะของจุลินทรีย์หลายชนิด ได้แก่ ไมโตคอนเดรีย ปลาบางชนิด แวคิวโอลที่มีน้ำในเซลล์ ไขมัน และส่วนประกอบของคาร์บอน นิวเคลียสใช้พื้นที่เพียงพอและล้อมรอบด้วยเยื่อหุ้มเซลล์สองแห่งเพื่อปกป้องสารพันธุกรรม
พรีซีสต์มีรูปร่างเป็นวงรี ไม่มีการเจริญเติบโต มีขนาดเล็ก และมีเยื่อหุ้มเซลล์บาง ตรงกลางของโครงสร้างเหล่านี้ นิวเคลียสจะแบ่งตัวเพื่อสร้างซีสต์
ซีสต์มีรูปร่างกลมเช่นกัน แต่มีขนาดใหญ่กว่า เนื่องจากมีส่วนประกอบพิเศษ คือ สารตั้งต้นของสปอโรซอยต์ ซีสต์มีเปลือกและเยื่อหนาสามชั้น ซึ่งเมื่อแตกออกจะมีรูปร่างไม่สม่ำเสมอ ดังนั้นจึงเกิดวงจรซ้ำอีกครั้ง
Pneumocystis สืบพันธุ์โดยการแบ่งวัสดุทางพันธุกรรมออกเป็นสองส่วน จากนั้นแบ่งเนื้อหาของไซโทพลาซึมพร้อมกับเยื่อหุ้มเซลล์
วงจรชีวิตของเชื้อนิวโมซิสติส
Pneumocystis เป็นปรสิตที่อาศัยอยู่ทั่วเซลล์ แต่ในขณะเดียวกัน สิ่งมีชีวิตในรูปแบบต่างๆ ก็ทำให้สามารถแทรกซึมเข้าไปในเซลล์ได้ การติดเชื้อเกิดขึ้นผ่านละอองฝอยในอากาศ ซีสต์จะเข้าสู่ร่างกายมนุษย์ ซึ่งเมื่อได้รับการตอบสนองทางภูมิคุ้มกันที่เพียงพอ ซีสต์จะถูกกำจัดโดยเซลล์ที่มีภูมิคุ้มกัน หากไม่เป็นเช่นนั้น ซีสต์จะเติบโตและพัฒนาต่อไปพร้อมกับการก่อตัวของรูปแบบที่โตเต็มที่ วงจรทั้งหมดสามารถแบ่งได้เป็น 2 ระยะ คือ ระยะมีเพศและไม่มีเพศ
วงจรชีวิตของ Pneumocystis ค่อนข้างซับซ้อนและดำเนินไปในหลายรูปแบบของชีวิตในแต่ละระยะ ได้แก่ โทรโฟโซอิต พรีซีสต์ ซีสต์ และสปอโรโซอิต โทรโฟโซอิตเป็นรูปแบบการเจริญเติบโตที่เกาะติดกับอัลวีโอโลไซต์พร้อมกับซูโดโพเดีย และโต้ตอบอย่างใกล้ชิดกับเยื่อหุ้มเซลล์ จากนั้นเซลล์ที่โตเต็มวัยสองเซลล์จะถูกสร้างขึ้นโดยการแบ่งเซลล์ และเกิดการสืบพันธุ์ นี่คือระยะที่เรียกว่าระยะไม่อาศัยเพศของการพัฒนา Pneumocystis
โทรโฟโซอิตจะสร้างพรีซีสต์ ซึ่งมีนิวเคลียสขนาดใหญ่และสารอาหารที่จำเป็นสำหรับซีสต์ในอนาคตที่กระจุกตัวอยู่รอบๆ นิวเคลียส เมื่อเวลาผ่านไป นิวเคลียสจะแบ่งตัวและเกิดซีสต์ ซึ่งโดยปกติจะมีนิวเคลียส 8 นิวเคลียสอยู่ภายใน จุลินทรีย์ - สปอโรโซอิต - โผล่ออกมาจากซีสต์ จุลินทรีย์เหล่านี้มีข้อมูลทางพันธุกรรมชุดเดียว และเมื่อจุลินทรีย์เหล่านี้รวมเข้าด้วยกัน จุลินทรีย์เหล่านี้จะก่อตัวเป็นโทรโฟโซอิตอีกครั้ง และวงจรการพัฒนาจะทำซ้ำอีกครั้ง นี่คือระยะการเจริญเติบโตทางเพศ
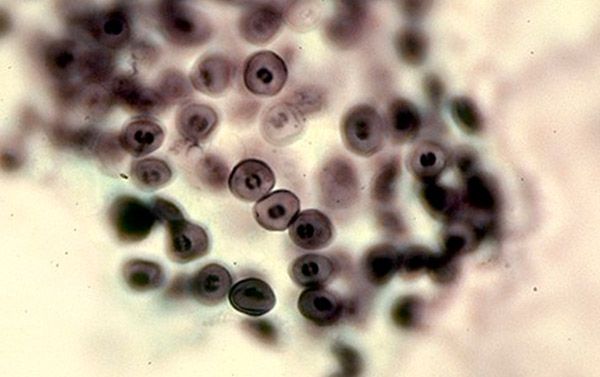
ซีสต์เมื่อเข้าสู่ร่างกายมนุษย์จะอยู่ในถุงลม เมื่อมีการขยายพันธุ์ของโทรโฟโซอิตและซีสต์อย่างเข้มข้น จึงมีซีสต์เพิ่มมากขึ้นเรื่อยๆ และเซลล์ถุงลมจะลอกออก จากนั้นจึงเกิดอาการทางคลินิก ปฏิกิริยาภูมิคุ้มกันครั้งแรกต่อกระบวนการนี้เกิดขึ้นเนื่องจากภูมิคุ้มกันของเซลล์ แมคโครฟาจและทีเฮลเปอร์จะตอบสนองต่อสิ่งแปลกปลอมและพยายามจับกินพวกมัน แต่ซีสต์สามารถอยู่ภายในแมคโครฟาจได้และไม่ได้รับผลกระทบจากเอนไซม์ไลโซโซม ดังนั้น ปฏิกิริยาภูมิคุ้มกันของเซลล์จึงไม่เพียงพอต่อการตอบสนองภูมิคุ้มกันอย่างครอบคลุมและการกำจัดนิวโมซิสติส เมื่อการเชื่อมโยงฮิวมอรัลของภูมิคุ้มกันถูกเปิดตัวด้วยความช่วยเหลือของกลไกแบบเรียงซ้อนภายใต้อิทธิพลของทีเฮลเปอร์ อิมมูโนโกลบูลินจะส่งผลต่อโทรโฟโซอิตและแมคโครฟาจที่ติดเชื้อ นั่นคือเหตุผลที่โรคนี้พัฒนาอย่างรวดเร็วในผู้ที่มีพยาธิสภาพของการตอบสนองภูมิคุ้มกัน เนื่องจากจำเป็นต้องมีภูมิคุ้มกันในระดับเซลล์และฮิวมอรัลที่ดีทั้งในระดับท้องถิ่นและระดับภูมิคุ้มกัน
อาการของโรคปอดบวมจากเชื้อ Pneumocystis
ระยะฟักตัวของโรคคือ 1 ถึง 5 สัปดาห์ ขึ้นอยู่กับอายุและระดับภูมิคุ้มกันของร่างกาย โดยโรคมักจะดำเนินไปในรูปแบบโรคทางเดินหายใจเฉียบพลันทั่วไป จากนั้นอาการทางคลินิกจะแสดงออกไม่รุนแรง และผู้ป่วยอาจเสียชีวิตได้แม้จะเป็นเพียงเล็กน้อย
เมื่อพิจารณาถึงการเปลี่ยนแปลงทางสัณฐานวิทยาในปอด จะแบ่งระยะทางคลินิกออกเป็นหลายระยะ:
- ระยะบวมน้ำ – เกิดขึ้นในช่วงเริ่มต้นของการเปลี่ยนแปลงการซึมผ่าน และมีลักษณะเฉพาะคืออาการมึนเมาและหายใจลำบากมากขึ้น
- ระยะของการยุบตัวของปอด – การหยุดไหลของสารคัดหลั่งจากถุงลมทำให้ถุงลมติดกันและเกิดการยุบตัวของปอด ในทางคลินิกจะมีอาการไอและหายใจล้มเหลวมากขึ้น
- ระยะโรคถุงลมโป่งพอง – เป็นระยะที่ไม่จำกัดระยะเวลา ขึ้นอยู่กับประสิทธิภาพของการรักษา อาการจะทุเลาลง แต่ผลตกค้างในปอดในรูปแบบของตุ่มพองในถุงลมโป่งพองจะทำให้เกิดเสียงคล้ายกล่องเมื่อเคาะ
อาการของโรคปอดบวมจากเชื้อนิวโมซิสติสแตกต่างกันในผู้ใหญ่และเด็ก เด็กอาจป่วยได้ในกรณีที่คลอดก่อนกำหนด พยาธิสภาพของระบบประสาทส่วนกลาง การบาดเจ็บของทารกในครรภ์ การติดเชื้อในมดลูก ในกรณีนี้ โรคนี้จะเกิดขึ้นในช่วง 3-4 เดือนของชีวิตเด็ก จากนั้นเด็กจะน้ำหนักลด ปฏิเสธที่จะให้นมลูก นอนไม่หลับ มีอาการหายใจสั้นและเขียวคล้ำรอบปาก เด็กจะไอเหมือนไอกรน บางครั้งมีเสมหะเป็นฟอง เมื่อเอกซเรย์อาจมีการเปลี่ยนแปลง เช่น ช่องว่างระหว่างปอดหรือปอดมีลักษณะ "ขุ่น"
ในผู้ใหญ่ อาการทางคลินิกจะเกิดขึ้นภายใน 1 สัปดาห์หลังการติดเชื้อในผู้ป่วยที่ได้รับยากดภูมิคุ้มกัน และหลังจากนั้น 2-3 เดือนในผู้ป่วยเอดส์ โรคจะเริ่มด้วยไข้ขึ้นสูงถึงระดับต่ำกว่าไข้ ไอปานกลาง หายใจถี่เมื่อออกแรง และปวดบริเวณหน้าอก หากไม่ได้รับการรักษา 1 สัปดาห์ต่อมา อาการจะรุนแรงขึ้น เขียวคล้ำและมีไข้สูง อาการที่รุนแรงเกิดจากการอักเสบแพร่กระจายอย่างรวดเร็วไปยังปอดทั้งสองข้าง ซึ่งจะทำให้ระบบทางเดินหายใจล้มเหลว และเมื่อเปรียบเทียบกับภาวะภูมิคุ้มกันบกพร่องโดยทั่วไป อาจเป็นอันตรายได้เนื่องจากอาการบวมน้ำในปอด
ในผู้ป่วยที่ติดเชื้อ HIV อาการของโรคปอดบวมจากเชื้อนิวโมซิสตีสมีลักษณะเฉพาะ คือ อาการของโรคจะค่อยๆ พัฒนาช้า ซึ่งมักทำให้โรคลุกลามอย่างรวดเร็วและถึงแก่ชีวิต ดังนั้น ในผู้ป่วยโรคเอดส์ จึงมีข้อบ่งชี้บางประการสำหรับการเริ่มการรักษาป้องกันปอดบวมจากเชื้อนิวโมซิสตีส แม้ว่าจะไม่มีอาการทางคลินิกพิเศษใดๆ ก็ตาม
การวินิจฉัยการติดเชื้อ Pneumocystis carinii
เมื่อพิจารณาจากข้อเท็จจริงที่ว่าอาการของโรคปอดบวมจากเชื้อ Pneumocystis นั้นไม่เฉพาะเจาะจง และโรคมักดำเนินต่อไปโดยไม่มีอาการทางคลินิกที่ชัดเจน แต่มีอาการรุนแรง การตรวจยืนยันสาเหตุในกรณีนี้จึงมีความสำคัญมากสำหรับการรักษาที่ทันท่วงที
อาการทางคลินิกไม่สามารถระบุโรคได้ ดังนั้น จากประวัติทางการแพทย์และการตรวจร่างกาย แพทย์จึงสามารถระบุได้เพียงว่าเป็นโรคปอดบวมหรือไม่ และยากต่อการสงสัยถึงลักษณะของโรค
ข้อเท็จจริงที่สำคัญอย่างหนึ่งเกี่ยวกับประวัติทางการแพทย์คือมีพยาธิวิทยาเนื้องอก การรักษาด้วยยาต้านเซลล์ และการติดเชื้อเอชไอวีในผู้ป่วย สิ่งนี้ทำให้เราสงสัยว่าเป็นปอดบวมประเภทนี้เนื่องจากการตอบสนองทางภูมิคุ้มกันลดลงอย่างมาก ดังนั้น จึงจำเป็นต้องตรวจสอบผู้ป่วยกลุ่มนี้ด้วยความระมัดระวังและดำเนินมาตรการป้องกัน
ดังนั้นวิธีการวินิจฉัยทางห้องปฏิบัติการและเครื่องมือจึงเป็นวิธีหลักในการยืนยันการวินิจฉัย
การเอกซเรย์ทรวงอกเป็นวิธีการที่จำเป็นในการวินิจฉัยและยืนยันโรคปอดบวม การเปลี่ยนแปลงลักษณะเฉพาะคืออาการปอดขาวหรือปอดขุ่นมัว แต่อาการเหล่านี้ไม่ได้เกิดขึ้นบ่อยนัก และในระยะเริ่มแรกยังไม่เกิดการเปลี่ยนแปลงเหล่านี้ ในเด็ก อาจแสดงอาการปอดบวมจากเอ็กซ์เรย์เป็นปอดบวมแบบมีช่องว่างระหว่างปอด
แนะนำให้ทำการส่องกล้องหลอดลมเพื่อทำการล้างหลอดลมและตรวจสารคัดหลั่งเพิ่มเติม
การตรวจเสมหะสามารถตรวจพบได้หากมีจำนวนมากในถุงลม การตรวจเสมหะเป็นวิธีหนึ่งที่เชื่อถือได้ในการตรวจยืนยันการวินิจฉัย นอกจากเสมหะแล้ว ยังสามารถใช้การล้างหลอดลมและถุงลมเป็นวัสดุสำหรับการตรวจได้อีกด้วย วิธีการตรวจด้วยกล้องจุลทรรศน์ใช้การย้อมวัสดุด้วย Romanovsky-Giemsa และตรวจพบเซลล์สีม่วงที่มีนิวเคลียสสีแดง แต่วิธีนี้ไม่ได้ให้ผลเสมอไป เนื่องจากอาจมีเชื้อก่อโรคจำนวนมากที่เข้าไปใต้เลนส์กล้องจุลทรรศน์ไม่ได้ วิธีที่แม่นยำกว่าคือการตรวจปรสิตวิทยา วัสดุที่ได้จากผู้ป่วยจะถูกหว่านลงในอาหารที่มีคุณค่าทางโภชนาการ และเชื้อก่อโรคจะเติบโตภายในไม่กี่วัน ซึ่งยืนยันการวินิจฉัยได้
วิธีการเหล่านี้ไม่ค่อยได้ใช้ในสภาวะปัจจุบัน เนื่องจากต้องใช้เวลานานในการหาผลลัพธ์ และยังต้องมีห้องปฏิบัติการพร้อมอุปกรณ์ ซึ่งไม่มีให้บริการในสถานพยาบาลทุกแห่ง ดังนั้น วิธีการวินิจฉัยทางเซรุ่มวิทยาจึงแพร่หลายในปัจจุบัน
การวิเคราะห์เพื่อระบุคุณภาพของปอดสามารถทำได้โดยไม่เพียงแต่ศึกษาเสมหะเท่านั้น แต่ยังรวมถึงเลือดด้วย โดยใช้เทคนิคปฏิกิริยาลูกโซ่โพลีเมอเรส ซึ่งเป็นวิธีทางพันธุกรรมระดับโมเลกุลที่อาศัยการตรวจจับดีเอ็นเอในวัสดุของผู้ป่วย
วิธีการวิจัยทางซีรัมวิทยาที่ง่ายกว่า (การวิจัยซีรัมในเลือด) คือการตรวจหาแอนติบอดีต่อนิวโมซิสติส เนื่องจากอิมมูโนโกลบูลินถูกผลิตขึ้นเพื่อต่อต้านเชื้อก่อโรค ระดับหรือการมีอยู่ของอิมมูโนโกลบูลินจะบ่งบอกถึงกิจกรรมของกระบวนการนี้ ระดับของอิมมูโนโกลบูลินคลาส G และ M จะถูกกำหนดโดยเอ็นไซม์อิมมูโนแอสเซย์หรือวิธีอิมมูโนฟลูออเรสเซนซ์ ระดับอิมมูโนโกลบูลินคลาส M ที่เพิ่มขึ้นบ่งชี้ถึงการติดเชื้อเฉียบพลัน และหากระดับอิมมูโนโกลบูลิน G เพิ่มขึ้น การติดเชื้อเรื้อรังในระยะยาวก็อาจเกิดขึ้นได้
การรักษาและป้องกันโรคปอดบวม
การรักษาโรคนี้เป็นงานที่ซับซ้อนเนื่องจากยาปฏิชีวนะไม่ได้ออกฤทธิ์กับเชื้อก่อโรค นอกจากนี้ควรเริ่มการรักษาโดยเร็วที่สุดและเฉพาะเจาะจงเท่านั้น ก่อนเริ่มการบำบัด ควรพิจารณาความรุนแรงของโรค ซึ่งมีลักษณะเฉพาะคือระดับของภาวะระบบทางเดินหายใจล้มเหลวโดยพิจารณาจากระดับความดันออกซิเจนในเลือด
การรักษาสาเหตุของโรคปอดบวมจากสาเหตุต่างๆ คือ การใช้ซัลฟาเมทอกซาโซล/ไตรเมโทพริม-บิเซปทอล ในกรณีที่ไม่รุนแรง แพทย์จะกำหนดให้รับประทานยาหรือให้ทางเส้นเลือดดำในขนาด 100 มก./กก. และ 20 มก./กก. ตามลำดับ อย่างไรก็ตาม เนื่องจากผู้ป่วยมีภูมิคุ้มกันบกพร่องร่วมด้วย ยาดังกล่าวจึงก่อให้เกิดผลข้างเคียงมากมาย ได้แก่ ผื่นผิวหนัง โลหิตจาง เม็ดเลือดขาวต่ำ เม็ดเลือดขาวต่ำ คลื่นไส้ อาการอาหารไม่ย่อย ดังนั้น ระยะเวลาการรักษาที่เหมาะสมคือ 2 สัปดาห์
ในกรณีที่รุนแรง Pentamidine จะถูกเพิ่มเข้าไปในยานี้ - ยาที่มีผลเฉพาะเจาะจงเนื่องจากมันทำลายระบบสืบพันธุ์ของ pneumocysts ใช้ในขนาด 4 มก. / กก. เมื่อเจือจางในกลูโคส 5% ระยะเวลาการรักษาคือ 2-3 สัปดาห์
นี่เป็นเพียงการบำบัดที่กระตุ้นอาการเท่านั้น แต่ยังมีการใช้ยาลดไข้ที่มีอาการ การบำบัดด้วยการล้างพิษ การดื่มน้ำให้เพียงพอ ยาต้านเชื้อรา และยาปฏิชีวนะสำหรับผู้ป่วยที่ติดเชื้อ HIV อีกด้วย
การป้องกันโรคปอดบวมมีความจำเป็นเนื่องจากโรคมีความซับซ้อนและผู้ป่วยบางรายมีอาการแทรกซ้อน วิธีการป้องกันอาจเป็นแบบไม่จำเพาะเจาะจงหรือแบบเฉพาะเจาะจงก็ได้ วิธีการป้องกันแบบไม่จำเพาะเจาะจงนั้นมีลักษณะเฉพาะคือการตรวจผู้ป่วยในกลุ่มเสี่ยงในกรณีที่มีข้อบ่งชี้ทางระบาดวิทยา รวมถึงการรักษาด้วยยาต้านไวรัสที่ถูกต้องและเหมาะสมในผู้ป่วยโรคเอดส์ สำหรับคนกลุ่มดังกล่าว กิจวัตรประจำวันที่ถูกต้อง โภชนาการที่เพียงพอ และการเลิกพฤติกรรมที่ไม่ดีนั้นมีความสำคัญอย่างยิ่ง
วิธีการป้องกันเฉพาะคือการใช้ยาที่ก่อให้เกิดโรค ยาที่ใช้ป้องกันและรักษาเหมือนกัน ข้อบ่งชี้ในการป้องกันเบื้องต้นคือระดับเซลล์ CD4 ต่ำกว่า 300 เพราะถือเป็นระดับความเสี่ยงต่อการติดเชื้อนิวโมซิสติส
โรคปอดบวมเป็นสาเหตุของโรคที่ซับซ้อนมาก ซึ่งจำเป็นต้องได้รับการวินิจฉัยในระยะเริ่มต้นและกำหนดการรักษาที่ถูกต้อง โดยไม่มีอาการทางคลินิกที่เฉพาะเจาะจง เนื่องจากผลที่ตามมาอาจร้ายแรงมาก โรคปอดบวมเกิดขึ้นในผู้ที่มีภูมิคุ้มกันบกพร่องขั้นต้นหรือขั้นที่สอง และอาการเหล่านี้มักรุนแรงร่วมกัน ดังนั้น ในผู้ป่วยบางกลุ่ม จึงจำเป็นต้องป้องกันโรคนี้ด้วยวิธีเฉพาะและไม่เฉพาะเจาะจง


 [
[