ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ออสเตียโอบลาสโตคลาสโตมา
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
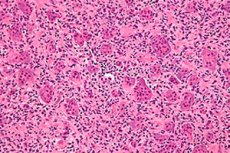
จำนวนผู้ป่วยโรคมะเร็งเพิ่มขึ้นอย่างต่อเนื่องทั่วโลก ในบรรดาโรคของโครงกระดูก เนื้องอกเซลล์ยักษ์ ออสทีโอคาสลาสโตมา (osteoclastoma) เป็นเนื้องอกชนิดไม่ร้ายแรงที่มักกลายเป็นเนื้อร้ายและสามารถทำลายกระดูกโครงกระดูกได้หลายชนิด [ 1 ] ภาพทางคลินิกเบื้องต้นของโรคนี้ไม่ได้สังเกตเห็น แต่เมื่อเวลาผ่านไป อาการบวมของกระดูกบริเวณใดบริเวณหนึ่งจะดึงดูดความสนใจ เนื้องอกจะค่อยๆ โตขึ้นโดยไม่เจ็บปวด การรักษาทางพยาธิวิทยาคือการผ่าตัด ซึ่งเกี่ยวข้องกับการนำเนื้องอกของเซลล์ออสทีโอคาสลาสโตมาออกจากเนื้อเยื่อที่แข็งแรง การรักษาอย่างทันท่วงทีจะถือว่าผลลัพธ์ของโรคนี้น่าพอใจ [ 2 ]
ระบาดวิทยา
คำอธิบายโดยละเอียดครั้งแรกของเนื้องอกนี้ได้รับจากศัลยแพทย์ชาวฝรั่งเศส August Nelaton ในศตวรรษที่ 19 การก่อตัวของเซลล์ยักษ์ถูกจัดอยู่ในประเภทของโรคกระดูกพรุนแบบมีเส้นใย พยาธิวิทยานี้ถูกเรียกด้วยคำต่างๆ เช่น เนื้องอกสีน้ำตาล ยักษ์โตมา ออสทีโอคลาสโตมา โรคกระดูกพรุนแบบมีเส้นใยเฉพาะที่ ซาร์โคมาเซลล์ยักษ์ ชื่อออสทีโอบลาสโตคลาสโตมาได้รับการแนะนำในศัพท์ทางการแพทย์โดยศาสตราจารย์ Rusakov
ปัจจุบัน ผู้เชี่ยวชาญไม่มีข้อสงสัยเกี่ยวกับต้นกำเนิดของเนื้องอกออสทีโอบลาสโตคลาสโตมา ซึ่งถือเป็นเนื้องอกของกระดูกที่พบบ่อยที่สุด โรคนี้เกิดขึ้นในผู้ชายและผู้หญิงในอัตราที่ใกล้เคียงกัน มีคำอธิบายเกี่ยวกับพยาธิวิทยาทางครอบครัวและทางพันธุกรรม
Osteoblastoclastoma สามารถเกิดขึ้นได้กับทุกช่วงอายุ มีรายงานกรณีที่ตรวจพบเนื้องอกทั้งในทารกอายุ 1 ขวบและผู้สูงอายุอายุ 70 ปี ตามสถิติ ผู้ป่วยมะเร็งชนิดนี้เกือบ 60% มีอายุระหว่าง 20-30 ปี
Osteoblastoclastoma เป็นเนื้องอกเดี่ยว มักเกิดขึ้นเดี่ยวๆ เนื้องอกประเภทนี้มักไม่เกิดขึ้นในเนื้อเยื่อกระดูกที่อยู่ติดกัน รอยโรคส่วนใหญ่มักจะลามไปยังกระดูกท่อยาว (เกือบ 75% ของกรณี) และกระดูกแบนและเล็กจะได้รับผลกระทบน้อยกว่าเล็กน้อย
กระดูกท่อยาวได้รับผลกระทบส่วนใหญ่ในบริเวณเอพิเมทาฟิซิส (ในวัยเด็ก - บริเวณเมทาฟิซิส) ไม่พบการเติบโตของเนื้องอกในเนื้อเยื่อของกระดูกอ่อนข้อต่อและเอพิฟิซิส ในกรณีน้อยกว่านั้น พยาธิวิทยาจะส่งผลต่อบริเวณไดอะฟิซิส (น้อยกว่า 1% ของกรณี)
Osteoblastoclastoma ของกระดูกใบหน้าคิดเป็นมากกว่า 20% ของเนื้องอกทั้งหมดที่พบในตำแหน่งนี้
แพทย์ผู้เชี่ยวชาญจะแยกความแตกต่างระหว่างออสทีโอบลาสโตคลาสโตมาชนิดร้ายแรงและชนิดไม่ร้ายแรง พยาธิวิทยาของมะเร็งพบได้น้อยในเด็ก
สาเหตุ กระดูกอ่อนและเนื้องอก
แพทย์ไม่สามารถระบุสาเหตุที่ชัดเจนของการเกิดโรคออสทีโอบลาสต์โทคลาสโตมาได้ เชื่อกันว่าการปรากฏของพยาธิวิทยาอาจได้รับอิทธิพลจาก:
- กระบวนการอักเสบที่ส่งผลต่อกระดูกและเยื่อหุ้มกระดูก
- การบาดเจ็บจากอุบัติเหตุหรือการบาดเจ็บซ้ำๆ ในบริเวณกระดูกเดียวกัน
- การฉายรังสีซ้ำๆ
- การหยุดชะงักของการสร้างกระดูกในช่วงก่อนคลอด
ในประมาณเจ็ดในสิบกรณี Osteoblastoclastoma จะส่งผลต่อกระดูกท่อที่ยาว แต่สามารถแพร่กระจายไปยังเอ็นและเนื้อเยื่ออ่อนบริเวณใกล้เคียงได้
หากพยาธิวิทยาเกิดขึ้นในบริเวณใบหน้าและขากรรไกร สาเหตุส่วนใหญ่มักเกิดจากการบาดเจ็บของกระดูกหรือกระบวนการติดเชื้อ เช่น หลังจากการถอนฟันหรือการตัดฟันออก แต่น้อยครั้งที่จะพบเนื้องอกในบริเวณกระดูกน่องและกระดูกแข้ง ซี่โครงและกระดูกสันหลัง
ผู้หญิงมักประสบปัญหาที่มือ นิ้วเท้า กระดูกต้นขา ข้อเข่า โดยเนื้องอกเซลล์ขนาดใหญ่ที่ก่อตัวขึ้นในเอ็นและเยื่อหุ้มข้อมีลักษณะเป็นก้อนเนื้อหนาแน่นในเนื้อเยื่ออ่อน โดยเนื้องอกดังกล่าวจะค่อยๆ ลุกลามไปยังกระดูกข้อต่อ ส่งผลให้กระดูกข้อต่อได้รับความเสียหายและถูกทำลาย
โดยทั่วไปสาเหตุของ osteoblastoclastoma ถือเป็นดังต่อไปนี้:
- การเปลี่ยนแปลงสมดุลของฮอร์โมน
- พยาธิวิทยาต่อมไร้ท่อ
- การสัมผัสกับอันตรายจากการทำงาน, นิสัยที่ไม่ดี;
- โภชนาการไม่ดี;
- การใช้ยาบางชนิดเป็นเวลานานหรือไม่ถูกต้อง
- รอยโรคจากปรสิต;
- การอยู่ในเขตกัมมันตภาพรังสีเป็นเวลานาน
การเปลี่ยนแปลงของ osteoblastoclastoma ชนิดไม่ร้ายแรงให้กลายเป็นเนื้องอกมะเร็งสามารถทำได้ภายใต้อิทธิพลของ:
- การบาดเจ็บที่เกิดขึ้นบ่อยครั้งบริเวณส่วนกระดูกที่เปลี่ยนแปลงทางพยาธิวิทยา
- การเปลี่ยนแปลงของฮอร์โมนอย่างรุนแรง (เช่น ในระหว่างตั้งครรภ์)
- การฉายรังสีซ้ำๆ
ปัจจัยต่างๆ ที่ระบุไว้ข้างต้นไม่จำเป็นต้องส่งผลให้เกิดพยาธิสภาพ แต่สามารถส่งผลกระทบเชิงลบต่อผู้ที่มีความเสี่ยงต่อการเกิดโรคออสเตียสบลาสต์โทลาสโตมาได้
ปัจจัยเสี่ยง
Osteoblastoclastoma มักเกิดขึ้นในผู้ป่วยที่มีอายุมากกว่า 10 ปี ส่วนในเด็กอายุน้อยกว่า 5 ปี พยาธิวิทยาจะพบได้น้อยมาก
ความเสี่ยงในการเกิดเนื้องอกเพิ่มขึ้นภายใต้อิทธิพลของปัจจัยต่อไปนี้:
- สภาพแวดล้อมที่ไม่เอื้ออำนวย การมีอันตรายต่ออาชีพและในบ้าน การมึนเมา โรคติดเชื้อเรื้อรัง การระบาดของปรสิต
- ประวัติการเจ็บป่วยด้วยมะเร็ง การฉายรังสีก่อนหน้านี้ (โดยเฉพาะอย่างยิ่งการฉายรังสีหลายรอบ) การได้รับรังสีในรูปแบบอื่น (รวมถึงการอาศัยหรือทำงานในพื้นที่ที่มีอันตรายจากรังสี)
- บาดเจ็บบ่อยๆ กระดูกหัก ฟกช้ำ กระดูกแตก
- ปัจจัยทางพันธุกรรม การเปลี่ยนแปลงหรือกลายพันธุ์ของยีน การวินิจฉัยมะเร็งในญาติใกล้ชิด
- ความผิดปกติแต่กำเนิดของกระดูก ความผิดปกติของโครงกระดูก
ปัจจัยด้านสิ่งแวดล้อมมักไม่ถือเป็นสาเหตุหลักและไร้ประโยชน์โดยสิ้นเชิง ปัญหาด้านสิ่งแวดล้อมส่งผลกระทบโดยตรงต่อคุณภาพอากาศ ผลิตภัณฑ์อาหาร ระบบน้ำในพื้นที่ ซึ่งส่งผลต่อสุขภาพอย่างหลีกเลี่ยงไม่ได้ ผลกระทบเชิงลบของรังสีอัลตราไวโอเลตสังเกตได้หากบุคคลไปเที่ยวชายหาดและสระว่ายน้ำกลางแจ้งเป็นเวลานานและถูกแดดเผาเป็นประจำ
อิทธิพลของสารก่อมะเร็งและรังสียังพบได้ในอุตสาหกรรมอันตรายหลายชนิดที่เกี่ยวข้องกับสารเคมี เช่น นิกเกิล แร่ใยหิน กรดซัลฟิวริก สารหนู รวมถึงการแปรรูปโลหะและพลาสติก
กลไกการเกิดโรค
เนื้องอกเซลล์ยักษ์เป็นเนื้องอกกระดูกที่มีโครงสร้างซับซ้อนและไม่ร้ายแรงซึ่งเกิดขึ้นไม่บ่อยนัก แม้ว่าเนื้องอกจะเป็นแหล่งของการแพร่กระจาย "ที่ไม่ร้ายแรง" และมักจะเปลี่ยนเป็นเนื้อเยื่อเกี่ยวพันหลังจากการฉายรังสี ในกรณีที่ไม่มีต้นกำเนิดทางเนื้อเยื่อที่ชัดเจน เนื้องอกเซลล์ยักษ์จะถูกตั้งชื่อตามลักษณะทางเนื้อเยื่อที่เฉพาะเจาะจง
ลักษณะทางสัณฐานวิทยาทั่วไปคือเนื้องอกเซลล์สโตรมาโมโนนิวเคลียร์ที่ไม่ร้ายแรงซึ่งมีเซลล์ยักษ์คล้ายกระดูกสลายตัวจำนวนมาก การศึกษาทางภูมิคุ้มกันเคมีและโมเลกุลของเนื้อเยื่อกระดูกสลายตัวแสดงให้เห็นประชากรเซลล์สโตรมาสองกลุ่ม กลุ่มหนึ่งประกอบด้วยเซลล์รูปกระสวยที่ขยายตัวซึ่งเป็นเครื่องหมายของต้นกำเนิดกระดูก [ 3 ],[ 4 ] ในขณะที่อีกกลุ่มหนึ่งประกอบด้วยเซลล์หลายเหลี่ยมที่ย้อมแอนติเจนโมโนไซต์/แมโครฟาจ CD14+/CD68+ [ 5 ]
ลักษณะทางพยาธิวิทยาหลักของ osteoblastoclastoma:
- เนื้องอกประกอบด้วยเซลล์ 2 ประเภท ได้แก่ เซลล์ยักษ์ที่มีหลายนิวเคลียสและเซลล์โมโนนิวเคลียร์ขนาดเล็ก
- ส่วนที่ได้รับผลกระทบบ่อยที่สุด ได้แก่ ส่วนปลายของกระดูกต้นขา ส่วนต้นของกระดูกแข้ง ส่วนปลายของกระดูกเรเดียส ตลอดจนกระดูกเชิงกรานและกระดูกสะบัก (ส่วนน้อยคือ กระดูกสันหลัง)
- รอยโรคส่วนใหญ่เกิดขึ้นแบบแยกตัวและโดดเดี่ยว
- เนื้องอกจะอยู่ในบริเวณเอพิฟิซิสหรือเมทาฟิซิส ซึ่งบวมขึ้นอย่างเห็นได้ชัด และผิดรูปเป็นรูปปุ่มขนาดใหญ่หรือซีกโลก
- กระบวนการทางพยาธิวิทยาไปถึงกระดูกอ่อนข้อและถูกขัดขวาง
- เนื้องอกเติบโตในทุกทิศทาง แต่การเจริญเติบโตหลักจะสังเกตเห็นตามแนวแกนกระดูกยาวในทิศทางของไดอะฟิซิส
- มิติตามขวางเพิ่มขึ้นตามเส้นผ่านศูนย์กลางมากกว่าสามเท่า
- ในรูปแบบเซลล์ของ osteoblastoclastoma เนื้องอกประกอบด้วยห้องที่แยกจากกันด้วยสิ่งกั้นแบบสมบูรณ์และแบบบางส่วน (เช่น ฟองสบู่หรือรังผึ้งที่ไม่สม่ำเสมอ)
- มีการแตกของเปลือกสมอง บวมจากด้านใน บางลง โดยไม่มีชั้นเยื่อหุ้มกระดูก
- หาก osteoblastoclastoma มีขนาดใหญ่พอสมควร เปลือกเซลล์ก็จะถูกดูดซึมกลับ และเนื้องอกจะถูกล้อมรอบด้วยแคปซูลเปลือกบาง ๆ ซึ่งประกอบด้วยผนังของห้องผิวเผิน
- ในรูปแบบที่สลายกระดูก ไม่มีรูปแบบห้อง ข้อบกพร่องของกระดูกจะเป็นเนื้อเดียวกัน
- ตำหนิขอบรูปจานรอง
- สังเกตการดูดซึมของชั้นคอร์เทกซ์ เปลือกจะแหลมขึ้นที่แนวความเสียหาย โดยไม่ทำลายชั้นเยื่อหุ้มกระดูก
- ข้อบกพร่องมีรูปร่างที่ชัดเจน
- พบกระดูกหักทางพยาธิวิทยาในผู้ป่วยร้อยละ 12
Osteoblastoclastoma มีผลต่อบริเวณที่มีไขกระดูกไมอีลอยด์จำนวนมาก มักตรวจพบความโค้งที่เด่นชัดและกระดูกสั้นลง โดยเฉพาะในกรณีที่วินิจฉัยและรักษาล่าช้า ในกรณีส่วนใหญ่ เนื้องอกจะอยู่ในตำแหน่งที่ผิดปกติ โดยกระดูกส่วนปลายถูกทำลายเกือบทั้งหมด เมื่อตรวจด้วยรังสี จะพบเนื้องอกที่ชั้นกระดูกใต้กระดูกอ่อน ในเกือบครึ่งหนึ่งของกรณี เนื้องอกจะได้รับผลกระทบที่ปลายกระดูกทั้งหมด ซึ่งจะบวม ชั้นคอร์เทกซ์ถูกทำลาย และรอยโรคจะขยายออกไปเกินขอบเขตของกระดูก
ปัจจุบัน osteoblastoclastoma มักไม่ถือเป็นเนื้องอกชนิดไม่ร้ายแรง แต่จัดอยู่ในประเภทเนื้องอกร้ายแรง เนื่องมาจากความไม่สามารถคาดเดาได้และมีความน่าจะเป็นที่จะกลายพันธุ์เป็นมะเร็งสูง
อาการ กระดูกอ่อนและเนื้องอก
อาการทางคลินิกในวัยเด็กและวัยชรานั้นแทบจะเหมือนกัน อาการแรกๆ ไม่สามารถตรวจพบได้ทันที เนื่องจากออสเตียบลาสโตคลาสโตมาจะพัฒนาขึ้นในระยะแฝงในช่วงแรก และสามารถตรวจพบได้หลังจากเริ่มเกิดขึ้นเพียงเกือบหนึ่งปีเท่านั้น
ผู้เชี่ยวชาญแบ่งอาการออกเป็นอาการทั่วไปและอาการเฉพาะที่ อาการทั่วไปมักมาพร้อมกับเนื้องอกกระดูกชนิดร้ายแรง ส่วนอาการเฉพาะที่มักพบในเนื้องอกชนิดไม่ร้ายแรง
อาการทั่วไปไม่ได้ขึ้นอยู่กับตำแหน่งของกระดูกที่ได้รับผลกระทบ:
- อาการปวดรุนแรงบริเวณที่เกิดเนื้องอก;
- การคลำโดยการบดเคี้ยว บ่งบอกถึงการเจริญเติบโตของเนื้องอก และการทำลายของส่วนกระดูก
- การปรากฏของเครือข่ายของเรือเหนือจุดโฟกัสของโรค
- อาการท้องอืดเพิ่มขึ้นอย่างต่อเนื่อง
- อาการปวดเพิ่มมากขึ้นเมื่อเนื้องอกโตขึ้น
- การด้อยประสิทธิภาพของการทำงานของกล้ามเนื้อและข้อต่อบริเวณใกล้ที่ได้รับผลกระทบ
- การขยายตัวของต่อมน้ำเหลืองบริเวณใกล้เคียง
- อาการไม่สบายทั่วไป, อาการเหนื่อยล้า;
- การเพิ่มขึ้นของอุณหภูมิร่างกาย;
- อาการเบื่ออาหาร, น้ำหนักลด;
- ความเฉยเมย, ความไร้หนทาง
อาการเฉพาะที่นั้น "สัมพันธ์" กับตำแหน่งของกระดูกที่ได้รับผลกระทบ ตัวอย่างเช่น หากเกิดออสทีโอบลาสโตคลาสโตมาในขากรรไกรข้างใดข้างหนึ่ง ความสมมาตรของใบหน้าจะค่อยๆ ถูกทำลาย ผู้ป่วยจะเริ่มมีปัญหาในการพูด การเคี้ยว และบางครั้งฟันจะหลวมและหลุดออกมา ในรายที่รุนแรง อาจเกิดบริเวณเนื้อตายและรูรั่ว
เนื้องอกเซลล์ยักษ์ 90% มีลักษณะเฉพาะที่บริเวณเอพิฟิซิส เนื้องอกมักจะขยายไปถึงกระดูกใต้กระดูกอ่อนของข้อต่อหรือแม้กระทั่งชิดกับกระดูกอ่อน ข้อต่อและ/หรือแคปซูลของเนื้องอกจะไม่ค่อยได้รับผลกระทบ ในกรณีที่เกิดออสทีโอคลาสโตมาในเด็ก เนื้องอกมักจะอยู่ในเมทาฟิซิส [ 6 ], [ 7 ] บริเวณที่พบได้บ่อยที่สุดตามลำดับจากมากไปน้อยคือกระดูกต้นขาส่วนปลาย กระดูกแข้งส่วนต้น กระดูกเรเดียสส่วนปลาย และกระดูกเชิงกราน [ 8 ] ออสทีโอคลาสโตมา 50% เกิดขึ้นที่บริเวณหัวเข่า บริเวณอื่นๆ ที่พบได้บ่อย ได้แก่ หัวกระดูกน่อง กระดูกต้นขาส่วนต้น และกระดูกต้นแขนส่วนต้น ตำแหน่งของอุ้งเชิงกรานพบได้น้อย [ 9 ], [ 10 ] เป็นที่ทราบกันดีว่าออสทีโอคลาสโตมามีตำแหน่งศูนย์กลางหลายจุด หรือลักษณะที่ออสทีโอคลาสโตปรากฏพร้อมกันในบริเวณโครงกระดูกต่างๆ แต่พบได้น้อยมาก [ 11 ], [ 12 ]
หากเกิดออสทีโอบลาสโตคลาสโตมาในขา การเดินของผู้ป่วยจะเปลี่ยนไป เมื่อเวลาผ่านไป กล้ามเนื้อบริเวณขาส่วนล่างที่เสียหายจะฝ่อลง ทำให้เดินได้ยากขึ้น ในบางกรณี อาจเกิดกระบวนการเสื่อมของกระดูก กระดูกจะบางลง อาจเกิดกระดูกหักจากพยาธิสภาพ ร่วมกับอาการปวดอย่างรุนแรงและเนื้อเยื่อบวม อาจเกิดภาวะแทรกซ้อนในรูปแบบของเลือดออก เลือดออกเป็นเลือด และเนื้อเยื่ออ่อนตาย
หาก osteoblastoclastoma เกิดขึ้นในบริเวณกระดูกต้นแขนหรือกระดูกต้นขา ทักษะการเคลื่อนไหวของนิ้วมือและการทำงานโดยรวมของแขนขาที่ได้รับผลกระทบก็จะลดลง
เมื่อกระบวนการเนื้องอกกลายเป็นมะเร็ง อาการของผู้ป่วยจะแย่ลง อาการต่อไปนี้น่าสังเกต:
- มีอาการปวดบริเวณกระดูกที่ได้รับความเสียหายเพิ่มมากขึ้น;
- เนื้องอกมีการเจริญเติบโตอย่างต่อเนื่อง
- เนื้อเยื่อกระดูกถูกทำลาย พื้นที่ที่ถูกทำลายจะขยายออก
- โฟกัสของเนื้องอกสูญเสียขอบเขตที่ชัดเจน
- ชั้นเปลือกสมองจะถูกทำลาย
มีเพียงผู้เชี่ยวชาญเท่านั้นที่สามารถมองเห็นการเปลี่ยนแปลงดังกล่าวได้เมื่อทำการวินิจฉัยเครื่องมือ
เนื้องอกกระดูกอ่อนชนิดไม่ร้ายแรงมีลักษณะเฉพาะคือมีระยะแฝงหรือไม่มีอาการ อาการปวดจะเกิดขึ้นเฉพาะในช่วงที่พยาธิวิทยาดำเนินไป หลังจากนั้นหลายเดือน ผู้ป่วยจะเริ่มมีอาการปวดร้าว ในผู้ป่วยจำนวนมาก อาการบ่งชี้แรกของโรคคือกระดูกหักจากพยาธิวิทยา เมื่อได้รับการวินิจฉัย ผู้ป่วยที่เป็นเนื้องอกกระดูกอ่อนประมาณ 12% จะมีกระดูกหักจากพยาธิวิทยา [ 13 ], [ 14 ] เชื่อกันว่าการมีกระดูกหักจากพยาธิวิทยาบ่งชี้ว่าเป็นโรคร้ายแรง มีความเสี่ยงสูงที่จะกลับมาเป็นซ้ำในบริเวณเดิมและแพร่กระจาย [ 15 ]
เมื่อออสทีโอบลาสโตคลาสโตมากลายเป็นมะเร็ง เนื้องอกที่ก่อนหน้านี้แทบมองไม่เห็นจะเจ็บปวด และมีอาการระคายเคืองที่ปลายประสาท หากเนื้องอกเป็นมะเร็งเป็นหลัก อาการปวดจะรุนแรงและทุพพลภาพ และมีอาการทางระบบประสาทที่แย่ลงอย่างรวดเร็ว
ออสทีโอบลาสโตคลาสโตมาในเด็ก
อาการทางคลินิกของออสเตียบลาสโตคลาสโตมาชนิดไม่ร้ายแรงแต่ละชนิดมักจะแตกต่างกันออกไป โดยออสเตียบลาสโตคลาสโตมาชนิดซีสต์จะไม่แสดงอาการเป็นเวลานาน และใน 50% ของกรณีจะตรวจพบได้ก็ต่อเมื่อมีการเกิดกระดูกหักทางพยาธิวิทยาเท่านั้น กระบวนการของเนื้องอกจะตรวจพบได้ก็ต่อเมื่อเนื้อเยื่อภายในกระดูกขยายตัวอย่างรุนแรง โดยอาจเกิดกลุ่มอาการปวดได้ การยื่นออกมาของกระดูกจะเกิดขึ้นก็ต่อเมื่อเนื้อเยื่อขยายตัวอย่างเห็นได้ชัดเท่านั้น ผู้ป่วยจะมีเครือข่ายหลอดเลือดดำที่ขยายใหญ่ขึ้น ทำให้ข้อต่อเคลื่อนไหวได้จำกัด ออสเตียบลาสโตคลาสโตมาชนิดสลายตัวมีลักษณะเด่นคือ เจริญเติบโตเร็วขึ้น มีอาการปวดเร็ว แต่เกิดการหดเกร็งน้อยลง
ส่วนใหญ่แล้ว ในวัยเด็ก กระดูกอ่อนออสทีโอบลาสโตคลาสโตมาจะส่งผลต่อเมทาฟิซิสส่วนบนของกระดูกต้นแขนและกระดูกต้นขา แต่น้อยครั้งกว่านั้น จะพบรอยโรคที่เมทาฟิซิสส่วนล่างของกระดูกต้นขา กระดูกแข้งและกระดูกน่อง ในรูปแบบไลติก กระดูกอ่อนเอพิฟิซิสอาจถูกทำลายและแพร่กระจายไปยังเอพิฟิซิสต่อไปโดยไม่ทะลุเข้าไปในข้อต่อ (กระดูกอ่อนข้อต่อยังคงสภาพเดิม) ในรูปแบบซีสต์ที่มีอาการรุนแรง เนื้องอกจะเติบโตที่ส่วนกลางของไดอะฟิซิส โดยชั้นคอร์เทกซ์จะบางลงอย่างรวดเร็วและกระดูกจะบวม
Osteoblastoclastomas ในเด็ก ส่วนใหญ่ มักไม่ร้ายแรง แต่ก็สามารถทำให้กระดูกถูกทำลายได้อย่างมาก เมื่อกระดูกอ่อนเอพิฟิเซียลเติบโต การเจริญเติบโตของบริเวณแขนขาจะช้าลง อาจทำให้เกิดกระดูกหักจากพยาธิสภาพ ข้อเทียมที่มีข้อบกพร่องของกระดูกอย่างชัดเจน และกลุ่มอาการปวดได้
ในกระบวนการร้ายแรง เนื้องอกของเนื้อเยื่อกระดูกจะก่อตัวขึ้น โดยมีลักษณะเด่นคือมีการเจริญเติบโตอย่างรวดเร็วและกระดูกถูกทำลายอย่างชัดเจน สำหรับการวินิจฉัยแยกโรค เด็กๆ จะต้องเข้ารับการตรวจทางเนื้อเยื่อวิทยา
ขั้นตอน
ผู้เชี่ยวชาญแยกความแตกต่างระหว่างระยะไลติกและระยะเซลล์-เนื้อเยื่อในการพัฒนาของออสเตียสบลาสต์โทคลาสโตมา
- ระยะเซลล์-เนื้อเยื่อมีลักษณะเฉพาะคือมีการก่อตัวของจุดทำลายเนื้อเยื่อกระดูกที่แยกจากกันด้วยแผ่นกั้น
- ระยะไลติกมีลักษณะเฉพาะคือมีการสร้างจุดทำลายล้างอย่างต่อเนื่อง ซึ่งอยู่ไม่สมมาตรเมื่อเทียบกับแกนกลางของกระดูก เมื่อเนื้องอกโตขึ้น เนื้องอกอาจแพร่กระจายไปทั่วหน้าตัดของกระดูก
อาการทั่วไปของออสทีโอบลาสต์โทมาคือ การแยกตัวของโฟกัสที่ทำลายออกจากส่วนที่แข็งแรงของกระดูก ช่องไขกระดูกจะถูกแยกออกจากเนื้องอกด้วยแผ่นปิด
รูปแบบ
ขึ้นอยู่กับข้อมูลทางคลินิกและทางรังสีวิทยาและลักษณะทางสัณฐานวิทยา ประเภทพื้นฐานของ osteoblastoclastoma ต่อไปนี้จะถูกแยกแยะ:
- ประเภทเซลล์พบได้ในผู้ป่วยวัยกลางคนและผู้สูงอายุเป็นส่วนใหญ่ เนื้องอกจะพัฒนาช้าๆ และในที่สุดก็เผยให้เห็นเป็นอาการบวมหนาแน่นที่มีพื้นผิวเป็นปุ่มโดยไม่มีความเป็นไปได้ที่จะจำกัดจากกระดูกที่แข็งแรง เมื่ออยู่ในบริเวณขากรรไกร เนื้องอกจะมีรูปร่างคล้ายกระสวย ตำแหน่งของฟันจะไม่เปลี่ยนแปลง เนื้อเยื่อที่ปกคลุมเซลล์ออสทีโอบลาสโตคลาสโตมาจะมีลักษณะซีด เมื่อดูจากภาพรังสี จะพบเงาจากการก่อตัวของซีสต์และเซลล์จำนวนมากที่แยกจากกันด้วยสิ่งกีดขวาง ไม่พบปฏิกิริยาใดๆ จากเยื่อหุ้มกระดูก
- รูปแบบซีสต์ของออสทีโอบลาสโตคลาสโตมาในระยะแรกจะทำให้เกิดความรู้สึกเจ็บปวด เมื่อคลำเนื้องอก จะเห็นบริเวณบางส่วนที่อ่อนตัว และมีอาการ "กรอบแกรบ" กระดูกเหนือเนื้องอกจะบางลง มีลักษณะโค้งมนและโค้งมน เมื่อดูเอกซเรย์ จะเห็นว่ารอยโรคมีลักษณะคล้ายซีสต์หรืออะมีโลบลาสโตมาที่เกิดจากฟัน
- พยาธิวิทยาประเภทไลติกค่อนข้างหายาก โดยเฉพาะในเด็กและวัยรุ่น เนื้องอกเติบโตค่อนข้างเร็ว เมื่อชั้นเปลือกสมองบางลง อาการปวดจะปรากฏขึ้น ในตอนแรกจะเริ่มรบกวนขณะพักผ่อน จากนั้นจึงเริ่มเมื่อคลำบริเวณที่ได้รับผลกระทบ สังเกตเห็นการขยายตัวของเครือข่ายหลอดเลือดเหนือบริเวณเนื้องอก เมื่อโฟกัสทางพยาธิวิทยาอยู่ที่บริเวณขากรรไกร ฟันจะคดและหลวม อาจเกิดการแตกร้าวจากพยาธิวิทยาได้ ภาพเอกซเรย์แสดงให้เห็นโซนแห่งการตรัสรู้ที่ไม่มีโครงสร้าง
เมื่อพิจารณาจากระดับความร้ายแรง ออสทีโอบลาสโตคลาสโตมาจะแบ่งออกเป็นเนื้องอกชนิดไม่ร้ายแรง (ไม่มีความผิดปกติของเซลล์) เนื้องอกชนิดร้ายแรงขั้นต้น และเนื้องอกชนิดร้ายแรง (เปลี่ยนจากเนื้องอกชนิดไม่ร้ายแรง)
พยาธิวิทยาแบ่งออกเป็นประเภทต่าง ๆ ตามตำแหน่ง ดังนี้
- รูปร่างรอบนอกของ osteoblastoclastoma บนขากรรไกรบนไม่มีลักษณะทางสัณฐานวิทยาพิเศษใดๆ และตั้งอยู่บนเหงือก
- รูปแบบตรงกลางจะอยู่ภายในโครงสร้างของกระดูก และแตกต่างจากรูปแบบรอบนอก ตรงที่มีบริเวณที่มีเลือดออก ซึ่งทำให้เนื้องอกมีสีน้ำตาล เนื้องอกประกอบด้วยก้อนเนื้อก้อนเดียว
- เนื้องอกกระดูกของขากรรไกรล่างจะอยู่ในความหนาของเนื้อเยื่อกระดูก ในบริเวณฟันกรามและฟันกรามน้อย เนื้องอกจะเติบโตภายในเวลาหลายปี (โดยเฉลี่ย 3-10 ปี) โดยจะมาพร้อมกับความผิดปกติของข้อต่อขากรรไกร
- เนื้องอกกระดูกขากรรไกรบนมีลักษณะเด่นคือขากรรไกรที่ได้รับผลกระทบยื่นออกมา ฟันโยก และใบหน้าไม่สมมาตร เนื้องอกจะเติบโตช้าและไม่เจ็บปวด
- กระดูกอ่อนกระดูกต้นขาเป็นตำแหน่งที่พบได้บ่อยที่สุด โดยจะเกิดความเสียหายต่อบริเวณการเจริญเติบโตของกระดูก ได้แก่ กระดูกต้นขาส่วนใหญ่ คอ และส่วนหัวของกระดูกต้นขา ส่วนกระดูกต้นขาส่วนเล็กมักได้รับผลกระทบ (แยกส่วน) น้อยกว่านั้น พยาธิสภาพจะมาพร้อมกับอาการปวด กระดูกผิดรูป และกระดูกหักจากพยาธิสภาพ
- กระดูกอ่อนกระดูกเชิงกรานมักเกิดที่ฐานของกระดูกเชิงกราน นอกจากนี้ยังอาจเกิดกับกระดูกอ่อนรูปตัว Y ได้ด้วยการทำลายกิ่งแนวนอนของกระดูกหัวหน่าวหรือกิ่งลงของกระดูกเชิงกราน ในระยะแรกพยาธิวิทยาจะไม่มีอาการใดๆ จากนั้นจะเกิดอาการปวดเมื่อออกแรงและเดินกะเผลก
ภาวะแทรกซ้อนและผลกระทบ
ผลที่ไม่พึงประสงค์มากที่สุดของออสทีโอบลาสต์โทคลาสโตมาชนิดไม่ร้ายแรงคือความร้ายแรงหรือความร้ายแรงของเนื้องอก เนื้องอกเซลล์ยักษ์ชนิดร้ายแรงนั้นพบได้น้อย จากการวิเคราะห์การศึกษาพบว่ามีอัตราการเกิดมะเร็งขั้นต้นอยู่ที่ 1.6% และมะเร็งขั้นที่สองอยู่ที่ 2.4% ตรวจพบการเจริญเติบโตที่แทรกซึม ต่อมน้ำเหลืองที่ใกล้ที่สุดได้รับผลกระทบ และการแพร่กระจายอาจลุกลาม [ 16 ]
เซลล์กระดูกยักษ์มะเร็งสามารถก่อให้เกิดการแพร่กระจายประเภทต่อไปนี้:
- ร้อน (พัฒนาอย่างรวดเร็ว ทำลายเนื้อเยื่อโดยรอบอย่างแข็งขัน)
- เย็น (ไม่มีการพัฒนาเฉพาะเจาะจง มีอยู่ในสถานะเฉยเป็นเวลานาน แต่มีความสามารถที่จะเปลี่ยนเป็น “ร้อน” ได้)
- ใบ้ (มีอยู่ในสถานะของอะนาไบโอติก อะนาไบโอติก และตรวจพบโดยบังเอิญ)
มะเร็งกระดูกชนิดร้ายแรงสามารถเกิดขึ้นได้ 3 รูปแบบ:
- เนื้องอกมะเร็งชนิดร้ายแรงจะยังคงโครงสร้างหลักเอาไว้ แต่มีองค์ประกอบโมโนนิวเคลียร์ที่ผิดปกติและมีการแบ่งเซลล์แบบไมโทซิสอยู่ในนั้นด้วย
- อาการร้ายของเนื้องอกชนิดไม่ร้ายแรงที่มีการพัฒนาเป็นเซลล์รูปกระสวยหรือเนื้อเยื่อก่อกระดูก
- มะเร็งร้ายที่เกิดขึ้นภายหลังการรักษาครั้งก่อน โดยเฉพาะหลังจากการแทรกแซงที่ไม่รุนแรงหรือการฉายรังสีที่ไม่สมเหตุสมผล ในสถานการณ์เช่นนี้ มะเร็งซาร์โคมาเซลล์หลายรูปแบบที่มีการแพร่กระจายไปยังปอดมักเกิดขึ้นบ่อยที่สุด
โดยทั่วไปแล้วออสทีโอคลาสลาสโตมาชนิดร้ายแรงจะถือว่าเป็นซาร์โคมาชนิดเกรดสูง [ 17 ] อย่างไรก็ตาม ข้อมูลจากการศึกษาวิจัยชี้ให้เห็นว่าออสทีโอคลาสลาสโตมาชนิดร้ายแรงมีลักษณะเหมือนซาร์โคมาชนิดเกรดต่ำหรือปานกลาง [ 18 ] การแพร่กระจายเกิดขึ้นในผู้ป่วยที่เป็นออสทีโอบลาสต์โทคลาสโตมา 1–9% และการศึกษาในช่วงก่อนหน้านี้บางกรณีได้เชื่อมโยงอุบัติการณ์ของการแพร่กระจายกับการเติบโตอย่างรวดเร็วและการกลับมาเป็นซ้ำในบริเวณนั้น [ 19 ], [ 20 ]
หลังจากการผ่าตัด ผู้ป่วยที่มีความสามารถในการทำงานที่จำกัดหรือสูญเสียไป จะได้รับการกำหนดกลุ่มความพิการที่เหมาะสม
การวินิจฉัย กระดูกอ่อนและเนื้องอก
ในการวินิจฉัยโรค osteoblastoclastoma จำเป็นต้องใช้วิธีการดังต่อไปนี้:
- การซักถามคนไข้ การตรวจอย่างละเอียดและคลำบริเวณกระดูกที่ได้รับผลกระทบ การตรวจประวัติทางการแพทย์
- การวินิจฉัยทางห้องปฏิบัติการและเครื่องมือ การศึกษาด้านสัณฐานวิทยา
เมื่อทำการตรวจประวัติทางพยาธิวิทยา แพทย์จะสังเกตอาการเริ่มแรกของเนื้องอก การมีและลักษณะของความเจ็บปวด โรคและการบาดเจ็บก่อนหน้านี้ การรักษาก่อนหน้านี้ และสภาพทั่วไป นอกจากนี้ ยังจำเป็นต้องชี้แจงสภาพของระบบทางเดินปัสสาวะ ระบบสืบพันธุ์ ระบบทางเดินหายใจ ตับและไต ต่อมน้ำเหลือง และการวินิจฉัยด้วยอัลตราซาวนด์ของอวัยวะภายในด้วย
ผู้ป่วยทุกรายจะต้องได้รับการตรวจเลือดและปัสสาวะเพื่อตรวจหาโปรตีนและเศษส่วน กรดไซอาลิก ฟอสฟอรัส และแคลเซียม จำเป็นต้องตรวจหาการทำงานของเอนไซม์ฟอสฟาเทส ทำการทดสอบไดฟีนิล ประเมินโปรตีนซีรีแอคทีฟ เป็นต้น ควรสังเกตว่าตัวบ่งชี้ทางห้องปฏิบัติการสำหรับเนื้องอกในกระดูกมักไม่จำเพาะ แต่สามารถช่วยในการวินิจฉัยแยกโรคได้ ตัวอย่างเช่น ในกรณีของออสเตียบลาสโตคลาสโตมาที่เป็นมะเร็ง อาจมีการเปลี่ยนแปลงต่างๆ เช่น เม็ดเลือดขาวสูง ESR สูงขึ้น โปรตีนในเลือดลดลงและธาตุเหล็กที่ไม่ใช่ฮีโมโกลบิน กรดไซอาลิกเพิ่มขึ้น และฟอสฟาเทสด่าง ออกซีโพรลีนและเฮกโซไคเนสปรากฏในปัสสาวะ ระดับฟอสฟอรัสและแคลเซียมเพิ่มขึ้นในซีรั่มเลือด
การศึกษาทั่วไปสำหรับผู้ป่วยที่สงสัยว่าเป็นกระดูกอ่อน ได้แก่ การเอกซเรย์แบบทั่วไปและการเอกซเรย์แบบเจาะจง การเอกซเรย์ช่วยให้ระบุตำแหน่ง ขนาด และลักษณะของกระบวนการเกิดโรคได้แม่นยำยิ่งขึ้น และสามารถระบุการแพร่กระจายของโรคไปยังอวัยวะและเนื้อเยื่อโดยรอบได้ การเอกซเรย์คอมพิวเตอร์ช่วยให้ตรวจสอบการทำลายทางพยาธิวิทยาในระดับลึกและระบุขนาดของรอยโรคภายในกระดูกได้ อย่างไรก็ตาม การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าถือว่าให้ข้อมูลได้มากกว่า โดยแพทย์สามารถสร้างภาพเชิงพื้นที่ซึ่งรวมถึงภาพสามมิติได้จากข้อมูลที่ได้รับระหว่างการศึกษา
ระหว่างการตรวจทางสัณฐานวิทยา จะมีการศึกษาเนื้อเยื่อที่ได้จากการดูดและการเจาะกระโหลกศีรษะเพื่อตรวจ หรือบริเวณกระดูกที่ตัดออกร่วมกับกระดูกอ่อนออสทีโอบลาสต์โทคลาสโตมา การเจาะชิ้นเนื้อจะดำเนินการโดยใช้เข็มพิเศษ และเจาะเนื้องอกภายใต้การสังเกตด้วยรังสีเอกซ์
ระหว่างการตรวจเอกซเรย์กระดูกท่อยาว พบว่าผู้ป่วยมีจุดทำลายกระดูกโดยสลายตัว โดยอยู่บริเวณเอพิฟิซิสในลักษณะผิดปกติ ในทางพลวัต พยาธิวิทยาจะแยกออกไปที่กระดูกอ่อนข้อต่อ รวมถึงกระดูกเมทาฟิซิส และอาจครอบคลุมพื้นที่หน้าตัดทั้งหมด (ซึ่งมักพบในออสทีโอบลาสโตคลาสโตมาของส่วนหัวของกระดูกน่องและกระดูกเรเดียส) ชั้นคอร์เทกซ์จะบางลง บวมขึ้นมาก และมักตรวจพบการทำลายบางส่วน ในกระบวนการที่ไม่ร้ายแรง จะไม่มีปฏิกิริยาต่อเยื่อหุ้มกระดูก ขอบเขตระหว่างเนื้องอกและสารที่เป็นรูพรุนจะพร่ามัว ไม่มีความชัดเจน ในกรณีส่วนใหญ่ จะไม่มีขอบเขตสเคลอโรซิส
ในกรณีของความเสียหายของไขสันหลัง เนื้องอกจะอยู่ในกระดูกสันหลังส่วนลำตัวใน 80% ของกรณี ลำตัวที่มีส่วนโค้งและส่วนกระดูกอาจได้รับผลกระทบ บางครั้งกระดูกสันหลังหลายชิ้น ส่วนซี่โครง และข้อต่อกระดูกเชิงกรานอาจมีส่วนเกี่ยวข้องในกระบวนการทางพยาธิวิทยา จุดทำลายล้างอาจมีโครงสร้างเซลล์หรือโครงสร้างไลติก
เมื่อศึกษาภาพแบบเลเยอร์บน CT จะสามารถระบุการทำลายส่วนโค้งด้วยกระบวนการตามขวาง ซึ่งไม่สามารถมองเห็นได้บนเอกซเรย์ทั่วไป การใช้ MRI ช่วยให้เราตรวจสอบผลกระทบของเนื้องอกต่อไขสันหลังได้ [ 21 ], [ 22 ]
เนื้องอกกระดูกอ่อนชนิดร้ายแรงชนิดปฐมภูมิจะมีลักษณะเป็นก้อนเนื้อที่ถูกทำลายด้วยแรงสลายตัว โดยมีขอบเขตที่ไม่ชัดเจน ในบางกรณี โครงสร้างจะมีลักษณะเป็นตาข่ายหยาบ บริเวณกระดูกที่ได้รับผลกระทบจะ "บวม" และชั้นคอร์เทกซ์จะบางลงอย่างรุนแรงและถูกทำลายในภายหลัง แผ่นคอร์เทกซ์มีลักษณะไม่สม่ำเสมอจากด้านใน อาจเกิดปฏิกิริยาต่อเยื่อหุ้มกระดูกได้
ในการเปลี่ยนแปลงของเนื้องอกกระดูกอ่อนในระยะเริ่มต้นที่ไม่ร้ายแรง เนื้องอกจะเผยให้เห็นโครงสร้างตาข่ายขนาดใหญ่ ตาข่ายขนาดเล็ก หรือโครงสร้างที่ทำลายล้างของจุดทำลายล้าง บริเวณกระดูกที่ได้รับผลกระทบจะ "บวม" ชั้นเปลือกสมองจะบางมาก โดยมีโครงร่างที่ไม่สม่ำเสมอที่ด้านใน การทำลายชั้นเปลือกสมองอาจเกิดขึ้นได้ ปฏิกิริยาของเยื่อหุ้มกระดูก (Codman's Peak ที่อ่อนแอ) มีลักษณะเหมือนเยื่อหุ้มกระดูกอักเสบแบบโป่งพอง
เพื่อตรวจหาการแพร่กระจายที่อาจเกิดขึ้น แพทย์จึงกำหนดให้ทำการอัลตราซาวนด์เพื่อช่วยศึกษาสภาพของอวัยวะภายใน
ขั้นตอนสุดท้ายของการวินิจฉัยเนื้องอกในกระดูกคือ การระบุทางเนื้อเยื่อวิทยาและการตรวจเซลล์วิทยาจากสเมียร์ โดยจะทำการตัดชิ้นเนื้อ (แบบเปิดหรือแบบเจาะ) เพื่อตรวจ
การวินิจฉัยที่แตกต่างกัน
เนื้องอกกระดูกชนิดไม่ร้ายแรงต้องได้รับการแยกความแตกต่างจากโรคอื่นๆ ที่แสดงสัญญาณของซีสต์ในกระดูกหรือการแตกของเนื้อเยื่อจากภาพรังสีวิทยา โรคเหล่านี้ได้แก่:
- โรคเส้นใยเจริญผิดปกติ
- เนื้อเยื่อกระดูกชนิดสลายตัว
- ภาวะกระดูกพาราไทรอยด์เสื่อม
- จุดศูนย์กลางของวัณโรคกระดูก;
- ซีสต์หลอดเลือดโป่งพอง
หากมีรอยโรคในกระดูกขนาดใหญ่และลุกลาม ควรสงสัยว่าเป็นออสทีโอบลาสโตคลาสโตมา เนื้องอกนี้มีลักษณะเฉพาะคือไม่มีกระดูกพรุนโดยรอบ มีกระบวนการทำลายจากเมทาฟิซิส และพยาธิวิทยาแทรกซึมเข้าสู่เอพิฟิซิสในระยะหลัง
สามารถแยกความแตกต่างระหว่างภาวะกระดูกพาราไทรอยด์ผิดปกติจากภาวะกระดูกอ่อนกระดูกเปิด (osteblastoclastoma) ได้ด้วยการใช้เอกซเรย์และการศึกษาทางชีวเคมีเท่านั้น
อาจเกิดความยากลำบากในระหว่างการวินิจฉัย osteoblastoclastoma ของกระดูกท่อที่ยาว เช่นเดียวกับเมื่อแยกความแตกต่างระหว่างโรคจากเนื้อเยื่อกระดูกสร้างกระดูกหรือถุงน้ำ (กระดูกหรือหลอดเลือดโป่งพอง)
ตำแหน่งที่พบซีสต์หลอดเลือดโป่งพองส่วนใหญ่คือบริเวณไดอะฟิซิสหรือเมทาฟิซิส หากซีสต์อยู่ในตำแหน่งนอกศูนย์กลาง จะสังเกตเห็นการบวมของกระดูกในบริเวณนั้น โดยมีชั้นเปลือกบางๆ เนื้องอกจะยืดออกตามกระดูก อาจมีอนุภาคหินปูนอยู่ด้วย หากอยู่ในตำแหน่งกลาง เมทาฟิซิสหรือไดอะฟิซิสจะบวมขึ้นแบบสมมาตร ซึ่งจะไม่เกิดขึ้นกับออสเตียบลาสโตคลาสโตมา
ในวัยเด็ก ออสเตียสบลาสต์โทคลาสโตมาอาจสับสนกับออสเตียดิสพลาเซียแบบเส้นใยชนิดโมโนสโทซิส ในสถานการณ์นี้ กระดูกจะผิดรูป สั้นลง (บางครั้งยาวขึ้น) แต่ไม่บวมเหมือนออสเตียสบลาสต์โทคลาสโตมา ออสเตียดิสพลาเซียแบบเส้นใยจะส่งผลต่อเมทาฟิซิสและไดอะฟิซิสของกระดูกท่อเป็นหลัก ชั้นคอร์เทกซ์อาจหนาขึ้น บริเวณที่ถูกทำลายจะก่อตัวขึ้นรอบๆ บริเวณที่ถูกทำลาย กระบวนการพัฒนาจะไม่เจ็บปวดและช้า
หาก osteoblastoclastoma ส่งผลต่อขากรรไกรล่าง ควรแยกความแตกต่างทางพยาธิวิทยาจาก odontoma, bone fibroma, adamantinoma และ dentigerous cyst
ใครจะติดต่อได้บ้าง?
การรักษา กระดูกอ่อนและเนื้องอก
เป้าหมายของการรักษาคือเพื่อลดการเกิดโรคและเพิ่มการทำงานของกระดูกที่ได้รับผลกระทบให้สูงสุด โดยทั่วไป การรักษานี้จะทำโดยการขูดเอาเนื้อเยื่อที่บาดเจ็บออกแล้วอุดช่องว่าง เทคนิคใหม่ๆ เช่น การยึดกระดูกด้วยซีเมนต์กำลังได้รับความนิยม เนื่องจากช่วยในการสร้างใหม่และลดการเกิดซ้ำในบริเวณนั้น[ 23 ]
วิธีเดียวที่จะกำจัดโรคกระดูกอ่อนได้หมดสิ้นคือการผ่าตัด โดยจะต้องเอาเนื้องอกออกเพื่อป้องกันไม่ให้กระดูกได้รับความเสียหายเพิ่มเติม
กระดูกอ่อนขนาดเล็กจะถูกขูดออกอย่างระมัดระวังโดยใช้เครื่องขูดแบบพิเศษ จากนั้นจึงเปลี่ยนกระดูกที่มีข้อบกพร่องที่เกิดขึ้นโดยใช้การปลูกถ่ายด้วยตนเอง ในกรณีที่เนื้องอกมีขนาดใหญ่ จะต้องตัดกระดูกออกก่อนแล้วจึงทำศัลยกรรมตกแต่ง [ 24 ], [ 25 ], [ 26 ]
เนื่องจากอัตราการเกิดซ้ำในบริเวณเดิมหลังการขูดมดลูกและการปลูกกระดูกมีสูง (25-50%) จึงแนะนำให้ศัลยแพทย์ปรับปรุงขั้นตอนการผ่าตัดโดยใช้สารเคมีหรือสารเสริมทางกายภาพ เช่น ไนโตรเจนเหลว ซีเมนต์อะคริลิก ฟีนอล ไฮโดรเจนเปอร์ออกไซด์ เคมีบำบัดเฉพาะที่หรือการฉายรังสี[ 27 ],[ 28 ] การบำบัดด้วยสารเสริมเฉพาะที่ได้รับการพิสูจน์แล้วว่าช่วยควบคุมอัตราการเกิดซ้ำได้[ 29 ]
หากด้วยเหตุผลบางประการผู้ป่วยมีข้อห้ามในการผ่าตัด ผู้ป่วยจะได้รับการฉายรังสี การฉายรังสีสามารถหยุดการเติบโตของเนื้องอกและทำลายโครงสร้างของมันได้ [ 30 ]
นอกจากนี้ยังสามารถใช้เทคนิคต่อไปนี้ได้:
- การให้ยาสเตียรอยด์เข้าในรอยโรค วิธีนี้ค่อนข้างใหม่และยังไม่ได้ใช้มานานมากแล้ว การฉีดยาช่วยให้ได้ผลดีกับเนื้องอกกระดูกอ่อนขนาดเล็ก โดยทำให้ขนาดของเนื้องอกเล็กลง บางครั้ง เมื่อสิ้นสุดการรักษา รอยโรคจะทึบแสงมากกว่าบริเวณกระดูกโดยรอบ
- การแนะนำอัลฟาอินเตอร์เฟอรอน จากทฤษฎีเกี่ยวกับต้นกำเนิดหลอดเลือดของออสเตียบลาสโตคลาสโตมา ผู้เชี่ยวชาญได้นำอัลฟาอินเตอร์เฟอรอนมาฉีดเข้าร่างกาย ยานี้มีฤทธิ์ต้านการสร้างหลอดเลือดใหม่ นั่นคือ ทำให้หลอดเลือดเติบโตช้าลง วิธีนี้ได้ผลกับผู้ป่วยประมาณ 50% แต่ใช้ค่อนข้างน้อย เนื่องจากมีผลข้างเคียงจำนวนมาก เช่น ปวดศีรษะ สุขภาพทรุดโทรมโดยทั่วไป อ่อนเพลียอย่างรุนแรง และทำงานผิดปกติ
ในการรักษามะเร็งออสทีโอบลาสโตคลาสโตมา (ชนิดปฐมภูมิหรือทุติยภูมิ) จะใช้การผ่าตัดเพียงอย่างเดียว ซึ่งได้แก่ การตัดเนื้องอกออกพร้อมกับบริเวณกระดูก ก่อนและหลังการผ่าตัด ผู้ป่วยจะได้รับการฉายรังสีและเคมีบำบัด
เนื้องอกกระดูกอ่อนที่ไม่สามารถผ่าตัดได้ (เช่น เนื้องอกบางชนิดที่กระดูกสันหลังส่วนก้นกบและกระดูกเชิงกราน) สามารถรักษาได้โดยการอุดหลอดเลือดที่มาเลี้ยงผ่านสายสวน
- การบำบัดด้วยยาต้าน RANKL
เซลล์ขนาดใหญ่แสดงออกถึงตัวกลางสำคัญในกระบวนการสร้างกระดูกสลายตัวมากเกินไป ซึ่งก็คือตัวรับ RANK ซึ่งจะถูกกระตุ้นโดยไซโตไคน์ RANKL ซึ่งหลั่งออกมาจากเซลล์สโตรมา การศึกษาเกี่ยวกับ denosumab ซึ่งเป็นแอนติบอดีโมโนโคลนอลที่จับกับ RANKL โดยเฉพาะ ได้ให้ผลการรักษาที่น่าประทับใจ นำไปสู่การอนุมัติจากสำนักงานคณะกรรมการอาหารและยาของสหรัฐอเมริกา (FDA) [ 31 ], [ 32 ] Denosumab มีวัตถุประสงค์หลักสำหรับผู้ป่วยที่มีความเสี่ยงสูงที่จะเกิดซ้ำหลังจากการผ่าตัดครั้งแรกและการเกิดซ้ำในบริเวณนั้น
การรักษาด้วยการผ่าตัด
การศึกษามากมายแสดงให้เห็นว่าการตัดเนื้องอกออกให้หมดทั้งก้อนมีความเกี่ยวข้องกับความเสี่ยงของการเกิดซ้ำในบริเวณเดิมที่ลดลงเมื่อเทียบกับการขูดมดลูกภายในรอยโรค และอาจเพิ่มอัตราการรอดชีวิตโดยปราศจากการเกิดซ้ำจาก 84% เป็น 100%[ 33 ],[ 34 ],[ 35 ] อย่างไรก็ตาม การตัดเนื้องอกออกให้หมดมีความเกี่ยวข้องกับอัตราภาวะแทรกซ้อนจากการผ่าตัดที่สูงขึ้น และส่งผลให้เกิดความบกพร่องทางการทำงาน ซึ่งโดยปกติแล้วต้องได้รับการสร้างใหม่[ 36 ],[ 37 ],[ 38 ]
หาก osteoblastoclastoma อยู่ในกระดูกท่อที่ยาว อาจใช้การผ่าตัดดังต่อไปนี้:
- การผ่าตัดเอาเนื้องอกออกด้วยอัลโลหรือออโตพลาสตีจะทำกับเนื้องอกออสทีโอบลาสโตคลาสโตมาชนิดไม่ร้ายแรงซึ่งเจริญเติบโตช้าและมีโครงสร้างเซลล์อยู่บริเวณรอบนอกของเอพิเมทาฟิซิส สามารถตรึงด้วยสกรูโลหะได้
- หากกระบวนการเนื้องอกขยายไปถึงบริเวณกึ่งกลางของกระดูก กระดูกอ่อน 2/3 ส่วนและไดอะฟิซิสบางส่วนที่มีพื้นผิวข้อต่อจะถูกตัดออก ส่วนที่บกพร่องจะถูกเติมเต็มด้วยการปลูกถ่ายกระดูกอ่อน โดยใช้ไทล์ยึดและสกรูที่แข็งแรง การเชื่อมต่อไทล์ยึดกับชั้นคอร์เทกซ์ของกระดูกโฮสต์จะดำเนินการในแนวเฉียงเพื่อหลีกเลี่ยงการทรุดตัวของข้อต่อ
- หากเอพิเมทาฟิซิสถูกทำลายหรือมีกระดูกหักจากพยาธิวิทยา ให้ทำการตัดข้อออกบางส่วนพร้อมแยกข้อออกและเปลี่ยนส่วนที่บกพร่องด้วยการปลูกถ่ายกระดูก การตรึงด้วยแท่งซีเมนต์
- ในกรณีของการแตกทางพยาธิวิทยาและมะเร็งของ osteoblastoclastoma ในส่วนต้นของกระดูกต้นขา จะทำการผ่าตัดเปลี่ยนข้อสะโพกเทียม
- เมื่อต้องตัดส่วนปลายของข้อต่อของข้อเข่าออก จะใช้การปลูกถ่ายข้อเทียมแบบครึ่งข้อโดยตรึงให้แน่นหนา อาจใช้เอ็นโดโปรสเทติกแบบรวมทั้งหมดกับก้านที่ต่อขยายจากไททาเนียมและฉายรังสีในภายหลัง
- หากเนื้องอกที่ลุกลามอยู่ในบริเวณปลายกระดูกแข้ง ให้ทำการตัดออกโดยการผ่าตัดข้อกระดูกข้อเท้า ในกรณีที่กระดูกส้นเท้าได้รับความเสียหาย ให้ทำการตัดกระดูกออกโดยการผ่าตัดข้อกระดูกให้ยาวขึ้นตามแนวทางของ Zatsepin
- หากจุดโฟกัสทางพยาธิวิทยาอยู่ที่กระดูกสันหลังส่วนคอ สามารถเข้าถึงกระดูกสันหลังจากด้านหน้าได้ การเข้าถึงจากด้านหน้าไปด้านข้างทำได้โดยแยกคอหอยและกระดูกสันหลังส่วนหน้าออกจากฐานกะโหลกศีรษะอย่างระมัดระวัง
- ในระดับ Th 1 -Th 2จะใช้แนวทางด้านหน้าโดยการตัดกระดูกหน้าอกเฉียงไปยังช่องระหว่างซี่โครงที่ 3 หลอดเลือดจะถูกเลื่อนลงอย่างระมัดระวัง หากรอยโรคอยู่ในกระดูกสันหลังทรวงอก 3-5 ชิ้น จะทำแนวทางด้านหน้าและด้านข้างและการตัดซี่โครงที่ 3 กระดูกสะบักจะถูกเลื่อนไปด้านหลังโดยไม่ตัดกล้ามเนื้อ อาจเกิดความยากลำบากในการเข้าถึงพื้นผิวด้านหน้าของกระดูกสันหลังส่วนกระเบนเหน็บด้านบน จะใช้แนวทางด้านหลังช่องท้องด้านขวาด้านหน้าและด้านข้าง โดยแยกหลอดเลือดและท่อไตออกจากกันอย่างระมัดระวัง
- หากตรวจพบการทำลายกระดูกสันหลังอย่างรุนแรงหรือเนื้องอกแพร่กระจายไปยังส่วนโค้งของกระดูกสันหลังทรวงอกและกระดูกสันหลังส่วนเอวและกระดูกสันหลังส่วนเอว จะทำการตรึงกระดูกสันหลังแบบทรานส์พีดิคิวลาร์-ทรานส์แลมินาร์ โดยจะทำการเอากระดูกสันหลังที่ได้รับผลกระทบออกและทำออโตพลาสตี
- หากพบออสทีโอบลาสโตคลาสโตมาในกระดูกหัวหน่าวและกระดูกก้นกบ บริเวณที่ได้รับผลกระทบจะถูกนำออกภายในขอบเขตของเนื้อเยื่อที่แข็งแรงโดยไม่ต้องปลูกถ่ายกระดูก หากส่วนล่างและส่วนบนของอะซิทาบูลัมได้รับผลกระทบ แนะนำให้นำออกและเปลี่ยนกระดูกส่วนที่บกพร่องด้วยพลาสติกในภายหลัง
- หากกระดูกเชิงกรานและกระดูกสันหลังส่วนเอว (L5) ถูกทำลาย ส่วนที่ได้รับผลกระทบจะถูกนำออกทางด้านหลังและทำให้คงที่โดยใช้การตรึงผ่านเข็ม จากนั้นจึงนำเนื้องอกออกทางหลังช่องท้องและปลูกกระดูกต่อไป
การป้องกัน
ไม่มีมาตรการป้องกันเฉพาะเพื่อป้องกันการเกิดออสทีโอบลาสโตคลาสโตมา เพื่อป้องกัน ผู้เชี่ยวชาญแนะนำให้ตรวจเอกซเรย์เป็นประจำทุก 1-2 ปี เพื่อตรวจพบและรักษาเนื้องอกดังกล่าวได้ทันท่วงที
หากบุคคลใดพบว่ามีการอัดตัวของกระดูก เขาหรือเธอจะต้องปรึกษาแพทย์ทันที ไม่ว่าจะเป็นนักกายภาพบำบัด แพทย์กระดูกและข้อ แพทย์มะเร็ง แพทย์บาดเจ็บ หรือแพทย์กระดูกสันหลัง
คำแนะนำทางการแพทย์เพิ่มเติม ได้แก่:
- หลีกเลี่ยงการบาดเจ็บ การมึนเมา รับประทานอาหารอย่างเหมาะสมและมีคุณค่าทางโภชนาการ ออกกำลังกาย
- ปรึกษาแพทย์ทันที รวมไปถึงเกี่ยวกับโรคของระบบกล้ามเนื้อและโครงกระดูก;
- อย่าลืมไปพบแพทย์และตรวจวินิจฉัยหากพบการเจริญเติบโตใหม่โดยไม่ทราบสาเหตุ
พยากรณ์
ในผู้ป่วยที่เป็นออสเตียบลาสโตคลาสโตมา ผลลัพธ์ของโรคขึ้นอยู่กับหลายปัจจัย เช่น ลักษณะของการพัฒนาของเนื้องอก ความรุนแรงหรือความไม่ร้ายแรงของเนื้องอก ตำแหน่ง การแพร่กระจาย ความทันเวลาของการรักษา เป็นต้น ในช่วงไม่กี่ปีที่ผ่านมา ผลลัพธ์ของการรักษาเนื้องอกกระดูกที่เป็นมะเร็งมีความก้าวหน้ามากขึ้น แพทย์ใช้แนวทางผสมผสาน หากจำเป็น โดยใช้เคมีบำบัดแบบเข้มข้น ในขณะเดียวกัน เปอร์เซ็นต์ของผู้ป่วยที่หายขาดอย่างสมบูรณ์มีมากกว่า 70%
ผู้เชี่ยวชาญกล่าวว่าการพยากรณ์โรคจะเป็นไปในทางบวกหากผ่าตัดเอากระดูกอ่อนออกจนหมดและไม่มีอาการกำเริบอีก ศัลยแพทย์จะพยายามทำการผ่าตัดรักษาอวัยวะพร้อมปลูกกระดูกไปพร้อมกันทุกครั้งที่ทำได้ และในบางกรณีเท่านั้นที่ต้องผ่าตัดทำลายอวัยวะ หลังจากนั้นผู้ป่วยจะไม่สามารถทำบางอย่างได้อีก ต้องเปลี่ยนวิถีการดำเนินชีวิต ในสถานการณ์เช่นนี้ แพทย์จะเข้าใจคำว่า "การฟื้นตัว" ว่าคือ "การไม่มีกระบวนการของเนื้องอก" ผู้ป่วยดังกล่าวต้องได้รับการฟื้นฟูในระยะยาว กายภาพบำบัด และบางครั้งอาจต้องได้รับความช่วยเหลือทางจิตใจด้วย

