ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ภาวะมดลูกไม่เจริญ
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
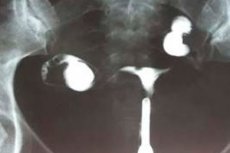
แพทย์มักใช้คำว่า "ภาวะมดลูกไม่เจริญ" ในกรณีที่อวัยวะมีการพัฒนาไม่เต็มที่ โดยตัวมดลูกมีขนาดเล็กลงเมื่อเทียบกับอายุและมาตรฐานทางสรีรวิทยาปกติ ความผิดปกติดังกล่าวอาจเป็นมาแต่กำเนิดหรือเกิดภายหลังได้ ซึ่งเกี่ยวข้องกับสาเหตุทางพยาธิวิทยาหลายประการ ภาวะมดลูกไม่เจริญไม่ได้มาพร้อมกับอาการที่ชัดเจนเสมอไป ในหลายกรณี พยาธิวิทยาจะถูกตรวจพบระหว่างการวินิจฉัยด้วยอัลตราซาวนด์ ซึ่งแทบจะเกิดขึ้นโดยบังเอิญ ภาวะมดลูกไม่เจริญบางรูปแบบเป็นอุปสรรคสำคัญต่อการตั้งครรภ์
ภาวะมดลูกไม่เจริญผิดปกติ คืออะไร ในภาษาพูดเข้าใจง่าย?
คำว่า “hypoplasia” แปลจากภาษากรีก แปลว่า “การสร้างไม่เพียงพอ” “การพัฒนาไม่เพียงพอ” นั่นคือ ภาวะมดลูกไม่เจริญผิดปกติเป็นภาวะที่อวัยวะนี้ไม่ได้รับการพัฒนาอย่างเหมาะสม ไม่เต็มที่ การวินิจฉัยดังกล่าวจะเกิดขึ้นเมื่อผู้หญิงถึงวัยเจริญพันธุ์ เมื่อเห็นได้ชัดว่าขนาดของมดลูกไม่สอดคล้องกับขนาดขั้นต่ำที่เหมาะสมสำหรับการตั้งครรภ์และการคลอดบุตร อย่างไรก็ตาม ภาวะมดลูกไม่เจริญผิดปกติหลายประเภท ก็ยังมีโอกาสตั้งครรภ์และให้กำเนิดบุตรได้ สิ่งสำคัญคือต้องพบแพทย์ที่ดี เข้ารับการตรวจ และปฏิบัติตามคำแนะนำของผู้เชี่ยวชาญ [ 1 ]
ดังนั้น ลักษณะสำคัญในการวินิจฉัยภาวะมดลูกไม่เจริญเต็มที่ คือ ขนาดตัวที่เล็กลง ซึ่งอาจทำให้เกิดภาวะแทรกซ้อนในการตั้งครรภ์ หรืออาจถึงขั้นทำให้การตั้งครรภ์หรือตั้งครรภ์ไม่ได้เลย
ภาวะมดลูกเจริญผิดที่เกิดขึ้นเมื่ออวัยวะสืบพันธุ์เจริญเติบโตเต็มที่แล้ว ขนาดของมดลูก "ไม่ถึง" ค่าปกติและตรวจพบความผิดปกติทางโครงสร้างอื่นๆ บ่อยครั้ง พยาธิวิทยานี้มักเกิดขึ้นพร้อมกับภาวะรังไข่ในวัยทารก ภาวะมดลูกเจริญผิดที่ของอวัยวะสืบพันธุ์ภายนอก หรือเยื่อบุโพรงมดลูก
ภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ (Endometrial hypoplasia) คือภาวะที่เยื่อบุโพรงมดลูกมีการพัฒนาไม่สมบูรณ์ ซึ่งมีบทบาทสำคัญในกลไกการพัฒนาของการตั้งครรภ์ หากเยื่อบุโพรงมดลูกมีความหนาน้อยกว่า 0.8 ซม. ในระยะตกไข่ ไข่ที่ได้รับการผสมพันธุ์แล้วจะไม่สามารถเกาะติดกับมดลูกได้ ในบางกรณี กระบวนการฝังตัวของตัวอ่อนอาจเกิดขึ้นได้ แต่ในภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ การตั้งครรภ์จะยากลำบาก มีความเสี่ยงต่อการแท้งบุตรกะทันหันหรือทารกเสียชีวิตในครรภ์เนื่องจากรกเกาะต่ำ
ชั้นเยื่อบุโพรงมดลูกประกอบด้วยชั้นฐานซึ่งสร้างเซลล์ใหม่ และชั้นฟังก์ชันซึ่งประกอบด้วยโครงสร้างของเยื่อบุผิวและต่อม ชั้นฟังก์ชันมีแนวโน้มที่จะถูกปฏิเสธเมื่อเริ่มมีเลือดออกเป็นรอบเดือน ในระหว่างรอบเดือน เยื่อบุโพรงมดลูกจะเปลี่ยนแปลงไปขึ้นอยู่กับกิจกรรมการทำงานที่จำเป็น ความเป็นไปได้ของการตั้งครรภ์ตามปกติขึ้นอยู่กับความหนาและระดับความสมบูรณ์ของเยื่อบุโพรงมดลูก [ 2 ]
การวินิจฉัยภาวะเยื่อบุโพรงมดลูกไม่เจริญเต็มที่จะทำได้หากในระยะแรกของรอบเดือนความหนาของชั้นเยื่อบุโพรงมดลูกน้อยกว่า 0.6 ซม. และในระยะที่สองความหนาของชั้นเยื่อบุโพรงมดลูกน้อยกว่า 0.8 ซม. ในสถานการณ์เช่นนี้ ไข่ที่ได้รับการผสมพันธุ์จะอยู่ใกล้กับหลอดเลือดแดงเกลียวที่เล็กที่สุดมากเกินไป ซึ่งทำให้ไข่อยู่ในสภาวะที่มีความเข้มข้นของออกซิเจนสูง ซึ่งจะส่งผลเสียต่อความสามารถในการดำรงอยู่ของไข่ จากการทดลองทางวิทยาศาสตร์พบว่า การพัฒนาของตัวอ่อนจะดำเนินไปได้ดีกว่าเมื่อมีความเข้มข้นของออกซิเจนลดลง ซึ่งจะเกิดขึ้นเมื่อความหนาของชั้นเยื่อบุโพรงมดลูกอยู่ที่ 8 ถึง 12 มม.
ระบาดวิทยา
การพัฒนาที่ผิดวิธีและการพัฒนาที่ไม่สมบูรณ์ของอวัยวะสืบพันธุ์ภายในในผู้หญิงคิดเป็นประมาณ 4% ของความผิดปกติแต่กำเนิดทั้งหมดที่ทราบ โดยพบในผู้ป่วยวัยเจริญพันธุ์ 3.2%
โดยทั่วไป ข้อบกพร่องทางการพัฒนาของระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์ถือเป็นอันดับที่ 4 ในรายการความผิดปกติแต่กำเนิดทั้งหมดในมนุษย์
ตามสถิติ ผู้หญิงที่มีภาวะมดลูกไม่เจริญผิดปกติ 2 หรือ 3 ระดับมีโอกาสตั้งครรภ์และให้กำเนิดทารกที่สมบูรณ์แข็งแรงได้ ซึ่งทำได้โดยการรักษาที่เหมาะสมตามคำแนะนำของแพทย์ สำหรับภาวะพยาธิวิทยาขั้นแรก โอกาสตั้งครรภ์จะลดลงอย่างมาก อย่างไรก็ตาม หากรังไข่ทำงานได้ตามปกติและไข่ออกมาเต็มใบ ก็สามารถทำการปฏิสนธิในหลอดแก้วได้โดยใช้บริการอุ้มบุญ
ภาวะมดลูกเจริญผิดที่มักพบร่วมกับโรคถุงน้ำในรังไข่หลายใบ ภาวะแทรกซ้อนที่พบบ่อยที่สุดของภาวะมดลูกเจริญผิดที่คือภาวะมีบุตรยากและการตั้งครรภ์นอกมดลูก
สาเหตุ ภาวะมดลูกไม่เจริญ
มีสาเหตุที่ทราบกันดีหลายประการสำหรับภาวะมดลูกไม่เจริญเต็มที่ อย่างไรก็ตาม สาเหตุที่มักถูกอ้างถึงบ่อยที่สุด ได้แก่:
- การพัฒนาของทารกในครรภ์บกพร่อง (พยาธิวิทยาเกิดขึ้นตั้งแต่ก่อนที่เด็กผู้หญิงจะเกิดมาแล้ว);
- ความไม่สมดุลของฮอร์โมนที่เกิดขึ้นในวัยเด็กหรือวัยรุ่น โรคไทรอยด์
- ความเสี่ยงทางพันธุกรรม (ปัญหาที่คล้ายกันได้รับการวินิจฉัยในญาติผู้หญิงคนอื่นๆ)
กระบวนการ Hypoplasia ในมดลูกสามารถเกิดขึ้นได้เนื่องมาจากสถานการณ์กดดันที่รุนแรงที่เกิดขึ้นในวัยเด็ก สาเหตุหลักๆ มักเป็นการติดเชื้อและการอักเสบในระยะยาว โภชนาการที่ไม่ดี การออกกำลังกายมากเกินไป เป็นต้น [ 3 ]
มดลูกในร่างกายของผู้หญิงเริ่มก่อตัวขึ้นในระยะพัฒนาการภายในมดลูก ซึ่งเกิดขึ้นประมาณสัปดาห์ที่ 5 ของการตั้งครรภ์ ก่อนที่การตั้งครรภ์จะเสร็จสมบูรณ์ อวัยวะนี้จะต้องก่อตัวเต็มที่ แม้ว่าขนาดของมันจะยังเล็กอยู่ก็ตาม จนกระทั่งอายุ 10 ขวบ มดลูกจะเติบโตช้าและค่อยเป็นค่อยไป ยิ่งไปกว่านั้น จนกระทั่งอายุ 3 ขวบ อวัยวะนี้จะอยู่ในช่องท้องและเคลื่อนลงมาด้านล่างสู่ช่องเชิงกราน เมื่ออายุ 10 ขวบและสูงถึง 14 ปี การเจริญเติบโตของมดลูกจะเริ่มทำงานอย่างมีนัยสำคัญ: ในระยะวัยรุ่น มดลูกจะมีปริมาตรปกติ:
- มดลูกมีความยาวประมาณ 48 มม. หนา 33 มม. กว้าง 41 มม.
- ความยาวคอประมาณ 26 มม.
- ความยาวรวมของมดลูกและปากมดลูกประมาณ 75 มิลลิเมตร
หากเกิดการพัฒนาที่ผิดปกติหรือภาวะมดลูกไม่สมบูรณ์ มักจะเกี่ยวข้องกับสาเหตุต่อไปนี้:
- มีสิ่งบางอย่างขัดขวางการพัฒนาตามปกติของอวัยวะในระยะการสร้างตัว อาจเป็นเพราะพิษในมดลูก หรือความล้มเหลวในระดับยีนหรือโครโมโซม ซึ่งทำให้การเจริญเติบโตของอวัยวะสืบพันธุ์หยุดลง
- มดลูกเจริญเติบโตตามปกติ แต่เกิดความผิดปกติในร่างกายเด็ก ส่งผลต่อการทำงานของระบบต่อมไร้ท่อ (พื้นหลังฮอร์โมน)
ความล้มเหลวอาจเกิดขึ้นได้:
- ภายใต้พื้นหลังของการติดเชื้อไวรัสที่รุนแรง (เช่น ไวรัสไข้หวัดใหญ่มักโจมตีอวัยวะหลักของระบบต่อมไร้ท่อ เช่น ต่อมใต้สมองและไฮโปทาลามัส)
- หลังจากโรคติดเชื้อที่พบบ่อยในระบบทางเดินหายใจ รวมทั้งการติดเชื้อไวรัสทางเดินหายใจเฉียบพลัน ต่อมทอนซิลอักเสบ
- ในกรณีที่มีอาการมึนเมาอย่างต่อเนื่องหรือรุนแรง เช่น พิษนิโคติน แอลกอฮอล์ และยาเสพติด
- อันเป็นผลจากความเครียดอย่างต่อเนื่อง หรือความเครียดที่ยาวนานและลึกซึ้ง ซึ่งส่งผลเสียต่อไฮโปทาลามัส
- ในกรณีที่มีความเครียดทางจิตใจหรือร่างกายมากเกินไปจนทำให้เกิดความเครียดต่อร่างกายได้
- อันเป็นผลจากการขาดวิตามินในร่างกาย (หมายถึงภาวะวิตามินต่ำอย่างรุนแรง)
- กับพื้นหลังของกระบวนการเนื้องอกในต่อมใต้สมองหรือไฮโปทาลามัส
- ในกรณีที่อวัยวะสืบพันธุ์ได้รับความเสียหายจากการติดเชื้อไวรัส โดยเฉพาะหัด คางทูม หัดเยอรมัน;
- โภชนาการไม่ดี ภาวะทุพโภชนาการเป็นประจำ การจำกัดอาหารของเด็กผู้หญิงโดยบังคับและจงใจ
- การผ่าตัดรังไข่ในระยะเริ่มต้น
ปัจจัยเสี่ยง
กลุ่มเสี่ยงต่อการคลอดบุตร (หญิง) ที่มีภาวะมดลูกไม่เจริญพันธุ์ ได้แก่ สตรีที่มีนิสัยไม่ดี (ดื่มสุรา สูบบุหรี่) ติดยา หรือเผชิญกับอันตรายจากการทำงานเป็นประจำ หรือได้รับการติดเชื้อไวรัสหรือมึนเมาในระยะแรกของการตั้งครรภ์ ปัจจัยทางพันธุกรรม ความด้อยคุณภาพทางชีววิทยาของเซลล์ (หมายถึงโครงสร้างของอวัยวะเพศ) ผลกระทบที่เป็นอันตรายจากอิทธิพลทางเคมี กายภาพ และชีวภาพ ถือเป็นปัจจัยที่ไม่อาจโต้แย้งได้ [ 4 ]
ภาวะมดลูกไม่เจริญพันธุ์แต่กำเนิดเป็นสัญญาณของภาวะทางเพศในวัยทารกหรือภาวะผิดปกติที่เกิดขึ้นจากความเสียหายของตัวอ่อนในระหว่างตั้งครรภ์หรือเกิดจากสาเหตุทางพันธุกรรม กลไกกระตุ้นมักเกิดจากการละเมิดระบบควบคุมของไฮโปทาลามัสหรือจากความไม่เพียงพอของรังไข่อันเนื่องมาจากกิจกรรมของต่อมใต้สมองที่มากเกินไป ความผิดปกติของการควบคุมดังกล่าวพบได้ในวัยเด็กและวัยรุ่น โดยเกี่ยวข้องกับปัจจัยต่อไปนี้:
- ภาวะขาดวิตามินเอ
- การมึนเมาหลายประเภท (รวมทั้งแอลกอฮอล์และยาเสพติด)
- โรคระบบประสาท;
- ความเครียดทางจิตใจและร่างกาย (กีฬา) ที่มากเกินไปจนไม่เหมาะสมกับเพศและวัย;
- โรคเบื่ออาหาร;
- กระบวนการติดเชื้อที่เกิดขึ้นบ่อยๆ ในร่างกาย (ต่อมทอนซิลอักเสบ, ติดเชื้อไวรัส, ไข้หวัดใหญ่)
ปัจจัยเหล่านี้ส่งผลโดยตรงต่อการยับยั้งการพัฒนาของอวัยวะมดลูกที่สร้างขึ้นตามปกติในระยะเริ่มแรก
กลไกการเกิดโรค
การพัฒนาของมดลูกภายในมดลูกเกิดขึ้นจากส่วนกลางของคลองมูลเลเรียนที่จับคู่กันมารวมกัน การก่อตัวของคลองเหล่านี้ถูกสังเกตได้ตั้งแต่สี่สัปดาห์แรกของการตั้งครรภ์ และจะรวมกันในเดือนที่สองของการตั้งครรภ์ ในบริเวณที่ส่วนเชื่อมของคลองส่วนล่างจะเกิดช่องคลอดและส่วนบนจะยังไม่เชื่อมต่อกัน ต่อมาท่อนำไข่จะถูกสร้างขึ้นจากส่วนเหล่านี้ ความล้มเหลวใดๆ ในกระบวนการเชื่อมและก่อตัวอาจนำไปสู่ข้อบกพร่องต่างๆ ในการพัฒนาของอวัยวะสืบพันธุ์ รวมถึงการจำลองบางส่วนหรือทั้งหมด หากคลองใดคลองหนึ่งพัฒนาไม่เพียงพอ มดลูกจะเกิดความไม่สมมาตร ภาวะมดลูกเจริญผิดที่ปรากฏขึ้นเนื่องจากกระบวนการควบคุมซึ่งกันและกันของระบบต่อมไร้ท่อและระบบสืบพันธุ์ที่กำลังพัฒนาในทารกในครรภ์ถูกขัดขวาง [ 5 ]
นอกจากนี้ ภาวะการเจริญเติบโตไม่สมบูรณ์อาจเกิดขึ้นได้จากปัจจัยภายนอกที่ส่งผลโดยตรงหรือโดยอ้อมต่อทารกในครรภ์ในแต่ละระยะ ในกรณีนี้ ระดับการแสดงออกถึงความผิดปกติแต่กำเนิดจะขึ้นอยู่กับระยะเวลาของการได้รับสารและระยะเวลาตั้งครรภ์
ผลกระทบเชิงลบหลักๆ มีดังนี้:
- การติดเชื้อจุลินทรีย์และไวรัส
- พยาธิวิทยาทางร่างกาย
- ภาวะผิดปกติของระบบต่อมไร้ท่อ
- ความเสี่ยงทางพันธุกรรม
- การรับประทานยาบางชนิดที่ห้ามใช้ในระหว่างตั้งครรภ์;
- อันตรายจากการทำงาน;
- ยาเสพติด;
- แอลกอฮอล์, การสูบบุหรี่;
- สถานการณ์เครียดลึกๆ หรือยาวนาน ความตึงเครียดทางจิตใจและอารมณ์
- การอดอาหารเป็นเวลานาน, การรับประทานอาหารที่ไม่ดีและจำเจ
- นิเวศวิทยาที่ไม่เอื้ออำนวย
อาการ ภาวะมดลูกไม่เจริญ
ภาวะมดลูกเจริญผิดที่มักไม่แสดงอาการใดๆ ดังนั้นผู้ป่วยจึงมักไม่สงสัยด้วยซ้ำว่าตนเองมีความเบี่ยงเบนดังกล่าว ปัญหาจะไม่แสดงออกมาทางคลินิกหากอวัยวะลดลงเล็กน้อย หรือการลดลงดังกล่าวเกิดจากสรีรวิทยา นั่นคือ ลักษณะเฉพาะตัวของผู้หญิงแต่ละคน ดังนั้น มดลูกขนาดเล็กจึงเป็นเรื่องปกติสำหรับเด็กผู้หญิงตัวเล็ก เตี้ย และผอม ซึ่งถือเป็นบรรทัดฐานสำหรับพวกเธอ [ 6 ]
ภาวะมดลูกไม่เจริญผิดปกติอาจมีอาการดังต่อไปนี้ร่วมด้วย:
- อาการปวดอย่างรุนแรงบริเวณท้องน้อยที่เกิดขึ้นพร้อมๆ กับการมีเลือดออกระหว่างมีประจำเดือน
- อาการปวดศีรษะรุนแรงเป็นประจำเป็นเวลานาน คลื่นไส้อาเจียน และอาการแย่ลงอย่างมากในช่วงเริ่มมีประจำเดือน
- น้ำหนักน้อย, หน้าอกเล็ก;
- การมีประจำเดือนช้า (หลังจากอายุ 15-16 ปี)
- ความผิดปกติของรอบเดือน;
- ลักษณะทางเพศรองที่แสดงออกไม่ดี
การตรวจร่างกายเบื้องต้นอาจพบข้อบกพร่องบางประการ ผู้หญิงที่มีภาวะมดลูกไม่เจริญเต็มที่มักมีรูปร่างผอมบาง เตี้ย ขนบริเวณหัวหน่าวและรักแร้ไม่มาก กระดูกเชิงกรานแคบ และต่อมน้ำนมมีขนาดเล็ก ในระหว่างการตรวจทางสูตินรีเวช อาจพบอาการอื่นๆ ดังต่อไปนี้
- ริมฝีปากแคมที่พัฒนาไม่เพียงพอ, คลิตอริสที่เปิดโล่ง;
- รังไข่เล็ก;
- ช่องคลอดสั้นและแคบ;
- ท่อนำไข่คดเคี้ยว
- โครงสร้างของปากมดลูกผิดปกติ
- ขนาดไม่เพียงพอและโครงสร้างมดลูกไม่ถูกต้อง
อย่างไรก็ตาม อาการทั้งหมดเหล่านี้จะปรากฏออกมาในระหว่างการตรวจ เนื่องจากส่วนใหญ่ผู้หญิงมักจะไปพบแพทย์เนื่องจากไม่สามารถตั้งครรภ์ได้ แท้งบุตรบ่อย ขาดการถึงจุดสุดยอด ความต้องการทางเพศลดลง เยื่อบุโพรงมดลูกอักเสบเรื้อรัง เยื่อบุปากมดลูกอักเสบ เป็นต้น
ภาวะมดลูกไม่เจริญเต็มที่สามารถตรวจพบได้ตั้งแต่ในช่วงวัยรุ่น โดยอาจสังเกตได้จากสัญญาณที่น่าสงสัยดังต่อไปนี้:
- การมีประจำเดือนมาล่าช้า (ไม่เร็วกว่า 15 ปี บางครั้งช้ากว่านั้น)
- ประจำเดือนไม่ปกติ, หยุดประจำเดือนเป็นระยะๆ;
- อาการปวดรุนแรงซึ่งมักเกิดขึ้นทุกครั้งที่มีรอบเดือนใหม่
- การมีประจำเดือนมากหรือน้อยเกินไป
- พัฒนาการทางร่างกายที่ไม่ดีของทารก (ผอม ตัวเตี้ย กระดูกเชิงกรานแคบ หน้าอกไม่สมส่วน)
- การแสดงออกลักษณะทางเพศรองที่อ่อนแอ
ผู้หญิงวัยสูงอายุมักจะประสบปัญหาดังต่อไปนี้:
- ภาวะมีบุตรยาก;
- การแท้งบุตรโดยธรรมชาติ
- อาการอักเสบบริเวณอวัยวะเพศบ่อยๆ
- ความต้องการทางเพศอ่อนแอ
- การถึงจุดสุดยอดแบบอ่อนหรือไม่มีเลย
แน่นอนว่าสาเหตุของความผิดปกติเหล่านี้ไม่ได้เกิดจากภาวะมดลูกไม่เจริญดีเสมอไป อย่างไรก็ตาม อาการเหล่านี้มักทำให้คนสงสัยปัญหาและรีบไปพบแพทย์ [ 7 ]
ภาวะมดลูกไม่เจริญและรังไข่หลายรูขุมขน
รังไข่ที่มีหลายฟอลลิเคิลเป็นภาวะทางพยาธิวิทยาที่ฟอลลิเคิลจำนวนมาก (มากกว่า 8 ฟอลลิเคิล) เจริญเติบโตพร้อมกันในรังไข่ โดยปกติแล้ว จำนวนฟอลลิเคิลในรังไข่แต่ละรังจะมีตั้งแต่ 4 ถึง 7 ฟอลลิเคิล
ส่วนใหญ่แล้วอาการผิดปกติจะเริ่มขึ้นในช่วงวัยรุ่น แต่สามารถเกิดขึ้นในภายหลังได้ โดยอาการผิดปกติมักเกี่ยวข้องกับความผิดปกติของต่อมไร้ท่อเรื้อรังหรือโรคติดเชื้อและการอักเสบ รวมถึงความเครียดรุนแรง ในผู้ป่วยบางราย การวินิจฉัยภาวะมดลูกไม่เจริญผิดปกติพร้อมกับรังไข่ที่มีหลายรูขุมขนพร้อม กัน
การรวมกันของโรคนี้แสดงออกมาโดยการไม่มีประจำเดือนสม่ำเสมอ อาการปวดประจำเดือน นอกจากนี้ยังมีอาการภายนอกทั่วไปที่เกี่ยวข้องกับความไม่สมดุลของฮอร์โมน: ผู้หญิงมักมีสิว น้ำหนักตัวไม่คงที่ (โดยปกติจะมีน้ำหนักเกิน โดยเฉพาะที่หน้าท้อง) มีจุดบนผิวหนัง เช่น ผิวหนังหนา ผมบาง นอกจากนี้ ผู้ป่วยที่มีรังไข่หลายรูขุมขนร่วมกับภาวะมดลูกไม่เจริญมักจะบ่นว่ามีปัญหาทางจิต หลายคนมีอาการเฉื่อยชา ซึมเศร้า และมีกิจกรรมทางสังคมลดลง [ 8 ]
การรักษาพยาธิสภาพร่วมดังกล่าวมีความซับซ้อน เป็นรายบุคคลและต้องใช้เวลานาน โดยจำเป็นต้องใช้การบำบัดด้วยฮอร์โมน
ภาวะมดลูกไม่เจริญและลำไส้ใหญ่อักเสบ
ภาวะมดลูกเจริญผิดที่มักเกิดขึ้นพร้อมกับโรคอักเสบต่างๆ เช่น ลำไส้ใหญ่อักเสบหรือช่องคลอดอักเสบ โรคนี้คือการอักเสบของเยื่อบุช่องคลอด ซึ่งอาจเกิดจากการติดเชื้อและไม่ติดเชื้อก็ได้ อาจเกิดขึ้นได้ในทุกวัย แม้กระทั่งในช่วงแรกเกิด
อาการแสดง ลักษณะของลำไส้ใหญ่อักเสบคือ:
- ตกขาวหลายประเภท (ของเหลว ข้น เหนียว เป็นฟอง ฯลฯ)
- อาการบวมและแดงของช่องคลอด;
- ความรู้สึกไม่พึงประสงค์ในรูปแบบของอาการคันและแสบร้อนบริเวณอวัยวะเพศ
- กลิ่นตกขาวอันไม่พึงประสงค์;
- ความผิดปกติของระบบประสาท โดยส่วนใหญ่มักเกิดจากความรู้สึกไม่สบาย เจ็บปวด คันตลอดเวลา (นอนไม่หลับ หงุดหงิด วิตกกังวล)
- อาการปวดบริเวณอุ้งเชิงกรานและอวัยวะเพศภายนอก อาการปวดในช่องคลอดขณะมีเพศสัมพันธ์
- บางครั้งแต่ไม่เสมอไป – อุณหภูมิร่างกายเพิ่มขึ้น
- ปัสสาวะบ่อย มีอาการปวดขณะและหลังปัสสาวะ
โดยทั่วไปอาการลำไส้ใหญ่อักเสบมักตอบสนองต่อการรักษาได้ดี อย่างไรก็ตาม เมื่อพิจารณาจากภาวะมดลูกไม่เจริญผิดปกติ โรคจะกลายเป็นเรื้อรังและกลับมาเป็นซ้ำ [ 9 ]
หากมีภาวะมดลูกไม่เจริญผิดปกติสามารถตั้งครรภ์ได้หรือไม่?
ภาวะมดลูกเจริญผิดที่มักสร้างอุปสรรคต่อการตั้งครรภ์เสมอ ไม่ว่าความผิดปกติจะร้ายแรงแค่ไหน อวัยวะที่เจริญผิดที่มักมีรังไข่ที่พัฒนาไม่สมบูรณ์ ซึ่งถือเป็นเรื่องที่ไม่ดีอย่างยิ่ง อย่างไรก็ตาม แม้จะมีภาวะมดลูกเจริญผิดที่ ผู้หญิงก็สามารถตั้งครรภ์และให้กำเนิดทารกที่มีสุขภาพแข็งแรงได้ โอกาสที่สิ่งนี้จะเกิดขึ้นนั้นขึ้นอยู่กับระดับของพยาธิวิทยา
- ภาวะที่ร้ายแรงที่สุดถือเป็นภาวะมดลูกเจริญผิดที่ขั้นแรก โดยในผู้ป่วยที่มีการวินิจฉัยดังกล่าว มดลูกจะมีขนาดเล็กมาก คือ ประมาณ 3 เซนติเมตร อวัยวะดังกล่าวเรียกอีกอย่างว่า "เอ็มบริโอ" หรือ "มดลูก" เนื่องจากการพัฒนาจะหยุดลงเมื่อถึงระยะการพัฒนาภายในมดลูก การแก้ไขภาวะผิดปกติในระดับนี้ถือว่าทำไม่ได้ เพราะผู้หญิงคนนี้ไม่มีรอบเดือนด้วยซ้ำ การตั้งครรภ์มักจะเกิดขึ้นได้ก็ต่อเมื่อมีแม่อุ้มบุญมาช่วยเท่านั้น โดยต้องให้รังไข่ทำงานปกติ
- ในกรณีของภาวะมดลูกไม่เจริญพันธุ์ขั้นที่ 2 เราเรียกว่ามดลูกของทารกหรือ "เด็ก": ขนาดของมดลูกจะอยู่ที่ประมาณ 3-5 ซม. รังไข่อยู่สูง ท่อนำไข่ยาวและรูปร่างไม่สม่ำเสมอ โดยทั่วไปแล้ว อวัยวะนี้จะสัมพันธ์กับปากมดลูกในอัตราส่วนขนาด 1:3 ประจำเดือนของผู้หญิงมาช้า (หลังจาก 15 ปี) เจ็บปวดและไม่สม่ำเสมอ หากได้รับการรักษาผู้ป่วยดังกล่าวอย่างเหมาะสมและยาวนานก็สามารถตั้งครรภ์ได้ การจะมีลูกนั้นค่อนข้างยาก แต่ก็เป็นไปได้: ตลอดระยะเวลาตั้งครรภ์มีความเสี่ยงที่จะแท้งบุตรได้ ดังนั้นผู้หญิงจึงต้องได้รับการติดตามอย่างต่อเนื่อง
- ภาวะมดลูกเจริญผิดที่ระดับ 3 มีลักษณะเฉพาะคือขนาดของอวัยวะตั้งแต่ 5 ถึง 7 ซม. โดยมีอัตราส่วนระหว่างมดลูกและปากมดลูกเป็น 3:1 พยาธิวิทยาจะรักษาด้วยฮอร์โมน ซึ่งมีโอกาสตั้งครรภ์ได้ค่อนข้างมาก นอกจากนี้ยังมีกรณีที่ทราบกันดีหลายกรณีที่ผู้ป่วยตั้งครรภ์ด้วยภาวะมดลูกเจริญผิดที่ระดับ 3 เอง ผู้เชี่ยวชาญชี้ให้เห็นถึงความเป็นไปได้ในการฟื้นฟูการทำงานปกติของมดลูกและรังไข่เมื่อเริ่มมีกิจกรรมทางเพศ
ขั้นตอน
ผู้เชี่ยวชาญพูดคุยเกี่ยวกับภาวะมดลูกไม่เจริญผิดปกติ 3 ระดับ ซึ่งเป็นตัวกำหนดลักษณะสำคัญของพยาธิวิทยา
- มดลูกตัวอ่อน (ทารกในครรภ์) หรือที่เรียกอีกอย่างว่ามดลูกไม่เจริญพันธุ์ระดับที่ 1 ถือเป็นมดลูกที่มีความสามารถในการสืบพันธุ์ต่ำที่สุด เนื่องจากมีขนาดภายนอกน้อยกว่า 30 มม. และแทบจะไม่มีโพรงมดลูกเลย ทั้งนี้เนื่องจากการสร้างมดลูกดังกล่าวเสร็จสิ้นในระยะการเจริญเติบโตภายในมดลูกแล้ว
- ภาวะมดลูกไม่เจริญเต็มที่ระดับที่ 2 เรียกว่ามดลูก "เด็ก" ซึ่งวัดได้ประมาณ 50 มม. โดยปกติแล้วขนาดอวัยวะดังกล่าวควรพบในเด็กหญิงอายุ 9 หรือ 10 ขวบ ในกรณีนี้ มดลูกจะมีโพรงแม้ว่าจะค่อนข้างเล็กก็ตาม [ 10 ]
- ภาวะมดลูกเจริญผิดที่ระดับ 3 เรียกว่ามดลูก "วัยรุ่น" โดยมีความยาวสูงสุด 70 มม. ซึ่งปกติจะเป็นขนาดมดลูกในวัยรุ่นอายุ 14-15 ปี หากเราพิจารณาว่าความยาวของมดลูกปกติคือ 70 มม. หรือมากกว่านั้น แสดงว่าภาวะพยาธิวิทยาระดับ 3 ถือเป็นภาวะที่เหมาะสมที่สุดสำหรับการทำงานของระบบสืบพันธุ์ในผู้หญิง
ภาวะมดลูกไม่เจริญผิดปกติปานกลาง
ภาวะมดลูกไม่เจริญผิดปกติระดับปานกลางมักถูกกำหนดให้เป็นโรคระดับที่ 3 และไม่มีความแตกต่างอย่างมีนัยสำคัญจากค่ามิติมาตรฐาน ตัวบ่งชี้ที่โดดเด่นคืออัตราส่วนระหว่างลำตัวมดลูกกับคอ ซึ่งอยู่ที่ 3:1 ความยาวของอวัยวะมักสอดคล้องกับ 7 ซม. ในหลายกรณี ระดับของพยาธิวิทยานี้จะได้รับการแก้ไขโดยอิสระเมื่อเริ่มมีกิจกรรมทางเพศ
ภาวะพร่องฮอร์โมนปานกลางมักไม่เกี่ยวข้องกับพยาธิสภาพแต่กำเนิด ความผิดปกติดังกล่าวอาจเกิดจากความผิดปกติของฮอร์โมนที่เกิดจากการรับภาระทางร่างกายและจิตใจมากเกินไป ความเครียด การอดอาหารเป็นเวลานานหรือขาดสารอาหาร พฤติกรรมการกินที่ไม่เหมาะสม สาเหตุที่เป็นไปได้อื่นๆ ได้แก่ การติดเชื้อไวรัส ต่อมทอนซิลอักเสบเรื้อรัง การได้รับพิษและการมึนเมา (ยาเสพติด แอลกอฮอล์ นิโคติน) ภายใต้อิทธิพลของปัจจัยเหล่านี้ มดลูกจะพัฒนาช้าลง โดยไม่คำนึงว่าขนาดของอวัยวะจะสอดคล้องกับบรรทัดฐานในทารกแรกเกิดและวัยเด็กหรือไม่
ภาวะแทรกซ้อนและผลกระทบ
ภาวะมดลูกเจริญผิดที่มักสัมพันธ์กับภาวะมีบุตรยาก หากขนาดของอวัยวะไม่เกิน 30 มม. การตั้งครรภ์แทบจะเป็นไปไม่ได้ และหากเกิดการตั้งครรภ์ขึ้นจริง ก็มีความเสี่ยงอย่างมากที่จะเกิดการตั้งครรภ์นอกมดลูก ความจริงก็คือภาวะมดลูกเจริญผิดที่มักเกิดขึ้นร่วมกับระบบท่อนำไข่ที่พัฒนาไม่เต็มที่ ท่อนำไข่จะบางลงและบิดเบี้ยวผิดปกติ
เนื่องจากสาเหตุที่พบบ่อยที่สุดประการหนึ่งของโรคคือการขาดฮอร์โมน การป้องกันตามธรรมชาติของทางเดินปัสสาวะและอวัยวะสืบพันธุ์จึงถูกขัดขวางด้วย ส่งผลให้เกิดกระบวนการติดเชื้อและการอักเสบของอวัยวะสืบพันธุ์ภายใน ผู้หญิงที่มีภาวะมดลูกไม่เจริญเต็มที่มักเกิดโรคเยื่อบุโพรงมดลูกอักเสบ เยื่อบุโพรงมดลูกอักเสบ ต่อมน้ำเหลืองอักเสบ เป็นต้น
ภาวะพร่องฮอร์โมนอย่างรุนแรงจะส่งผลให้เกิดเนื้องอกในระบบสืบพันธุ์ ทั้งชนิดไม่ร้ายแรงและชนิดร้ายแรง เพื่อหลีกเลี่ยงภาวะแทรกซ้อน ผู้หญิงที่มีภาวะพร่องฮอร์โมนของมดลูกจะต้องได้รับการตรวจติดตามจากสูตินรีแพทย์ [ 11 ]
การวินิจฉัย ภาวะมดลูกไม่เจริญ
ขั้นตอนการวินิจฉัยเริ่มต้นด้วยการซักถามและตรวจร่างกายผู้ป่วย อาจสงสัยภาวะมดลูกเจริญผิดที่หากมีสัญญาณของภาวะอวัยวะเพศไม่เจริญในวัยทารก:
- ขนขึ้นบางบริเวณหัวหน่าวและรักแร้;
- การพัฒนาของอวัยวะสืบพันธุ์ภายนอกไม่เพียงพอ
- ช่องคลอดแคบ
ปากมดลูกมีรูปร่างกรวยไม่สม่ำเสมอ และลำตัวของอวัยวะแบนราบและยังไม่พัฒนา [ 12 ]
การทดสอบที่ต้องทำในระดับผู้ป่วยนอก:
- การตรวจร่างกายทั่วไปของเลือดและปัสสาวะ
- การแข็งตัวของเลือด (เวลาโปรทรอมบิน, ไฟบริโนเจน, เวลาทรอมโบพลาสตินบางส่วนที่กระตุ้น, อัตราส่วนมาตรฐานระหว่างประเทศ);
- การตรวจเลือดทางชีวเคมี (ระดับยูเรียและครีเอตินิน โปรตีนทั้งหมด เดกซ์โทรส บิลิรูบินทั้งหมด อะลานีนอะมิโนทรานสเฟอเรส แอสพาร์เทตอะมิโนทรานสเฟอเรส)
- ปฏิกิริยาของวาสเซอร์แมนในซีรั่มเลือด;
- การตรวจสอบแอนติเจน HIV p24 โดยใช้วิธี ELISA
- การตรวจสอบค่า HbeAg ของไวรัสตับอักเสบซีโดยวิธี ELISA
- การประเมินแอนติบอดีทั้งหมดต่อไวรัสตับอักเสบซีโดยใช้วิธี ELISA
- การตรวจแปปสเมียร์ทางสูตินรีเวช
การวินิจฉัยเครื่องมือประกอบด้วยขั้นตอนประเภทต่อไปนี้:
- การตรวจอัลตราซาวนด์อวัยวะในอุ้งเชิงกราน;
- คลื่นไฟฟ้าหัวใจ;
- การตรวจเซลล์แคริโอไทป์เพื่อแยกแยะหรือยืนยันความผิดปกติของการพัฒนาโครโมโซม
- การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าของอวัยวะในอุ้งเชิงกราน
- การส่องกล้องตรวจช่องคลอด
- การส่องกล้องตรวจช่องคลอด;
- การถ่ายภาพด้วยรังสีระหว่างมดลูกและท่อนำไข่
การตรวจอัลตราซาวนด์ การตรวจเอกซเรย์ การตรวจโพรงมดลูกและท่อนำไข่ บ่งชี้ว่าอวัยวะมีขนาดไม่เพียงพอ โครงสร้างท่อนำไข่ไม่ถูกต้อง (คดเคี้ยว) รังไข่มีขนาดเล็ก จำเป็นต้องตรวจระดับฮอร์โมนเพศ (ฮอร์โมนกระตุ้นรูขุมขน โปรเจสเตอโรน เอสตราไดออล โพรแลกติน ฮอร์โมนลูทีไนซิ่ง เทสโทสเตอโรน) และฮอร์โมนไทรอยด์ (ฮอร์โมนกระตุ้นต่อมไทรอยด์ T4) ผู้ป่วยจำนวนมากต้องได้รับการตรวจเสียงมดลูก การตรวจอายุกระดูก การเอกซเรย์ของ sella turcica และการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าของสมอง [ 13 ]
นอกจากนี้ หากพบความผิดปกติที่เกี่ยวข้องกับอวัยวะสืบพันธุ์ ควรปรึกษากับนักบำบัด รวมไปถึงแพทย์ด้านต่อมไร้ท่อ แพทย์ด้านระบบทางเดินปัสสาวะ ศัลยแพทย์ หากมีความผิดปกติที่อวัยวะและระบบอื่นๆ ที่เกี่ยวข้อง
การอัลตราซาวนด์สำหรับภาวะมดลูกไม่เจริญถือเป็นการศึกษาวินิจฉัยที่มีข้อมูลมากที่สุดวิธีหนึ่ง โดยทำโดยใช้เซ็นเซอร์ตรวจช่องคลอดและช่องท้อง การสแกนตามยาวและตามขวาง [ 14 ]
- ก่อนการตรวจอัลตราซาวนด์นรีเวชผ่านช่องท้อง คนไข้ต้องเตรียมตัวดังนี้ 1 ชั่วโมงก่อนทำการตรวจ คนไข้ควรดื่มน้ำนิ่งอย่างน้อย 1 ลิตร และงดปัสสาวะจนกว่าจะตรวจเสร็จ
- การอัลตราซาวนด์ผ่านช่องคลอดไม่จำเป็นต้องเตรียมตัวเป็นพิเศษ และควรปล่อยปัสสาวะให้หมดก่อนทำหัตถการ
เฉพาะแพทย์เท่านั้นที่จะสามารถตีความผลการวินิจฉัยด้วยอัลตราซาวนด์ได้
อาการสะท้อนของภาวะมดลูกไม่เจริญผิดปกติมีดังนี้:
- พารามิเตอร์ความยาวอวัยวะไม่สอดคล้องกับอายุและบรรทัดฐานทางสรีรวิทยา
- ปากมดลูกมีขนาดใหญ่เมื่อเทียบกับลำตัวมดลูก
- สังเกตเห็นการโค้งงอของออร์แกนไปข้างหน้าอย่างชัดเจน
- ท่อนำไข่มีลักษณะบาง ม้วนงอ และยาว
โดยปกติแล้วลำตัวของมดลูกจะเอียงไปข้างหน้าเล็กน้อย ซึ่งกำหนดโดยคำศัพท์ต่างๆ เช่น "anteversio" และ "anteflexio" ขนาดของมดลูกจะถูกกำหนดเป็นตัวบ่งชี้ตามขวาง ตามยาว และด้านหน้า-หลัง:
- ตัวบ่งชี้ตามยาว แสดงถึงความยาวของอวัยวะ โดยปกติจะอยู่ที่ 45-50 มม. (ในสตรีที่คลอดบุตร อาจยาวได้ถึง 70 มม.) + ความยาวของปากมดลูกควรอยู่ที่ 40-50 มม.
- ตัวบ่งชี้ตามขวางแสดงถึงความกว้างของอวัยวะ โดยทั่วไปจะมีขนาด 35-50 มม. (ในสตรีที่เคยคลอดบุตร อาจเพิ่มเป็น 60 มม. ได้)
- ดัชนีหน้า-หลังบ่งบอกถึงความหนาของมดลูก โดยปกติจะอยู่ระหว่าง 30 ถึง 45 มิลลิเมตร
ความหนาของเยื่อบุโพรงมดลูกจะแตกต่างกันไปในแต่ละรอบเดือน ในวันที่ 5-7 ของการมีประจำเดือน เยื่อบุโพรงมดลูกจะหนาขึ้นเป็น 6-9 มม. [ 15 ]
บ่อยครั้งการอัลตราซาวนด์เพียงอย่างเดียวก็เพียงพอที่จะวินิจฉัยภาวะมดลูกไม่เจริญได้ การศึกษาอื่นๆ จะดำเนินการเพื่อชี้แจงการวินิจฉัยและค้นหาสาเหตุของพยาธิวิทยา ซึ่งจำเป็นสำหรับการรักษาที่ถูกต้องและมีประสิทธิภาพต่อไป
การวินิจฉัยที่แตกต่างกัน
ประเภทของพยาธิวิทยา |
คุณภาพของรอบเดือน |
อาการอัลตราซาวนด์ |
การตรวจทางสูตินรีเวช |
ความผิดปกติทางพัฒนาการทางเพศ |
ในช่วงวัยรุ่นไม่มีประจำเดือน |
ตรวจพบสัญญาณผิดปกติ คือ ปากมดลูกและตัวมดลูกไม่มี มีเขาหรือผนังมดลูกไม่เรียบ หรือมีมดลูกสองแฉก |
ตรวจพบสัญญาณพัฒนาการผิดปกติของอวัยวะสืบพันธุ์ |
โรคเยื่อบุโพรงมดลูกเจริญผิดที่ |
รอบเดือนผิดปกติ ประจำเดือนมาน้อยหรือมาก มีตกขาวสีน้ำตาล ปวดประจำเดือน |
ขนาดของมดลูกด้านหน้า-ด้านหลังมีขนาดใหญ่ขึ้น มีบริเวณที่มีเสียงสะท้อนในกล้ามเนื้อมดลูกมาก มีการสร้างเสียงสะท้อนน้อยเป็นวงกลม (3-5 มม.) |
มดลูกมีอาการปวดปานกลาง มีต่อมน้ำเหลือง (endometrioma) และมีขนาดใหญ่ |
อาการปวดประจำเดือน |
มีรอบเดือนแต่คนไข้บ่นปวดมาก |
สัญญาณเสียงสะท้อนที่เป็นลักษณะทั่วไปจะหายไป |
การตรวจทางสูตินรีเวชไม่พบอาการทางพยาธิวิทยา |
โรคอักเสบของอวัยวะในอุ้งเชิงกราน |
เลือดออกจากมดลูกผิดปกติและยาวนาน |
ขนาดของมดลูกและความหนาของเยื่อบุโพรงมดลูกไม่ปกติ มีหลอดเลือดมาก มีของเหลวในอุ้งเชิงกราน ท่อนำไข่หนาขึ้น ความเปล่งเสียงสะท้อนของโซนกล้ามเนื้อมดลูกลดลงไม่สม่ำเสมอ |
อาการปวดและนิ่มของมดลูก มีการสร้างท่อนำไข่และรังไข่ อาการมึนเมา |
ใครจะติดต่อได้บ้าง?
การรักษา ภาวะมดลูกไม่เจริญ
การรักษาภาวะมดลูกไม่เจริญพันธุ์จะถูกกำหนดโดยคำนึงถึงระดับของพยาธิสภาพและมุ่งเป้าหมายต่อไปนี้:
- การกำจัดอาการผิดปกติ, การแก้ไขพารามิเตอร์ของอวัยวะ;
- การฟื้นฟูของรอบเดือน, การทำงานของระบบสืบพันธุ์และระบบสืบพันธุ์;
- การปรับปรุงคุณภาพชีวิตให้ดีขึ้น
พื้นฐานของการบำบัดภาวะมดลูกไม่เจริญคือการใช้ยาฮอร์โมนทดแทนหรือยากระตุ้น การเลือกการรักษาที่ถูกต้องจะช่วยเพิ่มขนาดของอวัยวะให้เพียงพอต่อการทำงานทางสรีรวิทยาตามปกติ
นอกจากนี้ การรักษาด้วยกายภาพบำบัดยังใช้ในรูปแบบของการรักษาด้วยแม่เหล็ก การรักษาด้วยเลเซอร์ การรักษาด้วยไดอาเทอร์มิก การรักษาด้วยอินดักทีฟเทอร์มิก การรักษาด้วย UHF การบำบัดด้วยน้ำแร่ การใช้โอโซเคอไรต์และพาราฟิน เป้าหมายพื้นฐานของการกายภาพบำบัดคือการปรับปรุงการไหลเวียนของเลือดในบริเวณมดลูก
ขั้นตอนการชุบสังกะสีแบบทางโพรงจมูกได้ผลดีเยี่ยม วิธีนี้เกี่ยวข้องกับการกระตุ้นบริเวณไฮโปทาลามัส-ต่อมใต้สมอง ส่งผลให้มีการผลิตสารฮอร์โมนเพิ่มขึ้น ได้แก่ ฮอร์โมนลูทีไนซิ่งและฮอร์โมนกระตุ้นรูขุมขน [ 16 ]
เพื่อสนับสนุนและเร่งการฟื้นตัว ผู้ป่วยที่มีภาวะมดลูกไม่เจริญผิดปกติควรรับวิตามินบำบัด การออกกำลังกาย การบำบัดด้วยมือด้วยการนวดทางสูตินรีเวช และการบำบัดในสปา
วิตามินคอมเพล็กซ์ที่ประกอบด้วยวิตามินเอ บี ดี โทโคฟีรอล กรดแอสคอร์บิก และโฟลิก ถูกนำมาใช้ วิตามินอีมีฤทธิ์ต้านอนุมูลอิสระ ทำให้รอบเดือนคงที่ เพิ่มประสิทธิภาพการสืบพันธุ์ วิตามินซีเสริมสร้างเครือข่ายหลอดเลือด ปรับปรุงการไหลเวียนของเลือด
เพื่อปรับปรุงการทำงานของระบบสืบพันธุ์ ควรตรวจสอบอาหารของผู้หญิง แพทย์จะยกเลิกการควบคุมอาหารแบบเคร่งครัดและการอดอาหารอย่างแน่นอน แนะนำให้รับประทานอาหารให้ครบถ้วน รับประทานใยอาหาร ผักและผลไม้ น้ำมันพืช ซีเรียลมากขึ้น ผลิตภัณฑ์เช่น ผักโขม บร็อคโคลี กะหล่ำดาว มะเขือเทศ งา น้ำมันเมล็ดแฟลกซ์ และอาหารทะเล เป็นสิ่งที่แนะนำเป็นพิเศษ
ยา
การบำบัดด้วยยาโดยปกติจะมีความซับซ้อน รวมถึงการใช้ยาที่มีกลไกการออกฤทธิ์ที่แตกต่างกัน
- สารฮอร์โมน:
- ฮอร์โมนเอสโตรเจนที่ต่อเนื่องตลอดช่วงวัยแรกรุ่น
- เอสโตรเจนสำหรับระยะแรกของรอบเดือน เจสโตเจนสำหรับระยะที่ 2
ในกรณีที่การพัฒนาทางร่างกายทั่วไปไม่เพียงพอ จะใช้ฮอร์โมนไทรอยด์ (โซเดียมเลโวไทรอกซิน 100-150 มก. ต่อวัน) หรือยาสเตียรอยด์อนาโบลิก (เมธานโดรสเตโนโลน 5 มก. 1-2 ครั้งต่อวัน ขึ้นอยู่กับประเภทของความผิดปกติ) [ 17 ]
- ยาปฏิชีวนะถูกกำหนดไว้สำหรับกระบวนการติดเชื้อที่เกิดขึ้นบ่อยครั้ง:
- ซัลแบคแทม/แอมพิซิลลิน (ฉีดเข้าเส้นเลือด 1.5 กรัม);
- คลาวูลาเนต/แอมพิซิลลิน (ฉีดเข้าเส้นเลือด 1.2 กรัม);
- เซฟาโซลิน (ฉีดเข้าเส้นเลือด 2 กรัม);
- เซฟูร็อกซิม (ฉีดเข้าเส้นเลือด 1.5 กรัม);
- แวนโคไมซิน (หากมีอาการแพ้ยาปฏิชีวนะเบตาแลกแทม) 7.5 มก./กก. ทุก 6 ชั่วโมงหรือ 15 มก./กก. ทุก 12 ชั่วโมง เป็นเวลา 7-10 วัน
- ซิโปรฟลอกซาซิน 200 มก. ฉีดเข้าเส้นเลือด วันละ 2 ครั้ง เป็นเวลา 1 สัปดาห์
- ยาปฏิชีวนะกลุ่มแมโครไลด์ อะซิโธรมัยซิน 500 มก. ครั้งเดียวต่อวัน ฉีดเข้าเส้นเลือดดำเป็นเวลา 3-5 วัน
การบำบัดด้วยฮอร์โมนในระยะยาวมักจะมาพร้อมกับผลข้างเคียงที่ไม่พึงประสงค์ที่คนไข้ทุกคนควรทราบ:
- อาการปวดต่อมน้ำนมโต;
- ความอยากอาหารเพิ่มขึ้น บางครั้งอาจมีอาการคลื่นไส้
- เยื่อเมือกแห้ง;
- ความรู้สึกเหนื่อยล้า อ่อนแรง;
- โรคลิ่มเลือด, โรคเส้นเลือดอุดตัน
สิ่งสำคัญคือต้องเข้าใจว่าผลข้างเคียงไม่ได้เกิดขึ้นกับผู้ป่วยทุกคน และความรุนแรงของผลข้างเคียงก็ไม่เหมือนกัน ในขณะเดียวกัน หากไม่ได้รับการบำบัดด้วยฮอร์โมน มักจะไม่สามารถแก้ไขสภาพของมดลูกและกำจัดภาวะมดลูกเจริญผิดที่ เนื่องจากการเจริญเติบโตและการพัฒนาของอวัยวะขึ้นอยู่กับการผลิตฮอร์โมนในร่างกายโดยตรง
การรักษาด้วยยาฮอร์โมน
ยาฮอร์โมนสำหรับภาวะมดลูกไม่เจริญมักจะเป็นตัวหลักในการรักษา ยาเหล่านี้จะช่วยปรับสมดุลพื้นหลังของฮอร์โมน ซึ่งจะช่วยฟื้นฟูการเจริญเติบโตของมดลูก
ส่วนใหญ่ยาที่เลือกใช้จะเป็นฮอร์โมนดังต่อไปนี้:
- Femoston เป็นยาที่ประกอบด้วยเอสตราไดออลและไดโดรเจสเตอโรน ซึ่งกระตุ้นการพัฒนาของระบบสืบพันธุ์ทั้งหมด รวมถึงท่อนำไข่ การรักษาเป็นการรักษาแบบระยะยาวโดยมีการหยุดพักเป็นระยะๆ โดยแพทย์จะเป็นผู้วางแผนการรักษาโดยคำนึงถึงลักษณะเฉพาะตัวของผู้ป่วยและปฏิกิริยาของร่างกายต่อการรักษา
- Duphaston มักถูกกำหนดให้ใช้กับภาวะมดลูกไม่เจริญผิดปกติ ฮอร์โมนชนิดนี้เป็นอนุพันธ์เทียมของโปรเจสเตอโรน ซึ่งมีความเกี่ยวข้องอย่างยิ่งกับภาวะเยื่อบุโพรงมดลูกไม่เจริญผิดปกติ Duphaston จะช่วยรักษาสมดุลของฮอร์โมนในร่างกายให้คงที่หากใช้ร่วมกับยาอื่นๆ ที่ซับซ้อน โดยปกติแล้วระยะเวลาในการรักษาจะนานกว่า 6 เดือน ขนาดยาและรูปแบบการรักษาจะกำหนดโดยแพทย์เป็นรายบุคคล
- Estrofem เป็นยาที่ช่วยรักษาสมดุลของเอสโตรเจนในร่างกายผู้หญิง กระตุ้นการพัฒนาของอวัยวะสืบพันธุ์หลัก และปรับปรุงการทำงานของท่อนำไข่ ในเวลาเดียวกัน รอบเดือนก็จะเกิดขึ้น รับประทานวันละ 1 เม็ดในตอนเช้า ระยะเวลาของการรักษาจะขึ้นอยู่กับแพทย์เป็นรายบุคคล โดยปกติแล้วการรักษาจะเป็นระยะสั้น (ประมาณ 2 เดือน) หลังจากนั้นคุณต้องพักรักษา
- Ovestin ประกอบด้วยฮอร์โมนเพศหญิงตามธรรมชาติ - เอสไตรออล ฮอร์โมนนี้ทำปฏิกิริยากับนิวเคลียสของเซลล์เยื่อบุโพรงมดลูก ทำให้เยื่อบุโพรงมดลูกอยู่ในสภาพปกติ โดยทั่วไปยาจะใช้ในรูปแบบของยาเหน็บ โดยสอดยาเหน็บวันละ 1 ครั้งโดยค่อยๆ ลดขนาดยาลง ขึ้นอยู่กับพลวัตของการรักษา ยาเหน็บช่องคลอดจะสอดเข้าไปในช่องคลอดในตอนเย็นก่อนเข้านอน
- ไมโครฟอลลินเป็นสารเตรียมเอทินิลเอสตราไดออลที่ขจัดอาการผิดปกติที่เกี่ยวข้องกับภาวะขาดเอสโตรเจนภายในร่างกาย กระตุ้นการขยายตัวของเยื่อบุโพรงมดลูกและเยื่อบุช่องคลอด และส่งเสริมการพัฒนาของมดลูกและลักษณะทางเพศรองของผู้หญิงที่มีภาวะเจริญพันธุ์น้อย
การรักษาด้วยฮอร์โมนไม่ควรทำโดยอิสระ ยาเหล่านี้จะต้องสั่งจ่ายโดยแพทย์เสมอ จากนั้นจึงติดตามการรับประทานยาโดยปรับขนาดยาและความถี่ในการใช้ ต้องคำนึงถึงปฏิกิริยาของร่างกายผู้หญิงต่อการบำบัดด้วยฮอร์โมนและพลวัตของการรักษา [ 18 ]
การรักษาด้วยกายภาพบำบัด
ขั้นตอนการกายภาพบำบัดถูกนำมาใช้ร่วมกับคำสั่งแพทย์หลักสำหรับภาวะมดลูกไม่เจริญผิดปกติอย่างได้ผลดี โดยเฉพาะอย่างยิ่งขั้นตอนต่อไปนี้:
- การบำบัดด้วยแม่เหล็กโดยใช้สนามแม่เหล็กมีฤทธิ์ลดอาการบวมน้ำและการอักเสบ ช่วยเพิ่มการไหลเวียนโลหิตและกระตุ้นโครงสร้างเซลล์
- การบำบัดด้วยคลื่นอัลตราซาวนด์จะส่งผลต่ออวัยวะในระดับเซลล์ กระตุ้นการเผาผลาญของเนื้อเยื่อ ซึ่งรวมกับการผลิตความร้อนที่เพิ่มมากขึ้น เมื่ออุณหภูมิสูงขึ้น การไหลเวียนของเลือดจะดีขึ้น อาการปวดจะหายไป และการยึดเกาะจะอ่อนลง นอกจากนี้ การสั่นด้วยคลื่นอัลตราซาวนด์ยังกระตุ้นการทำงานของฮอร์โมนในรังไข่ ซึ่งช่วยสร้างรอบเดือน
- โฟโนโฟรีซิสช่วยให้ส่งยาไปยังจุดที่เกิดโรคได้โดยตรงโดยใช้คลื่นอัลตราซาวนด์ ซึ่งช่วยให้ยาออกฤทธิ์เฉพาะที่ ซึ่งช่วยลดโอกาสเกิดผลข้างเคียงได้อย่างมาก โดยส่วนใหญ่แล้ว ยาต้านแบคทีเรีย ยาต้านการอักเสบ และวิตามินจะถูกส่งไปยังเนื้อเยื่อด้วยโฟโนโฟรีซิส
- การวิเคราะห์ด้วยไฟฟ้ามีวิธีการ "ทำงาน" คล้ายกับการวิเคราะห์ด้วยโฟโนโฟเรซิส แต่จะใช้กระแสไฟฟ้าในการส่งยา
นอกจากนี้ ในกรณีที่มดลูกไม่เจริญเต็มที่ แนะนำให้นวดทางนรีเวช 10 นาทีต่อวันเป็นเวลา 1-1.5 เดือน การนวดด้วยแรงสั่นสะเทือนทางนรีเวชช่วยเพิ่มประสิทธิภาพการไหลเวียนของน้ำเหลืองและเลือดในอุ้งเชิงกราน ซึ่งจะช่วยขจัดสิ่งอุดตันและเพิ่มประสิทธิภาพกระบวนการเผาผลาญ การนวดด้วยแรงสั่นสะเทือนช่วยเสริมสร้างระบบเอ็นกล้ามเนื้อของมดลูกและพื้นอุ้งเชิงกรานได้ นอกจากนี้ การให้นมบุตรและการฝังเข็มก็มีประโยชน์เช่นกัน [ 19 ]
การรักษาด้วยสมุนไพร
สามารถใช้แนวทางการรักษาภาวะมดลูกไม่เจริญแบบเดิมได้ แต่จะได้ผลดีจริงก็ต่อเมื่อใช้ร่วมกับยารักษาหลักเท่านั้น กล่าวอีกนัยหนึ่ง การรักษาแบบอนุรักษ์นิยมเต็มรูปแบบไม่สามารถทดแทนการรักษาที่บ้านได้ แต่สามารถเสริมการรักษาแบบอื่นๆ ได้
ชาสมุนไพร ยาต้มและชาชงที่ทำจากสมุนไพรที่มีฤทธิ์ต้านการอักเสบและฤทธิ์ของฮอร์โมน ถูกนำมาใช้เป็นสมุนไพรเพื่อแก้ไขภาวะมดลูกไม่เจริญผิดปกติได้อย่างมีประสิทธิภาพ
- Orthilia secunda หรือ Wintergreen ด้านเดียวมีทั้งไฟโตเอสโตรเจนและโปรเจสเตอโรนจากพืช ดังนั้นจึงมีข้อบ่งชี้ในการรักษาโรคทางนรีเวชหลายชนิด ส่วนใหญ่มักใช้ทิงเจอร์ Wintergreen ด้านเดียวที่บ้าน ในการเตรียมให้ใช้พืชแห้งบด 100 กรัมเทวอดก้า 1 ลิตรใส่ในที่มืด เก็บไว้ใต้ฝาเป็นเวลา 2 สัปดาห์จากนั้นกรองและเริ่มรับประทาน 35 หยดกับน้ำปริมาณเล็กน้อยระหว่างมื้ออาหารวันละ 2 ครั้ง การรักษาโดยปกติจะเป็นระยะยาวหลายเดือน ไม่ควรใช้ยาในวัยเด็ก
- หญ้าคาโนลาหรือหญ้าคาโนลามีฤทธิ์ต้านการอักเสบ ต้านแบคทีเรีย ขับปัสสาวะ ป้องกันเนื้องอก และระงับปวด เนื่องจากพืชชนิดนี้มีสารอาหารจากพืชหลายชนิด หญ้าคาโนลา...
- เสจสามารถกระตุ้นการผลิตเอสโตรเจนของร่างกายผู้หญิงและควบคุมการตกไข่ การเตรียมยาจากพืชจะรับประทานในระยะแรกของรอบเดือนหลังจากสิ้นสุดการมีเลือดออกในช่วงมีประจำเดือน (ประมาณวันที่ 4-5) ไม่ควรใช้เสจสำหรับโรคเยื่อบุโพรงมดลูกเจริญผิดที่ เนื้องอก หรือความดันโลหิตสูงอย่างรุนแรง ในการเตรียมยา ให้รับประทานพืชแห้ง 1 ช้อนโต๊ะ ชงน้ำเดือด 200 มล. ทิ้งไว้จนเย็น กรองและเก็บในตู้เย็น ในระหว่างวัน คุณต้องดื่มชาทั้งหมด ซึ่งอยู่ที่ประมาณ 50 มล. 4 ครั้งต่อวัน
- Elecampane ช่วยปรับรอบเดือนให้คงที่ได้อย่างมีประสิทธิภาพ ช่วยเพิ่มการไหลเวียนของเลือดในบริเวณมดลูก จึงช่วยส่งเสริมการพัฒนาของอวัยวะ ในการเตรียมการแช่สมุนไพร ให้เทวัตถุดิบ 2 ช้อนโต๊ะกับน้ำเดือด 0.5 ลิตร แล้วปิดฝาไว้ครึ่งชั่วโมง จากนั้นกรองน้ำแช่และแบ่งออกเป็นสองส่วน ส่วนหนึ่งดื่มในตอนเช้าครึ่งชั่วโมงก่อนอาหารเช้า และส่วนที่สองหนึ่งชั่วโมงก่อนอาหารเย็น รับประทานยาเป็นประจำทุกวัน หากเกิดอาการคลื่นไส้หรืออ่อนแรง ให้ลดขนาดยาลง
- เรดบรัชเป็นสมุนไพรธรรมชาติที่ใช้ในการรักษาเนื้องอกในมดลูก เนื้องอกในมดลูก โรคเต้านมอักเสบ การสึกกร่อนของปากมดลูก โรคถุงน้ำรังไข่หลายใบ ประจำเดือนมาไม่ปกติ และแม้แต่ภาวะมดลูกไม่เจริญผิดปกติ ในการรักษาภาวะมดลูกไม่เจริญผิดปกติ ให้ใช้ทิงเจอร์ของพืช: วัตถุดิบแห้งที่บดแล้ว 50 กรัม เทลงในวอดก้า 0.5 ลิตร แช่ในรูปแบบปิดผนึกในที่มืดเป็นเวลาหนึ่งเดือน (บางครั้งคุณต้องเขย่า) จากนั้นกรองทิงเจอร์และเริ่มรับประทาน 1 ช้อนชา 3 ครั้งต่อวัน 40 นาทีก่อนอาหาร สูตรการรักษามีดังนี้: รับประทาน 4 สัปดาห์ - พัก 2 สัปดาห์
การรักษาด้วยการผ่าตัด
ในกรณีที่มีภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ร่วมกับการรักษาแบบอนุรักษ์นิยมไม่ได้ผล แพทย์อาจสั่งให้ทำการผ่าตัด ซึ่งต้องขูดมดลูกเพื่อวินิจฉัยแยกกัน การผ่าตัดประกอบด้วยการตัดชั้นในของมดลูกออก (เรียกว่าการทำความสะอาด) เพื่อกระตุ้นกระบวนการสร้างใหม่และการเจริญเติบโตของชั้นที่ทำหน้าที่ของเยื่อบุโพรงมดลูก
การแทรกแซงจะดำเนินการโดยใช้การดมยาสลบแบบทั่วไปผ่านทางช่องคลอด (โดยไม่ต้องผ่าตัด)
การดำเนินการทางศัลยกรรมจะควบคุมผ่านกล้องตรวจช่องคลอด ทำให้การผ่าตัดแม่นยำและปลอดภัย
การผ่าตัดจะกินเวลาประมาณครึ่งชั่วโมง หลังจากนั้นผู้ป่วยจะถูกส่งไปที่แผนกผู้ป่วยนอกซึ่งอยู่ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญเป็นเวลาหลายชั่วโมง หากผู้ป่วยรู้สึกดีขึ้นและไม่มีภาวะแทรกซ้อนใดๆ ผู้ป่วยสามารถกลับบ้านได้ในวันเดียวกัน [ 20 ]
การป้องกัน
การป้องกันมีความจำเป็นอย่างยิ่งในช่วงเตรียมตัวสำหรับการตั้งครรภ์และในระยะตั้งครรภ์ การป้องกันภาวะมดลูกไม่เจริญผิดปกติขั้นต้นอาจรวมถึงมาตรการต่อไปนี้:
- โภชนาการที่เหมาะสมสำหรับสตรีในช่วงเจริญพันธุ์ โดยให้วิตามินและธาตุอาหารที่จำเป็นแก่ร่างกายสตรีอย่างครบถ้วน โดยรับประทานอาหารเสริมตามที่แพทย์แนะนำ
- หลีกเลี่ยงการสูบบุหรี่และดื่มแอลกอฮอล์ทั้งในช่วงวางแผนและระหว่างตั้งครรภ์ นอกจากนี้ ควรระวังอาหารและเครื่องดื่มที่เป็นอันตรายด้วย
- การป้องกันไม่ให้ร่างกายผู้หญิงต้องสัมผัสกับสารอันตราย โดยเฉพาะโลหะหนัก ยาฆ่าแมลง และยาบางชนิด
- การป้องกันโรคติดเชื้ออย่างทันท่วงที การฉีดวัคซีน (เช่น วัคซีนป้องกันโรคหัดเยอรมันสามารถฉีดได้อย่างน้อย 4 สัปดาห์ก่อนการตั้งครรภ์ สำหรับผู้ป่วยที่ไม่เคยได้รับวัคซีนมาก่อนและไม่เคยเป็นโรคหัดเยอรมันในวัยเด็ก)
การดูแลสุขภาพระบบสืบพันธุ์ของเด็กผู้หญิงให้แข็งแรงตั้งแต่แรกเกิดเป็นสิ่งที่จำเป็น โดยควรพาเด็กไปพบแพทย์สูตินรีเวชตั้งแต่ยังเป็นทารก เพื่อให้ผู้เชี่ยวชาญสามารถประเมินพัฒนาการของอวัยวะเพศของทารกได้
ทั้งในช่วงวัยเด็กตอนต้นและช่วงวัยต่อๆ มา เด็กควรได้รับการปกป้องจากความเครียด ได้รับโภชนาการปกติ รักษาสุขอนามัย และป้องกันโรคติดเชื้อและการอักเสบ
ในช่วงวัยที่สำคัญมาก คือ วัยรุ่น ซึ่งเริ่มตั้งแต่อายุประมาณ 11 ปี เด็กผู้หญิงจำเป็นต้องได้รับการปกป้องจากโรคติดเชื้อโดยเฉพาะไวรัสเป็นพิเศษ จำเป็นต้องกำจัดแหล่งติดเชื้อทั้งหมดในร่างกาย เช่น ฟันผุ ต่อมทอนซิลอักเสบเรื้อรัง เป็นต้น
การอธิบายให้เด็กเข้าใจมีบทบาทสำคัญมาก นั่นคือการอธิบายให้เด็กเข้าใจว่าเหตุใดการสูบบุหรี่ การดื่มแอลกอฮอล์ การใช้ยาเสพติด และสารพิษจึงเป็นอันตราย ปัจจัยเหล่านี้ก่อให้เกิดอันตรายต่อร่างกายของเด็กอย่างมาก เนื่องจากมีความเป็นพิษต่อต่อมเพศ
การนอนหลับพักผ่อนไม่เพียงพอ การอดอาหาร การเริ่มต้นมีกิจกรรมทางเพศเร็ว และภาวะทางจิตใจและอารมณ์ที่มากเกินไป ล้วนส่งผลเสียต่อการพัฒนาของระบบสืบพันธุ์เพศหญิงโดยรวม
พยากรณ์
หากภาวะมดลูกไม่เจริญเกิดจากความผิดปกติของระบบต่อมไร้ท่อ การรักษาอย่างทันท่วงทีอาจได้ผล อย่างไรก็ตาม ความผิดปกติแต่กำเนิดที่รุนแรงไม่สามารถแก้ไขได้ และโอกาสที่ผู้หญิงจะตั้งครรภ์ก็ลดลงเหลือศูนย์ [ 21 ]
การรักษาภาวะ hypoplasia ในระดับที่ไม่มากนักนั้นต้องใช้ระยะเวลาค่อนข้างนาน แต่การพยากรณ์โรคมักจะดี เนื่องจากผู้หญิงจำนวนมากสามารถตั้งครรภ์และให้กำเนิดทารกที่รอคอยมายาวนานได้สำเร็จ
สิ่งสำคัญคือต้องเข้าใจว่าผู้ป่วยต้องเตรียมพร้อมสำหรับการบำบัดระยะยาวโดยปฏิบัติตามคำสั่งแพทย์อย่างเคร่งครัด ผลลัพธ์ของการรักษานี้ขึ้นอยู่กับระดับของความผิดปกติและสาเหตุของการเกิดขึ้น ภาวะมดลูกไม่เจริญผิดปกติไม่สามารถรักษาให้หายขาดได้เสมอไป อย่างไรก็ตาม แพทย์มักจะสามารถบรรลุผลตามที่ต้องการได้ นั่นคือผู้หญิงตั้งครรภ์และเป็นแม่ได้ สิ่งสำคัญคือต้องค้นหาผู้เชี่ยวชาญที่ดีที่จะเลือกวิธีการรักษาที่เหมาะสม

