ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
มดลูกคู่
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
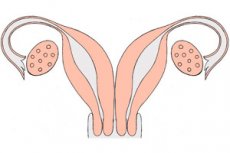
มดลูกสองข้างเป็นความผิดปกติแต่กำเนิดที่พบได้น้อยมาก มดลูกสองข้างเป็นความผิดปกติทางพัฒนาการของอวัยวะสืบพันธุ์ ซึ่งในระหว่างการพัฒนาจะเกิดการจับคู่กัน เนื่องมาจากท่อมูลเลเรียนไม่เชื่อมกันเนื่องจากพันธุกรรมของตัวอ่อน มดลูกสองข้างมีปากมดลูกแยกกันสองข้าง และบางครั้งอาจมีช่องคลอดสองข้างด้วย โดยมดลูกแต่ละข้างมีเขาหนึ่งข้างที่เชื่อมต่อกับท่อนำไข่ โดย "มอง" ไปที่รังไข่ที่เกี่ยวข้อง
ผู้หญิงที่มีมดลูกสองข้างมักไม่รู้ว่าตนเองมี "ความผิดปกติ" เนื่องจากความผิดปกติอาจไม่แสดงออกมาทางคลินิก และมีโอกาสตั้งครรภ์ได้สูง หากความผิดปกตินี้ก่อให้เกิดปัญหาต่อสุขภาพสืบพันธุ์ พวกเธอจะต้องเข้ารับการผ่าตัด ซึ่งเป็นวิธีเดียวที่จะแก้ไขพยาธิสภาพได้
ระบาดวิทยา
มดลูกสองชั้นเป็นความผิดปกติแต่กำเนิดของกลไกการสืบพันธุ์ ความผิดปกตินี้เกิดจากความล้มเหลวโดยสิ้นเชิงในการเชื่อมต่อท่อมูลเลเรียนตามแนวเส้นกึ่งกลาง ซึ่งทำให้เกิดการสร้างอวัยวะมดลูกแยกจากกันสองส่วนที่มีผนังกั้นช่องคลอด ความผิดปกตินี้ถือว่าพบได้น้อย โดยมีอัตราการเกิดตั้งแต่ 1:1,000 ถึง 1:30,000 (ตามข้อมูลทางสถิติที่รวบรวมในสหรัฐอเมริกา อัตราการเกิดคือ 1 กรณีต่อผู้หญิง 3,000 คน)
มดลูกที่ถูกสร้างขึ้นแต่ละอันจะเชื่อมต่อกับท่อนำไข่หนึ่งท่อและรังไข่ที่สอดคล้องกัน
การเกิดการตั้งครรภ์แฝด ซึ่งทารกจะเจริญเติบโตในมดลูกอีกตัวหนึ่งในคนไข้ที่ได้รับการวินิจฉัยว่ามีมดลูกสองใบ ถือเป็นกรณีที่หายากมาก โดยเกิดขึ้นในอัตรา 1 ใน 1 ล้านครั้ง
การตั้งครรภ์โดยมีมดลูกสองข้างถือว่ามีโอกาสเกิดขึ้นได้ค่อนข้างมาก ตราบใดที่ไม่มีความผิดปกติทางระบบสืบพันธุ์อื่น ๆ ตามสถิติพบว่ามีภาวะมีบุตรยากในผู้ป่วย 12-30% และความถี่ของการแท้งบุตรแตกต่างกันไปในช่วง 30-80% โดยความถี่ของการคลอดก่อนกำหนดอยู่ที่ประมาณ 28% ยังไม่มีความชัดเจนว่าตัวบ่งชี้ดังกล่าวเป็นผลจากความผิดปกติของอวัยวะเพียงอย่างเดียวหรือไม่ หรือว่ามดลูกสองข้างรวมกับความบกพร่องด้านรูปร่างและกลไกฮอร์โมนไฮโปทาลามัส-ต่อมใต้สมอง-รังไข่ล้มเหลว รวมถึงความผิดปกติในการสร้างระบบรก
สตรีที่มีมดลูกสองข้างจะตรวจพบภาวะตั้งครรภ์ผิดปกติประมาณ 10% ของกรณี โดยพบตำแหน่งทารกผิดปกติใน 15-20% ของกรณี นอกจากนี้ ยังพบความถี่ของการผ่าตัดคลอด (การผ่าคลอด) สูงใน 45% ของกรณี ตรวจพบภาวะทารกไม่เจริญพันธุ์ใน 27% ตรวจพบภาวะทารกน้ำหนักแรกเกิดต่ำใน 15% ของกรณี
ตามที่ผู้เชี่ยวชาญระบุว่า ผู้หญิงที่มีความผิดปกติ มักมีความดันโลหิตสูงในระหว่างตั้งครรภ์ และภาวะครรภ์เป็นพิษจะเกิดขึ้นบ่อยกว่าผู้หญิงตั้งครรภ์รายอื่นที่มีมดลูกปกติถึง 2 เท่า
สาเหตุ มดลูกแฝด
ระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์โดยรวมนั้นก่อตัวขึ้นในช่วงที่อยู่ในครรภ์จากการเชื่อมต่อของตัวอ่อนเพียงตัวเดียว ดังนั้นการหยุดชะงักใดๆ ในระบบอาจกลายเป็นสาเหตุของการเกิดข้อบกพร่องหลายอย่างในคราวเดียวกันได้ ตัวอย่างเช่น มักพบมดลูกสองข้างร่วมกับโรคประจำตัวอื่นๆ ของระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์ ปัญหาดังกล่าวอาจเกิดขึ้นได้ในกรณีต่อไปนี้:
- ในความผิดปกติทางพันธุกรรม
- ในกรณีตั้งครรภ์รุนแรง (แท้งบุตรในระยะยาว การตั้งครรภ์นอกมดลูก ขาดสารอาหาร การติดเชื้อในมดลูกของทารกในครรภ์)
- อาการมึนเมาเป็นเวลานานในระหว่างตั้งครรภ์ (เช่น เกิดจากยาเสพติด จากการทำงาน ฯลฯ)
- โรคระบบที่ซับซ้อนในสตรีมีครรภ์
ในหลายกรณีไม่สามารถระบุสาเหตุที่แท้จริงของการละเมิดได้
เฮเซล จอห์นสันและมดลูกคู่
ความผิดปกติอย่างมดลูกสองข้างมีมาโดยตลอด อย่างไรก็ตาม ความสนใจในปัญหานี้เริ่มมีมากขึ้นหลังจากเรื่องราวของเฮเซล จอห์นสัน หญิงชาวไฮวิคอมบ์ สหราชอาณาจักร ซึ่งพบว่ามดลูกสองข้างถูกเปิดเผยต่อสาธารณะ เฮเซลเข้าร่วมรายการยอดนิยมทางช่อง ITV ซึ่งเธอได้บอกเล่าให้คนทั้งประเทศฟังเกี่ยวกับความผิดปกติของเธอ เธอชี้ให้เห็นว่าเธอรู้สึกสบายใจและแทบจะไม่ต้องทนทุกข์กับความผิดปกตินี้เลย ปัญหาเดียวคือรอบเดือนเริ่มต้น ซึ่งยากกว่าปกติ
แพทย์ตรวจร่างกายผู้ป่วยแล้วสรุปว่าไม่จำเป็นต้องแก้ไขข้อบกพร่องของเฮเซลด้วยการผ่าตัด อย่างไรก็ตาม หากผู้หญิงต้องการตั้งครรภ์ เธอจะต้องอยู่ภายใต้การดูแลของผู้เชี่ยวชาญตลอดเวลา โดยเฉพาะอย่างยิ่งเนื่องจากอวัยวะเพศภายในทั้งสองข้างมีขนาดเล็ก แนะนำให้ผ่าตัดคลอด
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงที่พบบ่อยโดยเฉพาะได้แก่:
- การสัมผัสกับอันตรายจากการทำงานในระหว่างตั้งครรภ์ของสตรี
- นิสัยที่ไม่ดี (การดื่มแอลกอฮอล์ การสูบบุหรี่ การติดยาเสพติด)
- การติดเชื้อไวรัสในระหว่างตั้งครรภ์ (ไข้หวัดใหญ่, โรคทอกโซพลาสโมซิส, โรคหัดเยอรมัน);
- ฤทธิ์มึนเมาจากยา
มีหลักฐานบ่งชี้ว่ามีความเสี่ยงทางพันธุกรรมที่จะเกิดความผิดปกติของอวัยวะสืบพันธุ์ ดังนั้น จึงพบว่าความเสี่ยงในการเกิดมดลูกสองข้างเพิ่มขึ้นในครอบครัวที่เคยพบความผิดปกติด้านการพัฒนาอื่นๆ มาก่อน เช่น ไตสองข้าง การเจริญเติบโตไม่สมบูรณ์ เป็นต้น
ปัจจัยเสี่ยงในระหว่างตั้งครรภ์ ได้แก่:
- การติดเชื้อไวรัสทางเดินหายใจเฉียบพลันในไตรมาสแรกของการตั้งครรภ์
- การรับประทานยาฮอร์โมนหรือยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ เช่น ซาลิไซเลต
- การตั้งครรภ์
สตรีที่มีความเสี่ยงต้องได้รับการวินิจฉัยก่อนคลอดอย่างละเอียด การนำวิธีจัดการการตั้งครรภ์อย่างมีเหตุผลมาใช้ และตรวจพบความผิดปกติอย่างทันท่วงที
กลไกการเกิดโรค
ในด้านพยาธิวิทยา การพัฒนาของมดลูกคู่มีหลายประเภท:
- การจำลองแบบสมบูรณ์ ซึ่งมีทั้งอวัยวะมดลูก 2 ชิ้น และช่องคลอด 2 ชิ้น ที่ไม่เชื่อมต่อถึงกัน
- การจำลองแบบไม่สมบูรณ์ คือการที่มีอวัยวะมดลูก 2 อวัยวะและช่องคลอด 2 ช่อง ซึ่งแยกจากกันในตำแหน่งใดตำแหน่งหนึ่งด้วยเยื่อเส้นใยกล้ามเนื้อ
- การจำลองแบบสมบูรณ์โดยมีช่องคลอดเพียงอันเดียว ซึ่งมีมดลูกสองอันและปากมดลูกสองอัน แต่มีช่องคลอดเพียงอันเดียว
- การจำลองมดลูกโดยมีปากมดลูกและช่องคลอดข้างเดียว
- การเพิ่มจำนวนของมดลูก ซึ่งมีอวัยวะที่เจริญเติบโตเต็มที่หนึ่งอวัยวะและอีกอวัยวะหนึ่งที่ยังไม่สมบูรณ์ (ยังไม่พัฒนา)
- มดลูกมีขอบสองชั้น แบ่งออกเป็น 2 โซนบางส่วน
- มดลูกมีลักษณะเป็นอานม้ามีก้นมดลูกผิดรูปและไม่มีอวัยวะแบ่งตัว
- มดลูกหนึ่งอันถูกแบ่งโดยผนังกั้นมดลูก (บางส่วนหรือทั้งหมด)
อวัยวะสืบพันธุ์ที่มีเปลือกสองชั้นที่มีเยื่อภายในทับซ้อนกันบางส่วน (เรียกว่า uterus subseptis) แบ่งออกเป็นสองส่วนที่เชื่อมต่อกันในบริเวณปากมดลูก เยื่ออาจมีขนาดแตกต่างกัน ข้อบกพร่องนี้เกี่ยวข้องกับการดูดซึมกลับที่ไม่เพียงพอของรอยต่อของท่อมุลเลเรียน
ในกรณีที่มีเยื่อบุผนังมดลูกสมบูรณ์ (uterus septis) โพรงมดลูกภายในทั้งหมดจะถูกกั้นออกจากกัน โดยแบ่งเป็น 2 ส่วนที่แยกจากกัน - ตั้งแต่ก้นมดลูกไปจนถึงมดลูกส่วนใน
โพรงมดลูกคู่ (แบ่งออก) และปากมดลูกร่วม (uterus bicollis unicollis) คือโพรงมดลูกที่แยกจากกันสองโพรงและใช้ช่องปากมดลูกร่วมกัน
ลำตัวคู่ที่มีการเปลี่ยนแปลงแบบฝ่อหรือแอ่งในเขาหนึ่งจะต้องแยกแยะจากความผิดปกติแต่กำเนิดในการพัฒนาของส่วนของมดลูกและการหลอมรวมของโพรงหลังการบาดเจ็บ
การก่อตัวของมดลูกที่มีขอบโค้งสองแฉกพร้อมช่องว่างภายในแอเทรติกเกิดจากการที่ท่อมุลเลเรียนไม่เชื่อมติดกันและลูเมนของท่อมุลเลเรียนเชื่อมติดกัน อวัยวะสืบพันธุ์มีโครงสร้างที่แข็งแรงหรือมีช่องว่างเล็ก ๆ แยกกันในบริเวณเขาข้างหนึ่ง [ 1 ]
อาการ มดลูกแฝด
ผู้ป่วยส่วนใหญ่ที่มีมดลูกสองข้างจะไม่แสดงอาการผิดปกติใดๆ พวกเขามีรอบเดือนปกติและสม่ำเสมอ แม้ว่าบางครั้งเลือดประจำเดือนจะออกมากก็ตาม เมื่อมดลูกขยายใหญ่ขึ้นเป็นสองข้างและช่องคลอดขยายใหญ่ขึ้น ปัญหาในบริเวณจุดซ่อนเร้นก็ปรากฏขึ้น [ 2 ]
ในสตรีบางรายอาจตรวจพบอาการได้ค่อนข้างช้า โดยเฉพาะปัญหาที่เกี่ยวข้องกับการตั้งครรภ์และการมีบุตรอาจเกิดขึ้น:
- ภาวะแท้งคุกคามตลอดระยะเวลาตั้งครรภ์;
- การยุติการตั้งครรภ์โดยธรรมชาติในระยะเริ่มต้น;
- การแท้งบุตรในระยะท้าย;
- การเกิดภาวะแท้งบุตรเป็นนิสัย
- คลอดก่อนกำหนด;
- ภาวะมีบุตรยาก
หากเป็นอวัยวะมดลูกที่ยังไม่พัฒนา อาจเกิดปัญหาเกี่ยวกับการเสื่อมของการไหลเวียนของเลือดประจำเดือนได้ ดังนี้
- ปวดท้องน้อยซึ่งจะรุนแรงมากขึ้นเมื่อมีประจำเดือน;
- หน้าท้องขยายใหญ่ รู้สึกกดทับและอึดอัด
หากส่วนที่ยังไม่สมบูรณ์เชื่อมต่อกับปากมดลูก อาจเกิดอาการต่างๆ ดังต่อไปนี้:
- มีเลือดออกเล็กน้อยก่อนมีประจำเดือนไม่กี่วันและหลังมีประจำเดือนไม่กี่วัน
- การมีเลือดออกมากในช่วงมีประจำเดือน
ในสถานการณ์เช่นนี้ ความเสี่ยงในการตั้งครรภ์นอกมดลูกจะเพิ่มขึ้น นอกจากนี้ ยังอาจเกิดโรคเยื่อบุโพรงมดลูกเจริญผิดที่บริเวณอวัยวะเพศได้ โดยมีอาการดังต่อไปนี้ร่วมด้วย:
- ตกขาวมีเลือดปนในช่วงกลางรอบเดือน;
- การเพิ่มความอ่อนเพลีย อ่อนล้า;
- ภาวะประจำเดือนผิดปกติ
- อาการปวดอุ้งเชิงกราน;
- ปัญหาในการตั้งครรภ์
- ภาวะประจำเดือนมากเกิน;
- ความผิดปกติของรอบเดือน;
- ความเจ็บปวดและความรู้สึกไม่สบายในระหว่างและหลังการมีเพศสัมพันธ์
บ่อยครั้งผู้ป่วยไม่สงสัยด้วยซ้ำว่าตนเองมีลักษณะดังกล่าว - มดลูกสองข้าง ผู้หญิงคนนี้ใช้ชีวิตปกติ แต่งงาน ตั้งครรภ์ คลอดบุตร ในกรณีส่วนใหญ่ ทุกอย่างดำเนินไปโดยไม่มีอาการเฉพาะเจาะจงใดๆ อาจเกิดปัญหาได้หากเราไม่เพียงแต่พูดถึงมดลูกสองข้างเท่านั้น แต่ยังพูดถึงช่องคลอดสองข้างด้วย
ผู้ป่วยบางรายประสบกับประจำเดือนที่มากเกินปกติและไม่สบายตัวเป็นพิเศษ ซึ่งอาการผิดปกติดังกล่าวอาจเป็นเหตุให้ต้องไปพบแพทย์เมื่อพบความผิดปกติทางพัฒนาการ
การเปลี่ยนแปลงโครงสร้างของอวัยวะในมดลูกคู่สามารถส่งผลเสียต่อการทำงานของอวัยวะใกล้เคียงอื่นๆ ได้ ผู้หญิงจะรู้สึกว่ามีบางอย่างผิดปกติกับตัวเอง ความรู้สึกไม่สบายอาจเป็นได้ทั้งทางร่างกาย (ปวดท้อง รู้สึกแน่นท้องและกดดัน) และทางจิตใจ (หากผู้ป่วยรู้เกี่ยวกับลักษณะเฉพาะของเธอ) หลายคนเข้าใจผิดว่ามดลูกคู่เป็นความด้อยกว่าของผู้หญิง ความไม่เพียงพอ ความเป็นไปไม่ได้ของการเป็นแม่และการเริ่มต้นครอบครัว อารมณ์ทางจิตใจของผู้ป่วยมีความสำคัญมากสำหรับการตั้งครรภ์ หากคุณเตรียมตัวเองให้ล้มเหลวล่วงหน้า การตั้งครรภ์อาจไม่เกิดขึ้น (เช่นเดียวกับในผู้หญิงที่มีมดลูกปกติ) ปัญหาในการตั้งครรภ์ยังเกิดขึ้นได้เมื่อมีความผิดปกติร่วมด้วย เช่น รังไข่ทำงานน้อย ขาดฮอร์โมน เป็นต้น มดลูกคู่เป็นโรคที่พบได้น้อย แต่เกิดขึ้นได้น้อยมากที่มดลูกข้างหนึ่งหรือทั้งสองข้างไม่พัฒนาเต็มที่
มดลูกคู่และการตั้งครรภ์
ในกรณีส่วนใหญ่ การมีมดลูกสองข้างไม่ถือเป็นอุปสรรคต่อการตั้งครรภ์ แต่จะต้องไม่มีข้อบกพร่องในส่วนของอวัยวะสืบพันธุ์อื่นๆ
เมื่อผู้หญิงตั้งครรภ์เธออาจเผชิญกับปัญหาต่อไปนี้:
- การยุติการตั้งครรภ์โดยธรรมชาติ;
- คลอดก่อนกำหนด;
- ตำแหน่งที่ผิดปกติของทารกในครรภ์;
- เลือดออกมากหลังคลอด
ส่วนใหญ่แล้ว มดลูกที่มี 2 ชั้น จะมีเพียงอวัยวะภายในมดลูกเพียงส่วนเดียวเท่านั้นที่พร้อมสำหรับการตั้งครรภ์ ในขณะที่อวัยวะที่ 2 มีลักษณะที่อ่อนแอกว่าเล็กน้อย ซึ่งสามารถจัดเป็นอวัยวะพื้นฐานได้ ที่น่าสังเกตก็คือ เมื่อการตั้งครรภ์ดำเนินไป "พื้นฐาน" นี้ก็จะเริ่มเพิ่มขึ้นเช่นกัน โดยจะเกิดขึ้นประมาณเดือนที่ 5 ซึ่งเกี่ยวข้องกับกิจกรรมของฮอร์โมนที่เพิ่มขึ้น
สำหรับผู้ป่วยส่วนใหญ่ การมีมดลูกสองข้างไม่ก่อให้เกิดอันตราย ไม่ส่งผลต่อการทำงานของระบบสืบพันธุ์ และไม่จำเป็นต้องได้รับการดูแลจากแพทย์ อย่างไรก็ตาม การตั้งครรภ์ควรดำเนินการภายใต้การดูแลของแพทย์อย่างสม่ำเสมอเพื่อหลีกเลี่ยงภาวะแทรกซ้อนและความผิดปกติในระหว่างกระบวนการตั้งครรภ์
หากเกิดการแท้งบุตรโดยธรรมชาติ จะมีการขูดมดลูกฉุกเฉินทั้งอวัยวะที่หนึ่งและที่สอง [ 3 ]
ในกรณีที่แยกกัน พบการตั้งครรภ์ในมดลูกสองอันในเวลาเดียวกัน ในสถานการณ์เช่นนี้ ผู้หญิงคนหนึ่งจะให้กำเนิดทารกหนึ่งคนก่อน และอีกไม่กี่สัปดาห์ต่อมาก็ให้กำเนิดทารกคนที่สอง
ความจำเป็นในการยุติการตั้งครรภ์โดยใช้ยาจะกล่าวถึงในกรณีต่อไปนี้:
- หากตัวอ่อนไม่ได้รับการยึดติดอย่างถูกต้อง (เช่น ติดที่ผนังกั้นโพรงมดลูก)
- ในกรณีที่มีภาวะเยื่อบุโพรงมดลูกเจริญผิดที่;
- กรณีมีปากมดลูกไม่เพียงพอ;
- เมื่อตัวอ่อนพัฒนาในอวัยวะพื้นฐานที่ไม่เหมาะสมสำหรับการฝังตัว [ 4 ]
ภาวะแทรกซ้อนและผลกระทบ
การมีมดลูกสองข้างอาจทำให้เกิดความผิดพลาดในการวินิจฉัยได้ ส่งผลให้การรักษาไม่ถูกต้อง เช่น การผ่าตัดไส้ติ่ง การผ่าตัดท่อนำไข่ การตัดส่วนต่อของมดลูก การตัดปากมดลูก และการผ่าตัดตกแต่งช่องคลอด
ผลที่ไม่พึงประสงค์อื่น ๆ อาจรวมถึง:
- ความยากลำบากในการมีความใกล้ชิด (ความรู้สึกไม่พึงปรารถนา ฯลฯ)
- การสะสมของเลือดประจำเดือนในส่วนต้นของมดลูก
- กระบวนการติดเชื้อ (การเกิดโพรงหนองในอวัยวะสืบพันธุ์ภายใน)
- ความยากลำบากในการมีบุตร (แท้งบุตรโดยธรรมชาติ, คลอดก่อนกำหนด);
- ความยากลำบากในการตั้งครรภ์ (ภาวะมีบุตรยาก)
การวินิจฉัย มดลูกแฝด
วิธีการวินิจฉัยหลักๆ ที่สามารถตรวจพบมดลูกทั้งสองข้างได้ มีดังนี้
- การตรวจอัลตราซาวนด์ (ควรตรวจผ่านช่องคลอด)
- การส่องกล้องตรวจช่องคลอด, การตรวจท่อนำไข่และท่อนำไข่;
- การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า;
- การส่องกล้อง
ขั้นตอนแรกของการวินิจฉัยมักจะรวมถึงขั้นตอนที่เข้าถึงได้ง่ายกว่า ได้แก่ อัลตราซาวนด์และการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า แต่การส่องกล้องในรูปแบบของการส่องกล้องในช่องท้องและการส่องกล้องตรวจช่องคลอดนั้นเหมาะสมหากจำเป็นต้องรวมการวินิจฉัยและการรักษาโรคเข้าด้วยกัน ในกรณีนี้ ไม่เพียงแต่สามารถตรวจพบความผิดปกติได้เท่านั้น แต่บางครั้งยังสามารถเอาส่วนพื้นฐานที่ไม่ทำงานออกได้อีกด้วย
การวินิจฉัยด้วยเครื่องมือในรูปแบบของอัลตราซาวนด์และการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าถือเป็นวิธีที่ให้ข้อมูล ปลอดภัย และเข้าถึงได้มากที่สุด โดยจะไม่ให้ร่างกายได้รับรังสี แต่ช่วยให้สามารถระบุการเปลี่ยนแปลงทางกายวิภาคของอวัยวะสืบพันธุ์ได้อย่างแม่นยำ ในกรณีที่มีการเพิ่มจำนวนมดลูกเป็นสองเท่าอย่างสมบูรณ์ ในระหว่างการวินิจฉัยด้วย MRI จะเห็นอวัยวะมดลูกแยกจากกันสองส่วน โดยแต่ละส่วนจะมีท่อนำไข่ที่มีรังไข่ ปากมดลูกแยกจากกันสองส่วน และช่องคลอดสองส่วน (ผนังกั้นช่องคลอดทั้งหมด) แยกออกจากกัน ปากมดลูกและช่องคลอดสองส่วนมีผนังสัมผัสกันอย่างใกล้ชิด อวัยวะมดลูกและช่องคลอดทั้งสองส่วนสามารถแยกออกจากกันด้วยกระเพาะปัสสาวะและ/หรือทวารหนัก หรือสัมผัสกันด้วยผนัง มดลูกคู่หนึ่งอาจมีโครงสร้างทางกายวิภาคและสรีรวิทยาที่สมบูรณ์ หรือมีครึ่งหลังที่พัฒนาไม่เต็มที่ การใช้การตรวจแบบถ่วงน้ำหนัก T2 จะทำให้สามารถแยกแยะชั้นของมดลูกได้ โดยขึ้นอยู่กับความเข้มของสัญญาณ:
- ชั้นไฮเปอร์อินเทนซ์ตรงกลางสอดคล้องกับเยื่อบุโพรงมดลูกและเนื้อเยื่อเมือกที่บุอยู่ภายในโพรงมดลูก
- ชั้นแคบ ๆ ที่อยู่ติดกับชั้นกลาง เรียกว่า บริเวณเปลี่ยนผ่าน
- ชั้นนอกคือกล้ามเนื้อมดลูกซึ่งมีความเข้มของสัญญาณโดยเฉลี่ย
สำหรับการทดสอบเพิ่มเติม ผู้ป่วยจะถูกกำหนดให้ทำการตรวจทางห้องปฏิบัติการดังนี้:
- การตรวจเลือดทั่วไป;
- การตรวจวิเคราะห์ปัสสาวะทั่วไป;
- การแข็งตัวของเลือด;
- การตรวจเลือดทางชีวเคมี (ยูเรีย, ครีเอตินิน, โปรตีนทั้งหมด, กลูโคส)
- การศึกษาด้านฮอร์โมน
ความจำเป็นในการรักษาจะถูกกำหนดโดยพิจารณาจากการมีคำร้องเรียนของผู้ป่วยเป็นอันดับแรก แพทย์จำเป็นต้องได้รับข้อมูลเกี่ยวกับคุณภาพชีวิตทางเพศของผู้หญิง มีการพยายามตั้งครรภ์หรือไม่ มีปัญหาอื่นๆ ในระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์หรือไม่ (โรค การผ่าตัด การทำแท้ง การแท้งบุตร ฯลฯ) คุณภาพของการทำงานของประจำเดือนจะต้องได้รับการวิเคราะห์โดยชี้แจงคำถามต่อไปนี้:
- ระยะเวลาที่เริ่มมีประจำเดือนครั้งแรก (เมื่ออายุเท่าไร);
- ความสม่ำเสมอของรอบเดือน;
- เลือดออกมาก;
- อาการปวดในช่วงเริ่มมีประจำเดือน;
- ระยะเวลารอบ;
- การมีตกขาวระหว่างรอบเดือน
นอกจากนี้ การตรวจภายในจะทำในเก้าอี้สูตินรีเวช การตรวจช่องคลอดโดยใช้มือทั้งสองข้าง (จำเป็นสำหรับการคลำขนาดของอวัยวะสืบพันธุ์ภายใน ความสัมพันธ์ของอวัยวะ สภาพของเอ็น การเคลื่อนไหวของส่วนต่อขยาย ความเจ็บปวด ฯลฯ) [ 5 ]
การวินิจฉัยที่แตกต่างกัน
ปัจจุบันมีวิธีการที่ทันสมัยในการตรวจดูอวัยวะภายในค่อนข้างมาก แต่ถึงกระนั้น การวินิจฉัยมดลูกสองข้างก็ยังทำได้ยาก ซึ่งทำให้เกิดการเข้าใจผิดเกี่ยวกับพยาธิวิทยา ตามสถิติ การวินิจฉัยที่ไม่ถูกต้องและการกำหนดให้รักษามดลูกสองข้างไม่ถูกต้องทำให้การผ่าตัดไม่สมเหตุสมผลในประมาณ 30% ของกรณี เพื่อหลีกเลี่ยงปัญหานี้ ผู้เชี่ยวชาญแนะนำว่าหากสงสัยว่ามีอวัยวะสองข้าง ควรตรวจ MRI เพื่อให้สามารถแยกแยะโรคได้แม่นยำยิ่งขึ้นและให้ข้อมูลเกี่ยวกับพยาธิวิทยาที่มีอยู่ได้มากขึ้น
ความยากลำบากที่ยิ่งใหญ่ที่สุดในการวินิจฉัยแยกโรคเกิดขึ้นกับความผิดปกติของมดลูกประเภทต่างๆ เช่น มดลูกมีรูปร่างผิดปกติทั้งสองข้าง มดลูกมีขอบยื่นออกมา และมดลูกมีรูปร่างคล้ายอานม้า
การส่องกล้องตรวจภายในมดลูกและการตรวจท่อนำไข่และท่อนำไข่สามารถใช้ในการตรวจวินิจฉัยความผิดปกติได้ อย่างไรก็ตาม วิธีเหล่านี้ไม่สามารถนำมาใช้ได้เสมอไป เนื่องจากเป็นวิธีการที่รุกล้ำความเป็นส่วนตัว โดยไม่ใช้วิธีการดังกล่าวกับเด็กและเด็กสาวที่ไม่เคยมีเพศสัมพันธ์มาก่อน นอกจากนี้ การส่องกล้องตรวจภายในมดลูกและการตรวจท่อนำไข่และท่อนำไข่จะให้ภาพเฉพาะส่วนรูปร่างภายในของช่องอวัยวะเท่านั้น และข้อมูลดังกล่าวไม่เพียงพอต่อการวินิจฉัยแยกโรค การตรวจรูปร่างภายนอกสามารถทำได้โดยใช้การส่องกล้อง แต่เป็นวิธีการตรวจที่รุกล้ำความเป็นส่วนตัวเช่นกัน [ 6 ]
ในบรรดาวิธีการที่ไม่รุกรานสำหรับการตีความทางพยาธิวิทยาที่เชื่อถือได้นั้นมีการใช้การอัลตราซาวนด์และการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า ซึ่งช่วยให้สามารถประเมินรูปร่างของมดลูกทั้งภายในและภายนอกได้ เนื่องจากอัลตราซาวนด์ทางช่องคลอดนั้นเหมาะสมที่สุด ขั้นตอนนี้จึงไม่เหมาะสำหรับเด็กและเด็กผู้หญิงก่อนที่จะเริ่มมีกิจกรรมทางเพศ ดังนั้น จึงมักให้ความสำคัญกับ MRI โดยวิเคราะห์การกำหนดค่าในภาพถ่วงน้ำหนัก T2 ในระนาบมาตรฐาน (โคโรนัล วาดตามแกนของตัวมดลูก) สำหรับการแยกความแตกต่างเพิ่มเติม จะใช้ส่วนระหว่างช่องว่างของท่อนำไข่เป็นจุดควบคุมในการวาดเส้นระหว่างทั้งสอง
ใครจะติดต่อได้บ้าง?
การรักษา มดลูกแฝด
ไม่จำเป็นต้องรักษาหากมดลูกสองข้างไม่ก่อให้เกิดปัญหาในการสืบพันธุ์ การทำงานทางเพศ และการมีประจำเดือน ไม่มีภาวะแทรกซ้อนหรือความผิดปกติทางอวัยวะอื่น ๆ จำเป็นต้องใช้แนวทางการรักษาพิเศษหากความผิดปกติมาพร้อมกับการสะสมของเลือดประจำเดือนในโพรงของอวัยวะสืบพันธุ์ พยาธิสภาพนี้มีลักษณะเฉพาะคือมีอาการปวดอย่างรุนแรงโดยเฉพาะเมื่อเริ่มมีรอบเดือนใหม่ ผู้หญิงบางคนเกิดภาวะแทรกซ้อนจากการติดเชื้อในรูปแบบของการเกิดจุดอักเสบเป็นหนอง
การผ่าตัดมีความจำเป็นหากผู้ป่วยมีปัญหาด้านเพศ มีปัญหาในการตั้งครรภ์และการมีบุตร ประเภทและความซับซ้อนของการผ่าตัดขึ้นอยู่กับความผิดปกติเฉพาะและระดับของความผิดปกติ ในกรณีนี้ การผ่าตัดเป็นวิธีเดียวที่จะแก้ไขพยาธิสภาพได้ ศัลยแพทย์มักใช้เทคนิครุกรานน้อยที่สุด เช่น เทคโนโลยีเลเซอร์และการแข็งตัวของเลือด การผ่าตัดที่พบบ่อยที่สุดวิธีหนึ่งคือการส่องกล้องตรวจโพรงมดลูก ซึ่งแพทย์จะทำการผ่าตัดเอาผนังกั้นโพรงมดลูกที่แบ่งอวัยวะออกเป็นสองส่วนออก
โดยทั่วไปการผ่าตัดมีข้อบ่งชี้ดังนี้:
- โครงสร้างผิดปกติของช่องคลอดซึ่งขัดขวางชีวิตทางเพศปกติ;
- มดลูกขั้นต้นที่สองปิด
- มดลูกที่สองที่ยังพัฒนาไม่เต็มที่ มีโอกาสเกิดการตั้งครรภ์นอกมดลูกได้สูง
- การแท้งบุตรเป็นนิสัย
- เยื่อบุโพรงมดลูก;
- การรวมกันของมดลูกทั้งสองข้างและความผิดปกติและพยาธิสภาพทางนรีเวชวิทยาอื่น ๆ
ในกรณีที่มีการไหลเวียนของเลือดในช่วงมีประจำเดือนผิดปกติ จะมีการผ่าผนังช่องคลอด ทำให้เกิดการสัมผัสระหว่างโพรงที่ "ทำงาน" กับโพรงที่ปิดอยู่ ทำการเปิดและระบายจุดที่สะสม และทำความสะอาดช่องคลอด ในระหว่างการส่องกล้อง จะมีการตรวจหาตำแหน่งของมดลูก ทำการล้างบริเวณนั้น และทำความสะอาดช่องท้อง
ภาวะช่องคลอดผิดปกติเป็นข้อบ่งชี้สำหรับการใช้การเย็บช่องคลอด (bougienage) และการสร้างช่องคลอดเทียม (การสร้างช่องคลอดเทียมจากเนื้อเยื่อของถุงน้ำในมดลูกและช่องทวารหนัก)
หากพบว่าผู้หญิงมีผนังกั้นมดลูกบาง การผ่าตัดทอมป์กินส์จึงเป็นทางเลือกที่ดีที่สุด ซึ่งช่วยให้สร้างโพรงมดลูกได้ดี [ 7 ]
ผนังกั้นมดลูกที่ไม่สมบูรณ์แต่หนาแน่นเป็นข้อบ่งชี้สำหรับการผ่าตัดแบบโจนส์ เพื่อสร้างโพรงเดียวในอวัยวะ ศัลยแพทย์จะทำการตัดเยื่อหุ้มมดลูกออกบางส่วนเป็นรูปลิ่ม จากนั้นจึงผ่าส่วนที่เหลือออก ผลลัพธ์คือโพรงมดลูกที่มีขนาดใหญ่เพียงพอจะถูกสร้างขึ้นโดยยังคงรักษาเยื่อบุโพรงมดลูกเอาไว้
มดลูกที่มีเขาสองข้างและเชื่อมติดกันต่ำเป็นข้อบ่งชี้สำหรับการผ่าตัดแบบสตราสมันน์ และสำหรับการผ่าตัดแบบเชื่อมติดกันระดับสูงหรือระดับกลาง จะมีการผ่าตัวมดลูกออกใต้บริเวณเชื่อมติดกันเขา จากนั้นจึงเปิดโพรงของเขาแรกและเขาที่สอง วิธีการแทรกแซงนี้ช่วยให้การฟื้นตัวง่ายขึ้นและลดการบาดเจ็บจากการผ่าตัด
ในกรณีที่มีการเพิ่มเป็นสองเท่าอย่างสมบูรณ์ จะมีการดำเนินการสองขั้นตอน ซึ่งประกอบด้วยขั้นตอนต่อไปนี้:
- การผ่าตัดแยกผนังกั้นช่องคลอดและการสร้างปากมดลูกเดี่ยว
- การทำศัลยกรรมตกแต่ง (metroplasty)
ภาวะแทรกซ้อนของการผ่าตัดดังกล่าวอาจทำให้เกิดภาวะคอเอียงและคอเอียงได้
การป้องกัน
ไม่มีการป้องกันการเกิดมดลูกสองข้างโดยเฉพาะ คุณสามารถลดความเสี่ยงของการเกิดความผิดปกติได้หากคุณเตรียมตัวสำหรับการตั้งครรภ์อย่างรอบคอบและปฏิบัติตามคำแนะนำของแพทย์ตลอดระยะเวลาตั้งครรภ์
ผู้เชี่ยวชาญพูดถึงมาตรการป้องกันดังต่อไปนี้:
- ไปพบสูตินรีแพทย์สม่ำเสมอ (ปีละ 2 ครั้ง);
- วางแผนและเตรียมพร้อมการตั้งครรภ์อย่างทันท่วงที (ตรวจวินิจฉัยให้ครบถ้วน รักษาโรคเรื้อรังและการติดเชื้อที่มีอยู่)
- ป้องกันการเกิดการตั้งครรภ์ที่ไม่พึงประสงค์ หลีกเลี่ยงการทำแท้ง
- ลงทะเบียนกับสูตินรีแพทย์เพื่อการตั้งครรภ์อย่างทันท่วงที (ก่อนสัปดาห์ที่ 13 ของการตั้งครรภ์)
- ในระหว่างตั้งครรภ์ ควรไปพบแพทย์เป็นประจำ (ดีที่สุดคือทุก 7-14 วัน หรือบ่อยกว่านั้นหากมีข้อบ่งชี้) และปฏิบัติตามคำแนะนำของแพทย์
- เลิกพฤติกรรมที่ไม่ดี กินอาหารตามปกติและมีคุณค่าทางโภชนาการ อย่าซื้อยาเอง หลีกเลี่ยงการมึนเมา
คู่รักควรปรึกษาแพทย์ก่อนวางแผนตั้งครรภ์ ในสถานการณ์เช่นนี้ แพทย์จะมีโอกาสตรวจร่างกาย วางแผนป้องกันการเกิดไข่ตก และสร้างเงื่อนไขที่เหมาะสมที่สุดสำหรับการเจริญเติบโตของไข่ การฝังตัว และการพัฒนาของตัวอ่อน
พยากรณ์
ผู้หญิงที่มีมดลูกสองชั้นหลายประเภทมักมีโรคทางนรีเวชและโรคทางอวัยวะสืบพันธุ์ร่วมด้วย ทำให้การวินิจฉัยความผิดปกติมีความซับซ้อน ผู้เชี่ยวชาญกล่าวว่ามีอุบัติการณ์ภาวะมีบุตรยากและการแท้งบุตรค่อนข้างสูง
ภาวะผิดปกติที่มักพบได้บ่อยที่สุด ได้แก่ มดลูกที่มีเขาสองข้าง โดยมีเขาเชื่อมกันตรงกลางและส่วนล่างของร่างกาย รวมไปถึงมีผนังกั้นมดลูก ซึ่งภาวะผิดปกติเหล่านี้ทำให้มีโอกาสเกิดภาวะมีบุตรยาก แท้งบุตรบ่อยๆ และรกลอกตัวก่อนกำหนดสูง เมื่อมีมดลูกที่ยังไม่พัฒนาเต็มที่ มักเกิดการตั้งครรภ์นอกมดลูก การเจริญเติบโตของทารกช้าลงหรือทารกอยู่ในท่าผิดปกติ การคลอดทารกก่อนกำหนดและทารกที่มีน้ำหนักตัวน้อยต้องได้รับการช่วยชีวิตฉุกเฉินและต้องใช้เวลาพักฟื้นนาน
หากมีผนังกั้นโพรงมดลูกที่มีรูปร่างคล้ายอานม้า หรือมีเยื่อบุโพรงมดลูกสองชั้น จะทำให้มีความเสี่ยงต่อการเกิดภาวะคอเอียงและคอเอียงในหญิงตั้งครรภ์เพิ่มมากขึ้น
เพื่อปรับปรุงการพยากรณ์โรค ขอแนะนำให้ตรวจพบความผิดปกติตั้งแต่เนิ่นๆ และติดตามผู้ป่วยระหว่างการวางแผนตั้งครรภ์และตลอดการตั้งครรภ์ เพื่อตรวจพบข้อบกพร่องร่วมกันที่อาจเกิดขึ้นได้ในการพัฒนาของระบบทางเดินปัสสาวะและอวัยวะสืบพันธุ์ สตรีที่มีมดลูกสองข้างทุกคนควรเข้ารับการตรวจอัลตราซาวนด์ไต ในระหว่างตั้งครรภ์ แนะนำให้มารดาที่ตั้งครรภ์เข้ารับการรักษาในโรงพยาบาลในช่วงวิกฤต ได้แก่ ตั้งแต่ 8 ถึง 12 สัปดาห์ ตั้งแต่ 16 ถึง 18 สัปดาห์ ตั้งแต่ 26 ถึง 28 สัปดาห์
ไม่จำเป็นต้องขูดเอาอวัยวะที่สองที่ไม่ได้ตั้งครรภ์ออกหลังคลอด ในวันที่สี่ จะทำอัลตราซาวนด์ หากตรวจพบเลือด จะทำหัตถการดูดสูญญากาศ [ 8 ]
อย่างไรก็ตาม สำหรับผู้ป่วยจำนวนมาก การมีมดลูกสองข้างไม่ได้เป็นอุปสรรคต่อชีวิตทางเพศที่สมบูรณ์หรือการตั้งครรภ์และการคลอดบุตร อย่างไรก็ตาม การตรวจติดตามทางสูตินรีเวชอย่างใกล้ชิดระหว่างตั้งครรภ์ยังคงเป็นสิ่งจำเป็น

