ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การส่องกล่องเสียง
ตรวจสอบล่าสุด: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
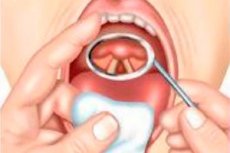
การส่องกล่องเสียงเป็นวิธีการหลักในการตรวจกล่องเสียง ความยากของวิธีนี้คือแกนตามยาวของกล่องเสียงจะตั้งฉากกับแกนของช่องปาก ซึ่งทำให้ไม่สามารถตรวจกล่องเสียงด้วยวิธีปกติได้
การตรวจกล่องเสียงสามารถทำได้ทั้งโดยใช้กระจกส่องกล่องเสียง (การส่องกล่องเสียงโดยอ้อม) ซึ่งจะใช้สะท้อนภาพจากการส่องกล่องเสียง หรือโดยใช้เครื่องไดเรกทอสโคปพิเศษที่ออกแบบมาสำหรับการส่องกล่องเสียงโดยตรง
การส่องกล่องเสียงแบบอ้อม
ในปี ค.ศ. 1854 นักร้องชาวสเปนชื่อ Garcia (ลูกชาย) Manuel Patricio Rodriguez (ค.ศ. 1805-1906) ได้ประดิษฐ์กล่องเสียงสำหรับการส่องกล่องเสียงทางอ้อม จากการประดิษฐ์นี้ เขาได้รับปริญญาแพทยศาสตร์บัณฑิตในปี ค.ศ. 1855 อย่างไรก็ตาม ควรสังเกตว่าวิธีการส่องกล่องเสียงทางอ้อมเป็นที่รู้จักจากสิ่งพิมพ์ก่อนหน้านี้ เริ่มตั้งแต่ปี ค.ศ. 1743 (กล้องส่องกล่องเสียงของสูติแพทย์ Levert) จากนั้น Dozzini (แฟรงก์เฟิร์ต ค.ศ. 1807) Sem (เจนีวา ค.ศ. 1827) และ Babynston (ลอนดอน ค.ศ. 1829) ได้รายงานเกี่ยวกับอุปกรณ์ที่คล้ายกันซึ่งทำงานบนหลักการปริทรรศน์และทำให้สามารถตรวจสอบภายในกล่องเสียงได้โดยใช้ภาพสะท้อนในกระจก ในปี ค.ศ. 1836 และ 1838 ศัลยแพทย์ Baums จากเมือง Lyon ได้สาธิตกระจกส่องกล่องเสียงที่ตรงกับกระจกส่องกล่องเสียงในปัจจุบันพอดี ในปี ค.ศ. 1840 Liston ได้ใช้กระจกที่คล้ายกับกระจกของทันตแพทย์ ซึ่งเขาใช้ตรวจกล่องเสียงในโรคที่ทำให้กล่องเสียงบวม การนำเครื่องส่องกล่องเสียง Garcia มาใช้ในทางการแพทย์อย่างแพร่หลายนั้นเกิดจากนักประสาทวิทยาของโรงพยาบาลเวียนนา L. Turck (ค.ศ. 1856) ในปี ค.ศ. 1858 ศาสตราจารย์ด้านสรีรวิทยาจาก Pest (ฮังการี) Schroetter ได้ใช้แสงเทียมและกระจกเว้าทรงกลมที่มีรูตรงกลาง (ตัวสะท้อนแสงของ Schroetter) เป็นครั้งแรกสำหรับการส่องกล่องเสียงทางอ้อมโดยใช้หัว Kramer แนวตั้งที่แข็งแรงซึ่งดัดแปลงมาเพื่อให้เหมาะกับการส่องกล่องเสียง ก่อนหน้านี้ แสงแดดที่สะท้อนจากกระจกถูกนำมาใช้เพื่อส่องสว่างกล่องเสียงและคอหอย
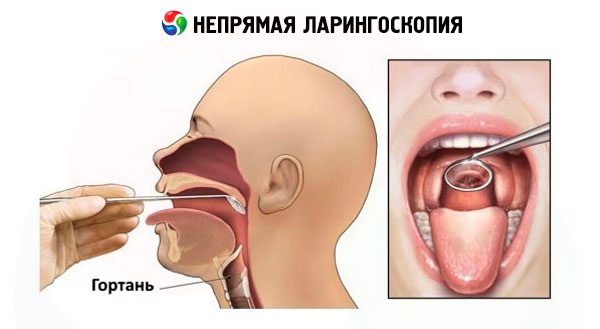
เทคนิคการส่องกล่องเสียงแบบอ้อมสมัยใหม่ไม่ได้แตกต่างไปจากที่ใช้เมื่อ 150 ปีก่อน
กระจกกล่องเสียงแบบแบนที่มีเส้นผ่านศูนย์กลางต่างๆ กันนั้นจะถูกใช้กับแท่งแคบๆ ที่ใส่ไว้ในด้ามจับพิเศษที่มีตัวล็อคแบบสกรู เพื่อหลีกเลี่ยงการเกิดฝ้าบนกระจกนั้น โดยปกติแล้วกระจกจะถูกทำให้ร้อนด้วยตะเกียงแอลกอฮอล์โดยให้พื้นผิวกระจกสัมผัสกับเปลวไฟหรือในน้ำร้อน ก่อนที่จะใส่กระจกเข้าไปในช่องปาก จะตรวจสอบอุณหภูมิของกระจกโดยให้พื้นผิวโลหะด้านหลังสัมผัสกับผิวหนังของหลังมือของคุณ การส่องกล่องเสียงทางอ้อมนั้นมักจะทำในท่านั่งโดยให้ร่างกายของผู้ป่วยเอียงไปข้างหน้าเล็กน้อยและศีรษะเอียงไปข้างหลังเล็กน้อย หากมีฟันปลอมแบบถอดได้ จะต้องถอดฟันปลอมออก เทคนิคการส่องกล่องเสียงทางอ้อมนั้นต้องอาศัยทักษะบางอย่างและการฝึกอบรมที่เหมาะสม สาระสำคัญของเทคนิคมีดังนี้ แพทย์จะใช้มือขวาจับที่จับกระจกที่ติดอยู่เหมือนกับปากกาเขียนเพื่อให้พื้นผิวกระจกหันไปในมุมที่ลาดลง ผู้ป่วยต้องอ้าปากกว้างและยื่นลิ้นออกมาให้มากที่สุด แพทย์ใช้นิ้วชี้และนิ้วกลางของมือซ้ายจับลิ้นที่พันด้วยผ้าก๊อซแล้วถือไว้ในท่าที่ยื่นออกมา พร้อมกันนั้นใช้นิ้วกลางของมือข้างเดียวกันยกริมฝีปากบนขึ้นเพื่อให้มองเห็นบริเวณคอหอยได้ดีขึ้น ฉายแสงเข้าไปในช่องปากแล้วสอดกระจกส่องหน้าแบบมีเครื่องทำความร้อนเข้าไป ด้านหลังของกระจกถูกกดทับกับเพดานอ่อนแล้วเลื่อนขึ้นและลง เพื่อหลีกเลี่ยงการสะท้อนของลิ้นไก่ของเพดานอ่อนในกระจกซึ่งขัดขวางการมองเห็นกล่องเสียง จึงต้องปิดกระจกให้สนิท เมื่อสอดกระจกเข้าไปในช่องปาก อย่าสัมผัสโคนลิ้นและผนังด้านหลังของคอหอย เพื่อไม่ให้เกิดปฏิกิริยาคอหอย ก้านและด้ามจับของกระจกวางอยู่บนมุมซ้ายของปาก และควรวางพื้นผิวให้เป็นมุม 45° กับแกนของช่องปาก ฟลักซ์ของแสงที่ส่องไปยังกระจกและสะท้อนจากกระจกเข้าไปในกล่องเสียงจะทำให้กล่องเสียงและโครงสร้างทางกายวิภาคที่เกี่ยวข้องได้รับแสงสว่าง ในการตรวจสอบโครงสร้างทั้งหมดของกล่องเสียง มุมของกระจกจะเปลี่ยนไปโดยการใช้มือจับเพื่อตรวจสอบช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง ช่องว่างระหว่างกล่องเสียง เป็นต้น อย่างสม่ำเสมอ บางครั้งอาจตรวจสอบช่องว่างใต้กล่องเสียงและพื้นผิวด้านหลังของวงแหวนหลอดลมสองหรือสามวงได้ กล่องเสียงจะได้รับการตรวจสอบในระหว่างที่ผู้ป่วยหายใจเข้าอย่างสงบและหายใจแรง จากนั้นจึงทำการออกเสียงเสียง "i" และ "e" เมื่อออกเสียงเสียงเหล่านี้ กล้ามเนื้อเพดานอ่อนจะหดตัว และการยื่นลิ้นออกมาจะช่วยยกกล่องเสียงขึ้นและเปิดช่องว่างเหนือกล่องเสียงเพื่อการตรวจสอบ ในเวลาเดียวกัน การปิดเสียงของกล่องเสียงก็เกิดขึ้น การตรวจกล่องเสียงไม่ควรใช้เวลาเกิน 5-10 วินาที ควรทำการตรวจซ้ำหลังจากหยุดชั่วครู่
บางครั้งการตรวจกล่องเสียงโดยการส่องกล่องเสียงทางอ้อมอาจทำได้ยาก ปัจจัยที่ขัดขวาง ได้แก่ ฝาปิดกล่องเสียงที่เคลื่อนไหวได้เล็กน้อยในวัยทารกซึ่งปิดกั้นทางเข้ากล่องเสียง รีเฟล็กซ์อาเจียนอย่างชัดเจน (ควบคุมไม่ได้) มักพบในผู้สูบบุหรี่ ผู้ติดสุรา ผู้ป่วยโรคระบบประสาท ลิ้นหนา "ไม่เป็นระเบียบ" และ frenulum สั้น ผู้ป่วยอยู่ในอาการโคม่าหรือง่วงซึม และสาเหตุอื่นๆ อีกหลายประการ อุปสรรคในการตรวจกล่องเสียงคือการหดเกร็งของข้อต่อขากรรไกร ซึ่งเกิดขึ้นพร้อมกับฝีรอบต่อมทอนซิลหรือโรคข้ออักเสบ รวมถึงคางทูม เสมหะในช่องปาก กระดูกขากรรไกรล่างหัก หรือกระดูกคอหักที่เกิดจากโรคบางชนิดของระบบประสาทส่วนกลาง อุปสรรคที่พบบ่อยที่สุดในการตรวจกล่องเสียงทางอ้อมคือรีเฟล็กซ์คอหอยที่เด่นชัด มีเทคนิคบางอย่างในการระงับอาการดังกล่าว ตัวอย่างเช่น ผู้เข้ารับการทดสอบจะถูกขอให้ลองนับเลขสองหลักถอยหลังในใจเพื่อเบี่ยงเบนความสนใจ หรือให้ประสานมือด้วยนิ้วที่งอและดึงออกอย่างสุดแรง หรือขอให้ผู้เข้ารับการทดสอบปิดลิ้น เทคนิคนี้ยังจำเป็นเมื่อแพทย์ต้องมีมือทั้งสองข้างว่างเพื่อทำการเคลื่อนไหวบางอย่างภายในกล่องเสียง เช่น การผ่าตัดเอาเนื้องอกที่สายเสียงออก
ในกรณีที่มีอาการสำลักจนควบคุมไม่ได้ ให้ใช้ยาชาที่โคนลิ้น เพดานอ่อน และผนังด้านหลังของคอหอย ควรให้ยาชาหล่อลื่นแทนการพ่นยาสลบ เนื่องจากยาสลบจะทำให้ยาชาลามไปถึงเยื่อเมือกของช่องปากและกล่องเสียง ซึ่งอาจทำให้กล่องเสียงกระตุกได้ การส่องกล่องเสียงทางอ้อมแทบจะเป็นไปไม่ได้ในเด็กเล็ก ดังนั้น หากจำเป็นต้องตรวจกล่องเสียง (เช่น ในกรณีของภาวะ papillomatosis) ให้ใช้การส่องกล่องเสียงโดยตรงภายใต้การดมยาสลบ
ภาพกล่องเสียงระหว่างการส่องกล้องตรวจกล่องเสียงทางอ้อม
ภาพของกล่องเสียงระหว่างการส่องกล่องเสียงทางอ้อมมีลักษณะเฉพาะมาก และเนื่องจากเป็นภาพสะท้อนของภาพจริง และกระจกตั้งอยู่ในมุม 45° จากระนาบแนวนอน (หลักการปริทรรศน์) ภาพจึงตั้งอยู่ในระนาบแนวตั้ง การจัดวางภาพเอนโดสโคปที่แสดงนี้ทำให้มองเห็นส่วนหน้าของกล่องเสียงในส่วนบนของกระจก ซึ่งมักถูกปิดทับที่กล่องเสียงข้างกล่อง ส่วนหลังรวมทั้งช่องอะริเทนอยด์และช่องระหว่างอะริเทนอยด์จะปรากฏในส่วนล่างของกระจก
เนื่องจากการส่องกล่องเสียงทางอ้อมช่วยให้ตรวจสอบกล่องเสียงได้ด้วยตาข้างเดียวเท่านั้น (ซึ่งสามารถตรวจสอบได้ง่ายโดยการปิดกล่องเสียง) จึงมองเห็นส่วนประกอบทั้งหมดของกล่องเสียงได้ในระนาบเดียว แม้ว่าสายเสียงจะอยู่ต่ำกว่าขอบของกล่องเสียง 3-4 ซม. ผนังด้านข้างของกล่องเสียงจะมองเห็นได้สั้นลงอย่างเห็นได้ชัดและเหมือนกับด้านข้าง จากด้านบนหรือจากด้านหน้า จะมองเห็นส่วนหนึ่งของโคนลิ้นพร้อมต่อมทอนซิลลิ้น จากนั้นจึงมองเห็นกล่องเสียงสีชมพูอ่อน ซึ่งขอบที่ว่างจะยกขึ้นเมื่อเปล่งเสียง "i" ทำให้โพรงของกล่องเสียงโล่งขึ้นเพื่อให้มองเห็นได้ ตรงใต้กล่องเสียงตรงกลางขอบ อาจเห็นตุ่มน้ำเล็กๆ ที่เรียกว่า tuberculum cpiglotticum ซึ่งเกิดจากขาของกล่องเสียง ด้านล่างและด้านหลังของกล่องเสียงแยกออกจากมุมของกระดูกอ่อนต่อมไทรอยด์และกระดูกอ่อนส่วนคอหอยไปยังกระดูกอ่อนส่วนอะริเทนอยด์ คือ สายเสียงที่มีสีขาวอมชมพู ซึ่งระบุได้ง่ายจากการเคลื่อนไหวที่สั่นไหวอันเป็นเอกลักษณ์ โดยตอบสนองต่อความพยายามเปล่งเสียงเพียงเล็กน้อยได้อย่างอ่อนไหว ในระหว่างการหายใจอย่างเงียบๆ ลูเมนของกล่องเสียงจะมีรูปร่างเป็นสามเหลี่ยมหน้าจั่ว ซึ่งด้านข้างของกล่องเสียงแสดงโดยสายเสียง ส่วนยอดของกล่องเสียงดูเหมือนจะพิงกับกล่องเสียงและมักถูกปกคลุมด้วยกล่องเสียง กล่องเสียงเป็นอุปสรรคต่อการตรวจผนังด้านหน้าของกล่องเสียง เพื่อเอาชนะอุปสรรคนี้ จึงใช้ท่าเติร์ก โดยผู้เข้ารับการตรวจจะเงยหน้าขึ้น และแพทย์จะทำการส่องกล่องเสียงทางอ้อมโดยยืนราวกับว่ากำลังยืนจากบนลงล่าง เพื่อให้มองเห็นส่วนหลังของกล่องเสียงได้ชัดเจนขึ้น จะใช้ท่าคิลเลียน โดยแพทย์จะตรวจกล่องเสียงจากด้านล่าง (ยืนบนเข่าข้างหนึ่งข้างหน้าคนไข้) จากนั้นคนไข้ก็เอียงศีรษะลง
โดยปกติแล้วขอบของสายเสียงจะเรียบและสม่ำเสมอ เมื่อหายใจเข้าจะแยกออกจากกันเล็กน้อย เมื่อหายใจเข้าลึกๆ สายเสียงจะแยกออกจากกันมากที่สุดและวงแหวนด้านบนของหลอดลมจะมองเห็นได้ และบางครั้งอาจมองเห็นกระดูกคอหอยด้วย ในบางกรณี สายเสียงจะมีสีแดงเข้มและมีเครือข่ายหลอดเลือดขนาดเล็ก ในบุคคลที่มีรูปร่างผอมบาง ผอมแห้ง และมีลูกกระเดือกเด่นชัด ส่วนภายในทั้งหมดของกล่องเสียงจะมองเห็นได้ชัดเจนขึ้น เส้นแบ่งระหว่างเนื้อเยื่อเส้นใยและเนื้อเยื่อกระดูกอ่อนจะแยกออกจากกันอย่างชัดเจน
ในบริเวณเหนือข้างของช่องกล่องเสียง จะเห็นรอยพับของสายเสียงซึ่งมีสีชมพูและมีขนาดใหญ่กว่า อยู่เหนือรอยพับของสายเสียง รอยพับเหล่านี้จะถูกแยกออกจากสายเสียงด้วยช่องว่างที่มองเห็นได้ชัดเจนกว่าในผู้ที่มีรูปร่างผอม ช่องว่างเหล่านี้เป็นทางเข้าไปยังโพรงของกล่องเสียง ช่องว่างระหว่างอะริเทนอยด์ซึ่งเหมือนกับฐานของช่องสามเหลี่ยมของกล่องเสียง ถูกจำกัดด้วยกระดูกอ่อนอะริเทนอยด์ ซึ่งมองเห็นได้เป็นเนื้อเยื่อหนาสองชิ้นที่ปกคลุมด้วยเยื่อเมือกสีชมพู ในระหว่างการเปล่งเสียง จะเห็นได้ว่ากระดูกอ่อนอะริเทนอยด์หมุนเข้าหากันโดยส่วนหน้าของกระดูกอ่อน และทำให้สายเสียงที่ติดอยู่ชิดกันชิดมากขึ้น เยื่อเมือกที่ปกคลุมผนังด้านหลังของกล่องเสียงจะเรียบขึ้นเมื่อกระดูกอ่อนอะริเทนอยด์แยกออกจากกันในระหว่างการสูดหายใจ ในระหว่างการเปล่งเสียง เมื่อกระดูกอ่อนอะริเทนอยด์เข้าใกล้กันมากขึ้น เยื่อเมือกจะรวมตัวกันเป็นรอยพับเล็กๆ ในบางบุคคล กระดูกอ่อน arytenoid จะอยู่ชิดกันมากจนทับซ้อนกัน จากกระดูกอ่อน arytenoid รอยพับ aryepiglottic จะขยายขึ้นและไปข้างหน้า ไปถึงขอบด้านข้างของกล่องเสียง และรวมกันเป็นขอบด้านบนของทางเข้ากล่องเสียง บางครั้ง ในกรณีของเยื่อเมือกที่ฝ่อตัว อาจเห็นรอยพับ aryepiglottic หนาๆ เหนือกระดูกอ่อน arytenoid รอยพับ aryepiglottic เหล่านี้เรียกว่ากระดูกอ่อนรูปลิ่ม ซึ่งอยู่ด้านข้างของรอยพับ aryepiglottic เมื่อต้องการตรวจผนังด้านหลังของกล่องเสียง จะใช้ท่า Killian ซึ่งผู้ป่วยจะเอียงศีรษะไปทางหน้าอก และแพทย์จะตรวจกล่องเสียงจากล่างขึ้นบน โดยคุกเข่าอยู่ข้างหน้าผู้ป่วยหรือยืนก็ได้
การส่องกล่องเสียงทางอ้อมยังเผยให้เห็นโครงสร้างทางกายวิภาคอื่นๆ ด้วย ดังนั้น เหนือกล่องเสียง ซึ่งอยู่ด้านหน้ากล่องเสียง จะมองเห็นโพรงกล่องเสียงที่เกิดจากรอยพับกลอสโซ-กล่องเสียงด้านข้าง และแยกจากกันด้วยรอยพับกลอสโซ-กล่องเสียงด้านใน ส่วนด้านข้างของกล่องเสียงเชื่อมต่อกับผนังคอหอยด้วยรอยพับกลอสโซ-กล่องเสียง ซึ่งครอบคลุมทางเข้าไซนัสรูปลูกแพร์ของส่วนกล่องเสียงของคอหอย เมื่อกล่องเสียงขยายออก ปริมาตรของไซนัสเหล่านี้จะลดลง และเมื่อกล่องเสียงแคบลง ปริมาตรของไซนัสจะเพิ่มขึ้น ปรากฏการณ์นี้เกิดจากการหดตัวของกล้ามเนื้ออินเตอร์อะรีเทนอยด์และอะรีเอพิกกล่องเสียง มีความสำคัญอย่างยิ่งในการวินิจฉัย เนื่องจากการไม่มีสัญญาณนี้ โดยเฉพาะในด้านใดด้านหนึ่ง ถือเป็นสัญญาณเริ่มแรกของการแทรกซึมของเนื้องอกในกล้ามเนื้อเหล่านี้ หรือการเริ่มต้นของความเสียหายที่เกิดจากเส้นประสาท
สีของเยื่อเมือกของกล่องเสียงควรได้รับการประเมินตามประวัติของโรคและอาการทางคลินิกอื่นๆ เนื่องจากโดยปกติแล้วจะไม่คงที่และมักขึ้นอยู่กับการสูบบุหรี่ การดื่มแอลกอฮอล์ และการสัมผัสกับอันตรายจากการทำงาน ในผู้ที่มีภาวะร่างกายอ่อนแอ (hypotrophic) ที่มีรูปร่างอ่อนแอ สีของเยื่อเมือกของกล่องเสียงมักจะเป็นสีชมพูอ่อน ในผู้ที่มีภาวะร่างกายปกติ (normosthenic) สีของเยื่อเมือกของกล่องเสียงมักจะเป็นสีชมพู ในผู้ที่มีภาวะอ้วน มีอาการผิดปกติ (hypersthenic) หรือผู้สูบบุหรี่ สีของเยื่อเมือกของกล่องเสียงอาจตั้งแต่สีแดงจนถึงเขียวคล้ำโดยไม่มีสัญญาณที่ชัดเจนของโรคของอวัยวะนี้
การส่องกล่องเสียงโดยตรง
การส่องกล่องเสียงโดยตรงช่วยให้สามารถตรวจสอบโครงสร้างภายในด้วยภาพโดยตรงและปรับเปลี่ยนโครงสร้างต่างๆ ได้ในช่วงกว้างพอสมควร (การกำจัดโพลิป ฟิโบรมา แพพิลโลมาด้วยวิธีการผ่าตัดแบบธรรมดา ไครโอ หรือเลเซอร์) รวมถึงการใส่ท่อช่วยหายใจในกรณีฉุกเฉินหรือตามแผน วิธีนี้ได้รับการนำมาใช้โดย M. Kirshtein ในปี 1895 และได้รับการปรับปรุงหลายครั้งในเวลาต่อมา โดยอาศัยการใช้ไดเรกทอสโคปแบบแข็ง ซึ่งสามารถสอดเข้าไปในกล่องเสียงและคอหอยผ่านช่องปากได้เนื่องจากเนื้อเยื่อโดยรอบมีความยืดหยุ่นและยืดหยุ่น
ข้อบ่งชี้ในการส่องกล่องเสียงโดยตรง
ข้อบ่งชี้ในการส่องกล่องเสียงโดยตรงมีมากมายและจำนวนการส่องกล่องเสียงเพิ่มขึ้นอย่างต่อเนื่อง วิธีนี้ใช้กันอย่างแพร่หลายในโสตศอนาสิกวิทยาเด็ก เนื่องจากการส่องกล่องเสียงทางอ้อมในเด็กแทบจะเป็นไปไม่ได้ สำหรับเด็กเล็ก จะใช้การส่องกล่องเสียงแบบชิ้นเดียวที่มีด้ามจับถอดไม่ได้และไม้พายแบบยึดติด สำหรับวัยรุ่นและผู้ใหญ่ จะใช้การส่องกล่องเสียงที่มีด้ามจับถอดได้และแผ่นไม้พายแบบยืดหดได้ การส่องกล่องเสียงโดยตรงใช้เมื่อจำเป็นต้องตรวจส่วนต่างๆ ของกล่องเสียงที่ยากต่อการดูด้วยการส่องกล่องเสียงทางอ้อม ได้แก่ โพรงของกล่องเสียง คอมมิสเชอร์ ผนังด้านหน้าของกล่องเสียงระหว่างคอมมิสเชอร์และกล่องเสียง ช่องใต้กล่องเสียง การส่องกล่องเสียงโดยตรงช่วยให้สามารถทำการวินิจฉัยโรคช่องคอได้หลายวิธี รวมถึงการใส่ท่อช่วยหายใจเข้าไปในกล่องเสียงและหลอดลมในระหว่างการดมยาสลบ หรือการใส่ท่อช่วยหายใจในกรณีที่ต้องใช้เครื่องช่วยหายใจฉุกเฉิน
ข้อห้ามในการทำหัตถการ
การส่องกล่องเสียงโดยตรงมีข้อห้ามใช้ในกรณีที่หายใจตีบอย่างรุนแรง มีการเปลี่ยนแปลงอย่างรุนแรงในระบบหัวใจและหลอดเลือด (หัวใจพิการ ความดันโลหิตสูงรุนแรง และโรคหลอดเลือดหัวใจตีบ) โรคลมบ้าหมูที่มีเกณฑ์ชักต่ำ การบาดเจ็บของกระดูกสันหลังส่วนคอที่ไม่สามารถเหวี่ยงศีรษะไปด้านหลังได้ และหลอดเลือดแดงใหญ่โป่งพอง ข้อห้ามใช้ชั่วคราวหรือที่เกี่ยวข้อง ได้แก่ โรคอักเสบเฉียบพลันของเยื่อเมือกในช่องปาก คอหอย กล่องเสียง เลือดออกจากคอหอยและกล่องเสียง
เทคนิคการส่องกล่องเสียงโดยตรง
การเลือกรุ่นของกล่องเสียงส่องตรวจกล่องเสียงที่เหมาะสม (Jackson, Undritz, Brunings Mezrin, Zimont เป็นต้น) เป็นสิ่งสำคัญมากสำหรับการทำกล่องเสียงส่องตรวจกล่องเสียงให้ได้ผล โดยจะพิจารณาจากเกณฑ์ต่างๆ หลายประการ เช่น วัตถุประสงค์ของการผ่าตัด (เพื่อวินิจฉัยหรือผ่าตัด) ตำแหน่งของผู้ป่วยที่ควรทำกล่องเสียงส่องตรวจกล่องเสียง อายุ ลักษณะทางกายวิภาคของบริเวณขากรรไกรและคอ และลักษณะของโรค การศึกษาจะดำเนินการขณะท้องว่าง ยกเว้นในกรณีฉุกเฉิน ในเด็กเล็ก จะทำกล่องเสียงส่องตรวจกล่องเสียงโดยไม่ใช้ยาสลบ ในเด็กเล็ก จะทำภายใต้การใช้ยาสลบ ส่วนในเด็กโต จะทำภายใต้การใช้ยาสลบหรือภายใต้การใช้ยาสลบเฉพาะที่พร้อมทั้งให้ยาก่อนการรักษาที่เหมาะสม เช่นเดียวกับในผู้ใหญ่ สำหรับยาสลบเฉพาะที่ อาจใช้ยาสลบเฉพาะที่ร่วมกับยากล่อมประสาทและยากันชัก เพื่อลดความรู้สึกไวโดยทั่วไป ความตึงของกล้ามเนื้อ และปริมาณน้ำลาย ผู้ป่วยจะได้รับ phenobarbital 1 เม็ด (0.1 กรัม) และ sibazon 1 เม็ด (0.005 กรัม) 1 ชั่วโมงก่อนทำหัตถการ 30-40 นาที ให้ยา promedol 1% 0.5-1.0 มิลลิลิตร และ atropine sulfate 0.1% 0.5-1 มิลลิลิตร ฉีดใต้ผิวหนัง 10-15 นาทีก่อนทำหัตถการ ฉีดยาชา (dicaine 2% 2 มิลลิลิตร หรือโคเคน 10% 1 มิลลิลิตร) 30 นาทีก่อนใช้ยาตามที่กำหนด เพื่อหลีกเลี่ยงอาการช็อกจากภูมิแพ้ แนะนำให้ฉีด dimedrome 1% 1-5 มิลลิลิตร หรือ diprazine 2.5% 1-2 มิลลิลิตร (pipolfen) เข้ากล้ามเนื้อ
ตำแหน่งของผู้ป่วยอาจแตกต่างกันไปและขึ้นอยู่กับสภาพของผู้ป่วยเป็นหลัก สามารถทำได้ในท่านั่ง นอนหงาย ไม่ค่อยบ่อยนักในท่าตะแคงหรือคว่ำหน้า ตำแหน่งที่สบายที่สุดสำหรับผู้ป่วยและแพทย์คือท่านอน เพราะจะทำให้ผู้ป่วยเหนื่อยน้อยลง ป้องกันไม่ให้น้ำลายไหลเข้าไปในหลอดลม และป้องกันไม่ให้สิ่งแปลกปลอมเข้าไปในส่วนลึกของทางเดินหายใจส่วนล่างในกรณีที่มีสิ่งแปลกปลอม การส่องกล่องเสียงโดยตรงจะดำเนินการตามกฎของภาวะปลอดเชื้อ
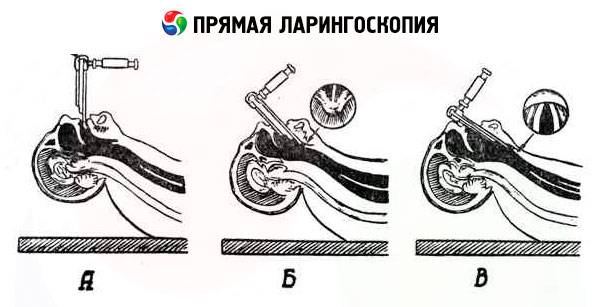
ขั้นตอนการดำเนินการประกอบด้วย 3 ขั้นตอน:
- การเคลื่อนที่ของไม้พายไปทางกล่องเสียง
- ผ่านเข้าไปทางขอบกล่องเสียงไปจนถึงทางเข้ากล่องเสียง
- การก้าวหน้าไปตามพื้นผิวด้านหลังของกล่องเสียงไปจนถึงสายเสียง
ระยะแรกสามารถดำเนินการได้สามรูปแบบ:
- โดยให้ลิ้นยื่นออกมา ซึ่งจะต้องยึดไว้ด้วยผ้าก๊อซโดยผู้ช่วยแพทย์หรือผู้ตรวจเอง
- โดยที่ลิ้นอยู่ในตำแหน่งปกติในช่องปาก;
- เมื่อสอดไม้พายจากมุมปาก
ในการส่องกล่องเสียงโดยตรงทุกรูปแบบ ริมฝีปากบนจะเลื่อนขึ้นไป ขั้นตอนแรกจะเสร็จสมบูรณ์โดยการกดโคนลิ้นลงและเลื่อนไม้พายไปที่ขอบของกล่องเสียง
ในระยะที่ 2 ปลายของไม้พายจะยกขึ้นเล็กน้อย วางไว้ด้านหลังขอบของกล่องเสียงและเลื่อนไปข้างหน้า 1 ซม. หลังจากนั้นปลายของไม้พายจะถูกลดระดับลงมาเพื่อปิดกล่องเสียง ในกรณีนี้ ไม้พายจะกดลงบนฟันหน้าบน (แรงกดนี้ไม่ควรมากเกินไป) ทิศทางที่ถูกต้องของการเลื่อนไปข้างหน้าของไม้พายจะได้รับการยืนยันโดยการปรากฏตัวของสายเสียงสีขาวในบริเวณแรงเสียดทานด้านหลังกระดูกอ่อนอะริเทนอยด์ โดยยื่นออกมาจากสายเสียงในมุมเอียง
เมื่อเข้าใกล้ระยะที่ 3 ศีรษะของผู้ป่วยจะเอียงไปด้านหลังมากขึ้น หากลิ้นอยู่ด้านนอก ให้ปล่อยลิ้นออก ผู้ตรวจจะเพิ่มแรงกดของไม้พายบนโคนลิ้นและกล่องเสียง (ดูตำแหน่งที่ 3 - ทิศทางของลูกศร) และยึดไม้พายให้ตั้งตรง (โดยให้ผู้ป่วยอยู่ในท่านั่ง) ตามลำดับตามแนวแกนตามยาวของกล่องเสียง (โดยให้ผู้ป่วยอยู่ในท่านอน) ในทั้งสองกรณี ปลายของไม้พายจะหันไปตามส่วนกลางของช่องหายใจ ในกรณีนี้ ผนังด้านหลังของกล่องเสียงจะเข้ามาในสนามการมองเห็นก่อน จากนั้นจึงไปที่ช่องหูและสายเสียง และโพรงของกล่องเสียง เพื่อให้มองเห็นส่วนหน้าของกล่องเสียงได้ดีขึ้น ควรกดโคนลิ้นลงเล็กน้อย
การส่องกล่องเสียงแบบแขวนแบบพิเศษ ได้แก่ การส่องกล่องเสียงแบบแขวนที่เสนอโดย Killian ซึ่งตัวอย่างคือวิธี Seifert ปัจจุบัน หลักการ Seifert ถูกใช้เมื่อกดโคนลิ้น (ซึ่งเป็นเงื่อนไขหลักในการสอดไม้พายเข้าไปในกล่องเสียง) โดยกดกลับด้วยคันโยกที่วางอยู่บนขาตั้งโลหะพิเศษหรือบนหน้าอกของผู้รับการตรวจ
ข้อได้เปรียบหลักของวิธี Seifert คือทำให้แพทย์มีมือทั้งสองข้างเป็นอิสระ ซึ่งมีความสำคัญอย่างยิ่งในระหว่างการผ่าตัดช่องคอหอยที่ยาวนานและซับซ้อน
เครื่องส่องกล่องเสียงแบบแขวนและรองรับกล่องเสียงจากต่างประเทศที่ทันสมัยเป็นระบบที่ซับซ้อน ซึ่งประกอบด้วยไม้พายขนาดต่างๆ และชุดเครื่องมือผ่าตัดต่างๆ ที่ดัดแปลงเป็นพิเศษสำหรับการผ่าตัดผ่านกล่องเสียง ระบบเหล่านี้มีอุปกรณ์ทางเทคนิคสำหรับการช่วยหายใจเทียมที่ติดเชื้อ ยาสลบแบบฉีด และอุปกรณ์วิดีโอพิเศษ ทำให้สามารถทำการผ่าตัดโดยใช้กล้องจุลทรรศน์ผ่าตัดและจอโทรทัศน์ได้


 [
[