ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การวัดความหนาแน่น
Last reviewed: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
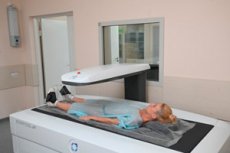
การตรวจวัดความหนาแน่นของกระดูกเป็นวิธีการตรวจที่ใช้เพื่อประเมินความหนาแน่นของกระดูกและคุณภาพของกระดูก วัตถุประสงค์หลักของการศึกษาครั้งนี้คือการตรวจสอบสภาพของกระดูกและตรวจหาการมีอยู่ของโรคกระดูกพรุนหรือโรคกระดูกอื่นๆ การตรวจวัดความหนาแน่นสามารถทำได้กับส่วนต่างๆ ของร่างกาย แต่บริเวณที่มักจะตรวจมากที่สุดคือ กระดูกสันหลัง สะโพก และปลายแขน
สาระสำคัญของขั้นตอนการตรวจวัดความหนาแน่นคือการวัดปริมาณแร่ธาตุ โดยเฉพาะแคลเซียมในกระดูก การวัดนี้ทำให้สามารถกำหนดความหนาแน่นของกระดูกและเปรียบเทียบกับค่าปกติสำหรับกลุ่มอายุและเพศใดกลุ่มหนึ่งได้ โดยทั่วไปแล้วผลลัพธ์ของการวัดความหนาแน่นจะแสดงเป็นจำนวน T และจำนวน Z ดังนี้
- ค่า T: เปรียบเทียบความหนาแน่นของกระดูกของผู้ป่วยกับความหนาแน่นของกระดูกของผู้ใหญ่ตอนต้น โดยแสดงเป็นค่าเบี่ยงเบนมาตรฐาน (SD) ค่า T ปกติมักจะสูงกว่า -1.0 SD ค่าที่ต่ำกว่านี้บ่งชี้ว่าความหนาแน่นของกระดูกลดลงและมีความเสี่ยงต่อโรคกระดูกพรุน
- คะแนน Z: เปรียบเทียบความหนาแน่นของกระดูกของผู้ป่วยกับความหนาแน่นของกระดูกของคนในกลุ่มอายุและเพศเดียวกัน
การตรวจวัดความหนาแน่นเป็นขั้นตอนที่ปลอดภัยและไม่รุกราน โดยปกติจะทำในคลินิกหรือสถานพยาบาลและใช้เวลาเพียงไม่กี่นาที วิธีทดสอบนี้เป็นเครื่องมือสำคัญในการวินิจฉัยโรคกระดูกพรุนและประเมินความเสี่ยงของกระดูกหัก โดยเฉพาะในสตรีวัยหมดประจำเดือนและผู้ป่วยสูงอายุ
แพทย์ที่เชี่ยวชาญการทำและตีความการตรวจวัดความหนาแน่นของกระดูกมักเรียกว่า "นักตรวจวัดความหนาแน่นของกระดูก" หรือ "นักตรวจวัดความหนาแน่นของกระดูก" แพทย์ผู้นี้ได้รับการฝึกอบรมทางการแพทย์เฉพาะทางและมีประสบการณ์ในการประเมินความหนาแน่นของกระดูกโดยใช้การตรวจวัดความหนาแน่นของกระดูก
หน้าที่ของแพทย์ผู้ตรวจวัดความหนาแน่น ได้แก่:
- การดำเนินการตรวจวัดความหนาแน่น: ผู้เชี่ยวชาญด้านการวัดความหนาแน่นจะทำการตรวจวัดความหนาแน่นด้วยตัวเอง ซึ่งอาจรวมถึงการสแกนผู้ป่วยโดยใช้รังสีเอกซ์ (DXA) หรือคลื่นอัลตราซาวนด์ (USW) ขึ้นอยู่กับประเภทของอุปกรณ์
- การตีความผลการตรวจ: หลังจากการตรวจเสร็จสิ้น แพทย์จะวิเคราะห์ข้อมูลและตีความผลการตรวจ ซึ่งรวมถึงการคำนวณจำนวน T และ Z ตลอดจนการระบุว่ามีภาวะกระดูกพรุน กระดูกบาง หรือมวลกระดูกปกติหรือไม่
- การวินิจฉัยและคำแนะนำ: แพทย์อาจวินิจฉัยว่าเป็นโรคกระดูกพรุนหรือกระดูกบางโดยอาศัยผลการตรวจความหนาแน่น และให้คำแนะนำในการรักษาและดูแลสุขภาพกระดูกเพิ่มเติม ซึ่งอาจรวมถึงการสั่งยา การออกกำลังกาย และการรับประทานอาหาร
- การติดตาม: ผู้เชี่ยวชาญด้านความหนาแน่นของกระดูกอาจทำการติดตามผู้ป่วยโรคกระดูกพรุนหรือกระดูกบางเพื่อติดตามการเปลี่ยนแปลงของความหนาแน่นของกระดูกและประสิทธิภาพของการรักษา
- การให้ความรู้และคำปรึกษา: แพทย์อาจให้ความรู้แก่ผู้ป่วยเกี่ยวกับความสำคัญของสุขภาพกระดูก พูดคุยเกี่ยวกับปัจจัยเสี่ยง และให้คำปรึกษาเกี่ยวกับโรคกระดูกพรุนและการป้องกันกระดูกหัก
สำหรับการปรึกษาหรือการตรวจวัดความหนาแน่น คุณอาจพบแพทย์ตรวจวัดความหนาแน่น แพทย์โรคข้อ แพทย์ต่อมไร้ท่อ หรือผู้เชี่ยวชาญอื่นๆ ที่เชี่ยวชาญด้านโรคกระดูกพรุนและโรคกระดูก
ตัวบ่งชี้สำหรับขั้นตอน
การตรวจวัดความหนาแน่นเป็นวิธีการประเมินความหนาแน่นของกระดูก และสามารถใช้เพื่อการบ่งชี้ต่อไปนี้:
- การวินิจฉัยโรคกระดูกพรุน: การตรวจวัดความหนาแน่นเป็นวิธีหลักวิธีหนึ่งในการวินิจฉัยโรคกระดูกพรุน วิธีนี้จะประเมินความหนาแน่นของกระดูกและระบุว่ากระดูกมีความเสี่ยงที่จะเกิดกระดูกหักมากน้อยเพียงใด
- การติดตามการรักษาโรคกระดูกพรุน ผู้ป่วยโรคกระดูกพรุนที่ได้รับการรักษาอาจต้องเข้ารับการตรวจวัดความหนาแน่นเป็นประจำเพื่อประเมินประสิทธิผลของการรักษาและการเปลี่ยนแปลงของความหนาแน่นของกระดูก
- การประเมินความเสี่ยงต่อการเกิดกระดูกหัก: การตรวจวัดความหนาแน่นสามารถใช้ในการประเมินความเสี่ยงต่อการเกิดกระดูกหักโดยรวมของผู้ป่วย โดยเฉพาะในสตรีวัยหมดประจำเดือนและผู้ที่มีปัจจัยเสี่ยงต่อโรคกระดูกพรุน
- การตรวจสอบโรคกระดูก: สามารถทำการตรวจวัดความหนาแน่นเพื่อวินิจฉัยโรคกระดูกต่างๆ เช่น กระดูกบาง กระดูกอ่อน ฯลฯ
- การประเมินสุขภาพกระดูกหลังกระดูกหัก: การตรวจวัดความหนาแน่นสามารถใช้เพื่อประเมินสุขภาพของกระดูกหลังกระดูกหักและตรวจสอบว่ากระดูกฟื้นตัวได้มากเพียงใด
- การตรวจติดตามกระดูกในโรคเรื้อรัง: ผู้ป่วยที่มีโรคเรื้อรัง เช่น โรคปลอกประสาทเสื่อมแข็งหรือโรคข้ออักเสบรูมาตอยด์ อาจสูญเสียมวลกระดูก การตรวจวัดความหนาแน่นกระดูกสามารถใช้เพื่อติดตามกระบวนการนี้ได้
- การประเมินกระดูกในผู้ที่ใช้ยาบางชนิด: ยาบางชนิดอาจส่งผลต่อมวลกระดูก การตรวจวัดความหนาแน่นสามารถใช้ในการประเมินกระดูกในผู้ป่วยที่ใช้ยาดังกล่าวได้
การจัดเตรียม
การเตรียมตัวสำหรับการตรวจวัดความหนาแน่นมักจะค่อนข้างง่ายและไม่จำเป็นต้องมีมาตรการเฉพาะ แต่เป็นสิ่งสำคัญที่จะต้องปฏิบัติตามหลักเกณฑ์บางประการ:
- การแต่งกาย: ควรสวมเสื้อผ้าที่สบายและไม่มีส่วนผสมของโลหะ ควรสวมเสื้อผ้าที่เบาสบายและไม่มีกระดุม ซิป หรือตะขอโลหะ
- เครื่องประดับและวัตถุที่เป็นโลหะ: ถอดเครื่องประดับและวัตถุที่ประกอบด้วยโลหะทั้งหมด (เช่น สร้อยข้อมือ สร้อยคอ เข็มกลัด และแม้กระทั่งเหรียญ) ก่อนทำการศึกษา เนื่องจากสิ่งดังกล่าวอาจส่งผลกระทบต่อผลการศึกษาได้
- อาหารและเครื่องดื่ม: โดยปกติแล้วสามารถตรวจวัดความหนาแน่นได้โดยไม่มีข้อจำกัดเกี่ยวกับอาหารและเครื่องดื่ม อย่างไรก็ตาม หากคุณได้รับคำแนะนำเฉพาะใดๆ จากแพทย์หรือห้องปฏิบัติการ ให้ปฏิบัติตามนั้น
- ผลิตภัณฑ์แต่งหน้า: หากคุณใช้ผลิตภัณฑ์แต่งหน้าบนบริเวณที่ต้องการสแกน (เช่น ใบหน้า) ตรวจสอบให้แน่ใจว่าผลิตภัณฑ์เหล่านั้นไม่มีอนุภาคที่เป็นโลหะ
- ยา: หากคุณกำลังรับประทานยาใดๆ โปรดแจ้งให้แพทย์หรือช่างเทคนิคที่ทำการศึกษาทราบ ยาบางชนิดอาจส่งผลต่อผลการตรวจวัดความหนาแน่น และแพทย์จะต้องคำนึงถึงเรื่องนี้ด้วย
- การตั้งครรภ์: หากคุณกำลังตั้งครรภ์หรือสงสัยว่าอาจตั้งครรภ์ โปรดแจ้งให้แพทย์ทราบก่อนเข้ารับการทดสอบ ในบางกรณี การตรวจวัดความหนาแน่นอาจไม่เหมาะสมในระหว่างการตั้งครรภ์
- การปฏิบัติตามคำแนะนำ: เป็นสิ่งสำคัญที่จะปฏิบัติตามคำแนะนำของแพทย์หรือห้องปฏิบัติการที่ทำการตรวจวัดความหนาแน่นและปฏิบัติตามคำแนะนำในการเตรียมสารของพวกเขา
อุปกรณ์สำหรับการดำเนินการตามขั้นตอน
เครื่องพิเศษที่เรียกว่าเดนซิโตมิเตอร์ใช้ในการตรวจวัดความหนาแน่น
เดนซิโตมิเตอร์ชนิดที่พบมากที่สุด ได้แก่:
- DXA (Dual-beam X-ray absorptiometry) วิธีนี้ใช้ลำแสงเอกซเรย์สองลำที่มีพลังงานต่างกันผ่านกระดูก โดยอาศัยความแตกต่างของการดูดซับระหว่างกระดูกและเนื้อเยื่ออ่อน จากนั้นจึงสร้างภาพและวัดความหนาแน่นของกระดูก
- QCT (Quantum Calibrated Computed Tomography): วิธีการนี้ใช้การตรวจเอกซเรย์คอมพิวเตอร์เช่นกัน แต่ปรับเทียบตามข้อมูลความหนาแน่นของวัสดุ ทำให้สามารถประมาณความหนาแน่นของกระดูกและปริมาตรของแร่ธาตุในกระดูกได้
- PQCT (Peripheral Computed Tomography) วิธีนี้ได้รับการออกแบบมาเพื่อวัดความหนาแน่นของกระดูกในกระดูกส่วนปลาย เช่น กระดูกปลายแขนหรือกระดูกสะโพก
- HR-pQCT (High Resolution Peripheral Computed Tomography) วิธีนี้ให้ความละเอียดสูงขึ้นและทำให้สามารถศึกษาโครงสร้างจุลภาคของกระดูกได้อย่างละเอียดมากขึ้น
การตรวจวัดความหนาแน่นมักดำเนินการในศูนย์การแพทย์หรือคลินิกเฉพาะทางโดยใช้อุปกรณ์ที่เหมาะสม
การตรวจวัดความหนาแน่นด้วยคลื่นเสียงความถี่สูง (USD)
เป็นวิธีการประเมินความหนาแน่นของกระดูกโดยใช้คลื่นอัลตราซาวนด์แทนการฉายรังสีเอกซ์ เช่นเดียวกับการตรวจวัดความหนาแน่นแบบคลาสสิก (DXA) อัลตราซาวนด์เป็นวิธีการตรวจที่ไม่รุกรานและปลอดภัยซึ่งสามารถใช้ประเมินความหนาแน่นของกระดูกในส่วนต่างๆ ของร่างกายได้ โดยปกติจะอยู่ที่กระดูกปลายแขน (กระดูกเรเดียสด้านหน้า) หรือกระดูกฝ่ามือ
ต่อไปนี้เป็นลักษณะเฉพาะบางประการของการตรวจวัดความหนาแน่นด้วยคลื่นอัลตราโซนิก:
- ความปลอดภัย: การตรวจวัดความหนาแน่นด้วยคลื่นอัลตราซาวนด์ไม่ได้ใช้รังสีไอออไนซ์ จึงปลอดภัยสำหรับผู้ป่วยทุกราย รวมทั้งสตรีมีครรภ์ด้วย
- ความเร็วและความเรียบง่าย: วิธีทดสอบนี้มักจะรวดเร็วและผู้ป่วยต้องเตรียมตัวไม่มากนัก สามารถทำได้ในคลินิกหรือสถานพยาบาล
- ความสามารถในการใช้: USD มักใช้ในการประเมินความหนาแน่นของกระดูกที่บริเวณโครงกระดูกส่วนปลาย เช่น ปลายแขน ซึ่งการถ่ายทอดคลื่นอัลตราซาวนด์จะมีประสิทธิภาพมากกว่า นอกจากนี้ยังมีประโยชน์ในการวินิจฉัยโรคกระดูกพรุนหรือประเมินความเสี่ยงของการเกิดกระดูกหักในบริเวณเหล่านี้
- แม่นยำน้อยกว่า DXA: USG อาจมีความแม่นยำน้อยกว่าการตรวจวัดความหนาแน่นแบบคลาสสิก (DXA) โดยเฉพาะในการประเมินความหนาแน่นของกระดูกในบริเวณโครงกระดูกส่วนกลาง เช่น กระดูกสันหลังและสะโพก ดังนั้น DXA จึงยังคงเป็นวิธีที่แม่นยำกว่าในการวินิจฉัยโรคกระดูกพรุนและประเมินสุขภาพกระดูกโดยรวม
USD อาจมีประโยชน์ในการคัดกรองเบื้องต้นและติดตามความหนาแน่นของกระดูก โดยเฉพาะอย่างยิ่งเมื่อไม่สามารถใช้ DXA ได้ หรือเมื่อจำเป็นต้องประเมินกระดูกส่วนปลายโดยเฉพาะ อย่างไรก็ตาม เพื่อวินิจฉัยและติดตามโรคกระดูกพรุนได้อย่างแม่นยำ จำเป็นต้องพิจารณาผลการตรวจทางคลินิกและห้องปฏิบัติการทั้งหมดร่วมกับอัลตราซาวนด์หรือวิธีการตรวจอื่นๆ
เทคนิค ของการวัดความหนาแน่น
การตรวจวัดความหนาแน่นเป็นวิธีการวัดความหนาแน่นของกระดูกที่มักใช้ในการวินิจฉัยโรคกระดูกพรุนและประเมินความเสี่ยงของกระดูกหัก ต่อไปนี้คือเทคนิคทั่วไปในการตรวจวัดความหนาแน่น:
การเตรียมตัวก่อนเข้ารับขั้นตอน:
- โดยทั่วไปแล้วการตรวจวัดความหนาแน่นจะทำโดยใช้เครื่องมือพิเศษที่เรียกว่าเครื่องวัดความหนาแน่น ผู้ป่วยไม่จำเป็นต้องมีการฝึกอบรมพิเศษใดๆ
- อย่างไรก็ตาม สิ่งสำคัญคือต้องแน่ใจว่าผู้ป่วยไม่ได้สวมใส่เสื้อผ้าที่เป็นโลหะ เครื่องประดับ หรืออุปกรณ์เสริมที่เป็นโลหะอื่นๆ ที่อาจรบกวนการสแกน
การดำเนินการตามขั้นตอน:
- โดยทั่วไปแล้วผู้ป่วยจะนอนบนโต๊ะเพื่อทำการตรวจวัดความหนาแน่น
- คนไข้อาจถูกขอให้อยู่นิ่ง ๆ ระหว่างขั้นตอนการรักษา
- ในระหว่างการสแกน เดนซิโตมิเตอร์จะส่งรังสีเอกซ์ผ่านเนื้อเยื่อกระดูกและวัดปริมาณรังสีที่ผ่านกระดูก การวัดเหล่านี้ใช้เพื่อคำนวณความหนาแน่นของกระดูก
การเสร็จสิ้นขั้นตอน:
- โดยทั่วไปแล้วขั้นตอนการตรวจวัดความหนาแน่นจะเสร็จสิ้นอย่างรวดเร็ว ผู้ป่วยสามารถกลับไปทำกิจกรรมตามปกติได้ทันทีหลังทำ และไม่จำเป็นต้องพักฟื้น
ผลลัพธ์:
- ข้อมูลที่ได้จะถูกวิเคราะห์โดยผู้เชี่ยวชาญซึ่งประเมินความหนาแน่นของกระดูกและดำเนินการคำนวณที่เหมาะสม
- ผลการตรวจวัดความหนาแน่นจะแสดงเป็นคะแนน T และคะแนน Z ซึ่งจะนำไปเปรียบเทียบกับความหนาแน่นของกระดูกปกติของกลุ่มอายุเฉพาะ
การตรวจวัดความหนาแน่นเป็นขั้นตอนที่ปลอดภัยและไม่รุกราน และสามารถประเมินสุขภาพกระดูกและความเสี่ยงของโรคกระดูกพรุนได้
การตรวจวัดความหนาแน่นของกระดูกสันหลังส่วนเอวและคอกระดูกต้นขาเป็นการตรวจวัดความหนาแน่นที่พบบ่อยที่สุดวิธีหนึ่ง และใช้เพื่อประเมินความหนาแน่นของกระดูกในบริเวณสำคัญเหล่านี้ของร่างกาย การศึกษาประเภทนี้อาจมีประโยชน์ในการวินิจฉัยโรคกระดูกพรุนและประเมินความเสี่ยงของกระดูกหัก
ในขั้นตอนการตรวจวัดความหนาแน่นของกระดูกสันหลังและคอกระดูกต้นขา ผู้ป่วยมักจะนอนบนโต๊ะและใช้เครื่องมือพิเศษสแกนบริเวณที่กำหนดโดยใช้รังสีเอกซ์ (DXA) หรือคลื่นอัลตราซาวนด์ (USG) จากนั้นจะวัดค่าความหนาแน่นของกระดูกในบริเวณเหล่านี้ และนำเสนอผลลัพธ์เป็นจำนวน T (เทียบกับผู้ใหญ่ตอนต้น) และจำนวน Z (เทียบกับผู้ป่วยในวัยและเพศของคุณ)
เป้าหมายหลักของการตรวจวัดความหนาแน่นของกระดูกสันหลังและคอกระดูกต้นขา ได้แก่:
- การวินิจฉัยโรคกระดูกพรุน: การศึกษานี้สามารถช่วยให้แพทย์ตรวจพบการมีอยู่ของโรคกระดูกพรุนหรือภาวะกระดูกบาง (ภาวะที่ต้องระวัง) ในระยะเริ่มแรกเมื่อยังไม่มีกระดูกหัก
- การประเมินความเสี่ยงของกระดูกหัก: ความหนาแน่นของกระดูกในกระดูกสันหลังและคอของกระดูกต้นขาสัมพันธ์อย่างมากกับความเสี่ยงของกระดูกหักในบริเวณเหล่านี้ โดยเฉพาะในผู้ป่วยสูงอายุ ความหนาแน่นของกระดูกที่ต่ำอาจบ่งชี้ถึงความเสี่ยงของกระดูกหักที่สูงกว่า
- การติดตามการรักษา: หากผู้ป่วยได้รับการวินิจฉัยว่าเป็นโรคกระดูกพรุนหรือกระดูกบางแล้ว และกำลังได้รับการรักษา การตรวจวัดความหนาแน่นของกระดูกสันหลังและคอกระดูกต้นขาสามารถใช้ในการติดตามประสิทธิผลของการรักษาและประเมินการเปลี่ยนแปลงของความหนาแน่นของกระดูก
- การเปรียบเทียบผลลัพธ์ในช่วงเวลาหนึ่ง: การศึกษาการตรวจวัดความหนาแน่นของกระดูกสันหลังและคอกระดูกต้นขาซ้ำๆ สามารถช่วยให้แพทย์ติดตามการเปลี่ยนแปลงของความหนาแน่นของกระดูกในช่วงเวลาหนึ่ง และประเมินความเสี่ยงหรือประสิทธิภาพของมาตรการป้องกัน
การตรวจวัดความหนาแน่นในเด็ก
การตรวจวัดความหนาแน่นสามารถทำได้ในเด็ก แต่โดยปกติจะแนะนำเฉพาะในบางกรณีและด้วยเหตุผลทางการแพทย์เท่านั้น เหตุผลหลักในการตรวจวัดความหนาแน่นในเด็ก ได้แก่:
- การประเมินมวลกระดูก: อาจทำการตรวจวัดความหนาแน่นเพื่อประเมินมวลกระดูกในเด็กที่มีความเสี่ยงต่อโรคกระดูกพรุนหรือกระดูกบาง เช่น หากมีประวัติครอบครัวเป็นโรคเหล่านี้
- การวินิจฉัยความผิดปกติของกระดูก: เด็กอาจมีความผิดปกติของกระดูกได้หลายประเภท เช่น กระดูกอ่อนชนิดที่ 1 กระดูกอ่อนชนิดที่ 2 โรคกระดูกอ่อนชนิดฟอสฟาเตเซียต่ำ และอื่นๆ การตรวจวัดความหนาแน่นจะช่วยให้แพทย์สามารถวินิจฉัยและติดตามอาการเหล่านี้ได้
- การประเมินประสิทธิผลของการรักษา: สำหรับเด็กที่ได้รับการรักษาโรคกระดูก สามารถใช้การตรวจวัดความหนาแน่นเพื่อประเมินประสิทธิผลของการรักษาและติดตามการเปลี่ยนแปลงของมวลกระดูกได้
ขั้นตอนการตรวจวัดความหนาแน่นในเด็กจะคล้ายกับผู้ใหญ่ โดยสามารถทำได้โดยใช้เครื่องดูดกลืนรังสีเอกซ์พลังงานคู่ (DXA) หรือการตรวจวัดความหนาแน่นด้วยคลื่นอัลตราซาวนด์ (USD) ซึ่งอาจทำได้ยากกว่าในเด็กเล็ก เนื่องจากอาจมีปัญหาในการอยู่นิ่งระหว่างขั้นตอนการตรวจวัด
ก่อนที่จะทำการตรวจวัดความหนาแน่นของเนื้อเยื่อในเด็ก คุณควรปรึกษากับกุมารแพทย์หรือผู้เชี่ยวชาญด้านต่อมไร้ท่อในเด็กเสียก่อน แพทย์จะประเมินอาการทางการแพทย์และตัดสินใจว่าการตรวจวัดความหนาแน่นมีความจำเป็นและปลอดภัยสำหรับลูกของคุณหรือไม่
การคัดค้านขั้นตอน
การตรวจวัดความหนาแน่นเป็นขั้นตอนที่ค่อนข้างปลอดภัยและไม่มีข้อห้ามในผู้ป่วยส่วนใหญ่ อย่างไรก็ตาม ในบางกรณี อาจมีข้อจำกัดหรือเงื่อนไขบางประการที่การตรวจวัดความหนาแน่นอาจต้องใช้ความระมัดระวังหรือปรึกษาแพทย์เพิ่มเติม ต่อไปนี้คือข้อห้ามหรือข้อจำกัดบางประการที่อาจเกิดขึ้น:
- การตั้งครรภ์: โดยทั่วไปไม่แนะนำให้สตรีมีครรภ์ทำการตรวจวัดความหนาแน่นโดยใช้รังสีเอกซ์ โดยเฉพาะในช่วงไตรมาสแรกซึ่งมีความเสี่ยงที่ทารกในครรภ์จะได้รับรังสีเพิ่มขึ้น หากจำเป็นต้องตรวจวัดความหนาแน่น แพทย์อาจพิจารณาใช้วิธีอื่นที่ไม่ต้องใช้รังสีเอกซ์
- การมีรากฟันเทียมโลหะ: การมีรากฟันเทียมโลหะขนาดใหญ่ เช่น ข้อต่อเทียมหรือแผ่นโลหะ ในบริเวณที่ต้องการตรวจ อาจทำให้ผลการตรวจความหนาแน่นบิดเบือนได้
- โรคติดเชื้อหรือแผลเปิด: หากผู้ป่วยมีโรคติดเชื้อหรือมีแผลเปิดในบริเวณที่ต้องการตรวจ การตรวจวัดความหนาแน่นอาจต้องใช้ความระมัดระวังเพื่อป้องกันการแพร่กระจายของการติดเชื้อ
- โรคอ้วนรุนแรง: ในผู้ป่วยโรคอ้วนรุนแรง ผลการตรวจวัดความหนาแน่นอาจแม่นยำน้อยลง เนื่องจากเนื้อเยื่อไขมันอาจทำให้การวัดผิดเพี้ยนได้
- ความจำเป็นในการใช้สารทึบแสงเอกซเรย์: ในบางกรณีที่ต้องทำการตรวจวัดความหนาแน่นด้วยสารทึบแสง อาจจำเป็นต้องใช้ความระมัดระวังในผู้ป่วยที่แพ้สารทึบแสงหรือมีความผิดปกติของไต
สมรรถนะปกติ
ค่าความหนาแน่นปกติอาจแตกต่างกันเล็กน้อย ขึ้นอยู่กับวิธีการและอุปกรณ์เฉพาะที่ใช้ในการศึกษา ตลอดจนอายุ เพศ และเชื้อชาติของผู้ป่วย อย่างไรก็ตาม ค่าทั่วไปสำหรับการประเมินความหนาแน่นของกระดูกมักแสดงเป็นคะแนน T และ Z:
- คะแนน T: คะแนนนี้ใช้เปรียบเทียบความหนาแน่นของกระดูกของผู้ป่วยกับความหนาแน่นของกระดูกของคนหนุ่มสาวที่มีสุขภาพแข็งแรงและเป็นเพศเดียวกัน โดยทั่วไปแล้วคะแนน T จะแสดงเป็นค่าเบี่ยงเบนมาตรฐานจากค่าเฉลี่ยสำหรับผู้ใหญ่วัยหนุ่มสาว โดยทั่วไปแล้วคะแนน T มักจะสูงกว่า -1.0 ค่าที่น้อยกว่า -1.0 อาจบ่งชี้ถึงความเสี่ยงของโรคกระดูกพรุน
- คะแนน Z: คะแนนนี้ใช้เปรียบเทียบความหนาแน่นของกระดูกของผู้ป่วยกับผู้ที่มีอายุ เพศ และเชื้อชาติเดียวกัน โดยคะแนน Z จะคำนึงถึงความแตกต่างตามธรรมชาติของความหนาแน่นของกระดูกตามอายุ
โปรดทราบว่าคะแนน T มักใช้ในการวินิจฉัยโรคกระดูกพรุน ต่อไปนี้คือการตีความคะแนน T:
- มากกว่า -1.0: ความหนาแน่นของกระดูกปกติ
- -1.0 ถึง -2.5: ภาวะกระดูกบาง (ความหนาแน่นของกระดูกต่ำ ซึ่งอาจเป็นสัญญาณเตือนโรคกระดูกพรุนได้)
- ต่ำกว่า 2.5: โรคกระดูกพรุน
ค่า T-score ที่ต่ำกว่า -2.5 บ่งชี้ถึงความเสี่ยงของโรคกระดูกพรุนที่รุนแรงมากขึ้น และอาจต้องได้รับการรักษา
การถอดรหัสผลการตรวจวัดความหนาแน่น
โดยทั่วไปแล้วจำเป็นต้องมีการศึกษาและประสบการณ์ทางการแพทย์เฉพาะทางจึงจะถอดรหัสผลการตรวจวัดความหนาแน่นได้อย่างถูกต้อง (DXA หรือ USG) ผลการตรวจวัดความหนาแน่นจะแสดงเป็นค่าและกราฟต่างๆ ซึ่งอาจรวมถึงตัวบ่งชี้ต่อไปนี้:
- ค่า T (T-score): เป็นคะแนนพื้นฐานที่ใช้เปรียบเทียบความหนาแน่นของกระดูกของคุณกับมวลกระดูกของผู้ใหญ่ตอนต้น (มวลกระดูกสูงสุดโดยเฉลี่ย) ค่า T แสดงเป็นค่าเบี่ยงเบนมาตรฐาน (SD) จากค่าเฉลี่ย ค่า T ปกติมักจะสูงกว่า -1.0 SD หากค่า T น้อยกว่า -1.0 อาจบ่งชี้ถึงภาวะกระดูกพรุน (osteopenia) หรือภาวะกระดูกพรุน
- คะแนน Z: คะแนนนี้ใช้เปรียบเทียบความหนาแน่นของกระดูกของคุณกับความหนาแน่นของกระดูกของผู้ที่มีอายุและเพศเดียวกัน ซึ่งสามารถช่วยตรวจหาความผิดปกติของการพัฒนามวลกระดูกในเด็กและผู้ใหญ่ตอนต้นได้
- บริเวณกระดูกหัก: คะแนนนี้ประเมินพื้นที่กระดูกทั้งหมดและอาจบ่งชี้ความเสี่ยงต่อการเกิดกระดูกหักได้
- กราฟ T-count หรือ Z-count: กราฟสามารถแสดงการเปลี่ยนแปลงของความหนาแน่นของกระดูกในบริเวณต่างๆ ของร่างกาย เช่น กระดูกสันหลัง สะโพก และปลายแขน กราฟสามารถแสดงตำแหน่งเฉพาะที่มีมวลกระดูกลดลงได้
การถอดรหัสผลการตรวจวัดความหนาแน่นของคุณต้องเปรียบเทียบคะแนนของคุณกับค่ามาตรฐานสำหรับเพศและกลุ่มอายุของคุณ การประเมินความเสี่ยงในการเกิดกระดูกหักและการวินิจฉัยโรคกระดูกพรุนอาจรวมถึงการวิเคราะห์ปัจจัยอื่นๆ เช่น อายุ เพศ การมีปัจจัยเสี่ยง (เช่น ประวัติครอบครัว การสูบบุหรี่ การดื่มแอลกอฮอล์) และข้อมูลทางคลินิก
ภาวะแทรกซ้อนหลังจากขั้นตอน
การตรวจวัดความหนาแน่นของกระดูกเป็นขั้นตอนทั่วไปและปลอดภัยในการวัดความหนาแน่นของกระดูก อย่างไรก็ตาม เช่นเดียวกับขั้นตอนทางการแพทย์อื่นๆ อาจเกิดภาวะแทรกซ้อนที่หายากได้ ต่อไปนี้คือภาวะแทรกซ้อนที่อาจเกิดขึ้นได้:
- ความเสี่ยงจากการได้รับรังสี: การวัดความหนาแน่นอาศัยการใช้รังสีเอกซ์ และแม้ว่าปริมาณรังสีที่ใช้ในขั้นตอนนี้จะต่ำมาก แต่บางคนอาจมีความไวต่อรังสีมากกว่า ในกรณีส่วนใหญ่ ปริมาณรังสีไม่สูงพอที่จะก่อให้เกิดผลกระทบที่สำคัญใดๆ
- อาการแพ้: หากคุณถูกฉีดสารทึบแสงระหว่างการตรวจวัดความหนาแน่น (เช่น เพื่อสแกนกระดูกสันหลัง) อาจมีอาการแพ้สารทึบแสงได้ อย่างไรก็ตาม เหตุการณ์นี้เกิดขึ้นได้น้อยครั้ง
- อันตรายต่อสตรีมีครรภ์: ไม่แนะนำให้สตรีมีครรภ์ทำการตรวจวัดความหนาแน่นโดยใช้รังสีเอกซ์ โดยเฉพาะในไตรมาสแรก เนื่องจากอาจมีความเสี่ยงต่อทารกในครรภ์ได้
- การบาดเจ็บ: ผู้ป่วยที่มีการเคลื่อนไหวจำกัดหรือเคลื่อนไหวลำบากอาจมีความเสี่ยงที่จะได้รับบาดเจ็บเมื่อเคลื่อนไหวบนโต๊ะตรวจวัดความหนาแน่นหรือพยายามเปลี่ยนท่าทางระหว่างขั้นตอนการรักษา ดังนั้น จึงควรแจ้งให้เจ้าหน้าที่ทางการแพทย์ทราบเกี่ยวกับข้อจำกัดในการเคลื่อนไหวหรือสภาวะทางการแพทย์ก่อนเริ่มขั้นตอนการรักษา
- ภาวะแทรกซ้อนอื่น ๆ: แม้ว่าจะพบได้น้อยมาก แต่ภาวะแทรกซ้อนอื่น ๆ ที่เกี่ยวข้องกับอุปกรณ์และขั้นตอนการตรวจวัดความหนาแน่นก็อาจเกิดขึ้นได้เช่นกัน
ดูแลหลังจากขั้นตอน
โดยปกติแล้วไม่จำเป็นต้องดูแลหรือจำกัดอะไรเป็นพิเศษหลังจากขั้นตอนการตรวจวัดความหนาแน่น นี่เป็นการศึกษาที่มีการบุกรุกน้อยที่สุดและปลอดภัย อย่างไรก็ตาม มีคำแนะนำทั่วไปบางประการ:
- กลับไปทำกิจกรรมตามปกติ: หลังจากทำการตรวจวัดความหนาแน่นเสร็จแล้ว คุณสามารถกลับไปทำกิจกรรมตามปกติได้โดยไม่มีข้อจำกัดใดๆ ทั้งสิ้น ขั้นตอนนี้ไม่มีสารตกค้างใดๆ
- โภชนาการและการให้น้ำ: รับประทานอาหารและน้ำตามความต้องการปกติต่อไป การตรวจวัดความหนาแน่นไม่จำเป็นต้องมีข้อจำกัดด้านอาหารเป็นพิเศษ
- การลบคราบของเครื่องหมาย: หากคุณได้รับเครื่องหมายหรือเครื่องหมายบนผิวหนังเพื่อระบุตำแหน่งการสแกนอย่างแม่นยำ คุณสามารถลบเครื่องหมายเหล่านั้นออกได้หลังจากทำหัตถการ ใช้สารขจัดเครื่องหมายทั่วไป เช่น สำลีชุบแอลกอฮอล์ทางการแพทย์
- ตรวจสอบผิวของคุณ: หากผิวหนังของคุณมีปฏิกิริยาใดๆ เมื่อสัมผัสกับเซ็นเซอร์หรือพื้นผิวโต๊ะของเครื่องวัดความหนาแน่น (เช่น มีรอยแดงหรือระคายเคือง) คุณอาจใช้มอยส์เจอร์ไรเซอร์หรือเจลเย็นเพื่อบรรเทาอาการไม่สบาย อย่างไรก็ตาม ปฏิกิริยาดังกล่าวเกิดขึ้นได้น้อยมาก
- ปรึกษาแพทย์ของคุณ: หากคุณพบอาการหรือความรู้สึกผิดปกติใดๆ หลังจากทำหัตถการ โปรดปรึกษาแพทย์ของคุณ แม้ว่าโดยทั่วไปแล้วการตรวจวัดความหนาแน่นจะปลอดภัย แต่การตรวจติดตามผลก็เป็นสิ่งสำคัญเสมอ

