ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคซีฮาน
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
ภาวะเนื้อตายจากการขาดเลือดของต่อมใต้สมองและการเสื่อมถอยอย่างต่อเนื่องของหน้าที่อันเนื่องมาจากการตกเลือดหลังคลอดเรียกว่ากลุ่มอาการชีแฮน ภาวะแทรกซ้อนที่เกิดขึ้นไม่บ่อยนี้ซึ่งมาพร้อมกับการเสียเลือดที่เป็นอันตรายถึงชีวิต เรียกอีกอย่างว่าภาวะต่อมใต้สมองทำงานไม่เพียงพอหลังคลอด ภาวะต่อมใต้สมองทำงานน้อยหลังคลอด ภาวะต่อมใต้สมองทำงานน้อย (diencephalic-pituitary) หรือโรคซิมมอนด์ส
พยาธิวิทยาต่อมไร้ท่อนี้มีรหัส E23.0 ตาม ICD-10
ระบาดวิทยา
ในประเทศที่พัฒนาแล้ว เนื่องจากการดูแลสูติศาสตร์ในระดับสูง โรค Sheehan จึงเป็นภาวะที่พบได้น้อย โดยความถี่ของโรคลดลงในเวลา 50 ปี จาก 10-20 รายต่อสตรี 100,000 คน เหลือเพียง 0.5% ของกรณีภาวะต่อมใต้สมองทำงานน้อยในสตรีทั้งหมด
ตามรายงานของสมาคมต่อมไร้ท่อแห่งยุโรป พบว่าผู้หญิงที่เสียเลือดมากระหว่างคลอดบุตรร้อยละ 4 จะมีอาการของต่อมใต้สมองส่วนหน้าเสียหายเล็กน้อย ร้อยละ 8 มีอาการ Sheehan's syndrome ในระดับปานกลาง และร้อยละ 50 ของสตรีหลังภาวะช็อกจากภาวะขาดเลือดรุนแรงจะพบอาการต่อมใต้สมองส่วนหน้าทำงานน้อยหลังคลอด
ฐานข้อมูลนานาชาติของทะเบียนเภสัชระบาดวิทยา KIMS (Pfizer International Metabolic Database) สำหรับปี 2555 ระบุผู้ป่วย 1,034 รายที่มีภาวะขาดฮอร์โมนการเจริญเติบโต (GH) และใน 3.1% ของผู้ป่วยหญิง สาเหตุของพยาธิวิทยานี้คือกลุ่มอาการ Sheehan
ภาวะต่อมใต้สมองทำงานน้อยหลังคลอดเป็นภัยคุกคามร้ายแรงต่อสตรีในประเทศกำลังพัฒนาและประเทศด้อยพัฒนา ตัวอย่างเช่น ในอินเดีย อัตราการเกิดโรคชีแฮนอยู่ที่ประมาณ 2.7-3.9% ในสตรีมีครรภ์ที่มีอายุมากกว่า 20 ปี
สาเหตุ โรคซีฮาน
สาเหตุทั้งหมดของโรค Sheehan เป็นผลจากภาวะช็อกจากการสูญเสียเลือด ซึ่งเกิดขึ้นโดยปริมาณเลือดที่ไหลเวียนลดลงอย่างรวดเร็ว และความดันโลหิตลดลงอันเนื่องมาจากเลือดออกในระหว่างการคลอดบุตร
เมื่อเสียเลือดมาก (มากกว่า 800 มล.) การไหลเวียนของเลือดไปยังอวัยวะต่างๆ และออกซิเจนจะถูกขัดขวาง และประการแรกคือสมอง โรค Sheehan เกิดจากความเสียหายของต่อมใต้สมอง ซึ่งเป็นต่อมในสมองที่ทำหน้าที่สังเคราะห์ฮอร์โมนที่สำคัญที่สุด
เซลล์ที่ผลิตฮอร์โมนของต่อมน้ำนมส่วนหน้าหรือต่อมใต้สมองส่วนหน้าจะได้รับผลกระทบมากที่สุด ระหว่างตั้งครรภ์ ต่อมน้ำนมจะมีขนาดเพิ่มขึ้น 120-136% ตามการประมาณการของบางคน โดยเฉพาะอย่างยิ่ง เซลล์แล็กโตโทรโปไซต์จะเกิดการไฮเปอร์โทรฟีและไฮเปอร์พลาเซีย ซึ่งเป็นเซลล์ที่สังเคราะห์โพรแลกติน ซึ่งจำเป็นต่อการพัฒนาและเตรียมต่อมน้ำนมสำหรับการผลิตน้ำนม
ปัจจัยเสี่ยง
สูตินรีแพทย์ระบุปัจจัยเสี่ยงต่อการเกิดโรค Sheehan:
- ความผิดปกติของการแข็งตัวของเลือดในสตรีมีครรภ์ (โดยเฉพาะภาวะเกล็ดเลือดต่ำ)
- อาการบวมของเนื้อเยื่อส่วนปลาย (ซึ่งฮอร์โมนวาสเพรสซินจากไฮโปทาลามัสจะถูกกระตุ้น ทำให้หลอดเลือดมีความตึงตัวและความดันโลหิตเพิ่มขึ้น)
- ความดันโลหิตสูงขณะตั้งครรภ์ (ความดันโลหิตสูง)
- ครรภ์เป็นพิษ (ความดันโลหิตสูงและโปรตีนในปัสสาวะ)
- การเพิ่มขึ้นของการแตกของเม็ดเลือดแดง (การทำลายเซลล์เม็ดเลือดแดง มักเกี่ยวข้องกับภาวะไตวาย)
มีความเสี่ยงเลือดออกระหว่างคลอดบุตรและการเกิดโรค Sheehan เพิ่มขึ้นในกรณีของรกเกาะต่ำ ภาวะรกหลุดก่อนกำหนด รวมถึงในครรภ์แฝด (แฝดสองหรือแฝดสาม) และการเจ็บครรภ์เร็ว (เจ็บครรภ์รุนแรง) ซึ่งระหว่างนั้นอาจเกิดการอุดตันของหลอดเลือดในปอดเนื่องจากมีน้ำคร่ำ
กลไกการเกิดโรค
พยาธิสภาพของโรค Sheehan เกี่ยวข้องกับภาวะขาดออกซิเจนของเนื้อเยื่อต่อมใต้สมองและการตายของเนื้อเยื่อ บทบาทหลักในการทำให้ต่อมใต้สมองอ่อนแอลงนั้นเกิดจากลักษณะเฉพาะของการไหลเวียนเลือด: ผ่านระบบหลอดเลือดดำพอร์ทัลและเครือข่ายของหลอดเลือดฝอยที่เชื่อมต่อกันของหลอดเลือดพอร์ทัล เมื่อมีเลือดออกมากและความดันโลหิตลดลง การไหลเวียนของเลือดในบริเวณส่วนหน้าของต่อมที่ขยายใหญ่ก็จะหายไป การกระตุกของหลอดเลือดที่ส่งไปยังต่อมใต้สมองซึ่งเกี่ยวข้องกับอาการช็อกจะนำไปสู่ภาวะขาดออกซิเจนและเนื้อตายของต่อมขาดเลือด
ส่งผลให้ต่อมใต้สมองไม่ผลิตฮอร์โมนโทรปิกต่อไปนี้เพียงพอ:
- โซมาโตโทรปิน (STH) ซึ่งกระตุ้นการสังเคราะห์โปรตีนในเซลล์ ควบคุมการเผาผลาญคาร์โบไฮเดรตและการไฮโดรไลซิสของไขมัน
- โพรแลกติน (ฮอร์โมนลูทีโอโทรปิก) ทำหน้าที่กระตุ้นการพัฒนาและการทำงานของต่อมน้ำนมและคอร์ปัสลูเทียม
- ฮอร์โมนกระตุ้นรูขุมขน (FSH) ซึ่งช่วยกระตุ้นการเจริญเติบโตของรูขุมขนในรังไข่และกระบวนการแพร่กระจายในเนื้อเยื่อมดลูก
- ฮอร์โมนลูทีไนซิ่ง (LH) ทำหน้าที่เกี่ยวกับการตกไข่
- ฮอร์โมนอะดรีโนคอร์ติโคโทรปิก (ACTH) ซึ่งกระตุ้นการผลิตคอร์ติโคสเตียรอยด์โดยเปลือกต่อมหมวกไต
- ฮอร์โมนกระตุ้นต่อมไทรอยด์ (TSH) ซึ่งควบคุมการหลั่งของต่อมไทรอยด์
อาการ โรคซีฮาน
ความไม่สมดุลของฮอร์โมนที่ผลิตโดยต่อมใต้สมองทำให้เกิดอาการต่างๆ มากมายในกลุ่มอาการของ Sheehan ขึ้นอยู่กับระดับของการขาดการหลั่งฮอร์โมนต่อมใต้สมองบางชนิด
จำนวนเซลล์ต่อมใต้สมองที่เสียหายจะกำหนดรูปแบบเฉียบพลันและเรื้อรังของโรค รูปแบบเฉียบพลันแสดงถึงความเสียหายอย่างมีนัยสำคัญต่อกลีบหน้าของต่อม และอาการจะปรากฏชัดในไม่ช้าหลังคลอด ในกรณีเรื้อรัง ความเสียหายที่ตรวจพบจะมีขนาดเล็ก และอาการอาจไม่ปรากฏเป็นเวลาหลายเดือนหรือหลายปีหลังคลอด
อาการเริ่มต้นที่พบบ่อยที่สุดของโรคชีแฮนคือภาวะไม่มีน้ำนม เนื่องจากขาดเอสโตรเจนเป็นเวลานาน รอบเดือนจึงไม่กลับมาเป็นปกติในเวลาที่เหมาะสมหลังคลอด ต่อมน้ำนมจะเล็กลง และเยื่อบุช่องคลอดจะบางลง และภาวะพร่องฮอร์โมนโกนาโดโทรปินจะแสดงออกมาในรูปแบบของอาการประจำเดือนไม่มา ประจำเดือนมาน้อย และความต้องการทางเพศลดลง ในผู้หญิงบางคน ประจำเดือนจะกลับมาเป็นปกติและอาจทำให้ตั้งครรภ์ซ้ำได้
อาการเฉพาะของการขาดฮอร์โมนกระตุ้นต่อมไทรอยด์ในกลุ่มอาการชีแฮน ได้แก่ ความเหนื่อยล้าและการควบคุมอุณหภูมิของร่างกายที่บกพร่อง ไม่ยอมทนต่อความหนาวเย็น ผิวแห้ง ผมร่วงและเล็บเปราะ ท้องผูกและน้ำหนักขึ้น อาการเหล่านี้มักจะค่อยๆ เกิดขึ้น
ผลที่ตามมาของภาวะขาดฮอร์โมนโซมาโทโทรปินจะจำกัดอยู่เพียงการสูญเสียความแข็งแรงของกล้ามเนื้อ ไขมันในร่างกายเพิ่มขึ้น และความไวต่ออินซูลินเพิ่มขึ้น ทั้งในรูปแบบเฉียบพลันและเรื้อรัง อาจมีอาการของโรคเบาจืด เช่น กระหายน้ำมาก และขับปัสสาวะมากขึ้น
อาการของโรคชีแฮนยังรวมถึงสัญญาณของภาวะต่อมหมวกไตทำงานไม่เพียงพอรอง หรือที่เรียกว่าภาวะพร่อง ACTH ซึ่งได้แก่ โทนเสียงโดยรวมลดลงและน้ำหนักลด น้ำตาลในเลือดต่ำ โลหิตจาง และโซเดียมในเลือดต่ำ การขาดฮอร์โมนนี้จะนำไปสู่ความดันโลหิตต่ำเรื้อรัง มีอาการเป็นลมและความดันโลหิตต่ำเมื่อลุกยืน และไม่สามารถตอบสนองต่อความเครียดได้ นอกจากนี้ ยังพบอาการผิวหนังมีสีจางและรอยพับ (หลายสัปดาห์หรือหลายเดือนหลังคลอด)
อาการกำเริบของภาวะต่อมหมวกไตทำงานไม่เพียงพอซึ่งจำเป็นต้องได้รับการดูแลทางการแพทย์ด่วนมักเกิดขึ้นจากการติดเชื้อรุนแรงหรือการผ่าตัด
ภาวะแทรกซ้อนและผลกระทบ
ภาวะต่อมใต้สมองล้มเหลวขั้นรุนแรงในกลุ่มอาการ Sheehan อาจนำไปสู่อาการโคม่าและเสียชีวิตได้
ภาวะต่อมใต้สมองทำงานผิดปกติหลังคลอดซึ่งอาจเป็นอันตรายถึงชีวิตได้นั้นพบได้น้อยกว่า โดยเนื้อเยื่อต่อมใต้สมองทำงานผิดปกติร้อยละ 90 จะได้รับผลกระทบ ผลที่ตามมาและภาวะแทรกซ้อนของโรคชีแฮนในรูปแบบรุนแรงนี้ ได้แก่ ความดันโลหิตต่ำอย่างต่อเนื่อง หัวใจเต้นผิด จังหวะ น้ำตาลในเลือดต่ำ (ภาวะน้ำตาลในเลือดต่ำ)และโรคโลหิตจางสีซีด
การวินิจฉัย โรคซีฮาน
โดยทั่วไป การวินิจฉัยโรค Sheehan's syndrome จะขึ้นอยู่กับลักษณะทางคลินิกและประวัติการรักษาของผู้ป่วย โดยเฉพาะอย่างยิ่งการมีเลือดออกระหว่างการคลอดบุตรหรือภาวะแทรกซ้อนอื่น ๆ ที่เกี่ยวข้องกับการคลอดบุตร ข้อมูลเกี่ยวกับปัญหาการให้นมบุตรหรือการขาดประจำเดือนหลังคลอดเป็นสัญญาณสำคัญสองประการของโรคนี้
จำเป็นต้องตรวจเลือดเพื่อตรวจระดับฮอร์โมนต่อมใต้สมอง (TSH, ACTH, FSH, LH, T4), คอร์ติซอล และเอสตราไดออล
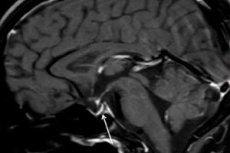
การวินิจฉัยด้วยเครื่องมือ – การใช้เอกซเรย์คอมพิวเตอร์ (CT) หรือการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า (MRI) ของสมอง – ช่วยให้เราตรวจสอบขนาดและโครงสร้างของต่อมใต้สมองได้ ในระยะเริ่มแรก ต่อมใต้สมองจะขยายใหญ่ขึ้น เมื่อเวลาผ่านไป ต่อมจะฝ่อลง และมีอาการทางพยาธิวิทยา เช่น “sella turcica ว่างเปล่า” ซึ่งตรวจพบได้จากการสแกน กล่าวคือ ต่อมใต้สมองไม่มีอยู่ในโพรงกระดูกของต่อมใต้สมองที่ฐานของสมอง
การวินิจฉัยที่แตกต่างกัน
งานที่การวินิจฉัยแยกโรคจะต้องดำเนินการคือการระบุโรคอื่นๆ ที่แสดงอาการเป็นภาวะต่อมใต้สมองทำงานน้อย เช่น อะดีโนมาของต่อมใต้สมอง เนื้องอกที่กะโหลกศีรษะ เนื้องอกในเยื่อหุ้มสมอง เนื้องอกในเยื่อหุ้มสมอง เนื้องอกคอร์โดมา เนื้องอกเอเพนดิโมมา หรือเนื้องอกในสมอง
ต่อมใต้สมองอาจได้รับความเสียหายจากฝีในสมอง เยื่อหุ้มสมองอักเสบ เยื่อหุ้มสมองอักเสบ ซาร์คอยโดซิสของระบบประสาท ฮิสติโอไซโตซิส ฮีโมโครมาโทซิส ต่อมใต้สมองอักเสบจากภูมิคุ้มกันหรือโรคลิมโฟบลาสต์ และกลุ่มอาการฟอสโฟลิปิดจากภูมิคุ้มกันทำลายตนเอง
ใครจะติดต่อได้บ้าง?
การรักษา โรคซีฮาน
การรักษาโรค Sheehan คือการบำบัดด้วยฮอร์โมนทดแทนตลอดชีวิตโดยใช้ฮอร์โมนสังเคราะห์ซึ่งเป็นฮอร์โมนโทรปิกจากรังไข่ ต่อมไทรอยด์ และเปลือกต่อมหมวกไต
ดังนั้น การขาด ACTH และคอร์ติซอลจะได้รับการชดเชยโดยการใช้กลูโคคอร์ติคอยด์ (ไฮโดรคอร์ติโซนหรือเพรดนิโซโลน) การเตรียมไทรอกซิน (เลโวไทรอกซีน เตตราไอโอโดไทรโอนีน เป็นต้น) จะมาแทนที่ฮอร์โมนไทรอยด์ และข้อมูลการทดสอบเลือดเกี่ยวกับระดับไทรอกซินอิสระในซีรั่มจะช่วยปรับขนาดยาได้
โดยทั่วไปภาวะขาดฮอร์โมนเอสโตรเจนจะได้รับการแก้ไขโดยการใช้ยาคุมกำเนิดแบบรับประทาน ส่วนผู้หญิงที่มีอาการ Sheehan's syndrome จะต้องรับประทานฮอร์โมนเหล่านี้จนถึงวัยหมดประจำเดือน
แพทย์ด้านต่อมไร้ท่อระบุว่าหากควบคุมระดับฮอร์โมนในเลือดได้ มักจะไม่มีผลข้างเคียงใดๆ ผลข้างเคียงอาจเกิดขึ้นได้เมื่อได้รับยาฮอร์โมนในปริมาณที่สูงหรือต่ำเกินไป ดังนั้นผู้ป่วยที่เป็นโรคนี้จึงควรได้รับการติดตาม ตรวจร่างกายเป็นประจำ และตรวจเลือดเพื่อหาฮอร์โมน


 [
[