ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การผ่าตัดแยกโรคกระดูกอ่อนและข้ออักเสบ
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
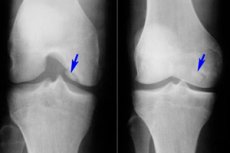
ในบรรดาโรคต่างๆ ของระบบกล้ามเนื้อและโครงกระดูก โรคกระดูกอ่อนอักเสบจากกระดูกอ่อนเคลื่อน (ostechondritis dissecans) เป็นโรคที่พบได้ค่อนข้างน้อย เป็นโรคที่เกิดจากการตายแบบไร้เชื้อของแผ่นกระดูกใต้กระดูกอ่อนเพียงจำกัด พยาธิสภาพของโรคนี้มีลักษณะเฉพาะคือมีการแยกชิ้นส่วนกระดูกอ่อนขนาดเล็กออกจากกระดูกและเคลื่อนเข้าไปในช่องว่างของข้อต่อ
โรคกระดูกอ่อนและข้อเสื่อมได้รับการอธิบายครั้งแรกในศตวรรษที่ 19 โดย Dr. Paget ซึ่งเป็นศัลยแพทย์และนักพยาธิวิทยาชาวอังกฤษ ในเวลานั้น โรคนี้ถูกเรียกว่า "เนื้อตายแฝง" ต่อมาไม่นาน ในช่วงปลายศตวรรษที่ 19 โรคนี้ได้รับชื่อปัจจุบันว่าโรคกระดูกอ่อนและข้อเสื่อม ซึ่งคำนี้ได้รับการแนะนำโดยศัลยแพทย์ชาวเยอรมัน Franz Koenig
โรคนี้ส่วนใหญ่มักจะเกิดขึ้นกับข้อเข่า แต่สามารถเกิดขึ้นกับข้ออื่นๆ ได้เช่นกัน โดยไม่คำนึงถึงขนาดของข้อ [ 1 ]
ระบาดวิทยา
โรคข้อเสื่อมเกิดขึ้นเพียง 1% ของผู้ป่วยโรคข้อเท่านั้น การวินิจฉัยโรคนี้ส่วนใหญ่มักพบในผู้ชายอายุน้อย (ส่วนใหญ่เป็นนักกีฬา) แต่ก็สามารถเกิดขึ้นได้ในเด็กเช่นกัน อัตราส่วนระหว่างผู้ชายและผู้หญิงที่ได้รับผลกระทบคือ 2:1 ในผู้ป่วยประมาณ 1 ใน 4 ราย โรคนี้จะเป็นแบบสองข้าง
โรคกระดูกอ่อนและกระดูกแข็งจะส่งผลต่อกระดูกส่วนในของกระดูกต้นขาใน 85% ของกรณี ส่งผลให้เกิดโรค Koenig's disease ใน 10% ของกรณี กระดูกส่วนนอกจะได้รับผลกระทบ และใน 5% จะเกิดโรคกระดูกสะบ้า (โรค Leuven) [ 2 ]
อัตราการเกิดโรคโดยรวมอยู่ที่ 15-30 รายต่อประชากรแสนคน [ 3 ] ช่วงอายุเฉลี่ยของผู้ที่ได้รับผลกระทบคือ 10-20 ปี [ 4 ]
ในวัยเด็ก พยาธิวิทยาจะดำเนินไปในทางที่ดีขึ้น โดยจะฟื้นตัวได้เป็นผลจากการบำบัดด้วยยา ผู้ป่วยที่เป็นผู้ใหญ่ส่วนใหญ่มักต้องได้รับการผ่าตัด
สาเหตุ การผ่าตัดกระดูกอ่อนอักเสบ
สาเหตุที่พบบ่อยที่สุดของภาวะกระดูกอ่อนและกระดูกแข็งฉีกขาดคือ การบาดเจ็บ การบาดเจ็บ การกดทับมากเกินไป ผลกระทบเหล่านี้ทำให้เลือดไปเลี้ยงเนื้อเยื่อภายในข้อเสื่อมลง (ภาวะขาดเลือด) กระบวนการดังกล่าวส่งผลให้ชิ้นกระดูกค่อยๆ ตายลงและแยกออกจากกันในที่สุด
สาเหตุที่แน่ชัดของโรคยังไม่ทราบ ผู้เชี่ยวชาญเชื่อว่าพยาธิสภาพเป็นผลมาจากหลายปัจจัยในเวลาเดียวกัน ดังนั้น สาเหตุที่เป็นไปได้มากที่สุดคือการบาดเจ็บ ความเสียหายโดยตรงหรือโดยอ้อมต่อข้อต่อ ปัจจัยเพิ่มเติมอาจรวมถึง:
- แนวโน้มทางพันธุกรรม
- โรคทางพันธุกรรม;
- ลักษณะเฉพาะตัวของกายวิภาคศาสตร์
- ความผิดปกติของการเผาผลาญ
- การเจริญเติบโตผิดปกติของโครงกระดูก
ภาวะกระดูกอ่อนอักเสบที่ยังคงมีอยู่สามารถแย่ลงได้จากการที่ข้อต่อรับน้ำหนักมากเกินไป โดยเฉพาะผู้ที่เล่นกีฬา เช่น บาสเก็ตบอล ฟุตบอล เทนนิส ยกน้ำหนัก ไบแอธลอน ทุ่มน้ำหนัก ยิมนาสติก หรือมวยปล้ำ มักประสบปัญหาจากโรคนี้มากที่สุด กลุ่มเสี่ยงยังรวมถึงผู้ที่ทำกิจกรรมที่เกี่ยวข้องกับการเคลื่อนไหวซ้ำๆ กันอย่างต่อเนื่อง ซึ่งส่งผลต่อการทำงานของข้อต่อมากเกินไป [ 5 ]
ปัจจัยเสี่ยง
ปัจจุบันยังไม่ทราบแน่ชัดว่าโรคกระดูกอ่อนอักเสบเกิดจากสาเหตุใด ปัจจัยที่ทำให้เกิดโรคมีดังต่อไปนี้
- กระบวนการเน่าในท้องถิ่นในแผ่นกระดูกใต้กระดูกอ่อน
- อาการบาดเจ็บข้อที่เกิดซ้ำ รวมถึงอาการบาดเจ็บจากภายนอก (อาการบาดเจ็บจากการฟกช้ำ) และจากภายใน (กลุ่มอาการจากการถูกถอดออก ซึ่งเกิดขึ้นจากการหมุนข้อเข้าด้านใน รวมถึงการเคลื่อนตัวผิดปกติเป็นนิสัย ข้อไม่มั่นคงเรื้อรัง และอาการบาดเจ็บจากเก่า)
- ภาวะการสร้างกระดูกอ่อนในกระดูกอ่อนผิดปกติ
- โรคต่อมไร้ท่อ;
- ความเสี่ยงทางพันธุกรรม (ข้อบกพร่องทางกายวิภาคของโครงสร้างข้อ ความผิดปกติแต่กำเนิดของชั้นใต้กระดูกอ่อน ฯลฯ)
- การไหลเวียนของเลือดไม่เพียงพอ เนื้อเยื่อกระดูกและกระดูกอ่อนเสื่อมสภาพ ภาวะขาดเลือด
- ความเครียดที่มากเกินไปบนข้อต่อ
นักเขียนหลายท่านแนะนำการถ่ายทอดทางพันธุกรรม โดยอธิบายว่าเป็นโรคโครงกระดูกผิดปกติชนิดไม่รุนแรงร่วมกับอาการเตี้ยด้วย[ 6 ],[ 7 ] อย่างไรก็ตาม Petrie[8 ] ได้ท้าทายหลักฐานการถ่ายทอดทางพันธุกรรมโดยรายงานการตรวจเอกซเรย์ของญาติสายตรง และพบว่ามีเพียง 1.2% เท่านั้นที่มีภาวะกระดูกอ่อนเคลื่อนเฉียบพลัน
กลไกการเกิดโรค
กลไกการก่อโรคของการพัฒนาของโรคกระดูกอ่อนอักเสบนั้นยังไม่มีการศึกษาอย่างเพียงพอจนถึงปัจจุบัน มีทฤษฎีหลายประการที่ผู้เชี่ยวชาญถือว่าเป็นทฤษฎีหลัก อย่างไรก็ตาม ยังไม่มีทฤษฎีใดได้รับการยืนยันอย่างเป็นทางการ อย่างไรก็ตาม ให้เราพิจารณาแยกกัน:
- กระบวนการอักเสบ
นักวิจัยบางคนได้อธิบายถึงการเปลี่ยนแปลงของการอักเสบในเนื้อเยื่อเนื้อเยื่อของผู้ป่วยโรคกระดูกอ่อนอักเสบ การวิเคราะห์ด้วยกล้องจุลทรรศน์อย่างละเอียดเผยให้เห็นอาการอักเสบแบบเนื้อตาย ไม่จำเพาะ และปราศจากเชื้อ แต่ในวัสดุชีวภาพบางชนิด การเปลี่ยนแปลงดังกล่าวยังคงไม่มีอยู่ [ 9 ]
- การบาดเจ็บเฉียบพลันจากการกระทบกระแทก
กรณีของการพัฒนาของโรคกระดูกอ่อนอักเสบแบบแยกส่วน (osteochondritis dissecans) อธิบายว่าเป็นผลจากการบาดเจ็บเรื้อรังหรือเฉียบพลันที่ทำให้เกิดกระบวนการขาดเลือดโดยมีการสร้างองค์ประกอบกระดูกอ่อนที่เป็นอิสระ
- บาดเจ็บซ้ำแล้วซ้ำเล่า
ความเสียหายเล็กๆ น้อยๆ ที่เกิดขึ้นซ้ำๆ อาจกลายเป็นปัจจัยกระตุ้นให้เกิดโรค ซึ่งมักเกิดขึ้นกับเด็กโดยเฉพาะ [ 10 ], [ 11 ]
- ความเสี่ยงทางพันธุกรรม
มีหลักฐานบ่งชี้ถึงความเสี่ยงทางพันธุกรรมต่อการเกิดโรคข้อ โดยเฉพาะอย่างยิ่ง ผู้ป่วยบางรายมีลักษณะทางกายวิภาคที่ทำให้เกิดปัญหานี้ [ 12 ]
- กระบวนการขาดเลือด
ทฤษฎีเกี่ยวกับการมีส่วนร่วมของภาวะขาดเลือดหรือการเสื่อมของเนื้อเยื่อหลอดเลือดในบริเวณที่ได้รับผลกระทบมีมานานแล้ว หลายกรณีบ่งชี้ถึงความบกพร่องของเครือข่ายหลอดเลือด การแตกแขนงของหลอดเลือดแดงที่อ่อนแอในบริเวณที่เกิดพยาธิวิทยา [ 13 ], [ 14 ]
ปัจจุบัน โรคกระดูกอ่อนอักเสบจากกระดูกอ่อนอักเสบถือเป็นโรคที่เกิดขึ้นภายหลังของกระดูกใต้กระดูกอ่อน ซึ่งมีลักษณะเฉพาะคือมีการสลายและกักเก็บเนื้อเยื่อกระดูกในระดับที่แตกต่างกัน โดยอาจมีการเกี่ยวข้องกับกระดูกอ่อนข้อต่อผ่านการหลุดออก ไม่เกี่ยวข้องกับการแตกเฉียบพลันของกระดูกอ่อนปกติ [ 15 ]
อาการ การผ่าตัดกระดูกอ่อนอักเสบ
อาการทางคลินิกของโรคกระดูกอ่อนและข้ออักเสบนั้นไม่จำเพาะเจาะจงและอาจแตกต่างกันไปในผู้ป่วยแต่ละราย เด็กและวัยรุ่นมักบ่นว่ามีอาการปวดข้อที่ได้รับผลกระทบเป็นระยะๆ โดยปวดไม่ต่อเนื่อง บางครั้งปวดเป็นพักๆ ปวดเฉียบพลัน ร่วมกับมีการเคลื่อนไหวข้อไม่ได้และข้อบวม
ในกรณีที่องค์ประกอบที่แยกออกมาไม่มั่นคง จะสังเกตเห็นความไม่มั่นคง การอุดตัน และการบดเคี้ยว ในระหว่างการตรวจ จะสังเกตเห็นข้อจำกัดการรับน้ำหนักที่ข้อที่ได้รับผลกระทบ การคลำจะมาพร้อมกับความเจ็บปวด โรคเรื้อรังอาจแสดงอาการเป็นการเปลี่ยนแปลงแบบฝ่อของกล้ามเนื้อนำ
อาการเริ่มแรกของโรคกระดูกอ่อนอักเสบในผู้ใหญ่และเด็กนั้นแทบจะเหมือนกัน กล่าวคือ มักมีอาการปวดเล็กน้อยหรือไม่สบาย ซึ่งจะเพิ่มขึ้นตามการเคลื่อนไหวของร่างกายและการรับน้ำหนักของข้อต่อ เมื่อพยาธิสภาพดำเนินไป อาการปวดจะรุนแรงขึ้น ข้อจะบวม และจะรู้สึกปวดแบบคลำได้
หลังจากการแยกตัวของชิ้นส่วนเนื้อตาย จะมีอาการข้อแข็งและการเคลื่อนไหวผิดปกติ ซึ่งอธิบายได้จากการมีสิ่งกีดขวางปรากฏขึ้นระหว่างการเคลื่อนไหวของพื้นผิวข้อต่อ อาจเกิดการอุดตันที่เรียกว่าข้อต่อ "ติดขัด" ซึ่งแสดงออกมาในรูปของอาการปวดเฉียบพลันและไม่สามารถเคลื่อนไหวตามที่ต้องการได้
พยาธิสภาพอาจรุนแรงขึ้นและแย่ลงได้ภายในเวลาหลายปี เช่น 2, 3 และบางครั้ง 10 ปีหรือมากกว่านั้น อาการหลักๆ มีดังนี้
- อาการปวด (ปวดแสบหรือจี๊ด) โดยทั่วไปผู้ป่วยร้อยละ 80 จะมีอาการปวดเล็กน้อยเป็นเวลาเฉลี่ย 14 เดือน และมีอาการขาเจ็บเล็กน้อยหลังจากออกกำลังกาย [ 16 ]
- อาการบวมน้ำ;
- เสียงกรอบแกรบของมอเตอร์
- ข้อจำกัดของความสามารถในการเคลื่อนไหว;
- การล็อคข้อต่อ;
- อาการขาเจ็บเพิ่มมากขึ้น (มีการบาดเจ็บที่ข้อต่อบริเวณขาส่วนล่าง)
- กระบวนการฝ่อตัวของกล้ามเนื้อ
โรคกระดูกอ่อนและข้ออักเสบในเด็ก
สาเหตุของภาวะกระดูกอ่อนและกระดูกอ่อนฉีกขาดในวัยเด็กยังไม่ชัดเจน อย่างไรก็ตาม การพยากรณ์โรคในเด็กเล็กมีแนวโน้มดีกว่าในผู้ใหญ่
โรคนี้มักเกิดขึ้นกับเด็กชายอายุ 10-15 ปี แต่โรคนี้ยังเกิดขึ้นกับเด็กอายุ 5-9 ปีได้ด้วย ในกรณีส่วนใหญ่ อาการผิดปกติจะดีขึ้นเมื่อเด็กโตขึ้น
อาการหลักของปัญหาในเด็ก:
- อาการปวดที่ไม่มีสาเหตุ (โดยปกติจะปวดที่หัวเข่า) ซึ่งจะรุนแรงขึ้นเมื่อมีกิจกรรมทางกาย
- อาการบวมและอุดตันของข้อ
อาการเหล่านี้จำเป็นต้องได้รับการวินิจฉัยอย่างเร่งด่วน โดยเฉพาะการเอกซเรย์ MRI และ CT
การรักษาโรคกระดูกอ่อนอักเสบได้ผลดีไม่ใช่เหตุผลที่จะไม่ทำการรักษา ขั้นแรก แพทย์แนะนำให้ผู้ป่วยงดกิจกรรมทางกายที่ขาที่ได้รับผลกระทบโดยสิ้นเชิง หากโรคส่งผลต่อขาส่วนล่าง เด็กจะได้รับไม้ค้ำยันเพื่อให้เดินได้หลายเดือน (โดยปกติไม่เกิน 6 เดือน) นอกจากนี้ ยังรวมกายภาพบำบัดและการออกกำลังกายด้วย
หากไม่มีการปรับปรุงภายในเวลาที่กำหนด จะต้องสั่งการผ่าตัดเฉพาะในกรณีนี้เท่านั้น:
- การผ่าตัดกระดูกอ่อนแบบส่องกล้อง
- การสร้างหลอดเลือดใหม่ให้กระดูกพรุน
ขั้นตอน
จากข้อมูลที่ได้รับระหว่างการตรวจเอกซเรย์ สามารถระบุระยะต่างๆ ของกระบวนการทางพยาธิวิทยาในโรคกระดูกอ่อนและข้อเสื่อมได้ดังนี้:
- การก่อตัวของจุดโฟกัสเนโครติก
- ระยะจำกัดของพื้นที่เน่าที่ไม่สามารถย้อนกลับได้ การผ่าตัด
- การแยกองค์ประกอบที่ถูกจำกัดอย่างเนโครซิสไม่สมบูรณ์
- การแยกส่วนกระดูกและกระดูกอ่อนอย่างสมบูรณ์
นอกจากการจำแนกประเภทข้างต้นแล้ว ระยะต่างๆ ยังถูกแบ่งแยกตามภาพส่องกล้องของโรคกระดูกอ่อนและกระดูกแข็ง:
- กระดูกอ่อนใสไม่มีรอยบุ๋ม เมื่อคลำจะพบว่านิ่มและบวม
- กระดูกอ่อนจะแยกออกและฉีกขาดไปตามขอบของเนื้อตาย
- องค์ประกอบที่ถูกเปลี่ยนแปลงแบบเนโครซิสจะถูกแยกออกจากกันบางส่วน
- มีหลุมคล้ายโพรงเกิดขึ้นในบริเวณที่ได้รับผลกระทบ และมีชิ้นส่วนภายในข้อที่ว่างอยู่
โรค Koenig แบ่งออกเป็นระยะต่าง ๆ ดังต่อไปนี้:
- กระดูกอ่อนจะอ่อนตัวลงโดยไม่กระทบความสมบูรณ์ของมัน
- กระดูกอ่อนบางส่วนถูกแยกออก มีลักษณะคงตัว
- กระดูกอ่อนเกิดการเน่าเปื่อยและความต่อเนื่องถูกขาดหายไป
- ธาตุอิสระเกิดขึ้นโดยอยู่ในข้อบกพร่องที่เกิดขึ้นหรืออยู่ด้านหลังข้อบกพร่องนั้น
รูปแบบ
พยาธิวิทยาของโรคกระดูกอ่อนอักเสบแบ่งได้เป็นในผู้ใหญ่และในเด็ก (เกิดขึ้นในเด็กและวัยรุ่น)
การจำแนกตามตำแหน่งของกระบวนการทางพยาธิวิทยา:
- โรคข้อเข่าเสื่อมเป็นภาวะเนื้อตายใต้กระดูกอ่อนที่ปราศจากเชื้อบนพื้นผิวของกระดูกข้อต่อ อุบัติการณ์ของโรคนี้คือ 18-30 รายต่อผู้ป่วยหนึ่งแสนคน บริเวณกระดูกอ่อนที่มีน้ำหนักมากได้รับผลกระทบมากที่สุด ซึ่งคือส่วนด้านข้างของกระดูกอ่อนส่วนกลางของกระดูกต้นขา ใกล้กับรอยหยักระหว่างกระดูกอ่อน (กระดูกอ่อนส่วนในหรือส่วนนอก หรือกระดูกสะบ้า) โรคข้อเข่าเสื่อมมีการพยากรณ์โรคที่แย่ที่สุด เนื่องจากรักษายาก โรคข้อเข่าเสื่อมมีการพยากรณ์โรคที่ไม่ดีนัก หรือเรียกอีกอย่างว่าโรคโคเอนิก [ 17 ], [ 18 ]
- โรคกระดูกอ่อนและกระดูกข้อเท้าอักเสบแบบแยกส่วน (osteochondritis dissecans) มักเกิดในเด็กอายุ 9-16 ปี เป็นโรคกระดูกอ่อนและกระดูกข้อเท้าอักเสบแบบแยกส่วน (osteochondropathy) โดยมีอาการเนื้อตายแบบปลอดเชื้อและกระดูกอ่อนบริเวณข้อได้รับความเสียหาย ชื่อโรคอื่นๆ ได้แก่ โรคดิอาซ (diaz's disease) หรือโรคกระดูกอ่อนและกระดูกข้อเท้าอักเสบแบบแยกส่วน (osteochondritis dissecans) สาเหตุของโรคยังไม่ทราบแน่ชัด หากไม่ได้รับการรักษา กระดูกอ่อนบริเวณข้อจะเกิดข้อบกพร่องร้ายแรง [ 19 ]
- โรคกระดูกอ่อนและกระดูกอ่อนเคลื่อนของข้อไหล่เป็นอาการบาดเจ็บที่ส่วนหัวของกระดูกต้นแขนที่อยู่บริเวณส่วนกลางหรือด้านหน้าและด้านข้าง โรคนี้พบได้น้อย โดยส่วนใหญ่มักพบในวัยรุ่น เรียกอีกอย่างว่าโรคแพนเนอร์ โรคนี้พบได้น้อยยิ่งกว่านั้นตรงบริเวณส่วนหัวของกระดูกเรเดียส ส่วนโอเล็กรานอน และโพรงกระดูก [ 20 ]
- โรคกระดูกอ่อนและกระดูกอ่อนอักเสบที่ข้อสะโพกแตกจะส่งผลต่อส่วนหัวของกระดูกต้นขา โรคนี้อาจมีอาการทางคลินิกและทางรังสีวิทยาเพียงเล็กน้อยเป็นเวลานาน แต่เมื่อเวลาผ่านไป การเปลี่ยนแปลงในโครงร่างของพื้นผิวข้อต่อจะชัดเจนขึ้น การเคลื่อนไหวของข้อจะเจ็บปวดหรือถูกปิดกั้น โดยส่วนใหญ่แล้วพยาธิสภาพจะเริ่มพัฒนาขึ้นในวัยเด็ก
ภาวะแทรกซ้อนและผลกระทบ
ภาวะแทรกซ้อนที่เลวร้ายที่สุดของโรคกระดูกอ่อนอักเสบ คือ การเกิดข้อเสื่อมที่มีการบล็อกของข้อต่อและแกนของแขนขาที่ได้รับผลกระทบฉีกขาด
การเปลี่ยนแปลงของส่วนประกอบทางกลและทางชีวภาพที่เกิดจากการตายของเนื้อเยื่อที่ปราศจากเชื้อของแผ่นกระดูกและการปรากฏขององค์ประกอบภายในข้ออิสระ นำไปสู่การสร้างข้อเสื่อมที่ผิดรูปพร้อมความเสียหายต่อกระดูกอ่อนใส ภาวะแทรกซ้อนนี้มักเกิดขึ้นกับกระดูกอ่อนที่หลุดออกจากข้อเข่า กระดูกต้นขา และกระดูกแข้งจากโรคกระดูกอ่อนอักเสบ อาการเริ่มแรกของการกำเริบของกระบวนการทางพยาธิวิทยา ได้แก่ อาการปวดเพิ่มขึ้น เดินกะเผลก (โดยเฉพาะเมื่อเดินลงบันได) ข้ออุดตันและรู้สึกเหมือนมีสิ่งแปลกปลอมอยู่ภายในข้อ
การดำเนินไปของโรคทำให้เกิดผลต่อไปนี้:
- การพัฒนาของการหดตัวและการเกิดเสียงกรอบแกรบ
- ความโค้งของรูปร่างข้อต่อที่เกิดจากความผิดปกติของเนื้อเยื่อกระดูกและการสูญเสียของกระดูกอ่อน รวมไปถึงการฝ่อตัวของกล้ามเนื้อ
- ความแคบของช่องว่างข้อ
- การเกิดการเจริญของกระดูกตามขอบช่องว่าง
ในระยะหลังของโรค ผู้ป่วยจะสูญเสียความสามารถในการเหยียดแขนขาที่ข้อที่ได้รับผลกระทบได้อย่างเต็มที่ ส่งผลให้แขนขา (โดยเฉพาะส่วนล่าง) ผิดรูป จากการตรวจทางรังสีวิทยา พบว่าพื้นผิวข้อต่อเกิดการผิดรูปและเกิดการแข็งตัว เนื้อตายใต้กระดูกอ่อน ช่องว่างของข้อแคบลงอย่างเห็นได้ชัด กระดูกงอกจำนวนมาก และมีเศษกระดูกภายในข้อหลุดออกมา
การวินิจฉัย การผ่าตัดกระดูกอ่อนอักเสบ
การวินิจฉัยโรคเริ่มต้นด้วยการซักถามและตรวจร่างกายผู้ป่วย โรคกระดูกอ่อนและข้อเสื่อมจะมีอาการเจ็บปวด ข้อติดขัด เสียงดังกรอบแกรบและคลิก เคลื่อนไหวได้จำกัด ผู้ป่วยอาจมีอาการผิดปกติทางระบบเผาผลาญผิดปกติ ได้รับบาดเจ็บ ได้รับยาภายในข้อ
ในระหว่างการตรวจแพทย์จะสังเกตว่า:
- การอุดตันของข้อต่อหรือการจำกัดการเคลื่อนไหวอย่างรุนแรง
- เสียงคลิก,เสียงสั่นสะเทือน
อาการปวดข้อและความผิดปกติตรวจพบโดยการคลำ
การทดสอบในห้องปฏิบัติการถูกกำหนดให้เป็นส่วนหนึ่งของการตรวจร่างกายทั่วไปและแยกโรค:
- การตรวจเลือดทางคลินิกทั่วไปโดยการระบุสูตรของเม็ดเลือดขาว
- การกำหนด ESR;
- ไฟบริโนเจน;
- แอนติสเตรปโตไลซิน โอ;
- ระดับกรดยูริกในซีรั่ม
- ซี-รีแอคทีฟโปรตีน (วิธีเชิงปริมาณ)
- ปัจจัยรูมาตอยด์
- ปัจจัยต่อต้านนิวเคลียร์บนเซลล์ HEp-2
- ระดับของแอนติบอดีต่อแอนติเจนนิวเคลียร์ที่สกัดได้
การวินิจฉัยทางห้องปฏิบัติการมีความจำเป็นเพื่อแยกแยะโรคข้ออักเสบ โรคภูมิคุ้มกันทำลายตนเอง โรคข้ออักเสบรูมาตอยด์ โรคเชื้อเกรน ฯลฯ
การวินิจฉัยด้วยเครื่องมือนั้นทำโดยการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าก่อนเป็นอันดับแรก ได้รับการพิสูจน์แล้วในการทดลองว่า MRI เป็นวิธีที่นิยมใช้ในการวินิจฉัยโรคกระดูกอ่อนและกระดูกอ่อนอักเสบ เนื่องจากช่วยให้สามารถประเมินขนาดของรอยโรคและสภาพของกระดูกอ่อนและแผ่นกระดูกอ่อนใต้กระดูกอ่อน กำหนดขอบเขตของอาการบวมของไขกระดูก (เพิ่มความเข้มของสัญญาณ) ตรวจจับองค์ประกอบอิสระในข้อ และติดตามพลวัตของกระบวนการทางพยาธิวิทยา นอกจากนี้ MRI ยังช่วยตรวจสอบสภาพของโครงสร้างข้อต่ออื่นๆ เช่น หมอนรองกระดูก เอ็น รอยพับของเยื่อหุ้มข้อ เป็นต้น [ 21 ]
การตรวจวินิจฉัยด้วยอัลตราซาวนด์และวิธีการตรวจอื่นๆ ไม่สามารถให้ข้อมูลที่ครบถ้วนเกี่ยวกับโรคได้ การตรวจเอกซเรย์แบบธรรมดาและเอกซเรย์คอมพิวเตอร์ไม่ได้ให้ข้อมูลอะไรมากนักในระยะเริ่มแรกของโรคกระดูกอ่อนและกระดูกแข็ง (2-4 สัปดาห์) วิธีเหล่านี้ใช้ได้เฉพาะเพื่อชี้แจงบางประเด็นหลังจากทำ MRI เท่านั้น
การวินิจฉัยที่แตกต่างกัน
พยาธิวิทยา |
ความแตกต่างหลักจากโรคกระดูกอ่อนและข้อเสื่อม |
โรคข้อเข่าเสื่อม |
กระดูกงอกและบริเวณเอ็นที่มีกระดูกงอกมักปรากฏเป็นองค์ประกอบภายในข้อที่ไม่มีกระดูกงอก อย่างไรก็ตาม กระดูกงอกเหล่านี้มักมีรูปร่างไม่สม่ำเสมอและมีขอบคม นอกจากนี้ยังไม่มีข้อบกพร่องที่กระดูกข้ออีกด้วย |
โรคข้อเสื่อม |
ไม่มีหลุมอุกกาบาตที่มีลักษณะเฉพาะที่บริเวณเอพิฟิซิสของกระดูกแข้งหรือกระดูกต้นขา ส่วนกระดูกอ่อนมีรูปร่างคล้ายเมล็ดถั่ว โดยมีจำนวนถึง 10 ตัวหรือมากกว่านั้น |
โรคข้ออักเสบไขมันพอกตับ (โรคฮอฟฟา) |
มีการเปลี่ยนแปลงโครงสร้างในลิพิดบอดีใต้กระดูกสะบ้าหรือเหนือกระดูกสะบ้า ซึ่งถูกอัดแน่นจนอาจก่อให้เกิดอาการบีบรัด วิธีการเอกซเรย์และเรโซแนนซ์แม่เหล็กช่วยให้วินิจฉัยแยกโรคได้ |
กระดูกหักภายในข้อต่อ |
องค์ประกอบที่แยกออกจากกันภายในข้อซึ่งมีต้นกำเนิดจากการบาดเจ็บมีรูปร่างไม่สม่ำเสมอ มีโครงร่างไม่เท่ากัน ไม่มีหลุมอุกกาบาตที่มีลักษณะเฉพาะ |
การตีความผิดโดยไม่มีพยาธิวิทยาร่วม |
ในบางกรณี ผู้เชี่ยวชาญที่ไม่มีประสบการณ์อาจเข้าใจผิดว่ากระดูกงาดำของเอ็นกล้ามเนื้อน่องเป็นชิ้นส่วนที่แยกออกจากกันภายในข้อ หลุมที่มีลักษณะเฉพาะของกระดูกโคนขาส่วนข้างของกระดูกต้นขาบางครั้งอาจเข้าใจผิดว่าเป็นลูเมนใต้กระดูกอ่อน ซึ่งเป็นรูปแบบหนึ่งของโครงสร้างทางกายวิภาคปกติของข้อต่อ |
การรักษา การผ่าตัดกระดูกอ่อนอักเสบ
การรักษาจะมุ่งเน้นไปที่การปรับปรุงความสมบูรณ์ของกระดูกและกระดูกอ่อนและแก้ไขส่วนที่แยกออกจากกัน การส่องกล้องข้อจะใช้เพื่อดูตำแหน่งและขอบเขตของความเสียหายและกำหนดระดับของการหลุดออก หากตั้งคำถามถึงประสิทธิภาพของการรักษาแบบอนุรักษ์นิยมในเบื้องต้น จะมีการกำหนดให้ใช้การผ่าตัด
โรคกระดูกอ่อนและข้ออักเสบชนิดแยกส่วน (Osteochondritis dissecans) ซึ่งมาพร้อมกับอาการเฉพาะตัวแต่ไม่มีการแตกของกระดูกอ่อนที่ชัดเจน จะได้รับการรักษาโดยใช้วิธี Osteochondropropeforative โดยใช้ลวด Kirschner
การรักษาแบบอนุรักษ์นิยมใช้ได้เฉพาะในระยะเริ่มต้นของภาวะกระดูกอ่อนและกระดูกแข็งหลุดออก การรักษาทางกายภาพบำบัดจะทำโดยให้ข้อที่ได้รับผลกระทบได้รับการคลายแรงนานถึงหนึ่งปีครึ่ง ในช่วงเวลานี้ ผู้ป่วยจะถูกห้ามเล่นกีฬาโดยเด็ดขาด ผู้ป่วยจะใช้ไม้ค้ำยันในการเดิน ยกเว้นการลงน้ำหนักที่แขนขาที่ได้รับผลกระทบ เมื่ออาการปวดทุเลาลงแล้ว แพทย์จะสั่งให้ออกกำลังกายเพื่อการบำบัด ซึ่งต้องออกกำลังกายแบบไม่เพิ่มความแข็งแรง เพื่อป้องกันกล้ามเนื้อฝ่อ [ 22 ]
ยา
หากตรวจพบกระบวนการอักเสบภายในข้อ แพทย์จะสั่งยาปฏิชีวนะให้ โดยยาที่น่าจะได้ผลมากที่สุดคือเซฟาโซลีนหรือเจนตาไมซิน ส่วนแวนโคไมซินจะเหมาะสมหากตรวจพบเชื้อสแตฟิโลค็อกคัสออเรียสดื้อเมธิซิลลิน
ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ใช้เพื่อบรรเทาอาการปวด หากผู้ป่วยมีข้อห้ามในการใช้ยาดังกล่าว (แผลในกระเพาะ เลือดออกในกระเพาะอาหาร) พาราเซตามอลจึงถือเป็นยาที่ควรเลือกใช้ ในกรณีที่มีอาการปวดอย่างรุนแรง อาจต้องใช้ยาแก้ปวดประเภทโอปิออยด์
ยาปฏิชีวนะ |
|
เซฟาโซลิน |
ขนาดยาเฉลี่ยต่อวันคือ 1-4 กรัม โดยฉีดเข้าเส้นเลือดหรือเข้ากล้ามเนื้อ ยานี้ไม่ใช้ในกรณีที่แพ้ยาปฏิชีวนะเซฟาโลสปอรินและเบตาแลกแทม |
เจนตาไมซิน |
ขนาดยามาตรฐานที่ใช้ในแต่ละวันคือ 3 มก./กก.น้ำหนัก โดยฉีดเข้ากล้ามเนื้อหรือฉีดเข้าเส้นเลือดดำ 2-3 ครั้ง ระยะเวลาการรักษาคือ 7 วัน ยานี้มีฤทธิ์ต่อหู |
แวนโคไมซิน |
กำหนดเป็นรายบุคคลโดยคำนึงถึงข้อบ่งชี้ในการรักษา ให้ยาทางเส้นเลือดดำโดยการหยด การให้ยาอย่างรวดเร็วอาจทำให้เกิดผลข้างเคียงหลายประการ รวมทั้งภาวะช็อกจากภูมิแพ้ หายใจถี่ หัวใจล้มเหลว |
ยาแก้ปวดประเภทโอปิออยด์ |
|
ทรามาดอล |
ขนาดยาที่ใช้ครั้งเดียว (ฉีดเข้าเส้นเลือดหรือรับประทาน) คือ 50-100 มก. ขนาดยาสูงสุดที่สามารถใช้ได้ต่อวันคือ 400 มก. ระยะเวลาการรักษาคือ 1-3 วัน |
ไตรเมเพอริดีน |
วิธีใช้คือฉีดเข้ากล้ามเนื้อ ฉีดเข้าเส้นเลือดดำในรูปแบบสารละลาย 1% วันละ 1 มล. ระยะเวลาการใช้คือ 1-3 วัน |
ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ |
|
คีโตโพรเฟน |
รับประทานครั้งละ 200-300 มก. ต่อวัน แบ่งรับประทาน 2-3 ครั้ง หรือฉีดเข้ากล้ามครั้งละ 100 มก. วันละ 1-2 ครั้ง ผลข้างเคียงที่อาจเกิดขึ้น ได้แก่ อาการอาหารไม่ย่อย โรคกระเพาะ ผื่นผิวหนัง |
คีโตโรแล็ก |
ยานี้ให้ยาครั้งเดียวในปริมาณ 10 มก. ขนาดยาสูงสุดต่อวันคือ 40 มก. ระยะเวลาของการใช้ยาไม่ควรเกิน 5 วัน อาจให้ยาเข้ากล้ามเนื้อหรือเข้าเส้นเลือดดำในขนาดยาที่ได้ผลน้อยที่สุดก็ได้ ผลข้างเคียงที่อาจเกิดขึ้น ได้แก่ ปวดท้อง ท้องเสีย ปากอักเสบ ท่อน้ำดีอุดตัน ปวดศีรษะ |
พาราเซตามอล |
กำหนดไว้ที่ 0.5-1 กรัม สูงสุด 4 ครั้งต่อวัน เป็นเวลา 3-5 วัน ยานี้เป็นที่ยอมรับได้ดีและแทบไม่ก่อให้เกิดผลข้างเคียง ข้อยกเว้น: แพ้พาราเซตามอล |
การรักษาด้วยกายภาพบำบัด
กายภาพบำบัดมักใช้ในระยะฟื้นฟูหลังการผ่าตัดกระดูกอ่อนและกระดูกแข็ง โดยจะให้ความสำคัญกับขั้นตอนต่อไปนี้:
- การบำบัดด้วยความเย็นเฉพาะที่ (หนึ่งชุดการรักษาประกอบด้วยขั้นตอนต่างๆ มากถึง 10 ขั้นตอน)
- การบำบัดด้วย UFO (ระยะเวลาการรักษา 10 วัน วันละ 1 ครั้ง);
- การบำบัดด้วยแม่เหล็ก (หลักสูตรการรักษาประกอบด้วย 5 ถึง 10 ครั้ง)
- การบำบัด UHF (7-10 ครั้ง)
- การบำบัดด้วยเลเซอร์(ทุกวันเป็นเวลา 1 สัปดาห์)
เพื่อปรับปรุงการไหลเวียนโลหิตในข้อที่ได้รับผลกระทบและเพื่อป้องกันการฝ่อของกล้ามเนื้อ จึงมีการกำหนดให้ใช้การออกกำลังกายบำบัดแบบพิเศษ ดังนี้:
- ความตึงของกล้ามเนื้อโดยค่อยๆ เพิ่มความเข้มข้นขึ้น เป็นเวลา 6 วินาที โดยทำซ้ำได้ครั้งละประมาณ 10 ครั้ง
- การงอและเหยียดนิ้วของแขนขาซ้ำๆ เพื่อเป็นการออกกำลังกายเพื่อฝึกการไหลเวียนโลหิตรอบนอก (การยกและลงของแขนขา)
- การออกกำลังกายเพื่อป้องกันอาการข้อตึง (เคลื่อนไหวได้ครั้งละ 14 ครั้ง)
การบำบัดด้วยโคลนหรือน้ำสามารถทำได้โดยขึ้นอยู่กับดุลพินิจของแพทย์ผู้ทำการรักษา
การรักษาด้วยสมุนไพร
โรคกระดูกอ่อนและข้ออักเสบในผู้ใหญ่เป็นโรคที่ส่งผลเสียต่อร่างกาย ซึ่งอาจนำไปสู่ความพิการได้หากไม่ได้รับการรักษาที่เหมาะสม ดังนั้น ยิ่งใช้มาตรการเพื่อต่อสู้กับโรคนี้เร็วเท่าไรก็ยิ่งดีเท่านั้น
การรักษาโรคกระดูกอ่อนอักเสบควรได้รับการรักษาอย่างครอบคลุม หากแพทย์ผู้รักษาไม่คัดค้าน อาจใช้วิธีการรักษาแบบพื้นบ้านได้ โดยเฉพาะอย่างยิ่งยาสมุนไพร
- ขูดรากมะรุม แล้วนำไปอุ่นเล็กน้อยจนอุ่น จากนั้นวางบนผ้าแล้วประคบบริเวณที่ได้รับผลกระทบ ทำซ้ำทุกวันเว้นวัน
- เตรียมส่วนผสมสมุนไพรโดยนำใบเบิร์ช 1 ช้อนชา ใบตำแยและใบแดนดิไลออน ดอกดาวเรือง และเหง้าต้นหลิวในปริมาณเท่ากัน เทน้ำเดือด 1 ลิตรลงบนส่วนผสมแล้วปิดฝาทิ้งไว้ 10 ชั่วโมง ดื่มยานี้ครึ่งแก้ว 3 ครั้งต่อวัน ก่อนอาหารครึ่งชั่วโมง ระยะเวลาการรักษาคือ 8 สัปดาห์
- เตรียมส่วนผสมโดยใส่โรสแมรี่ป่า เมล็ดฮ็อป ดอกคาโมมายล์ และเซนต์จอห์นเวิร์ตในปริมาณที่เท่ากัน จากนั้นนำส่วนผสม 2 ช้อนโต๊ะ เทน้ำเดือด 1 ลิตร ปิดฝาทิ้งไว้ประมาณ 10 ชั่วโมง รับประทานครั้งละครึ่งแก้ว 4 ครั้งต่อวัน ก่อนอาหาร
- เตรียมส่วนผสมของก้านราสเบอร์รี่ 1 ช้อนชา เอเลแคมเปนและใบตำแยในปริมาณเท่ากัน โรสแมรี่ป่า 1 ช้อนโต๊ะ และดอกเอลเดอร์เบอร์รี่ 1 ช้อนชา เติมน้ำเดือด 0.5 ลิตรลงในส่วนผสมแล้วปิดฝาทิ้งไว้ 15-20 นาที กรองและรับประทาน 100 มล. วันละ 3 ครั้งก่อนอาหาร ระยะเวลาการใช้: นานถึง 3 เดือน
- เทน้ำเดือด 500 มล. ลงบนใบลิงกอนเบอร์รี่ 2 ช้อนโต๊ะ ทิ้งไว้ 40 นาที รับประทาน 100-150 มล. วันละ 3 ครั้ง ก่อนอาหาร
การถูข้อที่ได้รับผลกระทบด้วยทิงเจอร์เอเลแคมเปนจะให้ผลดี (เทเหง้า 50 กรัมกับวอดก้า 150 มล. แล้วเก็บไว้ในที่มืดเป็นเวลา 2 สัปดาห์)
การรักษาด้วยการผ่าตัด
ผู้เขียนบางคน [ 23 ], [ 24 ] เชื่อว่าการรักษาแบบอนุรักษ์นิยมควรเป็นแนวทางการรักษาแรกสำหรับโรคที่คงที่ในเด็ก ความเห็นพ้องต้องกันเพียงอย่างเดียวเกี่ยวกับวิธีการนี้คือ หากเลือกการรักษานี้ ควรให้เวลา 3 ถึง 6 เดือนก่อนที่จะเลือกการรักษาด้วยการผ่าตัด [ 25 ]
โดยทั่วไปการผ่าตัดจะถูกระบุสำหรับโรคกระดูกอ่อนอักเสบเฉียบพลันที่มีความไม่เสถียรและมีเสถียรภาพซึ่งไม่เหมาะกับการรักษาแบบอนุรักษ์นิยม [ 26 ], [ 27 ]
ความแตกต่างในความชอบของศัลยแพทย์ต่อการรักษาทางศัลยกรรมสะท้อนให้เห็นได้จากเทคนิคการผ่าตัดที่หลากหลาย ซึ่งได้แก่ การเจาะ (ทั้งแบบย้อนกลับและแบบย้อนกลับ) [ 28 ], [ 29 ] การปลูกกระดูก [ 30 ], [ 31 ] การตรึง [ 32 ], [ 33 ] ขั้นตอนการจัดตำแหน่ง [ 34 ] และการขูดเอาสิ่งสกปรกออก [ 35 ]
ภาวะกระดูกอ่อนและข้อเสื่อมซึ่งตรวจพบในผู้ป่วยผู้ใหญ่ มักเป็นข้อบ่งชี้ในการผ่าตัด ในระยะเริ่มแรกของการพัฒนาทางพยาธิวิทยา บริเวณที่ตายแล้วจะถูกแทนที่ด้วยเนื้อเยื่อที่สร้างขึ้นใหม่ และในระยะต่อมา จะมีการเอาชิ้นส่วนที่หลุดออกมาด้วยการผ่าตัดข้อ
ขนาดของการแทรกแซงจะถูกกำหนดหลังจากทำการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าและการส่องกล้องข้อ โดยปกติแล้ว ในขณะที่รักษาการสัมผัสขององค์ประกอบอิสระกับเนื้อเยื่อโดยรอบ ชิ้นส่วนกระดูกอ่อนที่แยกออกมาจะถูกเจาะและแทนที่ด้วยเนื้อเยื่อที่มีชีวิต ลวด Kirschner หรือสว่านบางๆ จะถูกใช้ในการเจาะอุโมงค์ ลวดจะถูกวางไว้ที่กึ่งกลางของโซนเนื้อตาย ตั้งฉากกับพื้นผิวข้อต่อ การแทรกแซงจะเสร็จสมบูรณ์ด้วยการตัดส่วนกระดูกอ่อนและการรักษาขอบของส่วนนั้น
หากรอยโรค OCD แตกออกเป็นชิ้นเล็กชิ้นน้อยหรือไม่สามารถซ่อมแซมได้เนื่องจากคุณภาพของกระดูกอ่อนหรือความไม่ตรงกัน ควรตัดชิ้นส่วนนั้นออก นำบริเวณที่บริจาคออก และซ่อมแซมข้อบกพร่องตามผลการตรวจวินิจฉัยของแต่ละคน[ 36 ] การตัดชิ้นส่วนออกอาจช่วยบรรเทาอาการปวดได้ในระยะสั้น[ 37 ],[ 38 ]
หากองค์ประกอบอิสระมีความคล่องตัวสูง ให้ยึดด้วยแคลมป์ก่อน จากนั้นจึงตัดส่วนที่เชื่อมต่อ (กระดูกหรือกระดูกอ่อน) จากนั้นจึงถอดองค์ประกอบออก เจาะช่องในแผ่นใต้กระดูกอ่อน ตัดแต่งขอบ ล้างข้อต่อ เย็บแผล และพันผ้าพันแผลปลอดเชื้อ
หลังจากตรึงธาตุอิสระใหม่แล้ว ซี่ลวดจะถูกถอดออกประมาณ 2-2.5 เดือนต่อมา ในช่วงหลังการผ่าตัด ผู้ป่วยจะได้รับการกำหนดให้ใช้ยาปฏิชีวนะและยาตามอาการ
เทคนิคใหม่ที่ทันสมัยของการผ่าตัดเปลี่ยนข้อเทียมคือการปลูกถ่ายกระดูกอ่อนจากร่างกาย วิธีการนี้เกี่ยวข้องกับการเพาะเลี้ยงและการปลูกถ่ายเซลล์ แต่เนื่องจากขั้นตอนนี้มีค่าใช้จ่ายสูง การปฏิบัติในปัจจุบันจึงยังมีข้อจำกัด [ 39 ], [ 40 ]
ผู้เขียนส่วนใหญ่รายงานว่าเวลาในการรักษาโดยการเอ็กซ์เรย์จะอยู่ระหว่าง 6 สัปดาห์ถึง 2 ปี
การป้องกัน
เนื่องจากสาเหตุของโรคกระดูกอ่อนและกระดูกแข็งยังไม่ชัดเจน จึงยังไม่มีวิธีป้องกันโรคนี้โดยเฉพาะ อย่างไรก็ตาม แพทย์ยังคงให้คำแนะนำหลายประการเพื่อป้องกันการเกิดโรคดังกล่าว คำแนะนำดังกล่าวเป็นเพียงแนวทางหลักและแนวทางรอง
การป้องกันเบื้องต้นประกอบด้วยการรักษาสุขภาพของระบบกล้ามเนื้อและโครงกระดูกโดยทั่วไป:
- ต่อสู้กับน้ำหนักส่วนเกิน;
- กิจกรรมทางกายที่สม่ำเสมอและพอประมาณ;
- การป้องกันการบาดเจ็บ การสวมใส่รองเท้าที่สบายและมีคุณภาพสูง
- การปฏิบัติมาตรการเสริมความเข้มแข็งทั่วไป
- การหลีกเลี่ยงภาวะอุณหภูมิร่างกายต่ำ การรักษาโรคต่างๆ ในร่างกายอย่างทันท่วงที
การป้องกันรองเกี่ยวข้องกับการป้องกันไม่ให้อาการกระดูกอ่อนอักเสบที่มีอยู่แย่ลง จุดป้องกันหลักๆ มีดังนี้:
- การจำกัดการรับน้ำหนักของข้อต่อ;
- การปฏิเสธกีฬาต่างๆ เช่น วิ่ง กรีฑา ยกน้ำหนัก ยิมนาสติก บาสเก็ตบอล วอลเลย์บอล ฟุตบอล
- การแก้ไขคุณลักษณะทางวิชาชีพ เช่น หลีกเลี่ยงการยืนเป็นเวลานาน การนั่งยองๆ บ่อยๆ การเดินขึ้นและลงบันไดเป็นประจำ
- การตรวจสอบโภชนาการของคุณ การหลีกเลี่ยงความอดอยาก การหลีกเลี่ยงอาหารที่มีไขมันและอาหารจำเจ รวมไปถึงการให้แน่ใจว่าร่างกายได้รับธาตุอาหารและวิตามินที่จำเป็น
การออกกำลังกายควรทำภายใต้การดูแลของแพทย์เท่านั้น การออกกำลังกายที่ถูกต้องไม่ควรสร้างภาระให้กับระบบกระดูกและกล้ามเนื้อ แต่ควรฟื้นฟูความแข็งแรงและความยืดหยุ่นของข้อต่อ เร่งการไหลเวียนของเลือด และปรับปรุงกระบวนการเผาผลาญ
ตามคำแนะนำของแพทย์ คุณสามารถฝึกนวดกลุ่มกล้ามเนื้อต่างๆ ได้
พยากรณ์
โรคกระดูกอ่อนและข้ออักเสบ (Osteochondritis dissecans) เป็นปัญหาทางกระดูกและข้อที่ท้าทายเนื่องจากยากต่อการระบุและรักษา ถึงแม้จะมีการพัฒนาใหม่ๆ เกิดขึ้นในด้านนี้ก็ตาม
การพยากรณ์โรคอาจขึ้นอยู่กับประเภทของการรักษาที่ใช้ (ยา การผ่าตัด) ความสมบูรณ์ของโซนการเจริญเติบโต ตำแหน่ง ความเสถียร และขนาดขององค์ประกอบที่แยกออก และความสมบูรณ์ของกระดูกอ่อน ในวัยเด็ก ผลของโรคส่วนใหญ่มักจะดี: โรคกระดูกอ่อนเคลื่อนตอบสนองต่อการรักษาในเด็กได้ดี ในวัยผู้ใหญ่ การวินิจฉัยพยาธิวิทยาในระยะเริ่มต้นเป็นสิ่งสำคัญ ซึ่งส่งผลโดยตรงต่อการพยากรณ์โรคในระยะยาว ผลลัพธ์ที่ไม่พึงประสงค์มากที่สุดพบในผู้ป่วยที่มีภาวะแทรกซ้อน เช่นเดียวกับพยาธิวิทยาของกระดูกโคนขาส่วนข้าง

