สิ่งตีพิมพ์ใหม่
เนวัสที่มีเม็ดสี: ใต้ผิวหนัง, ขอบเขต, ซับซ้อน
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
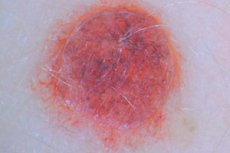
การก่อตัวของผิวหนัง เช่น เนวัสเม็ดสี ประกอบด้วยกลุ่มเมลาโนไซต์ที่มีระดับความแตกต่างกันในระดับต่างๆ ซึ่งอยู่ในชั้นผิวหนังที่แตกต่างกัน ในภาษาพูดทั่วไป เนวัสมักถูกเรียกว่าปาน ซึ่งไม่ถูกต้องทั้งหมด เนื่องจากในหลายกรณี เนื้องอกไม่ได้มาแต่กำเนิด แต่เกิดขึ้นภายหลัง องค์ประกอบของเม็ดสีมีลักษณะทางเนื้อเยื่อวิทยาที่ซับซ้อนและมีความหลากหลายในอาการทางคลินิก [ 1 ]
ระบาดวิทยา
โดยเฉลี่ยแล้ว มีเนวัสที่มีเม็ดสีประมาณ 20 อันต่อหน่วยประชากรทั่วโลก การก่อตัวดังกล่าวพบได้บ่อยในตัวแทนของคนผิวขาว และพบได้น้อยกว่าในผู้ที่มีผิวสีเข้ม จำนวนองค์ประกอบของเนวัสทั้งหมดอาจเพิ่มขึ้นตามอายุ
ในทารกอายุ 1 ปีแรกพบจุดสีเพียง 5-10% ของกรณี หากทารกแรกเกิดมีเนื้องอกขนาดใหญ่ ในอนาคต ความเสี่ยงที่จะเกิดมะเร็งจะเพิ่มขึ้น [ 2 ]
ในวัยรุ่นอายุ 12-15 ปี มักพบจุดเนวัสที่ผิวหนังได้บ่อยกว่า โดยตรวจพบได้ร้อยละ 90 ของผู้ป่วย
คนในช่วงวัย 25-30 ปี จะมีจุดเม็ดสีบนร่างกายโดยเฉลี่ยประมาณ 20-40 จุด
สาเหตุ เนวัสที่มีเม็ดสี: ใต้ผิวหนัง, ขอบเขต, ซับซ้อน
โดยทั่วไปแล้ว ยอมรับกันว่าแนวโน้มที่จะเกิดรอยโรคที่มีเม็ดสีนั้นถ่ายทอดทางพันธุกรรมได้ โดยมะเร็งผิวหนังเมลาโนมา 1 ใน 10 รายอาจเกี่ยวข้องกับยีนบกพร่องที่ถ่ายทอดทางพันธุกรรม [ 3 ] อย่างไรก็ตาม นอกเหนือจากปัจจัยทางพันธุกรรมแล้ว ยังมีสาเหตุอื่นๆ อีกด้วย:
- ผลกระทบจากรังสี
- การได้รับรังสีอัลตราไวโอเลตเป็นประจำ
- การรับประทานยาฮอร์โมน (รวมถึงยาคุมกำเนิด)
- การเปลี่ยนแปลงของฮอร์โมนอย่างรุนแรง (วัยแรกรุ่น การตั้งครรภ์ วัยหมดประจำเดือน ฯลฯ)
- การบริโภคผลิตภัณฑ์ที่มีส่วนประกอบสังเคราะห์ที่เป็นอันตรายเป็นประจำ
- การมีพฤติกรรมที่ไม่ดีที่ส่งผลเสียต่อตับ
- อาการมึนเมาต่าง ๆ;
- ภาวะภูมิคุ้มกันบกพร่องหรือการใช้ยาที่กดภูมิคุ้มกันเป็นเวลานาน
ปัจจัยเสี่ยง
กลุ่มเสี่ยงต่อการเกิดจุดสีหรือรอยโป่งพอง ได้แก่:
- บุคคลที่มีกิจกรรมวิชาชีพที่ต้องได้รับรังสีอัลตราไวโอเลตเป็นเวลานาน รวมถึงอยู่ในเขตร้อนและกึ่งเขตร้อนของโลกเป็นประจำ
- ผู้ที่สัมผัสกับสารเคมีต่างๆ รังสีไอออไนซ์ และรังสีแม่เหล็กไฟฟ้าเป็นประจำ
- ผู้ที่มีฟีโนไทป์สีอ่อน
- ผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง;
- ผู้ที่มีญาติพี่น้องมีจุดสีตามร่างกายมาก;
- ผู้ที่รับประทานยาฮอร์โมนเป็นเวลานาน
- ผู้ที่ทำให้ผิวได้รับบาดเจ็บบ่อยๆ;
- สตรีในช่วงตั้งครรภ์และให้นมบุตร;
- ผู้ป่วยที่มีโรคทางต่อมไร้ท่อ
กลไกการเกิดโรค
คำว่า "เนวัส" ในการแปลจากภาษาละตินหมายถึง "จุด" "ข้อบกพร่อง" เนวัสที่มีเม็ดสีโดยตรงคือการเจริญเติบโตของเม็ดสีที่ไม่ร้ายแรงบนผิวหนัง ซึ่งปรากฏขึ้นเป็นผลจากการสะสมของเซลล์เนวัส เซลล์ดังกล่าวแตกต่างจากเมลาโนไซต์อื่น ๆ ตรงที่เซลล์เหล่านี้ไม่มีกระบวนการ ไม่แบ่งปันเมลานินกับเซลล์เม็ดสีใกล้เคียง และมีการเผาผลาญที่ช้า
ในระหว่างการสร้างตัวอ่อน เซลล์เมลาโนไซต์จะมาจากยอดประสาท หลังจากนั้นเซลล์เมลาโนไซต์จะถูกส่งไปยังบริเวณที่เป็นจุดสิ้นสุดของการสร้างเซลล์ ได้แก่ ผิวหนัง อวัยวะที่มองเห็น เป็นต้น เซลล์เม็ดสีจะอยู่ในชั้นหนังกำพร้าฐาน ใกล้กับบริเวณที่เซลล์รวมตัวกับชั้นหนังแท้ จากโครงสร้างเหล่านี้ เซลล์เนวัสเม็ดสีจะพัฒนาขึ้น
เนวัสเม็ดสีใหม่ที่เกิดขึ้นตามธรรมชาติจะเริ่มก่อตัวขึ้นเมื่ออายุได้ 6 เดือน กระบวนการสร้างเนวัสได้รับอิทธิพลโดยตรงจากพันธุกรรม รังสีอัลตราไวโอเลตที่มากเกินไป เป็นต้น [ 4 ]
อาการ เนวัสที่มีเม็ดสี: ใต้ผิวหนัง, ขอบเขต, ซับซ้อน
ในกรณีส่วนใหญ่ เนวัสที่มีเม็ดสีจะมีลักษณะเป็นจุดแบนหรือนูนขึ้นเล็กน้อย ช่วงสีจะแตกต่างกันไป ตั้งแต่สีดำและน้ำตาลหลายเฉดไปจนถึงสีน้ำเงินอมเทา ส่วนโค้งจะชัดเจนและสม่ำเสมอ พื้นผิวจะเรียบ ขนาดเฉลี่ยจะผันผวนภายใน 5 มม. อย่างไรก็ตาม เนวัสที่มีขนาดใหญ่ก็พบได้ทั่วไปเช่นกัน โดยอาจสูงถึง 10 มม. ขึ้นไป นอกจากนี้ยังมีกรณีที่ทราบกันดีว่ามีเนวัสขนาดใหญ่ ซึ่งกินพื้นที่ผิวหนังเป็นบริเวณกว้าง ในผู้ป่วยบางราย เนวัสอาจปกคลุมด้วยตุ่มเนื้อหรือตุ่มเนื้อ บางครั้งขนอาจงอกออกมาที่จุดนั้น
เนวัสชนิดขอบหยักมีลักษณะเหมือนก้อนเนื้อ มีพื้นผิวแห้งเรียบไม่มีขน โครงร่างจะสม่ำเสมอ ไม่ค่อยเป็นคลื่น ขนาดที่พบได้บ่อยที่สุดคือ 2-4 มม. เนวัสชนิดนี้ไม่ขยายใหญ่และเปลี่ยนสีบ่อยนัก แต่พบได้หลายจุด ตำแหน่งที่พบได้บ่อยที่สุดคือ ฝ่าเท้า ฝ่ามือ อวัยวะเพศ
เนวัสชนิดสีน้ำเงินจะขึ้นเหนือผิวหนัง อาจมีลักษณะเป็นทรงกลม มีเส้นขอบชัดเจน และไม่มีขน ตำแหน่งที่พบได้บ่อย ได้แก่ ใบหน้า แขน ขา และบริเวณก้น
ความเสี่ยงของการเปลี่ยนแปลงเป็นมะเร็งจะเพิ่มขึ้นอย่างรวดเร็วหากมีอาการทางคลินิกของกิจกรรมที่เพิ่มขึ้นของจุดสีปรากฏขึ้น
สัญญาณแรกของความเป็นไปได้ของมะเร็ง
คุณต้องระวังอย่าให้พลาดสัญญาณเตือนเริ่มแรกของภาวะเสื่อมของเม็ดสีแบบร้ายแรง:
- การเร่งการเจริญเติบโตของเนื้องอก
- การอัดแน่นของมัน;
- การปรากฏของความไม่สมมาตรในส่วนใด ๆ ของการเจริญเติบโต
- อาการคัน, มีอาการเสียวซ่า, ตึง, เจ็บปวด;
- การเปลี่ยนแปลงของเม็ดสี (ทุกทิศทาง);
- การปรากฏของรอยแดงรอบขอบของเม็ดสี
- การสูญเสียเส้นผมจากผิวเนวัส
- มีรอยแตกร้าวและปูดนูน
- มีเลือดออก
หากสังเกตเห็นอาการข้างต้นอย่างใดอย่างหนึ่งหรือหลายอาการร่วมกัน ควรปรึกษาแพทย์เพื่อรับการป้องกันและการรักษาที่เหมาะสม [ 5 ]
เนวัสที่มีเม็ดสีในเด็ก
ในทารกแรกเกิด เนื้องอกเหล่านี้มักพบได้ค่อนข้างน้อยหรือพบได้เพียงลำพัง เมื่อเข้าสู่วัยรุ่น เนื้องอกหรือจุดดังกล่าวจะพบได้ในเด็กเกือบทุกคน และเมื่ออายุ 25-30 ปี เนื้องอกเหล่านี้อาจเพิ่มขึ้นเป็นหลายสิบเท่า
เม็ดสีที่เกิดแต่กำเนิดส่วนใหญ่มักพบในทารกแรกเกิดมีขนาดเล็กและแยกจากกัน ซึ่งแสดงถึงข้อบกพร่องในการพัฒนาเมลาโนไซต์ เมื่ออายุมากขึ้น จุดที่มีมาแต่กำเนิดมักจะมีขนาดใหญ่ขึ้นโดยไม่ก่อให้เกิดความรู้สึกไม่สบาย อาจสงสัยถึงความเสื่อมของกระบวนการนี้ได้เมื่อพบสัญญาณของการพัฒนาที่ไม่สมส่วนของเนื้องอกหรือการเปลี่ยนแปลงที่ผิดปกติ
เมื่อพิจารณาจากลักษณะภายนอก องค์ประกอบของเนวัสในเด็กจะแบ่งออกเป็นขนาดเล็ก (ไม่เกิน 1.5 มม.) ขนาดกลาง (ไม่เกิน 2 ซม.) ขนาดใหญ่ (มากกว่า 2 ซม.) และขนาดยักษ์
เนวัสที่มีเม็ดสีที่เกิดขึ้นจะเริ่มพัฒนาขึ้นในช่วงวัยเด็ก ในตอนแรกจะมี "จุด" ที่มีเม็ดสีซึ่งมีเส้นผ่านศูนย์กลางประมาณ 1-2 มม. ปรากฏขึ้น เมื่อเวลาผ่านไป จุดจะหนาขึ้นและอาจมีก้านเกิดขึ้น จุดที่พบได้บ่อยคือส่วนบนของลำตัว หัว และคอ เมื่อเข้าสู่วัยแรกรุ่น เนวัสที่มีเม็ดสีมักจะมีขนาดใหญ่ขึ้นและมีสีเข้มขึ้นเล็กน้อย มักจะมีการเพิ่มองค์ประกอบใหม่เข้าไป ในกรณีส่วนใหญ่ เนื้องอกที่ไม่ร้ายแรงปกติจะมีขนาดไม่ใหญ่ขึ้นจนมีเส้นผ่านศูนย์กลางเกิน 0.5 ซม. แต่ยังคงมีโครงสร้างที่สม่ำเสมอและสีที่สม่ำเสมอ รูปร่าง ความนูน และความสมมาตร
โดยทั่วไปจุดสีจะเปลี่ยนแปลงช้ามาก เป็นเวลานานหลายเดือนหรือหลายปี ดังนั้นจึงจำเป็นต้องมีการเฝ้าระวัง
ขั้นตอน
ในระยะพัฒนาการ เนวัสที่มีเม็ดสีจะผ่านขั้นตอนต่างๆ หลายขั้นตอน ซึ่งสิ้นสุดลงด้วยกระบวนการยุบตัวและการเกิดพังผืด
- เนวัสที่มีเม็ดสีที่อยู่ในระดับขอบมีลักษณะเฉพาะคือมีโครงสร้างของเนวัสอยู่ที่บริเวณขอบของเนื้อเยื่อชั้นหนังกำพร้าและชั้นหนังแท้เหนือเยื่อฐาน
- เนวัสที่มีเม็ดสีซับซ้อนมีลักษณะทางเนื้อเยื่อวิทยาทั้งแบบภายในชั้นหนังกำพร้าและแบบขอบ โครงสร้างของเนวัสจะค่อยๆ ขยายเข้าไปในชั้นหนังแท้แบบปุ่มเนื้อ นอกจากนี้ยังพบการสะสมของเซลล์ในชั้นหนังแท้และชั้นหนังกำพร้าด้วย
- เนวัสที่มีเม็ดสีภายในชั้นหนังกำพร้ามีลักษณะเฉพาะคือมีโครงสร้างของเนวัสอยู่ในชั้นหนังแท้เท่านั้น เป็นระยะสุดท้ายของการพัฒนาเนื้องอกชนิดนี้ ในระหว่างที่เนวัสเข้าไปลึกในชั้นหนังแท้ โครงสร้างต่างๆ จะสูญเสียความสามารถในการสังเคราะห์เมลานิน ส่งผลให้การเจริญเติบโตสูญเสียการสร้างเม็ดสี นี่เป็นสาเหตุที่เนวัสภายในชั้นหนังกำพร้าจึงสูญเสียการสร้างเม็ดสีในกรณีส่วนใหญ่
รูปแบบ
- เนวัสที่มีเม็ดสีแต่กำเนิดมีประเภทดังต่อไปนี้:
- เนวัสจุด ซึ่งมีลักษณะเป็นจุดสีน้ำตาลอ่อน มีเส้นผ่านศูนย์กลาง 10-150 มม. จะมีจุดสีน้ำตาลเข้มหรือกลุ่มปุ่มนูนอยู่บนพื้นหลัง
- เนวัสเมลาโนไซต์ที่มีเม็ดสี – พบในทารก 1% โดยพบเนวัสเมลาโนไซต์ที่มีเม็ดสีขนาดใหญ่ในทารกแรกเกิด 1 รายจากทั้งหมด 500,000 ราย ในบางกรณี เนื้องอกจะปรากฏขึ้นเพียงไม่กี่สัปดาห์หลังคลอด โดยสังเกตได้ว่าลวดลายบนผิวหนังยังคงอยู่หรือหายไป เมื่อลวดลายหายไป แสดงว่าโครงสร้างเซลล์ได้แทรกซึมเข้าไปในชั้นเรติคูลัมของหนังแท้ ก่อให้เกิดองค์ประกอบเมลาโนไซต์ที่มีมาแต่กำเนิดที่ลึก [ 6 ]
- เนวัสเชิงเส้นเป็นความผิดปกติแต่กำเนิดของเยื่อบุผิวภายนอก มีลักษณะเป็นตุ่มเม็ดสีที่ปรากฏบนเส้น Blaschko
- เนวัสที่มีเม็ดสีที่เกิดขึ้นสามารถแสดงออกในรูปแบบต่างๆ ดังต่อไปนี้:
- เนวัสสีน้ำเงิน - มีลักษณะเป็นตุ่มหรือปุ่มที่มีสีน้ำเงินเข้ม เนื้อเยื่อวิทยาแสดงให้เห็นการแพร่กระจายของเซลล์สร้างเม็ดสีในชั้นผิวหนังแบบเฉพาะจุด ในทางกลับกัน มีเนวัสสีน้ำเงิน 3 ประเภท ได้แก่ เนวัสทั่วไป เนวัสเซลล์ และเนวัสที่มีเม็ดสีผสม
- เนวัสแห่งเซ็ตตัน (เรียกอีกอย่างว่าเนวัสฮาโล) คือการก่อตัวของเซลล์สร้างเม็ดสีที่ล้อมรอบด้วยฮาโลที่มีเม็ดสีลดลง ปัจจัยหลักที่ทำให้เกิดการเจริญเติบโต ได้แก่ การบาดเจ็บตามปกติและแสงแดดที่มากเกินไป การสูญเสียเม็ดสีที่เกิดขึ้นเองอาจเกิดขึ้นได้
- เนวัสของไมเออร์สันมีขอบบวมอักเสบอยู่รอบ ๆ เส้นรอบวงของเนื้องอก
- เนวัสที่ตาและขากรรไกรบน – มีลักษณะเฉพาะคือการสร้างเม็ดสีผิดปกติในบริเวณที่ควบคุมโดยเส้นประสาทตาและขากรรไกรบน เซลล์ที่เติบโตประกอบด้วยเมลานินที่มีเมลานินสูง ซึ่งมีกระบวนการและอยู่ในบริเวณด้านบนของชั้นหนังแท้
- เนวัสที่มีเม็ดสีผิดปกติประกอบด้วยเซลล์เมลาโนไซต์ที่ผิดปกติที่ขยายตัว และเป็นจุดหรือคราบที่เติบโตในลักษณะไม่สม่ำเสมอ โดยมีเส้นขอบที่ไม่ชัดเจนเป็นสีน้ำตาลหรือสีเข้ม
มีเนื้องอกที่มีเม็ดสีหลายชนิดที่สามารถเกิดได้ตั้งแต่กำเนิดและเกิดภายหลังได้ ตัวอย่างหนึ่งคือเนวัสที่มีเม็ดสีในชั้นผิวหนังแบบ papillomatous ซึ่งมีความคล้ายคลึงกับเนื้องอกชนิด papilloma ทั่วไปมาก เนวัสชนิดนี้เป็นเนื้องอกที่ไม่ร้ายแรง มักมีสีน้ำตาล น้ำตาลอ่อน หรือสีพาสเทล และสามารถเริ่มก่อตัวได้ในทุกช่วงอายุ ตั้งแต่ช่วงแรกเกิดจนถึงวัยชรา เนวัสที่มีเม็ดสีแบบ papillary มักมีขนาดใหญ่ โดยส่วนใหญ่มักพบที่ศีรษะหรือท้ายทอย
เนื้องอกที่มีเม็ดสีในชั้นผิวหนังเป็นเนื้องอกที่มีเม็ดสีที่พบได้บ่อยที่สุด เนื้องอกชนิดนี้เกิดขึ้นในชั้นหนังแท้ส่วนลึก นูนขึ้นมาเหนือผิวหนัง มีลักษณะเป็นทรงโดม และบางครั้งมีขนปกคลุมอยู่ โดยส่วนใหญ่แล้วฐานของเนื้องอกจะกว้าง แต่ก็มีองค์ประกอบบางอย่างบนก้านด้วย เนื้องอกชนิดนี้ไม่ร้ายแรง แต่หากได้รับความเสียหายบ่อยครั้ง เนื้องอกอาจกลายเป็นเนื้องอกร้ายได้
เนวัสที่มีเม็ดสีข้างเดียว – เป็นมาแต่กำเนิดหรือเกิดภายหลัง – เกิดขึ้นในบริเวณแนว Blaschko ซึ่งสอดคล้องกับทิศทางการอพยพและการแพร่กระจายของโครงสร้างเซลล์ที่กลายพันธุ์ในระหว่างการพัฒนาของตัวอ่อน ชื่ออื่นๆ ของเนื้องอกข้างเดียว ได้แก่ เชิงเส้น แบบแบ่งส่วน Blaschkoid Blaschkolinear
นอกเหนือจากการจำแนกประเภทข้างต้นแล้ว ยังมีเนวัสที่มีเม็ดสีเดี่ยว (single) และเนวัสที่มีเม็ดสีหลายเม็ด รวมถึงการเจริญเติบโตที่หลากหลายขึ้นอยู่กับตำแหน่ง:
- เนวัสที่มีเม็ดสีบนใบหน้ามักพบที่หน้าผากหรือแก้ม ไม่ค่อยพบที่ขมับและริมฝีปาก ควรกำจัดเนื้องอกดังกล่าวด้วยความระมัดระวังเป็นพิเศษ เนื่องจากผิวหนังบนใบหน้าค่อนข้างบอบบางและบาง เนวัสที่มีเม็ดสีที่ริมฝีปากต้องถูกกำจัดออก ซึ่งมักเกิดการบาดเจ็บจากปัจจัยภายนอกบ่อยครั้งและมีความเสี่ยงสูงที่จะเกิดมะเร็ง
- เนวัสที่มีเม็ดสีของตาของโครอยด์มักจะอยู่บริเวณด้านหลังของก้นตา ดังนั้นจึงมองไม่เห็นด้วยตาเปล่า เนื้องอกสามารถตรวจได้โดยการตรวจจักษุวิทยา หรือหากเนื้องอกอยู่บริเวณเส้นศูนย์สูตรของตา องค์ประกอบทางพยาธิวิทยาจะมีลักษณะเป็นการเจริญเติบโตที่ยื่นออกมาเล็กน้อยเป็นสีเทา มีโครงร่างที่ชัดเจนและมีขนาดประมาณ 5 มม.
- เนวัสของเยื่อบุตาที่มีเม็ดสีจะปรากฏภายในหรือภายนอกเยื่อเมือกใสของตา ตำแหน่งที่พบได้บ่อยที่สุดคือมุมของเปลือกตาด้านบนหรือขอบกระจกตา เนื้องอกมักแบน มีขอบใส และมีขนาดประมาณ 3-4 มม. เนวัสของม่านตาที่มีเม็ดสีเช่นเดียวกับเยื่อบุตา สามารถตรวจได้อย่างดีด้วยกล้องส่องตรวจ
ภาวะแทรกซ้อนและผลกระทบ
ผู้เชี่ยวชาญระบุว่าเนวัสที่มีเม็ดสีอาจกลายเป็นมะเร็งผิวหนังชนิดเมลาโนมาได้ภายใต้อิทธิพลของปัจจัยเสี่ยงต่างๆ ซึ่งหนึ่งในปัจจัยเสี่ยงเหล่านี้ก็คือ ความเสียหายจากการบาดเจ็บต่อเซลล์มะเร็ง แม้ว่าในบางกรณี มะเร็งผิวหนังชนิดเมลาโนมาอาจเกิดขึ้นได้โดยไม่มีการบาดเจ็บมาก่อนก็ตาม
ความถี่ที่แท้จริงของการเกิดมะเร็งของเนื้องอกยังไม่ได้รับการระบุอย่างแม่นยำจนถึงปัจจุบัน ผู้เชี่ยวชาญสังเกตว่าไม่ใช่ทุกกรณีของการเติบโตของเนวัสจะสิ้นสุดลงด้วยการพัฒนาของกระบวนการมะเร็ง ด้วยเหตุนี้ จุดด่างดำที่ไม่ร้ายแรงจึงถูกจัดอยู่ในกลุ่มอาการก่อนเกิดมะเร็งที่ไม่จำเป็นซึ่งไม่จำเป็นต้องเสื่อมสภาพลง แต่มีความเสี่ยงบางประการ เนวัสประเภทต่างๆ เช่น การเจริญเติบโตแบบซับซ้อน เส้นขอบ ขนาดใหญ่ สีน้ำเงิน และใต้ผิวหนัง มีแนวโน้มพิเศษที่จะเกิดมะเร็ง
เนวัสที่มีเม็ดสีหลายเม็ดสีถือเป็นปัจจัยเสี่ยงต่อการเกิดมะเร็งผิวหนัง
ปัจจุบันเป็นที่ยอมรับกันดีว่าเนวิสแต่กำเนิดขนาดใหญ่และเมลาโนมามะเร็งมีความเกี่ยวข้องกัน แม้ว่าขนาดของความเสี่ยงในการเปลี่ยนแปลงเป็นมะเร็งยังคงเป็นประเด็นถกเถียงกันอย่างมาก ตัวเลขที่แตกต่างกันอย่างกว้างขวางมีตั้งแต่ 1.8% ถึง 45% การตรวจสอบล่าสุด [ 7 ] ประเมินว่าอุบัติการณ์ของเมลาโนมาในเนวิสที่มีขนาดใหญ่กว่า 2% ของพื้นผิวร่างกายทั้งหมดในช่วง 15 ปีแรกของชีวิตอยู่ที่ 8.52%
การวินิจฉัย เนวัสที่มีเม็ดสี: ใต้ผิวหนัง, ขอบเขต, ซับซ้อน
การวินิจฉัยการเกิดเนวัสส่วนใหญ่มักทำโดยแพทย์ผิวหนังตรวจดูพื้นผิวร่างกาย แพทย์จะสังเกตรูปร่าง ความสม่ำเสมอของโครงสร้าง ช่วงสี ตำแหน่ง การเจริญเติบโตของขน จากนั้นจึงวินิจฉัยและอธิบายขั้นตอนต่อไป
ในบางกรณี การวินิจฉัยอาจมีข้อโต้แย้งหรือคลุมเครือ ดังนั้นแพทย์จึงต้องใช้การวินิจฉัยวิธีอื่นเพิ่มเติม การเตรียมตัวอย่างด้วยไมโครและการตรวจทางเซลล์วิทยาไม่ค่อยได้ใช้ เนื่องจากเนื้องอกได้รับบาดเจ็บระหว่างการเก็บตัวอย่างทางชีวภาพ ซึ่งจะเพิ่มความเสี่ยงต่อการเสื่อมสภาพของมะเร็ง การศึกษาดังกล่าวสามารถใช้ได้หากมีรอยแตก รอยน้ำเหลือง บาดแผล และแผลเปื่อยในบริเวณจุดเม็ดสี
วิธีที่ปลอดภัยกว่านั้นถือเป็นกล้องจุลทรรศน์เรืองแสง กล้องจุลทรรศน์คอนโฟคัลแบบสะท้อนแสง [ 8 ] การสเปกโตรสโคปี [ 9 ] และการวินิจฉัยด้วยคอมพิวเตอร์ ซึ่งเกี่ยวข้องกับการรับภาพของจุดพร้อมกับการจำแนกลักษณะในภายหลัง
การตรวจทางห้องปฏิบัติการถูกกำหนดขึ้นเพื่อพิจารณาความน่าจะเป็นที่การเติบโตของเนื้องอกจะกลายเป็นเนื้องอกร้าย โดยผู้ป่วยจะต้องให้เลือดเพื่อตรวจหามาร์กเกอร์เนื้องอก ซึ่งเป็นโปรตีนแอนติเจนเฉพาะที่ก่อตัวและปล่อยเข้าสู่เลือดเมื่อมีกระบวนการเนื้องอกเกิดขึ้น
การวินิจฉัยด้วยเครื่องมือส่วนใหญ่มักแสดงโดยการตรวจทางเนื้อเยื่อวิทยา ซึ่งช่วยระบุประเภทของเนวัสที่มีเม็ดสี ระยะการพัฒนา และโอกาสที่จะเกิดมะเร็ง การเตรียมตัวอย่างขนาดใหญ่จะทำในระหว่างการกำจัดเนื้องอกและส่งไปตรวจวินิจฉัยทันที โดยจะทำการประมวลผลล่วงหน้าและตรวจสอบด้วยกล้องจุลทรรศน์
ผู้เชี่ยวชาญจะพิจารณาจากผลการตรวจทางเนื้อเยื่อวิทยาโดยพิจารณาจากลักษณะทางสัณฐานวิทยาของเซลล์ โดยวัดความหนาของเนื้อเยื่อที่เจริญเติบโตเป็นไมโครเมตรโดยวัดเส้นผ่านศูนย์กลางที่ยาวที่สุดจากส่วนบนสุดของเนื้อเยื่อไปจนถึงเซลล์เนื้องอกที่อยู่ลึกที่สุด (ลึกที่สุด)
กายวิภาคทางพยาธิวิทยาของวัสดุชีวภาพมีความสำคัญต่อการแยกความแตกต่างของเนวัสที่มีเม็ดสีและการกำหนดวิธีการรักษาเพิ่มเติม (ถ้าจำเป็น) ในระหว่างการอธิบาย ควรคำนึงถึงปัจจัยต่อไปนี้:
- ความสัมพันธ์ทางเนื้อเยื่อวิทยา
- ความหนาของเนื้องอก;
- การมีแผลในกระเพาะ;
- ทุ่งการตัดขอบ
เมื่อตรวจพบมะเร็งผิวหนัง แพทย์จะจัดทำรายงานทางพยาธิวิทยาและสร้างแผนการรักษาเพิ่มเติมเฉพาะบุคคล
การวินิจฉัยที่แตกต่างกัน
ต้องแยกแยะเนวัสที่มีเม็ดสีออกจากเนื้องอกบนผิวหนังหลายประเภท ซึ่งอาจปลอดภัยโดยสิ้นเชิงหรือเป็นอันตรายถึงชีวิตสำหรับผู้ป่วยได้
ดังนั้นจึงจำเป็นต้องคำนึงถึงความเป็นไปได้ของการพัฒนาองค์ประกอบผิวหนังต่อไปนี้:
- เนื้องอกชนิดไม่ร้ายแรง (เนื้องอกในหลอดเลือด, เนื้องอกต่อมน้ำเหลือง, เนื้องอกแพพิลโลมา, เนื้องอกหลอดเลือด, เนื้องอกไขมัน, ไฝและเนวัส, เนื้องอกไฟโบรมา และเนื้องอกเส้นประสาท)
- มะเร็งร้าย (เนื้องอกฐาน, เนื้อเยื่อเกี่ยวพัน, เนื้องอกเมลาโนมา, เนื้องอกไขมัน)
- องค์ประกอบของผิวหนังก่อนเป็นมะเร็งหรือมีลักษณะเป็นขอบ (xeroderma Pigmentosum, senile keratosis, cutaneous horn)
องค์ประกอบของเนวัส มักถูกเรียกด้วยคำอื่นๆ เช่น ไฝ การก่อตัวของเนวัส ปาน ฯลฯ ไฝหรือเนวัสที่มีเม็ดสีถือเป็นแนวคิดที่เทียบเท่ากันเมื่อเป็นเนื้องอกแต่กำเนิด
ใครจะติดต่อได้บ้าง?
การรักษา เนวัสที่มีเม็ดสี: ใต้ผิวหนัง, ขอบเขต, ซับซ้อน
วิธีการรักษาเนวัสที่มีเม็ดสีจะถูกเลือกเป็นรายบุคคล แต่ในกรณีส่วนใหญ่ จะเป็นการกำจัดเนื้องอกออกโดยสิ้นเชิงโดยไม่ใช้วิธีการใดๆ ที่ทำให้ได้รับบาดเจ็บ (เช่น การเผาด้วยสารเคมี) วิธีการกำจัดที่พบบ่อยที่สุด ได้แก่:
- การผ่าตัดเป็นวิธีการที่เชื่อถือได้ ไม่ต้องใช้อุปกรณ์ราคาแพง และสามารถใช้กับเนวัสชนิดต่างๆ ได้ อย่างไรก็ตาม การรักษาด้วยการผ่าตัดก็มีข้อเสียเช่นกัน เช่น อาจมีรอยแผลเป็นที่เห็นได้ชัดหลังการผ่าตัด โดยส่วนใหญ่มักใช้วิธีนี้เมื่อจำเป็นต้องเอาเนวัสที่มีเม็ดสีขนาดใหญ่ออก หรือเนื้องอกที่น่าสงสัยที่มีสัญญาณของมะเร็งออก
- การกำจัดเนวัสที่มีเม็ดสีด้วยเลเซอร์เหมาะสำหรับเนื้องอกขนาดเล็กที่อยู่บนทุกส่วนของร่างกาย รวมถึงใบหน้าด้วย ขั้นตอนนี้ไม่เจ็บปวด ปัญหาจะหายไปเกือบหมด แต่ไม่แนะนำให้ใช้วิธีนี้กับเนวัสที่มีขนาดใหญ่ [ 10 ]
- วิธีการแช่แข็งสามารถนำไปใช้เพื่อกำจัดจุดเล็กๆ บนผิวเผินได้ การทำลายเซลล์ด้วยความเย็นเกี่ยวข้องกับการสัมผัสกับไนโตรเจนเหลว เมื่อสัมผัสกับอุณหภูมิ -196°C เซลล์จะแข็งตัว การเจริญเติบโตจะถูกทำลาย เกิดเป็นสะเก็ดซึ่งจะหลุดออกไปในภายหลัง ขั้นตอนนี้ค่อนข้างเจ็บปวด และแทบจะไม่มีรอยแผลเป็นเลย
- วิธีการกระตุ้นไฟฟ้าเป็นวิธีการตรงกันข้ามกับการทำลายเนื้อเยื่อด้วยความเย็น โดยต้องสัมผัสกับความร้อนสูง ห่วงกระตุ้นไฟฟ้าจะถูกทำให้ร้อนจนถึงอุณหภูมิที่กำหนด จากนั้นจึงจี้เนื้อเยื่อเพื่อแยกเนื้อเยื่อที่แข็งแรงออกจากเนื้อเยื่อที่ได้รับผลกระทบ ข้อดีของวิธีนี้คือเลือดจะไม่ออก แต่ขั้นตอนนี้ค่อนข้างเจ็บปวด จึงต้องใช้การดมยาสลบเฉพาะที่
- วิธีการฉายรังสีศัลยกรรมเป็นการใช้คลื่นวิทยุความถี่สูง การกำจัดจุดด่างดำทำได้โดยที่ไม่ต้องสัมผัสผิว และขั้นตอนการผ่าตัดนั้นไม่เจ็บปวดและปลอดภัย
แพทย์จะตัดสินใจว่าจะใช้วิธีการใดในการผ่าตัดในแต่ละสถานการณ์โดยคำนึงถึงขนาด ประเภท และความน่าจะเป็นของมะเร็งขององค์ประกอบทางพยาธิวิทยา
หลังจากทำหัตถการเอาเนื้องอกออกแล้ว แพทย์จะสั่งการรักษาแบบฟื้นฟู โดยใช้ยาภายนอกดังต่อไปนี้:
- สารละลายโพแทสเซียมเปอร์แมงกาเนตอ่อนๆ ในการเตรียมสารละลาย ให้ใช้น้ำต้มสุกสะอาด 100 มล. เติมโพแทสเซียมเปอร์แมงกาเนตลงไปเล็กน้อย ผสมให้เข้ากันจนละลายหมด ใช้ผลิตภัณฑ์นี้ในการรักษาแผลอย่างอ่อนโยน 2 ครั้งต่อวัน สารละลายอ่อนๆ (2-5%) ไม่ก่อให้เกิดการระคายเคืองต่อเนื้อเยื่อเพิ่มเติม แต่มีฤทธิ์ต้านเชื้อแบคทีเรีย แห้ง และดับกลิ่นที่จำเป็น
- ขี้ผึ้งเลโวเมคอลเป็นยาต้านการอักเสบและแบคทีเรียที่กำหนดให้ทาภายนอกทุกวันเป็นเวลา 4 วัน หากเกิดอาการแพ้หลังจากใช้ยาในวันแรก ควรหยุดใช้ยานี้ต่อไป
- ทิงเจอร์โพรโพลิสเป็นผลิตภัณฑ์จากธรรมชาติที่ช่วยสมานแผล โดยทาบริเวณที่เป็นแผลหรือล้างแผล วันละ 2 ครั้ง เป็นเวลา 5-6 วัน ทิงเจอร์นี้ไม่มีพิษและผู้ป่วยสามารถทนต่อยาได้ดีในขนาดมาตรฐาน
- สารละลายแอลกอฮอล์สีเขียวสดใสเป็นยาฆ่าเชื้อที่รู้จักกันดี ควรทาบริเวณขอบแผลวันละ 2 ครั้ง อาจรู้สึกแสบเล็กน้อยระหว่างการรักษา แต่จะหายไปอย่างรวดเร็ว อาการแพ้เกิดขึ้นได้น้อย
หากปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด แผลหลังการกำจัดจุดด่างดำจะหายเร็ว โดยทิ้งรอยแผลเป็นเล็กๆ หรือบริเวณที่มีจุดด่างดำไว้ ซึ่งจะค่อยๆ เรียบเนียนขึ้นเมื่อเวลาผ่านไป
การป้องกัน
เนวัสที่มีเม็ดสีไม่ร้ายแรงไม่ก่อให้เกิดอันตรายต่อสุขภาพ ความเสี่ยงเพียงอย่างเดียวคือเนื้องอกทางพยาธิวิทยามีแนวโน้มที่จะกลายเป็นเนื้อร้าย เพื่อป้องกันไม่ให้สิ่งนี้เกิดขึ้น จำเป็นต้องติดตามสภาพของจุดเม็ดสี สังเกตการเปลี่ยนแปลง และหลีกเลี่ยงการบาดเจ็บ แพทย์ให้คำแนะนำเกี่ยวกับเรื่องนี้ดังต่อไปนี้:
- ก่อนออกไปเดินเล่นในวันที่อากาศแจ่มใส คุณควรทาครีมกันแดดหรือสวมเสื้อผ้าคลุมส่วนที่โดนแดด
- คุณไม่ควรใช้การฟอกหนังมากเกินไป รวมไปถึงการอาบแดดด้วย
- ไม่แนะนำให้ใช้วิธีการเสริมความงามที่รุนแรงกับผิวหนังเพราะอาจทำให้เนื้อเยื่อเสียหายและบาดเจ็บได้
- หากมีความสงสัยแม้เพียงเล็กน้อยว่าจะเกิดองค์ประกอบมะเร็งคุณควรปรึกษาแพทย์ทันที
หากมีเนวิสเม็ดสีอยู่แล้ว คุณไม่จำเป็นต้องกังวลมากเกินไป แต่ก็ไม่ควรปล่อยให้สถานการณ์แย่ลงไป เพียงแค่ไปพบแพทย์ผิวหนังหรือผู้เชี่ยวชาญด้านมะเร็งวิทยาเป็นระยะเพื่อติดตามการก่อตัวก็เพียงพอแล้ว หากแพทย์เห็นว่าจำเป็น แพทย์จะสั่งให้ผ่าตัดหรือกำจัดเนื้องอกที่เป็นปัญหาด้วยวิธีอื่น
แม้ว่าจะมีข้อโต้แย้งกัน แต่แพทย์หลายคนก็เห็นด้วยว่าควรนำเนวัสที่มีขนขนาดใหญ่และใหญ่ทั้งหมดออกเพื่อการป้องกัน[ 11 ]
พยากรณ์
จุดสีและจุดต่างๆ บนผิวหนังต้องได้รับการดูแลอย่างต่อเนื่อง ควรระมัดระวังเป็นพิเศษกับเนื้องอกที่อยู่บนส่วนต่างๆ ของร่างกายที่ได้รับบาดเจ็บ รวมถึงเนวัสที่เสียหาย เติบโตอย่างสม่ำเสมอ และเปลี่ยนแปลงอย่างรวดเร็ว
การกำจัดเนวัสที่มีสีที่น่าสงสัยหรืออยู่ในตำแหน่งที่ไม่ชัดเจนอย่างทันท่วงทีจะทำให้การพยากรณ์โรคเป็นไปในทางที่ดีอย่างแน่นอน
หากผู้ป่วยปฏิเสธการรักษาแบบรุนแรงสำหรับการก่อตัว หรือไม่สามารถเอาออกได้เนื่องจากตำแหน่งทางกายวิภาคที่ซับซ้อน จำเป็นต้องปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด ได้แก่ ห้ามทำลายการเจริญเติบโตของโรค หลีกเลี่ยงแสงแดด และไปพบแพทย์ผู้เชี่ยวชาญด้านเนื้องอกและผิวหนังเป็นประจำ
เมื่อเนื้องอกที่มีเม็ดสีกลายเป็นมะเร็ง การพยากรณ์โรคจะขึ้นอยู่กับขนาดและตำแหน่ง ระดับการแพร่กระจายไปยังระบบน้ำเหลือง และการมีอยู่และจำนวนของการแพร่กระจาย ยิ่งตรวจพบมะเร็งได้เร็วเท่าไร การพยากรณ์โรคก็จะยิ่งดีขึ้นเท่านั้น อัตราการรอดชีวิตในระยะเริ่มต้นของการตรวจพบอยู่ที่ 90-95% อัตราการรอดชีวิต 5 ปีสำหรับมะเร็งผิวหนังที่ฝ่าเท้าอยู่ที่ 82% สำหรับรอยโรคที่มีขนาดไม่เกิน 1.49 มม. และ 0% สำหรับรอยโรคที่มีขนาดใหญ่กว่า 3.5 มม. [ 12 ]
เนวัสส่วนใหญ่ไม่ก่อให้เกิดอันตรายต่อสุขภาพและชีวิตของมนุษย์หากไม่ได้รับความเสียหาย ถู ระคายเคือง หรือได้รับการปกป้องจากรังสีอัลตราไวโอเลต
เนวัสมีสีและกองทัพ
ในกรณีส่วนใหญ่ หากทหารเกณฑ์มีเนื้องอกเนวัส เขาจะไม่ได้รับการยกเว้นจากการเกณฑ์ทหาร อย่างไรก็ตาม บางครั้ง ชายหนุ่มอาจได้รับการยกเว้นจากการเกณฑ์ทหารและถูกจัดอยู่ในกลุ่ม "มีสมรรถภาพร่างกายจำกัด" หรือ "ไม่เหมาะสมกับการปฏิบัติหน้าที่" ซึ่งเป็นไปได้ดังนี้:
- หากเราพูดถึงเนื้องอกขนาดใหญ่ที่ไม่ร้ายแรงซึ่ง “น่าเสียดาย” อยู่บนร่างกายและมีแนวโน้มที่จะขัดขวางการสวมใส่เครื่องแบบและอุปกรณ์ทางทหาร โดยมีเงื่อนไขว่าไม่สามารถเอาออกได้ (มีข้อห้ามบางประการที่ได้รับการยืนยันจากแพทย์แล้ว)
- หากได้รับการยืนยันว่าเป็นมะเร็งของเนื้องอก
- เพื่อที่จะทราบว่าพวกเขาจะพาคุณเข้ากองทัพพร้อมกับเนื้องอกหรือไม่ ชายหนุ่มควร:
- ไปพบแพทย์ผู้เชี่ยวชาญด้านการรักษา แพทย์ผิวหนัง และแพทย์ผู้เชี่ยวชาญด้านมะเร็งวิทยาเพื่อขอคำปรึกษา
- รวบรวมใบรับรองที่จำเป็นเพื่อยืนยันการมีอยู่ของการก่อตัวทางพยาธิวิทยา
- จัดเตรียมบัตรตรวจสุขภาพที่มีการยืนยันการวินิจฉัยและรายงานของแพทย์
เนวัสที่มีเม็ดสีมักต้องได้รับการดูแลเป็นพิเศษและต้องติดตามอาการอย่างสม่ำเสมอ ดังนั้น จึงมีโอกาสสูงที่จะพิสูจน์ความจำเป็นในการสังเกตอาการทางการแพทย์อย่างเป็นระบบและความเป็นไปไม่ได้ในการรับราชการทหาร - อีกครั้ง ตราบใดที่มีข้อห้ามในการกำจัดองค์ประกอบทางพยาธิวิทยา
