ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ก้อนเนื้อในสมอง
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
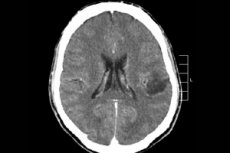
ในบรรดากระบวนการเนื้องอกมากมายของระบบประสาทส่วนกลาง เนื้องอกในสมองมักได้รับการวินิจฉัยบ่อยที่สุด - คำนี้เป็นคำรวม เนื้องอกประกอบด้วยจุดโฟกัสของโอลิโกเดนโดรเกลียและแอสโตรไซต์ที่กระจัดกระจาย แอสโตรไซโตมา แอสโตรบลาสโตมา และอื่นๆ เนื้องอกดังกล่าวอาจมีระดับความร้ายแรงที่แตกต่างกัน เกิดจากโครงสร้างเกลีย - เซลล์ที่อยู่รอบเซลล์ประสาท บริเวณหลักของเนื้องอกในสมองคือซีกสมอง ผนังของโพรงสมอง และไคแอสมา - บริเวณที่เส้นใยประสาทตาตัดกันบางส่วน ภายนอก เนื้องอกเป็นก้อนเนื้อสีชมพูหรือแดง รูปร่างกลมหรือรูปกระสวยที่มีขอบเขตไม่ชัดเจน [ 1 ]
ระบาดวิทยา
ในประมาณ 5% ของกรณี ก้อนเนื้อในสมองมีความเกี่ยวข้องกับโรคทางพันธุกรรม โดยเฉพาะอย่างยิ่งโรคเนื้องอกเส้นประสาทและกลุ่มอาการอื่นๆ ที่มีการถ่ายทอดทางพันธุกรรมเป็นหลัก ผู้เชี่ยวชาญชี้ให้เห็นว่าก้อนเนื้อในสมองส่วนใหญ่เกิดขึ้นเป็นครั้งคราว นั่นคือ โดยไม่มีสาเหตุที่ชัดเจน
โดยรวมแล้ว เนื้องอกหลักของระบบประสาทส่วนกลางคิดเป็นประมาณ 2% ของเนื้องอกทั้งหมด หรือมากกว่า 21 รายต่อประชากรแสนคน ในจำนวนนี้ เนื้องอกในสมองเกิดขึ้น 35-36% ของกรณี และมากกว่า 15% เป็นเนื้องอกในสมองแบบกลีโอบลาสโตมา
ตามข้อมูลบางส่วน เนื้องอกในสมองส่งผลต่อผู้ชายมากกว่าผู้หญิง โดยเนื้องอกชนิดนี้มักพบในผู้ที่มีอายุมากกว่า 50 ปี
อัตราการเกิดเนื้องอกในสมองในผู้สูงอายุทั่วโลกเพิ่มขึ้นอย่างมากในช่วงหลายทศวรรษที่ผ่านมา สาเหตุของปรากฏการณ์นี้ยังไม่ได้รับการพิสูจน์
ตามคำจำกัดความขององค์การอนามัยโลก เนื้องอกเซลล์เกลียมี 3 ประเภทหลัก ซึ่งมีลักษณะทางเนื้อเยื่อวิทยาที่แตกต่างกัน ได้แก่ เนื้องอกโอลิโกเดนโดรไกลโอมา เนื้องอกแอสโตรไซโตมา และเนื้องอกโอลิโกแอสโทรไซโตมารวม อุบัติการณ์ของเนื้องอกมะเร็งชนิดย่อยแต่ละชนิดยังไม่สามารถระบุได้อย่างน่าเชื่อถือ การศึกษาบางกรณีระบุว่าอุบัติการณ์ของเนื้องอกโอลิโกเดนโดรไกลโอมาเพิ่มขึ้นจาก 5% เป็น 30% และอุบัติการณ์ของเนื้องอกแอสโตรไซโตมาลดลง
เนื้องอกของเซลล์เกลียสามารถแทรกซึมเข้าไปในเนื้อเยื่อสมองได้ และส่วนใหญ่ของจุดโฟกัสระดับต่ำจะกลายเป็นมะเร็งภายในเวลาไม่กี่ปี [ 2 ]
สาเหตุ ของก้อนเนื้อในสมอง
เนื้องอกในสมองเป็นกลุ่มของกระบวนการเนื้องอกทั้งหมด ซึ่งลักษณะทั่วไปคือเนื้องอกเหล่านี้ก่อตัวจากโครงสร้างเซลล์เกลียของระบบประสาทส่วนกลางซึ่งอยู่ในเนื้อเยื่อสมอง เนื้องอกดังกล่าวแบ่งออกเป็นกลุ่มพยาธิวิทยา 2 กลุ่ม ได้แก่ เนื้องอกในสมองชนิดร้ายแรงและเนื้องอกในสมองชนิดร้ายแรง
แหล่งที่มาของการเจริญเติบโตคือเซลล์นิวโรเกลีย (เซลล์แอสโตรไซต์ เซลล์โอลิโกเดนโดรไซต์) ซึ่งเป็นพื้นฐานโครงสร้างและความมีชีวิตของเซลล์ประสาทในสมอง
กระบวนการเนื้องอกของเซลล์เกลียมีความแตกต่างกันอย่างมากในด้านโครงสร้าง การเปลี่ยนแปลงของยีนที่เกิดจากการกลายพันธุ์ ความก้าวร้าว ลักษณะทางคลินิก ลักษณะการวินิจฉัย การตอบสนองต่อการรักษา และการพยากรณ์โรคของผู้ป่วย เนื้องอกในเอ็มบริโอและเอเพนไดมอลของระบบประสาทส่วนกลาง โดยเฉพาะอย่างยิ่งเมดูลโลบลาสโตมาและเอเพนไดโมมา มีความแตกต่างในด้านโครงสร้างทางเนื้อเยื่อวิทยา แต่มีความคล้ายคลึงกันในแง่ของการรักษา
องค์ประกอบของเกลียถูกจัดประเภทเป็นหมวดหมู่โครงสร้างแยกของระบบประสาทเป็นครั้งแรกในช่วงปลายศตวรรษที่ 19
เนื้อเยื่อของนิวโรเกลียประกอบด้วยเซลล์ที่มีหน้าที่เสริม ได้แก่ เซลล์อาหาร เซลล์สนับสนุน เซลล์ป้องกัน เซลล์หลั่ง เซลล์ประสาทและเซลล์เกลียโอไซต์อยู่ร่วมกัน เซลล์เหล่านี้ร่วมกันสร้างระบบประสาทและมีความสำคัญอย่างยิ่งในกระบวนการทั่วไปของกิจกรรมที่สำคัญของสิ่งมีชีวิต
เซลล์ไกลเลียสามารถแบ่งประเภทคร่าวๆ ได้เป็นหลายรูปแบบหลักๆ ได้แก่ เซลล์รูปดาว เซลล์โอลิโกเดนโดรไซต์ เซลล์เอเพนไดมอล และเซลล์ไมโครเกลีย
จนถึงปัจจุบัน นักวิทยาศาสตร์ยังไม่สามารถตอบคำถามเกี่ยวกับสาเหตุที่เชื่อถือได้ของการเกิดเนื้องอกของเซลล์ประสาทเกลียได้ สันนิษฐานว่าผลกระทบจากกัมมันตภาพรังสี โรคติดเชื้อ พิษจากสารกัมมันตรังสี (โดยเฉพาะสารเคมี อาชีพ) มีส่วนทำให้เกิดผลกระทบเชิงลบบางประการ นอกจากนี้ ปัจจัยทางพันธุกรรมก็มีความสำคัญเช่นกัน
เนื้องอกในสมองเกิดจากเซลล์ประสาทในสมองที่มีความผิดปกติทางพันธุกรรม ซึ่งส่งผลให้เซลล์ดังกล่าวเจริญเติบโตและทำงานผิดปกติ โครงสร้างดังกล่าวเรียกว่า "เซลล์ที่ยังไม่เจริญเติบโตเต็มที่" เซลล์ที่ไม่สมบูรณ์มักอยู่ในบริเวณใดบริเวณหนึ่งซึ่งเป็นบริเวณที่เกิดเนื้องอก
พูดอย่างง่ายๆ ก็คือ การสร้างเซลล์เกลียเป็นผลจากการเติบโตที่สับสนและไม่สม่ำเสมอของเซลล์นิวโรเกลียที่ดัดแปลง กระบวนการนี้สามารถพัฒนาได้จากเอเพนดิโมไซต์ โอลิโกเดนโดรไซต์ แอสโตรไซต์ (แอสโตรไซโตมา รวมถึงเซลล์ยักษ์และอะนาพลาสติก) [ 3 ]
ปัจจัยเสี่ยง
แม้ว่าผู้เชี่ยวชาญจะไม่สามารถระบุสาเหตุของการก่อตัวของโรคมะเร็งเซลล์เกลียได้อย่างแม่นยำ แต่ในบางกรณีสามารถป้องกันการเกิดโรคนี้ได้โดยการกำจัดปัจจัยเสี่ยงหลักๆ ดังนี้:
- การได้รับรังสีไอออไนซ์มีฤทธิ์ก่อมะเร็ง ทำให้เกิดมะเร็งเม็ดเลือดขาวและกระบวนการเกิดมะเร็งที่มีโครงสร้างหนาแน่นได้ แม้แต่ในคนอายุน้อย รังสีอัลตราไวโอเลต (รวมทั้งโซลาริอัม) ที่เกิดจากกระบวนการทางการแพทย์ด้วยรังสีบ่อยครั้งและไม่เหมาะสมก็อาจก่อให้เกิดมะเร็งได้เช่นกัน และอาจทำให้เกิดเนื้องอกในอวัยวะต่างๆ รวมถึงสมอง
- ผลข้างเคียงจากการทำงาน การมึนเมา มักมีความเชื่อมโยงกับการเกิดมะเร็ง การผลิตยางและแก้ว ยาฆ่าแมลงและเชื้อเพลิง โลหะและสิ่งทอ สีและสารเคมีในห้องปฏิบัติการถือเป็นอันตรายอย่างยิ่ง ผู้ที่มีความเสี่ยง ได้แก่ คนงานในอุตสาหกรรมการบินและอวกาศ ถ่านหินและโลหะ โรงงานผลิตสารเคมีและผลิตภัณฑ์พลอยได้ วัสดุก่อสร้างและอิเล็กโทรด เชื้อเพลิงและสารหล่อลื่น พลาสติกและโมโนเมอร์
- มลพิษทางอากาศ น้ำ และดินเป็นสาเหตุของโรคมะเร็งมากถึง 4% ของโรคมะเร็งทั้งหมดในโลก สารก่อมะเร็งซึ่งมีอยู่ในสิ่งแวดล้อมจำนวนมากเข้าสู่ร่างกายพร้อมกับอากาศที่สูดเข้าไป น้ำดื่ม และอาหาร การอาศัยอยู่ในพื้นที่ที่ไม่ปลอดภัยต่อระบบนิเวศ เช่น ใกล้กับโรงงานอุตสาหกรรมขนาดใหญ่ หรือจุดเปลี่ยนเส้นทางคมนาคมที่พลุกพล่าน ถือเป็นอันตรายอย่างยิ่ง
- โรคติดเชื้อโดยเฉพาะการติดเชื้อไวรัสอาจทำให้เกิดภาวะที่เอื้อต่อการพัฒนาของเนื้องอกได้ ดังนั้นควรคำนึงถึงเรื่องนี้และฉีดวัคซีนล่วงหน้า รวมถึงป้องกันโรคติดเชื้อและโรคปรสิตด้วย
- การมึนเมาจากยาสูบและแอลกอฮอล์ถือเป็นปัจจัยเสี่ยงต่อโรคมะเร็งหลายชนิด ไม่ใช่เฉพาะเนื้องอกในสมองเท่านั้น
- การออกกำลังกายไม่เพียงพอ น้ำหนักเกิน โภชนาการที่ไม่เหมาะสม ความผิดปกติของการเผาผลาญ การบาดเจ็บที่ศีรษะ โรคทางหลอดเลือด - ปัจจัยเครียดเพิ่มเติมที่สามารถกระตุ้นให้เกิดความผิดปกติภายในเซลล์ได้
- อายุที่มากขึ้นถือเป็นช่วงที่เนื้องอกในร่างกายสามารถเกิดขึ้นได้บ่อยที่สุด ดังนั้นผู้ที่มีอายุมากกว่า 55 ปี จึงควรดูแลสุขภาพตัวเองเป็นพิเศษ
อย่างไรก็ตาม ปัจจัยเสี่ยงหลักและสำคัญที่สุดสำหรับการเกิดเนื้องอกในสมองยังคงมีแนวโน้มทางพันธุกรรม
กลไกการเกิดโรค
จนถึงปัจจุบัน ผู้เชี่ยวชาญมีสมมติฐานหลายประการเกี่ยวกับการพัฒนาของก้อนเนื้อในสมอง ทฤษฎีแต่ละทฤษฎีมีพื้นฐานของตัวเอง แต่มีเพียงกลไกการก่อโรคที่ถูกต้องและเชื่อถือได้เท่านั้นที่นักวิทยาศาสตร์ยังไม่สามารถระบุได้ ในกรณีส่วนใหญ่ เราพูดถึงปัจจัยต่อไปนี้ในการพัฒนาของเนื้องอก:
ความล้มเหลวของการสร้างตัวอ่อน ซึ่งประกอบด้วยการขัดขวางการวางอวัยวะและการสร้างโครงสร้างเซลล์ที่ "ผิด"
- การสัมผัสรังสีไอออไนซ์ สารก่อมะเร็งที่อาจเกิดขึ้นในรูปแบบสารเคมี สารปรุงแต่งอาหาร ฯลฯ
- บาดเจ็บศีรษะ;
- ความผิดปกติของยีนที่ถ่ายทอดจากรุ่นสู่รุ่น (“เนื้องอกในสมองแบบครอบครัว”)
- ภูมิคุ้มกันบกพร่อง ติดเชื้อในระบบประสาท
เนื้องอกในสมองส่วนใหญ่มีการเจริญเติบโตแบบกระจายตัว โดยแทรกซึมเข้าไปในเนื้อเยื่อสมองปกติโดยรอบ เนื้องอกอาจพัฒนาไปเป็นเวลาหลายปีโดยไม่แสดงอาการใดๆ ขึ้นอยู่กับระดับความร้ายแรง ในกรณีที่อาการรุนแรง อาการจะรุนแรงขึ้นอย่างรวดเร็วในเวลาหลายเดือน
ส่วนหนึ่งของการเกิดเนื้องอกเกิดจากการเปลี่ยนแปลงทางพันธุกรรมของเซลล์ผิดปกติ
ก้านสมองอาจได้รับผลกระทบได้หลายระดับ เนื้องอกกีลิโอมาในก้านสมองแบบกระจายจะแตกต่างกันทั้งทางกายวิภาคและทางคลินิก เนื้องอกบางชนิด เช่น เนื้องอกกีลิโอมาของแผ่นอัมพาตครึ่งล่าง อาจค่อนข้างไม่ร้ายแรงและไม่มีสัญญาณการลุกลาม เนื้องอกกีลิโอมาพอนทีนมีลักษณะเฉพาะคือเป็นเนื้อร้าย รุนแรง และมีการพยากรณ์โรคที่ไม่ดี
รอยโรคแบบแพร่กระจายในโครงสร้างของสมอง ซึ่งครอบคลุมพื้นที่ทางกายวิภาคมากกว่า 3 โซนของซีกสมองใหญ่ มีส่วนเกี่ยวข้องในกระบวนการทางพยาธิวิทยา โดยอาจมีการแยกตัวของโพรงสมองและการผ่านเข้าไปในคอร์ปัส เรียกว่า gliomatosis [ 4 ]
เนื้องอกในสมองมีสาเหตุมาจากกรรมพันธุ์หรือไม่?
ความเสี่ยงของการเกิดเนื้องอกในสมองที่ได้รับการพิสูจน์แล้วว่าถ่ายทอดทางพันธุกรรม กล่าวคือ การมีเนื้องอกในสมองที่คล้ายคลึงกันหรือชนิดอื่นในบรรพบุรุษโดยตรงหรือในรุ่นเดียวกัน การได้รับรังสีและการสัมผัสกับสารก่อมะเร็งเป็นประจำหรือเป็นเวลานานจะทำให้สถานการณ์เลวร้ายลง
ไม่เพียงแต่เนื้องอกในสมองสามารถถ่ายทอดทางพันธุกรรมได้เท่านั้น แต่ยังรวมถึงโรคที่เนื้องอกโตขึ้นโดยไม่เกี่ยวข้องกับตำแหน่งด้วย โดยเฉพาะอย่างยิ่งโรคเนื้องอกในเส้นประสาทชนิดที่ 1 และ 2 กลุ่มอาการ Li-Fraumeni หรือ Hippel-Lindau เซลล์เนื้องอกในสมองมักตรวจพบการเปลี่ยนแปลงในยีนหรือโครโมโซมบางชนิด
พยาธิสภาพหลักๆ ที่เกี่ยวข้องกับการพัฒนาของเนื้องอกในสมองในมนุษย์สรุปไว้ในตารางดังนี้:
พยาธิวิทยา |
โครโมโซม |
ยีน |
ความหลากหลายของเนื้องอก |
โรคลี-ฟราเมนี |
17ร13 |
TR53 |
เนื้องอกของระบบประสาทภายนอกผิวหนัง, แอสโตรไซโตมา |
โรคพังผืดในเส้นประสาท |
17q11 |
เอ็นเอฟ1 |
เนื้องอกเส้นประสาทตา, เนื้องอกกล้ามเนื้อเรียบ, เนื้องอกเส้นประสาท |
โรคเทอร์คอตต์ |
3หน้า21, 7หน้า22 |
เอชเอ็มแอลเอช1, เอชพีเอสเอ็ม2 |
แอสโตรไซโตมา |
โรค Tuberous sclerosis (โรค Burneville) |
9q34, 16p13 |
ทีเอสซี1, ทีเอสซี2 |
แอสโตรไซโตมาใต้เยื่อบุผนังหลอดเลือดขนาดยักษ์ |
ไม่ว่าเนื้องอกของเซลล์เกลียจะมีลักษณะอย่างไร ไม่ว่าจะเป็นกรณีที่เกิดขึ้นโดยบังเอิญหรือเป็นโรคทางพันธุกรรม เนื้องอกดังกล่าวถือเป็นความผิดปกติที่เกิดจากการแสดงออกของยีนที่เปลี่ยนแปลงไปในทางพยาธิวิทยา นอกจากเนื้องอกที่เกิดจากผลของการเรียนรู้แล้ว ในสถานการณ์อื่นๆ สาเหตุของการเปลี่ยนแปลงทางพันธุกรรมยังคงไม่ชัดเจน
อาการ ของก้อนเนื้อในสมอง
ลักษณะของอาการเฉพาะที่ขึ้นอยู่กับบริเวณที่เนื้องอกในสมองโดยตรง และอาจมีสาเหตุมาจากความผิดปกติของระบบต่อมไร้ท่อ การกดทับของเนื้อเยื่อประสาท หรือกระบวนการทำลายในบริเวณนั้น
หากเนื้องอกอยู่ในบริเวณข้างขม่อม ผู้ป่วยจะมีอาการแสดงเด่นๆ เช่น อาการชัก ความผิดปกติทางประสาทสัมผัส ความบกพร่องทางการได้ยิน
เมื่อเนื้องอกในสมองอยู่ในบริเวณซีกสมองที่ถนัด จะตรวจพบความผิดปกติในการพูด อาการเขียนไม่ได้ และภาวะไม่รู้เรื่อง
เนื้องอกของกลีบขมับ มักมาพร้อมกับอาการชักเกร็ง อาการพูดไม่ได้ ประสาทรับกลิ่นและการมองเห็นบกพร่อง และหายใจลำบาก
เมื่อความดันในกะโหลกศีรษะเพิ่มขึ้น ภาพที่ตามมา ได้แก่ การจำกัดลานสายตา กล้ามเนื้อตาเป็นอัมพาต และอัมพาตครึ่งซีก
เนื่องจากกระบวนการเนื้องอกมีลักษณะเฉพาะ ก้อนเนื้อในสมองจึงมักมีอาการทางระบบประสาทร่วมด้วยในระดับมากหรือน้อย ในระยะแรกจะมีอาการอ่อนแรงทั่วไปที่สังเกตได้ ผู้ป่วยต้องการนอนหลับตลอดเวลา ความสามารถในการทำงานลดลง กระบวนการคิดช้าลง ในระยะนี้มีความเสี่ยงสูงที่จะวินิจฉัยผิดพลาด และส่งผลให้กำหนดการรักษาผิด นอกจากนี้ อาการไม่เฉพาะเจาะจงอื่นๆ ได้แก่:
- ความผิดปกติของระบบการทรงตัว เช่น การเดินไม่มั่นคง การสูญเสียการทรงตัว (เช่น เมื่อปั่นจักรยานหรือขึ้นบันได) อาการชาที่แขนขา เป็นต้น
- อาการเสื่อมของการมองเห็นอย่างค่อยเป็นค่อยไป การมองเห็นเพิ่มขึ้นเป็นสองเท่า
- ความเสื่อมของการทำงานของการได้ยิน
- พูดจาไม่ชัด;
- อาการคลื่นไส้และอาเจียนแบบไม่ทราบสาเหตุจากอาหารหรือเครื่องดื่ม
- ความอ่อนแรงของกล้ามเนื้อเลียนแบบและกล้ามเนื้อใบหน้าอื่น ๆ
- รู้สึกไม่สบายเมื่อกลืน;
- อาการปวดศีรษะเป็นประจำ (มักเป็นในช่วงเช้า)
อาการทางคลินิกจะค่อยๆ ขยายใหญ่ขึ้นและแย่ลง ในผู้ป่วยบางราย อาการจะค่อยๆ แย่ลง ในขณะที่ผู้ป่วยรายอื่นจะมีอาการอย่างกะทันหันภายในเวลาไม่กี่สัปดาห์ ซึ่งเกิดขึ้นต่อหน้าต่อตาทันที ในกรณีหลังนี้ เรากำลังพูดถึงเนื้องอกในสมองที่ลุกลามและเติบโตอย่างรวดเร็ว
สัญญาณแรก
ก้อนเนื้อในสมองในระยะเริ่มแรกของการพัฒนาไม่มีอาการที่เด่นชัด อาการแสดงในระยะแรกมักถูกเข้าใจผิดว่าเป็นสัญญาณของโรคอื่นที่อันตรายน้อยกว่า
โดยทั่วไป ภาพทางคลินิกของเนื้องอกในสมองมีความหลากหลายและถูกกำหนดโดยตำแหน่งและขนาดของจุดโฟกัสทางพยาธิวิทยา เมื่อเนื้องอกโตขึ้น อาการทางสมองทั่วไปจะพัฒนาขึ้นและเพิ่มขึ้น:
- อาการปวดศีรษะเรื้อรังและสม่ำเสมอที่ไม่ตอบสนองต่อยาตามปกติ (ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์)
- อาการคลื่นไส้เป็นระยะๆ บางครั้งถึงขั้นอาเจียน
- รู้สึกไม่สบายและหนักบริเวณลูกตา
- อาการชัก
อาการทางสมองจะรุนแรงเป็นพิเศษเมื่อเนื้องอกเติบโตเข้าไปในโพรงสมองหรือระบบน้ำไขสันหลัง การระบายน้ำไขสันหลังผิดปกติ ความดันในกะโหลกศีรษะเพิ่มขึ้น และเกิดภาวะน้ำในสมองคั่งน้ำ กระบวนการนี้ส่งผลต่อส่วนหนึ่งของสมอง ซึ่งส่งผลต่อการพัฒนาของคลินิกที่เกี่ยวข้อง:
- มีปัญหาด้านการทำงานของการมองเห็น
- ผู้มีความบกพร่องในการพูด;
- เกิดความผิดปกติของระบบการทรงตัว (เวียนศีรษะ ประสานงานการเคลื่อนไหวบกพร่อง)
- อาการอัมพาต แขนขาเป็นอัมพาต
- ความจำและสมาธิลดลง
- กระบวนการคิดบกพร่อง
- ความผิดปกติทางพฤติกรรมกำลังเกิดขึ้น
ในระยะเริ่มแรก อาการต่างๆ มักจะไม่มีให้เห็น หรืออาจไม่มีนัยสำคัญจนไม่ได้รับความสนใจ ดังนั้น ผู้เชี่ยวชาญจึงแนะนำให้ตรวจสุขภาพและตรวจสุขภาพเป็นประจำ เพราะยิ่งตรวจพบเนื้องอกได้เร็วเท่าไร โอกาสรักษาหายและรอดชีวิตก็จะยิ่งมากขึ้นเท่านั้น [ 5 ]
ก้อนเนื้อในสมองในเด็ก
ในบรรดาเนื้องอกในสมองจำนวนมากที่พบในวัยเด็ก เปอร์เซ็นต์ของเนื้องอกในสมองมีตั้งแต่ 15 ถึง 25 เปอร์เซ็นต์ เด็กๆ สามารถเป็นโรคนี้ได้ในช่วงวัยรุ่นตอนต้นและวัยยี่สิบต้นๆ แม้ว่าทารกอายุน้อยกว่า 3 ปีจะเป็นโรคนี้ได้น้อยมาก
พยาธิวิทยาเริ่มต้นจากการกลายพันธุ์ของเซลล์เกลีย จนถึงขณะนี้ยังไม่มีคำตอบสำหรับคำถามที่ว่าเหตุใดจึงเกิดการกลายพันธุ์นี้
สิ่งเดียวที่ได้เรียนรู้อย่างเชื่อถือได้ก็คือโรคทางพันธุกรรมบางชนิดที่เกี่ยวข้องกับความเสี่ยงการเติบโตของเนื้องอกที่เพิ่มขึ้นจะเพิ่มโอกาสในการเกิดเนื้องอกในสมองด้วยเช่นกัน
นอกจากนี้ นักวิทยาศาสตร์ยังพบว่าเซลล์เกลียสามารถแยกตัวออกจากกันในยีนหรือโครโมโซมแต่ละตัวได้ ซึ่งจากความผิดปกตินี้ ทำให้เกิดกลไกการกลายพันธุ์ซึ่งไม่ใช่ทางพันธุกรรม โดยกลไกดังกล่าวอาจเกิดขึ้นในช่วงเริ่มต้นของการพัฒนา
เป็นข้อเท็จจริงที่ได้รับการพิสูจน์แล้วว่าการมีโรคมะเร็งเม็ดเลือดขาวเฉียบพลันหรือมะเร็งจอประสาทตาในประวัติของเด็ก หรือการฉายรังสีไปที่สมองด้วยเหตุผลอื่นใดก็ตาม จะทำให้ความเสี่ยงในการเกิดเนื้องอกในสมองเพิ่มขึ้นอย่างมีนัยสำคัญ (หลังจากผ่านไประยะเวลาหนึ่ง)
อาการในวัยเด็กขึ้นอยู่กับระดับของความร้ายแรงและตำแหน่งของจุดที่เกิดโรค โดยสามารถแยกความแตกต่างระหว่างอาการเฉพาะเจาะจงและอาการไม่เฉพาะเจาะจงได้ดังนี้
- อาการที่ไม่จำเพาะเจาะจงไม่ได้ "เกี่ยวข้อง" กับบริเวณที่มีก้อนเนื้อในสมอง อาการทั่วไปอาจรวมถึงอาการปวดศีรษะ เวียนศีรษะ เบื่ออาหาร อาเจียนโดยไม่ได้เกี่ยวข้องกับอาหารที่รับประทาน น้ำหนักลด (ไม่ทราบสาเหตุ) รู้สึกอ่อนล้าตลอดเวลา ผลการเรียนตกต่ำ สมาธิสั้น พฤติกรรมผิดปกติ อาการเหล่านี้เกิดจากการกดทับของโครงสร้างภายในกะโหลกศีรษะ ซึ่งอาจอธิบายได้ว่าเป็นแรงกดโดยตรงของก้อนเนื้อที่โตขึ้น และความผิดปกติของการไหลเวียนของน้ำไขสันหลัง มีความเสี่ยงต่อภาวะไส้เลื่อนน้ำในสมอง
- อาการเฉพาะขึ้นอยู่กับตำแหน่งโดยตรงของจุดโฟกัสทางพยาธิวิทยาของเซลล์เกลีย ตัวอย่างเช่น เนื้องอกในสมองน้อยมักมาพร้อมกับการเดินและการทรงตัวที่บกพร่องในเด็ก การบาดเจ็บของสมองขนาดใหญ่แสดงออกมาโดยอาการชักกระตุกและเนื้องอกที่เติบโตในไขสันหลัง - อัมพาตของกล้ามเนื้อ อาจเกิดขึ้นได้ที่การมองเห็นของทารกลดลงอย่างรวดเร็ว สติสัมปชัญญะถูกรบกวน การนอนหลับบกพร่อง หรือปัญหาด้านพัฒนาการอื่นๆ
ตามกฎแล้ว ในวัยเด็ก เนื้องอกในสมองชนิดร้ายแรงจะปรากฏให้เห็นภายในเวลาไม่กี่สัปดาห์หรือไม่กี่เดือนหลังจากการพัฒนา โดยมักมีลักษณะเฉพาะคือเนื้องอกเติบโตอย่างรวดเร็วและไม่สามารถควบคุมได้
เด็กที่มีเนื้องอกของเซลล์เกลียชนิดร้ายแรงจะได้รับการรักษาโดยแพทย์ที่ศูนย์การแพทย์เด็กที่เชี่ยวชาญด้านมะเร็งวิทยาในเด็ก โดยทั่วไปจะใช้วิธีการผ่าตัด การฉายรังสี และเคมีบำบัด
ขั้นตอนการรักษาที่สำคัญที่สุดคือการผ่าตัดประสาท ยิ่งรุนแรงมากเท่าไหร่ โอกาสที่เด็กจะหายขาดก็ยิ่งมากขึ้นเท่านั้น อย่างไรก็ตาม การผ่าตัดไม่สามารถดำเนินการได้เสมอไป โดยเฉพาะอย่างยิ่ง อาจเกิดปัญหาขึ้นกับการผ่าตัดเอาก้อนเนื้อในสมองออก รวมถึงการฉายรังสีในเด็กอายุต่ำกว่า 3 ปี
เนื้องอกในสมองส่วนกลาง (สมองส่วนกลางและสมองส่วนกลาง) กำจัดออกได้ยากเนื่องจากมีความเสี่ยงที่เนื้อเยื่อที่แข็งแรงจะถูกทำลาย หากไม่สามารถตัดเนื้องอกออกได้หมด ผู้ป่วยจะได้รับการรักษาด้วยวิธีประคับประคอง
เด็กที่มีเนื้องอกในสมองชนิดร้ายแรงจะได้รับการรักษาตามโปรโตคอลมาตรฐานที่กำหนดขึ้นจากการทดลองทางคลินิกที่มีการควบคุมอย่างเข้มงวด โปรโตคอลที่ใช้กันทั่วไปมีดังต่อไปนี้:
- HIT HGG 2007: เกี่ยวข้องกับการรักษาเด็กที่มีอายุระหว่าง 3-17 ปี
- HIT SKK: เหมาะสำหรับทารก (ถึง 3 ปี) และไม่จำเป็นต้องได้รับการฉายรังสี
สถิติการรอดชีวิตของเด็กจากเนื้องอกในสมองโดยทั่วไปไม่ค่อยดีนัก อย่างไรก็ตาม ไม่สามารถคาดเดาประสิทธิภาพของการรักษาสำหรับเด็กแต่ละคนล่วงหน้าได้ในทุกกรณี สิ่งสำคัญคือต้องปฏิบัติตามคำสั่งของแพทย์อย่างเคร่งครัด ซึ่งจะช่วยเพิ่มโอกาสในการหายจากโรคได้อย่างมาก
รูปแบบ
เนื้องอกในสมองอาจเป็นมะเร็งชนิดร้ายแรงหรือร้ายแรงมาก โดยจะเติบโตอย่างรวดเร็วและมีแนวโน้มที่จะแพร่กระจาย สิ่งสำคัญคือต้องเข้าใจว่ามะเร็งชนิดร้ายแรงไม่ได้หมายความว่าเนื้องอกจะไม่เป็นอันตราย เนื้องอกในสมองจะสร้างปริมาตรเพิ่มขึ้น บีบรัดโครงสร้างของสมอง ส่งผลให้โครงสร้างเคลื่อนตัวและความดันในกะโหลกศีรษะเพิ่มขึ้น ส่งผลให้ผู้ป่วยเสียชีวิตได้
เนื้องอกร้ายประเภทแอสโตรไซโตมามี 2 ประเภทหลัก ได้แก่ กลีโอบลาสโตมาและอะนาพลาสติกแอสโตรไซโตมา ซึ่งแบ่งย่อยตามการเปลี่ยนแปลงของโมเลกุล เนื้องอกร้ายรองที่เกิดจากแอสโตรไซโตมาและมีระดับความร้ายแรงต่ำ มักพบในผู้ป่วยอายุน้อย ในระยะแรก เนื้องอกร้ายประเภทเซลล์เกลียมักพบในผู้ป่วยสูงอายุมากกว่า
ขึ้นอยู่กับตำแหน่งโครงสร้าง ก้อนเนื้อในสมองจะมีลักษณะดังนี้:
- ซูพราเทนโทเรียล (มีตำแหน่งอยู่เหนือสมองน้อยในบริเวณโพรงสมองด้านข้าง ซีกใหญ่)
- ใต้เทนโทเรียล (มีตำแหน่งอยู่ด้านล่างของสมองน้อยในโพรงกะโหลกศีรษะส่วนหลัง)
จำแนกเนื้องอกในสมองแต่ละประเภทตามลักษณะทางเนื้อเยื่อวิทยาได้ดังนี้
- เนื้องอกในสมองชนิดแอสโตรไซต์เป็นเนื้องอกที่พบได้บ่อยที่สุด โดยแบ่งย่อยได้เป็นเนื้องอกชนิดก้อนและเนื้องอกชนิดแพร่กระจาย (เนื้องอกชนิดแพร่กระจายสามารถมีลักษณะเฉพาะคือมีการเจริญเติบโตอย่างรวดเร็วและมีรูปแบบเป็นเส้น)
- โอลิโกเดนโดรกลิโอมา - เกิดขึ้นในผู้ป่วย 5% มีลักษณะเป็นหินปูน - บริเวณที่มีการสะสมตัวของแคลเซียม โดยส่วนใหญ่มักอยู่ในกลีบหน้าผาก
- เนื้องอกในสมองชนิดเอเพนไดมัล - เติบโตจากโครงสร้างที่เรียงรายอยู่ตามผนังของช่องกลางของไขสันหลังและโพรงสมอง มักเติบโตเข้าไปในความหนาของเนื้อสมอง รวมถึงเข้าไปในช่องว่างของสมองด้วย
อาจเกิดภาวะทางพยาธิวิทยาผสม เช่น subependymoma, oligoastrocytoma ฯลฯ ได้เช่นกัน
เนื้องอกในสมองทั้งหมดจะถูกแบ่งออกเป็นระยะต่างๆ ดังต่อไปนี้:
- เนื้องอกที่เติบโตช้าและค่อนข้างไม่ร้ายแรงโดยไม่มีอาการทางคลินิกที่ชัดเจน
- เนื้องอกในสมองชนิด "ขอบหยัก" ที่เติบโตช้าและค่อยๆ เปลี่ยนแปลงเป็นระยะที่ 3 ขึ้นไป
- เนื้องอกในสมองชนิดร้ายแรง
- ก้อนเนื้อในสมองชนิดร้ายแรงที่มีการเติบโตอย่างรวดเร็วและแพร่กระจายโดยมีพยากรณ์โรคที่ไม่ดี
ยิ่งระยะของมะเร็งต่ำลง โอกาสที่เนื้องอกที่ตัดออกจะแพร่กระจายและกลับมาเป็นซ้ำก็จะน้อยลง และโอกาสที่ผู้ป่วยจะหายขาดก็จะมากขึ้นด้วย อันตรายที่ยิ่งใหญ่ที่สุดเกิดจาก glioblastoma multiforme ซึ่งเป็นกระบวนการที่แยกความแตกต่างได้ต่ำและมีการเจริญเติบโตและการพัฒนาอย่างเข้มข้น [ 6 ]
รูปแบบที่เป็นไปได้และพบบ่อยที่สุดของเนื้องอกในสมอง:
- เนื้องอกสมองที่มีรอยโรคที่ก้านสมองและบริเวณพอนไทน์จะอยู่ในบริเวณที่สมองเชื่อมต่อกับไขสันหลัง เป็นจุดที่มีศูนย์ประสาทสำคัญที่ทำหน้าที่เกี่ยวกับระบบทางเดินหายใจ หัวใจ และการเคลื่อนไหว หากบริเวณนี้ได้รับความเสียหาย การทำงานของระบบการทรงตัวและการพูดก็จะได้รับผลกระทบ โดยมักตรวจพบในวัยเด็ก
- เนื้องอกในสมองส่งผลต่อเซลล์ประสาทเกลียที่ล้อมรอบเส้นประสาทตา พยาธิสภาพนี้ทำให้เกิดความบกพร่องทางสายตาและตาโปน โดยมักเกิดขึ้นกับเด็ก
- เนื้องอกในสมองชนิดเนื้องอกร้ายชนิดต่ำมีลักษณะเด่นคือมีการเจริญเติบโตช้า โดยมักพบในซีกสมองใหญ่และสมองน้อย โดยมักพบในคนหนุ่มสาว (วัยรุ่นและผู้ใหญ่ตอนต้นอายุประมาณ 20 ปี)
- มะเร็งกาวที่คอร์ปัส คัลโลซัมเป็นลักษณะเฉพาะของบุคคลในช่วงวัย 40 ถึง 60 ปี โดยส่วนใหญ่มักเกิดจากมะเร็งกาวในสมอง
- ก้อนเนื้อในสมองของไคแอสมาจะอยู่เฉพาะที่บริเวณรอยต่อของตา จึงมักมาพร้อมกับอาการสายตาสั้น การสูญเสียลานสายตา โรคน้ำในสมองอุดตัน และความผิดปกติของระบบประสาทต่อมไร้ท่อ ก้อนเนื้อในสมองอาจเกิดขึ้นได้ในทุกวัย แต่ส่วนใหญ่มักเกิดขึ้นกับผู้ป่วยโรคเส้นประสาทไฟโบรมาโตซิสชนิดที่ 1
ภาวะแทรกซ้อนและผลกระทบ
เนื้องอกในสมองที่มีความร้ายแรงน้อย (เกรด I-II ร้ายแรงมาก เช่น astrocytoma, oligoastrocytoma, oligodendroglioma, pleomorphic xanthoastrocytoma เป็นต้น) และร้ายแรงมาก (เกรด III-IV - glioblastoma, anaplastic oligodendroglioma, oligoastrocytoma และ astrocytoma) เนื้องอกในสมองเกรด IV ถือเป็นมะเร็งโดยเฉพาะ
เนื้องอกในก้านสมองมีแนวโน้มการรักษาที่ไม่ดีนัก เนื่องจากเนื้องอกส่งผลต่อบริเวณสมอง ซึ่งเป็นบริเวณที่เส้นประสาทที่สำคัญที่สุดระหว่างสมองกับแขนขาอยู่รวมกัน เนื้องอกแม้เพียงเล็กน้อยในบริเวณนี้ก็อาจทำให้ผู้ป่วยมีอาการแย่ลงอย่างรวดเร็วและอาจเป็นอัมพาตได้
ผลกระทบที่เกิดขึ้นกับบริเวณสมองส่วนอื่นๆ ก็ไม่เลวร้ายไปกว่ากัน โดยส่วนใหญ่มักเป็นเนื้องอกของเปลือกสมอง ซึ่งไม่ทำให้ผู้ป่วยมีโอกาสมีชีวิตอยู่ได้นานแม้จะได้รับการรักษาแล้วก็ตาม โดยส่วนใหญ่มักทำได้เพียงเลื่อนการเสียชีวิตออกไปเท่านั้น
ตามสถิติทางการแพทย์ อัตราการรอดชีวิต 5 ปีมักอยู่ที่ 10-20% เท่านั้น แม้ว่าตัวเลขเหล่านี้จะขึ้นอยู่กับทั้งระดับของความร้ายแรง ตำแหน่งที่แน่นอน และปริมาณของการผ่าตัดที่ทำเป็นหลักก็ตาม หลังจากกำจัดจุดที่เป็นพยาธิวิทยาออกหมดแล้ว อัตราการรอดชีวิตจะเพิ่มขึ้นอย่างมาก (บางครั้งอาจสูงถึง 50%) การขาดการรักษาหรือความเป็นไปไม่ได้ในการรักษา (ด้วยเหตุผลบางประการ) อาจทำให้ผู้ป่วยเสียชีวิตได้อย่างแน่นอน
เนื้องอกเซลล์เกลียชนิดร้ายแรงส่วนใหญ่สามารถแทรกซึมเข้าสู่เนื้อเยื่อสมองและกลายเป็นเนื้อร้ายได้ภายในเวลาหลายปี
ผู้เชี่ยวชาญมองว่าความเสี่ยงที่มะเร็งกาวเนื้อสมองจะกลับมาเป็นซ้ำนั้น "มีโอกาสเกิดขึ้นได้สูง" อย่างไรก็ตาม ไม่ควรละเลยการรักษา สิ่งสำคัญคือต้องทำให้คุณภาพชีวิตดีขึ้นให้นานที่สุด
เนื้องอกในสมองที่กลับมาเป็นซ้ำมักจะมีการพยากรณ์โรคที่แย่กว่าเนื้องอกหลัก อย่างไรก็ตาม โปรโตคอลการรักษาสมัยใหม่ที่อิงตามการศึกษาการเพิ่มประสิทธิภาพการรักษา มักจะให้ผลลัพธ์ที่ดีเพียงพอสำหรับผู้ป่วย แม้กระทั่งกับเนื้องอกร้ายแรง
ผลลัพธ์ที่เป็นไปได้หลังการทำเคมีบำบัด:
- ผอมแห้ง ผอมแห้ง โรคระบบย่อยอาหาร โรคในช่องปาก;
- ระบบประสาทส่วนกลางมีความตื่นเต้นมากขึ้น อ่อนแรง;
- อาการเสื่อมของการได้ยิน หูอื้อ และเสียงดังในหู;
- อาการชัก, โรคซึมเศร้า;
- วิกฤตความดันโลหิตสูง การเปลี่ยนแปลงรูปแบบเลือด
- ภาวะไตวาย;
- เกิดอาการแพ้ ผมร่วง มีจุดด่างดำตามร่างกาย
หลังจากการเคมีบำบัด ผู้ป่วยจะสังเกตเห็นว่าระบบภูมิคุ้มกันลดลงอย่างเห็นได้ชัด ซึ่งอาจทำให้เกิดโรคติดเชื้อต่างๆ ได้
การวินิจฉัย ของก้อนเนื้อในสมอง
อาจสงสัยเนื้องอกในสมองได้จากสัญญาณดังต่อไปนี้:
- ผู้ป่วยมีอาการชักเฉพาะที่หรือชักทั้งตัว ซึ่งเป็นลักษณะเฉพาะของตำแหน่งในเปลือกสมองของเนื้องอกและการพัฒนาที่ช้า อาการชักแบบ Epi-seizures พบในผู้ป่วยที่เป็นเนื้องอกของเซลล์เกลียระดับต่ำร้อยละ 80 และในผู้ป่วยที่เป็นเนื้องอกของเซลล์เกลียระดับสูงร้อยละ 30
- ความดันในกะโหลกศีรษะที่สูงขึ้นเป็นลักษณะเฉพาะของก้อนเนื้อที่อยู่ในกลีบหน้าผากและกลีบข้างขวา ความผิดปกติของการไหลเวียนเลือดและแอลกอฮอล์ที่เกี่ยวข้องกับความดันในกะโหลกศีรษะที่สูงจะทำให้เกิดอาการปวดศีรษะอย่างต่อเนื่องและเพิ่มขึ้น คลื่นไส้ อาเจียน การมองเห็นผิดปกติ ง่วงนอน มีอาการบวมของเส้นประสาทตา เส้นประสาทที่เบี่ยงเบนอัมพาต ความดันในกะโหลกศีรษะที่สูงขึ้นจนถึงค่าวิกฤตอาจนำไปสู่อาการโคม่าและเสียชีวิตได้ สาเหตุอื่นของความดันในกะโหลกศีรษะที่สูงคือภาวะโพรงสมองคั่งน้ำ
- ผู้ป่วยมีภาพโฟกัสที่โตขึ้น ในกลุ่มอาการเหนือเทนโทเรียล ทรงกลมสั่งการและทรงกลมรับความรู้สึกจะถูกรบกวน สายตาสั้น ภาวะพูดไม่ได้ และความผิดปกติทางการรับรู้จะรุนแรงขึ้น
หากแพทย์สงสัยว่ามีเนื้องอกในสมอง ควรทำ MRI ร่วมกับหรือโดยไม่ใช้สารทึบแสง (แกโดลิเนียม) เพื่อหาตำแหน่ง ขนาด และลักษณะเพิ่มเติมของเนื้องอก หากไม่สามารถสร้างภาพด้วยคลื่นแม่เหล็กไฟฟ้าได้ จะทำการตรวจเอกซเรย์คอมพิวเตอร์ และใช้การสเปกโตรสโคปีด้วยคลื่นแม่เหล็กไฟฟ้าเพื่อแยกความแตกต่าง แม้ว่าวิธีการวินิจฉัยเหล่านี้จะให้ข้อมูลที่มีประโยชน์ แต่การวินิจฉัยขั้นสุดท้ายจะทำได้หลังจากยืนยันทางเนื้อเยื่อวิทยาแล้วเท่านั้นระหว่างการตัดเนื้องอกออก
จากเกณฑ์ข้างต้น ขอแนะนำให้เริ่มการวินิจฉัยโดยซักประวัติอย่างละเอียด ประเมินสถานะทางระบบประสาทและร่างกาย และสถานะการทำงาน จากนั้นจึงประเมินสถานะทางระบบประสาทควบคู่ไปกับการพิจารณาความผิดปกติทางสติปัญญาและความจำที่อาจเกิดขึ้น
การทดสอบในห้องปฏิบัติการที่แนะนำ:
- การตรวจเลือดทางคลินิกทั่วไปอย่างเต็มรูปแบบ
- แผงเคมีในเลือดทั้งหมด
- การตรวจปัสสาวะ;
- การศึกษาการแข็งตัวของเลือด;
- การวิเคราะห์เครื่องหมายมะเร็ง (AFP, beta-hCG, LDH - มีความเกี่ยวข้องหากสงสัยว่ามีรอยโรคในบริเวณไพเนียล)
เพื่อชี้แจงจุดพยากรณ์ในผู้ป่วย glioblastoma และ anaplastic astrocytoma เราจึงประเมินการกลายพันธุ์ของยีน IDH1|2-1 และการเมทิลเลชันของยีน MGMT ในผู้ป่วย oligodendroglioma และ oligoastrocytoma เราจะพิจารณา codlelation ของ 1p|19q
การวินิจฉัยด้วยเครื่องมือนั้นจะทำโดยการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าของสมอง (บางครั้งอาจรวมถึงไขสันหลังด้วย) โดย MRI จะทำในสามส่วนโดยใช้โหมดมาตรฐาน T1-2, FLAIR และ T1 พร้อมคอนทราสต์
เมื่อมีข้อบ่งชี้ จะมีการอัลตราซาวนด์ของเครือข่ายหลอดเลือด การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าแบบทำงานของส่วนการเคลื่อนไหวและการพูด รวมถึงการตรวจหลอดเลือด การสเปกโตรสโคปี การตรวจหลอดเลือดด้วย MRI และการไหลเวียนของเลือด
การสอบสวนเพิ่มเติมอาจรวมถึง:
- การตรวจคลื่นไฟฟ้าสมองของสมอง;
- ปรึกษาหารือกับแพทย์ศัลยกรรมประสาท, แพทย์ผู้เชี่ยวชาญด้านมะเร็ง, แพทย์รังสีวิทยา, จักษุแพทย์, แพทย์รังสีวิทยา
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคจำเป็นต้องดำเนินการกับโรคที่ไม่ใช่เนื้องอก โดยเฉพาะอย่างยิ่งเลือดออกที่เกิดจากหลอดเลือดแดง-หลอดเลือดดำผิดปกติหรือหลอดเลือดแดงผิดปกติ รวมไปถึงกระบวนการทำลายไมอีลินของเนื้องอกเทียม โรคอักเสบ (โรคทอกโซพลาสโมซิส ฝีในสมอง เป็นต้น)
นอกจากนี้ ยังแยกความแตกต่างระหว่างโฟกัสเนื้องอกหลักและการแพร่กระจายของระบบประสาทส่วนกลาง
ด้วยความสามารถในการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าที่ทันสมัย ทำให้สามารถดำเนินการวินิจฉัยได้อย่างแม่นยำเพียงพอที่จะค้นหาที่มาของจุดโฟกัสหลักในระบบประสาทส่วนกลาง MRI ของสมองทำได้โดยใช้หรือไม่ใช้สารทึบแสง ในโหมด T1, T2 FLAIR โดยใช้ภาพฉายสามภาพ หรือภาพตัดบางในรูปแบบฉายแกน (โหมด SPGR) วิธีการวินิจฉัยเหล่านี้ช่วยให้ระบุตำแหน่ง ขนาด ลักษณะโครงสร้างของเนื้องอก ความสัมพันธ์กับเครือข่ายหลอดเลือด และบริเวณใกล้เคียงของสมองได้อย่างแม่นยำ
นอกจากนี้ อาจทำการตรวจ CT (แบบมีหรือไม่มีสารทึบแสง) การตรวจหลอดเลือดด้วย CT (การตรวจหลอดเลือดด้วย MR) การตรวจหลอดเลือดด้วย MR การตรวจการไหลเวียนของเลือดด้วย MR หรือ CT เป็นส่วนหนึ่งของการวินิจฉัยแยกโรค การตรวจ CT/PET ของสมองโดยใช้เมทไธโอนีน โคลีน ไทโรซีน และกรดอะมิโนอื่นๆ จะใช้เมื่อมีข้อบ่งชี้
การรักษา ของก้อนเนื้อในสมอง
การบำบัดเฉพาะทางประกอบด้วยการผ่าตัด การให้เคมีบำบัด และการฉายรังสี หากเป็นไปได้ จำเป็นต้องทำการผ่าตัดเนื้องอกออกให้หมดทั้งก้อน ซึ่งจะทำให้บรรเทาอาการได้อย่างรวดเร็วและยืนยันการวินิจฉัยทางเนื้อเยื่อวิทยาได้
การฉายรังสีมีผลดีต่อการเพิ่มอายุขัยของผู้ป่วย โดยจะฉายรังสีปริมาณรวม 58 ถึง 60 Gy แบ่งเป็นปริมาณรังสีแต่ละครั้ง 1.8-2 Gy เป็นมาตรฐาน โดยจะฉายรังสีบริเวณเนื้องอกโดยจับบริเวณรอบๆ เนื้องอกได้ไม่เกิน 3 ซม. การรักษาด้วยรังสีเป็นที่ยอมรับมากกว่าการรักษาด้วยรังสีภายใน ในบางกรณี แนะนำให้ใช้วิธีการผ่าตัดด้วยรังสี ซึ่งประกอบด้วยการฉายรังสีด้วย Gamma Knife หรือคันเร่งเชิงเส้น รวมถึงการบำบัดด้วยโบรอนที่จับนิวตรอน
ความต้องการเคมีบำบัดเสริมยังคงเป็นที่ถกเถียงกัน ในบางกรณี การเตรียมไนโตรโซยูเรียช่วยให้ผู้ป่วยมีอายุขัยนานขึ้นถึงหนึ่งปีครึ่ง แต่ผลบางอย่างของการใช้เคมีบำบัดดังกล่าวกลับเป็นลบ ปัจจุบัน มีการใช้สารที่ทำลายเซลล์ การบำบัดก่อนการฉายรังสี ยาผสม เคมีบำบัดเข้าหลอดเลือดแดง หรือเคมีบำบัดขนาดสูงร่วมกับการปลูกถ่ายเซลล์ต้นกำเนิดเพิ่มเติม
โดยทั่วไปการรักษาเนื้องอกในสมองให้ประสบความสำเร็จ จำเป็นต้องใช้แนวทางที่ครอบคลุมมาก ซึ่งขอบเขตการรักษาขึ้นอยู่กับตำแหน่งและระดับความร้ายแรงของก้อนเนื้อ ขนาดของก้อนเนื้อ และสุขภาพทั่วไปของผู้ป่วย
การผ่าตัดมักจะไม่ค่อยใช้กับเนื้องอกในสมองของก้านสมอง ข้อห้ามหลักในการผ่าตัดคือต้องตัดเนื้องอกออกให้ใกล้ส่วนสำคัญ ในบางกรณี อาจใช้การผ่าตัดเอาเนื้องอกในสมองของลำต้นสมองออกได้โดยใช้เทคนิคไมโครเซอร์เจอรีร่วมกับเคมีบำบัดก่อนและหลังการผ่าตัด การผ่าตัดดังกล่าวมีความซับซ้อนมากและต้องได้รับคุณสมบัติพิเศษจากศัลยแพทย์ระบบประสาท
การผ่าตัดด้วยรังสี โดยเฉพาะการผ่าตัดแบบ stereotactic ที่ใช้การฉายรังสีในปริมาณสูงนั้นค่อนข้างมีประสิทธิภาพ การใช้เทคนิคดังกล่าวในระยะเริ่มต้นของการพัฒนาเนื้องอกบางครั้งอาจช่วยให้ผู้ป่วยหายจากโรคได้นานขึ้นหรืออาจถึงขั้นรักษาให้หายขาดได้
การฉายรังสีมักทำร่วมกับเคมีบำบัด ซึ่งช่วยเพิ่มประสิทธิภาพของการแทรกแซงและลดภาระการฉายรังสี ในเนื้องอกในสมอง ยาป้องกันมะเร็งบางชนิดไม่ได้ผลในการรักษา จึงต้องสั่งจ่ายยาแยกกัน และปรับใบสั่งยาหากจำเป็น
เพื่อลดอาการปวดและลดความดันในกะโหลกศีรษะ โดยไม่คำนึงถึงการรักษาหลัก จะมีการกำหนดให้รักษาตามอาการ โดยเฉพาะยาคอร์ติโคสเตียรอยด์ ยาแก้ปวด ยาระงับประสาท
ยารักษาโรค
ยาคอร์ติโคสเตียรอยด์มีผลต่ออาการบวม ลดความรุนแรงของอาการทางระบบประสาทได้หลายวัน อย่างไรก็ตาม เนื่องจากมีผลข้างเคียงหลายอย่างและมีความเสี่ยงต่อการเกิดปฏิกิริยากับยาเคมีบำบัดที่ไม่พึงประสงค์มากขึ้น จึงต้องใช้สเตียรอยด์ในขนาดที่มีผลน้อยที่สุด และควรหยุดใช้โดยเร็วที่สุด (เช่น หลังการผ่าตัด)
ยากันชักถูกใช้เป็นระบบเป็นมาตรการป้องกันรองในผู้ป่วยที่เคยมีอาการชักมาก่อน ยาเหล่านี้อาจทำให้เกิดอาการไม่พึงประสงค์ร้ายแรงและอาจมีปฏิกิริยากับยาเคมีบำบัดได้
ยาป้องกันการแข็งตัวของเลือดมีความเกี่ยวข้องอย่างยิ่งในระยะหลังการผ่าตัด เนื่องจากความเสี่ยงในการเกิดภาวะหลอดเลือดดำอุดตันในก้อนเนื้อในสมองนั้นค่อนข้างสูง (สูงถึง 25%)
คาดว่าจะมีผลดีจากการใช้ยาต้านอาการซึมเศร้าและยาคลายความวิตกกังวล การใช้เมทิลเฟนิเดต 10-30 มก./วัน แบ่งเป็น 2 ขนาด มักช่วยเพิ่มความสามารถทางปัญญา ปรับปรุงคุณภาพชีวิต และรักษาความสามารถในการทำงาน
อาการทางระบบประสาทและอาการบวมน้ำในสมอง (ปวดศีรษะ สติสัมปชัญญะผิดปกติ) สามารถกำจัดได้ด้วยยาคอร์ติโคสเตียรอยด์ โดยเฉพาะเพรดนิโซโลนหรือเดกซาเมทาโซน |
แผนการและปริมาณคอร์ติโคสเตียรอยด์จะถูกเลือกเป็นรายบุคคล โดยจะเลือกขนาดยาที่มีผลน้อยที่สุด เมื่อสิ้นสุดการรักษา จะค่อยๆ ลดปริมาณยาลง |
ให้ใช้คอร์ติโคสเตียรอยด์ร่วมกับยาป้องกันทางเดินอาหาร เช่น ยาบล็อกโปรตอนปั๊ม หรือยาบล็อกฮีสตามีน H2 |
ยาขับปัสสาวะ (ฟูโรเซไมด์, แมนนิทอล) ถูกกำหนดให้ใช้เพื่อรักษาอาการบวมอย่างรุนแรงและการเคลื่อนตัวของโครงสร้างสมอง โดยใช้ร่วมกับยาคอร์ติโคสเตียรอยด์ |
ในกรณีของอาการชักแบบชักกระตุก (รวมถึงประวัติการชัก) หรืออาการคล้ายโรคลมบ้าหมูจากการตรวจคลื่นไฟฟ้าสมอง แพทย์จะสั่งจ่ายยากันชักเพิ่มเติม ยากันชักไม่ได้รับการสั่งจ่ายเพื่อวัตถุประสงค์ในการป้องกัน |
ผู้ป่วยที่มีข้อบ่งชี้ในการให้เคมีบำบัด ควรรับประทานยากันชักที่ไม่ส่งผลต่อการทำงานของเอนไซม์ในตับ ยาที่ควรรับประทาน: ลาโมไตรจีน กรดวัลโพรอิก เลเวติราเซตาม ไม่ควรใช้: คาร์บามาเซพีน ฟีโนบาร์บิทัล |
อาการปวดศีรษะจากก้อนเนื้อในสมองสามารถรักษาได้ด้วยการรักษาด้วยคอร์ติโคสเตียรอยด์ |
สำหรับอาการปวดศีรษะบางกรณี อาจใช้ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์หรือทรามาดอล |
หากผู้ป่วยรับประทานยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ ควรหยุดรับประทานยาก่อนการผ่าตัดไม่กี่วัน เพื่อลดความเสี่ยงในการเกิดเลือดออกระหว่างการผ่าตัด |
สำหรับอาการปวดบางกรณี อาจแนะนำให้ใช้ยาแก้ปวดกลุ่มยาเสพติด เช่น Fentanyl หรือ Trimeperidine |
เพื่อป้องกันเส้นเลือดอุดตันในปอดตั้งแต่วันที่ 3 หลังผ่าตัด แพทย์จะสั่งให้ใช้เฮปารินที่มีมวลโมเลกุลต่ำ โดยเฉพาะอย่างยิ่ง อีโนซาพารินโซเดียม หรือ นาโดรพารินแคลเซียม |
หากผู้ป่วยได้รับยาป้องกันการแข็งตัวของเลือดหรือยาป้องกันการรวมตัวของเลือดอย่างเป็นระบบ ผู้ป่วยจะถูกโอนไปยังเฮปารินที่มีมวลโมเลกุลต่ำไม่เกิน 1 สัปดาห์ก่อนการผ่าตัด โดยจะต้องหยุดยาก่อน 1 วันก่อนการผ่าตัด และให้กลับมาใช้อีกครั้ง 24-48 ชั่วโมงหลังการผ่าตัด |
หากผู้ป่วยมะเร็งกาวเนื้อสมองมีลิ่มเลือดอุดตันหลอดเลือดดำบริเวณขาส่วนล่าง จะต้องรักษาด้วยยาป้องกันการแข็งตัวของเลือดโดยตรง ทั้งนี้ ยังไม่ตัดความเป็นไปได้ในการใส่ตัวกรอง CAVA ออกไป |
เคมีบำบัดสำหรับเนื้องอกในสมองชนิดร้ายแรง
แผนการรักษาด้วยเคมีบำบัดพื้นฐานเพื่อป้องกันเนื้องอกในสมอง ได้แก่:
- โลมัสทีน 100 มก./ม.² ในวันที่ 1 วินคริสทีน 1.5 มก./ม.² ในวันที่ 1 และวันที่ 8 โปรคาร์บาซีน 70 มก./ม.² ตั้งแต่วันที่ 8 ถึงวันที่ 21 ทุก ๆ 6 สัปดาห์
- โลมัสทีน 110 มก./ม.² ทุก 6 สัปดาห์
- เทโมโซโลไมด์ 5/23 150 ถึง 200 มก./ม.² จากวันแรกถึงวันที่ห้า ทุก 28 วัน
- เทโมโซโลไมด์เป็นส่วนหนึ่งของการรักษาด้วยเคมีรังสี 75 มก./ม.² ในแต่ละวันที่มีการฉายรังสี
- เทโมโซโลไมด์ร่วมกับซิสแพลตินหรือคาร์โบแพลติน (80 มก./ม.²) และเทโมโซโลไมด์ 150-200 มก./ม.² ในวันที่ 1 ถึง 5 ทุก 4 สัปดาห์
- เทโมโซโลไมด์ 7/7 ที่ 100 มก./ม.² ในวันที่ 1-8 และ 15-22 ของหลักสูตร โดยทำซ้ำทุก ๆ สี่สัปดาห์
- เบวาซิซูแมบ 5 ถึง 10 มก./กก. ในวันที่ 1 และ 15 และไอริโนเทแคน 200 มก./ม.² ในวันที่ 1 และ 15 ซ้ำทุก 4 สัปดาห์
- เบวาซิซูแมบ 5 ถึง 10 มก./กก. ในวันที่หนึ่ง สิบห้า และยี่สิบเก้า และโลมัสทีน 90 มก./ม.² ในวันที่หนึ่ง ทุก ๆ หกสัปดาห์
- เบวาซิซูแมบ 5 ถึง 10 มก./กก. ในวันที่ 1 และ 15 โลมัสทีน 40 มก. ในวันที่ 1, 8, 15 และ 22 ซ้ำทุก 6 สัปดาห์
- เบวาซิซูแมบ 5 ถึง 10 มก./กก. ในวันที่ 1 และ 15 ซ้ำทุก 4 สัปดาห์
ในหลายกรณี ยาที่ยับยั้งการเติบโตของเซลล์เนื้องอกสามารถยับยั้งการเติบโตของเซลล์เนื้องอกได้สำเร็จ แต่จะไม่แสดงความจำเพาะต่อเนื้อเยื่อและอวัยวะที่แข็งแรง ดังนั้น ผู้เชี่ยวชาญจึงได้ระบุข้อห้ามหลายประการที่ไม่สามารถใช้เคมีบำบัดเนื้องอกในสมองได้:
- ความไวของแต่ละบุคคลมากเกินไปต่อสารป้องกันเคมีบำบัด
- การเสื่อมถอยของการทำงานของหัวใจ ไต ตับ
- ภาวะเม็ดเลือดในไขกระดูกลดลง
- ปัญหาการทำงานของต่อมหมวกไต
การให้เคมีบำบัดต้องใช้ความระมัดระวังอย่างยิ่ง:
- ผู้ป่วยที่มีภาวะหัวใจเต้นผิดจังหวะอย่างรุนแรง
- ผู้ป่วยโรคเบาหวาน;
- สำหรับการติดเชื้อไวรัสเฉียบพลัน;
- แก่ผู้ป่วยสูงอายุ;
- ผู้ป่วยโรคพิษสุราเรื้อรัง (chronic alcohol intoxication)
ผลข้างเคียงที่ร้ายแรงที่สุดของยาป้องกันเคมีบำบัดคือความเป็นพิษ ยาที่ยับยั้งการทำงานของเซลล์เม็ดเลือดจะเข้าไปรบกวนการทำงานของเซลล์เม็ดเลือดและทำให้องค์ประกอบของเซลล์เปลี่ยนไป ส่งผลให้เกล็ดเลือดและเม็ดเลือดแดงลดลงและเกิดภาวะโลหิตจาง
ก่อนที่จะสั่งยาเคมีบำบัดให้กับผู้ป่วย แพทย์จะพิจารณาถึงระดับความเป็นพิษของยาและภาวะแทรกซ้อนที่อาจเกิดขึ้นหลังการใช้ยาเสมอ แพทย์ผู้เชี่ยวชาญจะคอยติดตามการใช้ยาเคมีบำบัดอย่างใกล้ชิดและตรวจเลือดเป็นประจำ
ผลที่อาจเกิดขึ้นจากการบำบัดแบบไซโตสแตติก:
- ผอมแห้ง, ผอมซูบ;
- กลืนอาหารลำบาก เยื่อเมือกแห้ง โรคปริทันต์ โรคอาหารไม่ย่อย;
- ความไม่มั่นคงของระบบประสาทส่วนกลาง โรคซึมเศร้าสองขั้ว อาการชัก อาการอ่อนแรง
- ความเสื่อมของการทำงานของการได้ยิน
- ความดันโลหิตสูงขึ้นจนเกิดภาวะวิกฤตความดันโลหิตสูงได้;
- ภาวะเกล็ดเลือดต่ำ เม็ดเลือดแดง เม็ดเลือดขาว มีเลือดออกมาก เลือดออกภายในและภายนอก
- ภาวะไตวาย;
- กระบวนการก่อภูมิแพ้;
- ผมร่วง มีรอยหมองคล้ำเพิ่มขึ้น
หลังจากได้รับเคมีบำบัดแล้ว ผู้ป่วยจะมีความเสี่ยงต่อการเกิดโรคติดเชื้อเพิ่มมากขึ้น และมักมีอาการปวดกล้ามเนื้อและข้อ
เพื่อลดความเสี่ยงของผลข้างเคียงหลังเคมีบำบัด จำเป็นต้องมีการกำหนดมาตรการฟื้นฟูเพิ่มเติม ซึ่งมีวัตถุประสงค์เพื่อฟื้นฟูจำนวนเม็ดเลือดให้เป็นปกติ ทำให้กิจกรรมทางหัวใจและหลอดเลือดคงที่ และสถานะทางระบบประสาทกลับเป็นปกติ จำเป็นต้องมีการสนับสนุนทางจิตใจที่เพียงพอ
การรักษาด้วยการผ่าตัด
การผ่าตัดจะดำเนินการเพื่อเอาจุดโฟกัสของเนื้องอกออกให้ได้มากที่สุด ซึ่งจะช่วยลดความดันภายในกะโหลกศีรษะ ลดความไม่เพียงพอของระบบประสาท และจัดเตรียมวัสดุชีวภาพที่จำเป็นสำหรับการวิจัย
- การผ่าตัดจะดำเนินการในแผนกหรือคลินิกศัลยกรรมประสาทเฉพาะทางซึ่งมีผู้เชี่ยวชาญที่มีประสบการณ์ในการแทรกแซงมะเร็งประสาท
- ศัลยแพทย์จะทำการเข้าถึงบริเวณที่สงสัยว่ามีก้อนเนื้อในสมองโดยใช้การเจาะกระดูกพลาสติก
- หากเนื้องอกตั้งอยู่ในบริเวณหรือทางเดินของระบบสั่งการ หรืออยู่ในนิวเคลียส หรือตามเส้นประสาทสมอง จะใช้การตรวจติดตามทางประสาทสรีรวิทยาระหว่างผ่าตัด
- ระบบนำทางประสาท การนำทางด้วยการเรืองแสงระหว่างผ่าตัดด้วยกรด 5-อะมิโนเลวูเลนิกเป็นที่ต้องการเพื่อการกำจัดเนื้องอกให้ได้ประสิทธิภาพสูงสุด
- หลังการแทรกแซง จะมีการทำ CT หรือ MRI ควบคุม (โดยมีหรือไม่มีการฉีดสารทึบแสง) ในวันที่ 1-2
หากไม่สามารถผ่าตัดตัดเนื้องอกในสมองได้ หรือในตอนแรกวินิจฉัยว่าไม่สะดวก หรือสงสัยว่าเป็นมะเร็งต่อมน้ำเหลืองที่ระบบประสาทส่วนกลาง จะมีการตรวจชิ้นเนื้อ (แบบเปิด แบบสเตอริโอแทกติก แบบมีการติดตามการนำทาง เป็นต้น) |
ผู้ป่วยที่มีโรคก้อนเนื้อในสมองจะได้รับการยืนยันด้วยการตรวจชิ้นเนื้อแบบสเตอริโอแทกติก เนื่องจากวิธีการรักษาส่วนใหญ่ขึ้นอยู่กับภาพทางเนื้อเยื่อวิทยา |
ในบางสถานการณ์ เช่น ในผู้ป่วยสูงอายุ ในกรณีที่มีอาการผิดปกติทางระบบประสาทร้ายแรง ในกรณีที่มีก้อนเนื้อในสมองที่ลำตัวและส่วนสำคัญอื่นๆ การรักษาจะได้รับการวางแผนโดยพิจารณาจากอาการและข้อมูลภาพหลังจากการปรึกษาหารือกับแพทย์ทั่วไป |
แนะนำให้ผู้ป่วยที่มีเนื้องอกแอสโตรไซโตมาแบบพิลอยด์ ตลอดจนเนื้องอกของก้านสมองที่เป็นก้อน และเนื้อเยื่อที่หลุดออกมาภายนอกเข้ารับการผ่าตัดหรือการตรวจชิ้นเนื้อแบบเปิด |
ผู้ป่วยที่มีเนื้องอกในสมองแบบกระจายและเนื้องอกแบบกระจายอื่นๆ ของลำตัว จะได้รับการรักษาด้วยการฉายรังสีและการรักษาด้วยยาต้านเนื้องอก ไม่จำเป็นต้องมีการตรวจยืนยันในกรณีดังกล่าว |
ผู้ป่วยเนื้องอกสมองแบบอัมพาตครึ่งล่างจะต้องเข้ารับการตรวจติดตามด้วยคลื่นแม่เหล็กไฟฟ้าและการตรวจติดตามทางคลินิกอย่างเป็นระบบหลังจากเอาไส้เลื่อนน้ำในสมองออก หากเนื้องอกแสดงสัญญาณการเติบโต จะต้องเอาออกด้วยการฉายรังสีเพิ่มเติม |
เมื่อทำการผ่าตัดบางส่วนหรือการตรวจชิ้นเนื้อของมะเร็งกาวเนื้อสมองระดับต่ำ ผู้ป่วยที่มีปัจจัยเสี่ยงสองอย่างหรือมากกว่านั้นจะต้องได้รับการรักษาด้วยการฉายรังสีและ/หรือเคมีบำบัด |
การผ่าตัดตัดออกทั้งหมดเป็นสิ่งจำเป็นสำหรับผู้ป่วยที่เป็นเนื้องอกเซลล์ยักษ์ใต้เยื่อบุช่องท้อง |
เอเวอโรลิมัสถูกกำหนดให้ใช้ในการรักษาเนื้องอกเซลล์ยักษ์ชนิด subependymal ที่แพร่กระจาย |
ควรเอาเนื้องอกแอสโตรไซโตมา Piloid ออกด้วยการถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าหลังการผ่าตัดเพื่อชี้แจงคุณภาพของการตัดเนื้อเยื่อเนื้องอกออก |
ในมะเร็ง glioblastoma การบำบัดหลังผ่าตัด (การฉายรังสี + เคมีบำบัด) ควรรวมกับการใช้เทโมโซโลไมด์ |
ในโรคแอสโตรไซโตมาแบบอะนาพลาสติกหลังการผ่าตัด การรักษาด้วยรังสีร่วมกับยาอื่นๆ เป็นสิ่งที่แนะนำ โดยจะใช้โลมัสทีนและเทโมโซโลไมด์ |
ผู้ป่วยที่มีเนื้องอกโอลิโกเดนโดรไกลโอมาชนิดอะนาพลาสติกหรือโอลิโกแอสโตรไซโตมาจะได้รับการฉายรังสีและเคมีบำบัด (เทโมโซโลไมด์หรือพีซีวีเพียงอย่างเดียว) หลังการผ่าตัด |
ผู้ป่วยสูงอายุที่มีก้อนเนื้อมะเร็งในสมองจำนวนมากจะได้รับการฉายรังสีแบบแบ่งช่วง หรือให้การรักษาด้วยเทโมโซโลไมด์เป็นยาเดี่ยว |
ในกรณีที่ก้อนเนื้อในสมองกลับมาเป็นซ้ำ ผู้เชี่ยวชาญหลายคนจะหารือถึงความเป็นไปได้ของการผ่าตัดซ้ำและวิธีการรักษาต่อไป โดยแนวทางการรักษาที่ดีที่สุดสำหรับการเกิดซ้ำ ได้แก่ การผ่าตัดซ้ำ + การให้เคมีบำบัดแบบระบบ + การฉายรังสีซ้ำ + มาตรการบรรเทาทุกข์ หากเนื้องอกกลับมาเป็นซ้ำในบริเวณเล็กๆ เฉพาะที่ อาจใช้การผ่าตัดด้วยรังสี |
ยาที่เลือกใช้สำหรับการเจริญเติบโตของก้อนเนื้อในสมองที่กลับมาเป็นซ้ำคือ Temozolomide และ Bevacizumab |
การเกิดซ้ำของเนื้องอกโอลิโกเดนโดรไกลโอมาและเนื้องอกแอสโตรไซโตมาชนิดร้ายแรงเป็นข้อบ่งชี้สำหรับการรักษาด้วยเทโมโซโลไมด์ |
เนื้องอก xanthoastrocytoma แบบหลายรูปร่างจะถูกกำจัดออกโดยไม่ต้องใช้เคมีบำบัดเสริมที่จำเป็น |
ลักษณะเฉพาะอย่างหนึ่งของเนื้องอกในสมองคือความยากในการรักษาและการกำจัด ศัลยแพทย์มีเป้าหมายที่จะกำจัดเนื้อเยื่อของเนื้องอกออกให้หมดเท่าที่จะทำได้เพื่อชดเชยสภาพ ผู้ป่วยหลายรายสามารถปรับปรุงคุณภาพชีวิตและยืดชีวิตได้ แต่สำหรับเนื้องอกที่ร้ายแรงมาก การพยากรณ์โรคยังคงไม่ดี: มีแนวโน้มเพิ่มขึ้นที่จุดโฟกัสทางพยาธิวิทยาจะกลับมาเติบโตอีกครั้ง
โภชนาการสำหรับเนื้องอกในสมอง
การรับประทานอาหารสำหรับผู้ป่วยมะเร็งร้าย ถือเป็นเรื่องสำคัญที่หลายคนมักมองข้ามไป แต่ในขณะเดียวกัน การปรับเปลี่ยนอาหารก็ช่วยชะลอการเกิดเนื้องอกในสมองและเสริมสร้างภูมิคุ้มกันให้แข็งแรงขึ้นได้
พื้นที่หลักของการเปลี่ยนแปลงการรับประทานอาหาร:
- การทำให้กระบวนการเผาผลาญเป็นปกติ เสริมสร้างภูมิคุ้มกันให้แข็งแกร่ง
- การล้างพิษในร่างกาย;
- การเพิ่มประสิทธิภาพศักยภาพพลังงาน
- ดูแลให้อวัยวะและระบบต่างๆ ของร่างกายทำงานเป็นปกติในช่วงเวลาที่ยากลำบากเช่นนี้
การรับประทานอาหารอย่างมีเหตุผลและสมดุลเป็นสิ่งจำเป็นสำหรับผู้ป่วยมะเร็งระยะเริ่มต้นและผู้ป่วยมะเร็ง glioblastoma ระยะสุดท้าย การเลือกรับประทานอาหารอย่างพิถีพิถันจะช่วยให้สุขภาพโดยรวมดีขึ้น ฟื้นฟูเนื้อเยื่อที่เสียหาย ซึ่งมีความสำคัญอย่างยิ่งเมื่อต้องรับการรักษาด้วยเซลล์มะเร็งและการฉายรังสี ความสมดุลของสารอาหารและกระบวนการเผาผลาญที่เหมาะสมช่วยป้องกันการเกิดจุดติดเชื้อ ปิดกั้นปฏิกิริยาอักเสบ และป้องกันไม่ให้ร่างกายอ่อนล้า
อาหารและเครื่องดื่มต่อไปนี้แนะนำสำหรับผู้ป่วยมะเร็งกาวสมอง:
- ผลไม้และผักที่มีสีแดง เหลือง ส้ม (มะเขือเทศ พีช แอปริคอท แครอท บีทรูท ผลไม้รสเปรี้ยว) ที่มีแคโรทีนอยด์ ซึ่งช่วยปกป้องเซลล์ที่แข็งแรงจากผลกระทบเชิงลบของการฉายรังสี
- กะหล่ำปลี (กะหล่ำดอก บร็อคโคลี่ กะหล่ำบรัสเซลส์) หัวไชเท้า มัสตาร์ด และผลิตภัณฑ์จากพืชอื่นๆ ที่มีอินโดล ซึ่งเป็นสารออกฤทธิ์ที่ช่วยต่อต้านปัจจัยทางเคมีและพิษที่ไม่พึงประสงค์
- ผักใบเขียว (ผักชีลาว ผักชีฝรั่ง ใบแดนดิไลออนอ่อน และใบตำแย รูบาร์บ อารูกลา ผักโขม) ถั่วเขียวและหน่อไม้ฝรั่ง ถั่วหน่อไม้ฝรั่ง และสาหร่าย (สาหร่ายทะเล สไปรูลินา คลอเรลลา)
- ชาเขียว;
- กระเทียม หัวหอม สับปะรด ซึ่งมีคุณสมบัติต้านเนื้องอกและล้างพิษ
- รำข้าว, ธัญพืช, ขนมปังโฮลวีท, ถั่วงอก, เมล็ดพืชและธัญพืชที่งอกแล้ว;
- องุ่นสีเข้ม ราสเบอร์รี่ สตรอว์เบอร์รี่และสตรอว์เบอร์รี่ บลูเบอร์รี่ แบล็กเบอร์รี่ ทับทิม ลูกเกด แบล็กเคอแรนต์ โรวันเบอร์รี่ บลูเบอร์รี่ ซีบัคธอร์น เชอร์รี่และผลไม้เบอร์รี่อื่น ๆ ที่มีสารต้านอนุมูลอิสระจากธรรมชาติที่ช่วยลดผลกระทบเชิงลบของอนุมูลอิสระ ไวรัสและสารก่อมะเร็ง
- ผลิตภัณฑ์นมไขมันต่ำ
คุณไม่ควรทานอาหารหนักๆ หรืออาหารที่มีไขมันมากจนเกินไปจนระบบย่อยอาหารและร่างกายต้องทำงานหนัก ควรเลือกน้ำผลไม้สดที่ทำเอง สมูทตี้ หรืออาหารขบเคี้ยว ควรเติมกรดไขมันโอเมก้า 3 เช่น น้ำมันปลา น้ำมันเมล็ดแฟลกซ์ หรือเมล็ดแฟลกซ์ ลงในอาหาร
ควรหลีกเลี่ยงน้ำตาลและขนมทั้งหมด แต่การเติมน้ำผึ้งหนึ่งช้อนชาและน้ำหนึ่งถ้วยก็ไม่เสียหาย ผลิตภัณฑ์จากผึ้งมีฤทธิ์ต้านการอักเสบ ต้านอนุมูลอิสระ และป้องกันเนื้องอกได้อย่างชัดเจน ข้อห้ามใช้น้ำผึ้งเพียงอย่างเดียวคือต้องแพ้ผลิตภัณฑ์
จากการรับประทานอาหารควรแยกออก:
- เนื้อสัตว์, น้ำมันหมู, เครื่องในสัตว์;
- เนย ผลิตภัณฑ์นมที่มีไขมัน
- เนื้อรมควัน ไส้กรอก เนื้อกระป๋อง และปลา;
- แอลกอฮอล์ในทุกรูปแบบ;
- ขนมหวาน ขนมอบ เค้กและขนมอบ ลูกอม และช็อกโกแลต
- อาหารสำเร็จรูป, อาหารจานด่วน, ขนมขบเคี้ยว;
- อาหารทอด
คุณควรบริโภคผัก ใบเขียว ผลไม้ และน้ำดื่มสะอาดให้เพียงพอในแต่ละวัน
ระหว่างการทำเคมีบำบัดและหลังจากนั้นสักระยะหนึ่ง คุณควรดื่มน้ำผักและผลไม้ที่ทำเอง กินคอทเทจชีสไขมันต่ำ นม และชีสที่ทำเอง สิ่งสำคัญคือต้องดื่มน้ำมากๆ แปรงฟันและบ้วนปากบ่อยๆ (ประมาณ 4 ครั้งต่อวัน)
อาหารที่เหมาะสมสำหรับผู้ป่วยเนื้องอกในสมอง:
- ผัดผักรวม;
- เครื่องเคียงและซุปที่ทำจากธัญพืช (ควรเป็นบัควีท ข้าวโอ๊ต ข้าว คูสคูส บัลเกอร์)
- ชีสเค้กนึ่ง, พุดดิ้ง, หม้อตุ๋น;
- ผักตุ๋นและอบ;
- สตูว์ ซุปผัก อาหารจานแรกและจานที่สองจากพืชตระกูลถั่ว (รวมถึงถั่วเหลือง) พาเต้ และซูเฟล่
- สมูทตี้ ชาเขียว ผลไม้แช่อิ่ม และของว่าง
การป้องกัน
หากบุคคลดำเนินชีวิตอย่างมีสุขภาพดี และญาติพี่น้องของเขาไม่มีผู้ป่วยโรคมะเร็ง ก็มีโอกาสสูงที่จะไม่เป็นเนื้องอกในสมองได้ ไม่มีวิธีป้องกันเนื้องอกดังกล่าวโดยเฉพาะ ดังนั้น แนวทางป้องกันหลักๆ คือการรับประทานอาหารให้เหมาะสม ออกกำลังกาย หลีกเลี่ยงพฤติกรรมที่ไม่ดี หลีกเลี่ยงอันตรายจากการทำงานและครัวเรือน
ผู้เชี่ยวชาญให้คำแนะนำง่ายๆ แต่มีประสิทธิผลหลายประการ:
- ดื่มน้ำบริสุทธิ์มากขึ้น หลีกเลี่ยงเครื่องดื่มโซดาที่มีน้ำตาล น้ำผลไม้บรรจุกล่อง เครื่องดื่มชูกำลัง และเครื่องดื่มแอลกอฮอล์
- หลีกเลี่ยงอันตรายจากการทำงานและครัวเรือน: การสัมผัสสารเคมี สารละลายที่กัดกร่อน และของเหลวน้อยลง
- พยายามปรุงอาหารด้วยการต้ม ตุ๋น อบ แต่อย่าทอด ควรเลือกอาหารโฮมเมดที่มีคุณภาพและดีต่อสุขภาพ
- คุณควรทานอาหารจากพืชเป็นส่วนใหญ่ รวมถึงผักใบเขียว ไม่ว่าจะเป็นช่วงใดของปีก็ตาม
- ปัจจัยลบอีกประการหนึ่งคือการมีน้ำหนักเกิน ซึ่งควรกำจัดออกไป การควบคุมน้ำหนักเป็นสิ่งสำคัญมากสำหรับสุขภาพโดยรวม
- ควรเลือกใช้น้ำมันพืชมากกว่าเนยและน้ำมันหมู
- หากเป็นไปได้ ควรเลือกผลิตภัณฑ์ที่เป็นมิตรต่อสิ่งแวดล้อม เนื้อสัตว์ที่ไม่ใช้ฮอร์โมน ผักและผลไม้ที่ไม่ใช้ไนเตรตและยาฆ่าแมลง ควรหลีกเลี่ยงเนื้อแดงโดยสิ้นเชิง
- อย่ารับประทานวิตามินรวมโดยไม่มีข้อบ่งชี้และในปริมาณมาก อย่ารับประทานยาใดๆ โดยไม่มีใบสั่งยาจากแพทย์ การซื้อยาเองมักเป็นอันตรายอย่างยิ่ง
- หากมีอาการน่าสงสัยควรไปพบแพทย์ โดยไม่ต้องรอให้สถานการณ์แย่ลง มีผลข้างเคียงหรือภาวะแทรกซ้อน
- ขนมและอาหารที่มีดัชนีน้ำตาลสูงถือเป็นส่วนประกอบที่ไม่พึงปรารถนาในอาหาร
- ยิ่งคนไข้ไปพบแพทย์เร็วเท่าไหร่ โอกาสหายขาดก็จะมีมากขึ้นเท่านั้น (และใช้ได้กับโรคเกือบทุกโรค รวมถึงมะเร็งกาวในสมองด้วย)
เพื่อป้องกันการเกิดเนื้องอก คุณต้องมีเวลาพักผ่อนและนอนหลับให้เพียงพอ หลีกเลี่ยงการบริโภคเครื่องดื่มแอลกอฮอล์มากเกินไป เน้นทานอาหารธรรมชาติที่มีคุณภาพ ลดการใช้เครื่องมือต่างๆ (โดยเฉพาะโทรศัพท์มือถือ)
โรคเนื้องอกมักเกิดขึ้นกับผู้สูงอายุและผู้สูงอายุ ดังนั้น การดูแลสุขภาพตนเองตั้งแต่อายุยังน้อยจึงเป็นสิ่งสำคัญ และไม่ควรกระตุ้นให้เกิดกระบวนการทางพยาธิวิทยาด้วยวิถีชีวิตและพฤติกรรมที่ไม่ดีต่อสุขภาพ
สาเหตุที่แท้จริงของโรคมะเร็งยังไม่ชัดเจน อย่างไรก็ตาม ปัจจัยบางอย่างอาจส่งผลต่อสภาพแวดล้อมและการทำงานที่ไม่เอื้ออำนวย เช่น การได้รับรังสีไอออไนซ์และคลื่นแม่เหล็กไฟฟ้า การเปลี่ยนแปลงของฮอร์โมน ไม่ควรอยู่กลางแดดเป็นเวลานานและสม่ำเสมอ ปล่อยให้อุณหภูมิโดยรอบเปลี่ยนแปลงกะทันหัน อยู่ในอ่างอาบน้ำหรือห้องซาวน่าจนร้อนเกินไป อาบน้ำอุ่นหรืออาบน้ำฝักบัวบ่อยๆ
คำถามอีกข้อ: จะป้องกันไม่ให้เนื้องอกในสมองกลับมาเป็นซ้ำหลังจากการรักษาที่ประสบความสำเร็จได้อย่างไร การเกิดเนื้องอกซ้ำเป็นภาวะแทรกซ้อนที่ซับซ้อนและเกิดขึ้นบ่อยครั้ง ซึ่งยากต่อการคาดเดาล่วงหน้า ผู้ป่วยควรเข้ารับการตรวจและตรวจสุขภาพเป็นประจำ พบแพทย์ผู้เชี่ยวชาญด้านมะเร็งและแพทย์ประจำอย่างน้อยปีละ 2 ครั้ง ใช้ชีวิตอย่างมีสุขภาพดี รับประทานอาหารที่มีประโยชน์และเป็นธรรมชาติ ออกกำลังกายอย่างพอเหมาะพอดี อีกเงื่อนไขหนึ่งคือ รักชีวิต มองโลกในแง่ดี มีทัศนคติเชิงบวกต่อความสำเร็จในทุกสถานการณ์ รวมถึงบรรยากาศที่เป็นมิตรในครอบครัวและที่ทำงาน ความอดทน และการสนับสนุนอย่างไม่มีเงื่อนไขจากคนใกล้ชิด
พยากรณ์
สภาพของสมองและลักษณะของก้อนเนื้อในสมองในขณะที่ตรวจพบนั้นส่งผลต่ออัตราการรอดชีวิตได้ไม่ต่างจากการรักษาที่ได้รับ สุขภาพโดยรวมของผู้ป่วยและอายุของผู้ป่วยจะดีขึ้นหากพยากรณ์โรคได้ดีขึ้น (ผู้ป่วยอายุน้อยจะพยากรณ์โรคได้ดีกว่า) ตัวบ่งชี้ที่สำคัญคือภาพทางเนื้อเยื่อวิทยาของเนื้องอก ดังนั้นก้อนเนื้อในสมองระดับต่ำจึงพยากรณ์โรคได้ดีกว่าก้อนเนื้อในสมองแบบผิดปกติ และยิ่งกว่านั้น ก้อนเนื้อในสมองแบบกลีโอบลาสโตมา (กระบวนการเนื้องอกที่เลวร้ายที่สุด) ก้อนเนื้อในสมองแบบแอสโตรไซโตมาจะพยากรณ์โรคได้แย่กว่าก้อนเนื้อในสมองแบบโอลิโกเดนโดรไกลโอมา
เนื้องอกร้ายในสมองตอบสนองต่อการรักษาได้ไม่ดีและมีอัตราการรอดชีวิตค่อนข้างต่ำ โดยอยู่ที่ 6 ถึง 5 ปี ในขณะเดียวกัน อายุขัยของเนื้องอกในสมองระดับต่ำอยู่ที่ประมาณ 1 ถึง 10 ปี
เนื้องอกร้ายในสมองมักไม่สามารถรักษาให้หายขาดได้ การรักษาโดยทั่วไปจะเน้นไปที่การลดอาการทางระบบประสาท (รวมถึงความผิดปกติทางการรับรู้) และการเพิ่มอายุขัยในขณะที่ยังคงรักษาคุณภาพชีวิตให้อยู่ในระดับสูงสุด การบำบัดตามอาการมักเน้นที่การฟื้นฟูสมรรถภาพ นอกจากนี้ การทำงานของนักจิตวิทยาก็มีความสำคัญเช่นกัน
ในช่วงทศวรรษที่ผ่านมา นักวิทยาศาสตร์ได้พัฒนาความเข้าใจเกี่ยวกับลักษณะของเนื้องอกในสมองและวิธีการรักษาให้ดีขึ้น นักวิทยาศาสตร์ควรดำเนินการเพิ่มเติมอีกมากเพื่อให้การพยากรณ์โรคมีประสิทธิภาพสูงสุด งานหลักของผู้เชี่ยวชาญในปัจจุบันมีดังนี้ เนื้องอกในสมองควรมีแผนการต่างๆ มากมายเพื่อขจัดปัญหาอย่างมีประสิทธิภาพในครั้งเดียว ทั้งในระยะเริ่มต้นและระยะต่อมาของการพัฒนา

