ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
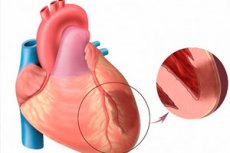
เมื่อพูดถึงภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน เราหมายถึงภาวะกล้ามเนื้อหัวใจขาดเลือดที่คุกคามร่างกายมากที่สุดรูปแบบหนึ่ง ภาวะนี้หมายถึงภาวะเนื้อตายจากการขาดเลือดในบริเวณหนึ่งของกล้ามเนื้อหัวใจ ซึ่งเกิดจากความไม่สมดุลระหว่างความต้องการออกซิเจนในกล้ามเนื้อหัวใจและระดับการขนส่งออกซิเจนโดยหลอดเลือด ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังถือเป็นภาวะที่รุนแรงเป็นพิเศษ เมื่อเนื้อตายไปทำลายผนังห้องหัวใจทั้งหมด เริ่มตั้งแต่เยื่อบุหัวใจขึ้นไปจนถึงเยื่อหุ้มหัวใจ ภาวะนี้มักเกิดขึ้นเฉียบพลันและเป็นจุดใหญ่ ซึ่งสิ้นสุดลงด้วยการเกิดภาวะหัวใจแข็งหลังภาวะกล้ามเนื้อหัวใจตาย อาการจะชัดเจนขึ้นเมื่อเปรียบเทียบกับภาวะกล้ามเนื้อหัวใจตายทั่วไป (ยกเว้นภาวะกล้ามเนื้อหัวใจตายที่ผนังด้านหลัง ซึ่งมักดำเนินไปอย่างไม่เปิดเผย) การพยากรณ์โรคขึ้นอยู่กับความทันท่วงทีของการดูแลทางการแพทย์ฉุกเฉินโดยตรง [ 1 ]
ระบาดวิทยา
โรคหัวใจและหลอดเลือดถือเป็นสาเหตุการเสียชีวิตที่พบบ่อยที่สุดของผู้ป่วยในภูมิภาคที่พัฒนาแล้วทางเศรษฐกิจหลายแห่งของโลก ตัวอย่างเช่น ในประเทศยุโรป มีผู้เสียชีวิตจากโรคหัวใจมากกว่า 4 ล้านคนต่อปี โดยพบว่ามากกว่าครึ่งหนึ่งของผู้ป่วยเสียชีวิตจากปัจจัยเสี่ยง เช่น ความดันโลหิตสูง โรคอ้วน การสูบบุหรี่ การออกกำลังกายน้อยเกินไป
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันซึ่งเป็นโรคหลอดเลือดหัวใจชนิดหนึ่งที่ซับซ้อน ถือเป็นสาเหตุหลักๆ ของความพิการในผู้ใหญ่ในปัจจุบัน โดยมีอัตราการเสียชีวิตอยู่ที่ร้อยละ 11
ภาวะกล้ามเนื้อหัวใจตายแบบ Transmural มักเกิดขึ้นกับผู้ชายที่มีอายุระหว่าง 40-60 ปี ส่วนผู้หญิงจะเกิดภาวะกล้ามเนื้อหัวใจตายประเภทนี้น้อยกว่า 1.5-2 เท่า
ในช่วงไม่กี่ปีที่ผ่านมา อุบัติการณ์ของโรคที่ผนังช่องคลอดในผู้ป่วยอายุน้อยในช่วงอายุ 20-35 ปีเพิ่มขึ้น
ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังเป็นภาวะที่รุนแรงที่สุดและเป็นอันตรายถึงชีวิต โดยอัตราการเสียชีวิตในโรงพยาบาลมักสูงถึง 10-20% ผลลัพธ์ที่ไม่พึงประสงค์ที่พบบ่อยที่สุดพบในผู้ป่วยที่เป็นโรคเบาหวาน ความดันโลหิตสูง และภาวะกล้ามเนื้อหัวใจตายซ้ำ
สาเหตุ ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง
ในผู้ป่วยส่วนใหญ่ การเกิดภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังมักเกิดจากการอุดตันของลำต้นหรือกิ่งหลักของหลอดเลือดหัวใจ ในช่วงที่มีอาการผิดปกตินี้ กล้ามเนื้อหัวใจจะขาดเลือดไปเลี้ยง ส่งผลให้มีออกซิเจนไม่เพียงพอ และอาการจะแย่ลงเมื่อกล้ามเนื้อหัวใจทำงานหนักขึ้น การทำงานของกล้ามเนื้อหัวใจลดลง เนื้อเยื่อในส่วนหนึ่งของกล้ามเนื้อจะตาย
การแคบลงโดยตรงของลูเมนหลอดเลือดหัวใจเกิดขึ้นเนื่องจากสาเหตุ ดังต่อไปนี้:
- โรคหลอดเลือดเรื้อรัง - หลอดเลือดแดงแข็งพร้อมกับการสะสมของคอเลสเตอรอล (คราบพลัค) บนผนังหลอดเลือด - เป็นปัจจัยที่พบบ่อยที่สุดในการเกิดกล้ามเนื้อหัวใจตายเฉียบพลัน พบใน 95% ของผู้ป่วยที่มีผลถึงแก่ชีวิตจากภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทรานส์มูรัล อาการทั่วไปของหลอดเลือดแดงแข็งคือระดับไขมันในเลือดสูงขึ้น ความเสี่ยงของภาวะแทรกซ้อนจากภาวะกล้ามเนื้อหัวใจตายเฉียบพลันเพิ่มขึ้นอย่างมากเมื่อช่องว่างของหลอดเลือดถูกปิดกั้น 75% ขึ้นไป
- การก่อตัวและการเคลื่อนที่ของลิ่มเลือดภายในหลอดเลือด - ภาวะลิ่มเลือดอุดตันในหลอดเลือด - เป็นสาเหตุที่พบได้น้อยแต่เป็นอีกสาเหตุหนึ่งของการอุดตันของการไหลเวียนเลือดในระบบไหลเวียนเลือดของหัวใจ ลิ่มเลือดสามารถเข้าสู่เครือข่ายหลอดเลือดหัวใจได้จากห้องล่างซ้าย (ซึ่งลิ่มเลือดก่อตัวขึ้นจากภาวะหัวใจเต้นผิดจังหวะและพยาธิสภาพของลิ้นหัวใจ) หรือผ่านรูเปิดกว้าง
กลุ่มเสี่ยงพิเศษ ได้แก่ ผู้ที่มีแนวโน้มทางพันธุกรรมที่รุนแรง (โรคหัวใจและหลอดเลือดในครอบครัว) รวมไปถึงผู้ที่สูบบุหรี่จัดและผู้ที่มีอายุมากกว่า 50-55 ปี S[ 2 ]
การมีส่วนสนับสนุนเชิงลบต่อการก่อตัวของหลอดเลือดแดงแข็ง ได้แก่:
- การรับประทานอาหารที่ไม่เหมาะสม;
- ความผิดปกติของระบบเผาผลาญ, โรคอ้วน;
- การออกกำลังกายไม่เพียงพอ ภาวะพละกำลังลดลง
- การวินิจฉัยโรคความดันโลหิตสูง;
- โรคเบาหวานทุกประเภท;
- พยาธิสภาพของระบบ (โดยเฉพาะหลอดเลือดอักเสบ)
ปัจจัยเสี่ยง
หัวใจจะตอบสนองอย่างเฉียบพลันต่อภาวะไหลเวียนโลหิตล้มเหลวและภาวะขาดออกซิเจน เมื่อช่องของหลอดเลือดหัวใจถูกปิดกั้นและไม่สามารถให้เลือดไหลเวียนทดแทนได้ เซลล์กล้ามเนื้อหัวใจจะเริ่มตายในบริเวณที่ได้รับผลกระทบภายในครึ่งชั่วโมง
การไหลเวียนของเลือดที่ผิดปกติอันเป็นผลจากกระบวนการหลอดเลือดแดงแข็งตัวของหลอดเลือดหัวใจใน 98% ของกรณีกลายเป็น "สาเหตุ" ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง
โรคหลอดเลือดแดงแข็งสามารถเกิดขึ้นกับหลอดเลือดหัวใจหนึ่งหรือหลายหลอดเลือด การตีบแคบของหลอดเลือดที่ได้รับผลกระทบจะแตกต่างกันไป - ขึ้นอยู่กับระดับของการอุดตันของการไหลเวียนของเลือด และความยาวของส่วนที่ตีบแคบ หากความดันโลหิตของคนๆ หนึ่งสูงขึ้น ชั้นเยื่อบุผนังหลอดเลือดจะได้รับความเสียหาย คราบไขมันในหลอดเลือดจะอิ่มตัวด้วยเลือด ซึ่งต่อมาจะจับตัวเป็นก้อนและก่อตัวเป็นลิ่มเลือด ทำให้สถานการณ์แย่ลงโดยมีช่องว่างของหลอดเลือดที่ว่าง
ลิ่มเลือดมีโอกาสเกิดได้มากขึ้น:
- ในบริเวณที่มีรอยโรคของแผ่นหลอดเลือดแดงแข็ง
- ในบริเวณที่มีความเสียหายต่อหลอดเลือด;
- บริเวณที่หลอดเลือดแดงตีบแคบ
ภาวะเนื้อตายของกล้ามเนื้อหัวใจที่เพิ่มขึ้นอาจมีขนาดที่แตกต่างกัน และภาวะเนื้อตายแบบทะลุผนังมักทำให้ชั้นกล้ามเนื้อฉีกขาด ปัจจัยต่างๆ เช่น โรคโลหิตจาง กระบวนการติดเชื้อและการอักเสบ ไข้ โรคต่อมไร้ท่อและการเผาผลาญ (รวมถึงโรคต่อมไทรอยด์) จะทำให้ภาวะกล้ามเนื้อหัวใจขาดเลือดแย่ลง [ 3 ]
ปัจจัยเสี่ยงที่สำคัญที่สุดสำหรับการเกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง ได้แก่:
- ภาวะไขมันในเลือดไม่สมดุล;
- การสูบบุหรี่เป็นเวลานานหรือสูบบุหรี่จัด;
- โรคเบาหวาน;
- ความดันโลหิตสูง;
- โรคอ้วนในระดับใดก็ได้;
- ด้านจิตสังคม (เครียดบ่อย ซึมเศร้า ฯลฯ)
- ภาวะกล้ามเนื้ออ่อนแรง ขาดการออกกำลังกาย
- โภชนาการที่ไม่เหมาะสม (การบริโภคไขมันสัตว์และไขมันทรานส์ในปริมาณมากในขณะที่บริโภคอาหารจากพืชน้อย)
- การดื่มแอลกอฮอล์มากเกินไป
ปัจจัยเสี่ยงที่ “เล็กน้อย” และพบได้น้อย ถือเป็นดังนี้:
- โรคเกาต์;
- ภาวะขาดกรดโฟลิก;
- โรคสะเก็ดเงิน
ทำให้ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันรุนแรงขึ้นอย่างมีนัยสำคัญ เช่น:
- ของการเป็นชาย;
- การสลายลิ่มเลือด
- โรคหลอดเลือดหัวใจเฉียบพลัน;
- การสูบบุหรี่;
- ภาวะแทรกซ้อนทางกรรมพันธุ์ของโรคหลอดเลือดหัวใจ;
- ภาวะหัวใจห้องซ้ายล้มเหลว;
- ภาวะช็อกจากหัวใจ
- ความผิดปกติของจังหวะการเต้นของหัวใจห้องล่าง;
- การบล็อกของห้องบนและห้องล่าง;
- อาการหัวใจวายซ้ำสอง;
- วัยชรา.
กลไกการเกิดโรค
กระบวนการพัฒนาของภาวะกล้ามเนื้อหัวใจตายดำเนินไปด้วยการสร้างการเปลี่ยนแปลงอย่างถาวรในกล้ามเนื้อหัวใจและการตายของกล้ามเนื้อ
อาการแสดงทั่วไปของกล้ามเนื้อหัวใจตายเฉียบพลันคือ การตรวจพบคลื่นไฟฟ้าหัวใจ Q-beat ที่ผิดปกติเกินกว่าค่าปกติทั้งในด้านระยะเวลาและแอมพลิจูด รวมถึงแอมพลิจูดของ R-beat ที่เพิ่มขึ้นเล็กน้อยในลีดทรวงอก อัตราส่วนของ Q และแอมพลิจูดของฟัน R จะกำหนดความลึกของการขูดเอาสิ่งสกปรกออก นั่นคือ ยิ่ง Q ลึกและ R ต่ำลง ระดับของเนื้อตายก็จะยิ่งเด่นชัดขึ้น เนื้อตายแบบทะลุผนังจะมาพร้อมกับรอยหยัก R ที่หายไปและคอมเพล็กซ์ QS คงที่
ก่อนที่จะเกิดภาวะหลอดเลือดหัวใจอุดตัน ชั้นเยื่อบุผนังหลอดเลือดของคราบไขมันในหลอดเลือดแดงจะได้รับผลกระทบ ซึ่งจะมาพร้อมกับระดับของปัจจัยเลือดที่ทำให้เกิดลิ่มเลือดเพิ่มขึ้น (thromboxane A2 เป็นต้น) ซึ่งเกิดจากความล้มเหลวของระบบไหลเวียนเลือด การเปลี่ยนแปลงโทนสีของหลอดเลือดอย่างกะทันหัน และดัชนีคาเทโคลามีนที่ผันผวน
ความเสียหายของคราบพลัคหลอดเลือดแดงแข็งที่มีเนื้อตายบริเวณส่วนกลางและลิ่มเลือดอุดตันที่ผนังหลอดเลือด รวมทั้งการตีบแคบเล็กน้อย มักจะจบลงด้วยการเกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลันหรือกลุ่มอาการหัวใจวายเฉียบพลัน ก้อนเนื้อหลอดเลือดแดงแข็งสดที่มีไลโปโปรตีนหลอดเลือดแดงแข็งจำนวนมากมักแตกได้ง่ายเป็นพิเศษ
ความเสียหายของกล้ามเนื้อหัวใจมักเกิดขึ้นในช่วงก่อนเช้า ซึ่งอธิบายได้จากการเปลี่ยนแปลงของจังหวะชีวิตประจำวันในโทนของหลอดเลือดหัวใจและการเปลี่ยนแปลงของระดับคาเทโคลามีน
การพัฒนาของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันในวัยเด็กอาจเกิดจากความผิดปกติแต่กำเนิดของหลอดเลือดหัวใจ การอุดตันของหลอดเลือดเนื่องจากเยื่อบุหัวใจอักเสบติดเชื้อ เนื้องอกในหัวใจ การตีบของหลอดเลือดแดงใหญ่ ภาวะเม็ดเลือดแดงแตก เป็นต้น ในกรณีเหล่านี้ ความต้องการออกซิเจนของกล้ามเนื้อหัวใจและการลำเลียงออกซิเจนผ่านระบบไหลเวียนเลือดจะไม่สมดุลกันอย่างเฉียบพลัน ภาวะเนื้อตายเฉียบพลันของกล้ามเนื้อหัวใจจะรุนแรงขึ้นเมื่อมีภาวะคอเลตในเลือดสูง
เห็นได้ชัดว่าในกรณีส่วนใหญ่ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง สาเหตุคือหลอดเลือดหัวใจตีบ ลิ่มเลือด และการกระตุกของหลอดเลือดเป็นเวลานาน
อาการ ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง
ภาพทางคลินิกในภาวะกล้ามเนื้อตายแบบทะลุผนังจะผ่านหลายระยะ ซึ่งมีอาการที่แตกต่างกัน
ระยะแรกคือระยะก่อนเกิดกล้ามเนื้อหัวใจตาย ซึ่งจะกินเวลาประมาณหนึ่งสัปดาห์และเกี่ยวข้องกับความเครียดหรือภาระทางร่างกายที่มากเกินไป อาการของระยะนี้มีลักษณะเฉพาะคืออาการเจ็บหน้าอกหรืออาการกำเริบขึ้นเรื่อยๆ ซึ่งจะเกิดขึ้นบ่อยครั้งและรุนแรงขึ้น โดยอาการเจ็บหน้าอกที่ไม่คงที่จะเกิดขึ้น นอกจากนี้ ความเป็นอยู่โดยรวมก็เปลี่ยนไปด้วย ผู้ป่วยจะเริ่มรู้สึกอ่อนแรงโดยไม่ทราบสาเหตุ อ่อนเพลีย อารมณ์เสีย วิตกกังวล และนอนไม่หลับ ยาแก้ปวดที่เคยช่วยบรรเทาอาการปวดได้นั้นไม่มีประสิทธิภาพอีกต่อไปแล้ว
จากนั้น หากไม่มีใครช่วยเหลือ ระยะเฉียบพลันต่อไปของพยาธิวิทยาจะเกิดขึ้น ระยะเวลาของอาการจะวัดจากช่วงที่กล้ามเนื้อหัวใจขาดเลือดไปจนถึงสัญญาณแรกของการตายของกล้ามเนื้อ (ระยะเวลาปกติคือครึ่งชั่วโมงถึงสองสามชั่วโมง) ระยะนี้เริ่มด้วยอาการปวดหัวใจแบบเฉียบพลันที่ร้าวไปที่แขนส่วนบน คอ ไหล่หรือปลายแขน ขากรรไกร สะบัก อาการปวดอาจต่อเนื่อง (ปวดนาน) หรือปวดเป็นคลื่น มีสัญญาณของการกระตุ้นระบบประสาทอัตโนมัติดังนี้:
- อาการอ่อนแรงกะทันหัน หายใจไม่สะดวก;
- ความรู้สึกกลัวความตายอย่างรุนแรง;
- เหงื่อไหลท่วม
- หายใจลำบากแม้ขณะพักผ่อน
- คลื่นไส้ (อาจถึงขั้นอาเจียน)
ภาวะหัวใจห้องล่างซ้ายล้มเหลว มีอาการหายใจลำบากและชีพจรเต้นช้า ตามมาด้วยโรคหอบหืดหรืออาการบวมน้ำในปอด ภาวะแทรกซ้อนที่อาจเกิดขึ้นได้คือภาวะช็อกจากหัวใจ ผู้ป่วยส่วนใหญ่มักมีอาการหัวใจเต้นผิดจังหวะ
สัญญาณแรก
อาการ "ระฆัง" แรกของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันมักปรากฏขึ้นก่อนเกิดอาการกำเริบเพียงไม่กี่ชั่วโมงหรือไม่กี่วัน ผู้ที่ใส่ใจสุขภาพของตนเองอาจใส่ใจและเข้ารับการรักษาทางการแพทย์ในเวลาที่เหมาะสม
สัญญาณบ่งชี้ที่น่าจะเป็นไปได้มากที่สุดของการเกิดโรค:
- การเกิดอาการเจ็บหน้าอกบางครั้งหรือทันทีหลังจากออกกำลังกาย สภาวะอารมณ์และประสบการณ์ที่รุนแรง
- การเกิดอาการเจ็บหน้าอกบ่อยขึ้น (หากเคยมีมาก่อน)
- อาการรู้สึกว่าหัวใจเต้นไม่ปกติ หัวใจเต้นแรง และเวียนศีรษะ;
- ขาดฤทธิ์จากไนโตรกลีเซอรีน (อาการเจ็บหน้าอกไม่ดีขึ้นแม้ว่ายาจะช่วยได้ก่อนหน้านี้แล้วก็ตาม)
สิ่งสำคัญคือต้องเข้าใจถึงความร้ายแรงของสถานการณ์: ในบรรดากรณีของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันที่บันทึกไว้ทั้งหมด อย่างน้อย 20% จะเสียชีวิตภายใน 60 นาทีแรกหลังจากเกิดอาการ และโดยทั่วไปแล้ว ความผิดของแพทย์ในที่นี้ไม่ใช่ความผิดของผู้ป่วย ผลลัพธ์ที่ร้ายแรงเกิดขึ้นเนื่องจากความล่าช้าของผู้ป่วยหรือคนใกล้ชิด ซึ่งไม่รีบติดต่อแพทย์และไม่โทร "ขอความช่วยเหลือฉุกเฉิน" ในเวลาที่เหมาะสม ควรจำไว้ว่าหากมีบุคคลที่มีความเสี่ยงต่อการเกิดอาการหัวใจวายเพิ่มขึ้นในครอบครัว คนใกล้ชิดทุกคนควรทราบขั้นตอนการดำเนินการของพวกเขาอย่างชัดเจนในขณะที่เกิดอาการหัวใจวาย
ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังอาจเกิดจากอาการปวดเรื้อรังและรุนแรง อาการเจ็บปวด เช่น บีบ จุก แน่น จะรู้สึกได้ที่หน้าอก อาจมีอาการ "หด" ลงที่แขนส่วนบน (มักเป็นด้านซ้าย) ไหล่หรือคอ ข้างลำตัวหรือสะบัก อาการเพิ่มเติมที่ควรใส่ใจ ได้แก่
- ความรู้สึกว่าอากาศจะหายใจไม่เพียงพอ;
- ความรู้สึกหวาดกลัวและลางสังหรณ์ถึงความตายของตนเอง
- เพิ่มปริมาณเหงื่อ;
- ผิวซีด
ลักษณะเด่นอย่างหนึ่งของภาวะกล้ามเนื้อหัวใจตายจากอาการเจ็บหน้าอกแบบทั่วไปคือ อาการปวดจะไม่หายไปเองเมื่อพักผ่อน ไม่หายไปหลังจากการดูดซึมไนโตรกลีเซอรีน และจะคงอยู่นานกว่า 15-20 นาที [ 4 ]
ขั้นตอน
ตามลักษณะทางสัณฐานวิทยา การดำเนินไปของกล้ามเนื้อหัวใจตายเฉียบพลันมี 3 ระยะ (โดยระยะนี้มักไม่มีการระบุไว้ในการวินิจฉัย เนื่องจากควรระบุระยะเวลาของการเกิดโรคเป็นวันจึงจะเหมาะสมกว่า)
- ระยะภาวะขาดเลือด (ก่อนหน้านี้เล็กน้อยเรียกว่า ระยะกล้ามเนื้อหัวใจขาดเลือดเฉียบพลัน) ใช้เวลานานถึง 6-12 ชั่วโมง
- ระยะเนื้อตาย - ใช้เวลานาน 1-2 สัปดาห์
- ระยะการจัดองค์กรอาจใช้เวลานานถึง 4 สัปดาห์ขึ้นไป
รูปแบบ
แยกแยะภาวะกล้ามเนื้อตายแบบ transmural ออกจากกันตามตำแหน่งของจุดโฟกัสทางพยาธิวิทยา ดังนี้
- รอยโรคที่ผนังด้านหน้า (ด้านหน้า, ด้านหน้าส่วนบน, ด้านหน้าด้านข้าง, เนื้อเยื่อตายแบบขวางผนังด้านหน้าผนัง)
- การบาดเจ็บที่ผนังด้านหลัง (ล่าง) (ด้านล่าง, ด้านล่างด้านข้าง, ด้านล่างด้านหลัง, กล้ามเนื้อกะบังลมขาดเลือด);
- รอยโรคที่บริเวณปลายด้านข้าง ด้านบนด้านข้าง ฐานด้านข้าง
- รอยโรคบริเวณหลัง ด้านข้าง ด้านหลัง-ฐาน ด้านหลังด้านข้าง ด้านหลัง-ผนังกั้นด้านหลัง
- ภาวะหัวใจห้องขวาขาดเลือดเฉียบพลัน
จากการแพร่กระจายของกระบวนการเน่าตายทางพยาธิวิทยา มีจุดเนื้อตายประเภทอื่นนอกเหนือจากเนื้อเยื่อทะลุผนัง:
- ภายใน;
- ใต้เยื่อหุ้มหัวใจ
- เยื่อบุช่องหัวใจ
คนไข้ส่วนใหญ่ได้รับการวินิจฉัยว่ามีรอยโรคที่ผนังหัวใจและใต้เยื่อบุหัวใจ
จำแนกตามระดับความเสียหายได้ดังนี้:
- ภาวะเนื้อตายขนาดเล็ก (หรือที่เรียกว่าเนื้อตายเฉพาะที่)
- เนื้อตายตื้น;
- เนื้อตายในบริเวณกว้าง (แบ่งออกเป็นแบบเล็ก แบบกลาง และแบบกว้าง)
ภาวะกล้ามเนื้อหัวใจขาดเลือดที่ผนังด้านหน้ามักสัมพันธ์กับการอุดตันของลำต้นหลักของหลอดเลือดหัวใจด้านซ้ายหรือกิ่งก้านของหลอดเลือดแดง ซึ่งก็คือหลอดเลือดแดงที่ไหลลงด้านหน้า พยาธิสภาพมักมาพร้อมกับภาวะหัวใจเต้นเร็วหรือหัวใจเต้นผิดจังหวะ ภาวะหัวใจเต้นผิดจังหวะเหนือห้องหัวใจ ความผิดปกติของการนำไฟฟ้ามักจะคงที่ เนื่องจากสัมพันธ์กับการตายของโครงสร้างระบบการนำไฟฟ้า
ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังของผนังด้านล่างส่งผลต่อบริเวณที่อยู่ติดกับกะบังลม ซึ่งก็คือส่วนกะบังลมของผนังด้านหลัง บางครั้งภาวะกล้ามเนื้อหัวใจตายดังกล่าวอาจเรียกว่า ภาวะกล้ามเนื้อหัวใจตายแบบหลัง ภาวะกล้ามเนื้อหัวใจตายแบบกะบังลม หรือภาวะกล้ามเนื้อหัวใจตายแบบล่าง การบาดเจ็บดังกล่าวมักดำเนินไปตามประเภทของช่องท้อง จึงมักสับสนระหว่างปัญหานี้กับโรคต่างๆ เช่น ไส้ติ่งอักเสบเฉียบพลันหรือตับอ่อนอักเสบ
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนังของห้องล่างซ้ายเกิดขึ้นกับรอยโรคที่ทะลุผนังห้องล่างส่วนใหญ่ โดยเนื้อตายอาจอยู่เฉพาะที่ผนังด้านหน้า ด้านหลัง หรือด้านล่าง ส่วนบน ผนังกั้นระหว่างห้องล่าง หรือเกิดขึ้นพร้อมกันหลายโซน ห้องล่างขวาได้รับผลกระทบค่อนข้างน้อย และห้องบนก็ได้รับผลกระทบน้อยกว่าด้วยซ้ำ
ภาวะกล้ามเนื้อหัวใจตายแบบขวางผนังด้านหน้าและด้านข้างเป็นรูปแบบหนึ่งของความเสียหายของห้องล่างซ้าย ซึ่งคลื่นไฟฟ้าหัวใจจะแสดงให้เห็นการเพิ่มขึ้นของฟัน Q ในลีด I, aVL, V4-6 รวมถึงการเคลื่อนที่ของส่วน ST ขึ้นด้านบนจากการแยกตัวและฟัน T ของหัวใจโคโรนารีที่เป็นลบ ด้านหน้าของผนังด้านข้างของห้องล่างซ้ายได้รับผลกระทบจากการอุดตันของหลอดเลือดแดงแนวทแยงหรือกิ่งของหลอดเลือดแดงเซอร์คัมเฟล็กซ์ซ้าย
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันบริเวณผนังด้านข้างและล่างเกิดจากการอุดตันของหลอดเลือดแดงที่ลงไปด้านหน้าหรือหลอดเลือดแดงเยื่อหุ้มหลอดเลือด
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันที่ผนังด้านข้างเกิดจากการอุดตันของหลอดเลือดแดงแนวทแยงหรือสาขาหลังด้านข้างของหลอดเลือดแดงเซอร์คัมเฟล็กซ์ซ้าย
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทรานส์มูรัล (transmural anterior septal) มีลักษณะเฉพาะคือมีจุดเนื้อตายอยู่ที่ผนังด้านหน้าของห้องล่างซ้ายด้านขวาและที่ผนังด้านหน้าของผนังระหว่างห้องล่างซ้ายซึ่งเป็นผนังด้านขวาของห้องล่างซ้ายด้วย จากผลของการบาดเจ็บ ส่งผลให้เวกเตอร์การกระตุ้นเคลื่อนไปทางด้านหลังและด้านซ้าย ดังนั้นจึงสังเกตเห็นการเปลี่ยนแปลงทางคลื่นไฟฟ้าหัวใจที่มีลักษณะเฉพาะได้เฉพาะที่ลีดทรวงอกด้านขวาเท่านั้น
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันที่ผนังหัวใจขนาดใหญ่ หรือที่เรียกอีกอย่างว่าภาวะกล้ามเนื้อหัวใจตายเฉียบพลันที่มีภาวะ QS ทางพยาธิวิทยา ถือเป็นภาวะทางพยาธิวิทยาที่อันตรายที่สุด ซึ่งส่งผลร้ายแรงและเป็นอันตรายถึงชีวิตต่อผู้ป่วย ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันที่ผนังหัวใจขนาดใหญ่ทำให้ผู้ป่วยแทบไม่มีโอกาสได้รับการรักษา
ภาวะแทรกซ้อนและผลกระทบ
ภาวะแทรกซ้อนจากภาวะกล้ามเนื้อหัวใจตายเฉียบพลันนั้นพบได้บ่อยมาก การพัฒนาของภาวะแทรกซ้อนดังกล่าวอาจเปลี่ยนแปลงการพยากรณ์โรคได้อย่างมาก ผลข้างเคียงที่พบบ่อยที่สุด ได้แก่ ภาวะช็อกจากหัวใจ การเต้นของหัวใจผิดปกติอย่างรุนแรง และภาวะหัวใจล้มเหลวเฉียบพลัน
ผลลัพธ์ที่ล่าช้าส่วนใหญ่มักเกิดจากการก่อตัวของโซนเนื้อเยื่อเกี่ยวพันในบริเวณเนื้อเยื่อหัวใจที่ตายแล้ว การพยากรณ์โรคสามารถดีขึ้นได้ค่อนข้างมากด้วยการผ่าตัดหัวใจ โดยอาจทำการผ่าตัดบายพาสหลอดเลือดแดงใหญ่ การถ่ายภาพหลอดเลือดหัวใจผ่านผิวหนัง เป็นต้น
การทดแทนเนื้อเยื่อเกี่ยวพันในบริเวณที่ได้รับผลกระทบจะป้องกันไม่ให้กล้ามเนื้อหัวใจหดตัวเต็มที่ เกิดความผิดปกติของการนำไฟฟ้า ปริมาณเลือดที่ส่งออกจากหัวใจเปลี่ยนแปลง เกิดภาวะหัวใจล้มเหลว อวัยวะต่างๆ เริ่มมีภาวะขาดออกซิเจนอย่างรุนแรง
หัวใจต้องใช้เวลาและมาตรการฟื้นฟูอย่างเข้มข้นเพื่อให้ปรับตัวเข้ากับสภาพการทำงานใหม่ได้มากที่สุด ควรรักษาอย่างต่อเนื่อง เพิ่มกิจกรรมทางกายทีละน้อยภายใต้การดูแลอย่างใกล้ชิดของแพทย์ผู้เชี่ยวชาญ
ภาวะแทรกซ้อนที่ล่าช้าที่พบบ่อยที่สุดบางประการ ได้แก่:
- หลอดเลือดหัวใจโป่งพอง (การเปลี่ยนแปลงโครงสร้างและการโป่งพองของผนังหัวใจในรูปของถุง ส่งผลให้การขับเลือดลดลงและภาวะหัวใจล้มเหลวเพิ่มมากขึ้น)
- ภาวะลิ่มเลือดอุดตัน (อาจเกิดจากความไม่ออกกำลังกายหรือไม่ปฏิบัติตามคำแนะนำทางการแพทย์)
- ภาวะการทำงานของหัวใจล้มเหลวเรื้อรัง (เกิดจากการหดตัวของหัวใจห้องล่างซ้ายบกพร่อง มีอาการแสดงเป็นอาการบวมที่ขา หายใจลำบาก เป็นต้น)
ความเสี่ยงของภาวะแทรกซ้อนหลังภาวะกล้ามเนื้อหัวใจตายเฉียบพลันอาจเกิดขึ้นตลอดชีวิตของผู้ป่วย โดยเฉพาะอย่างยิ่งผู้ป่วยมักมีอาการกำเริบหรือกลับมาเป็นซ้ำ วิธีเดียวที่จะหลีกเลี่ยงการเกิดอาการดังกล่าวได้คือการไปพบแพทย์โรคหัวใจเป็นประจำและปฏิบัติตามคำแนะนำของแพทย์อย่างเคร่งครัด
ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนังเป็นภาวะที่รุนแรงมาก ซึ่งเมื่อเกิดภาวะแทรกซ้อนขึ้น ผู้ป่วยแทบจะไม่มีโอกาสรอดชีวิตเลย ผลที่ตามมาที่พบบ่อยที่สุด ได้แก่:
- ความผิดปกติของการทำงานของหัวใจแบบจังหวะ (ภาวะหัวใจเต้นผิดจังหวะแบบเอเทรียลฟิบริลเลชัน, ภาวะหัวใจเต้นผิดจังหวะแบบเอ็กซ์ตร้าซิสโตลิก, หัวใจเต้นเร็วแบบพารอกซิสมาล) ผู้ป่วยมักเสียชีวิตเมื่อเกิดภาวะหัวใจห้องล่างเต้นผิดจังหวะและเปลี่ยนเป็นภาวะหัวใจเต้นผิดจังหวะแบบต่อเนื่อง
- ภาวะหัวใจล้มเหลวเพิ่มขึ้นพร้อมกับการทำงานของหัวใจห้องล่างซ้ายผิดปกติและส่งผลให้เกิดอาการบวมน้ำที่ปอด ภาวะช็อกจากหัวใจ ความดันโลหิตลดลงอย่างรวดเร็ว การกรองของไตถูกปิดกั้นและถึงแก่ชีวิต
- โรคลิ่มเลือดอุดตันในหลอดเลือดแดงปอด ส่งผลให้เกิดอาการปอดอักเสบ กล้ามเนื้อปอดตาย และอาจถึงขั้นเสียชีวิต
- ภาวะหัวใจหยุดเต้นเฉียบพลันเนื่องจากกล้ามเนื้อหัวใจแตกและเลือดไหลเข้าไปในช่องเยื่อหุ้มหัวใจ ในกรณีส่วนใหญ่ผู้ป่วยจะเสียชีวิต
- หลอดเลือดหัวใจโป่งพองเฉียบพลัน (บริเวณแผลเป็นโป่งพอง) ตามมาด้วยภาวะหัวใจล้มเหลวที่เพิ่มขึ้น
- ภาวะเยื่อบุหัวใจอักเสบแบบอุดตัน (การสะสมของไฟบรินในโพรงหัวใจพร้อมกับการหลุดออกและโรคหลอดเลือดสมอง การอุดตันในช่องท้อง ฯลฯ)
- โรคหลังกล้ามเนื้อหัวใจตาย ซึ่งรวมถึงการเกิดโรคเยื่อหุ้มหัวใจอักเสบ โรคข้ออักเสบ โรคเยื่อหุ้มปอดอักเสบ ฯลฯ
จากการปฏิบัติพบว่าผู้ป่วยที่ได้รับภาวะกล้ามเนื้อหัวใจตายแบบผ่านผนังหลอดเลือดส่วนใหญ่เสียชีวิตในช่วงแรก (น้อยกว่า 2 เดือน) หลังเกิดภาวะกล้ามเนื้อหัวใจตาย ภาวะหัวใจห้องล่างซ้ายล้มเหลวเฉียบพลันทำให้การพยากรณ์โรคแย่ลงอย่างมาก [ 5 ]
การวินิจฉัย ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง
ควรดำเนินการวินิจฉัยโดยเร็วที่สุด ในขณะเดียวกัน ไม่ควรละเลยความสมบูรณ์ของการวินิจฉัย เนื่องจากโรคหลายชนิด ไม่เพียงแต่โรคหัวใจเท่านั้น อาจมาพร้อมกับอาการทางคลินิกที่คล้ายกัน
ขั้นตอนหลักคือการตรวจคลื่นไฟฟ้าหัวใจ ซึ่งบ่งชี้ถึงการอุดตันของหลอดเลือดหัวใจ สิ่งสำคัญคือต้องใส่ใจกับอาการต่างๆ โดยเฉพาะอาการปวดหน้าอกอย่างรุนแรงที่กินเวลานาน 20 นาทีขึ้นไป ซึ่งไม่ตอบสนองต่อการให้ไนโตรกลีเซอรีน
สิ่งอื่น ๆ ที่ต้องระวัง:
- อาการทางพยาธิวิทยาที่เกิดขึ้นก่อนเกิดอาการชัก;
- “อาการปวดตึง” บริเวณคอ ขากรรไกร และแขน
อาการปวดที่เกิดจากภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังมักจะรุนแรงขึ้น ขณะเดียวกันอาจมีอาการหายใจลำบาก มีอาการผิดปกติทางสติสัมปชัญญะ เป็นลมหมดสติ การบาดเจ็บแบบทะลุผนังไม่มีอาการเฉพาะเจาะจง อาจมีอาการหัวใจเต้นผิดจังหวะ หัวใจเต้นช้าหรือเร็ว หรือมีเสียงแหบ
การวินิจฉัยด้วยเครื่องมือควรแสดงด้วยการตรวจคลื่นไฟฟ้าหัวใจก่อนเป็นอันดับแรก ซึ่งเป็นวิธีการวิจัยหลักที่เผยให้เห็นฟัน Q ที่ขยายออกลึก แอมพลิจูด R ที่ลดลง และความสูงของส่วน ST เหนือเส้นไอโซไลน์ หลังจากนั้นสักระยะหนึ่ง จะสังเกตเห็นการก่อตัวของฟัน T ที่เป็นลบ การลดลงของส่วน ST
การตรวจหลอดเลือดหัวใจสามารถใช้เป็นวิธีเสริมได้ วิธีนี้เป็นวิธีที่แม่นยำมาก โดยไม่เพียงแต่สามารถตรวจพบการอุดตันของหลอดเลือดหัวใจจากลิ่มเลือดหรือคราบไขมันในหลอดเลือดแดงเท่านั้น แต่ยังประเมินความสามารถในการทำงานของโพรงหัวใจ ตรวจหาหลอดเลือดโป่งพอง และการแยกส่วนหลอดเลือดได้อีกด้วย
การทดสอบในห้องปฏิบัติการยังเป็นสิ่งที่จำเป็น โดยอันดับแรกคือต้องระบุเศษส่วน MB ของ CPK (creatine phosphokinase-MB) ซึ่งเป็นเศษส่วนของกล้ามเนื้อหัวใจของครีเอตินฟอสโฟไคเนสทั้งหมด (ตัวบ่งชี้เฉพาะของการเกิดกล้ามเนื้อหัวใจตาย) นอกจากนี้ ยังต้องระบุโทรโปนินของหัวใจ (การศึกษาเชิงปริมาณ) เช่นเดียวกับระดับไมโอโกลบินด้วย
จนถึงปัจจุบัน มีการพัฒนาตัวบ่งชี้ใหม่ๆ อื่นๆ ซึ่งยังไม่ได้รับการใช้กันอย่างแพร่หลาย ได้แก่ โปรตีนจับกรดไขมัน โซ่เบาไมโอซิน ไกลโคเจนฟอสโฟรีเลส BB
ในระดับก่อนถึงโรงพยาบาล การทดสอบทางอิมมูโนโครมาโตกราฟีเพื่อการวินิจฉัย (การทดสอบอย่างรวดเร็ว) ถูกนำมาใช้กันอย่างแพร่หลาย เพื่อช่วยให้ระบุไบโอมาร์กเกอร์ เช่น โทรโปนิน ไมโอโกลบิน ครีเอตินไคเนส-เอ็มบี ได้อย่างรวดเร็ว ผลการทดสอบอย่างรวดเร็วสามารถประเมินได้ภายในเวลาเพียงสิบนาที [ 6 ]
การตรวจคลื่นไฟฟ้าหัวใจแบบเฉียบพลันจากกล้ามเนื้อหัวใจตายเฉียบพลัน
ภาพคลื่นไฟฟ้าหัวใจแบบคลาสสิกในภาวะกล้ามเนื้อหัวใจตายแสดงโดยการปรากฏตัวของฟัน Q ที่ผิดปกติ ซึ่งระยะเวลาและแอมพลิจูดของฟันดังกล่าวสูงกว่าค่าปกติ นอกจากนี้ ยังมีการเพิ่มขึ้นเล็กน้อยของแอมพลิจูดของจังหวะ R ในลีดทรวงอก
ฟัน Q ที่เกิดจากภาวะกล้ามเนื้อหัวใจตาย จะเห็นได้ภายใน 2-24 ชั่วโมงหลังจากเริ่มมีอาการทางคลินิก ประมาณ 6-12 ชั่วโมงหลังจากเริ่มมีอาการ การยกตัวของส่วน ST จะลดลง แต่ในทางกลับกัน ฟัน Q จะยิ่งมีความรุนแรงมากขึ้น
การเกิดรอยหยัก Q ที่ผิดปกตินั้นอธิบายได้จากการสูญเสียความสามารถในการกระตุ้นไฟฟ้าของโครงสร้างที่ตายแล้ว การบางลงของผนังห้องล่างซ้ายด้านหน้าภายหลังเนื้อตายยังลดศักยภาพของรอยหยักนี้ด้วย ส่งผลให้เวกเตอร์ดีโพลาไรเซชันของห้องล่างขวาและผนังห้องล่างซ้ายด้านหลังมีข้อได้เปรียบ ซึ่งทำให้คอมเพล็กซ์ห้องล่างเบี่ยงเบนไปในทางลบในเบื้องต้นและเกิดฟัน Q ที่ผิดปกติ
ศักยภาพในการลดโพลาไรเซชันของเนื้อเยื่อหัวใจที่ตายแล้วยังส่งผลต่อการลดลงของแอมพลิจูดของจังหวะ R อีกด้วย ขอบเขตและการแพร่กระจายของภาวะกล้ามเนื้อหัวใจตายจะถูกประเมินโดยจำนวนลีดที่มีฟัน Q ผิดปกติและแอมพลิจูดของฟัน R ที่ลดลง
ความลึกของเนื้อตายจะถูกตัดสินโดยความสัมพันธ์ระหว่างแอมพลิจูดของจังหวะ Q และ R จังหวะ Q ที่ลึกกว่าและจังหวะ R ที่ต่ำลงบ่งชี้ถึงระดับของเนื้อตายที่ชัดเจน เนื่องจากกล้ามเนื้อหัวใจตายแบบทะลุผนังมีผลโดยตรงต่อความหนาของผนังหัวใจทั้งหมด ฟัน R จึงหายไป มีเพียงรูปร่างเชิงลบของคราบพลัคที่เรียกว่า QS-complex เท่านั้นที่ถูกบันทึกไว้ [ 7 ]
อาการแสดงคลื่นไฟฟ้าหัวใจของกล้ามเนื้อหัวใจตายแบบทะลุผนัง |
ผลการตรวจคลื่นไฟฟ้าหัวใจ (โดยปกติจะอยู่ในสายทรวงอก) จะแสดงรอยหยัก Q และคอมเพล็กซ์ QS ที่ผิดปกติ การเปลี่ยนแปลงแบบเดียวกันนี้อาจพบได้ในโรคเยื่อบุหัวใจอักเสบที่มีผลต่อกล้ามเนื้อหัวใจ โรคกล้ามเนื้อหัวใจอักเสบเป็นหนองและไม่ติดเชื้อ โรคกล้ามเนื้อหัวใจเสื่อม โรคกล้ามเนื้อเสื่อมแบบก้าวหน้า และอื่นๆ การวินิจฉัยแยกโรคเชิงคุณภาพเป็นสิ่งสำคัญ |
การวินิจฉัยที่แตกต่างกัน
ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังมักจะแยกความแตกต่างจากสาเหตุอื่น ๆ ของอาการปวดหลังกระดูกอก อาจเป็นหลอดเลือดแดงใหญ่โป่งพองในทรวงอก เส้นเลือดอุดตันในปอด เยื่อหุ้มหัวใจอักเสบเฉียบพลัน (ส่วนใหญ่เกิดจากเชื้อไวรัส) กลุ่มอาการรากประสาทอักเสบรุนแรง ในระหว่างการวินิจฉัย ผู้เชี่ยวชาญจะต้องใส่ใจกับการมีอยู่ของปัจจัยเสี่ยงต่อหลอดเลือดแข็ง ลักษณะเฉพาะของอาการปวดและระยะเวลา ปฏิกิริยาของร่างกายผู้ป่วยต่อการใช้ยาแก้ปวดและยาขยายหลอดเลือด ค่าความดันโลหิต ผลการตรวจร่างกาย การตรวจคลื่นไฟฟ้าหัวใจ การตรวจคลื่นเสียงสะท้อนหัวใจ และการทดสอบในห้องปฏิบัติการจะได้รับการประเมิน [ 8 ]
- การผ่าตัดหลอดเลือดแดงโป่งพองมีลักษณะเด่นคือมีอาการปวดบริเวณสะบักบ่อยขึ้น อาการปวดแสดงให้เห็นถึงการดื้อต่อไนเตรต และมีประวัติความดันโลหิตสูง ในกรณีนี้ไม่มีการเปลี่ยนแปลงทางคลื่นไฟฟ้าหัวใจที่ชัดเจน ดัชนีของเครื่องหมายหัวใจอยู่ในเกณฑ์ปกติ มีจำนวนเม็ดเลือดขาวสูงมากและค่า LF เลื่อนไปทางซ้าย เพื่อชี้แจงการวินิจฉัย แพทย์จึงสั่งให้ทำการตรวจหัวใจด้วยคลื่นเสียงสะท้อน การตรวจหลอดเลือดแดงโป่งพองพร้อมสารทึบแสง และการตรวจเอกซเรย์คอมพิวเตอร์เพิ่มเติม
- เยื่อหุ้มหัวใจอักเสบต้องได้รับการวิเคราะห์โรคติดเชื้อทางเดินหายใจในอดีตอย่างรอบคอบ สังเกตการเปลี่ยนแปลงของความเจ็บปวดเมื่อหายใจเข้าและหายใจออกหรือในตำแหน่งร่างกายที่แตกต่างกัน เสียงเสียดสีของเยื่อหุ้มหัวใจ และเครื่องหมายหัวใจที่ไม่เคลื่อนไหว
- การเกิดซ้ำของโรคกระดูกอ่อนและพังผืดอักเสบจะมาพร้อมกับอาการปวดบริเวณด้านข้างของกระดูกอก อาการปวดจะขึ้นอยู่กับท่าทางและการเคลื่อนไหวของระบบทางเดินหายใจของผู้ป่วย การคลำจะเผยให้เห็นจุดที่รู้สึกปวดอย่างรุนแรงในบริเวณที่ปลายประสาทถูกขับออกมา
- ภาวะเส้นเลือดอุดตันในปอดมีลักษณะเฉพาะคือมีอาการปวดอย่างรุนแรงมากกว่าภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนัง มักมีอาการหายใจลำบากเป็นพักๆ หมดสติ และส่วนบนของร่างกายแดง ภาพคลื่นไฟฟ้าหัวใจมีความคล้ายคลึงกับภาวะกล้ามเนื้อหัวใจตายแบบเปิดบริเวณส่วนล่าง แต่มีอาการแสดงของภาวะหัวใจทำงานหนักเกินเฉียบพลันที่ช่องหัวใจด้านขวา ในระหว่างการตรวจเอคโคคาร์ดิโอแกรม จะสังเกตเห็นภาวะความดันโลหิตสูงในปอดอย่างรุนแรง
- ภาพของช่องท้องเฉียบพลันจะมาพร้อมกับอาการระคายเคืองเยื่อบุช่องท้อง เม็ดเลือดขาวสูงอย่างเห็นได้ชัด
กล้ามเนื้อหัวใจตายแบบทะลุผนังยังแยกความแตกต่างได้กับภาวะตับอ่อนอักเสบเฉียบพลันและภาวะวิกฤตความดันโลหิตสูง
ใครจะติดต่อได้บ้าง?
การรักษา ของภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทะลุผนัง
การแทรกแซงการรักษาควรมีเป้าหมายตามลำดับดังต่อไปนี้:
- บรรเทาอาการปวด;
- ฟื้นฟูการไหลเวียนเลือดไปเลี้ยงกล้ามเนื้อหัวใจ;
- การลดภาระของกล้ามเนื้อหัวใจและลดความต้องการออกซิเจน
- การจำกัดขนาดของจุดโฟกัสข้ามกำแพง
- ป้องกันการเกิดภาวะแทรกซ้อน
การบรรเทาอาการปวดช่วยให้ผู้ป่วยรู้สึกสบายตัวขึ้นและทำให้ระบบประสาทกลับมาเป็นปกติ ความจริงก็คือ การเคลื่อนไหวทางประสาทมากเกินไปที่เกิดจากอาการปวดอย่างรุนแรงจะส่งผลให้หัวใจเต้นเร็วขึ้น ความดันโลหิตเพิ่มขึ้น และความต้านทานของหลอดเลือดเพิ่มขึ้น ส่งผลให้กล้ามเนื้อหัวใจทำงานหนักขึ้นและกล้ามเนื้อหัวใจต้องการออกซิเจนมากขึ้น
ยาที่ใช้เพื่อบรรเทาอาการปวด ได้แก่ ยาแก้ปวดกลุ่มนาร์โคติก ซึ่งต้องฉีดเข้าเส้นเลือด
เพื่อฟื้นฟูการไหลเวียนเลือดไปยังกล้ามเนื้อหัวใจอย่างเพียงพอ จะมีการตรวจหลอดเลือดหัวใจ การรักษาด้วยการละลายลิ่มเลือด และการผ่าตัดบายพาสหลอดเลือดแดงใหญ่
การถ่ายภาพหลอดเลือดหัวใจจะใช้ร่วมกับการใส่ขดลวดหรือการขยายหลอดเลือดด้วยบอลลูนเพื่อฟื้นฟูความสามารถในการเปิดของหลอดเลือดแดงด้วยขดลวดหรือบอลลูน และทำให้การไหลเวียนเลือดเป็นปกติ
การบำบัดด้วยการละลายลิ่มเลือดยังช่วยฟื้นฟูการไหลเวียนของเลือดในหลอดเลือดดำ (หลอดเลือดหัวใจ) อีกด้วย โดยขั้นตอนนี้ประกอบด้วยการฉีดยาละลายลิ่มเลือดที่เหมาะสมเข้าทางหลอดเลือดดำ
การทำบายพาสหลอดเลือดแดงใหญ่เป็นทางเลือกหนึ่งในการผ่าตัดเพื่อให้เลือดไปเลี้ยงหัวใจได้ตามปกติและเหมาะสมที่สุด ในระหว่างการผ่าตัดบายพาส ศัลยแพทย์จะสร้างเส้นทางหลอดเลือดเลี่ยงผ่านเพื่อให้เลือดไหลไปยังบริเวณที่ได้รับผลกระทบของกล้ามเนื้อหัวใจ การผ่าตัดนี้สามารถทำได้ในกรณีฉุกเฉินหรือตามความสมัครใจ ขึ้นอยู่กับสถานการณ์
เพื่อลดภาระของหัวใจและลดภาวะขาดออกซิเจน จึงกำหนดให้ใช้ยากลุ่มนี้ ได้แก่
- ไนเตรตอินทรีย์ - ช่วยลดอาการปวด จำกัดการแพร่กระจายของเนื้อตาย ลดอัตราการเสียชีวิตจากภาวะกล้ามเนื้อตายด้านข้างผนัง รักษาระดับความดันโลหิตให้คงที่ (ในระยะแรกให้ยาทางเส้นเลือดดำ หลังจากนั้นจึงเปลี่ยนรูปแบบเป็นยารูปแบบเม็ด)
- เบต้า-อะดรีโนบล็อกเกอร์ - เสริมฤทธิ์ของไนเตรต ป้องกันการเกิดภาวะหัวใจเต้นผิดจังหวะและความดันโลหิตสูง ลดความรุนแรงของการขาดออกซิเจนในกล้ามเนื้อหัวใจ ลดความเสี่ยงของภาวะแทรกซ้อนทางกายภาพ (โดยเฉพาะหัวใจห้องล่างแตก)
หากผู้ป่วยเกิดภาวะแทรกซ้อน เช่น อาการบวมน้ำในปอด ภาวะช็อกจากหัวใจ ความผิดปกติของการนำไฟฟ้าของหัวใจ ควรปรับแผนการรักษาเป็นรายบุคคล โดยต้องสร้างความสงบทางกายและใจ
การบำบัดผู้ป่วยโรคกล้ามเนื้อหัวใจตายเฉียบพลันในแต่ละขั้นตอนจะดำเนินการตามรูปแบบและโปรโตคอลบางอย่าง โดยอาจกำหนดให้ใช้ยาเสริมได้ดังนี้
- ยาต้านการจับตัวเป็นก้อน - ลดการเกาะตัวของเกล็ดเลือด ยับยั้งการเกิดลิ่มเลือด ในกรณีส่วนใหญ่ของภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนัง ผู้ป่วยจะได้รับการกำหนดให้ใช้ยาต้านการจับตัวเป็นก้อนสองชนิด ซึ่งประกอบด้วยการใช้ยาต้านการจับตัวเป็นก้อนสองชนิดพร้อมกันเป็นเวลาหนึ่งปี
- ยาต้านเอนไซม์แปลงแองจิโอเทนซิน - ช่วยปรับความดันโลหิต ป้องกันความผิดปกติของหัวใจ
- ยาลดคอเลสเตอรอล (สแตติน) - ใช้เพื่อปรับปรุงการเผาผลาญไขมัน ลดระดับของไลโปโปรตีนความหนาแน่นต่ำและคอเลสเตอรอล - เป็นเครื่องหมายที่มีศักยภาพของการดำเนินโรคหลอดเลือดแดงแข็ง
- สารป้องกันการแข็งตัวของเลือด - ป้องกันการเกิดลิ่มเลือด
การบำบัดด้วยยาจะต้องเสริมด้วยมาตรการฟื้นฟูทั่วไป โดยเฉพาะอย่างยิ่งต้องพักผ่อนให้เพียงพอ ปรับเปลี่ยนการรับประทานอาหาร (ตารางการบำบัดหมายเลข 10 และ) และค่อยๆ เพิ่มกิจกรรมทางกาย
ในช่วง 24 ชั่วโมงแรกหลังจากเกิดอาการ ควรให้ผู้ป่วยนอนพักบนเตียงเป็นเวลา 24 ชั่วโมงแรก คำถามเกี่ยวกับการกลับมาเคลื่อนไหวร่างกายอย่างค่อยเป็นค่อยไปควรปรึกษากับแพทย์ผู้ทำการรักษาเป็นรายบุคคล แนะนำให้ฝึกหายใจเพื่อป้องกันภาวะปอดหยุดนิ่ง
จำกัดปริมาณอาหาร โดยลดปริมาณแคลอรี่ลงเหลือ 1,200-1,500 กิโลแคลอรี งดไขมันสัตว์และเกลือ เมนูอาหารเน้นผัก ผลิตภัณฑ์ที่มีโพแทสเซียม ซีเรียล อาหารทะเล นอกจากนี้ ยังจำกัดปริมาณของเหลวที่ดื่มเข้าไปด้วย (ไม่เกิน 1-1.5 ลิตรต่อวัน)
สิ่งสำคัญ: ผู้ป่วยควรหยุดสูบบุหรี่ (ทั้งแบบสูบเองและแบบไม่ได้สูบเอง) รวมถึงการดื่มแอลกอฮอล์อย่างเด็ดขาด
หลังจากเกิดภาวะกล้ามเนื้อหัวใจตายแบบทรานส์เมอร์รัล ผู้ป่วยจะต้องเข้ารับการรักษาตามคำสั่งของแพทย์โรคหัวใจ ในตอนแรกจะมีการสังเกตอาการทุกสัปดาห์ จากนั้นจึงไปพบแพทย์โรคหัวใจเดือนละสองครั้ง (หกเดือนแรกหลังจากเกิดอาการ) หลังจากนั้นหกเดือนก็เพียงพอที่จะไปพบแพทย์โรคหัวใจเดือนละครั้ง แพทย์จะทำการตรวจร่างกาย ทำการตรวจคลื่นไฟฟ้าหัวใจแบบควบคุม และทดสอบความเครียด [ 9 ]
การรักษาด้วยการผ่าตัด
การรักษาทางศัลยกรรมสำหรับภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังหลอดเลือดสามารถทำได้ทั้งแบบเปิด (โดยเปิดผ่านแผลที่หน้าอก) และแบบเจาะผ่านผิวหนัง (โดยเจาะผ่านหลอดเลือดแดง) เทคนิคที่สองนี้ใช้กันอย่างแพร่หลายมากขึ้นเนื่องจากมีประสิทธิภาพ ก่อให้เกิดการบาดเจ็บน้อย และมีภาวะแทรกซ้อนน้อย
ประเภททั่วไปของการผ่าตัดผ่านผิวหนัง:
- การใส่ขดลวดขยายหลอดเลือดเป็นการวางขดลวดชนิดพิเศษในบริเวณหลอดเลือดที่แคบ ขดลวดเป็นตาข่ายทรงกระบอกที่ทำด้วยพลาสติกหรือโลหะชนิดพิเศษ โดยส่งผ่านไปยังบริเวณหลอดเลือดที่ต้องการโดยใช้หัววัด จากนั้นขดลวดจะถูกขยายและปล่อยทิ้งไว้ ภาวะแทรกซ้อนที่อาจเกิดขึ้นได้อย่างมีนัยสำคัญเพียงอย่างเดียวจากการรักษานี้ก็คือภาวะหลอดเลือดตีบ
- การทำศัลยกรรมหลอดเลือดด้วยบอลลูนเป็นขั้นตอนที่คล้ายกับการใส่ขดลวด แต่แทนที่จะใช้กระบอกตาข่าย หัววัดจะส่งกรอบบอลลูนพิเศษที่พองตัวเมื่อไปถึงบริเวณหลอดเลือดที่ต้องการ และขยายหลอดเลือด ช่วยให้เลือดไหลเวียนกลับเป็นปกติ
- เลเซอร์เอ็กไซเมอร์หลอดเลือด - เกี่ยวข้องกับการใช้หัววัดไฟเบอร์ออปติก ซึ่งเมื่อนำไปที่ส่วนที่ได้รับผลกระทบของหลอดเลือดหัวใจ รังสีเลเซอร์จะเข้าไปทำลายลิ่มเลือด ทำให้เลือดไหลเวียนได้ตามปกติ
การผ่าตัดหัวใจแบบเปิดเหมาะสำหรับผู้ป่วยที่มีหลอดเลือดแดงอุดตันอย่างสมบูรณ์ เมื่อไม่สามารถใส่ขดลวดได้ หรือในกรณีที่มีโรคหลอดเลือดหัวใจร่วมด้วย (เช่น ความผิดปกติของหัวใจ) ในสถานการณ์เช่นนี้ จะทำการผ่าตัดบายพาส โดยวางเส้นทางหลอดเลือดบายพาส (ด้วยการปลูกถ่ายอัตโนมัติหรือวัสดุสังเคราะห์) การผ่าตัดจะทำร่วมกับภาวะหัวใจหยุดเต้นและใช้ AIC ("การไหลเวียนเทียม") หรือกับอวัยวะที่กำลังทำงาน
ประเภทของการบายพาสที่รู้จักมีดังต่อไปนี้:
- หลอดเลือดแดงทรวงอก - หลอดเลือดแดงภายในทรวงอกที่มีแนวโน้มเกิดการเปลี่ยนแปลงของหลอดเลือดแดงแข็งน้อยกว่า และไม่มีลิ้นเหมือนหลอดเลือดดำ ใช้เป็นทางเชื่อม
- หลอดเลือดแดงใหญ่และหลอดเลือดแดงเอออร์ตา - ใช้หลอดเลือดดำของคนไข้เองเป็นทางเชื่อมซึ่งเย็บติดกับหลอดเลือดหัวใจและหลอดเลือดแดงใหญ่
การผ่าตัดหัวใจถือเป็นขั้นตอนที่อาจเป็นอันตรายได้ การผ่าตัดมักใช้เวลาหลายชั่วโมง ในสองวันแรก ผู้ป่วยจะต้องพักรักษาตัวในหอผู้ป่วยวิกฤตภายใต้การดูแลของผู้เชี่ยวชาญตลอดเวลา หากไม่มีภาวะแทรกซ้อน ผู้ป่วยจะถูกย้ายไปยังหอผู้ป่วยทั่วไป ลักษณะเฉพาะของช่วงการฟื้นฟูจะพิจารณาเป็นรายบุคคล
การป้องกัน
มาตรการป้องกันการเกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลันแบบทรานส์เมอร์รัลมีเป้าหมายเพื่อลดผลกระทบเชิงลบของปัจจัยที่อาจเป็นอันตรายต่อร่างกายมนุษย์ โดยเฉพาะอย่างยิ่งการป้องกันการเกิดซ้ำในผู้ป่วย นอกจากการใช้ยาแล้ว ควรปฏิบัติตามคำแนะนำทางการแพทย์หลายประการ เช่น การเปลี่ยนแปลงโภชนาการ การแก้ไขกิจกรรมทางกาย และรูปแบบการใช้ชีวิต
ดังนั้น การป้องกันสามารถทำได้ในระดับเบื้องต้น (สำหรับบุคคลที่ไม่เคยมีภาวะกล้ามเนื้อหัวใจตายเฉียบพลันหรือภาวะกล้ามเนื้อหัวใจตายชนิดอื่นมาก่อน) และในระดับรอง (เพื่อป้องกันการกลับมาเป็นซ้ำของภาวะกล้ามเนื้อหัวใจตายเฉียบพลัน)
หากบุคคลใดอยู่ในกลุ่มเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด ควรเตรียมคำแนะนำต่อไปนี้ไว้สำหรับบุคคลนั้น:
- เพิ่มกิจกรรมทางกาย
ภาวะกล้ามเนื้อหัวใจทำงานน้อยเกินไปอาจทำให้เกิดปัญหาทางหัวใจและหลอดเลือดได้มากมาย การเสริมสร้างความแข็งแรงของหัวใจมีความจำเป็นอย่างยิ่งสำหรับผู้ที่มีอายุมากกว่า 35-40 ปี คุณสามารถเสริมสร้างความแข็งแรงของหัวใจได้อย่างง่ายดายและมีประสิทธิภาพด้วยการเดิน วิ่งเหยาะๆ ว่ายน้ำ และปั่นจักรยานทุกวัน
- เลิกนิสัยไม่ดีให้หมดสิ้น
การสูบบุหรี่และดื่มเครื่องดื่มแอลกอฮอล์เป็นอันตรายต่อทุกคน ไม่ว่าสุขภาพในช่วงแรกจะเป็นอย่างไร และสำหรับผู้ที่เป็นโรคหลอดเลือดหัวใจ แอลกอฮอล์และบุหรี่ถือเป็นสิ่งที่ห้ามดื่มโดยเด็ดขาด และนี่ไม่ใช่แค่คำพูด แต่เป็นข้อเท็จจริงที่ได้รับการพิสูจน์แล้ว
- รับประทานอาหารที่มีคุณภาพและมีคุณค่าทางโภชนาการเหมาะสม
โภชนาการเป็นรากฐานของสุขภาพโดยรวมและสุขภาพหลอดเลือดของเรา สิ่งสำคัญคือต้องบริโภคอาหารทอด ไขมันสัตว์ ผลิตภัณฑ์ที่มีสารทดแทนสังเคราะห์ ไขมันทรานส์ และเกลือในปริมาณมากให้น้อยที่สุด แนะนำให้เพิ่มผัก ผักใบเขียว ผลไม้ ถั่ว เบอร์รี่ และอาหารทะเล
- หลีกเลี่ยงผลเชิงลบของความเครียด มองหาอารมณ์ที่เป็นบวกมากขึ้น
ควรหลีกเลี่ยงความเครียดและความตกใจทางอารมณ์ที่มากเกินไป หากเป็นไปได้ ผู้ที่มีแนวโน้มวิตกกังวลและวิตกกังวล ซึ่งมักประสบกับสถานการณ์ที่ "ใกล้หัวใจ" ควรใช้ยาระงับประสาท (หลังจากปรึกษาแพทย์แล้ว)
- ติดตามการอ่านค่าความดันโลหิต
ความดันโลหิตที่เพิ่มขึ้นเป็นสาเหตุของอาการกระตุกและการอุดตันของลูเมนของหลอดเลือด เพื่อหลีกเลี่ยงภาวะแทรกซ้อนดังกล่าว คุณควรตรวจวัดความดันโลหิตด้วยตนเองและรับประทานยาลดความดันโลหิตที่แพทย์สั่งอย่างทันท่วงที
- ควบคุมระดับน้ำตาลในเลือด
ผู้ป่วยโรคเบาหวานมักมีปัญหาเกี่ยวกับผนังหลอดเลือดที่เปราะบางและอุดตันได้ง่ายเนื่องจากโรค เพื่อป้องกันการเกิดกระบวนการผิดปกติภายในหลอดเลือด ควรปรึกษาแพทย์ด้านต่อมไร้ท่อ เข้ารับการรักษา และอยู่ภายใต้การควบคุมทางการแพทย์อย่างเป็นระบบ (เพื่อติดตามค่าน้ำตาลในเลือด)
- ควรไปพบแพทย์โรคหัวใจเป็นประจำ
ผู้ที่มีความเสี่ยงต่อการเกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลันหรือโรคหัวใจอื่นๆ ควรได้รับการตรวจโดยแพทย์ทั่วไปและแพทย์โรคหัวใจอย่างเป็นระบบ (ปีละ 1-2 ครั้ง) คำแนะนำนี้มีความเกี่ยวข้องโดยเฉพาะกับผู้ป่วยที่มีอายุมากกว่า 40-45 ปี
การป้องกันขั้นที่สอง คือ การป้องกันการเกิดภาวะกล้ามเนื้อหัวใจตายเฉียบพลันซ้ำๆ ซึ่งอาจถึงแก่ชีวิตได้ โดยการป้องกันดังกล่าวประกอบด้วย:
- แจ้งให้แพทย์ของคุณทราบถึงอาการที่น่าสงสัยใด ๆ (แม้ว่าจะเป็นอาการที่ค่อนข้างไม่เป็นอันตราย)
- ปฏิบัติตามคำสั่งและคำแนะนำของแพทย์;
- การมีกิจกรรมทางกาย การรับประทานอาหาร และการปรับเปลี่ยนวิถีการดำเนินชีวิตอย่างเหมาะสม
- การเลือกรูปแบบกิจกรรมการทำงานที่ไม่ต้องใช้แรงกายมากจนเกินไป และไม่เกิดภาวะช็อกทางจิตใจและอารมณ์
พยากรณ์
พยาธิสภาพของระบบหัวใจและหลอดเลือดเป็นปัจจัยที่พบบ่อยที่สุดของอัตราการเสียชีวิตที่เพิ่มขึ้น ภาวะกล้ามเนื้อหัวใจตายเฉียบพลันเป็นภาวะแทรกซ้อนที่อันตรายที่สุดของโรคหัวใจขาดเลือด ซึ่งไม่สามารถ "ควบคุม" ได้แม้จะมีการปรับปรุงวิธีการวินิจฉัยและการรักษาอย่างต่อเนื่อง
การรอดชีวิตหลังเกิดอาการกำเริบขึ้นอยู่กับหลายปัจจัย ประการแรกคือความรวดเร็วของการรักษาพยาบาล ตลอดจนคุณภาพของการวินิจฉัย สุขภาพทั่วไป และอายุของผู้ป่วย นอกจากนี้ การพยากรณ์โรคยังขึ้นอยู่กับระยะเวลาในการรักษาตัวในโรงพยาบาลนับตั้งแต่เริ่มเกิดอาการกำเริบ ระดับความเสียหายของเนื้อเยื่อหัวใจ ค่าความดันโลหิต เป็นต้น
ส่วนใหญ่ผู้เชี่ยวชาญมักประเมินอัตราการรอดชีวิตไว้ที่ 1 ปี ตามด้วย 3, 5 และ 8 ปี ในกรณีส่วนใหญ่ หากผู้ป่วยไม่มีโรคไตและเบาหวาน อัตราการรอดชีวิต 3 ปีถือว่าสมเหตุสมผล
การพยากรณ์โรคในระยะยาวนั้นขึ้นอยู่กับคุณภาพและความสมบูรณ์ของการรักษาเป็นหลัก โดยความเสี่ยงต่อการเสียชีวิตสูงสุดจะรายงานในช่วง 12 เดือนแรกหลังจากการโจมตี ปัจจัยหลักที่ทำให้ผู้ป่วยเสียชีวิต ได้แก่:
- ภาวะกล้ามเนื้อหัวใจตายกลับมาเป็นซ้ำ (พบได้บ่อยที่สุด)
- กล้ามเนื้อหัวใจขาดเลือดเรื้อรัง;
- โรคหัวใจหยุดเต้นเฉียบพลัน;
- โรคเส้นเลือดอุดตันในปอด;
- โรคหลอดเลือดสมองเฉียบพลัน (โรคหลอดเลือดสมอง)
การดำเนินการฟื้นฟูอย่างเหมาะสมมีบทบาทสำคัญในการพยากรณ์โรค ช่วงเวลาการฟื้นฟูควรเป็นไปตามวัตถุประสงค์ต่อไปนี้:
- จัดเตรียมเงื่อนไขทั้งหมดเพื่อการฟื้นตัวของสิ่งมีชีวิต การปรับตัวให้เข้ากับภาระมาตรฐาน
- ปรับปรุงคุณภาพชีวิตและประสิทธิภาพการทำงาน;
- ลดความเสี่ยงการเกิดภาวะแทรกซ้อนรวมทั้งการเกิดซ้ำ
การแทรกแซงการฟื้นฟูคุณภาพควรเป็นไปตามลำดับและไม่หยุดชะงัก ประกอบด้วยขั้นตอนต่อไปนี้:
- ระยะเวลาการรักษาในโรงพยาบาล – เริ่มตั้งแต่รับผู้ป่วยเข้าห้องไอซียูหรือแผนกผู้ป่วยหนัก และต่อด้วยแผนกหัวใจหรือหลอดเลือด (คลินิก)
- การอยู่ในศูนย์ฟื้นฟูหรือสถานพยาบาล - นานถึง 4 สัปดาห์หลังจากอาการหัวใจวาย
- ระยะเวลาผู้ป่วยนอก - ประกอบด้วยการติดตามผู้ป่วยนอกโดยแพทย์โรคหัวใจ แพทย์ฟื้นฟูสมรรถภาพ และอาจารย์ผู้สอน LFK (เป็นเวลา 1 ปี)
จากนั้นผู้ป่วยจะดำเนินการฟื้นฟูต่อด้วยตนเองที่บ้าน
พื้นฐานของการฟื้นฟูที่ประสบความสำเร็จคือการออกกำลังกายแบบปานกลางและสม่ำเสมอ ซึ่งแพทย์จะเป็นผู้วางแผนให้ผู้ป่วยเป็นรายบุคคล หลังจากออกกำลังกายบางประเภทแล้ว ผู้เชี่ยวชาญจะติดตามอาการของผู้ป่วยและประเมินตามเกณฑ์ต่างๆ (โดยเฉพาะอย่างยิ่ง "การทดสอบความเครียด" ที่เกี่ยวข้อง) [ 10 ]
นอกจากการออกกำลังกายแล้ว โปรแกรมฟื้นฟูยังรวมถึงการสนับสนุนการใช้ยา การแก้ไขไลฟ์สไตล์ (การเปลี่ยนแปลงโภชนาการ การควบคุมน้ำหนัก การเลิกนิสัยที่ไม่ดี การติดตามการเผาผลาญไขมัน) แนวทางแบบบูรณาการช่วยป้องกันการเกิดภาวะแทรกซ้อนและปรับระบบหัวใจและหลอดเลือดให้เข้ากับกิจกรรมประจำวัน
ภาวะกล้ามเนื้อหัวใจตายแบบทะลุผนังมีลักษณะการพยากรณ์โรคที่เลวร้ายที่สุด ซึ่งอธิบายได้จากความน่าจะเป็นของการเสียชีวิตที่เพิ่มขึ้นแม้ในระยะก่อนเข้ารับการรักษาในโรงพยาบาล ผู้ป่วยประมาณ 20% เสียชีวิตภายใน 4 สัปดาห์แรกหลังจากการโจมตี

