ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
พยาธิสภาพของโรคไวรัสตับอักเสบบี
ตรวจสอบล่าสุด: 07.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
ในการเกิดโรคตับอักเสบ บี สามารถระบุจุดเชื่อมโยงหลักหลายประการในห่วงโซ่การก่อโรคได้ ดังนี้:
- การแนะนำของเชื้อโรค-การติดเชื้อ;
- การตรึงบนเซลล์ตับและการแทรกซึมเข้าสู่เซลล์
- การเพิ่มจำนวนของไวรัสและการ “ผลักออก” ไปยังพื้นผิวของเซลล์ตับ รวมถึงเข้าสู่เลือดด้วย
- การกระตุ้นปฏิกิริยาภูมิคุ้มกันเพื่อกำจัดเชื้อก่อโรค
- ความเสียหายต่อระบบและระบบภูมิคุ้มกัน
- การสร้างภูมิคุ้มกัน การปลดปล่อยจากเชื้อโรค การฟื้นตัว
เนื่องจากการติดเชื้อไวรัสตับอักเสบบีมักเกิดขึ้นทางหลอดเลือด จึงถือได้ว่าช่วงเวลาที่เกิดการติดเชื้อนั้นแทบจะเทียบเท่ากับการที่ไวรัสเข้าสู่กระแสเลือด ความพยายามของนักวิจัยบางคนในการแยกแยะระยะที่ไวรัสเข้าสู่กระแสเลือดและระยะที่ไวรัสเข้าสู่กระแสเลือดนั้นยังไม่มีหลักฐานยืนยันที่ชัดเจน ยังมีเหตุผลอื่นๆ อีกที่ทำให้เชื่อได้ว่าไวรัสเข้าสู่ตับทันทีพร้อมกับกระแสเลือด
การแพร่เชื้อของไวรัสตับอักเสบบีสู่เนื้อเยื่อตับนั้นกำหนดไว้ล่วงหน้าจากการมีตัวรับพิเศษใน HBsAg ซึ่งเป็นโพลีเปปไทด์ที่มีน้ำหนักโมเลกุล 31,000 Da (P31) ซึ่งมีฤทธิ์จับอัลบูมิน นอกจากนี้ ยังพบโซนอัลบูมินที่คล้ายกันบนเยื่อหุ้มเซลล์ตับในตับของมนุษย์และชิมแปนซี ซึ่งกำหนดอัตราการแพร่เชื้อของไวรัสตับอักเสบบีสู่ตับของมนุษย์และชิมแปนซีโดยพื้นฐาน
เมื่อไวรัสแทรกซึมเข้าไปในเซลล์ตับ DNA ของไวรัสจะถูกปล่อยออกมา ซึ่งจะเข้าไปในนิวเคลียสของเซลล์ตับและทำหน้าที่เป็นเมทริกซ์สำหรับการสังเคราะห์กรดนิวคลีอิก ทำให้เกิดปฏิกิริยาทางชีวภาพต่อเนื่องหลายชุด ซึ่งผลลัพธ์ก็คือการประกอบนิวคลีโอแคปซิดของไวรัส นิวคลีโอแคปซิดจะเคลื่อนที่ผ่านเยื่อหุ้มนิวเคลียสเข้าไปในไซโทพลาซึม ซึ่งเป็นจุดที่อนุภาคเดนประกอบกันเป็นขั้นสุดท้าย ซึ่งก็คือไวรัสตับอักเสบบีที่สมบูรณ์นั่นเอง
อย่างไรก็ตาม ควรสังเกตว่าเมื่อเซลล์ตับติดเชื้อ กระบวนการดังกล่าวสามารถดำเนินไปได้ 2 วิธี คือ การขยายพันธุ์และบูรณาการ ในกรณีแรก จะเห็นภาพของโรคตับอักเสบเฉียบพลันหรือเรื้อรัง และในกรณีที่สอง จะเห็นการแพร่กระจายของไวรัส
สาเหตุที่กำหนดปฏิสัมพันธ์ระหว่าง DNA ของไวรัสและเซลล์ตับนั้นยังไม่ชัดเจน สาเหตุที่เป็นไปได้มากที่สุดคือ ประเภทของการตอบสนองนั้นถูกกำหนดโดยพันธุกรรม
ผลลัพธ์ของปฏิสัมพันธ์การจำลองแบบคือการประกอบโครงสร้างแอนติเจนหลัก (ในนิวเคลียส) และการประกอบไวรัสที่สมบูรณ์ (ในไซโตพลาซึม) ตามด้วยการนำเสนอไวรัสที่สมบูรณ์หรือแอนติเจนของไวรัสบนเยื่อหุ้มหรือในโครงสร้างของเยื่อหุ้มเซลล์ตับ
โดยทั่วไปแล้วเป็นที่ยอมรับว่าการจำลองแบบของไวรัสไม่ส่งผลให้เกิดความเสียหายของเซลล์ในระดับเซลล์ตับ เนื่องจากไวรัสตับอักเสบบีไม่มีผลต่อเซลล์ตับ จึงไม่ถือเป็นจุดยืนที่โต้แย้งไม่ได้ เนื่องจากข้อมูลดังกล่าวอ้างอิงจากการทดลองซึ่งแม้ว่าข้อมูลดังกล่าวจะบ่งชี้ว่าไวรัสตับอักเสบบีไม่มีผลต่อเซลล์ตับ แต่ข้อมูลดังกล่าวได้มาจากเนื้อเยื่อเพาะเลี้ยง จึงไม่สามารถสรุปผลได้อย่างสมบูรณ์ว่าไวรัสตับอักเสบบีในมนุษย์มีไวรัสหรือไม่ ในทุกกรณี ประเด็นเกี่ยวกับการไม่มีความเสียหายของเซลล์ตับในระยะการจำลองแบบยังต้องมีการศึกษาเพิ่มเติม
อย่างไรก็ตาม ไม่ว่าไวรัสจะมีปฏิสัมพันธ์กับเซลล์อย่างไร ตับก็จำเป็นต้องรวมอยู่ในกระบวนการทางภูมิคุ้มกันวิทยา ในกรณีนี้ ความเสียหายต่อเซลล์ตับนั้นเกี่ยวข้องกับความจริงที่ว่าอันเป็นผลมาจากการแสดงออกของแอนติเจนไวรัสบนเยื่อหุ้มเซลล์ตับและการปล่อยแอนติเจนไวรัสสู่ระบบไหลเวียนเลือดอิสระ ปฏิกิริยาภูมิคุ้มกันของเซลล์และฮิวมอรัลที่เกิดขึ้นตามลำดับจึงรวมอยู่ด้วย ซึ่งท้ายที่สุดแล้วมุ่งเป้าไปที่การกำจัดไวรัสออกจากร่างกาย กระบวนการนี้ดำเนินการตามรูปแบบทั่วไปของการตอบสนองภูมิคุ้มกันต่อการติดเชื้อไวรัส เพื่อกำจัดเชื้อก่อโรค ปฏิกิริยาไซโตท็อกซินของเซลล์จะถูกรวมอยู่ด้วย ซึ่งถูกควบคุมโดยเซลล์เอฟเฟกเตอร์หลายประเภท ได้แก่ เซลล์ K เซลล์ T เซลล์เพชฌฆาตธรรมชาติ และเซลล์แมคโครฟาจ ระหว่างปฏิกิริยาดังกล่าว เซลล์ตับที่ติดเชื้อจะถูกทำลาย ซึ่งจะมาพร้อมกับการปลดปล่อยแอนติเจนของไวรัส (HBcAg, HBeAg, HBsAg) ซึ่งกระตุ้นระบบการสร้างแอนติบอดี ส่งผลให้แอนติบอดีเฉพาะสะสมในเลือด โดยเฉพาะอย่างยิ่งที่แกนกลาง - แอนติ-HBc และแอนติเจน e - แอนติ-HBE เป็นผลให้เซลล์ตับหลุดออกจากไวรัสในกระบวนการตายเนื่องจากปฏิกิริยาการสลายเซลล์
ในเวลาเดียวกัน แอนติบอดีจำเพาะที่สะสมอยู่ในเลือดจะจับกับแอนติเจนของไวรัส ทำให้เกิดคอมเพล็กซ์ภูมิคุ้มกันที่ถูกแมคโครฟาจจับกินและขับออกทางไต ในกรณีนี้ อาจเกิดโรคต่างๆ ที่เกิดจากคอมเพล็กซ์ภูมิคุ้มกันได้ เช่น โรคไตอักเสบ โรคหลอดเลือดแดงอักเสบ อาการปวดข้อ ผื่นผิวหนัง เป็นต้น ด้วยการมีส่วนร่วมของแอนติบอดีจำเพาะ ร่างกายจะทำความสะอาดเชื้อโรคและฟื้นตัวได้อย่างสมบูรณ์
ตามแนวคิดที่สรุปไว้ของพยาธิสภาพของโรคตับอักเสบบี ความหลากหลายของรูปแบบทางคลินิกทั้งหมดของโรคมักจะอธิบายได้จากลักษณะเฉพาะของปฏิสัมพันธ์ระหว่างไวรัสและการทำงานร่วมกันของเซลล์ที่มีภูมิคุ้มกัน กล่าวอีกนัยหนึ่งคือความแข็งแกร่งของการตอบสนองภูมิคุ้มกันต่อการมีอยู่ของแอนติเจนไวรัส ตามแนวคิดสมัยใหม่ ความแข็งแกร่งของการตอบสนองภูมิคุ้มกันถูกกำหนดทางพันธุกรรมและเชื่อมโยงกับแอนติเจนที่เข้ากันได้ของตำแหน่ง HLA ของคลาสแรก
โดยทั่วไปแล้ว เป็นที่ยอมรับกันว่าภายใต้สภาวะที่ภูมิคุ้มกันตอบสนองต่อแอนติเจนของไวรัสเพียงพอ โรคตับอักเสบเฉียบพลันจะพัฒนาทางคลินิกโดยมีอาการเป็นวัฏจักรและหายขาดได้อย่างสมบูรณ์ เมื่อภูมิคุ้มกันตอบสนองต่อแอนติเจนของไวรัสลดลง เซลล์ตับที่ถูกทำลายโดยภูมิคุ้มกันจะไม่ค่อยมีนัยสำคัญ ดังนั้นจึงไม่สามารถกำจัดเซลล์ตับที่ติดเชื้อได้อย่างมีประสิทธิภาพ ซึ่งนำไปสู่อาการทางคลินิกที่ไม่รุนแรง โดยไวรัสจะคงอยู่เป็นเวลานาน และอาจพัฒนาเป็นโรคตับอักเสบเรื้อรังได้ ในทางกลับกัน ในกรณีของการตอบสนองภูมิคุ้มกันที่แข็งแกร่งที่กำหนดทางพันธุกรรมและการติดเชื้อจำนวนมาก (การถ่ายเลือด) เซลล์ตับจะถูกทำลายเป็นบริเวณกว้าง ซึ่งทางคลินิกสอดคล้องกับรูปแบบที่รุนแรงและร้ายแรงของโรค
โครงร่างที่นำเสนอของพยาธิสภาพของโรคตับอักเสบ B มีความแตกต่างด้วยความสอดคล้องกัน อย่างไรก็ตาม โครงร่างนี้ยังมีประเด็นที่ถกเถียงกันและได้รับการศึกษาไม่เพียงพออยู่หลายประการ
หากเรายึดตามแนวคิดของโรคตับอักเสบบีในฐานะโรคทางภูมิคุ้มกัน เราอาจคาดหวังได้ว่าปฏิกิริยาของเซลล์จะเป็นพิษเพิ่มขึ้นตามความรุนแรงของโรคที่เพิ่มขึ้น อย่างไรก็ตาม ในรูปแบบที่รุนแรง ดัชนีการเชื่อมโยงระหว่างเซลล์กับภูมิคุ้มกันจะลดลงอย่างรวดเร็ว รวมถึงลดลงหลายเท่าเมื่อเทียบกับในเด็กที่แข็งแรง และดัชนีเซลล์เคเป็นพิษ ในรูปแบบมะเร็ง ในช่วงที่มีการพัฒนาของเนื้อตายในตับจำนวนมากและโดยเฉพาะอย่างยิ่งอาการโคม่าที่ตับ จะสังเกตเห็นว่าลิมโฟไซต์ไม่สามารถสร้างการเปลี่ยนแปลงได้อย่างสมบูรณ์ภายใต้อิทธิพลของไฟโตเฮแมทลูตินิน เอนโดทอกซินสแตฟิโลค็อกคัส และ HBsAg นอกจากนี้ ยังไม่มีความสามารถของเม็ดเลือดขาวในการอพยพตามปฏิกิริยายับยั้งการอพยพของเม็ดเลือดขาว (LMIC) และจากผลการศึกษาโดยใช้โพรบเตตราไซคลินเรืองแสง พบว่าการซึมผ่านของเยื่อหุ้มลิมโฟไซต์เพิ่มขึ้นอย่างรวดเร็ว
ดังนั้น หากดัชนีการเรืองแสงของลิมโฟไซต์ในผู้ที่มีสุขภาพดีอยู่ที่ 9.9±2% และในไวรัสตับอักเสบบีทั่วไปที่มีรูปแบบที่ไม่ร้ายแรง ดัชนีดังกล่าวจะเพิ่มขึ้นเป็น 22.3±2.7% ดังนั้น ในรูปแบบมะเร็ง จำนวนลิมโฟไซต์เรืองแสงจะสูงถึง 63.5±5.8% โดยเฉลี่ย เนื่องจากการเพิ่มขึ้นของการซึมผ่านของเยื่อหุ้มเซลล์ได้รับการประเมินอย่างชัดเจนในเอกสารทางวิชาการว่าเป็นตัวบ่งชี้ความด้อยประสิทธิภาพทางการทำงานของเยื่อหุ้มเซลล์ได้อย่างน่าเชื่อถือ จึงสรุปได้ว่าในไวรัสตับอักเสบบี โดยเฉพาะในรูปแบบมะเร็ง ลิมโฟไซต์จะได้รับความเสียหายอย่างรุนแรง นอกจากนี้ยังได้รับการพิสูจน์จากดัชนีความเป็นพิษของเซลล์เคอีกด้วย ในรูปแบบรุนแรง ในสัปดาห์ที่ 1-2 ของโรค ความเป็นพิษต่อเซลล์จะอยู่ที่ 15.5±8.8% และในรูปแบบมะเร็ง ในสัปดาห์ที่ 1 - 6.0±2.6 ในสัปดาห์ที่ 2 - 22.0±6.3% โดยมีค่าปกติที่ 44.8±2.6%
ข้อมูลที่นำเสนอแสดงให้เห็นอย่างชัดเจนถึงความผิดปกติอย่างเด่นชัดในการเชื่อมโยงระหว่างเซลล์กับภูมิคุ้มกันในผู้ป่วยโรคตับอักเสบบีชนิดรุนแรง นอกจากนี้ยังเห็นได้ชัดว่าการเปลี่ยนแปลงเหล่านี้เกิดขึ้นเป็นลำดับที่สอง เนื่องมาจากความเสียหายต่อเซลล์ที่สร้างภูมิคุ้มกันได้จากสารพิษเมแทบอไลต์ และอาจเกิดจากระบบภูมิคุ้มกันที่ไหลเวียนอยู่
ตามที่การศึกษาวิจัยได้แสดงให้เห็น ในผู้ป่วยโรคตับอักเสบบีชนิดรุนแรง โดยเฉพาะอย่างยิ่งในกรณีที่มีเนื้อตับตายจำนวนมาก ระดับไทเตอร์ของ HBsAg และ HBeAg ในซีรั่มเลือดจะลดลง ขณะเดียวกันก็จะเริ่มตรวจพบแอนติบอดีต่อแอนติเจนบนพื้นผิวในระดับไทเตอร์ที่สูง ซึ่งถือเป็นสิ่งที่ผิดปกติอย่างสิ้นเชิงกับโรคชนิดไม่ร้ายแรง ซึ่งไวรัสตับอักเสบบีจะปรากฏเฉพาะในเดือนที่ 3-5 ของโรคเท่านั้น
การหายไปอย่างรวดเร็วของแอนติเจนไวรัสตับอักเสบบีพร้อมกับการปรากฏของแอนติบอดีต่อต้านไวรัสที่มีไทเตอร์สูงพร้อมกัน บ่งชี้ถึงการสร้างคอมเพล็กซ์ภูมิคุ้มกันอย่างเข้มข้น และอาจมีส่วนร่วมในการก่อให้เกิดโรคเนื้อตายของตับจำนวนมาก
ดังนั้น ข้อมูลเชิงข้อเท็จจริงจึงไม่อนุญาตให้เราตีความไวรัสตับอักเสบบีได้อย่างชัดเจนจากมุมมองของการรุกรานทางภูมิคุ้มกันเท่านั้น และประเด็นก็คือ ไม่เพียงแต่ไม่พบความเชื่อมโยงระหว่างความลึกและความชุกของการเปลี่ยนแปลงทางสัณฐานวิทยาในตับในด้านหนึ่ง และความรุนแรงของปัจจัยภูมิคุ้มกันของเซลล์ในอีกด้านหนึ่ง ในทางทฤษฎี สถานการณ์นี้สามารถอธิบายได้ด้วยขั้นตอนสุดท้ายของการศึกษาตัวบ่งชี้ภูมิคุ้มกันของเซลล์ เมื่อเซลล์ที่มีภูมิคุ้มกันปกติได้รับผลกระทบจากพิษที่รุนแรงเนื่องจากการทำงานของตับที่ลดลงอย่างต่อเนื่อง แน่นอนว่าสามารถสันนิษฐานได้ว่าการทำลายเซลล์ตับโดยภูมิคุ้มกันจะเกิดขึ้นในระยะเริ่มแรกของกระบวนการติดเชื้อ ซึ่งอาจเกิดขึ้นก่อนการปรากฏของอาการทางคลินิกของความเสียหายของตับอย่างรุนแรงด้วยซ้ำ อย่างไรก็ตาม ข้อสันนิษฐานดังกล่าวไม่น่าจะเป็นไปได้ เนื่องจากตรวจพบตัวบ่งชี้ภูมิคุ้มกันเซลล์ที่คล้ายคลึงกันในผู้ป่วยที่มีอาการของโรคในระยะเฉียบพลันที่สุด (รวดเร็ว) และนอกจากนี้ ในระหว่างการตรวจทางสัณฐานวิทยาของเนื้อเยื่อตับ ไม่พบการแพร่กระจายของเซลล์ลิมโฟไซต์จำนวนมาก ขณะเดียวกัน ยังตรวจพบเนื้อเยื่อบุผิวเน่าที่ต่อเนื่องกันโดยไม่มีปรากฏการณ์การดูดซึมและการรุกรานของเซลล์ลิมโฟไซต์
เป็นเรื่องยากมากที่จะอธิบายภาพสัณฐานวิทยาของโรคตับอักเสบเฉียบพลันจากมุมมองของการทำลายเซลล์ภูมิคุ้มกันเพียงอย่างเดียว ดังนั้นในการศึกษาในระยะเริ่มแรก พบว่าผลของการทำลายเซลล์ของไวรัสตับอักเสบบีไม่ได้ถูกแยกออกไป
ปัจจุบันข้อสันนิษฐานนี้ได้รับการยืนยันบางส่วนจากการค้นพบไวรัสตับอักเสบบี จากการศึกษาพบว่าความถี่ในการตรวจพบเครื่องหมายไวรัสตับอักเสบดีขึ้นอยู่กับความรุนแรงของโรคโดยตรง โดยตรวจพบในผู้ป่วยที่เป็นแบบไม่รุนแรงร้อยละ 14 ตรวจพบในระดับปานกลางร้อยละ 18 ตรวจพบในระดับรุนแรงร้อยละ 30 และตรวจพบในระดับร้ายแรงร้อยละ 52 เมื่อพิจารณาว่าไวรัสตับอักเสบดีมีฤทธิ์ทำลายเซลล์ตับ จึงอาจสรุปได้ว่าการติดเชื้อร่วมกันระหว่างไวรัสตับอักเสบบีและไวรัสดีมีความสำคัญอย่างยิ่งต่อการพัฒนาของไวรัสตับอักเสบบีชนิดรุนแรง
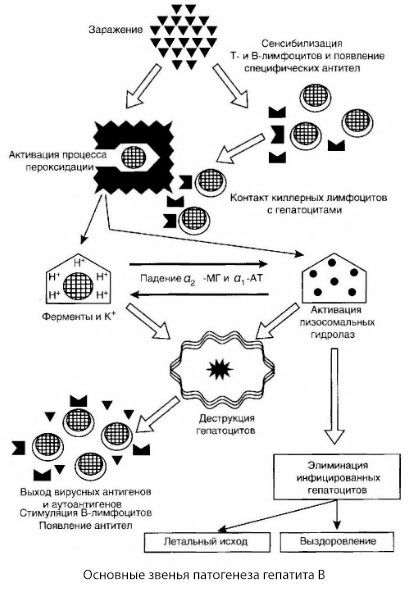
พยาธิสภาพของโรคตับอักเสบบีสามารถอธิบายได้ดังนี้ หลังจากไวรัสตับอักเสบบีแทรกซึมเข้าสู่เซลล์ตับแล้ว ระบบภูมิคุ้มกันจะเข้าโจมตีเซลล์ตับที่ติดเชื้อโดย T-killer ซึ่งจะหลั่งลิมโฟทอกซินไปทางเซลล์ตับ
กลไกที่ใกล้ชิดของความเสียหายของเซลล์ตับในโรคตับอักเสบบียังไม่ได้รับการพิสูจน์ บทบาทหลักคือกระบวนการกระตุ้นของการเกิดออกซิเดชันของไขมันและไฮโดรเลสไลโซโซม ปัจจัยกระตุ้นอาจเป็นลิมโฟทอกซินที่ถูกปล่อยออกมาจากเซลล์เอฟเฟกเตอร์เมื่อสัมผัสกับเซลล์ตับ แต่เป็นไปได้ว่าไวรัสเองอาจเป็นตัวเริ่มต้นกระบวนการเกิดออกซิเดชัน จากนั้น กระบวนการทางพยาธิวิทยาอาจพัฒนาตามลำดับต่อไปนี้
- การโต้ตอบระหว่างปัจจัยการรุกราน (ลิมโฟทอกซินหรือไวรัส) กับโมเลกุลขนาดใหญ่ทางชีวภาพ (อาจกับส่วนประกอบของเยื่อหุ้มเอนโดพลาสมิก เรติคูลัม ซึ่งสามารถมีส่วนร่วมในกระบวนการกำจัดพิษ โดยเปรียบเทียบกับสารก่ออันตรายอื่นๆ ตามที่แสดงไว้เมื่อเทียบกับคาร์บอนเตตระคลอไรด์)
- การก่อตัวของอนุมูลอิสระ การกระตุ้นกระบวนการลิพิดเปอร์ออกซิเดชัน และเพิ่มการซึมผ่านของเยื่อหุ้มเซลล์ของตับทั้งหมด (กลุ่มอาการไซโตไลซิส)
- การเคลื่อนตัวของสารออกฤทธิ์ทางชีวภาพตามระดับความเข้มข้น เช่น การสูญเสียเอนไซม์จากตำแหน่งภายในเซลล์ต่างๆ ผู้ให้พลังงาน โพแทสเซียม เป็นต้น การสะสมของโซเดียมและแคลเซียมในเซลล์ การเปลี่ยนแปลงค่า pH ไปสู่ภาวะกรดเกินภายในเซลล์
- การกระตุ้นและการปลดปล่อยของไลโซโซมไฮโดรเลส (RNAse, DNAse, cathepsins เป็นต้น) พร้อมกับการสลายตัวของเซลล์ตับและการปลดปล่อยออโตแอนติเจน
- การกระตุ้นระบบภูมิคุ้มกัน T และ B ด้วยการสร้างการสร้างความไวต่อลิมโฟไซต์ T อย่างจำเพาะต่อไลโปโปรตีนของตับ รวมถึงการสร้างออโตแอนติบอดีของฮิวมอรัลที่ต่อต้านตับ
ในแผนการเสนอของการเกิดโรคตับอักเสบบี ปัจจัยกระตุ้นคือแอนติเจนของไวรัส ซึ่งการผลิตอย่างเข้มข้นจะสังเกตได้ในระยะเริ่มแรกของโรคและตลอดระยะเวลาเฉียบพลัน ยกเว้นในรูปแบบมะเร็ง ซึ่งการผลิตแอนติเจนของไวรัสจะหยุดลงในทางปฏิบัติในช่วงที่มีการเกิดเนื้อตายของตับจำนวนมาก ซึ่งเป็นตัวกำหนดการลดลงอย่างรวดเร็วของการจำลองของไวรัส
นอกจากนี้ยังเห็นได้ชัดว่าแอนติเจนของไวรัสกระตุ้นระบบภูมิคุ้มกัน T และ B ในระหว่างกระบวนการนี้ การกระจายตัวใหม่ของกลุ่มย่อยของลิมโฟไซต์ T ที่เกิดขึ้นอย่างมีลักษณะเฉพาะเกิดขึ้น โดยมีจุดมุ่งหมายเพื่อจัดระเบียบการตอบสนองภูมิคุ้มกันที่เหมาะสม กำจัดเซลล์ตับที่ติดเชื้อ ทำให้แอนติเจนของไวรัสเป็นกลาง การสร้างภูมิคุ้มกัน และการฟื้นตัว
เมื่อเซลล์ที่มีภูมิคุ้มกันตอบสนองกับแอนติเจนไวรัสบนเยื่อหุ้มเซลล์ของตับหรือในระหว่างการสืบพันธุ์ของไวรัสภายในเซลล์ตับ จะเกิดสภาวะสำหรับการกระตุ้นกระบวนการเปอร์ออกซิเดชันของไขมัน ซึ่งอย่างที่ทราบกันดีว่าควบคุมการซึมผ่านของเยื่อหุ้มเซลล์และเซลล์ย่อยทั้งหมด
จากตำแหน่งนี้ การเกิดของกลุ่มอาการไซโตไลซิส ซึ่งเป็นภาวะที่เยื่อหุ้มเซลล์มีการซึมผ่านได้มากขึ้น ซึ่งเป็นเรื่องธรรมชาติและมีลักษณะเฉพาะของไวรัสตับอักเสบ จึงเป็นสิ่งที่เข้าใจได้
ผลลัพธ์สุดท้ายของกลุ่มอาการไซโตไลซิสอาจเป็นการแยกส่วนฟอสโฟรีเลชันออกซิเดชันอย่างสมบูรณ์ การรั่วไหลของวัสดุในเซลล์ และการตายของเนื้อตับ
อย่างไรก็ตาม ในกรณีส่วนใหญ่ กระบวนการเหล่านี้จะไม่พัฒนาถึงขั้นเสียชีวิต เฉพาะในโรคมะเร็งเท่านั้นที่กระบวนการทางพยาธิวิทยาจะดำเนินไปอย่างรวดเร็วและไม่สามารถย้อนกลับได้ เนื่องจากการติดเชื้อจำนวนมาก กระบวนการภูมิคุ้มกันที่เด่นชัด การทำงานของกระบวนการเปอร์ออกซิเดชันและไฮโดรเดสไลโซโซมที่มากเกินไป และปรากฏการณ์การรุกรานของภูมิคุ้มกันตนเองเกิดขึ้น
กลไกเดียวกันนี้พบได้ในโรคตับอักเสบบีในระยะที่เอื้ออำนวย โดยมีลักษณะเฉพาะเพียงอย่างเดียวคือเกิดขึ้นได้ในระดับคุณภาพที่แตกต่างกัน ซึ่งแตกต่างจากกรณีของเนื้อตับตายจำนวนมาก ในระยะที่เอื้ออำนวยของโรค จำนวนเซลล์ตับที่ติดเชื้อจึงน้อยลง ดังนั้นบริเวณที่เกิดการสลายเซลล์จากภูมิคุ้มกันจึงน้อยลง กระบวนการของการเกิดออกซิเดชันของไขมันจะไม่เพิ่มขึ้นอย่างมีนัยสำคัญ การกระตุ้นของกรดไฮโดรเลสทำให้เกิดการสลายตัวเองอย่างจำกัดโดยมีการปล่อยแอนติเจนของตัวเองออกมาเล็กน้อย ดังนั้น โดยไม่มีการโจมตีตัวเองอย่างรุนแรง นั่นคือ ทุกขั้นตอนของการเกิดโรคในระยะที่เอื้ออำนวยจะดำเนินไปภายในกรอบโครงสร้างที่เก็บรักษาไว้ของเนื้อตับ และถูกควบคุมโดยระบบป้องกัน (สารต้านอนุมูลอิสระ สารยับยั้ง ฯลฯ) ดังนั้นจึงไม่มีผลทำลายล้างดังกล่าว
สาเหตุของอาการพิษในไวรัสตับอักเสบยังไม่ได้รับการศึกษาอย่างเต็มที่ ข้อเสนอเพื่อแยกแยะระหว่างการพิษหลักหรือไวรัสและรอง (การแลกเปลี่ยนหรือการเผาผลาญ) อาจถือเป็นผลดี แม้ว่าสิ่งนี้จะไม่เปิดเผยกลไกที่ใกล้ชิดของการเกิดกลุ่มอาการพิษทั่วไปก็ตาม ประการแรกไวรัสตับอักเสบไม่มีคุณสมบัติเป็นพิษ และประการที่สอง ความเข้มข้นของสารเมตาบอไลต์จำนวนมากไม่ได้สัมพันธ์กับความรุนแรงของโรคและระดับการแสดงออกของอาการพิษเสมอไป เป็นที่ทราบกันดีว่าความเข้มข้นของแอนติเจนไวรัสไม่ได้สัมพันธ์กับความรุนแรงของพิษอย่างเคร่งครัด ในทางตรงกันข้าม เมื่อความรุนแรงของโรคเพิ่มขึ้นและระดับของพิษเพิ่มขึ้น ความเข้มข้นของ HBsAg จะลดลงและต่ำที่สุดในรูปแบบร้ายแรงในช่วงเวลาที่เริ่มมีอาการโคม่าตับลึก ในเวลาเดียวกัน ความถี่ในการตรวจพบและไทเตอร์ของแอนติบอดีต่อต้านไวรัสเฉพาะขึ้นอยู่กับความรุนแรงของโรคโดยตรง
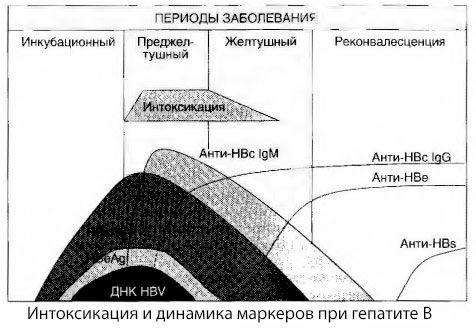
อาการมึนเมาจะไม่ปรากฏในขณะที่มีการลงทะเบียนแอนติเจนของไวรัส แต่จะปรากฏในช่วงที่แอนติบอดีต่อต้านไวรัสคลาส IgM ไหลเวียนอยู่ในเลือดไปยังแอนติเจนของวัวและแอนติเจนของระบบ E นอกจากนี้ ในผู้ป่วยที่มีอาการรุนแรงและร้ายแรงเป็นพิเศษ ผู้ป่วยจำนวนมากยังมีแอนติ-HB ในเลือด ซึ่งโดยปกติแล้วจะไม่ปรากฏในโรคที่ไม่รุนแรงหรือปานกลาง
ข้อมูลที่นำเสนอช่วยให้เราสรุปได้ว่ากลุ่มอาการพิษในไวรัสตับอักเสบ โดยเฉพาะไวรัสตับอักเสบบี ไม่ได้เกิดจากการปรากฏของแอนติเจนไวรัสในเลือด แต่เป็นผลจากปฏิกิริยาระหว่างแอนติเจนไวรัสกับแอนติบอดีต่อต้านไวรัสในกลุ่ม IgM ผลจากปฏิกิริยาดังกล่าวคือการก่อตัวของคอมเพล็กซ์ภูมิคุ้มกัน และอาจเป็นสารพิษที่ออกฤทธิ์
อาการมึนเมาจะเกิดขึ้นในขณะที่ระบบภูมิคุ้มกันในร่างกายเริ่มทำงาน แต่ในเวลาต่อมาจะไม่พบความสัมพันธ์ดังกล่าว
คำอธิบายบางส่วนสำหรับสิ่งนี้สามารถพบได้ในการศึกษาองค์ประกอบของคอมเพล็กซ์ภูมิคุ้มกัน ในผู้ป่วยที่มีรูปแบบที่รุนแรง คอมเพล็กซ์ขนาดกลางส่วนใหญ่หมุนเวียนอยู่ในเลือด และในองค์ประกอบของคอมเพล็กซ์ดังกล่าว ในช่วงที่อาการพิษรุนแรงที่สุด แอนติบอดีของกลุ่มนี้จะครอบงำ ในขณะที่ในช่วงที่อาการทางคลินิกลดลงและพักฟื้น คอมเพล็กซ์จะใหญ่ขึ้น และในองค์ประกอบของคอมเพล็กซ์ แอนติบอดีของกลุ่ม IgG จะเริ่มครอบงำ
ข้อมูลที่นำเสนอเกี่ยวข้องกับกลไกการพัฒนาของกลุ่มอาการพิษในระยะเริ่มแรกของโรค แต่สำหรับภาวะพิษที่เกิดขึ้นในช่วงที่อาการทางคลินิกรุนแรงที่สุด มีความสำคัญบางส่วนเท่านั้น โดยเฉพาะอย่างยิ่งในการพัฒนาของอาการโคม่าที่ตับ
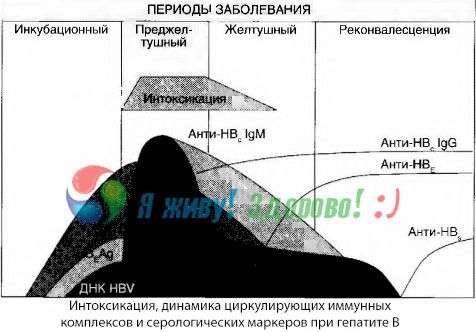
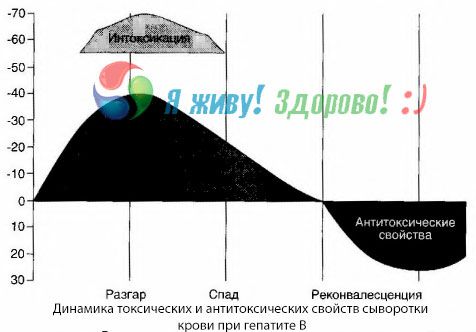
วิธีการเพาะเชื้อในเลือดแสดงให้เห็นว่าไวรัสตับอักเสบบีมีสารพิษสะสมอยู่ในเลือดอย่างต่อเนื่อง โดยถูกขับออกมาจากเนื้อเยื่อตับที่เสียหายและเสื่อมโทรม ความเข้มข้นของสารพิษเหล่านี้ขึ้นอยู่กับความรุนแรงของโรค โดยสารพิษเหล่านี้มีลักษณะเป็นโปรตีน
ในช่วงการฟื้นตัว จะมีการสร้างแอนติบอดีต่อสารพิษนี้ในเลือด แต่ในกรณีที่เกิดอาการโคม่าจากตับ ความเข้มข้นของสารพิษในเลือดจะเพิ่มขึ้นอย่างรวดเร็ว และไม่พบแอนติบอดีในเลือด
พยาธิสภาพของโรคตับอักเสบบี
จากลักษณะของการเปลี่ยนแปลงทางสัณฐานวิทยา พบว่าโรคตับอักเสบบีเฉียบพลันแบ่งได้เป็น 3 รูปแบบ:
- รูปแบบวงจร
- ภาวะเนื้อตับตายจำนวนมาก
- โรคตับอักเสบ cholestatic pericholangiolytic
ในรูปแบบวัฏจักรของไวรัสตับอักเสบบี การเปลี่ยนแปลงของเนื้อเยื่อตับที่เสื่อมโทรม อักเสบ และแพร่กระจายจะเด่นชัดมากขึ้นที่บริเวณกึ่งกลางของกลีบตับ ในขณะที่ไวรัสตับอักเสบเอ การเปลี่ยนแปลงดังกล่าวจะอยู่บริเวณรอบนอกของกลีบตับและแพร่กระจายไปยังบริเวณกึ่งกลาง ความแตกต่างเหล่านี้เกิดจากเส้นทางการแทรกซึมของไวรัสเข้าไปในเนื้อตับที่แตกต่างกัน ไวรัสตับอักเสบเอเข้าสู่ตับผ่านทางหลอดเลือดดำพอร์ทัลและแพร่กระจายไปยังบริเวณกึ่งกลางของกลีบตับ ส่วนไวรัสตับอักเสบบีแทรกซึมผ่านหลอดเลือดแดงของตับและเส้นเลือดฝอยที่ส่งเลือดไปยังกลีบตับทั้งหมดอย่างสม่ำเสมอจนถึงบริเวณกึ่งกลางของกลีบตับ
ระดับความเสียหายของเนื้อตับในกรณีส่วนใหญ่นั้นสอดคล้องกับความรุนแรงของอาการทางคลินิกของโรค ในรูปแบบที่ไม่รุนแรง มักจะพบเนื้อตับตายแบบเฉพาะจุด และในรูปแบบปานกลางและรุนแรง จะพบเนื้อตับตายแบบโซน (โดยมีแนวโน้มที่จะรวมตัวและก่อตัวเป็นเนื้อตายแบบสะพานในรูปแบบที่รุนแรงของโรค)
การเปลี่ยนแปลงทางสัณฐานวิทยาที่ยิ่งใหญ่ที่สุดในบริเวณเนื้อตับมักเกิดขึ้นในช่วงที่อาการทางคลินิกรุนแรงที่สุด ซึ่งมักจะเกิดขึ้นในช่วงทศวรรษแรกของโรค ในช่วงทศวรรษที่ 2 และโดยเฉพาะอย่างยิ่งในช่วงทศวรรษที่ 3 กระบวนการฟื้นฟูจะเข้มข้นขึ้น ในช่วงเวลานี้ การเปลี่ยนแปลงของเนื้อตับจะหายไปเกือบหมด และกระบวนการแทรกซึมของเซลล์จะเริ่มมีบทบาทมากขึ้น โดยการฟื้นฟูโครงสร้างของแผ่นเซลล์ตับจะค่อย ๆ เกิดขึ้น อย่างไรก็ตาม การฟื้นฟูโครงสร้างและการทำงานของเนื้อตับให้สมบูรณ์จะเกิดขึ้นเพียง 3-6 เดือนหลังจากเริ่มมีโรค และไม่ใช่ในผู้ป่วยทุกราย
ลักษณะทั่วไปของการติดเชื้อไวรัสตับอักเสบบีได้รับการยืนยันจากการตรวจพบ HBsAg ไม่เพียงแต่ในเซลล์ตับ แต่ยังพบในไต ปอด ม้าม ตับอ่อน เซลล์ไขกระดูก เป็นต้น
โรคตับอักเสบชนิดน้ำดีคั่งค้าง (pericholangiolytic) เป็นโรคชนิดพิเศษที่ท่อน้ำดีในตับมีการเปลี่ยนแปลงทางสัณฐานวิทยามากที่สุด โดยมีอาการคือท่อน้ำดีอักเสบและท่อน้ำดีอักเสบ ในรูปแบบน้ำดีคั่งค้าง โรคนี้เกิดจากการขยายตัวของหลอดเลือดฝอยน้ำดีโดยมีน้ำดีคั่งค้างในหลอดเลือด มีท่อน้ำดีขยายตัวและมีเซลล์แทรกซึมรอบ ๆ หลอดเลือด ตับอักเสบชนิดนี้ส่งผลกระทบต่อเซลล์ตับเพียงเล็กน้อย ในทางคลินิก โรคนี้มีลักษณะเฉพาะคือมีระยะของโรคยาวนานและมีอาการตัวเหลืองเป็นเวลานาน พบว่าสาเหตุของโรคลักษณะพิเศษดังกล่าวเกิดจากไวรัสที่มีผลต่อผนังของท่อน้ำดีเป็นหลัก และมีผลเพียงเล็กน้อยต่อเซลล์ตับ

