ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
ซีสต์ต่อมนาโบธคืออะไร?
ตรวจสอบล่าสุด: 04.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
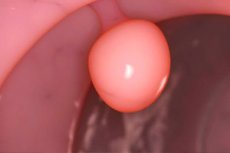
ช่องปากมดลูกด้านในถูกปกคลุมด้วยเยื่อบุรูปทรงกระบอก เยื่อเมือกของช่องนี้มีต่อมนาโบเธียนซึ่งผลิตของเหลวต่อต้านแบคทีเรียที่ปกป้องมดลูกจากเชื้อโรค ในบางกรณี ท่อต่อมจะอุดตันและของเหลวจะสะสมอยู่ภายใน ซึ่งนำไปสู่การเกิดซีสต์นาโบเธียน ซึ่งเป็นเนื้องอกขนาดเล็กหลายก้อนหรือก้อนเดียว พยาธิวิทยานี้ถือว่าค่อนข้างพบได้บ่อย อย่างไรก็ตาม ความยากลำบากอยู่ที่ข้อเท็จจริงที่ว่าผู้ป่วยส่วนใหญ่มักจะทราบเกี่ยวกับโรคนี้โดยบังเอิญ เช่น ในระหว่างการไปพบแพทย์เพื่อป้องกันโรค [ 1 ]
ระบาดวิทยา
พบว่าผู้หญิงมากกว่าร้อยละ 20 ที่มีอายุระหว่าง 16 ถึง 45 ปี (วัยเจริญพันธุ์) มีโรคของระบบสืบพันธุ์บางชนิด ซึ่งไม่มีอาการทางคลินิกหรือความไม่สบายที่ชัดเจน โรคดังกล่าวชนิดหนึ่งคือซีสต์นาโบเธียน ซึ่งมักได้รับการวินิจฉัยในร้อยละ 10 ของกรณี [ 2 ]
ผู้หญิงที่คลอดบุตรจะมีความเสี่ยงต่อการเกิดซีสต์นาโบเทียนเป็นพิเศษ
สาเหตุ ซีสต์นาโบติก
ต่อมนาโบเธียน (เรียกอีกอย่างว่ารูขุมขน) มีลักษณะเป็นกลุ่มก้อนจำนวนมากในส่วนล่างของช่องปากมดลูก ต่อมเหล่านี้มีลักษณะภายนอกคล้ายกับท่อเล็กๆ ที่เต็มไปด้วยก้อนเมือก ช่องเปิดของต่อมจะอยู่บริเวณรอบๆ โพรงปากมดลูกด้านนอก ซีสต์นาโบเธียนเป็นผลจากการอุดตันของช่องเปิดนี้ ซึ่งเกิดขึ้นเมื่อการขับถ่ายของเมือกถูกขัดขวาง เมื่อเกิดการสะสมพร้อมกับการยืดผนังของช่องต่อมพร้อมกัน หากช่องหนึ่งได้รับผลกระทบ ซีสต์นาโบเธียนจะก่อตัวขึ้น และหากช่องหลายช่องถูกปิดกั้นในคราวเดียวกัน เรากำลังพูดถึงการเกิดพยาธิสภาพหลายอย่าง [ 3 ]
สาเหตุของความผิดปกติของช่องต่อมน้ำเหลืองมีอะไรบ้าง? สาเหตุที่พบบ่อยที่สุด ได้แก่:
- เนื้อเยื่อของปากมดลูกได้รับบาดเจ็บทางกลไก เช่น ในระหว่างการทำแท้ง การคลอดบุตร การรักษาด้วยเครื่องมือ หรือขั้นตอนการวินิจฉัย
- มีฮอร์โมนไม่สมดุล ทำให้เกิดการหลั่งเมือกหนาขึ้น ส่งผลให้การขับถ่ายแย่ลง และเกิดการอุดตันของช่องเปิดต่อม
- เกิดกระบวนการอักเสบทำให้มีการหลั่งของต่อมมากขึ้นและมีการตกขาวหนาขึ้น
สาเหตุที่พบได้น้อย ได้แก่ โรคเยื่อบุโพรงมดลูกเจริญผิดที่บริเวณปากมดลูก ซึ่งเป็นภาวะที่เจ็บปวดเมื่อช่องเปิดของต่อมถูกอุดตันด้วยเนื้อเยื่อเยื่อบุโพรงมดลูกเจริญผิดที่ [ 4 ]
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงที่ทำให้เกิดซีสต์นาโบเทียน ได้แก่:
- กระบวนการอักเสบในอวัยวะสืบพันธุ์และระบบทางเดินปัสสาวะ, โรคช่องคลอดอักเสบจากเชื้อแบคทีเรีย, ไวรัส HPV;
- ความผิดปกติของโครงสร้าง การเปลี่ยนแปลงที่เกี่ยวข้องกับอายุ โรคดิสเพลเซีย
- ภาวะเม็ดเลือดขาวต่ำของปากมดลูก
- โรคเยื่อบุโพรงมดลูกเจริญผิดที่
- การบาดเจ็บที่อวัยวะเพศ การคลอดบุตร การทำแท้ง การขูดมดลูก การแท้งบุตร ฯลฯ
- โรคติดเชื้อที่เฉพาะเจาะจง (หนองใน, ยูเรียพลาสมา, ซิฟิลิส, ไตรโคโมนาส ฯลฯ);
- การฝ่อตัวของเนื้อเยื่อเมือกบริเวณปากมดลูก
กลไกการเกิดโรค
ซีสต์นาโบเธียนอาจมีต้นกำเนิดที่แตกต่างกัน ซีสต์เหล่านี้อาจเกิดจากโครงสร้างเนื้อเยื่อที่ไม่เปลี่ยนแปลง จากเซลล์ต้นกำเนิดหรือเซลล์ที่แยกความแตกต่างได้ เนื้องอกบางชนิดเกิดขึ้นจากการสะสมของของเหลวในท่อไตส่วนกลางที่อยู่บริเวณฐานของเนื้อเยื่อเกี่ยวพันของอวัยวะ หรือจากการเติบโตของประชากรของโครงสร้างเซลล์ที่ก่อกำเนิด
กลไกที่พบได้บ่อยที่สุดในการพัฒนาของซีสต์นาโบเธียนคือเมตาพลาเซียสแควมัส เนื้อเยื่อบุผิวทรงกระบอกที่ผลิตสารคัดหลั่งเมือกจะถูกแทนที่ด้วยเยื่อบุผิวป้องกันที่มีโครงสร้างเซลล์สแควมัสหลายชั้น ซึ่งมักก่อให้เกิดการอุดตันของทางออกของต่อมปากมดลูกและเกิดการเปลี่ยนแปลงเป็นซีสต์ในภายหลัง ในผู้ป่วยส่วนใหญ่ กระบวนการดังกล่าวจะถูกกระตุ้นในบริเวณที่เกิดนอกมดลูก แต่บางครั้งก็สามารถสังเกตเห็นได้ในบริเวณช่องปากมดลูกหรือบนพื้นผิวของโพลิปัส [ 5 ]
ในกรณีของเยื่อบุโพรงมดลูกเจริญผิดที่ โพรงมดลูกจะก่อตัวจากโครงสร้างที่มีรูปร่างและหน้าที่คล้ายคลึงกับพื้นผิวด้านในของมดลูก โดยโครงสร้างเหล่านี้จะฝังอยู่ในบริเวณปากมดลูก ท่ามกลางการเปลี่ยนแปลงของฮอร์โมนแบบเป็นวงจร พบว่าเยื่อบุผิวมีการปฏิเสธอย่างสม่ำเสมอ เช่นเดียวกับที่ตัวมดลูก แต่เกิดขึ้นในจุดเยื่อบุโพรงมดลูก นอกจากนี้ ยังมีการสะสมของมวลเลือดในโพรงมดลูก ซึ่งทำให้เกิดซีสต์
ถุงดักลาสในผู้หญิงเป็นถุงเยื่อบุช่องท้องที่อยู่ต่ำที่สุด ไปถึงผนังช่องคลอดด้านหลังและเรียงรายอยู่บริเวณพื้นผิวทวารหนักด้านหน้า บริเวณนี้มักพบอาการเจ็บปวดมากมาย โดยเฉพาะโรคเยื่อบุโพรงมดลูกเจริญผิดที่ ต่อมบาร์โธลินซึ่งมีทางออกอยู่ทั้งสองข้างของช่องคลอดยังมักเกิดซีสต์บ่อยครั้ง เนื่องจากการอุดตันของช่องทางต่อมทางออก ทำให้เกิดการสะสมของสารคัดหลั่ง การเกิดอาการบวมน้ำ และเนื้องอกซีสต์ [ 6 ]
อาการ ซีสต์นาโบติก
ในกรณีส่วนใหญ่ ซีสต์นาโบเทียนจะไม่แสดงอาการที่ชัดเจนของการมีอยู่ของมัน แต่ถูกค้นพบโดยบังเอิญระหว่างการตรวจโดยสูตินรีแพทย์
อาการแรกๆ ที่อาจสังเกตได้คือ หากผู้ป่วยมีซีสต์นาโบเธียนขนาดใหญ่หรือหลายซีสต์ อาการเหล่านี้ได้แก่:
- อาการเจ็บปวดขณะมีเพศสัมพันธ์;
- ตกขาวมีมูกสีเหลืองหรือเหนียวข้น
- ไม่ค่อยพบ – การมีเลือดออกจากการสัมผัส
ซีสต์นาโบเธียนขนาดเล็กที่แยกตัวออกมาไม่ค่อยทำให้เกิดความเจ็บปวด ความเจ็บปวดจะเกิดขึ้นได้ก็ต่อเมื่อซีสต์นั้นกลายเป็นหนองเท่านั้น [ 7 ]
การมีอยู่หรือไม่มีอาการขึ้นอยู่กับสาเหตุพื้นฐานของเนื้องอกโดยตรง หากซีสต์นาโบเธียนก่อตัวขึ้นจากกระบวนการติดเชื้อและการอักเสบ ผู้หญิงมักมีอาการเฉพาะของโรคเยื่อบุปากมดลูกอักเสบหรือลำไส้ใหญ่อักเสบ:
- ตกขาวจำนวนมากเป็นซีรัมหรือเป็นหนอง มีกลิ่นไม่พึงประสงค์ร่วมด้วย
- อาการแสบช่องคลอด;
- อาการคัน เจ็บปวด
อย่างไรก็ตาม ภาพทางคลินิกของซีสต์นาโบเธียนนั้นไม่ดีหรือไม่มีเลย นั่นเป็นเหตุผลว่าทำไมแพทย์มักจะไม่สั่งการรักษาซีสต์ขนาดเล็กหรือแยกเดี่ยว แต่เพียงทำการติดตามปัญหาอย่างไดนามิกเท่านั้น
ซีสต์นาโบเธียนและการตั้งครรภ์
การวินิจฉัยว่าเป็น "ซีสต์นาโบเธียน" อาจทำให้ตั้งครรภ์ได้ โดยส่วนใหญ่เนื้องอกดังกล่าวจะไม่ไปปิดกั้นช่องปากมดลูกและไม่ก่อให้เกิดอุปสรรคต่อการตั้งครรภ์ ขั้นตอนการคลอดบุตร และการคลอดบุตรตามธรรมชาติ อย่างไรก็ตาม การตั้งครรภ์ที่มีซีสต์นาโบเธียนมีลักษณะเฉพาะบางประการและต้องมีการติดตามเพิ่มเติมจากแพทย์
ซีสต์นาโบเธียนมักตรวจพบในระยะวางแผนการตั้งครรภ์ หน้าที่หลักของแพทย์คือการตรวจสอบความถูกต้องของการวินิจฉัย แยกความไม่สมดุลของฮอร์โมน การอักเสบ และกระบวนการที่เป็นอันตรายในปากมดลูก จากนั้นจึงกำหนดการรักษาที่ซับซ้อนให้กับผู้ป่วยเพื่อขจัดสาเหตุของโรค เสริมสร้างภูมิคุ้มกัน และเตรียมร่างกายของผู้หญิงให้พร้อมสำหรับกระบวนการคลอดบุตรในอนาคต
หากจำเป็นต้องทำการผ่าตัด จะต้องดำเนินการก่อนตั้งครรภ์ ในกรณีนี้ ควรวางแผนตั้งครรภ์ประมาณ 6 เดือนหลังจากการผ่าตัด
ปัญหาในการตั้งครรภ์อาจเกิดขึ้นได้จากซีสต์นาโบเธียนหรือไม่? บางครั้งสิ่งนี้อาจเกิดขึ้นได้ เช่น ซีสต์จำนวนมากหรือขนาดใหญ่ที่ไปอุดช่องว่างของปากมดลูก ซึ่งทำให้สเปิร์มเข้าไปในโพรงมดลูกได้ยาก และไม่สามารถปฏิสนธิต่อไปได้
เพื่อป้องกันปัญหาดังกล่าว แพทย์จะเลือกวิธีการผ่าตัดเอาซีสต์นาโบเธียนออกทีละหลายๆ ซีสต์หรือหลายๆ ซีสต์ โดยเลือกวิธีการผ่าตัดอย่างระมัดระวัง ยิ่งเนื้อเยื่อได้รับบาดเจ็บระหว่างการผ่าตัดน้อยเท่าไร ผู้หญิงก็จะสามารถวางแผนการตั้งครรภ์ได้เร็วขึ้นเท่านั้น วิธีการเอาซีสต์ออกที่ไม่พึงประสงค์ที่สุดหากผู้หญิงวางแผนจะตั้งครรภ์คือการตัดเนื้องอกออกด้วยเครื่องมือ โดยปกติแล้ว แพทย์จะเลือกวิธีการที่อ่อนโยนกว่า เช่น การรักษาด้วยเลเซอร์หรือการทำลายเนื้อเยื่อด้วยความเย็น
ขั้นตอน
- การกระตุ้นการเกิดปฏิกิริยาอักเสบในส่วนช่องคลอดของปากมดลูกและในช่องปากมดลูก
- การเติมเต็มปากของต่อมนาโบเทียนด้วยอนุภาคของเยื่อบุผิวสความัส
- การอุดตันของรูที่ตั้งอยู่บนเนื้อเยื่อเมือก
- การสะสมของการหลั่งเมือกที่ผลิตจากต่อม
- ภาวะท่อต่อมที่ถูกอุดตันขยายตัว
- การเกิดโพรงรูปแคปซูลที่เต็มไปด้วยสารคัดหลั่งเมือก
รูปแบบ
ซีสต์นาโบเธียนจะถูกจำแนกตามตำแหน่ง ตามการจำแนกนี้ เนื้องอกสามารถเป็นเนื้องอกบริเวณพาราคอรัส (อยู่ในส่วนช่องคลอดของปากมดลูก) และเนื้องอกบริเวณเอ็นโดคอรัส (อยู่ในช่องปากมดลูกโดยตรง)
นอกจากนี้ยังมีซีสต์ทั้งแบบเดี่ยวและหลายซีสต์ ขนาดเล็ก (ไม่เกิน 1 ซม.) และขนาดใหญ่ (ไม่เกิน 3 ซม. ขึ้นไป)
เมื่อพิจารณาจากประเภทของการก่อตัวและปัจจัยก่อโรค ซีสต์นาโบเธียนของปากมดลูกมีดังนี้:
- กระทบกระเทือนจิตใจ;
- โรคติดเชื้อและการอักเสบ
- โรคดิสพลาซิชัน, โรคดิสโทรฟิก;
- เนื้องอก;
- แต่กำเนิด;
- การคงอยู่
ซีสต์นาโบเธียน ซีสต์เอ็นโดคอรัส และซีสต์ในช่องปากมดลูกมีขนาดใหญ่ขึ้นเนื่องจากมีของเหลวหลั่งสะสมอยู่ภายใน แต่ไม่ใช่เพราะแคปซูลมีขนาดใหญ่ขึ้น เนื้องอกดังกล่าวไม่เกี่ยวข้องกับโรคทางพันธุกรรมหรือทางพันธุกรรม ไม่ก่อให้เกิดอันตรายในแง่ของการติดเชื้อระหว่างมีเพศสัมพันธ์ และไม่เสี่ยงต่อการเป็นมะเร็ง [ 8 ]
ซีสต์นาโบเธียนไม่ส่งผลต่อรังไข่ แต่บางครั้งอาจมาพร้อมกับอาการปากมดลูกอักเสบหรือปากมดลูกโตเปีย ซีสต์เหล่านี้มักเกิดขึ้นเฉพาะบริเวณปากมดลูกเท่านั้น โดยส่วนใหญ่มักเกิดขึ้นในบริเวณปากมดลูกนอก การกำหนดประเภทของเนื้องอกตามการจำแนกประเภทที่ยอมรับโดยทั่วไปเป็นสิ่งจำเป็นในการพัฒนาวิธีการรักษาที่ถูกต้อง
ภาวะแทรกซ้อนและผลกระทบ
ซีสต์นาโบเธียนอาจไม่มีอาการใดๆ แต่ถ้าผู้หญิงตั้งครรภ์ อาจเกิดภาวะแทรกซ้อนต่างๆ ได้ ในระหว่างตั้งครรภ์ ร่างกายของผู้หญิงจะเกิดการเปลี่ยนแปลงของฮอร์โมนอย่างมีนัยสำคัญ ซึ่งอาจทำให้ซีสต์นาโบเธียนเติบโตและขยายตัวมากขึ้น กระบวนการเหล่านี้ส่งผลต่อคุณภาพของปากมดลูก โดยผนังปากมดลูกมักจะผิดรูปและช่องว่างของปากมดลูกจะถูกปิดกั้น สถานการณ์จะยิ่งเลวร้ายลงไปอีกเมื่อผู้หญิงส่วนใหญ่เริ่มตั้งครรภ์และมีภูมิคุ้มกันลดลง ซึ่งอาจทำให้เกิดโรคอักเสบซ้ำอีก
นี่คือเหตุผลว่าทำไมซีสต์นาโบเทียนจึงเป็นอันตราย:
- การละเมิดรูปร่างและโครงสร้างของปากมดลูก
- การเปลี่ยนแปลงในช่องปากมดลูก;
- การสร้างเงื่อนไขที่เอื้ออำนวยต่อการพัฒนาของกระบวนการอักเสบในอวัยวะสืบพันธุ์ภายใน
- เพิ่มโอกาสในการยุติการตั้งครรภ์ก่อนกำหนดหรือคลอดก่อนกำหนด
แพทย์เท่านั้นที่สามารถประเมินระดับความเสี่ยงของผู้ป่วยแต่ละรายหลังจากทำการตรวจร่างกายและการทดสอบวินิจฉัยอื่นๆ แล้ว จะสามารถกำหนดกลยุทธ์การรักษาและการพยากรณ์โรคได้หลังจากทำการวินิจฉัยโรคแล้วเท่านั้น [ 9 ]
การวินิจฉัย ซีสต์นาโบติก
การวินิจฉัยโรคดังกล่าวจะดำเนินการในแผนกสูตินรีเวชหรือในสถานพยาบาลนอกสถานที่ตามนัดของสูตินรีแพทย์ ซีสต์นาโบเธียนที่สามารถมองเห็นตำแหน่งในปากมดลูกสามารถตรวจพบได้โดยไม่มีปัญหาในระหว่างการตรวจทางสูตินรีเวชแบบมาตรฐาน แพทย์จะสังเกตเห็นซีสต์รูปครึ่งซีกหนาแน่นหนึ่งหรือหลายซีกที่มีขนาดต่างกัน โดยมีผนังบางซึ่งมองเห็นสารคัดหลั่งสีเหลืองได้ หากซีสต์นาโบเธียนมาพร้อมกับกระบวนการอักเสบ ก็จะตรวจพบเนื้อเยื่อเมือกแดงและบวมขึ้นด้วย นอกจากนี้ ยังพบตกขาวผิดปกติด้วย [ 10 ]
อย่างไรก็ตาม แม้ว่าการมองเห็นพยาธิวิทยาภายนอกจะมีคุณภาพสูง แต่ผู้ป่วยแต่ละรายก็ยังได้รับการกำหนดขั้นตอนการวินิจฉัยเพิ่มเติม:
- การวิเคราะห์เลือดดำเพื่อหาเครื่องหมายเนื้องอก (ช่วยพิจารณาความเสี่ยงในการเกิดกระบวนการร้ายแรง) การตรวจเลือดและปัสสาวะทางคลินิกทั่วไป (พิจารณาภาวะโลหิตจาง กระบวนการอักเสบ)
- การวินิจฉัยด้วยเครื่องมือ ได้แก่ การตรวจอัลตราซาวนด์ของอวัยวะในอุ้งเชิงกราน การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า (ใช้เพื่อชี้แจงสภาพของอวัยวะอื่นๆ) และการวินิจฉัยแยกโรคด้วย
โดยทั่วไปแล้ว การตรวจเซลล์วิทยาจะใช้สำหรับซีสต์นาโบเธียน โดยจะทำการเก็บตัวอย่างจากปากมดลูกของผู้ป่วย แล้วนำไปวางไว้บนพื้นผิวของกระจกห้องแล็ป จากนั้นจึงนำไปตรวจด้วยกล้องจุลทรรศน์เพื่อดูว่ามีเซลล์ที่ผิดปกติหรือไม่ ในสภาวะทางคลินิกที่ทันสมัยมากขึ้น จะใช้การตรวจเซลล์วิทยาด้วยของเหลวแบบใหม่ (แทนที่แบบปกติ) ตามด้วยการวิเคราะห์เครื่องหมายเนื้องอก
ความแตกต่างของการตรวจเซลล์ด้วยของเหลวคือ ไบโอแมทีเรียลที่สกัดได้จะถูกวางลงในตัวกลางของเหลว จากนั้นใช้การปั่นเหวี่ยงเพื่อสร้างรอยเปื้อนและถ่ายโอนไปยังพื้นผิวของกระจกห้องทดลอง รอยเปื้อนหลังการปั่นเหวี่ยงแตกต่างจากรอยเปื้อนทั่วไปตรงที่มีเพียงโครงสร้างที่ "ล้าง" แล้วเท่านั้น ซึ่งแสดงเป็นชั้นที่มีความเข้มข้นเท่ากัน วิธีการใหม่นี้ทำให้ได้ผลลัพธ์ที่เชื่อถือได้และให้ข้อมูลมากกว่าการตรวจเซลล์ด้วยของเหลวแบบเดิม
การศึกษาเครื่องหมายเนื้องอกแทบจะแทนที่การวินิจฉัยด้วย PCR สำหรับ HPV ที่ดำเนินการก่อนหน้านี้ โปรตีน p16ink4α ที่ต้องการมีส่วนเกี่ยวข้องกับกลไกการสร้างเซลล์ใหม่บนพื้นผิวปากมดลูกอย่างต่อเนื่อง ตัวบ่งชี้ความเข้มข้นปกติของโปรตีนนี้แทบไม่มีนัยสำคัญ หากการทดสอบบ่งชี้ว่ามีค่าเกินค่าปกติ ผลการศึกษาเครื่องหมายเนื้องอกจะถือว่าเป็นผลบวก
การตรวจอัลตราซาวนด์เป็นวิธีที่เป็นที่รู้จักดีและจำเป็นอย่างยิ่งในการวินิจฉัยโรคนี้ ภาพที่ได้จากขั้นตอนการตรวจนี้จะแสดงขนาดและจำนวนของซีสต์นาโบเธียนได้อย่างชัดเจน ซีสต์นาโบเธียนนั้นมีลักษณะเหมือนเนื้อเยื่อบุผิวของช่องปากมดลูกที่หนาขึ้น (การอัดตัวเป็นก้อน) โดยมีพื้นหลังเป็นการขยายตัวเล็กน้อยและไม่สม่ำเสมอ หากปัญหามาพร้อมกับกระบวนการอักเสบ การตรวจด้วยคลื่นเสียงสะท้อนจะเผยให้เห็นการเปลี่ยนแปลงของเนื้อเยื่อที่หนาขึ้นและการสร้างเสียงสะท้อนของมดลูกที่เพิ่มขึ้น ขั้นตอนการตรวจด้วยคลื่นเสียงสะท้อนนั้นให้ข้อมูลได้ค่อนข้างดีไม่ว่าจะใช้วิธีใดก็ตาม สามารถใช้เซ็นเซอร์ตรวจช่องท้องและทางช่องคลอดได้ อย่างไรก็ตาม ผู้เชี่ยวชาญมักชอบใช้วิธีหลังมากกว่า [ 11 ]
ในบางกรณี การอัลตราซาวนด์เพียงอย่างเดียวอาจไม่เพียงพอ ควรตรวจสอบข้อมูลซ้ำโดยใช้การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้า แพทย์จะสั่งให้ทำการตรวจ MRI:
- หากมีความยากลำบากในการวินิจฉัยให้ถูกต้อง;
- หากอาการทางคลินิกและผลการวินิจฉัยมีความขัดแย้งกันบางประการ
- หากจำเป็นต้องทราบสภาพทั่วไปของระบบสืบพันธุ์และระบบทางเดินปัสสาวะ
MRI จะทำได้อย่างมีประสิทธิภาพสูงสุดโดยเริ่มตั้งแต่วันที่ 7 ถึงวันที่ 13 ของรอบเดือน [ 12 ]
การวินิจฉัยที่แตกต่างกัน
การวินิจฉัยแยกโรคจะดำเนินการหลังจากประเมินผลการวินิจฉัยทั้งหมด ได้แก่ การตรวจปากมดลูกด้วยกระจก การส่องกล้องตรวจปากมดลูก การตรวจเซลล์วิทยา การวิเคราะห์แบคทีเรียสโคปและแบคทีเรียวิทยาของตกขาวและปากมดลูก การตรวจหาโรคติดต่อทางเพศสัมพันธ์ การตรวจชิ้นเนื้อแบบเจาะจง การส่องกล้องตรวจเฉพาะที่ เป็นต้น [ 13 ]
ซีสต์นาโบเธียนมักมีลักษณะเป็นเนื้องอกคั่งค้างซึ่งมีขนาดตั้งแต่ 0.2 ถึง 1 ซม. พื้นผิวของเนื้อเยื่อถูกปกคลุมด้วยเครือข่ายหลอดเลือดใต้เยื่อบุผิวที่มีขนาดต่างกัน
โรคเยื่อบุโพรงมดลูกเจริญผิดที่บริเวณปากมดลูกอาจแสดงอาการเป็นซีสต์ใต้เยื่อบุผิวสีแดงเข้ม โดยมีเส้นผ่านศูนย์กลางเฉลี่ย 0.3 ถึง 0.7 ซม. อาการทั่วไป ได้แก่ ตกขาวมีเลือดปนนอกรอบเดือน เลือดออกจากการสัมผัส
เนื้องอกมดลูก โดยเฉพาะเนื้องอกที่มีช่องคลอดหย่อน สามารถตรวจพบได้ง่ายด้วยการตรวจด้วยเครื่องส่องช่องคลอด เนื้องอกมดลูกบางชนิดสามารถคลำได้โดยใช้มือทั้งสองข้าง เพื่อการวินิจฉัยที่แม่นยำยิ่งขึ้น จะทำการตรวจอัลตราซาวนด์ทางช่องคลอด และตรวจเลือดเพื่อดูระดับฮีโมโกลบินและฮีมาโตคริต (เพื่อประเมินความเป็นไปได้ของภาวะโลหิตจาง) นอกจากนี้ ยังจำเป็นต้องแยกเนื้องอกร้ายออกด้วยการตรวจสเมียร์จากปากมดลูกเพื่อหาเซลล์ที่ผิดปกติ
บางครั้งซีสต์นาโบเธียนอาจพบในผู้ป่วยที่เข้ารับการรักษาด้วยปัญหาที่แตกต่างไปจากเดิมอย่างสิ้นเชิง ตัวอย่างเช่น อาการเจ็บขณะมีเพศสัมพันธ์มักเป็นสาเหตุที่ผู้หญิงกังวล เนื่องจากเป็นอาการเจ็บปวดที่บ่งบอกว่าผู้หญิงมีอาการเจ็บปวดขณะมีเพศสัมพันธ์มาระยะหนึ่งแล้ว ดังนั้น แพทย์จึงค้นพบสาเหตุของความไม่สบายดังกล่าวในระหว่างการตรวจร่างกาย และในกรณีนี้คือซีสต์นาโบเธียน
เนื่องจากการเปลี่ยนแปลงที่เกี่ยวข้องกับอายุมักเป็นสาเหตุของการอุดตันของต่อม จึงตรวจพบการเปลี่ยนแปลงในรังไข่ร่วมกับซีสต์นาโบเธียน ซึ่งมักเกิดขึ้นในผู้หญิงที่มีอายุมากกว่า 40 ปี ในผู้หญิงอายุน้อย เยื่อบุผิวช่องคลอดที่แบนราบจะเปลี่ยนเป็นทรงกระบอกในบริเวณปากมดลูกภายนอก เมื่อเวลาผ่านไป ขอบเขตของการเปลี่ยนแปลงจะเลื่อนลึกเข้าไปในช่องปากมดลูกหรือไปที่ริมฝีปากปากมดลูก
ซีสต์ในช่องปากมดลูกยังต้องได้รับการแยกความแตกต่าง ซีสต์เหล่านี้เป็นรูปแบบที่ไม่ร้ายแรงซึ่งเติบโตเข้าไปในช่องปากมดลูก ซีสต์ดังกล่าวเต็มไปด้วยของเหลวที่บรรจุอยู่ภายในและมักเกิดขึ้นจากกระบวนการอักเสบเรื้อรัง ซีสต์เหล่านี้สามารถตรวจพบได้ในเกือบทุกวัย แต่ส่วนใหญ่แล้วมักได้รับการวินิจฉัยในผู้ป่วยหลังคลอดบุตรและการผ่าตัดที่ปากมดลูก วิธีหลักในการวินิจฉัยซีสต์ในช่องปากมดลูกคือการใช้คลื่นเสียงความถี่สูง
โรคเยื่อบุผิวปากมดลูกเจริญผิดปกติ หรือ มะเร็งปากมดลูก เป็นโรคเนื้อเยื่อผิดปกติที่เกิดจากไวรัส Human papilloma virus โรคนี้เป็นโรคที่ลุกลามจนกลายเป็นมะเร็ง และมักกลายเป็นสัญญาณบ่งชี้มะเร็งที่ลุกลาม หากสงสัยว่าเป็นโรคนี้ จำเป็นต้องได้รับการวินิจฉัยอย่างละเอียดและครบถ้วน
โรคที่พบบ่อยในผู้หญิงอีกโรคหนึ่งคือรังไข่อักเสบ ซึ่งพบได้น้อยในโรคที่แยกจากกัน โดยปกติรังไข่อักเสบจะเกิดขึ้นจากการติดเชื้อและกระบวนการอักเสบอื่นๆ เช่น ท่อนำไข่อักเสบ และยังส่งผลทางอ้อมต่อการเกิดซีสต์นาโบเธียนอีกด้วย
ใครจะติดต่อได้บ้าง?
การรักษา ซีสต์นาโบติก
หากซีสต์นาโบเธียนไม่ก่อให้เกิดอาการทางพยาธิวิทยาใดๆ และไม่ได้เกิดร่วมกับโรคติดเชื้อหรือโรคอื่นๆ ผู้ป่วยจะได้รับการลงทะเบียนและติดตามผลแบบไดนามิกพร้อมทั้งแก้ไขประวัติรอบเดือน อย่างไรก็ตาม แพทย์บางคนชอบการรักษาด้วยการผ่าตัด โดยแนะนำให้ผู้ป่วยเข้ารับการผ่าตัดเพื่อเอาเนื้องอกที่ไม่มีภาวะแทรกซ้อนออก ยังไม่มีฉันทามติว่าการนัดหมายดังกล่าวถูกต้องหรือไม่ ปัญหานี้ได้รับการแก้ไขเป็นรายบุคคล
ข้อมูลเพิ่มเติมเกี่ยวกับการรักษาซีสต์นาโบเทียนสามารถดูได้ที่นี่
การป้องกัน
ในกระบวนการสร้างซีสต์นาโบเธียนและซีสต์ชนิดอื่น ปัจจัยที่ไม่พึงประสงค์ เช่น ความล้มเหลวของไฮโปทาลามัส ต่อมใต้สมอง และรังไข่ในการควบคุมกลไกต่างๆ ที่เกิดขึ้นในระบบสืบพันธุ์เพศหญิง มีบทบาทสำคัญ ความล้มเหลวดังกล่าวมักเกิดจากสถานการณ์กดดันที่เกิดขึ้นบ่อยครั้งหรือยาวนาน โรคติดเชื้อ สภาพสังคม สิ่งแวดล้อม และบ้านเรือนที่ไม่น่าพอใจ ดังนั้น ประเด็นหลักในการป้องกันการเกิดซีสต์จึงเรียกได้ว่าเป็นการกำจัดหรือลดผลกระทบของปัจจัยเหล่านี้ให้เหลือน้อยที่สุด
ภาวะประจำเดือนไม่ปกติเป็นสาเหตุหนึ่งที่คุณควรไปพบแพทย์ หากสตรีวัยเจริญพันธุ์มีอาการผิดปกติเกี่ยวกับรอบเดือน จำเป็นต้องตรวจด้วยกล้องตรวจช่องคลอดและอัลตราซาวนด์เพื่อตรวจอวัยวะในอุ้งเชิงกราน วิธีนี้จะช่วยให้ตรวจพบกระบวนการของเนื้องอกและพยาธิสภาพอื่นๆ ของระบบสืบพันธุ์ในสตรีได้ทันท่วงที
การเข้ารับการรักษาทางการแพทย์ในระยะหลังอาจต้องได้รับการรักษาที่ซับซ้อนมากขึ้น (รวมถึงการผ่าตัด) นอกจากนี้ กระบวนการขั้นสูงยังเพิ่มความเสี่ยงของการเกิดซีสต์นาโบเธียนซ้ำ และโดยทั่วไปแล้วยังส่งผลกระทบเชิงลบต่อการทำงานของระบบสืบพันธุ์ของผู้ป่วยอีกด้วย
หากสตรีคนหนึ่งได้เข้ารับการบำบัดซีสต์นาโบเทียนแล้ว ในอนาคตเธอจำเป็นต้องลงทะเบียนกับร้านขายยาเพื่อป้องกันการกลับมาของโรคเป็นซ้ำในระยะเริ่มต้น
พยากรณ์
การพยากรณ์โรคสำหรับซีสต์นาโบเธียนอาจเรียกได้ว่าเป็นไปในทางที่ดี หากโรคไม่ซับซ้อน ก็มักจะไม่มีอาการวิตกกังวลใดๆ ตามมาสำหรับผู้หญิง ไม่ส่งผลกระทบต่อกิจกรรมทางเพศและความสามารถในการตั้งครรภ์
อย่างไรก็ตาม แม้ว่าจะผ่าตัดเอาเนื้องอกซีสต์ดังกล่าวออกแล้ว ความเสี่ยงที่โรคจะกลับมาเป็นซ้ำก็ยังคงค่อนข้างสูง เนื่องจากไม่สามารถขจัดสาเหตุพื้นฐานทั้งหมดที่ก่อให้เกิดโรคได้หมด [ 14 ]
หากผู้หญิงได้รับการวินิจฉัยว่าเป็นซีสต์นาโบเธียน นอกจากการรักษาหลักแล้ว เธอยังต้องเข้ารับการตรวจป้องกันเป็นประจำ โดยต้องตรวจด้วยกล้องตรวจช่องคลอดและตรวจแบคทีเรียวิทยาด้วย เพื่อป้องกันการกำเริบของโรค ควรตรวจทุกปี แต่หากโรคมีความซับซ้อน ควรไปพบแพทย์บ่อยขึ้น อย่างน้อยปีละ 2-3 ครั้ง

