ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
โรคช่องคลอดอักเสบจากเชื้อราแคนดิดา
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
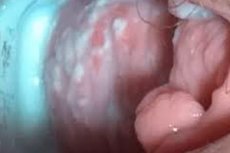
โรคช่องคลอดอักเสบจากเชื้อราแคนดิดา (Valvovaginitis) เป็นโรคที่พบได้บ่อยที่สุดในสตรีวัยเจริญพันธุ์ โรคนี้มีลักษณะเฉพาะคือกระบวนการอักเสบที่เกิดจากเชื้อราในสกุลแคนดิดาหลายชนิด การรักษาจะดำเนินการจนกว่าอาการทางพยาธิวิทยาจะหายไป
โรคแคนดิดาในช่องคลอดอักเสบคือโรคเชื้อราในช่องคลอดหรือไม่?
โรคช่องคลอดอักเสบจากเชื้อราแคนดิดาหรือโรคปากนกกระจอกเป็นโรคที่เกิดจากการเพิ่มขึ้นของกิจกรรมของเชื้อราฉวยโอกาส Candida เชื้อราชนิดนี้มักพบในเนื้อเยื่อเมือกของร่างกายมนุษย์ แต่กระบวนการอักเสบและอาการทางพยาธิวิทยาที่เกี่ยวข้องจะเกิดขึ้นเมื่อสมดุลของจุลินทรีย์ในช่องคลอดถูกรบกวน [ 1 ] มักเกิดจากภูมิคุ้มกันที่ลดลง โรคติดเชื้อต่างๆ กระบวนการอักเสบอื่นๆ ปัญหาจะมาพร้อมกับความรู้สึกไม่พึงประสงค์ มีตกขาวผิดปกติ มีกลิ่นไม่พึงประสงค์ เป็นต้น โรคช่องคลอดอักเสบจากเชื้อราแคนดิดาเป็นสาเหตุของประมาณหนึ่งในสามของกรณี [ 2 ]
ความแตกต่างก็คือเชื้อราในช่องคลอดสามารถแสดงอาการได้ไม่เพียงแต่ในรูปแบบของการอักเสบของช่องคลอดและช่องคลอดเท่านั้น โรคเชื้อราในช่องคลอดมักส่งผลต่อช่องปากและระบบทางเดินปัสสาวะ รวมถึงในผู้ชายด้วย
มีเพียงผู้เชี่ยวชาญเท่านั้นที่สามารถระบุประเภทของโรคและวินิจฉัยโรคได้ถูกต้องหลังจากดำเนินการวินิจฉัยที่เหมาะสม
ระบาดวิทยา
โรคแคนดิดาในช่องคลอดอักเสบเป็นโรคอักเสบทางนรีเวชในสตรีมาเป็นเวลาหลายปีแล้ว ความถี่ของการเกิดพยาธิสภาพค่อนข้างสูง:
- ผู้หญิงอย่างน้อยร้อยละ 75 เคยมีภาวะช่องคลอดอักเสบจากเชื้อราอย่างน้อยหนึ่งครั้งในชีวิต
- สตรีอย่างน้อยร้อยละ 50 มีอาการโรคนี้กลับมาเป็นซ้ำ
- ประมาณร้อยละ 8 มีการติดเชื้อราในช่องคลอดและช่องคลอดบ่อยครั้งและต่อเนื่อง [ 3 ]
ในทางปฏิบัติโดยทั่วไป เชื่อกันว่าโรคช่องคลอดอักเสบจากเชื้อราเป็นสาเหตุของอาการอักเสบของบริเวณอวัยวะเพศส่วนล่างประมาณ 15-30% ดังนั้น โรคนี้จึงถือเป็นโรคทางนรีเวชที่พบบ่อยที่สุด
จนถึงปัจจุบัน มีคำอธิบายเกี่ยวกับความหลากหลายทางชีวภาพของพืชที่คล้ายยีสต์มากกว่า 170 ชนิด โดยในจำนวนนั้น เชื้อราแคนดิดาอัลบิแคนส์เป็นเชื้อราที่มีมากถึงกว่า 85%
การติดเชื้อราในช่องคลอดแบบไม่แสดงอาการเกิดขึ้นในผู้ป่วยวัยเจริญพันธุ์ที่ไม่ได้ตั้งครรภ์ประมาณร้อยละ 18
สาเหตุ ของโรคช่องคลอดอักเสบจากเชื้อรา
เป็นที่ทราบกันดีว่าเชื้อราในช่องคลอดและลำไส้ใหญ่มีอยู่ในจุลินทรีย์ปกติของช่องปาก ช่องคลอด และลำไส้ใหญ่ จากเชื้อแคนดิดาที่แยกได้กว่า 1,500 สายพันธุ์ มีเพียง 9 สายพันธุ์เท่านั้นที่ถือว่าเป็นเชื้อก่อโรคสำหรับร่างกายมนุษย์ ประมาณ 90% ของเชื้อก่อโรคเชื้อราในช่องคลอดทั้งหมดที่พบในผู้ป่วยโรคช่องคลอดอักเสบจากเชื้อราแคนดิดาคือเชื้อแคนดิดา albicans พบได้น้อยกว่ามาก แต่ยังคงพบเชื้อแคนดิดา glabrata, tropicalis และ parapsilosis อาการของรอยโรคเหล่านี้มักไม่แตกต่างกัน แม้ว่าเชื้อแคนดิดา albicans ซึ่งเป็นเชื้อก่อโรคที่พบได้บ่อยที่สุดที่พิสูจน์แล้วว่าก่อให้เกิดโรคช่องคลอดอักเสบจากเชื้อราแคนดิดาจะเกี่ยวข้องกับโรคเรื้อรังน้อยกว่า อย่างไรก็ตาม เชื้อแคนดิดาเป็นส่วนหนึ่งของจุลินทรีย์ปกติในผู้หญิงหลายคน และตรวจพบในผู้หญิงที่ไม่มีอาการ 10% [ 4 ]
การติดเชื้อราในช่องคลอดและช่องคลอดมักเริ่มต้นขึ้นเมื่อมีภูมิคุ้มกันต่ำ เชื้อก่อโรคเริ่มแพร่พันธุ์อย่างรวดเร็ว อาการแรกเริ่มคือรู้สึกไม่สบายตัวและมีตกขาว [ 5 ]
การเพิ่มขึ้นของการติดเชื้อราส่วนใหญ่มักเกี่ยวข้องกับ:
- ด้วยความเครียด;
- อาการ dysbiosis ทั่วไป, ความไม่สมดุลของเบาหวาน;
- การอักเสบติดเชื้อ;
- เมื่อตั้งครรภ์ จะมีการเปลี่ยนแปลงของฮอร์โมนอื่นๆ ด้วย
- ด้วยการใช้ยาที่กดภูมิคุ้มกันและยาปฏิชีวนะ
- การรับประทานอาหารที่ไม่ดี กินขนมมาก
- ด้วยการมีโรคเรื้อรังที่ทำให้ภูมิคุ้มกันของร่างกายอ่อนแอลง
- หากไม่รักษาสุขอนามัยบริเวณจุดซ่อนเร้นให้ดีพอ ใช้ผ้าอนามัยสังเคราะห์บ่อยครั้ง และสวมกางเกงชั้นในคุณภาพต่ำ
ปัจจัยเสี่ยง
มีปัจจัยหลายประการที่ทำให้เกิดโรคช่องคลอดอักเสบ แต่ไม่ได้เป็นสาเหตุโดยตรงของกระบวนการทางพยาธิวิทยา ปัจจัยดังกล่าวได้แก่:
- การปฏิบัติตามกฎเกณฑ์สุขอนามัยส่วนตัวที่ไม่ดี การเปลี่ยนชุดชั้นในและแผ่นซับปัสสาวะไม่ตรงเวลา
- การมีเพศสัมพันธ์ที่ไม่ระวัง;
- การเกิดผื่นผ้าอ้อมที่รอยพับของอวัยวะเพศภายนอก (เช่น โรคอ้วน)
- โรคผิวหนัง (กลาก, สะเก็ดเงิน);
- มดลูกหย่อน, ช่องคลอดหย่อน;
- รอยแยกทวารหนัก, โรคของช่องทวารหนักและช่องคลอด, ริดสีดวงทวาร;
- ฝี ตุ่มหนอง และฝีหนองที่อยู่ใกล้บริเวณอวัยวะเพศ
- ช่วงที่ฮอร์โมนพุ่งสูงอย่างรุนแรง รวมทั้งช่วงตั้งครรภ์
- เคมีบำบัด, ยาปฏิชีวนะ, การบำบัดด้วยฮอร์โมน;
- การรักษาด้วยรังสี;
- โรคเรื้อรังต่างๆของระบบสืบพันธุ์;
- ภูมิคุ้มกันลดลงอย่างรวดเร็ว, โรคติดเชื้อที่เกิดขึ้นเป็นเวลานาน, กระบวนการของเนื้องอก, การผ่าตัด
ผู้ป่วยที่มีภาวะช่องคลอดอักเสบจากเชื้อราซ้ำๆ ซึ่งหมายถึงผู้ป่วยที่มีภาวะช่องคลอดอักเสบจากเชื้อราซ้ำๆ 4 ครั้งขึ้นไปและได้รับการยืนยันจากการเพาะเชื้อ มักมีปัจจัยทางพันธุกรรมที่กระตุ้นให้เกิดการติดเชื้อราซ้ำๆ ปัจจัยเหล่านี้อาจทำให้เกิดอาการแพ้เชื้อราแคนดิดาได้ [ 6 ]
กลไกการเกิดโรค
โรคติดเชื้อแคนดิดาในช่องคลอดอักเสบ (Vulvovaginitis) เป็นโรคติดเชื้อที่ส่งผลต่อช่องคลอดและช่องคลอด กระบวนการนี้เกิดจากเชื้อราคล้ายยีสต์ที่อยู่ในสกุลแคนดิดา โดยเชื้อราชนิดนี้ส่งผลต่อทั้งผู้หญิงในวัยเจริญพันธุ์และเด็กผู้หญิงหรือผู้หญิงวัยหมดประจำเดือน
พยาธิสภาพของการพัฒนาของการอักเสบของช่องคลอดและช่องคลอดนั้นค่อนข้างซับซ้อนและยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ สายพันธุ์ของแคนดิดาซึ่งตรวจพบในผู้ป่วยที่เป็นโรคนี้หรือในผู้ที่ติดเชื้อราจะมีพารามิเตอร์ทางชีวเคมีเหมือนกัน ดังนั้น จึงสรุปได้ว่าความสำคัญของสภาวะทั่วไปของร่างกายในการพัฒนาของกระบวนการติดเชื้อนั้นไม่ใช่เรื่องเล็กน้อย
การพัฒนาดำเนินไปเป็นขั้นตอนดังนี้:
- เชื้อราเกาะติดกับเนื้อเยื่อเยื่อบุ
- การแพร่กระจายของเชื้อโรคผ่านเนื้อเยื่อเยื่อเมือก
- การแทรกซึมของเชื้อราเข้าไปในชั้นเยื่อบุผิวโดยการเอาชนะเยื่อหุ้มของเยื่อบุผิวเยื่อเมือก และแทรกซึมต่อไปในโครงสร้างของเนื้อเยื่อเกี่ยวพัน
- การเข้ามาของการติดเชื้อในเครือข่ายหลอดเลือดและแพร่กระจายไปยังอวัยวะและระบบอื่นๆ
การดำเนินโรคระยะเริ่มต้นอาจหยุดลงที่ระยะใดระยะหนึ่งก็ได้
ในกรณีส่วนใหญ่ มีเพียงชั้นผิวเผินของเยื่อบุช่องคลอดเท่านั้นที่ได้รับผลกระทบ แต่กระบวนการนี้อาจกินเวลานานหลายปี การเปลี่ยนแปลงสมดุลของไมโครไบโอมอาจทำให้โรคกำเริบ หรืออาจนำไปสู่การสงบโรคหรือฟื้นตัวได้ [ 7 ]
อาการ ของโรคช่องคลอดอักเสบจากเชื้อรา
ไม่ว่าปัจจัยกระตุ้นจะเป็นอย่างไร อาการของโรคช่องคลอดอักเสบจากเชื้อรามักจะเหมือนกันเกือบตลอดเวลา และขึ้นอยู่กับระยะของกระบวนการเกิดเชื้อราเท่านั้น
อาการเฉียบพลันของโรคจะมีลักษณะเฉพาะคืออาการอักเสบรุนแรงอย่างชัดเจน อาการเริ่มแรกมักแสดงอาการคันและเจ็บปวด โดยจะรุนแรงขึ้นเมื่อปัสสาวะหรือมีเพศสัมพันธ์ หรือเมื่อเคลื่อนไหวร่างกาย
ในการตรวจเบื้องต้น อาจสังเกตเห็นอาการบวมของริมฝีปากช่องคลอด รอยแดงของช่องคลอดและต้นขาส่วนในหรือบริเวณเป้า อาจเกิดการสึกกร่อนที่บริเวณอวัยวะเพศภายนอก อาการทางประสาท เช่น นอนไม่หลับ
ภาวะช่องคลอดอักเสบจากเชื้อราสามารถมีได้มากและมีปริมาณน้อย มักเป็นลักษณะ "ก้อนเนื้อคล้ายนมเปรี้ยว" ส่วนน้อยมักเป็นของเหลว สีเขียวขุ่น และมีกลิ่นไม่พึงประสงค์
ระยะของโรคเชื้อราในช่องคลอดที่ถูกละเลยอาจมาพร้อมกับการติดเชื้อที่เพิ่มมากขึ้น โดยผู้ป่วยจะพบภาวะรังไข่อักเสบ เยื่อบุโพรงมดลูกอักเสบ ปีกมดลูกอักเสบ และอาการกำเริบขึ้นจากอิทธิพลของอุณหภูมิร่างกายต่ำเพียงเล็กน้อยหรือความผิดพลาดในการรับประทานอาหาร (บริโภคขนมหวาน เครื่องเทศรสเผ็ด เป็นต้น)
โรคช่องคลอดอักเสบจากเชื้อราแคนดิดาในเด็ก
โรคช่องคลอดอักเสบจากเชื้อราแคนดิดาในเด็กผู้หญิงอายุต่ำกว่า 18 ปี เกิดจากเชื้อราแคนดิดา สาเหตุหลักของการติดเชื้อในทารกแรกเกิดคือการติดเชื้อระหว่างการคลอดบุตรจากแม่ที่เป็นพาหะ ในระหว่างการคลอดของทารก เชื้อราจะเกาะอยู่บนผิวหนังและเยื่อเมือก ซึ่งต่อมาเชื้อราจะเริ่มแพร่พันธุ์และพัฒนาอย่างแข็งขัน นอกจากนี้ การติดเชื้อยังเป็นไปได้หากทารกอาบน้ำในอ่างอาบน้ำที่อาบน้ำให้สมาชิกในครอบครัวที่เป็นโรคแคนดิดาไปแล้ว
ในช่วงวัยรุ่น อาจเกิดภาวะช่องคลอดอักเสบจากเชื้อราได้ โดยมีสาเหตุจากการเปลี่ยนแปลงของฮอร์โมนอย่างรุนแรง
ในหลายกรณีมีการสังเกตพบการเพิ่มจำนวนของเชื้อรา:
- โดยการรักษาด้วยยาปฏิชีวนะเป็นเวลานานและแบบไม่ต่อเนื่อง
- ด้วยภูมิคุ้มกันลดลงอย่างรวดเร็ว เป็นหวัดบ่อย;
- โรคเบาหวาน โรคเกี่ยวกับการเผาผลาญ ภูมิแพ้ หอบหืด;
- สำหรับอาการผิดปกติของระบบย่อยอาหารบ่อยๆ
- ในทารกคลอดก่อนกำหนด;
- ในสภาพอากาศแห้งและร้อน
- การดำรงชีวิตในสภาพที่ถูกสุขอนามัยและไม่เอื้ออำนวย
การวินิจฉัยเด็กจะทำโดยกุมารแพทย์โดยอาศัยการตรวจร่างกายและผลการวินิจฉัยทางห้องปฏิบัติการและเครื่องมือ
Candida vulvovaginitis ในการตั้งครรภ์
การเจริญเติบโตของเชื้อราอย่างรุนแรงในระหว่างตั้งครรภ์เป็นปรากฏการณ์ที่ค่อนข้างพบได้บ่อย โดยส่วนใหญ่มักจะตรวจพบปัญหาในช่วงปลายไตรมาสที่ 2 หรือต้นไตรมาสที่ 3 สิ่งสำคัญคือต้องระบุโรคให้ทันเวลาและกำจัดมันออกไปก่อนที่จะเริ่มคลอด ซึ่งจะช่วยตัดการพัฒนาของภาวะแทรกซ้อนหรือการติดเชื้อของทารก
ความเสี่ยงในการเกิดโรคช่องคลอดอักเสบจากเชื้อราจะสูงขึ้นอย่างมีนัยสำคัญในหญิงตั้งครรภ์ที่เป็นโรคติดเชื้อราในช่องคลอดอย่างน้อยหนึ่งครั้งก่อนการตั้งครรภ์
ทันทีที่ปฏิสนธิ ร่างกายของผู้หญิงจะเกิดการเปลี่ยนแปลงที่สำคัญซึ่งส่งผลต่อการทำงานของระบบและอวัยวะทั้งหมดอย่างมาก สถานะของฮอร์โมนจะเปลี่ยนแปลง การผลิตฮอร์โมนเพศหญิงจะเพิ่มขึ้น ระบบภูมิคุ้มกันจะถูกกดทับ ซึ่งโดยเฉพาะอย่างยิ่งควรควบคุมกิจกรรมและอัตราส่วนของจุลินทรีย์ฉวยโอกาส นอกจากนี้ การเพิ่มขึ้นของฮอร์โมนที่รุนแรงยังทำให้สมดุลของจุลินทรีย์ภายในช่องคลอดเปลี่ยนไป ซึ่งทำให้ผู้หญิงมีแนวโน้มที่จะติดเชื้อได้ทุกชนิดมากขึ้นอย่างมีนัยสำคัญ
หากสตรีมีครรภ์ที่เป็นโรคช่องคลอดอักเสบจากเชื้อราได้รับการรักษาอย่างทันท่วงทีและเหมาะสม ก็จะไม่มีความเสี่ยงใดๆ ต่อตัวเธอหรือทารกในครรภ์ หากโรคลุกลามและผู้ป่วยปฏิเสธที่จะรับการรักษาเพราะกลัวจะทำร้ายทารกในครรภ์ ผลที่ตามมาอาจเลวร้ายได้ สิ่งสำคัญคือต้องตระหนักว่าเภสัชภัณฑ์สมัยใหม่มียาจำนวนมากที่ปลอดภัยสำหรับใช้ในระหว่างตั้งครรภ์ ยาเหล่านี้สามารถรับมือกับการติดเชื้อราแคนดิดาได้สำเร็จและไม่เป็นอันตรายต่อทารกในครรภ์
รูปแบบ
จำแนกตามรูปแบบการดำเนินของโรคช่องคลอดอักเสบจากเชื้อราแบบเรื้อรัง (เป็นนานกว่า 3 เดือน) ช่องคลอดอักเสบแบบเฉียบพลัน (น้อยกว่า 1 เดือน) และช่องคลอดอักเสบแบบกึ่งเฉียบพลัน (เป็นตั้งแต่ 1 ถึง 3 เดือน)
โดยลักษณะของโรคจะแยกโรคช่องคลอดอักเสบแบบเรื้อรัง (โรคคงที่) และโรคช่องคลอดอักเสบแบบเป็นซ้ำ (โรคที่มีอาการกำเริบและหายบ่อยครั้ง)
ขึ้นอยู่กับสาเหตุ โรคช่องคลอดอักเสบไม่เพียงแต่เกิดจากเชื้อรา แต่ยังเกิดจากแบคทีเรีย ทำให้เกิดการระคายเคือง แพ้ และเฉพาะเจาะจงด้วย ในบรรดาโรคเฉพาะเจาะจง โรควัณโรค โรคหนองใน โรคซิฟิลิส โรคซิฟิลิส โรคไตรโคมอนาดัล และโรคช่องคลอดอักเสบจากไวรัสซึ่งพบได้น้อยครั้งกว่าเป็นโรคที่พบบ่อยที่สุด
นอกจากนี้ ยังแยกโรคแคนดิดาออกจากกันด้วย ซึ่งโรคนี้มักไม่แสดงอาการใดๆ และตรวจพบเชื้อราคล้ายยีสต์ในปริมาณเล็กน้อยในระหว่างการวินิจฉัยทางจุลชีววิทยา
ภาวะแทรกซ้อนและผลกระทบ
ในระยะแรก โรคช่องคลอดอักเสบจากเชื้อราอาจมีอาการไม่ชัดเจนและแสดงออกไม่ชัดเจน โดยสังเกตได้ชัดเจนเป็นพิเศษในช่วงที่มีเลือดออกระหว่างมีประจำเดือน โดยสังเกตได้จากสภาพแวดล้อมในช่องคลอดที่เปลี่ยนแปลงไป หากไม่รักษาปัญหา โรคจะลุกลามมากขึ้น ความเสี่ยงในการเกิดภาวะแทรกซ้อนต่างๆ เพิ่มขึ้น เช่น:
- ภาวะเลือดคั่งในเนื้อเยื่อเมือกในบริเวณอวัยวะเพศ
- การเกิดรอยแตกเล็กๆ, แผล;
- อาการกำเริบซ้ำๆ บ่อยครั้งของโรคช่องคลอดอักเสบจากเชื้อรา
- การแพร่กระจายของการติดเชื้อไปสู่เนื้อเยื่อและอวัยวะใกล้เคียง;
- กระบวนการอักเสบบ่อยครั้งของอวัยวะสืบพันธุ์และทางเดินปัสสาวะ;
- ภูมิคุ้มกันอ่อนแอ;
- ภาวะมีบุตรยาก
หากสตรีละเลยการรักษาโรคนี้ในระหว่างตั้งครรภ์ อาจเกิดผลเสียตามมาได้ ในบางกรณี เชื้อราอาจแทรกซึมเข้าไปในเยื่อบุรก ส่งผลให้ทารกในครรภ์ติดเชื้อในมดลูกได้ อย่างไรก็ตาม ส่วนใหญ่แล้ว ทารกจะติดเชื้อแคนดิดาในระหว่างคลอดบุตรหรือระหว่างการคลอดผ่านช่องคลอดที่ได้รับผลกระทบ
รูปแบบที่ซับซ้อนของช่องคลอดอักเสบจากเชื้อราเป็นอันตรายไม่เพียงแต่กับทารกในอนาคตเท่านั้น แต่ยังเป็นอันตรายต่อตัวผู้หญิงเองด้วย เชื้อราจำนวนมากส่งผลเสียต่อสภาพของเนื้อเยื่อช่องคลอด ลดตัวบ่งชี้ความแข็งแรงและความยืดหยุ่น ดังนั้น ในกระบวนการคลอดบุตรในผู้ป่วยที่เป็นโรคช่องคลอดอักเสบจากเชื้อรา ความเสี่ยงต่อการบาดเจ็บของเนื้อเยื่อ การเสียเลือด และอื่นๆ จะเพิ่มขึ้นอย่างมาก
นอกจากนี้ โรคนี้ยังส่งผลต่อการเริ่มและความก้าวหน้าของกระบวนการสึกกร่อนในช่องคลอดและมดลูก การกัดกร่อนอาจทำให้เกิดโรคอื่นๆ ตามมา เช่น เนื้องอก
ผลข้างเคียงที่อาจเกิดขึ้นจากการรักษาด้วยยาต้านเชื้อรา ได้แก่ อาการปวดท้อง คลื่นไส้และอาเจียน ท้องเสีย ท้องอืด ปวดศีรษะ ความผิดปกติของระบบประสาทส่วนกลาง ความผิดปกติของกล้ามเนื้อและโครงกระดูก ผื่น อาการแพ้ ประจำเดือนไม่ปกติ และผมร่วง [ 8 ]
การวินิจฉัย ของโรคช่องคลอดอักเสบจากเชื้อรา
การวินิจฉัยโรคช่องคลอดอักเสบจากเชื้อราเป็นปัญหาที่ค่อนข้างซับซ้อน เนื่องจากเชื้อราที่มีลักษณะคล้ายยีสต์และโดยปกติจะอาศัยอยู่ในร่างกาย และการตรวจพบเชื้อแคนดิดาในขณะที่ไม่มีอาการนั้นไม่ถือเป็นข้อบ่งชี้สำหรับการใช้การรักษา
สิ่งสำคัญคือต้องเชื่อมโยงแผนการวินิจฉัยที่ครอบคลุมโดยคำนึงถึงข้อควรพิจารณาบางประการ:
- การมีอาการของโรคเชื้อราในผิวหนังและเยื่อเมือก;
- การตรวจด้วยกล้องจุลทรรศน์โดยการย้อมแกรม การตรวจจับ pseudomycelium จำนวนมากและการแตกหน่อของเชื้อรา
- การหว่านสารคัดหลั่งบนอาหารเลี้ยงเชื้อ นับหน่วยสร้างโคโลนี (ในโรคช่องคลอดอักเสบจากเชื้อราแคนดิดา จำนวน CFU มากกว่า 10³/มล.)
- การประเมินรูปแบบอาณานิคมและความแปรปรวนในการเจริญเติบโตของเชื้อรา
- การตรวจหาเชื้อก่อโรคแคนดิดาในเนื้อเยื่อที่ปกติไม่ควรพบ เช่น ในปอด ปัสสาวะ สุรา
- การตรวจหาการตอบสนองภูมิคุ้มกันของร่างกายและเซลล์ในเชิงบวก การทดสอบผิวหนังเป็นบวก
- การตรวจหาการติดเชื้อราด้วยการตรวจชิ้นเนื้อตามปฏิกิริยาของเนื้อเยื่อเฉพาะ
โดยทั่วไปการวินิจฉัยภาวะช่องคลอดอักเสบจากเชื้อราจะทำโดยพิจารณาจากข้อมูลทางคลินิกและห้องปฏิบัติการร่วมกัน การวินิจฉัยทางห้องปฏิบัติการมักประกอบด้วยการทดสอบต่อไปนี้:
- วิธีการโดยตรงในการตรวจหาเชื้อแคนดิดา (การส่องกล้องจุลทรรศน์ของเชื้อดั้งเดิมหรือเชื้อที่ย้อม การเพาะเชื้อบนอาหารเลี้ยงเชื้อที่เหมาะสม ปฏิกิริยาลูกโซ่โพลีเมอเรสกับการตรวจหา DNA ของตัวการก่อโรค) [ 9 ]
- วิธีการทางอ้อมในการตรวจหาเชื้อ Candida (เทคนิคทางซีรั่ม IgG, IgM)
“มาตรฐานทองคำ” ถือเป็นวิธีการวินิจฉัยด้วยการเพาะเชื้อ ช่วยให้ตรวจพบการติดเชื้อราได้ ระบุจำนวนและความไวต่อยาต้านเชื้อราได้ สิ่งสำคัญคือต้องคำนึงว่าในกรณีนี้ หากต้องการผลลัพธ์ในเชิงบวก จำเป็นต้องปฏิบัติตามคำแนะนำก่อนการวิเคราะห์ทั้งหมด [ 10 ]
การวินิจฉัยด้วยเครื่องมือมักจะนำเสนอดังนี้:
- การตรวจร่างกายแบบดั้งเดิมที่เก้าอี้ตรวจ การส่องกล้องตรวจช่องคลอด (ในเด็ก) การส่องกล้องตรวจปากมดลูก
- การส่องกล้องตรวจช่องคลอด;
- อัลตราซาวด์อุ้งเชิงกราน
การวินิจฉัยที่แตกต่างกัน
ในการวินิจฉัยแยกโรค แพทย์จะระบุลักษณะของโรค (เชื้อรา จุลินทรีย์ ไวรัส ภูมิแพ้ ช่องคลอดอักเสบเฉพาะที่ ฯลฯ)
เพื่อแยกกระบวนการอักเสบต่างๆ ที่ส่งผลต่อมดลูกและส่วนต่อพ่วงออก จึงมีการตรวจอัลตราซาวนด์วินิจฉัยอวัยวะในอุ้งเชิงกราน
ในโรคช่องคลอดอักเสบเรื้อรังที่เป็นซ้ำอาจต้องปรึกษาผู้เชี่ยวชาญเฉพาะทาง เช่น แพทย์ด้านภูมิแพ้ แพทย์ด้านต่อมไร้ท่อ แพทย์ด้านผิวหนังและหลอดเลือดดำ แพทย์ด้านระบบทางเดินปัสสาวะ ศัลยแพทย์ แพทย์ด้านโรคถุงน้ำ เป็นต้น
ปัจจุบัน วิธีการวินิจฉัยแบบด่วนถูกนำมาใช้มากขึ้นเรื่อยๆ ซึ่งช่วยให้สามารถระบุสายพันธุ์ของเชื้อราได้อย่างแม่นยำในเวลาอันสั้นที่สุด เพื่อจุดประสงค์นี้ จึงมีการใช้ระบบทดสอบสำเร็จรูปซึ่งมีสภาพแวดล้อมที่เอื้ออำนวยต่อการเจริญเติบโตของพืชเชื้อรา การใช้วิธีแบบด่วนถือเป็นแนวทางที่ค่อนข้างมีแนวโน้มดีซึ่งไม่ต้องการระยะเวลาอันยาวนาน อย่างไรก็ตาม ผลการวินิจฉัยดังกล่าวไม่ได้ให้แนวคิดเกี่ยวกับประเภทของจุลินทรีย์ที่เกี่ยวข้อง
หากเราพูดถึงภาวะช่องคลอดอักเสบจากเชื้อราแคนดิดาเรื้อรังรุนแรง ซึ่งเกิดขึ้นพร้อมกับความผิดปกติของภูมิคุ้มกันที่ชัดเจน บางครั้งก็ใช้การประเมินระดับของแอนติบอดีต่อเชื้อแคนดิดาในซีรั่ม แม้ว่าเทคนิคนี้จะไม่ถูกต้องเพียงพอ แต่ผลลัพธ์ (ทั้งเชิงบวกและเชิงลบ) มักจะผิดพลาด
ปัญหามีความซับซ้อนจากข้อเท็จจริงที่ว่าในมากกว่า 80% ของกรณี สาเหตุที่ทำให้เกิดโรคซ้ำคือเชื้อราผสม (แคนดิดา) ที่ดื้อต่อยาต้านเชื้อราที่พบบ่อยที่สุด
ใครจะติดต่อได้บ้าง?
การรักษา ของโรคช่องคลอดอักเสบจากเชื้อรา
การติดเชื้อช่องคลอดและช่องคลอดอักเสบจากเชื้อราแบบเฉียบพลันจะรักษาด้วยยาต้านเชื้อรา เนื่องจากการติดเชื้อช่องคลอดและช่องคลอดอักเสบจากเชื้อราแบบเฉียบพลันส่วนใหญ่เป็นผลจากเชื้อแบคทีเรีย C. albicans และเชื้อแบคทีเรีย C. albicans ไม่แสดงอาการดื้อยาต้านเชื้อราชนิดอะโซล จึงเลือกใช้ยาเหล่านี้ [ 11 ]
การสัมผัสที่ซับซ้อน - นี่คือภารกิจหลักของแพทย์ ยาต้านเชื้อราที่แพทย์สั่งจ่ายในรูปแบบยาเหน็บ เม็ดยา หรือครีมทาช่องคลอด
ยาที่ใช้บ่อยที่สุดสำหรับโรคช่องคลอดอักเสบจากเชื้อรา:
- Pimafucin เป็นยาตัวล่าสุดที่ได้รับการอนุมัติให้ใช้ในระหว่างตั้งครรภ์และให้นมบุตร
- Livarol - ยาเหน็บช่องคลอด มีข้อห้ามใช้ในระยะแรกของการตั้งครรภ์
- ไมโคโซนเป็นสารต้านเชื้อราในรูปแบบยาเหน็บช่องคลอด และครีมช่องคลอด
- Gyno-Pevaril เป็นยาที่มีส่วนประกอบของอีโคนาโซล โดยสามารถซึมซาบลึกเข้าไปในเนื้อเยื่อและยับยั้งการเกิดเชื้อราได้ ผลข้างเคียงที่อาจเกิดขึ้นจากยาเหน็บช่องคลอด ได้แก่ ระคายเคืองเยื่อเมือก แสบร้อน
- Zalain - ใช้เทียนครั้งเดียว โดยสอดลึกเข้าไปในช่องคลอดก่อนเข้านอน สามารถทา Zalain ซ้ำได้หลังจาก 1 สัปดาห์
- โคลไตรมาโซลเป็นยาสามัญที่มีฤทธิ์ต้านแบคทีเรีย เชื้อรา และการอักเสบอย่างชัดเจน โคลไตรมาโซลไม่ได้รับการกำหนดให้ใช้ในไตรมาสแรกของการตั้งครรภ์
- Diflucan, Fluconazole, Fucis, Flucostat - รับประทานวันละครั้งในปริมาณ 150 มก. หากมีอาการกำเริบ สามารถรับประทานซ้ำได้เป็นระยะ ๆ ครั้งละ 150 มก. ทุกเดือน ระยะเวลาในการบำบัดทั้งหมดจะแตกต่างกันไปภายใน 4-12 เดือน อาจมีผลข้างเคียง เช่น เวียนศีรษะ คลื่นไส้ ปวดศีรษะ
ยาต้านเชื้อราสามารถให้ได้โดยหลายวิธี เช่น การให้ยาฟลูโคนาโซล 150 มก. ทางปากครั้งเดียว หรือให้เทอร์โคนาโซลทางช่องคลอดครั้งเดียว หรือให้ยาหลายขนานเป็นเวลา 3 ถึง 7 วัน ซึ่งหาซื้อได้เองโดยไม่ต้องมีใบสั่งแพทย์ ทางเลือกเหล่านี้มีประสิทธิภาพเท่าเทียมกันในผู้ป่วยที่ไม่มีภาวะแทรกซ้อน (เช่น ภาวะภูมิคุ้มกันปกติหรือช่องคลอดอักเสบจากเชื้อราที่ไม่กลับมาเป็นซ้ำ) ดังนั้น การตัดสินใจในการรักษาอาจขึ้นอยู่กับค่าใช้จ่าย ความต้องการของผู้ป่วย และปฏิกิริยาระหว่างยา ในผู้ป่วยที่ไม่ตอบสนองต่อการรักษา อาจต้องเพาะเชื้อเพื่อตรวจหาเชื้อแคนดิดาสายพันธุ์อื่น ซึ่งมักจะดื้อต่อการรักษาแบบมาตรฐาน [ 12 ]
ในโรคช่องคลอดอักเสบจากเชื้อราชนิดแคนดิดาที่ซับซ้อน รวมทั้งผู้ป่วยที่มีภูมิคุ้มกันบกพร่องหรือติดเชื้อซ้ำ การรักษาแบบต่อเนื่อง เช่น การรักษาด้วยอะโซลในช่องคลอดเป็นเวลาอย่างน้อย 1 สัปดาห์ หรือการรักษาด้วยฟลูโคนาโซลชนิดรับประทานในขนาด 150 มก. (ค่า CrCl ที่ปรับโดยไต <50 มล./นาที) ครั้งเดียวทุก 3 วัน เป็นเวลา 3 ครั้ง ผู้ป่วยที่มีโรคช่องคลอดอักเสบจากเชื้อราชนิดแคนดิดาซ้ำอาจได้รับประโยชน์จากการรักษาแบบกดภูมิคุ้มกันด้วยฟลูโคนาโซลชนิดรับประทานทุกสัปดาห์เป็นเวลา 6 เดือน อย่างไรก็ตาม ไม่ควรให้ยาต้านเชื้อราชนิดรับประทานกับสตรีมีครรภ์ แนะนำให้ผู้ป่วยดังกล่าวได้รับการรักษาทางช่องคลอดเป็นเวลา 7 วัน ฟลูโคนาโซลถือว่าปลอดภัยสำหรับสตรีมีครรภ์ [ 13 ] การบำบัดที่ไม่ใช้ยา (เช่น การบำบัดด้วยโยเกิร์ตทางช่องคลอดหรือรับประทาน การให้กระเทียมทางช่องคลอด หรือการฉีดเข้ากล้าม) ไม่ได้ผล
ในขณะเดียวกัน ยาที่เลือกใช้ในการรักษาโรคช่องคลอดอักเสบจากเชื้อราคือ Itraconazole ซึ่งเป็นยาต้านเชื้อราที่มีฤทธิ์แรงซึ่งออกฤทธิ์ได้กับสายพันธุ์ที่ไม่ไวต่อยา Fluconazole เมื่อได้รับอิทธิพลจาก Itraconazole เซลล์เชื้อราจะตายและฟื้นตัว ยานี้แสดงโดยเมแทบอไลต์ที่ออกฤทธิ์คือ hydroxyitraconazole ซึ่งช่วยยืดเวลาการรักษาได้แม้จะใช้ยาจนหมดก็ตาม สารออกฤทธิ์จะกระจุกตัวอยู่ในเนื้อเยื่อของอวัยวะสืบพันธุ์มากกว่าในเลือดถึง 4 เท่า
Itraconazole ถูกกำหนดให้ใช้สำหรับโรคช่องคลอดอักเสบจากเชื้อราเฉียบพลัน:
- 200 มก. วันละ 2 ครั้ง (คอร์ส 1 วัน);
- 200 มก. ครั้งเดียวต่อวัน (หลักสูตร 3 วัน)
อิทราโคนาโซลใช้สำหรับการกลับเป็นซ้ำของโรคช่องคลอดอักเสบจากเชื้อราเรื้อรัง:
- 200 มก. ต่อวันเป็นเวลาหนึ่งสัปดาห์เมื่อพิจารณาตามวิธีการรักษาเฉพาะที่ รวมถึง 200 มก. ในวันแรกของรอบเดือนเป็นเวลาหลายเดือน (นานถึงหกเดือน)
- รวมถึงคู่ครองทางเพศก็ได้รับการรักษาไปพร้อมกันด้วย
การรักษาด้วยกายภาพบำบัด
วิธีการกายภาพบำบัดต่อไปนี้อาจใช้ในการรักษาภาวะช่องคลอดอักเสบเรื้อรัง:
- การบำบัดด้วยเลเซอร์ - มีฤทธิ์ต้านการอักเสบและแก้ปวด เสริมสร้างภูมิคุ้มกันในบริเวณนั้น ปรับปรุงการไหลเวียนโลหิตในเนื้อเยื่อและอวัยวะในอุ้งเชิงกราน
- แม่เหล็กบำบัด - กำจัดอาการปวด ช่วยกำจัดกระบวนการติดเชื้อและการอักเสบในระบบสืบพันธุ์ เร่งการฟื้นฟูเนื้อเยื่อที่เป็นโรคและเสียหาย
- โฟโนโฟเรซิส - เพิ่มการซึมผ่านของเนื้อเยื่อ ปรับปรุงการแทรกซึมของยาไปยังจุดที่เกิดการอักเสบ
- การบำบัดด้วยคลื่นอัลตราซาวนด์ - ช่วยลดอาการปวด ยับยั้งการเกิดปฏิกิริยาอักเสบ ช่วยเพิ่มการไหลเวียนโลหิตในบริเวณนั้น
ขั้นตอนการกายภาพบำบัดมีความปลอดภัย ไม่มีผลข้างเคียง และเป็นการเสริมการรักษาหลักได้ดี
การรักษาด้วยสมุนไพร
มักใช้การรักษาแบบพื้นบ้านสำหรับโรคติดเชื้อราในช่องคลอดและโรคช่องคลอดอักเสบชนิดอื่น ๆ โดยใช้ยาต้มและแช่สมุนไพรหลายชนิด สูตรอาหารยอดนิยม ได้แก่:
- ยาต้มสำหรับรับประทาน (เปลือกไม้โอ๊ค ใบตำแย เออร์กอต ดอกดาวเรืองที่ใช้เป็นยารักษาโรค ฯลฯ) การใช้ยาต้มดังกล่าวเป็นประจำจะช่วยเสริมสร้างการป้องกันของร่างกาย และเพิ่มคุณสมบัติในการปกป้องเนื้อเยื่อเมือก
- การแช่คาโมมายล์ ดาวเรือง และเสจสำหรับการเปลี่ยนผ้าอ้อมและฉีดพ่น พืชเหล่านี้มีฤทธิ์ต้านการอักเสบและเชื้อรา
หากเราพูดถึงภาวะช่องคลอดอักเสบที่ถูกละเลย รวมถึงการเปลี่ยนแปลงของเนื้อเยื่อเมือกที่ฝ่อลง การใช้สมุนไพรจึงไม่แนะนำในกรณีนี้ เพราะการรักษาดังกล่าวจะไม่เพียงพอ สิ่งสำคัญคือต้องปรึกษาแพทย์ในเวลาที่เหมาะสมและเข้ารับการบำบัดด้วยยาต้านเชื้อราแคนดิดาและยาชูกำลังอย่างครบวงจร
การป้องกัน
มาตรการป้องกัน ได้แก่ การปฏิบัติตามคำแนะนำเกี่ยวกับสุขอนามัยที่ใกล้ชิดอย่างเคร่งครัด (โดยเฉพาะในกรณีที่มีภาวะอ้วน โดยต้องอยู่ในที่ที่มีอุณหภูมิสูงในห้อง) การเปลี่ยนชุดชั้นในและผ้าอนามัยให้ตรงเวลา การสวมชุดชั้นในที่ทำจากผ้าธรรมชาติ สิ่งสำคัญคือต้องคำนึงว่าผ้าสังเคราะห์ไม่ได้ให้ "การหายใจ" ตามปกติแก่ผิวหนัง ส่งผลให้มีเหงื่อออกมากขึ้น ซึ่งก่อให้เกิดสภาวะที่เอื้อต่อการเจริญเติบโตของจุลินทรีย์ก่อโรค
เป็นที่พึงปรารถนาที่จะหลีกเลี่ยงการมีเพศสัมพันธ์ที่ไม่ระวัง และไม่ควรมีเพศสัมพันธ์โดยไม่ป้องกัน (โดยเฉพาะกับคู่ครองชั่วคราว)
การรับประทานอาหารที่มีคุณภาพและควบคุมน้ำหนักเป็นสิ่งสำคัญ ควรเน้นอาหารประเภทผัก (ผักใบเขียว ผักผลไม้) ผลิตภัณฑ์นมเปรี้ยว ธัญพืช หลีกเลี่ยงการบริโภคเบเกอรี่ ขนมหวาน ไขมันสัตว์ และเครื่องเทศรสเผ็ดในปริมาณมาก
ไม่ควรใช้ยาใดๆ (รวมทั้งยาคุมกำเนิดแบบฮอร์โมน) โดยไม่ได้ปรึกษาแพทย์ก่อน หากคุณมีแนวโน้มที่จะติดเชื้อรา ควรแจ้งให้แพทย์ทราบ
ห้ามใช้สเปรย์ในทางที่ผิดโดยเด็ดขาด ควร "กำหนด" สเปรย์ให้ตัวเอง การฉีดพ่นบ่อยครั้งและไม่สม่ำเสมอจะนำไปสู่การชะล้างจุลินทรีย์ที่มีประโยชน์ออกจากเยื่อบุช่องคลอด รวมทั้งยังทำลายสมดุลของแบคทีเรียที่มีประโยชน์อีกด้วย
ขอแนะนำให้ไปพบแพทย์สูตินรีเวชเพื่อตรวจสุขภาพเป็นประจำ
พยากรณ์
หากวินิจฉัยและรักษาอย่างทันท่วงที โรคนี้ก็สามารถพยากรณ์โรคได้ดี แม้จะได้รับการรักษาที่เหมาะสมแล้ว การเกิดซ้ำก็ค่อนข้างเกิดขึ้นได้บ่อย โดยคาดว่าอยู่ที่ 14% ถึง 28% ในผู้ที่มีสุขภาพดี [ 14 ] การเกิดซ้ำของโรคส่วนใหญ่มักเกิดจากจุลินทรีย์ในช่องคลอดที่ยังคงอยู่หรือการติดเชื้อซ้ำจากภายในด้วยเชื้อแคนดิดาสายพันธุ์เดียวกัน แต่ในบางกรณี โรคอาจเกิดจากเชื้อแคนดิดาสายพันธุ์ใหม่ก็ได้ การเกิดซ้ำอาจเกิดจากการใช้ยาปฏิชีวนะ กิจกรรมทางเพศ หรือปัจจัยด้านอาหาร ความเสี่ยงในการเกิดซ้ำของโรคยังอาจส่งผลต่อพันธุกรรมได้อีกด้วย
การทำงานเกี่ยวกับการบำบัดใหม่ๆ โดยใช้สารต้านเชื้อราที่มีอยู่ก่อนหน้านี้ซึ่งมีกิจกรรมเพียงพอ การประเมินความเป็นไปได้ของการมีอิทธิพลพร้อมกันต่อสารก่อโรคติดเชื้อและจุดติดเชื้อที่เป็นไปได้ทั้งหมดเพื่อป้องกันการกลับมาเป็นซ้ำ ถือเป็นภารกิจสำคัญของวงการแพทย์
การรักษาที่มีคุณภาพมักจะได้ผล หลังจากการตรวจทางห้องปฏิบัติการและเครื่องมือแล้ว แพทย์จะสั่งยาที่เหมาะสม ให้คำแนะนำเกี่ยวกับสุขอนามัยและวิถีชีวิต โรคแคนดิดาในช่องคลอดอักเสบจากเชื้อราจะได้รับการรักษาที่ดีกว่าในระยะเริ่มแรก ดังนั้นควรไปพบแพทย์เมื่อมีอาการเริ่มแรก วิธีนี้จะช่วยหลีกเลี่ยงภาวะแทรกซ้อนร้ายแรง และป้องกันไม่ให้กระบวนการนี้ดำเนินไปเป็นเรื้อรัง

