ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การวินิจฉัยทางรังสีวิทยาของโรคข้อเสื่อม
ตรวจสอบล่าสุด: 06.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
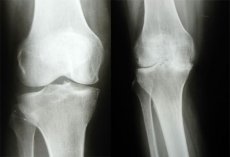
แม้ว่าในช่วงไม่กี่ปีที่ผ่านมา วิธีการทางการแพทย์สมัยใหม่ เช่น MRI, X-ray Computed Tomography และการขยายขีดความสามารถในการวินิจฉัยด้วยคลื่นเสียงความถี่สูงจะได้รับการพัฒนาอย่างรวดเร็ว แต่การวินิจฉัยโรคข้อเข่าเสื่อมด้วย X-ray ยังคงเป็นวิธีการเชิงวัตถุประสงค์ที่ใช้กันมากที่สุดในการวินิจฉัยและติดตามประสิทธิผลของการรักษาโรคข้อเข่าเสื่อม เนื่องมาจากวิธีการนี้หาได้ง่าย ง่ายต่อการวิจัย คุ้มทุน และมีเนื้อหาข้อมูลเพียงพอ
โดยทั่วไปการวินิจฉัยด้วยรังสีเอกซ์ของโรคข้อเสื่อมนั้นอาศัยการตรวจพบการตีบแคบของช่องว่างข้อ กระดูกแข็งใต้กระดูกอ่อน และกระดูกงอก (OF) โดยระดับความตีบแคบของช่องว่างข้อตามรังสีเอกซ์ถือเป็นการวินิจฉัยที่สำคัญเป็นอันดับแรก รังสีเอกซ์ของข้ออาจแสดงให้เห็นบริเวณที่มีการสร้างกระดูกของแคปซูลข้อ (โรคข้อเสื่อมระยะท้าย) สำหรับโรคข้อเสื่อมแบบก้อนเนื้อ ความสำคัญในการวินิจฉัยสูงสุดคือการตรวจพบกระดูกงอก ซึ่งบางครั้งอาจมาพร้อมกับการทำลายอย่างรุนแรงของพื้นผิวข้อ (เรียกว่า ข้อเสื่อมจากการสึกกร่อน)
ช่องว่างข้อเอ็กซ์เรย์ซึ่งเต็มไปด้วยกระดูกอ่อนและชั้นของเหลวในข้อซึ่งไม่สร้างภาพบนเอ็กซ์เรย์ จึงมีลักษณะเป็นแถบโปร่งใสกว่าระหว่างพื้นผิวข้อต่อ
ความหนารวมของกระดูกอ่อนข้อในภาพรังสีเอกซ์นั้นกำหนดโดยการวัดความกว้างของช่องว่างระหว่างพื้นผิวข้อต่อของกระดูกอ่อน ควรสังเกตว่าความกว้างของช่องว่างระหว่างข้อภาพรังสีเอกซ์นั้นยังคงใช้เป็นตัวบ่งชี้หลักในการวินิจฉัยโรคข้อเสื่อม และ WHO และ ILAR แนะนำให้ใช้การถ่ายภาพรังสีมาตรฐานของข้อเข่าในลักษณะฉายตรงและฉายด้านข้างเป็นวิธีการประเมินพลวัตของการเปลี่ยนแปลงในกระดูกอ่อนข้อระหว่างการทดลองทางคลินิกของยา การที่ช่องว่างระหว่างข้อภาพรังสีเอกซ์แคบลงนั้นสัมพันธ์กับการลดลงของปริมาตรของกระดูกอ่อนข้อ และภาวะกระดูกแข็งใต้กระดูกอ่อนและกระดูกงอกที่ขอบพื้นผิวข้อต่อนั้นถือเป็นการตอบสนองของเนื้อเยื่อกระดูกต่อการเพิ่มขึ้นของภาระทางกลบนข้อ ซึ่งในทางกลับกันก็เป็นผลมาจากการเปลี่ยนแปลงที่เสื่อมสภาพและการลดลงของปริมาตรของกระดูกอ่อนข้อ สิ่งข้างต้นมีความสำคัญไม่เพียงแต่สำหรับการวินิจฉัยโรคข้อเข่าเสื่อมเท่านั้น แต่ยังรวมถึงการประเมินความคืบหน้าของโรคและการรักษาด้วย
อาการทางรังสีวิทยาที่ระบุถือว่าเฉพาะเจาะจงสำหรับโรคข้อเข่าเสื่อม และรวมอยู่ในรายการเกณฑ์ทางรังสีวิทยาสำหรับการวินิจฉัยโรคนี้ร่วมกับเกณฑ์ทางคลินิก
วิธีการเพิ่มประสิทธิภาพการวินิจฉัยทางรังสีวิทยาของโรคข้อเข่าเสื่อม
ดังที่ได้กล่าวไปแล้ว วิธีการประเมินความก้าวหน้าของโรคข้อเข่าเสื่อมนั้นขึ้นอยู่กับการระบุพลวัตของภาพรังสีในข้อต่อ ควรคำนึงว่าพลวัตของการเปลี่ยนแปลงภาพรังสีในโรคข้อเข่าเสื่อมนั้นมีลักษณะเฉพาะคืออัตราที่ช้า อัตราการแคบลงของช่องว่างข้อในภาพรังสีในผู้ป่วยโรคข้อเข่าเสื่อมอยู่ที่ประมาณ 0.3 มม. ต่อปี ผลการศึกษาการเปลี่ยนแปลงภาพรังสีในระยะยาวในผู้ป่วยโรคข้อเข่าเสื่อมที่ข้อเข่าซึ่งได้รับการรักษาด้วยยาต้านการอักเสบที่ไม่ใช่ฮอร์โมนแสดงให้เห็นว่าไม่มีการดำเนินไปของโรคในภาพรังสีหลังจากการสังเกตเป็นเวลา 2 ปี และมีความแตกต่างเพียงเล็กน้อยระหว่างกลุ่มผู้ป่วยที่ได้รับการรักษาและกลุ่มควบคุม การไม่มีการเปลี่ยนแปลงที่เชื่อถือได้ในการศึกษาระยะยาวทำให้มีเหตุผลที่จะสันนิษฐานว่าอาการทางรังสีของโรคข้อเข่าเสื่อมในการถ่ายภาพรังสีมาตรฐานของข้อต่อนั้นค่อนข้างคงที่เป็นเวลานาน ดังนั้น เพื่อประเมินพลวัตของการเปลี่ยนแปลง จึงควรใช้เทคโนโลยีเอ็กซ์เรย์ที่มีความไวสูงกว่า ซึ่งหนึ่งในนั้นคือการถ่ายภาพรังสีไมโครโฟกัสของข้อต่อ
เครื่องเอ็กซ์เรย์ไมโครโฟกัสใช้หลอดเอ็กซ์เรย์พิเศษที่มีแหล่งกำเนิดรังสีแบบจุด เอ็กซ์เรย์ไมโครโฟกัสเชิงปริมาณพร้อมการขยายภาพโดยตรงแสดงความไวที่เพียงพอในการตรวจจับการเปลี่ยนแปลงเล็กน้อยในโครงสร้างกระดูก ด้วยวิธีนี้สามารถบันทึกและวัดความก้าวหน้าของโรคข้อเข่าเสื่อมและผลของการรักษาได้อย่างแม่นยำในช่วงเวลาอันสั้นระหว่างการตรวจแต่ละครั้ง ซึ่งทำได้โดยทำให้การตรวจเป็นมาตรฐานและใช้ขั้นตอนการวัดด้วยรังสีเอกซ์ ปรับปรุงคุณภาพของเอ็กซ์เรย์ข้อต่อที่ได้โดยใช้การขยายภาพโดยตรง ซึ่งช่วยให้บันทึกรายละเอียดกระดูกโครงสร้างที่มองไม่เห็นบนเอ็กซ์เรย์มาตรฐานได้ WHO/ILAR แนะนำให้วัดความกว้างของช่องว่างข้อเอ็กซ์เรย์ด้วยตนเองโดยใช้วิธี Lequesne โดยใช้เลนส์ขยาย และคำนวณความกว้างของช่องว่างข้อเอ็กซ์เรย์ที่จุดต่างๆ การวัดดังกล่าวแสดงให้เห็นว่าค่าสัมประสิทธิ์ของความแปรปรวนจากการวัดซ้ำคือ 3.8% การพัฒนาไมโครคอมพิวเตอร์และเทคโนโลยีการวิเคราะห์ภาพช่วยให้ประเมินการเปลี่ยนแปลงในกายวิภาคของข้อต่อได้แม่นยำกว่าวิธีการด้วยตนเอง การประมวลผลภาพเอ็กซ์เรย์ข้อต่อแบบดิจิทัลช่วยให้วัดความกว้างของช่องว่างข้อได้โดยอัตโนมัติโดยใช้คอมพิวเตอร์ ข้อผิดพลาดของนักวิจัยถูกตัดออกไปในทางปฏิบัติ เนื่องจากความแม่นยำของการวัดซ้ำถูกกำหนดโดยระบบเอง
จากมุมมองของประสิทธิภาพการวินิจฉัย ความเรียบง่าย และความสะดวกในการใช้งาน อุปกรณ์วินิจฉัยด้วยรังสีเอกซ์เคลื่อนที่ที่มีขาตั้ง C-Arm หลายตำแหน่ง ซึ่งใช้กันอย่างแพร่หลายในทางปฏิบัติทั่วโลก ถือเป็นอุปกรณ์ที่น่าสนใจเป็นพิเศษ อุปกรณ์ประเภทนี้ช่วยให้สามารถตรวจสอบผู้ป่วยได้ในทุกตำแหน่งโดยไม่ต้องเปลี่ยนตำแหน่ง
ที่น่าสนใจคือวิธีการเอกซเรย์เชิงหน้าที่ของข้อเข่า ซึ่งประกอบด้วยการถ่ายภาพเอกซเรย์ 2 ภาพติดต่อกันของข้อเข่า โดยให้ผู้ป่วยยืนในแนวฉายตรงด้านหน้า โดยให้แขนขาที่ตรวจรับเป็นส่วนใหญ่ (ภาพที่ 1 - ข้อเข่าเหยียดตรงเต็มที่ ภาพที่ 2 - งอเข่าทำมุม 30°) โครงร่างขององค์ประกอบกระดูกที่สร้างช่องว่างระหว่างเอกซเรย์กับข้อเข่าจากเอกซเรย์ภาพที่ 1 และ 2 ถูกถ่ายโอนไปยังกระดาษ และป้อนเข้าเครื่องคอมพิวเตอร์ตามลำดับโดยใช้เครื่องสแกน หลังจากนั้น ระดับความเสียหายของกระดูกอ่อนใสของข้อเข่าจะถูกกำหนดโดยความแตกต่างของอัตราส่วนของพื้นที่ด้านข้างและด้านในระหว่างเอกซเรย์ภาพที่ 1 และ 2 (ระยะของข้อเข่าเสื่อมได้รับการประเมินตาม Hellgen) โดยปกติจะอยู่ที่ 0.05 ± 0.007 สำหรับระยะที่ 1 - 0.13 ± 0.006 สำหรับระยะที่ II - 0.18 ± 0.011 สำหรับระยะที่ III - 0.3±0.03 มีความแตกต่างอย่างมีนัยสำคัญระหว่างค่าปกติและค่าในระยะที่ I (p<0.001) โดยความแตกต่างระหว่างระยะที่ I และ II นั้นเชื่อถือได้ (p<0.05) และความแตกต่างระหว่างระยะที่ II และ III ของโรคข้อเข่าเสื่อมนั้นมีความสำคัญ (p<0.001)
ข้อมูลที่ได้นั้นบ่งชี้ว่าการตรวจวัดด้วยรังสีเอกซ์ของข้อเข่าระหว่างการเอกซเรย์เชิงหน้าที่สามารถแสดงระยะของโรคข้อเข่าเสื่อมได้อย่างชัดเจน
วิธีการเอกซเรย์แบบฟังก์ชันที่มีน้ำหนักทำให้สามารถระบุได้ว่าในผู้ป่วย 8 ราย ซึ่งไม่สามารถตรวจพบการเปลี่ยนแปลงทางพยาธิวิทยาด้วยเอกซเรย์แบบเดิม พบว่าความสูงของช่องว่างข้อในเอกซเรย์ลดลงในช่วงแรก ในผู้ป่วย 7 ราย พบว่าเกิดความเสียหายในระดับที่รุนแรงกว่า ดังนั้น การวินิจฉัยจึงเปลี่ยนไปในผู้ป่วย 15 ราย (12.9+3.1%)
ควบคู่ไปกับวิธีการตรวจเอกซเรย์ข้อเข่าแบบดั้งเดิม - การตรวจข้อเข่าในลักษณะฉายภาพมาตรฐานโดยให้ผู้ป่วยนอนราบ - ยังมีวิธีการตรวจข้อนี้ในแนวตั้งอีกด้วย ตามที่ VA Popov (1986) กล่าวไว้ว่า ภาพถ่ายข้อเข่าที่ถ่ายในแนวนอนไม่ได้สะท้อนสภาพทางกลที่แท้จริงของข้อภายใต้การรับน้ำหนักของร่างกาย เขาเสนอให้ทำการตรวจข้อเข่าในท่ายืนตรงโดยให้แขนขาที่ตรวจรับเป็นส่วนใหญ่ SS Messich et al. (1990) แนะนำว่าตำแหน่งที่ดีที่สุดในการวินิจฉัยโรคข้อเข่าเสื่อมคือการงอเข่า 28 องศา โดยให้ผู้ป่วยอยู่ในท่าตั้งตรง โดยให้แขนขาที่ตรวจรับการรองรับเป็นหลัก เนื่องจากการศึกษาทางชีวกลศาสตร์แสดงให้เห็นว่ารอยโรคเบื้องต้นของกระดูกอ่อนใสของข้อเข่าพบที่ส่วนหลังของกระดูกต้นขา ซึ่งอยู่ที่มุม 28 องศาในระนาบซากิตตัล เนื่องจากตำแหน่งนี้เป็นจุดที่แรงทางกลหลักที่กระทำต่อกระดูกอ่อน (ตำแหน่งทางสรีรวิทยาของข้อเข่า) มีผล H. Petterson และคณะ (1995) เสนอเทคนิคสำหรับการถ่ายภาพรังสีของข้อเข่าโดยใช้แรง โดยให้ขาส่วนล่างทำมุม 5-10 องศากับระนาบของฟิล์ม และงอข้อเพิ่มเติมเป็นมุม 10-15 องศา ตามที่ผู้เขียนกล่าวไว้ ในตำแหน่งนี้ รังสีส่วนกลางจะมุ่งสัมผัสกับระนาบของกระดูกแข้ง และช่องว่างข้อต่อจะแสดงอย่างถูกต้องในรูปภาพ
ดังนั้น การใช้ศักยภาพของการถ่ายภาพรังสีแบบคลาสสิกอย่างตรงเป้าหมาย โดยคำนึงถึงอาการทางคลินิก ช่วยให้สามารถยืนยันหรืออย่างน้อยที่สุดสงสัยถึงการมีอยู่ของความเสียหายต่อโครงสร้างเฉพาะของกลุ่มเอ็น-หมอนรองกระดูกของข้อเข่าได้ในหลายกรณี และตัดสินใจเกี่ยวกับความจำเป็นในการตรวจเพิ่มเติมของผู้ป่วยโดยใช้การถ่ายภาพทางการแพทย์วิธีอื่น
อาการทางรังสีวิทยาที่จำเป็นในการวินิจฉัยโรคข้อเข่าเสื่อมชนิดปฐมภูมิ
การตีบแคบของช่องว่างข้อในภาพรังสีเป็นหนึ่งในอาการทางรังสีที่สำคัญที่สุดซึ่งมีความสัมพันธ์โดยตรงกับการเปลี่ยนแปลงทางพยาธิวิทยาที่เกิดขึ้นในกระดูกอ่อนข้อต่อ ช่องว่างข้อในภาพรังสีในส่วนต่างๆ ของข้อต่อมีความกว้างต่างกัน ซึ่งเกิดจากการลดลงอย่างไม่เท่าเทียมกันของปริมาตรของกระดูกอ่อนข้อต่อในบริเวณต่างๆ ของพื้นผิวข้อต่อ ตามคำแนะนำของ WHO/ILAR ควรวัดความกว้างของช่องว่างข้อในภาพรังสีในบริเวณที่แคบที่สุด เชื่อกันว่าในข้อต่อที่มีการเปลี่ยนแปลงทางพยาธิวิทยา บริเวณนี้จะต้องรับภาระทางกลสูงสุด (สำหรับข้อเข่า มักจะเป็นส่วนตรงกลาง สำหรับข้อสะโพก มักจะเป็นส่วนเหนือตรงกลาง และไม่ค่อยบ่อยนักจะเป็นส่วนเหนือด้านข้าง) จุดสังเกตทางกายวิภาคที่ใช้วัดช่องว่างข้อในภาพรังสีของข้อต่อขนาดใหญ่ ได้แก่:
- สำหรับพื้นผิวโค้งนูน (หัวและปุ่มกระดูกของกระดูกต้นขา) - ชั้นเปลือกของแผ่นปลายของพื้นผิวข้อต่อของกระดูก
- สำหรับพื้นผิวเว้า (ขอบของอะซิทาบูลัม, ส่วนต้นของกระดูกแข้ง) - ขอบของพื้นผิวข้อต่อที่ฐานของโพรงกลีโนอิด
ภาวะกระดูกอ่อนใต้กระดูกอ่อนแข็ง (Subchondral osteosclerosis) คือการที่เนื้อเยื่อกระดูกใต้กระดูกอ่อนเกาะกันแน่น ซึ่งโดยปกติแล้วอาการทางรังสีนี้เกิดจากการเสียดสีของพื้นผิวกระดูกข้อต่อที่ไม่เรียบและเปิดออกซึ่งสัมผัสกับพื้นผิวกระดูกซึ่งกันและกัน อาการนี้ตรวจพบได้ในระยะท้ายของโรคข้อเสื่อม เมื่อช่องว่างของข้อแคบลงอย่างรวดเร็ว อาการนี้บ่งชี้ถึงกระบวนการเสื่อมและการทำลายอย่างล้ำลึกในกระดูกอ่อนข้อต่อ หรืออาจถึงขั้นกระดูกอ่อนหายไปก็ได้ การละเมิดความสมบูรณ์ของกระดูกอ่อนข้อต่อก่อนที่จะมีการลดลงเชิงปริมาณ อาจเป็นผลมาจากการอัดแน่นของเนื้อเยื่อกระดูกคอร์ติกัลและเนื้อเยื่อกระดูกพรุนที่อยู่ใต้กระดูกอ่อนโดยตรง การอัดแน่นของเนื้อเยื่อกระดูกใต้กระดูกอ่อนในบริเวณพื้นผิวข้อต่อของกระดูกจะวัดจากจุดที่มีระยะห่างเท่ากันสามจุดตลอดขอบข้อต่อ จากนั้นจึงนำผลการวัดมาเฉลี่ยกัน
กระดูกงอกเป็นกระดูกที่มีการเจริญเติบโตผิดปกติในจำนวนจำกัดซึ่งมีรูปร่างและขนาดต่างๆ ที่เกิดขึ้นพร้อมกับการอักเสบของเยื่อหุ้มกระดูกที่ขอบของพื้นผิวข้อต่อของกระดูก ซึ่งเป็นอาการทางรังสีวิทยาที่เป็นลักษณะเฉพาะของโรคข้อเข่าเสื่อม ในระยะเริ่มแรกของโรคข้อเข่าเสื่อมจะมีลักษณะเป็นรอยแหลมคมหรือกระดูกที่มีขนาดเล็ก (สูงสุด 1-2 มม.) ที่ขอบของพื้นผิวข้อต่อและที่จุดยึดของเอ็นของข้อต่อ (ในข้อเข่า - ตามขอบของปุ่มกระดูกระหว่างกระดูกแข้ง ที่จุดยึดของเอ็นไขว้ ในข้อสะโพก - ตามขอบของโพรงของหัวกระดูกต้นขา บนพื้นผิวด้านใน ที่จุดยึดของเอ็นของหัวกระดูกต้นขาเอง)
เมื่อความรุนแรงของโรคข้อเข่าเสื่อมเพิ่มขึ้นและช่องว่างข้อแคบลง กระดูกงอกก็จะมีขนาดใหญ่ขึ้น มีรูปร่างต่างๆ เช่น "ริมฝีปาก" หรือ "สัน" กระดูกงอกเป็นเส้นตรงหรือ "หนา" บนฐานกว้างหรือแคบ ในกรณีนี้ หัวและเบ้าของข้อต่ออาจมีเส้นผ่านศูนย์กลางเพิ่มขึ้นอย่างมาก มีขนาดใหญ่ขึ้นและ "แบน" จำนวนกระดูกงอกสามารถนับแยกกันหรือนับรวมกันในข้อทั้งสองข้อ และขนาดของกระดูกงอกสามารถกำหนดได้จากความกว้างที่ฐานและความยาว การเปลี่ยนแปลงของจำนวนกระดูกงอกและขนาดของกระดูกงอกเป็นตัวบ่งชี้ที่ละเอียดอ่อนของการดำเนินของโรคข้อเข่าเสื่อมและการติดตามประสิทธิผลของการรักษา
ผลการตรวจเอกซเรย์ไม่จำเป็นสำหรับการวินิจฉัยโรคข้อเสื่อมชนิดปฐมภูมิ
ข้อบกพร่องของกระดูกขอบรอบข้อ แม้ว่าผลการตรวจทางรังสีนี้ ซึ่งอาจพบได้ในโรคข้อเข่าเสื่อม จะถูกนิยามโดย RD Altman et al. (1990) ว่าเป็น "การสึกกร่อนของพื้นผิวข้อต่อ" แต่คำว่า "ข้อบกพร่องของกระดูกขอบรอบข้อ" จะดีกว่า เนื่องจากไม่มีการระบุลักษณะทางเนื้อเยื่อวิทยาที่ชัดเจนของการเปลี่ยนแปลงที่ตรวจพบได้ทางรังสีเหล่านี้ ข้อบกพร่องของกระดูกขอบอาจพบได้ในระยะเริ่มต้นของโรคข้อเข่าเสื่อม และอาจเกิดจากการเปลี่ยนแปลงของการอักเสบในเยื่อหุ้มข้อ การเปลี่ยนแปลงที่คล้ายกันนี้พบได้ในข้อต่อขนาดใหญ่และข้อต่อของมือ โดยทั่วไป ในโรคข้อเข่าเสื่อม ข้อบกพร่องเหล่านี้จะมีขนาดเล็ก โดยมีบริเวณกระดูกแข็งที่ฐาน ซึ่งแตกต่างจากการสึกกร่อนที่แท้จริงที่ตรวจพบในโรคไขข้ออักเสบรูมาตอยด์ ซึ่งไม่มีการเปลี่ยนแปลงแบบแข็งที่ฐาน และมักจะตรวจพบจากภูมิหลังของโรคกระดูกพรุนรอบข้อ เนื้อเยื่อกระดูกที่ล้อมรอบข้อบกพร่องของกระดูกขอบรอบข้อจะไม่พบได้น้อยในโรคข้อเข่าเสื่อม
ซีสต์ใต้กระดูกอ่อนเกิดจากการสลายของเนื้อเยื่อกระดูกในบริเวณที่มีแรงกดภายในข้อสูง (บริเวณที่มีแรงกดมากที่สุดบนพื้นผิวข้อ) เมื่อดูจากภาพเอ็กซ์เรย์ ซีสต์จะมีลักษณะเป็นรอยตำหนิรูปวงแหวนของเนื้อเยื่อกระดูกอ่อนในกระดูกอ่อนที่มีขอบสเกลอโรเทียลที่ชัดเจน ซีสต์ใต้กระดูกอ่อนมักอยู่ในบริเวณที่แคบที่สุดของช่องว่างข้อและเกิดขึ้นในช่วงที่โรคกำเริบ ซีสต์เป็นลักษณะเฉพาะของโรคข้อเสื่อมของข้อสะโพก โดยสามารถพบได้ทั้งที่ส่วนหัวของกระดูกต้นขาและหลังคาของอะซิทาบูลัม การเปลี่ยนแปลงของซีสต์ใต้กระดูกอ่อนจะพิจารณาจากจำนวนและขนาดของซีสต์
กระดูกอ่อนที่มีแคลเซียมเกาะภายในข้อเกิดจากเนื้อเยื่อกระดูกอ่อนที่เน่าเปื่อยบริเวณข้อและอาจเป็นเศษเนื้อเยื่อกระดูก (กระดูกงอก) หรือเกิดจากเยื่อหุ้มข้อ กระดูกอ่อนเหล่านี้มักมีขนาดเล็ก อยู่ระหว่างผิวข้อต่อของกระดูกหรือด้านข้างของแผ่นกระดูกอ่อน มีรูปร่างแตกต่างกัน (กลม รี รียาว) และมีโครงสร้างเป็นจุดๆ ไม่สม่ำเสมอ ซึ่งเกิดจากการสะสมของสารที่มีแคลเซียมในเนื้อเยื่อกระดูกอ่อน โดยปกติจะพบกระดูกอ่อนไม่เกิน 1-2 ชิ้นในข้อ
ในข้อเข่า กระดูกงาดำ (Fabella) ในโพรงหัวเข่าอาจถูกเข้าใจผิดว่าเป็นคอนโดรมาที่มีแคลเซียมเกาะ ซึ่งยังทำให้รูปร่าง ตำแหน่ง และขนาดเปลี่ยนไปในโรคข้อเข่าเสื่อมอีกด้วย ความผิดปกติของกระดูก Fabella เป็นอาการหนึ่งของโรคข้อเข่าเสื่อม

