ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การวิเคราะห์สเมียร์สำหรับพืช: เตรียมอย่างไร แสดงผลอย่างไร?
ตรวจสอบล่าสุด: 05.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
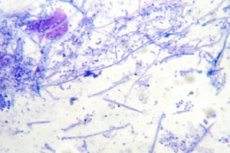
ในบรรดาการศึกษาในห้องปฏิบัติการจำนวนมาก ยังมีการศึกษาหนึ่งที่เรียกว่าการตรวจสเมียร์สำหรับจุลินทรีย์ ซึ่งเป็นการวิเคราะห์เพื่อตรวจสอบการมีอยู่ของแบคทีเรียที่บริเวณที่นำวัสดุไปตรวจ และระบุจุลินทรีย์เหล่านี้ด้วย จุลินทรีย์ในสเมียร์อาจมีความหลากหลาย ขึ้นอยู่กับว่าสเมียร์ถูกนำไปตรวจที่ใดและมีการปรากฏของพยาธิสภาพในบริเวณนั้นหรือไม่ ดังนั้น จึงสามารถวินิจฉัยกระบวนการอักเสบหรือโรคที่ติดต่อทางเพศสัมพันธ์ได้
การตรวจสเมียร์ทำได้รวดเร็วและไม่รู้สึกอึดอัดใดๆ การตรวจสเมียร์จะทำโดยย้อมเนื้อเยื่อที่เอาออกเพื่อให้แยกจุลินทรีย์ได้ง่ายขึ้น
การทดสอบแปปสเมียร์ประกอบด้วยอะไรบ้าง?
ผู้เชี่ยวชาญสามารถแยกแยะประเภทการวินิจฉัยของการตรวจสอบเชื้อจุลินทรีย์ในสเมียร์ได้หลายประเภท:
- การตรวจแปปสเมียร์ทั่วไปใช้เพื่อประเมินความสะอาดของช่องคลอดของผู้ป่วย การตรวจแปปสเมียร์ประกอบด้วยอะไรบ้าง:
- ตัวบ่งชี้ภาวะของเซลล์เยื่อบุผิว
- การมีโรคที่เกิดจากการติดเชื้อจุลินทรีย์หรือเชื้อรา
การส่องกล้องเชื้อแบคทีเรียช่วยให้เราตรวจพบโรคติดต่อทางเพศสัมพันธ์ได้
- การตรวจแปปสเมียร์เพื่อหาการติดเชื้อแฝงจะทำเพื่อระบุโรคที่เกิดขึ้นโดยไม่มีอาการเฉพาะเจาะจง แต่สามารถทำให้เกิดภาวะแทรกซ้อนในระยะยาวได้หลายอย่าง เช่น ภาวะมีบุตรยาก การตรวจจุลินทรีย์จะทำโดยใช้ PCR ซึ่งเป็นปฏิกิริยาในการวินิจฉัยที่ช่วยให้คุณตรวจพบเชื้อก่อโรคที่ไม่สามารถแยกได้ระหว่างการตรวจแปปสเมียร์ทั่วไป
- การตรวจแปปสเมียร์ด้วยการตรวจเซลล์มะเร็ง (หรือที่เรียกว่าการตรวจปาปสเมียร์) จะทำเพื่อแยกกระบวนการทางมะเร็งที่เกิดขึ้นในปากมดลูก เป็นที่ทราบกันดีว่าการวินิจฉัยเนื้องอกในระยะเริ่มแรกมักจะช่วยให้รักษาโรคได้สำเร็จ นอกจากนี้ การตรวจนี้ยังช่วยระบุกระบวนการอักเสบเกือบทั้งหมดหรือโรคเยื่อบุผิวผิดปกติ แพทย์แนะนำให้ผู้ป่วยหญิงทุกคนเข้ารับการตรวจวินิจฉัยดังกล่าวปีละครั้ง
นอกจากนี้ จะมีการเก็บตัวอย่างจากท่อปัสสาวะ (ในผู้ป่วยชาย) จากคอหอยและจมูก จากหู ขึ้นอยู่กับปัญหาที่สงสัยว่าเป็น
ตัวบ่งชี้สำหรับขั้นตอน ของจุลินทรีย์ในสเมียร์
การตรวจจุลชีพในสเมียร์รวมอยู่ในรายการการตรวจที่จำเป็นระหว่างการตรวจทางสูตินรีเวชตามปกติ โดยแพทย์จะทำการตรวจโดยแพทย์ระหว่างการตรวจทางสูตินรีเวช วัสดุอาจเก็บจากผนังช่องคลอด ปากมดลูก หรือท่อปัสสาวะ
การศึกษานี้ช่วยค้นหาสาเหตุของปัญหาสุขภาพต่างๆ ได้มากมาย เช่น อาจตรวจพบปฏิกิริยาอักเสบหรือการติดเชื้อทางเพศสัมพันธ์ การประเมินสภาพของจุลินทรีย์ในทางการแพทย์เรียกว่าการส่องกล้องแบคทีเรีย
ในทางสูตินรีเวช จะทำการตรวจแปปสเมียร์ในกรณีที่จำเป็นต้องตรวจพบโรคต่อไปนี้:
- การติดเชื้อแบคทีเรียในช่องคลอด
- ปฏิกิริยาอักเสบ-ช่องคลอดอักเสบ;
- การติดเชื้อรา - โรคแคนดิดา;
- โรคที่ติดต่อทางเพศสัมพันธ์ เช่น หนองใน, ทริโคโมนาส ฯลฯ
การศึกษานี้ดำเนินการเพื่อพิจารณาการวินิจฉัยที่ถูกต้องหากผู้หญิงมีอาการร้องเรียนดังต่อไปนี้:
- อาการคัน, ไม่สบาย, แสบร้อนภายในช่องคลอด;
- ความรู้สึกเจ็บปวดขณะมีเพศสัมพันธ์;
- ลักษณะของการตกขาวที่ผิดปกติ มักมีกลิ่นเฉพาะตัว
- อาการปวดท้องน้อย
นอกจากนี้ การตรวจแปปสเมียร์ยังเป็นสิ่งจำเป็นในระยะวางแผนและระหว่างการตั้งครรภ์ รวมถึงหลังการรักษาด้วยยาปฏิชีวนะด้วย
การตรวจแปปสเมียร์เพื่อหาเชื้อจุลินทรีย์มักทำกับผู้ชายเมื่อไปพบแพทย์ระบบทางเดินปัสสาวะหรือแพทย์ด้านเพศสัมพันธ์ รวมถึงเมื่อเข้ารับการตรวจร่างกาย การตรวจประเภทนี้มีความจำเป็นเป็นพิเศษ:
- ในกรณีที่มีการระบายออกจากท่อปัสสาวะผิดปกติ
- กรณีมีบุตรยากในฝ่ายชายและสงสัยว่าเป็นหมัน;
- สำหรับโรคติดต่อทางเพศสัมพันธ์ หรือหากมีข้อสงสัยว่าเป็นโรคดังกล่าว
การสำลีจากโพรงจมูกและคอหอยมีความสำคัญ:
- ในกรณีที่มีคราบจุลินทรีย์ที่ต่อมทอนซิล, โรคหลอดลมคออักเสบ, มีฝีที่บริเวณต่อมทอนซิล, มีการติดเชื้อโมโนนิวคลีโอซิส;
- หากสงสัยว่าเป็นวัณโรค;
- สำหรับโรคจมูกอักเสบเรื้อรัง ไซนัสอักเสบ คออักเสบ;
- สำหรับการติดเชื้อทางเดินหายใจที่เกิดขึ้นบ่อยๆ
นอกจากนี้ หากสงสัยว่าเป็นโรคคอตีบหรือไอกรน จะต้องตรวจแปปสเมียร์ด้วย
การตรวจหาจุลินทรีย์ในหูจะดำเนินการในโรคหูน้ำหนวกชนิดมีหนองทุกชนิด รวมทั้งโรคหูน้ำหนวกชนิดมีซีรัม เพื่อระบุสาเหตุของโรค
การจัดเตรียม
การตรวจสอบทางสูตินรีเวชเกี่ยวกับจุลินทรีย์ในสเมียร์จะดำเนินการไม่เร็วกว่า 3 วันหลังจากสิ้นสุดการมีประจำเดือน
ไม่ควรตรวจแปปสเมียร์เพื่อหาจุลินทรีย์ในช่วงมีประจำเดือน การมีตกขาวเป็นเลือดบนผนังช่องคลอดทำให้ผลการวิเคราะห์บิดเบือน ซึ่งในกรณีส่วนใหญ่อาจไม่น่าเชื่อถือ
ด้วยเหตุผลเดียวกันนี้ การตรวจแปปสเมียร์จึงไม่ทำในวันสุดท้ายของการมีประจำเดือน ช่วงเวลาที่เหมาะสมในการตรวจคือวันที่สิบถึงวันที่ยี่สิบของรอบเดือน
เพื่อหลีกเลี่ยงข้อผิดพลาดในการดำเนินการวิเคราะห์ คุณควรปฏิบัติตามคำแนะนำสำคัญอื่นๆ ด้วย:
- สองสามสัปดาห์ก่อนการศึกษา ให้เสร็จสิ้นการรักษาใดๆ ด้วยยาปฏิชีวนะและยาต้านเชื้อรา
- สองสามวันก่อนการตรวจ งดการใช้ผลิตภัณฑ์ใดๆ ที่ใช้กับช่องคลอด เช่น การสวนล้างช่องคลอด การใช้ผ้าอนามัยแบบสอด ยาเหน็บช่องคลอด ยาล้างช่องคลอด ยาทาช่องคลอด ฯลฯ
- หลีกเลี่ยงการมีเพศสัมพันธ์สักสองสามวัน
- งดอาบน้ำในวันก่อนการทดสอบและอาบน้ำในตอนเช้าก่อนการทดสอบโดยไม่ต้องเติมผงซักฟอกใดๆ
การตรวจปัสสาวะจากท่อปัสสาวะของผู้ชายยังต้องมีการเตรียมตัวบางประการด้วย:
- สองสามวันก่อนเข้ารับการตรวจวินิจฉัย คุณจะต้องงดการมีเพศสัมพันธ์
- ตอนเช้าวันก่อนสอบจะต้องอาบน้ำ;
- ไม่ควรปัสสาวะล่วงหน้าประมาณ 2 ชั่วโมงก่อนไปพบแพทย์
- หนึ่งสัปดาห์ก่อนการตรวจ คุณจะต้องหยุดรับประทานยาต้านแบคทีเรียและยาต้านเชื้อราทั้งหมด
หากคุณมีแผนจะนำวัสดุจากโพรงจมูกมาด้วย ก็ต้องให้ความสำคัญกับขั้นเตรียมตัว ซึ่งรวมถึงเงื่อนไขต่างๆ ดังต่อไปนี้:
- สองสามชั่วโมงก่อนการวินิจฉัยคุณไม่ควรรับประทานอาหารหรือดื่มสิ่งใด ๆ
- ในวันที่ได้รับการวินิจฉัย คุณไม่ควรแปรงฟัน ล้างคอหรือบ้วนปาก ใช้สเปรย์ฆ่าเชื้อ หรือรับประทานยาปฏิชีวนะ
- หากมีการวางแผนที่จะเก็บตัวอย่างสารจากจมูก ก่อนเข้ารับการตรวจ คุณไม่ควรทายาขี้ผึ้งที่เยื่อเมือก หยดสารละลายลงในจมูก หรือฉีดพ่นสารใดๆ
จะทำการตรวจสเมียร์จากหูก่อนเริ่มการรักษาด้วยยาปฏิชีวนะ
ใครจะติดต่อได้บ้าง?
เทคนิค ของจุลินทรีย์ในสเมียร์
- แพทย์จะทำการเก็บตัวอย่างเชื้อแบคทีเรียจากผู้หญิงในแผนกสูตินรีเวชหรือในห้องปฏิบัติการที่มีอุปกรณ์พิเศษ การตรวจวินิจฉัยประกอบด้วยขั้นตอนต่างๆ ดังต่อไปนี้:
- คนไข้ถูกวางอยู่ในเก้าอี้สูตินรีเวช;
- แพทย์จะเข้าถึงช่องคลอดและปากมดลูกโดยใช้เครื่องมือส่องช่องคลอดที่ผ่านการฆ่าเชื้อ
- แพทย์จะนำวัสดุออกจากช่องทวารส่วนหลังของช่องคลอด วางลงบนกระจกห้องปฏิบัติการพิเศษ และส่งไปที่ห้องปฏิบัติการ
- ทำการย้อมสเมียร์ด้วยเมทิลีนบลู หลังจากนั้น ช่างเทคนิคในห้องปฏิบัติการจะระบุชนิดของแบคทีเรียและให้รายละเอียดองค์ประกอบของพืช
ในกรณีส่วนใหญ่ การตรวจสเมียร์ทางนรีเวชจะทำใน 3 จุดพร้อมกัน คือ ทางออกของท่อปัสสาวะและท่อปัสสาวะ ผนังช่องคลอด และปากมดลูก หากนำสารจากจุดใดจุดหนึ่งที่ระบุไว้เท่านั้น จะต้องระบุบนแบบฟอร์มและสไลด์ ดังนี้ C - จากปากมดลูก, U - จากท่อปัสสาวะ, V - จากช่องคลอด
- การตรวจแปปสเมียร์เพื่อหาจุลินทรีย์ในระหว่างตั้งครรภ์จะต้องทำอย่างน้อย 3 ครั้ง คือ เมื่อผู้หญิงขึ้นทะเบียนตั้งครรภ์ และเมื่ออายุครรภ์ได้ 30 และ 36 สัปดาห์ ในกรณีที่มีความเสี่ยงที่จะแท้งบุตร มีน้ำคร่ำมากเกินปกติ ติดเชื้อในมดลูก แพทย์อาจยืนกรานให้เก็บตัวอย่างวัสดุเพิ่มเติมเพื่อวิเคราะห์ ขั้นตอนการตรวจแปปสเมียร์ในหญิงตั้งครรภ์ก็ไม่ต่างจากการตรวจเมื่อไม่มีการตั้งครรภ์
- การตรวจแปปสเมียร์เพื่อหาแบคทีเรียในผู้ชายทำได้ค่อนข้างรวดเร็ว - ในเวลาเพียงไม่กี่นาที โดยจะสอดหัววัดขนาดเล็กเข้าไปในท่อปัสสาวะ ลึกประมาณ 4 ซม. จากนั้นจึงหมุนเพื่อดึงหัววัดออก
- การเช็ดโพรงจมูกและคอหอยทำได้โดยใช้เพียงการใช้สำลีพันก้าน สอดเข้าไปที่บริเวณจมูกหรือคอแล้วกดทับบนเยื่อเมือก
- สำลีเช็ดหูแล้วม้วนสำลีเช็ดหูแล้วทาบนกระจกห้องทดลอง สำลีและแก้วแยกกันใช้สำหรับช่องหูซ้ายและขวา
สมรรถนะปกติ
โดยปกติแล้ว ช่องคลอดควรมีจุลินทรีย์หลายชนิด ซึ่งเป็นจุลินทรีย์ในช่องคลอด จุลินทรีย์ส่วนใหญ่ได้แก่ แล็กโทแบคทีเรียและบิฟิโดแบคทีเรีย ซึ่งอาศัยอยู่ในเนื้อเยื่อบุผิว แบคทีเรียเหล่านี้ผลิตสารที่มีฤทธิ์เป็นกรดและแอลกอฮอล์ ซึ่งทำให้ช่องคลอดมีสภาพแวดล้อมเป็นกรด จุลินทรีย์อื่นๆ ที่สำคัญมาก ได้แก่ เอนไซม์ เช่น ไลโซไซม์ ซึ่งป้องกันการแพร่กระจายของจุลินทรีย์ที่ทำให้เกิดโรค
ด้านล่างนี้ในตารางเราจะแสดงประเภทและปริมาณของจุลินทรีย์ที่ปกติอาศัยอยู่ในจุลินทรีย์ในช่องคลอด:
ตัวแทนของพืช |
จำนวนซึ่งกำหนดโดย CFU/ml |
บิฟิโดแบคทีเรียม |
ตั้งแต่ 10 3ถึง 10 7 |
แลคโตบาซิลลัส |
ตั้งแต่ 10 7ถึง 10 9 |
เชื้อคลอสตริเดียม |
ไม่เกิน 10 4 |
สแตฟิโลค็อกคัส |
ตั้งแต่ 10 3ถึง 10 4 |
โคริเนแบคทีเรียม |
ตั้งแต่ 10 4ถึง 10 5 |
เปปโตสเตรปโตค็อกคัส |
ตั้งแต่ 10 3ถึง 10 4 |
โพรพิโอนิแบคทีเรียม |
ไม่เกิน 10 4 |
โมบิลอันคัส |
ไม่เกิน 10 4 |
สเตรปโตค็อกคัส |
ตั้งแต่ 10 4ถึง 10 5 |
แบคทีเรียตระกูลเอนเทอโร |
ตั้งแต่ 10 3ถึง 10 4 |
แบคทีเรียชนิด... |
ตั้งแต่ 10 3ถึง 10 4 |
พรีโวเทลลา |
ไม่เกิน 10 4 |
พอร์ฟิโรโมนัส |
ไม่เกิน 10 3 |
แคนดิดา |
ไม่เกิน 10 4 |
ยูเรียพลาสมา |
ไม่เกิน 10 3 |
ไมโคพลาสมา |
ไม่เกิน 10 3 |
ฟูโซแบคทีเรียม |
ไม่เกิน 10 3 |
ไวโยเนลลา |
ไม่เกิน 10 3 |
พารามิเตอร์ CFU ที่ระบุหมายถึงจำนวนหน่วยที่สามารถสร้างโคโลนีในสารอาหารหนึ่งมิลลิลิตร
อุปกรณ์สำหรับการวิเคราะห์
การทดสอบสเมียร์สำหรับจุลินทรีย์ (โดยใช้สไลด์แก้ว) เป็นการวิเคราะห์ในห้องปฏิบัติการโดยอาศัยการตรวจสอบวัสดุชีวภาพภายใต้กล้องจุลทรรศน์แบบใช้แสง ไม่จำเป็นต้องมีอุปกรณ์พิเศษในการวิเคราะห์ เพียงแค่มีอุปกรณ์ออปติกคุณภาพสูงที่สามารถมองเห็นรายละเอียดที่เล็กที่สุดในสเมียร์ก็เพียงพอแล้ว ตัวบ่งชี้หลักของกล้องจุลทรรศน์คุณภาพสูงคือกำลังขยายแสงที่เหมาะสม การมีอุปกรณ์เสริมที่จำเป็น และอุปกรณ์ให้แสงสว่าง
ด้วยความช่วยเหลือของกล้องจุลทรรศน์ที่ดี คุณจะสามารถ:
- ระบุลักษณะของจุลินทรีย์ในพื้นที่ที่ศึกษา
- ดูว่ามีอาการอักเสบหรือไม่ และประเมินระดับอาการ;
- ระบุสาเหตุโดยตรงของโรคหรือตรวจหาสัญญาณทางอ้อมของการมีอยู่ของจุลินทรีย์บางชนิด
เพื่อให้การวิเคราะห์ดำเนินการได้อย่างมีคุณภาพสูงสุด จำเป็นต้องส่งเอกสารไปยังคลินิกที่ได้รับการตรวจสอบ ซึ่งอาจเป็นสถาบันทางการแพทย์ของรัฐหรือเอกชนก็ได้ คุณภาพของการศึกษาจะต้องได้รับการยืนยันด้วยปัจจัยต่อไปนี้:
- การปฏิบัติตามขั้นตอนเตรียมการทั้งหมดก่อนการรวบรวมวัสดุชีวภาพ
- ความพร้อมของเครื่องมือที่ทันสมัยและสารเคมีคุณภาพสูง
- ความพร้อมของผู้เชี่ยวชาญที่เกี่ยวข้องทั้งแพทย์และช่างเทคนิคห้องปฏิบัติการ
การตรวจแปปสเมียร์ใช้เวลานานเท่าใด?
คำถามนี้ไม่มีคำตอบที่ชัดเจน ระยะเวลาในการรอผลขึ้นอยู่กับพื้นที่ที่เก็บตัวอย่างและเชื้อก่อโรคที่กำลังเพาะเลี้ยง ดังนั้น คำตอบอาจพร้อมใน 1-3 วัน หรืออาจช้ากว่านั้น คือ 7 วัน และในบางกรณี อาจถึง 2 สัปดาห์ (หากจำเป็นต้องเพาะตัวอย่างใหม่ในอาหารเลี้ยงเชื้อชนิดอื่น)
ควรขอข้อมูลที่ชัดเจนมากขึ้นเกี่ยวกับเวลาที่รอผลจากคลินิกที่ได้รับคำขอตรวจแปปสเมียร์
การเพิ่มและลดค่า
แบบฟอร์มที่มีผลการตรวจสามารถส่งให้แพทย์ผู้ทำการรักษาได้โดยตรง แพทย์จะถอดรหัสตัวบ่งชี้ วินิจฉัย และกำหนดการรักษา แต่ในบางกรณี แบบฟอร์มจะถูกส่งให้ผู้ป่วย "ด้วยมือ" ซึ่งผู้ป่วยมักจะมีคำถามมากมาย เช่น จะเข้าใจข้อมูลที่ให้มาได้อย่างไร ตัวเลขและตัวอักษรเหล่านี้หมายถึงอะไร ฉันโอเคกับทุกอย่างหรือไม่
แน่นอนว่าการนัดหมายกับแพทย์เพื่ออธิบายผลการศึกษาอย่างละเอียดจะดีกว่า หากความปรารถนาที่จะค้นหาคำตอบด้วยตัวเองยังไม่หายไป คุณสามารถหันไปใช้การตีความต่อไปนี้:
- การไม่มีจุลินทรีย์ในสเมียร์นั้นพบได้น้อยมาก และในกรณีส่วนใหญ่มักบ่งชี้ว่าต้องใช้ยาปฏิชีวนะที่มีฤทธิ์แรงเป็นเวลานาน ยาต้านแบคทีเรียสมัยใหม่สามารถทำลายจุลินทรีย์ที่ก่อโรคได้ไม่เพียงเท่านั้น แต่ยังทำลายจุลินทรีย์ที่มีประโยชน์ได้อีกด้วย การไม่มีจุลินทรีย์ในสเมียร์นั้นต้องอาศัยการฟื้นฟูสมดุลของแบคทีเรียในระยะยาวและต้องใช้ความพยายามอย่างมาก
- จุลินทรีย์จำนวนมากในสเมียร์อาจเป็นทั้งจุลินทรีย์ปกติและจุลินทรีย์ก่อโรค ทั้งนี้ขึ้นอยู่กับจุลินทรีย์ชนิดใดที่มีอิทธิพลเหนือกว่า จุลินทรีย์ที่ก่อโรคในระดับสูง เมือกจำนวนมาก และเซลล์เยื่อบุผิวบ่งชี้ถึงกระบวนการอักเสบ ซึ่งภาวะนี้จำเป็นต้องได้รับการรักษาอย่างเร่งด่วน การรักษาอย่างเร่งด่วนจะถูกกำหนดไว้สำหรับการขยายพันธุ์จุลินทรีย์ก่อโรคจำนวนมากในสภาวะที่มีแบคทีเรียบางชนิดที่ทำให้เกิดโรค เช่น หนองในหรือทริโคโมนาส
- เม็ดเลือดขาวมักปรากฏในสเมียร์บนจุลินทรีย์เนื่องจากเป็นเซลล์ที่ปกป้องเนื้อเยื่อเมือกจากการติดเชื้อเป็นหลัก จำนวนเม็ดเลือดขาวในสเมียร์บนจุลินทรีย์คือ 15-20 หน่วย (ในทางเดินปัสสาวะสูงสุด 5 หน่วย ในช่องคลอดสูงสุด 10 หน่วย และในปากมดลูกสูงสุด 20 หน่วย) ในระหว่างตั้งครรภ์ อนุญาตให้เพิ่มระดับนี้ได้อีก 5 หน่วย หากจำนวนเม็ดเลือดขาวเกินเกณฑ์ที่อนุญาต ส่วนใหญ่มักจะสงสัยว่ามีกระบวนการอักเสบในเนื้อเยื่อ หลังจากการศึกษาเพิ่มเติม แพทย์จะวินิจฉัยว่าเป็นโรคช่องคลอดอักเสบ ลำไส้ใหญ่อักเสบ ปากมดลูกอักเสบ เป็นต้น หากมีปฏิกิริยาอักเสบรุนแรง จำนวนเม็ดเลือดขาวจะเพิ่มขึ้นหลายเท่า ตัวอย่างเช่น ในผู้ป่วยหนองในหรือโรคติดเชื้อทริโคโมนาส จะพบเซลล์ดังกล่าวจำนวนมากเป็นพิเศษ
- เซลล์เม็ดเลือดแดงควรจะไม่มีอยู่ในสเปรดของจุลินทรีย์ในคนปกติ เหตุผลในการตรวจพบเซลล์เม็ดเลือดแดงอาจเป็นดังนี้:
- ความเสียหายทางกลต่อเยื่อเมือกในขณะที่ทำการตรวจสเมียร์
- การมีอยู่ของระยะที่กำลังดำเนินอยู่ของกระบวนการอักเสบ
- การปรากฏของกระบวนการที่ไม่ร้ายแรงหรือร้ายแรงในเนื้อเยื่อ
โดยปกติจะใช้การตรวจวินิจฉัยเสริมอื่นๆ เพื่อชี้แจง หากสงสัยว่าเยื่อเมือกได้รับความเสียหายระหว่างการผ่าตัด จะต้องตรวจสเมียร์อีกครั้ง
- หากผู้หญิงที่กำลังตรวจอยู่ในวัยเจริญพันธุ์ เยื่อบุผิวที่แบนราบมักจะปรากฏในสเมียร์เพื่อตรวจหาจุลินทรีย์อยู่เสมอ เมื่อสมดุลของฮอร์โมนเปลี่ยนแปลงอย่างรวดเร็ว รวมถึงในช่วงวัยหมดประจำเดือน จำนวนเซลล์เยื่อบุผิวในสเมียร์จะลดลง เมื่อเข้าสู่วัยหมดประจำเดือน วัสดุจะประกอบด้วยเยื่อบุผิวช่องคลอดชั้นล่างเป็นหลัก ซึ่งแสดงด้วยเซลล์ฐานและพาราฐาน หากเซลล์ดังกล่าวปรากฏในสเมียร์ของผู้ป่วยในวัยเจริญพันธุ์ อาจบ่งบอกถึงระดับฮอร์โมนเพศชายที่สูง หรือกระบวนการอักเสบที่รุนแรง
- การตรวจหาเยื่อบุผิวทรงกระบอกในคราบจุลินทรีย์สามารถตรวจพบได้เฉพาะในกรณีที่นำสารดังกล่าวมาจากช่องปากมดลูกเท่านั้น ความจริงก็คือเนื้อเยื่อเมือกของทางเดินปัสสาวะและอวัยวะสืบพันธุ์ประกอบด้วยเยื่อบุผิวแบบแบน และเยื่อบุผิวทรงกระบอกมีอยู่เฉพาะในช่องปากมดลูกเท่านั้น การเปลี่ยนแปลงในปริมาณของเยื่อบุผิวทรงกระบอกใดๆ บ่งชี้ถึงความผิดปกติที่สำคัญในสมดุลของฮอร์โมนของผู้ป่วย หรือการพัฒนาของกระบวนการอักเสบ
- โดยปกติแล้วเมือกในสเมียร์จากแบคทีเรียจะพบในช่องคลอดและปากมดลูก - ในปริมาณเล็กน้อย แต่ในสารคัดหลั่งจากท่อปัสสาวะไม่ควรมีเมือก โดยทั่วไปแล้ว ปริมาณเมือกที่เหมาะสมจะระบุว่ามีปริมาณปานกลางหรือน้อย เมือกในสเมียร์จากแบคทีเรียบ่งชี้ว่ามีโอกาสเกิดกระบวนการอักเสบสูง แต่ไม่ใช่สัญญาณบ่งชี้ 100% ดังนั้นจึงพิจารณาตัวบ่งชี้นี้ร่วมกับค่าห้องปฏิบัติการอื่นๆ เท่านั้น
- ผลการศึกษาส่วนใหญ่บ่งชี้แนวคิดที่เรียกว่า ฟาโกไซโทซิส กระบวนการนี้คือการตรวจหาและทำลายจุลินทรีย์ก่อโรคด้วยเม็ดเลือดขาว ฟาโกไซโทซิสในสเมียร์บนพืชส่วนใหญ่ไม่สมบูรณ์ ดังจะเห็นได้จากเซลล์แบคทีเรียที่ไม่ได้รับการประมวลผลจำนวนมากภายในเม็ดเลือดขาว ซึ่งสามารถสังเกตได้เมื่อมีการติดเชื้อ รวมถึงหลังจากเครียดและเมื่อมีปัญหาโภชนาการผิดปกติ
- การสลายเซลล์ในสเมียร์บนจุลินทรีย์บ่งชี้ถึงการมีอยู่ของปฏิกิริยาที่ไม่ก่อให้เกิดการอักเสบในช่องคลอด ปฏิกิริยาดังกล่าวเกิดจากการเพิ่มขึ้นของแบคทีเรียกรดแลกติกชนิดหนึ่งที่ปลดปล่อยไฮโดรเจน การเพิ่มขึ้นของแบคทีเรียดังกล่าวอย่างไม่สามารถควบคุมได้ทำให้สภาพแวดล้อมในช่องคลอดเปลี่ยนไปเป็นด่าง ส่งผลให้เกิดการสลายเซลล์เยื่อบุผิวตามมา
- ส่วนประกอบที่ไม่ค่อยพบในสเมียร์อาจเป็นไฟบริน ซึ่งเป็นสารโปรตีนที่มีอยู่ในพลาสมาของเลือด ไฟบรินในสเมียร์สำหรับจุลินทรีย์บ่งชี้ถึงการเกิดปฏิกิริยาอักเสบในเนื้อเยื่อ
- เศษซากในคราบจุลินทรีย์หมายถึงจำนวนอนุภาคที่เหลือทั้งหมดของจุลินทรีย์และโครงสร้างเซลล์ที่ตายแล้วซึ่งสะสมขึ้นจากกระบวนการต่างๆ บนเนื้อเยื่อเมือก ในปริมาณเล็กน้อย เศษซากอาจปรากฏอยู่บนผิวหนังและเยื่อเมือกในโพรงลำไส้ หากตรวจพบเศษซากในปริมาณมาก แสดงว่าจุลินทรีย์จำนวนมากในบริเวณใดบริเวณหนึ่งตายลงอย่างรวดเร็วและรุนแรง ซึ่งเกิดขึ้นเมื่อรับประทานยาปฏิชีวนะในปริมาณมากพร้อมกับกระบวนการแพ้ และจุลินทรีย์ไม่สมดุลอย่างรวดเร็ว
พันธุ์ไม้ในสเปรด
- นอกจากนี้ ยังอนุญาตให้มีจุลินทรีย์ในค็อกคัสในสเมียร์ได้ในปริมาณเล็กน้อย จุลินทรีย์เหล่านี้ - ค็อกคัส - มีลักษณะเป็นทรงกลม ไม่ควรมีจุลินทรีย์มากกว่าแท่งของโดเดอร์เลน ในกรณีดังกล่าว สถานการณ์ดังกล่าวบ่งชี้ถึงความอ่อนแอของระบบภูมิคุ้มกันอย่างชัดเจนหรือการพัฒนาของปฏิกิริยาอักเสบ ค็อกคัสอาจเป็น Gr(+) และ Gr(-) จุลินทรีย์ชนิดแรกได้แก่ เอนเทอโรคอคคัส สแตฟิโลค็อกคัส สเตรปโตค็อกคัส และชนิดหลัง ได้แก่ โกโนค็อกคัส
- แบคทีเรียในช่องคลอดมักตรวจพบในโรคแบคทีเรียในช่องคลอดผิดปกติ เนื่องจากแบคทีเรียแลคโตบาซิลลัสมีจำนวนลดลง แบคทีเรียค็อกคาบาซิลลัสเป็นจุลินทรีย์ที่มีรูปร่างคล้ายแบคทีเรียค็อกคัสและแบคทีเรียบาซิลลัส แบคทีเรียประเภทนี้ได้แก่ แบคทีเรียเฮโมฟิลิก แบคทีเรียการ์ดเนอเรลลา และแบคทีเรียคลาไมเดีย
- แบคทีเรียที่มีลักษณะคล้ายแท่งในสเมียร์นั้นโดยปกติจะแสดงโดยแบคทีเรียกรดแลคติก ควรมีแบคทีเรียดังกล่าวจำนวนมาก ซึ่งบ่งชี้ถึงการมีพื้นหลังของฮอร์โมนที่เพียงพอและไม่มีกระบวนการอักเสบ เยื่อบุผิวช่องคลอดผลิตไกลโคเจนซึ่งทำหน้าที่เป็นสารอาหารสำหรับแบคทีเรียโดเดอร์เลน ซึ่งเป็นชื่อที่เรียกกันว่าแลคโตบาซิลลัส ในระหว่างการสลายไกลโคเจน กรดแลคติกจะถูกปล่อยออกมา ซึ่งช่วยให้สภาพแวดล้อมที่เป็นกรดในช่องคลอดมีความสม่ำเสมอ สภาพแวดล้อมดังกล่าวทำหน้าที่เป็นเกราะป้องกันตามธรรมชาติต่อการติดเชื้อหลายชนิด เมื่อมีแบคทีเรียไม่เพียงพอ สภาพแวดล้อมในช่องคลอดจะกลายเป็นด่างมากขึ้น ในสถานการณ์เช่นนี้ การวินิจฉัยโรคช่องคลอดผิดปกติจะเกิดขึ้น
- จุลินทรีย์รูปแท่งในสเมียร์บ่งชี้ถึงการมีอยู่และจำนวนของจุลินทรีย์ประเภทต่างๆ ในวัสดุที่จับได้ มาตรฐานของตัวบ่งชี้ดังกล่าวค่อนข้างสัมพันธ์กัน เนื่องจากไม่พิจารณาโดยตัวมันเอง แต่จะพิจารณาร่วมกับสัญญาณทางห้องปฏิบัติการอื่นๆ ซึ่งช่วยให้ยืนยันหรือหักล้างพยาธิวิทยาที่น่าจะเป็นไปได้
- ในผู้ป่วยที่มีสุขภาพแข็งแรง การตรวจสเมียร์ช่องคลอดที่เหมาะสมจะพบแบคทีเรียแลคโตบาซิลลัส - แบคทีเรียแอซิโดฟิลิก Gr.(+) เป็นหลัก อย่างไรก็ตาม ยังมีแบคทีเรียชนิดอื่นๆ อยู่ตามผนังช่องคลอดด้วย ซึ่งเรียกว่าแบคทีเรียผสม ซึ่งอาจรวมถึงจุลินทรีย์ฉวยโอกาสต่างๆ แบคทีเรียผสมในสเมียร์ในผู้ป่วยวัยเจริญพันธุ์จะเพิ่มขึ้นทันทีก่อนและหลังการมีเลือดออกระหว่างมีประจำเดือน หรือในกรณีที่รังไข่ทำงานผิดปกติ การเปลี่ยนแปลงของสมดุลของฮอร์โมนยังอาจทำให้เกิดแบคทีเรียผสมในเด็กผู้หญิงและผู้หญิงในช่วงวัยหมดประจำเดือนได้อีกด้วย
- การตรวจหาเชื้อจุลินทรีย์ในช่องคลอดเป็นตัวบ่งชี้ว่ามีการติดเชื้อราในช่องคลอด (ปากนกกระจอก) หากตรวจพบเชื้อ sor ในเชิงบวก จะต้องได้รับการรักษาด้วยยาต้านเชื้อรา
- ควรตรวจพบแล็กโตมอร์โฟไทป์ในสเมียร์สำหรับจุลินทรีย์หากนำวัสดุจากช่องคลอดหรือปากมดลูกมาตรวจ โดยปกติแลคโตบาซิลลัสจะไม่ปรากฏในสเมียร์จากท่อปัสสาวะ หากสเมียร์ช่องคลอดมีแล็กโตมอร์โฟไทป์ (แล็กโตแบคทีเรีย) จำนวนมาก แสดงว่าจุลินทรีย์มีคุณภาพสูง หากมีแล็กโตบาซิลลัสน้อย ควรใช้มาตรการเพื่อฟื้นฟูสมดุลของจุลินทรีย์ตามปกติ
- สปอร์ของระเบิดในสเมียร์บนพืชบ่งบอกถึงการมีอยู่ของโรคแคนดิดาหรือการติดเชื้อราชนิดอื่น ซึ่งได้รับการรักษาเหมือนกับโรคปากนกกระจอก
- เชื้อราในสเมียร์บนพืชสามารถตรวจพบได้ในรูปของไมซีเลียมและสปอร์ ซึ่งมักเกิดขึ้นกับโรคแคนดิดา (โรคปากนกกระจอกที่รู้จักกันดี) หากตรวจพบแคนดิดาในสเมียร์บนพืชในรูปของสปอร์ นั่นอาจบ่งบอกถึงโรคปากนกกระจอกแฝง (หรือที่เรียกว่าการติดเชื้อ "แบบหลับไหล") หากภูมิคุ้มกันบกพร่องเพียงเล็กน้อย เชื้อราจะเริ่มทำงาน และโรคปากนกกระจอกจะแย่ลง ในกรณีนี้ จะตรวจพบเส้นใยไมเซลลาร์ที่สมบูรณ์ในสเมียร์
- จุลินทรีย์ก่อโรคในสเมียร์หมายถึงจุลินทรีย์ที่ทำให้เกิดโรคบางชนิด หากการวินิจฉัยบ่งชี้ว่ามีแบคทีเรียก่อโรค ก็แสดงว่ามีพยาธิสภาพแน่นอน
- จุลินทรีย์ฉวยโอกาสในสเมียร์นั้นแตกต่างจากจุลินทรีย์ก่อโรคตรงที่จุลินทรีย์เหล่านี้ไม่ได้หมายความถึงการมีอยู่ของโรคเสมอไป จุลินทรีย์ฉวยโอกาส (เช่น ค็อกคัส) สามารถกระตุ้นให้เกิดโรคได้ก็ต่อเมื่ออยู่ในสภาวะที่เอื้ออำนวยต่อจุลินทรีย์เหล่านั้นเท่านั้น เช่น ภูมิคุ้มกันลดลงอย่างมาก
- ไมซีเลียมในสเมียร์บนพืชบ่งบอกถึงกระบวนการติดเชื้อรา ไมซีเลียมเป็นรูปแบบที่ออกฤทธิ์มากที่สุดของเชื้อรา ในขณะที่สปอร์เป็นประเภทที่ไม่ทำงาน สปอร์ในสเมียร์บนพืชอาจพบได้ในผู้ป่วยที่แข็งแรง แต่ไมซีเลียมจะพบได้เฉพาะในโรคแคนดิดาเท่านั้น
- เส้นใยของ Pseudomycelium ในคราบจุลินทรีย์บ่งชี้ถึงการแพร่พันธุ์ของเชื้อราแคนดิดาที่เพิ่มขึ้น Pseudomycelium มีลักษณะเป็นเส้นใยที่ประกอบด้วยโครงสร้างเซลล์ที่ยาวและสปอร์ของบลาสโตส ตามกฎแล้ว การศึกษาจะระบุ Pseudomycelium เฉพาะในช่วงเฉียบพลันของโรคแคนดิดาเท่านั้น
- เซลล์สำคัญในสเมียร์บนจุลินทรีย์สามารถแสดงเป็นเซลล์เยื่อบุผิวที่ล้อมรอบด้วยเซลล์รูปแท่งขนาดเล็ก ในเยื่อเมือกที่มีสุขภาพดีจะไม่มีองค์ประกอบดังกล่าว แต่ในทางพยาธิวิทยา การปรากฏของเซลล์สำคัญบ่งชี้ว่าจุลินทรีย์กรดแลกติกแบบใช้ออกซิเจนถูกยับยั้งโดยจุลินทรีย์ที่ไม่ใช้ออกซิเจน โดยเฉพาะอย่างยิ่งโดยจุลินทรีย์รูปแท่งที่เล็กที่สุด ในสถานการณ์เช่นนี้ การวินิจฉัยบ่งชี้ว่ามีการติดเชื้อช่องคลอดจากจุลินทรีย์
- จุลินทรีย์ที่มีออกซิเจนในสเมียร์อาจแสดงโดยสแตฟิโลค็อกคัส อีโคไล สเตรปโตค็อกคัส ซึ่งเป็นจุลินทรีย์ที่ต้องการออกซิเจนเพื่อการเจริญเติบโต โดยทั่วไป จุลินทรีย์ดังกล่าวมักมีอยู่บริเวณอวัยวะเพศภายนอกและในโพรงลำไส้เป็นหลัก และเข้าไปในช่องคลอดเนื่องจากสุขอนามัยที่ไม่เหมาะสมหรือการมีเพศสัมพันธ์ทางทวารหนัก-ช่องคลอดโดยไม่ได้รับการป้องกัน การมีจุลินทรีย์ที่มีออกซิเจนในสเมียร์มักบ่งชี้ถึงการเกิดภาวะช่องคลอดอักเสบจากออกซิเจน
- เชื้อ Staphylococcus aureus สามารถพบได้ในสเปรดบนจุลินทรีย์และถือว่าปกติ แต่ไม่เกิน 5% ของปริมาณจุลินทรีย์ทั้งหมด เมื่อมีปริมาณเชื้อ Staphylococcus aureus เพิ่มมากขึ้นในขณะที่ระดับของแลคโตบาซิลลัสลดลง แสดงว่ามีอาการอักเสบในช่องคลอดหรือปากมดลูก
- แบคทีเรียคอตีบที่พบในสเมียร์ในปริมาณเล็กน้อยไม่ก่อให้เกิดปัญหา อย่างไรก็ตาม จุลินทรีย์เหล่านี้สามารถทำให้เกิดโรคได้หากสมดุลของจุลินทรีย์ไม่สมดุล แบคทีเรียคอตีบในสเมียร์มักมีลักษณะคล้ายคลึงกับแบคทีเรียคอตีบ หากมีแบคทีเรียเกินจำนวนจะถือเป็นสัญญาณของภาวะช่องคลอดอักเสบจากเชื้อจุลินทรีย์
- ตรวจพบเชื้อการ์ดเนอเรลลาในสเมียร์ของจุลินทรีย์ในกรณีที่เกิดภาวะช่องคลอดไม่เจริญ หรือที่เรียกว่าภาวะช่องคลอดอักเสบจากจุลินทรีย์ การ์ดเนอเรลลาเป็นแท่งขนาดเล็กที่ทำให้เกิดโรคติดเชื้อ เช่น โรคการ์ดเนอเรลลา ปริมาณเชื้อการ์ดเนอเรลลาที่อนุญาตในสเมียร์คือไม่เกิน10 5
- เลปโตทริกซ์ในสเมียร์มีลักษณะเหมือนจุลินทรีย์แกรมลบบางๆ เลปโตทริกซ์เองไม่ก่อให้เกิดโรค แต่สามารถมาพร้อมกับการติดเชื้ออื่นๆ ได้ เช่น มักตรวจพบเลปโตทริกซ์ร่วมกับการติดเชื้อทริโคโมนาส การติดเชื้อแคนดิดา โรคหนองใน และความไม่สมดุลของจุลินทรีย์ในช่องคลอด
- หนองในสามารถตรวจพบได้ทั้งในท่อปัสสาวะและช่องคลอด การพบจุลินทรีย์เหล่านี้บ่งชี้ถึงการติดเชื้อหนองใน ซึ่งเป็นโรคที่ติดต่อทางเพศสัมพันธ์ โรคนี้ต้องได้รับการรักษาที่ชัดเจน และคู่รักทางเพศทั้งสองฝ่ายจะต้องเข้ารับการบำบัด
- แบคทีเรียคอรีเนแบคทีเรียในสเมียร์อาจมีอยู่ในปริมาณที่ปลอดภัย แบคทีเรียชนิดนี้เป็นจุลินทรีย์แกรมบวกรูปแท่งชนิดหนึ่งที่รู้จักกันดีในฐานะตัวการที่ทำให้เกิดโรคคอตีบ แบคทีเรียเหล่านี้บางครั้งสามารถเข้าไปในช่องคลอดจากลำไส้ได้ และหากได้รับในปริมาณมาก อาจทำให้เกิดกระบวนการอักเสบได้
- แอคติโนไมซีตในสเมียร์บนพืชมักทำให้เกิดโรค - แอคติโนไมซีต ซึ่งเกิดจากเชื้อราเรย์ แอคติโนไมซีตสามารถอาศัยอยู่บนเยื่อเมือกของช่องปากและดวงตาในรูปแบบของพืชที่อาศัยอยู่ตามแหล่งน้ำ และภายใต้สภาวะที่เหมาะสม - ตัวอย่างเช่น เชื้อราจะถูกกระตุ้นและเกิดแอคติโนไมซีตเมื่อมีปฏิกิริยาอักเสบ
- เชื้อ Trichomonas ในสเมียร์บนจุลินทรีย์สามารถกลายเป็นสาเหตุของการติดเชื้อ Trichomonas ในช่องคลอดได้ จุลินทรีย์ดังกล่าวเป็นแบคทีเรียเซลล์เดียวที่มีขนาดมหึมาซึ่งมีแฟลเจลลัมติดมาด้วย ในการติดเชื้อ Trichomonas ช่างเทคนิคห้องปฏิบัติการสามารถตรวจพบทั้งเซลล์ทั้งหมดและอนุภาคของจุลินทรีย์ที่ถูกทำลายได้ ในสถานการณ์ทั้งแรกและที่สอง พวกเขาพูดถึงการมีอยู่ของการติดเชื้อ Trichomonas
- เชื้อ Enterococcus อาจปรากฏอยู่ในสเปรดบนจุลินทรีย์ในปริมาณหนึ่ง - จุลินทรีย์ชนิดนี้ถือเป็นเชื้อฉวยโอกาส ดังนั้นหากมีภูมิคุ้มกันเพียงพอและไม่มีปัจจัยกระตุ้น ก็ไม่จำเป็นต้องกลัวมัน เมื่อมีการแพร่พันธุ์ของเชื้อ Enterococcus อย่างต่อเนื่อง จะเกิดการติดเชื้อ Enterococcus - พยาธิสภาพดังกล่าวมักได้รับการรักษาด้วยยาปฏิชีวนะที่แพทย์สั่งหลังจากวิเคราะห์ความไวของจุลินทรีย์ ปัญหาคือการติดเชื้อดังกล่าวมักทำให้ดื้อต่อยาต้านแบคทีเรียสมัยใหม่หลายชนิดมากขึ้น ดังนั้น จึงจำเป็นต้องทราบอย่างชัดเจนว่ายาปฏิชีวนะชนิดใดที่จะช่วยได้ในสถานการณ์เฉพาะ
- มักตรวจพบเชื้อคลามีเดียในสเมียร์พร้อมกับไมโคพลาสมาและยูเรียพลาสมา เชื้อจุลินทรีย์จำนวนมากเหล่านี้อาจรบกวนการทำงานของระบบสืบพันธุ์และทำให้เกิดภาวะมีบุตรยาก เพื่อยืนยันเชื้อคลามีเดียและกำหนดวิธีการรักษาเพิ่มเติม จำเป็นต้องทำการวินิจฉัยเพิ่มเติมโดยใช้วิธี PCR และ ELISA
- เชื้ออีโคไลในสเมียร์บนจุลินทรีย์สามารถยอมรับได้ในปริมาณเล็กน้อย อย่างไรก็ตาม เมื่อแบคทีเรียขยายพันธุ์เป็นจำนวนมาก อาจเกิดปัญหา เช่น การติดเชื้อในช่องคลอดและโรคอื่นๆ โดยทั่วไปแล้วโรคนี้จะหายขาดได้อย่างสมบูรณ์โดยไม่มีภาวะแทรกซ้อนเพิ่มเติม
จะรักษาเชื้อราในสเมียร์อย่างไร?
ควรสังเกตว่าจุลินทรีย์ไม่จำเป็นต้องได้รับการรักษา: สามารถกำหนดขั้นตอนการรักษาให้กับผู้ป่วยได้หากจุลินทรีย์ก่อโรคมีจำนวนมากจนทำให้เกิดโรคต่างๆ ขึ้น บางครั้งการทำการรักษาเพื่อให้จุลินทรีย์กลับสู่ภาวะปกติก็เพียงพอแล้ว เช่น การใช้ยาที่มีจุลินทรีย์ที่มีประโยชน์ (แลคโตบาซิลลัส จุลินทรีย์โยเกิร์ตที่มีชีวิต โปรไบโอติก เป็นต้น)
โรคต่างๆ เช่น หนองใน ไมโคพลาสโมซิส ไตรโคโมนาส และคลามีเดีย มักต้องใช้ยารักษาพิเศษที่มีผลต่อกลุ่มจุลินทรีย์ที่เกี่ยวข้อง การรักษาอาจซับซ้อน เช่น การฉีดยา รับประทาน ยาเหน็บ ยาขี้ผึ้ง การล้างลำไส้ ในกรณีไม่รุนแรง อาจใช้เฉพาะยาเหน็บหรือครีมเท่านั้น
แพทย์ผู้ทำการรักษาจะเป็นผู้ตัดสินใจเกี่ยวกับความเหมาะสมของการบำบัด รวมถึงขอบเขตของการรักษา โดยจะขึ้นอยู่กับการทดสอบและภาพทางคลินิกที่มีอยู่
จะรักษาโรคพืชในก้นกบในสเมียร์ได้อย่างไร?
การรักษาโดยทั่วไปจะใช้ยาเฉพาะที่เป็นเวลา 7-14 วัน เบตาดีนมักใช้ในสูตินรีเวชวิทยา แต่จะต้องคำนึงถึงข้อห้ามและผลข้างเคียง (เช่น อาการคัน ระคายเคืองเยื่อบุช่องคลอด) เมื่อสั่งยา
แบคทีเรียในค็อกคัสทั่วไปต้องใช้ยาต้านแบคทีเรีย เช่น คลินดาไมซิน เมโทรนิดาโซล ยาเหล่านี้มีรูปแบบการให้ยาที่สะดวกหลากหลาย ตั้งแต่ยาเม็ดและสเปรย์ไปจนถึงยาเหน็บและครีม
นอกจากนี้ แพทย์อาจสั่งยาเพื่อกระตุ้นระบบภูมิคุ้มกัน รวมไปถึงโปรไบโอติกด้วย
หากมีอาการร้องเรียนเกี่ยวกับความรู้สึกไม่สบาย เช่น อาการคัน แสบร้อน ควรเพิ่มยาแก้แพ้และยาต้านเชื้อราลงในการรักษา (ยาเหล่านี้จะถูกกำหนดทันทีหลังจากการรักษาด้วยยาปฏิชีวนะ)
ในกรณีที่มีรอยโรคที่ก้นกบเล็กน้อย แพทย์อาจให้ยาปฏิชีวนะแทน โดยเปลี่ยนเป็นยาฆ่าเชื้อ (เช่น สารละลายคลอร์เฮกซิดีน) รวมถึงยารับประทาน (เช่น ยาน้ำแล็กโทบาซิลลิน) นอกจากนี้ ผู้หญิงควรสวนล้างช่องคลอดด้วยสารสกัดดอกดาวเรือง ดอกคาโมมายล์ และเซแลนดีน
จะฟื้นฟูฟลอร่าในสเมียร์ได้อย่างไร?
ขั้นตอนเริ่มต้นของการฟื้นฟูจุลินทรีย์ประกอบด้วยการทำให้จุลินทรีย์ก่อโรคเป็นกลาง เพื่อทำความสะอาดเนื้อเยื่อเมือกจากแบคทีเรีย "ส่วนเกิน" แพทย์มักจะสั่งจ่ายยาเฉพาะที่ ซึ่งอาจเป็นยาเหน็บช่องคลอดหรือผ้าอนามัยแบบสอดที่แช่ในสารละลายยา ผู้ป่วยบางรายอาจต้องรับประทานยาต้านเชื้อราเพิ่มเติม
ขั้นตอนที่สองในการทำให้จุลินทรีย์มีความเสถียรคือ การอิ่มตัวด้วยแลคโตบาซิลลัสและจุลินทรีย์อื่นๆ ที่เป็นส่วนหนึ่งของจุลินทรีย์ที่มีสุขภาพดี เพื่อจุดประสงค์นี้ จึงมีการกำหนดยาพิเศษพร้อมทั้งมีการตรวจติดตามกระบวนการทำให้เป็นปกติในห้องปฏิบัติการพร้อมกัน
นอกจากนี้ ควรจำไว้ว่าการรักษาระดับจุลินทรีย์ให้อยู่ในระดับปกติเป็นไปไม่ได้หากภูมิคุ้มกันบกพร่องอย่างต่อเนื่อง โดยเฉพาะในระดับท้องถิ่น ดังนั้น ผู้ป่วยจำนวนมากจึงควรรับประทานยาเสริมภูมิคุ้มกัน เช่น ยาเหน็บที่มีคุณสมบัติปรับภูมิคุ้มกันด้วย บางครั้งการรักษาดังกล่าวจะดำเนินการทันทีก่อนการรักษาด้วยยาปฏิชีวนะ
โดยปกติแล้ว หนึ่งเดือนจึงจะเพียงพอสำหรับกระบวนการรักษาให้จุลินทรีย์คงสภาพอย่างสมบูรณ์ ซึ่งต้องได้รับการยืนยันด้วยการทดสอบในห้องปฏิบัติการ นั่นคือ หลังจากเสร็จสิ้นการบำบัดแล้ว ผู้ป่วยจะต้องตรวจจุลินทรีย์ในสเมียร์อีกครั้ง
การรักษาเม็ดเลือดขาวสูงในสเมียร์บนจุลินทรีย์
ค่าปกติของเม็ดเลือดขาวในสเมียร์สำหรับจุลินทรีย์ขึ้นอยู่กับบริเวณที่นำวัสดุไป โดยปกติแล้วจะอนุญาตให้มีเม็ดเลือดขาวเพียงเล็กน้อยในสเมียร์ - สูงสุด 15-20 หน่วย (ในทางเดินปัสสาวะสูงสุด 5 หน่วย ในช่องคลอด - สูงสุด 10 หน่วย และในปากมดลูก - สูงสุด 20 หน่วย) ตัวบ่งชี้นี้เพิ่มขึ้นอย่างรวดเร็วในปฏิกิริยาการอักเสบ (ลำไส้ใหญ่อักเสบ ท่อปัสสาวะอักเสบ) และยิ่งสูงขึ้น ปฏิกิริยาการอักเสบก็จะยิ่งรุนแรงขึ้น นอกจากนี้ยังอนุญาตให้เพิ่มค่าเล็กน้อยในระหว่างตั้งครรภ์ - ตัวอย่างเช่น อาจพบได้มากถึง 15-20 หน่วยบนผนังช่องคลอด และนี่จะถือเป็นการเปลี่ยนแปลงจากค่าปกติ
หากเกิดการอักเสบ แพทย์จะสั่งยาต้านการอักเสบ โดยเลือกยาตามลักษณะทั่วไปของผลการตรวจทางห้องปฏิบัติการ โดยทั่วไป การรักษาจะผสมผสานกัน โดยรวมถึงการออกฤทธิ์เฉพาะที่ การบำบัดทั่วไป และการฟื้นฟูจุลินทรีย์ที่เพียงพอในภายหลัง
แพทย์จะทำการสวนล้างช่องคลอดด้วย Chlorhexidine, Miramistin, สมุนไพร (คาโมมายล์, เสจ, ดาวเรือง) เป็นเวลา 4-5 วัน แนะนำให้สอดยาเหน็บช่องคลอดที่มีฤทธิ์ต้านการอักเสบเข้าไป ยาที่ใช้ ได้แก่ Hexicon, Betadine, Polygynax เป็นต้น หากตรวจพบการติดเชื้อราในสเมียร์ แพทย์จะแนะนำให้ใช้ยาเหน็บต้านเชื้อรา เช่น Clotrimazole, Livarol, Pimafucin เป็นต้น ควรสอดยาเหน็บดังกล่าว 1-2 ครั้งต่อวัน และอาจต้องรักษาเป็นเวลา 1-2 สัปดาห์
หากผลการทดสอบในห้องปฏิบัติการบ่งชี้ว่ามีไวรัส เชื้อโรคติดต่อทางเพศสัมพันธ์ หรือโรคติดต่อทางเพศสัมพันธ์แฝง ก็จำเป็นต้องใช้การบำบัดด้วยยาต้านไวรัสหรือยาต้านแบคทีเรียแบบระบบ
ขั้นตอนสุดท้ายในการรักษาให้ประสบความสำเร็จคือการฟื้นฟูจุลินทรีย์ โดยจะใช้ยาเหน็บช่องคลอดหรือผ้าอนามัยแบบสอดที่แช่ในสารละลายโปรไบโอติก นอกจากนี้ยังสามารถให้ยาฟื้นฟูช่องปากเป็นเวลา ½-1 เดือนได้อีกด้วย เมื่อสิ้นสุดการรักษา จะมีการประเมินควบคุมจุลินทรีย์ในสเมียร์


 [
[