ผู้เชี่ยวชาญทางการแพทย์ของบทความ
สิ่งตีพิมพ์ใหม่
การไหลเวียนของเลือดหัวใจ
ตรวจสอบล่าสุด: 29.06.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter
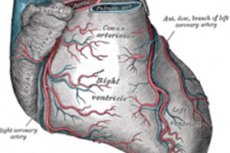
ระบบไหลเวียนของหลอดเลือดหัวใจ (หรือระบบไหลเวียนของหลอดเลือดหัวใจ) เป็นระบบของหลอดเลือดที่ส่งเลือดและออกซิเจนไปยังกล้ามเนื้อหัวใจ ซึ่งเรียกว่ากล้ามเนื้อหัวใจ กล้ามเนื้อหัวใจเป็นเนื้อเยื่อของกล้ามเนื้อหัวใจที่ประกอบเป็นผนังของหัวใจและช่วยให้หัวใจบีบตัวและสูบฉีดเลือดไปทั่วร่างกาย
หลอดเลือดหัวใจหรือที่เรียกว่าหลอดเลือดหัวใจ มีหน้าที่ส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจ หลอดเลือดหัวใจตั้งอยู่บริเวณผิวหัวใจและภายในเนื้อเยื่อของหัวใจ
หลอดเลือดหัวใจ
หลอดเลือดเหล่านี้ทำหน้าที่ส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจ หลอดเลือดหัวใจตั้งอยู่บริเวณผิวและภายในหัวใจ และมีบทบาทสำคัญในการส่งออกซิเจนและสารอาหารที่จำเป็นต่อการทำงานของกล้ามเนื้อหัวใจ หลอดเลือดหัวใจหลักมีดังต่อไปนี้:
หลอดเลือดหัวใจซ้าย (LCA):
- หลอดเลือดแดงลงด้านหน้าซ้าย (LAD): สาขาของ LAD นี้วิ่งลงด้านหน้าของหัวใจและทำหน้าที่ส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจส่วนหน้าและส่วนบน
- หลอดเลือดแดง Circumflex ซ้าย (LCx): LCx มีจุดเริ่มต้นจาก LCA และทำหน้าที่ส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจด้านหลังและด้านซ้าย
หลอดเลือดหัวใจด้านขวา (RCA):
- หลอดเลือดหัวใจด้านขวาเริ่มต้นที่ด้านขวาของหลอดเลือดใหญ่และทำหน้าที่ส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจด้านขวาและด้านหลังของหัวใจ
หลอดเลือดหัวใจเหล่านี้แตกแขนงและก่อตัวเป็นเครือข่ายของหลอดเลือดและหลอดเลือดแดงขนาดเล็กที่เจาะเข้าไปในกล้ามเนื้อหัวใจและส่งออกซิเจนและสารอาหารไปยังเซลล์ต่างๆ หลอดเลือดหัวใจมีความสำคัญต่อการทำงานของหัวใจตามปกติ และการอุดตันหรือคอขวดของหลอดเลือดอาจทำให้เกิดปัญหาหัวใจ เช่น อาการเจ็บหน้าอกและกล้ามเนื้อหัวใจตาย (กล้ามเนื้อหัวใจบางส่วนตาย)
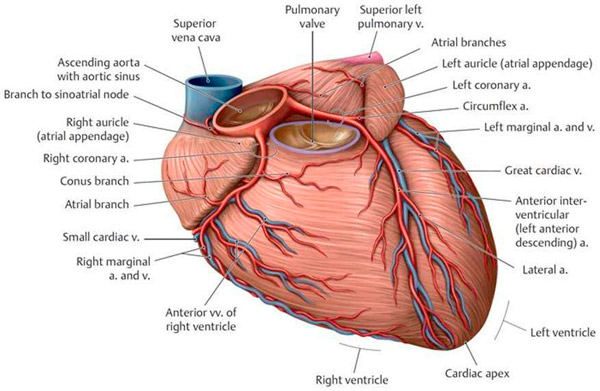
หลอดเลือดหัวใจ
นี่คือเครือข่ายหลอดเลือดดำที่ทำหน้าที่รวบรวมและระบายเลือดเสียจากกล้ามเนื้อหัวใจ (myocardium) เข้าไปในห้องโถงด้านขวาของหัวใจ หลอดเลือดดำมีบทบาทสำคัญในการไหลเวียนของเลือดและส่งออกซิเจนและสารอาหารไปยังหัวใจ
หลอดเลือดหัวใจหลัก ได้แก่:
- หลอดเลือดดำหัวใจใหญ่: หลอดเลือดดำนี้วิ่งไปตามผนังด้านหน้าของห้องล่างซ้ายของหัวใจ และรวบรวมเลือดจากส่วนหน้าของกล้ามเนื้อหัวใจ
- หลอดเลือดดำหัวใจขนาดเล็ก: ทำหน้าที่รวบรวมเลือดจากห้องล่างขวาและห้องล่างขวาและห้องบนขวา
- หลอดเลือดดำหัวใจกลาง: เส้นเลือดนี้วิ่งไปตามผนังด้านหลังของหัวใจและรวบรวมเลือดจากด้านหลังของกล้ามเนื้อหัวใจ
หลอดเลือดดำหัวใจจะรวมกันภายในหัวใจเพื่อสร้างไซนัสโคโรนารีซึ่งจะไหลลงสู่ห้องโถงด้านขวา สิ่งสำคัญคือหลอดเลือดดำเหล่านี้จะต้องทำหน้าที่รวบรวมและระบายเลือดเสียอย่างมีประสิทธิภาพ เนื่องจากการทำงานที่เหมาะสมของหลอดเลือดดำหัวใจไม่เพียงแต่ส่งออกซิเจนไปยังหัวใจเท่านั้น แต่ยังช่วยกำจัดของเสียจากการเผาผลาญและของเสียที่เกิดขึ้นในกล้ามเนื้อหัวใจระหว่างการทำงานของหัวใจอีกด้วย
โรคหลอดเลือดหัวใจและโรคหลอดเลือดหัวใจอาจนำไปสู่ปัญหาหัวใจที่ร้ายแรง เช่น โรคหลอดเลือดหัวใจ (CHD) โรคหลอดเลือดหัวใจตีบ และกล้ามเนื้อหัวใจตาย โรคเหล่านี้อาจต้องได้รับการดูแลจากแพทย์ เช่น การทำบอลลูนขยายหลอดเลือดและการผ่าตัดบายพาสหลอดเลือดหัวใจ เพื่อให้เลือดไหลเวียนไปเลี้ยงหัวใจได้ตามปกติ
หน้าที่ของหลอดเลือดหัวใจ
หลอดเลือดหัวใจหรือที่เรียกอีกอย่างว่าหลอดเลือดหัวใจ ทำหน้าที่สำคัญในร่างกายเกี่ยวกับการขนส่งเลือดและออกซิเจนไปยังกล้ามเนื้อหัวใจ (กล้ามเนื้อหัวใจ) หน้าที่หลักของหลอดเลือดหัวใจมีดังนี้
- การส่งออกซิเจนและสารอาหาร: หลอดเลือดหัวใจมีหน้าที่ส่งออกซิเจนและสารอาหารไปยังกล้ามเนื้อหัวใจ กล้ามเนื้อหัวใจต้องการออกซิเจนและพลังงานอย่างต่อเนื่องเพื่อทำหน้าที่หดตัวและสูบฉีดเลือดไปทั่วร่างกาย
- การควบคุมการไหลเวียนของเลือด: หลอดเลือดหัวใจสามารถขยายตัวและหดตัวได้ตามความต้องการของกล้ามเนื้อหัวใจ การควบคุมการไหลเวียนของเลือดนี้ช่วยให้การส่งออกซิเจนและสารอาหารไปเลี้ยงหัวใจสามารถปรับให้เหมาะสมกับระดับการทำงานของหัวใจได้
- ดูแลให้หัวใจทำงานอย่างเหมาะสม: หลอดเลือดหัวใจทำหน้าที่ส่งเลือดไปเลี้ยงหัวใจอย่างเพียงพอ รวมถึงเซลล์กล้ามเนื้อหัวใจด้วย เพื่อให้หัวใจบีบตัวได้อย่างมีประสิทธิภาพและรักษาการไหลเวียนของเลือดไว้
- การป้องกันโรคหลอดเลือดแดงแข็งตัว: หลอดเลือดหัวใจที่แข็งแรงจะสามารถควบคุมการเกิดโรคหลอดเลือดแดงแข็งตัว (การสะสมของคอเลสเตอรอลและสารอื่นๆ บนผนังหลอดเลือดแดง) ได้ อย่างไรก็ตาม โรคหลอดเลือดแดงแข็งตัวอาจเกิดจากกระบวนการหลอดเลือดแดงแข็งตัว ซึ่งอาจนำไปสู่การอุดตันของหลอดเลือดหัวใจและโรคหลอดเลือดหัวใจได้
หลอดเลือดหัวใจมีความสำคัญต่อสุขภาพและการทำงานของระบบหัวใจและหลอดเลือด การทำงานของหลอดเลือดที่บกพร่อง เช่น การตีบแคบหรือการอุดตัน อาจนำไปสู่ปัญหาหัวใจที่ร้ายแรง เช่น โรคหลอดเลือดหัวใจตีบ กล้ามเนื้อหัวใจตาย และหัวใจล้มเหลว ดังนั้น จึงเป็นสิ่งสำคัญที่จะต้องดูแลให้หลอดเลือดหัวใจแข็งแรง ดำเนินชีวิตอย่างมีสุขภาพดี และควบคุมปัจจัยเสี่ยง เช่น ความดันโลหิตสูงและระดับคอเลสเตอรอล
การไหลเวียนของเลือดในหลอดเลือดหัวใจมีความสำคัญต่อการทำงานของหัวใจ เมื่อหัวใจหดตัว หัวใจต้องการออกซิเจนและสารอาหารในปริมาณที่เพียงพอ ซึ่งจะถูกส่งผ่านหลอดเลือดหัวใจ หากหลอดเลือดหัวใจตีบหรืออุดตัน อาจทำให้เกิดภาวะกล้ามเนื้อหัวใจขาดเลือด (myocardial ischemia) ซึ่งอาจทำให้เกิดอาการเจ็บหน้าอกหรือกล้ามเนื้อหัวใจตาย (myocardial infarction) ได้
สรีรวิทยาของการไหลเวียนของหลอดเลือดหัวใจ
รวมถึงกระบวนการต่างๆ ที่ช่วยให้เลือดไหลเวียนไปยังกล้ามเนื้อหัวใจได้ตามปกติ การไหลเวียนของเลือดในกล้ามเนื้อหัวใจจะแตกต่างจากการไหลเวียนของเลือดไปยังอวัยวะและเนื้อเยื่ออื่นๆ ในร่างกายบ้างเล็กน้อย เนื่องจากมีหน้าที่พิเศษและต้องการพลังงานสูง ต่อไปนี้คือประเด็นสำคัญ:
- การควบคุมอัตโนมัติ: หลอดเลือดหัวใจมีกลไกการควบคุมอัตโนมัติที่ช่วยให้สามารถปรับเส้นผ่านศูนย์กลางและการไหลเวียนของเลือดโดยอัตโนมัติเพื่อตอบสนองต่อการเปลี่ยนแปลงของความต้องการออกซิเจนและสารอาหารของกล้ามเนื้อหัวใจ เมื่อกล้ามเนื้อหัวใจต้องการเลือดเพิ่มขึ้น หลอดเลือดแดงจะขยายตัว ทำให้มีเลือดและออกซิเจนมากขึ้น เมื่ออยู่ในสภาวะพัก หลอดเลือดแดงอาจแคบลง
- ระยะคลายตัว: เลือดที่ไปเลี้ยงกล้ามเนื้อหัวใจส่วนใหญ่จะเกิดขึ้นในช่วงคลายตัวของวงจรการเต้นของหัวใจ เมื่อหัวใจคลายตัวและเลือดจะไหลเข้าไปในห้องหัวใจ เมื่อถึงจุดนี้ หลอดเลือดแดงจะสามารถรับเลือดและออกซิเจนได้มากขึ้น เนื่องจากไม่ถูกกล้ามเนื้อหัวใจกดทับ
- หลอดเลือดแดงและหลอดเลือดดำเชื่อมต่อกัน: หลอดเลือดแดงและหลอดเลือดดำเชื่อมต่อกันมีอยู่ในกล้ามเนื้อหัวใจ ซึ่งเชื่อมต่อระหว่างหลอดเลือดแดงและหลอดเลือดดำ หลอดเลือดเหล่านี้สามารถทำหน้าที่เป็นแหล่งกักเก็บเลือดและจ่ายเลือดเพิ่มเติมภายใต้สภาวะที่หัวใจต้องทำงานหนักมากขึ้น
- ระบบประสาทอัตโนมัติ: การทำงานของระบบประสาทซิมพาเทติก (การทำงานของการตอบสนองต่อความเครียด) สามารถเพิ่มการไหลเวียนของเลือดไปยังกล้ามเนื้อหัวใจ เพิ่มปริมาณเลือดที่สูบฉีดออกจากหัวใจ และขยายหลอดเลือดหัวใจ อย่างไรก็ตาม การทำงานของระบบประสาทซิมพาเทติกที่รุนแรงอาจทำให้หลอดเลือดหัวใจแคบลงได้เช่นกัน
- เอนโดทีเลียมและไนตริกออกไซด์: เอนโดทีเลียม (ชั้นในของผนังหลอดเลือด) ของหลอดเลือดหัวใจผลิตไนตริกออกไซด์ซึ่งช่วยขยายหลอดเลือดแดงและรักษาปริมาณเลือดไปเลี้ยงกล้ามเนื้อหัวใจให้ปกติ
กลไกทางสรีรวิทยาเหล่านี้ช่วยให้หัวใจได้รับออกซิเจนและสารอาหารที่เพียงพอในช่วงเวลาต่างๆ ของกิจกรรมและการพักผ่อน ทำให้ทำงานได้อย่างมีประสิทธิภาพในฐานะปั๊มเลือดของร่างกาย
การควบคุมการไหลเวียนของเลือดหัวใจ
ออกกำลังกายโดยประสานกลไกทางสรีรวิทยาและชีวเคมีหลายๆ ประการเข้าด้วยกันเพื่อให้แน่ใจว่าเลือดไปเลี้ยงกล้ามเนื้อหัวใจอย่างเพียงพอภายใต้สภาวะต่างๆ กลไกการควบคุมหลักๆ ได้แก่:
- การควบคุมอัตโนมัติ: หลอดเลือดหัวใจสามารถปรับเส้นผ่านศูนย์กลางได้โดยอัตโนมัติตามการเปลี่ยนแปลงของความดันโลหิตและความต้องการของกล้ามเนื้อหัวใจ เมื่อกล้ามเนื้อหัวใจต้องการเลือดเพิ่มขึ้น หลอดเลือดแดงจะขยายตัวเพื่อให้เลือดไหลเวียนเพิ่มขึ้น
- การควบคุมการเผาผลาญ: เมื่อกล้ามเนื้อหัวใจทำงานมากขึ้น เช่น ในระหว่างการออกกำลังกาย ระดับของผลิตภัณฑ์จากการเผาผลาญ เช่น อะดีโนซีนและอะไซแอลคาเฟอีนจะเพิ่มขึ้นในกล้ามเนื้อหัวใจ ผลิตภัณฑ์เหล่านี้สามารถขยายหลอดเลือดหัวใจ ทำให้เลือดไหลเวียนไปยังส่วนที่ต้องการมากที่สุดได้มากขึ้น
- ระบบประสาทซิมพาเทติก: การกระตุ้นระบบประสาทซิมพาเทติกอาจทำให้หลอดเลือดหัวใจตีบหรือขยายตัว การกระตุ้นระบบประสาทซิมพาเทติก เช่น ตอบสนองต่อความเครียดหรือกิจกรรมทางกาย สามารถเพิ่มการไหลเวียนของเลือดไปยังกล้ามเนื้อหัวใจโดยการขยายหลอดเลือดหัวใจ
- การยึดเกาะและการแข็งตัวของเกล็ดเลือด: ในกรณีของการบาดเจ็บที่หลอดเลือดหัวใจ กลไกการยึดเกาะและการแข็งตัวของเกล็ดเลือดอาจถูกเปิดใช้งานเพื่อป้องกันเลือดออกและฟื้นฟูความสมบูรณ์ของผนังหลอดเลือด
- เอนโดทีเลียมและไนตริกออกไซด์: เอนโดทีเลียม (ชั้นในของผนังหลอดเลือด) ของหลอดเลือดหัวใจผลิตไนตริกออกไซด์ซึ่งเป็นโมเลกุลที่ช่วยขยายหลอดเลือดและลดการหดตัว
กลไกเหล่านี้ทำงานร่วมกันอย่างใกล้ชิดเพื่อรักษาปริมาณเลือดที่ไหลเวียนไปยังกล้ามเนื้อหัวใจให้อยู่ในระดับปกติภายใต้สภาวะต่างๆ การไหลเวียนของเลือดในหลอดเลือดหัวใจได้รับการควบคุมเพื่อให้แน่ใจว่าเลือดที่ไหลเวียนไปยังกล้ามเนื้อหัวใจเพียงพอและรักษาประสิทธิภาพการทำงานของกล้ามเนื้อหัวใจ
โรคหลอดเลือดหัวใจตีบ
โรคหลอดเลือดหัวใจ หรือที่เรียกว่าโรคหลอดเลือดหัวใจ (CAD) หรือโรคหลอดเลือดหัวใจ (CHD) เกิดขึ้นเมื่อการส่งออกซิเจนและสารอาหารไปยังกล้ามเนื้อหัวใจ (กล้ามเนื้อหัวใจ) ไม่เพียงพอหรือขาดตอนเนื่องจากปัญหาของหลอดเลือดหัวใจ ซึ่งอาจก่อให้เกิดอาการและภาวะแทรกซ้อนร้ายแรงหลายประการ ต่อไปนี้คือลักษณะสำคัญบางประการของความผิดปกติของการไหลเวียนของเลือดในหลอดเลือดหัวใจ:
- อาการเจ็บหน้าอก (คงที่และไม่คงที่): อาการเจ็บหน้าอกคืออาการเจ็บหน้าอกที่มักเกิดขึ้นขณะออกกำลังกายหรือเครียด และจะดีขึ้นเมื่อพักผ่อนหรือหลังจากรับประทานไนโตรกลีเซอรีน อาการเจ็บหน้าอกคงที่มักเกิดขึ้นขณะทำกิจกรรมบางอย่างและคาดเดาได้ ในขณะที่อาการเจ็บหน้าอกไม่คงที่อาจเกิดขึ้นขณะพักผ่อนและมักบ่งชี้ถึงปัญหาที่ร้ายแรงกว่าในระบบไหลเวียนเลือดหัวใจ
- กล้ามเนื้อหัวใจตายเฉียบพลัน: กล้ามเนื้อหัวใจตายเฉียบพลัน (หัวใจวาย) เกิดขึ้นเมื่อหลอดเลือดหัวใจตีบตันจนเลือดไม่สามารถไปเลี้ยงกล้ามเนื้อหัวใจได้ ถือเป็นภาวะร้ายแรงที่ต้องได้รับการรักษาทางการแพทย์ทันที
- อาการเจ็บหน้าอกแต่ไม่เจ็บปวด (หัวใจวายเฉียบพลัน): บางคนอาจมีอาการกล้ามเนื้อหัวใจตายเฉียบพลันโดยไม่รู้สึกเจ็บหน้าอกอย่างรุนแรง แต่กลับรู้สึกไม่สบาย อ่อนล้า ปวดหลัง ปวดคอ ปวดกราม หรือปวดท้อง
- โรคหลอดเลือดหัวใจเรื้อรัง: ภาวะนี้มีลักษณะเฉพาะคือการไหลเวียนเลือดในหลอดเลือดหัวใจบกพร่องเรื้อรัง ซึ่งอาจนำไปสู่อาการคงอยู่ เช่น อาการเหนื่อยล้า หายใจถี่ และเจ็บหน้าอก
- ภาวะหัวใจเต้นผิดจังหวะและจังหวะการเต้นของหัวใจผิดปกติ: การขาดออกซิเจนไปเลี้ยงหัวใจอาจทำให้เกิดภาวะหัวใจเต้นผิดจังหวะและจังหวะการเต้นของหัวใจผิดปกติซึ่งอาจเป็นอันตรายถึงชีวิตได้
- ภาวะหัวใจล้มเหลว: การบกพร่องของระบบไหลเวียนเลือดหัวใจเป็นเวลานานอาจนำไปสู่การทำงานของหัวใจเสื่อมลงและเกิดภาวะหัวใจล้มเหลวได้
การรักษาโรคหลอดเลือดหัวใจขึ้นอยู่กับขอบเขตและความรุนแรงของปัญหา ซึ่งอาจรวมถึงการบำบัดด้วยยา การทำบอลลูนขยายหลอดเลือดและการทำบายพาสหลอดเลือดหัวใจ รวมถึงการเปลี่ยนแปลงวิถีชีวิต เช่น การรับประทานอาหารและการออกกำลังกาย การติดตามอาการทางการแพทย์อย่างสม่ำเสมอและปฏิบัติตามคำแนะนำของแพทย์มีบทบาทสำคัญในการจัดการโรคหลอดเลือดหัวใจ
ความผิดปกติของการไหลเวียนของเลือดหัวใจจากคลื่นไฟฟ้าหัวใจ
สามารถแสดงบนคลื่นไฟฟ้าหัวใจ (ECG) ได้หลากหลายวิธี และการเปลี่ยนแปลงลักษณะเฉพาะนั้นขึ้นอยู่กับว่าส่วนใดของกล้ามเนื้อหัวใจ (กล้ามเนื้อหัวใจ) ที่ได้รับภาวะขาดเลือด (เลือดไปเลี้ยงไม่เพียงพอ) ต่อไปนี้คือการเปลี่ยนแปลงของ ECG ทั่วไปบางส่วนที่อาจบ่งบอกถึงการไหลเวียนเลือดในหลอดเลือดหัวใจที่บกพร่อง:
- ส่วน ST:
- ST-segment elevation: สัญญาณที่บ่งบอกลักษณะเฉพาะอย่างหนึ่งของโรคหลอดเลือดหัวใจคือ ST-segment elevation บน ECG ซึ่งอาจบ่งบอกถึงภาวะหลอดเลือดหัวใจเฉียบพลัน เช่น กล้ามเนื้อหัวใจตาย
- ภาวะซึมเศร้าส่วน ST: ในบางครั้งอาจพบการเปลี่ยนแปลงในภาวะซึมเศร้าส่วน ST ซึ่งอาจเป็นตัวบ่งชี้ภาวะขาดเลือดได้เช่นกัน
- การเปลี่ยนแปลงของ T: ECG อาจแสดงการเปลี่ยนแปลงในรูปร่างและแอมพลิจูดของกรงเล็บ T ซึ่งอาจบ่งบอกถึงการไหลเวียนเลือดในหลอดเลือดหัวใจที่บกพร่อง
- ภาวะซึมเศร้าส่วน ST: การที่ระดับส่วน ST ตกลงมาต่ำกว่าเส้นฐานอาจเป็นสัญญาณของการขาดเลือด โดยเฉพาะในระหว่างการออกกำลังกายหรือความเครียด
- การเปลี่ยนแปลงที่ไม่มีอาการ: ผู้ป่วยบางรายอาจมีการเปลี่ยนแปลงคลื่นไฟฟ้าหัวใจ (ECG) ที่ไม่มีอาการร่วมด้วย การเปลี่ยนแปลงเหล่านี้อาจตรวจพบได้ระหว่างการตรวจร่างกายหรือการติดตามผลตามปกติ
- การเปลี่ยนแปลงของจังหวะการเต้นของหัวใจ: ความผิดปกติของการไหลเวียนโลหิตในหลอดเลือดหัวใจอาจส่งผลต่อจังหวะการเต้นของหัวใจ ซึ่งอาจนำไปสู่ภาวะหัวใจเต้นผิดจังหวะหรือการอุดตันได้
การตระหนักไว้ว่าการมีการเปลี่ยนแปลงของคลื่นไฟฟ้าหัวใจเพียงอย่างเดียวไม่ได้หมายความว่าสามารถวินิจฉัยโรคได้ชัดเจนเสมอไป การตรวจเพิ่มเติม เช่น การตรวจหลอดเลือดหัวใจ (เอกซเรย์แบบมีสารทึบแสงของหลอดเลือดหัวใจ) และเทคนิคอื่นๆ มักจำเป็นเพื่อให้สามารถวินิจฉัยโรคได้อย่างแม่นยำและระบุความรุนแรงของโรคหลอดเลือดหัวใจ หากคุณมีอาการที่เกี่ยวข้องกับโรคหลอดเลือดหัวใจหรือหากคลื่นไฟฟ้าหัวใจแสดงความผิดปกติ ควรปรึกษาแพทย์เพื่อประเมินเพิ่มเติมและกำหนดการรักษาที่ดีที่สุด
โรคหลอดเลือดหัวใจเฉียบพลัน
โรคหลอดเลือดหัวใจตีบ คือ โรคที่กล้ามเนื้อหัวใจได้รับออกซิเจนและสารอาหารไม่เพียงพอและเฉียบพลัน เนื่องจากหลอดเลือดหัวใจอุดตัน ภาวะนี้มักเกิดจากหลอดเลือดแดงแข็ง (การสะสมของคอเลสเตอรอลและสารอื่นๆ ในหลอดเลือด) หรือการเกิดลิ่มเลือดในหลอดเลือดหัวใจ โรคหลอดเลือดหัวใจเฉียบพลันสามารถเกิดขึ้นได้หลายรูปแบบ ได้แก่
- โรคหลอดเลือดหัวใจตีบแบบไม่เสถียร (unstable angina): ภาวะนี้เกิดจากการที่เลือดไปเลี้ยงกล้ามเนื้อหัวใจไม่เพียงพอชั่วคราว มักเกิดจากลิ่มเลือดหรือหลอดเลือดหัวใจตีบแคบ ภาวะนี้อาจทำให้เกิดอาการเจ็บหน้าอกอย่างรุนแรงซึ่งมักไม่หายไปเมื่อพักผ่อน และอาจมีอาการอื่นๆ ร่วมด้วย เช่น หายใจถี่และหมดสติ
- กล้ามเนื้อหัวใจตายเฉียบพลัน (หัวใจวาย): อาการนี้ร้ายแรงกว่า โดยเลือดที่ไปเลี้ยงกล้ามเนื้อหัวใจหยุดเต้นทั้งหมดหรือบางส่วน ส่งผลให้กล้ามเนื้อหัวใจบางส่วนตาย อาการได้แก่ เจ็บหน้าอกอย่างรุนแรง เจ็บจนลามไปที่แขนซ้าย คอ หรือหลัง หายใจลำบาก คลื่นไส้ และอาเจียน
- กลุ่มอาการหลอดเลือดหัวใจอุดตันเฉียบพลันโดยไม่มีกล้ามเนื้อหัวใจตาย (โรคหลอดเลือดหัวใจตีบแบบไม่คงที่โดยไม่มีกล้ามเนื้อหัวใจตาย) เป็นภาวะที่มีการอุดตันเฉียบพลันในหลอดเลือดหัวใจแต่ยังไม่มีเนื้อเยื่อกล้ามเนื้อหัวใจตาย อาการอาจคล้ายกับโรคหลอดเลือดหัวใจตีบแบบไม่คงที่ แต่รุนแรงกว่า
โรคหลอดเลือดหัวใจตีบเฉียบพลันต้องได้รับการรักษาทางการแพทย์อย่างเร่งด่วน การรักษาอาจรวมถึงการใช้ยาเพื่อทำให้เลือดเจือจางและขยายหลอดเลือดหัวใจ การทำบอลลูนขยายหลอดเลือด (การขยายหลอดเลือดที่ตีบ) หรือการผ่าตัดบายพาสหลอดเลือดหัวใจ การได้รับการดูแลทางการแพทย์อย่างทันท่วงทีและการรักษาอย่างทันท่วงทีถือเป็นสิ่งสำคัญในการป้องกันภาวะแทรกซ้อนร้ายแรงและลดความเสี่ยงของภาวะกล้ามเนื้อหัวใจตาย
การรักษาภาวะหลอดเลือดหัวใจตีบ
การรักษาโรคหลอดเลือดหัวใจ (coronary artery disease) อาจรวมถึงการใช้ยาและวิธีการที่ไม่ใช่ยาต่างๆ เป้าหมายของการรักษาคือเพื่อบรรเทาอาการ ปรับปรุงคุณภาพชีวิต และป้องกันภาวะแทรกซ้อน ต่อไปนี้เป็นแนวทางการรักษาและวิธีการบางส่วนที่สามารถใช้รักษาโรคหลอดเลือดหัวใจได้:
- ยาลดความดันโลหิต:
- เบต้า-อะดรีโนบล็อกเกอร์: ลดอัตราการเต้นของหัวใจและลดภาระการทำงานของหัวใจ
- สารต้านแคลเซียม: อาจช่วยขยายหลอดเลือดหัวใจและลดการหดตัวของหัวใจ
- สารยับยั้งเอนไซม์แปลงแองจิโอเทนซิน (ACEIs) และสารต้านตัวรับแองจิโอเทนซิน (ARBs): ช่วยเพิ่มการไหลเวียนโลหิตและอาจช่วยลดภาระงานของหัวใจ
- ไนเตรต: ยาขยายหลอดเลือด เช่น ไนโตรกลีเซอรีน สามารถช่วยขยายหลอดเลือดหัวใจและเพิ่มการไหลเวียนของเลือดไปยังกล้ามเนื้อหัวใจ ยานี้ใช้เพื่อบรรเทาอาการเจ็บหน้าอก
- การบำบัดด้วยยาป้องกันการเกิดลิ่มเลือด: ยา เช่น กรดอะซิติลซาลิไซลิก (แอสไพริน) และยาต้านการแข็งตัวของเลือดสามารถช่วยป้องกันการเกิดลิ่มเลือดในหลอดเลือดหัวใจได้
- การลดคอเลสเตอรอล: ยาสแตตินใช้เพื่อลดคอเลสเตอรอล "ไม่ดี" (LDL) และป้องกันหลอดเลือดแดงแข็งตัว
- ยาสำหรับควบคุมโรคเบาหวาน หากผู้ป่วยเป็นโรคเบาหวาน ควรตรวจระดับน้ำตาลในเลือดอย่างเคร่งครัด
- คำแนะนำด้านวิถีชีวิต: รวมถึงการรับประทานอาหารที่มีปริมาณเกลือและไขมันต่ำ การออกกำลังกาย การเลิกบุหรี่ และการจัดการความเครียด
- การฟื้นฟูหลังจากภาวะกล้ามเนื้อหัวใจตาย: โปรแกรมการฟื้นฟูสามารถช่วยให้ผู้ป่วยกลับมาทำกิจกรรมทางกายได้อีกครั้ง ควบคุมปัจจัยเสี่ยง และเสริมสร้างความแข็งแรงให้กับหัวใจ
- ขั้นตอนการแทรกแซง: อาจรวมถึงการขยายหลอดเลือดหัวใจ (การขยายหลอดเลือดหัวใจที่ตีบแคบด้วยบอลลูน) หรือการทำบายพาสหลอดเลือดหัวใจ (การปลูกหลอดเลือดใหม่เพื่อหลีกเลี่ยงบริเวณหลอดเลือดที่ตีบแคบ)
แพทย์ควรพิจารณาการรักษาภาวะหัวใจเต้นผิดจังหวะเป็นรายบุคคลโดยพิจารณาจากลักษณะทางคลินิกของผู้ป่วยแต่ละราย สิ่งสำคัญคือต้องปฏิบัติตามคำแนะนำของแพทย์และเข้ารับการตรวจสุขภาพเป็นประจำเพื่อติดตามภาวะหัวใจและป้องกันภาวะแทรกซ้อน

