สิ่งตีพิมพ์ใหม่
พบไบโอมาร์กเกอร์ที่บ่งชี้การสัมผัสสิ่งแวดล้อมในโรคพาร์กินสัน
ตรวจสอบล่าสุด: 02.07.2025

เนื้อหา iLive ทั้งหมดได้รับการตรวจสอบทางการแพทย์หรือตรวจสอบข้อเท็จจริงเพื่อให้แน่ใจว่ามีความถูกต้องตามจริงมากที่สุดเท่าที่จะเป็นไปได้
เรามีแนวทางการจัดหาที่เข้มงวดและมีการเชื่อมโยงไปยังเว็บไซต์สื่อที่มีชื่อเสียงสถาบันการวิจัยทางวิชาการและเมื่อใดก็ตามที่เป็นไปได้ โปรดทราบว่าตัวเลขในวงเล็บ ([1], [2], ฯลฯ ) เป็นลิงก์ที่คลิกได้เพื่อการศึกษาเหล่านี้
หากคุณรู้สึกว่าเนื้อหาใด ๆ ของเราไม่ถูกต้องล้าสมัยหรือมีข้อสงสัยอื่น ๆ โปรดเลือกแล้วกด Ctrl + Enter

ทีมนักวิจัยจากมหาวิทยาลัย Northwestern Medicine ได้ค้นพบรูปแบบการเมทิลเลชันของ DNA ใหม่ในเลือดของผู้ป่วยโรคพาร์กินสัน ตามผลการวิจัยที่ตีพิมพ์ในวารสาร Annals of Neurology
การศึกษาที่นำโดย Paulina Gonzalez-Latapi, MD, MS ผู้ช่วยศาสตราจารย์ในแผนกความผิดปกติของการเคลื่อนไหวในภาควิชาประสาทวิทยา Ken และ Ruth Davey แสดงให้เห็นถึงศักยภาพของการใช้การเมทิลเลชันของ DNA เป็นไบโอมาร์กเกอร์และเครื่องมือวินิจฉัยเพื่อระบุความเสี่ยงของโรคในผู้ป่วย
โรคพาร์กินสันเกิดขึ้นเมื่อบริเวณบางส่วนของสมองสูญเสียความสามารถในการผลิตโดปามีนและควบคุมการเคลื่อนไหวในที่สุด โรคนี้ส่งผลกระทบต่อผู้คนมากกว่า 6 ล้านคนทั่วโลก ตามรายงานของมูลนิธิ Michael J. Fox Foundation for Parkinson's Research
นอกจากสาเหตุทางพันธุกรรมที่ทราบกันดีของโรคพาร์กินสันแล้ว การศึกษาเมื่อเร็วๆ นี้ยังชี้ให้เห็นด้วยว่าปัจจัยด้านสิ่งแวดล้อมอาจเพิ่มความเสี่ยงในการเกิดโรคนี้ อย่างไรก็ตาม ความเข้าใจเกี่ยวกับผลกระทบของปัจจัยด้านสิ่งแวดล้อมและการกลายพันธุ์ทางพันธุกรรมต่อความเสี่ยงในการเกิดโรคยังคงเป็นเรื่องที่เข้าใจได้ยาก
ในการศึกษาปัจจุบันนี้ นักวิจัยได้ตรวจสอบโปรไฟล์การเมทิลเลชันของ DNA จากตัวอย่างเลือดของผู้ป่วยโรคพาร์กินสัน 196 รายและผู้เข้าร่วมที่มีสุขภาพดี 86 รายที่ลงทะเบียนในโครงการ Parkinson's Progression Markers Initiative (PPMI)
“การเมทิลเลชันของ DNA ในแง่หนึ่ง ทำหน้าที่เป็นหน่วยความจำของการสัมผัสกับสิ่งแวดล้อมก่อนหน้านี้ ซึ่งท้ายที่สุดแล้วลายเซ็นการเมทิลเลชันในเซลล์และร่างกายของเรา” กอนซาเลซ-ลาตาปี กล่าว
นักวิจัยวิเคราะห์ข้อมูลเมทิลเลชันทั่วทั้งจีโนมก่อน เพื่อระบุการเปลี่ยนแปลงของเมทิลเลชันในตัวอย่างเลือดทั้งหมดของผู้เข้าร่วม (ประกอบด้วยเซลล์เม็ดเลือดแดง เซลล์เม็ดเลือดขาว และเกล็ดเลือด) ตลอดระยะเวลาการศึกษา 3 ปี จากนั้นจึงบูรณาการข้อมูลนี้กับข้อมูลการแสดงออกของยีนที่ได้จากการจัดลำดับอาร์เอ็นเอ โดยใช้แนวทางต่างๆ ทีมงานพบยีนที่แสดงออกแตกต่างกัน 75 ยีนที่มีรูปแบบเมทิลเลชันที่แตกต่างกันในผู้ป่วยโรคพาร์กินสันเมื่อเปรียบเทียบกับกลุ่มควบคุมที่มีสุขภาพดี
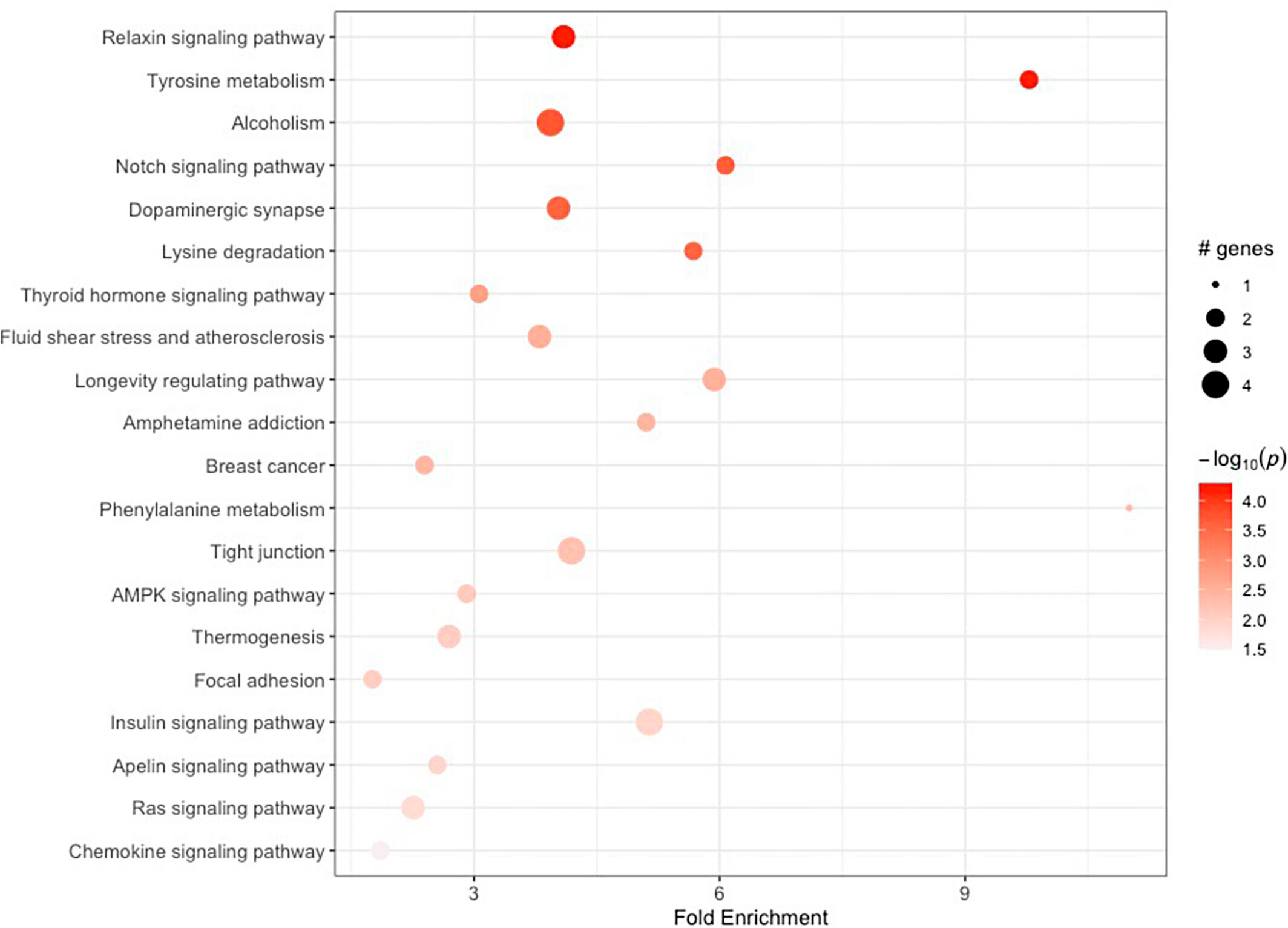
การเพิ่มความเข้มข้นของเส้นทางสำหรับบริเวณที่มีการเมทิลเลชันแตกต่างกัน (DMR) ในช่วงเริ่มต้น ขนาดวงกลมแสดงถึงจำนวนยีนที่อยู่ในแต่ละเส้นทาง (วงกลมขนาดใหญ่กว่า = ยีนมากขึ้น) แหล่งที่มา: Annals of Neurology (2024) DOI: 10.1002/ana.26923
โดยเฉพาะอย่างยิ่ง ความแตกต่างที่สม่ำเสมอในการเมทิลเลชันของดีเอ็นเอถูกสังเกตเห็นในยีน CYP2E1 ตั้งแต่เริ่มต้นและตลอดระยะเวลาการศึกษาสามปี โปรตีน CYP2E1 เป็นที่ทราบกันดีว่าเผาผลาญสารตั้งต้น รวมถึงยาฆ่าแมลง ซึ่งการสัมผัสสารเหล่านี้เคยเชื่อมโยงกับการเกิดโรคพาร์กินสันมาก่อน ตามรายงานของ Gonzalez-Latapy
“นี่ถือเป็นก้าวสำคัญในการไขข้อข้องใจเกี่ยวกับปฏิสัมพันธ์อันซับซ้อนที่เกิดขึ้นในโรคพาร์กินสัน และอาจช่วยปูทางไปสู่การระบุไบโอมาร์กเกอร์ที่มีศักยภาพสำหรับการวินิจฉัยในระยะเริ่มต้นและการดำเนินโรค” กอนซาเลซ-ลาทาปี้กล่าว
“การกำหนดลักษณะการเมทิลเลชันของ DNA และรูปแบบการแสดงออกของยีนในเลือดมีศักยภาพที่จะช่วยให้เราเข้าใจปฏิสัมพันธ์ที่ซับซ้อนระหว่างปัจจัยด้านสิ่งแวดล้อมและทางพันธุกรรมในการเกิดโรคพาร์กินสันได้” ดร. ดิมิทรี เครน ศาสตราจารย์ประจำภาควิชา Aaron Montgomery Ward และประธานแผนกประสาทวิทยา Ken and Ruth Davey ซึ่งเป็นผู้เขียนอาวุโสของการศึกษากล่าว
“จากมุมมองที่กว้างขึ้น การศึกษาเชิงลึกเกี่ยวกับผู้ป่วยดังกล่าวจะช่วยในการจำแนกผู้ป่วยโรคพาร์กินสันผ่านมุมมองทางชีววิทยา ซึ่งในที่สุดจะเอื้อต่อการพัฒนาวิธีการรักษาที่แม่นยำยิ่งขึ้นสำหรับผู้ป่วยที่มีโรคชนิดย่อยต่างๆ”
González-Latapy กล่าวว่าในอนาคต ทีมของเธอมีแผนที่จะศึกษาข้อมูลเมทิลเลชันของดีเอ็นเอในผู้ป่วยในระยะเริ่มต้นของโรคพาร์กินสัน ซึ่งเป็นกลุ่มที่มีความเสี่ยงที่จะเป็นโรคนี้แต่ยังไม่แสดงอาการ นอกจากนี้ พวกเขายังหวังที่จะศึกษาว่าการสัมผัสกับสิ่งแวดล้อม เช่น การสัมผัสกับยาฆ่าแมลง ส่งผลต่อการเปลี่ยนแปลงเมทิลเลชันในผู้ป่วยอย่างไรเมื่อเวลาผ่านไป เธอกล่าวเสริม
